Исследование нестабильности шейного отдела позвоночника
Что такое нестабильность шейного отдела позвоночника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина С. С., невролога со стажем в 11 лет.

Определение болезни. Причины заболевания
Позвоночник взрослого человека состоит из 33-х или 34-х позвонков (встречается вариант нормы с шестью поясничными позвонками), что составляет 25 или 26 двигательных сегментов. [1]
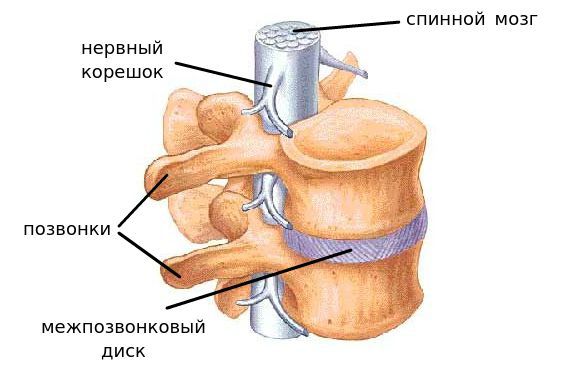
Сегмент позвоночника — это анатомическая и функциональная единица позвоночника. Анатомически сегмент состоит из межпозвонкового диска, нижней половины вышележащего позвонка, верхней половины нижележащего позвонка, передней и задней продольной связки, жёлтой связки, межпозвонковых суставов, а также всех мягких и нервных тканей, находящихся на этом уровне. [1]
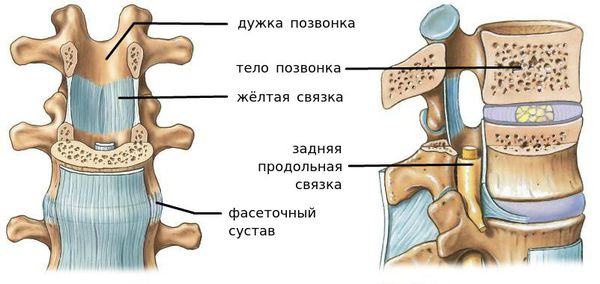
За стабильность сегмента отвечают следующие структуры (перечислены в порядке убывания): межпозвонковый диск, связки и фасеточные суставы, тела позвонков.
Соответственно, и причины развития нестабильности воздействуют именно на перечисленные структуры.
Причинами являются:
- травмы родовые, спортивные, автодорожные и др. (связки, диски и тела позвонков);
- дегенерация дисков (протрузии и грыжи);
- оперативные вмешательства на позвоночнике (диски, связки и фасетки);
- аномалии развития позвоночника и его структур (любая структура).
Симптомы нестабильности шейного отдела позвоночника
Смещение диска как проявление нестабильности сегмента не всегда может порождать какие-то симптомы и жалобы. Вызывающую определенную симптоматику нестабильность называют "клинически значимой".
1. Боль. Сюда же относится и головная боль. Является самым частым симптомом, возникает периодически. Часто появляется после физической нагрузки, нередко уже во время нагрузки. Также возникает после сна в неудобном положении, длительном сидении при наклонённой вперёд и вниз голове, также при сгибании и разгибании головы. При повороте головы в стороны и наличии нестабильности может появиться онемение конечностей и головокружение. Также часто появляется при выполнении неверно подобранных упражнений, не подходящих для пациента, или при неправильном их выполнении. [2]
2. Мышечная симптоматика. Постоянное ощущение напряжения мышц шеи, усталости. Повседневная нагрузка вызывает напряжение, боль и требует отдыха. [2]
3. Очаговая неврологическая симптоматика. По своим проявлениям напоминает корешковую симптоматику — простреливающие боли, онемение и слабость верхних конечностей. При пальпации паравертебральных точек определяется боль.
4. Гипертензионный синдром. Проявляется повышением внутричерепного давления, что, в свою очередь, усиливает головную боль, головокружение. Также проявляется повышением артериального давления. Многие авторы считают, что оба эти проявления чреваты развитием панических атак. [1] [3]
5. Вестибуло-кохлеарные и окуло-кохлеарные нарушения. К ним относятся шум в ушах и головокружение, нарушение зрения. Пациенты часто обращаются к врачам-офтальмологам или врачам-отоларингологам, но при обследовании органов зрения и слуха не обнаруживается сколь значимых нарушений. Симптомы вызываются сдавлением позвоночной артерии, что возможно при изменении высоты межпозвонковых дисков и спондилоартроза, или артроза межпозвонковых суставов. [5]
7. Нарушение сна. Развивается при хронизации боли. Постоянное ощущение дискомфорта, невозможность найти удобную позу для сна, вынужденная поза при выполнении повседневной нагрузки — всё это способствует невротизации, и, как следствие, развивается нарушение сна. [2] [3] [4]
Патогенез нестабильности шейного отдела позвоночника
Вопросом изучения патогенеза нестабильности сегментов шейного отдела позвоночника занимался Krismer и его ученики. [1] Опытным путём они доказали, что волокна фиброзного кольца межпозвонкового диска ограничивают ротацию позвонков даже сильнее, чем межпозвонковые и фасеточные суставы. Они также перечислили различные определения нестабильности, описали её, как состоящую из следующих механических аномалий:
- избыточное поступательное движение в дорсолатеральном направлении, что является результатом разрушения диска и нарушения его структуры;
- патологические синкинезии (или сдвоенное движение), которые развиваются как следующий этап при невозможности выполнения диском своей стабилизирующей функции и переноса центра тяжести на соседние позвонки + диски + связки;
- увеличение нейтральной зоны, что является результатом предыдущего этапа. Любое движение патологично и затрагивает многие позвонки.
- патологический центр ротации (движения вокруг продольной оси). В ситуации постепенного разрушения диска, что наблюдается при протрузиях и грыжах дисков, межпозвонковые суставы берут на себя функцию ограничения ротации. Для этих суставов такая функция является чрезмерной, и в них развивается артроз. Именно таким путём прогрессирует дегенеративная (или дискогенная) нестабильность. Итогом становится развитие спондилоартроза (дегенеративного заболевания межпозвоночных суставов).
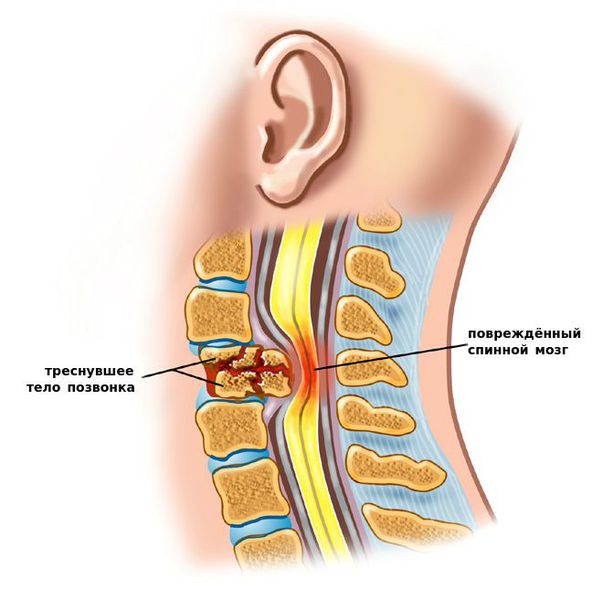
Вопросы развития других видов нестабильности в настоящий момент являются дискутабельными. Хотя, рассматривая патогенез послеоперационной нестабильности, многие авторы сходятся во мнении, что сама операция является фактором, усиливающим нестабильность. Ведь сложно представить ситуацию, когда потребовалось удалить здоровый диск.
Классификация и стадии развития нестабильности шейного отдела позвоночника
Различают три стадии нестабильности: [1]
- Первая стадия. Развивается в возрасте 2-20 лет. На этой стадии может беспокоить острая боль, локализующаяся около позвоночника, или корешковая боль. Рентгенологически часто не выявляется.
- Вторая стадия. Развивается в возрасте 20-60 лет. На этой стадии беспокоит частая рецидивирующая боль, возникающая в межпозвонковых суставах и/или связках. Рентгенологически, наряду с признаками нестабильности, определяются спондилоартроз различной степени и уменьшение высоты дисков.
- Третья стадия. Развивается после 60-ти лет. На этой стадии подвижность межпозвонковых суставов значительно уменьшается, что способствует стабилизации позвоночника. Это вызывает уменьшение частоты и интенсивности болевого синдрома. Следует помнить, что болевой синдром может быть достаточно интенсивным при развитии реактивных системных заболеваний.
Осложнения нестабильности шейного отдела позвоночника
Самыми частыми осложнениями являются сдавление позвоночной артерии (или синдром позвоночной артерии) и интенсивный болевой синдром.
Синдром позвоночной артерии развивается в двух ситуациях:
- когда артерия сдавливается в межпозвонковых пространствах остеофитами при развитии спондилоартроза;
- на экстравертебральном уровне нижней косой мышцей.
Сдавление артерии чревато развитием общемозговой и вестибулярной симптоматики в виде головной боли, головокружения и шумовых эффектов. При остром сдавлении, как правило, развивается острый приступ в виде выраженного головокружения с тошнотой и рвотой, нарушение вестибулярной функции. При длительном сдавлении развивается хроническое нарушение мозгового и спинального кровообращения. [4]
Интенсивный болевой синдром встречается достаточно часто (либо в ситуации отсутствия лечения, либо невыполнения рекомендаций доктора по ограничению физических нагрузок). Нарастание мышечного тонуса, постоянный недостаток питательных веществе в силу нарушения кровообращения способствуют также хронизации боли. [1] [2] [5]
Расстройство двигательной функции и чувствительности развивается при сдавлении мышц и нервов, залегающих в межмышечных пространствах. Характеризуется ограничением функции мышц и онемением в зоне иннервации нервов. [1] [3] [4] [5]
К самым серьезным осложнениям нестабильности относят стеноз позвоночного канала и компрессию спинного мозга. [1] [4] [5]
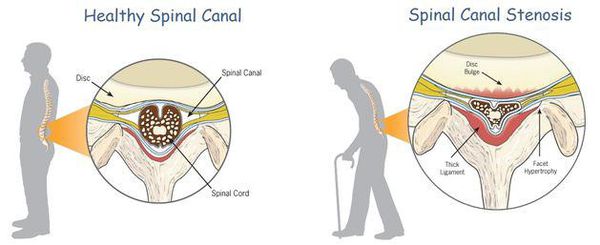
Оба расстройства опасны нарушением кровообращения, признаком которого является поражение проводящих нервных волокон, что клинически проявляется парезом (параличом) верхних и нижних конечностей, нарушением функции органов малого таза и кожной чувствительности.
Справедливости ради стоит отметить, что подобные осложнения при современном уровне диагностики и лечения возникают крайне редко.
Диагностика нестабильности шейного отдела позвоночника
Сбор жалоб и анамнеза заболевания является неотъемлемым этапом обследования пациента. При этом врач обращает внимание на характеристики и описания болевого синдрома, его локализацию, сопутствующие симптомы, такие как головная боль, головокружение, шаткость при ходьбе и др.
Неврологический осмотр. При осмотре врач-невролог определяет болезненность паравертебральных точек в шейном отделе позвоночника, напряжение и болезненность мышц, зоны отражённой и иррадиирующей боли, нарушения чувствительности, объём движений мышц и суставов, объём движений в шейном отделе позвоночника.
Рентгенографическое исследование. В стандартных проекциях признаки нестабильности обнаруживаются редко. Обязательным является выполнение функциональных рентгенологических исследований. Это самая важная методика, которой в последнее время, к сожалению, пренебрегают. При выполнении определяется переднезаднее смещение тела одного позвонка относительно другого позвонка. Общепринятой толщиной этого размера является 4 мм. Одной из возможных причин, по которой методику всё чаще игнорируют, является тот факт, что не обнаруживается корреляции между выраженностью симптомов и размерами смещения.
Компьютерная томография применяется для исследования всего шейного отдела или одного позвонка. На КТ шейного отдела можно определить ширину позвоночного канала, степень спондилоартроза.
Магнитно-резонансная томография применяется для исследования всего шейного отдела, особенно тщательно позволяет рассмотреть межпозвонковые диски.
Лечение нестабильности шейного отдела позвоночника
При наличии нестабильности лечение должно быть комплексным. Огромную роль играет профилактика.
Лечение строится из нескольких этапов.
Медикаментозное лечение:
- нестероидные противовоспалительные препараты имеют своей целью купировать воспаление, уменьшить и излечить боль;
- миорелаксанты позволяют уменьшить мышечный спазм и тонус, способствуют уменьшению сдавления нервных корешков;
- витамины группы В питают нервную ткань, восстанавливая и защищая её;
- витамины группы Д и препараты кальция назначаются пациентам с остеопорозом.
Физиотерапевтическое лечение. [1] [2] [5]
Является эффективным средством лечения боли, купирования воспаления, восстановления нервной и мышечной ткани. Также физиотерапевтическое лечение позволяет доставить в очаг лекарственное вещество посредством электрического тока. При физиотерапевтическом лечении применяют:
- методики, купирующие воспаление: электрофорез, магнитотерапия, УВЧ-терапия;
- методики, способствующие регенерации тканей: лазеротерапия, грязелечение.
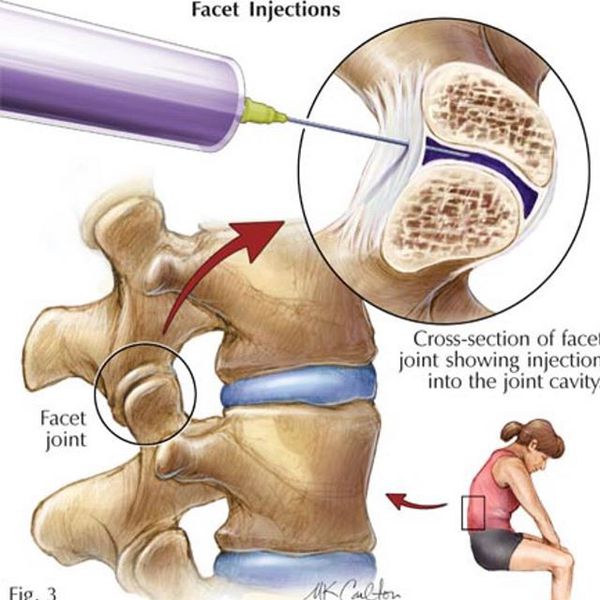
Новокаиновая блокада [1] [2]
Является способом купирования острой боли за счёт доставки лекарственного вещества непосредственно к её очагу. Проводится врачом-неврологом в медицинском учреждении (не на дому!) после специального курса обучения. Лекарственным веществом может выступать раствор Новокаина 0,5% или раствора Лидокаина 2%. Также можно добавить растворы витаминов или гормонов. Состав вводимого вещества подбирает доктор в соответствии с клиническими показаниями в отсутствии противопоказаний к вводимым препаратам. Следует учесть, что врач-невролог не должен вводить вещество в межпозвонковые суставы, эту процедуру могут проводить только врачи-нейрохирурги.
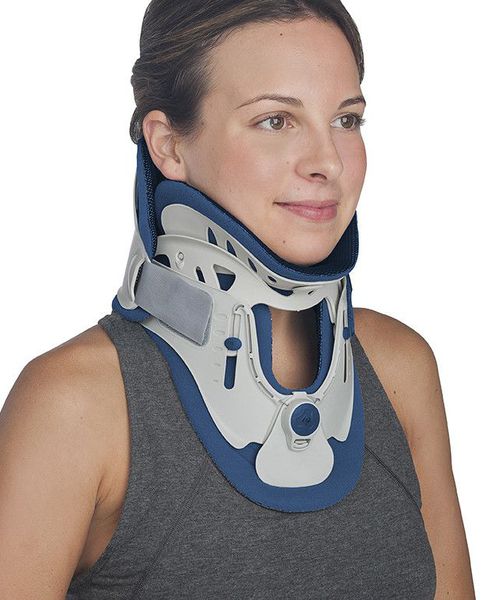
Иммобилизация позвоночника. [2] [3] [5]
Является одним из первых средств помощи при обострении. Осуществляется специальным воротником, ограничивающим подвижность. Назначается только врачом, подбирается строго индивидуально по размерам шеи. Рекомендовано подбор проводить в специализированных ортопедических салонах. Режим ношения воротника также рекомендуется в зависимости от причины, вызвавшей обострение.
Мануальная терапия. [3] [5]
Является средством мобилизации позвонков. Запрещено выполнять в острый период травмы. Выполняется мануальным терапевтом по рекомендации невролога после осмотра.
Лечебная гимнастика. [3]
Является одним из самых эффективных средств профилактики и лечения. Курс разрабатывается для пациента в зависимости от причины, вызвавшей нестабильность, а также состояния позвоночника. Цель гимнастики — это укрепления мышечной ткани (связок и мышц). Если гимнастика проводится после травмы или оперативного вмешательства, то проводится только под контролем врача-невролога или инструктора-методиста в кабинете ЛФК. После обучения курс проводится дома самостоятельно.
Рефлексотерапия, в частности акупунктура.
Является средством купирования боли, восстановления мышечной и нервной ткани, лечения сопутствующих симптомов: улучшение кровообращения, улучшение сна. Выполняется только врачом-рефлексотерапевтом при помощи специальных игл.
Хирургическое лечение. [1] [5]
Шейный отдел позвоночника — это 7 сочленяющихся между собой позвонков, выполняющих определенную функциональную нагрузку в системе костного образования человека. Разбалансировка в подвижности и смещении пропорций может определяться как нестабильность шейного отдела позвоночника.
Симптомы и лечение патологического состояния, затрагивающего мобильность и/или стабильность позвоночных дисков позвоночного хребта, могут быть знакомы людям разной возрастной категории.
Шейный позвоночник: причины нестабильности
Позвоночные сегменты в шейном отделе представляют собой сложнейшую систему костных и хрящевых структур, взаимодействие между которыми обеспечивает стабильное состояние связочного аппарата. Благодаря наличию хрящевых суставов в межпозвоночных дисках происходит подвижность шейного отдела.
Как только появляется пропорциональная разбалансировка в костной структуре, вызванная несоответствием габаритных соотношений между сегментами позвоночника, возникает нестабильность шейного отдела позвоночника. Симптомы и лечение клинической патологии определяются, исходя из причинно-следственных факторов, вызывающих такое состояние.
Основными причинами нестабильности хрящевого сегментального аппарата шейного отдела принято считать следующие факторы:
- генетически обоснованную врождённую несостоятельность суставного шейного аппарата межпозвоночного диска к повышенным перегрузкам;
- подвывихи и/или вывихи суставных сегментов шеи;
- хрупкость позвоночных суставов из-за нарушения минерализации;
- ослабление шейного отдела из-за разрушительных процессов дегенеративно-дистрофического характера;
- инфекционное костное поражение, вызванное туберкулёзом или остеомиелитом позвоночника;
- системные заболевания, обеспечивающие воспалительные процессы в соединительных тканях;
- межпозвоночная грыжа в шейном отделе.
Диагностировать нестабильность шейного отдела позвоночника можно лишь при помощи специального оборудования, позволяющего определить выраженность смещения сегментальных участков относительно друг друга. Для этого используются современные способы рентгенологического сканирования, ультразвукового исследования и магнитно-резонансная томография. Очень важно определить нестабильность шейного отдела в самом начале его проявления.
Развитие кривошеи в детском и юношеском возрасте происходит именно по причине сбоя работы позвоночных элементов.
Как определить первые признаки?
При нестабильности шейного отдела позвоночника симптомы патологии проявляются в болевых ощущениях. Острая сдавливающая боль имеет проникающий характер за счёт сжимания нервных окончаний смещенными позвонками шейного отдела. Болевой синдром усиливается при любых движениях головы. Сгибание и разгибание шеи доставляет человеку большой дискомфорт, обеспечивающий усиление болевых ощущений.
Лишь при наклоне головы болевая интенсивность уменьшается благодаря расхождению сочленяющихся суставных элементов в шейном отделе. Больные вынуждены поддерживать такое неудобное положение головы, так как это приносит им некоторое облегчение и избавляет от мучительных болей, которые иррадиируют в плечевую область.
Жалобы на шум в ушах, головную боль и головокружение объясняется сдавливанием спинно-мозговых нервных корешков смещенными сегментами позвоночника. Иногда при пережиме позвоночной артерии больные жалуются на потерю зрительной остроты. На все симптомы и жалобы пациентов необходимо реагировать и принимать срочные меры.
Как лечится шейная нестабильность позвоночника?
Сам факт проявления нестабильности говорит о том, что у человека уже развивается клиническая патология. Лечение нестабильности шейного отдела позвоночника начинается после установления предварительного диагноза, который может свидетельствовать о начальной стадии проявления межпозвоночной грыжи или патологического сужения центрального канала позвоночника, диагностируемый как стеноз.

Как правило, при лечении патологии вполне достаточно консервативной комплексной терапии, которая включает в себя весь арсенал возможного медикаментозного воздействия, физиотерапевтического лечения, методов рефлексотерапии, массажа и комплекса специальных гимнастических упражнений, позволяющих восстановить мышечно-связочные элементы шейных отделов позвоночника.
Хирургическая коррекция шейных отделов позвоночника проводится крайне редко. Для этого, необходимы веские основания, одним из которых, является безрезультатность комплексного терапевтического лечения.
Лечебная физкультура при шейной нестабильности
Предлагаемый комплекс гимнастических упражнений можно использовать в качестве лечебной профилактики нестабильности шейного отдела, когда дегенеративные процессы ещё не вступили в активную фазу. Кроме того, этот комплекс ЛФК поможет в стабилизации и других сегментарных отделов позвоночной системы:

- Упражнение № 1. Обеспечить подвижность шейных позвонков, позволят повороты головы в крайнее левое, а затем в крайнее правое положение. Исходное положение, стоя или сидя на стуле.
- Упражнение № 2. Опуская голову максимально вниз, необходимо коснуться подбородком грудной выемки. Это упражнение позволяет улучшить гибкость шейных позвонков и обеспечить их мышечную растяжку.
- Упражнение № 3. Исходное положение лёжа на спине с разведенными в сторону руками. На выдохе поднимаем голову, тем самых растягивая заднюю поверхность шейного отдела. На входе опускаем голову.
- Упражнение № 4. Исходное положение на левом боку с поджатыми в коленях ногами, руки вытянуты вперед. Растягиваем боковую поверхность шейного отдела, поднимая голову на выдохе вверх и опуская на вдохе вниз. После десяти повторов меняем исходное положение на правую сторону. Всё повторить.
- Упражнение № 5. Исходное положение, сидя по-турецки. Спина выпрямлена, соблюдая прямую линию от копчика до макушки головы. Поворачивая голову вправо, затем влево растягиваем мышечную поверхность шейного позвонка. Не меняя исходного положения, проделать упражнения наклона головы.
- Упражнение № 6. Исходное положение, сидя на полу с поджатыми ногами. Выполнять круговые движения головой с максимально допустимой амплитудой. Если возникает боль, то следует прекратить лечебные упражнения.
В дальнейшем, когда при очередном визите к лечащему врачу будут зафиксированы улучшения состояния, рекомендуется пройти повторный курс лечебной гимнастики, которая состоит из силовых упражнений на растяжение.

Профилактика нестабильности шейного отдела позвоночника
Лечебно-профилактические мероприятия следует проводить с самого раннего возраста. При нестабильности шейного отдела позвоночника у детей грудного возраста может возникнуть мышечно-тонический синдром, который в дальнейшем вызовет проблемы в костной системе. Поэтому лечебный массаж и физкультура очень важны в раннем возрасте. Для взрослых людей защита от нестабильности шейного позвоночника ничем не отличается от детских лечебно-профилактических мероприятий. Только массаж и активная подвижность хрящевых суставов помогут избежать патологического состояния. Немаловажное значение имеет соблюдение норм питания.
Нестабильность шейного отдела позвоночника – не такое распространенное заболевание, однако оно в немалой степени ухудшает человеку жизнь. Поговорим о том, как распознать эту патологию, и что следует предпринять для избавления от нее.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
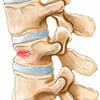
На ранней стадии возвратиться к норме довольно легко. Поэтому следует проверить себя на наличие определенных маркеров, говорящих о том, что с позвоночником не все в прядке.
Эта проблема может появиться из-за нескольких причин. Среди них – травма, в том числе во время родов и слабость мышечного корсета. Вообще шейная зона – наиболее уязвимое место позвоночного столба. Дегенеративные процессы, протекающие при других патологиях позвоночника, влекут за собой снижение способности фиброзного кольца выполнять свою роль. То же самое относится к состоянию ткани межпозвонкового диска, что влияет на стабильность. Нарушенный метаболизм хрящевой ткани имеет те же последствия.
Данная патология может быть вызвана оперативным вмешательством, так как в этом случае нарушается целостность позвоночной конструкции. Неправильный реабилитационный период тоже может усугубить ситуацию. Провоцирующим фактором могут оказаться неадекватные нагрузки, и, конечно же, другие заболевания позвоночника. Иногда это является последствиями неправильного формирования тканей в период внутриутробного развития.
Ключевой признак – боль в зоне шеи, усиливающаяся при физических нагрузках и долгом нахождении в неудобном положении. Боль здесь возникает по причине перенапряжения мышц шеи, после чего наступает нарушение циркуляционных процессов и спазм. Все это, в совокупности с длительностью и способно привести к снижению трудоспособности человека. На ранней стадии патологический процесс возможно повернуть вспять, поэтому терапия должна быть начата как можно раньше.
Различают несколько видов нестабильности шейного отдела позвоночника. Посттравматическая, возникающая независимо от возраста после травмы, ушиба, перелома, вывиха. Дегенеративная, причиной которой выступает воспалительный процесс в прилежащих зонах и самом позвоночнике. Происходит расслоение ткани межпозвоночного диска и фиброзного кольца, что, соответственно, снижает их фиксирующую способность. Постоперационная нестабильность шейного отдела может появиться после оперативного вмешательства, особенно после ламинэктомии, а рецидивы и чрезмерные нагрузки еще больше ухудшают проблему. Диспластический вид данной патологии сопровождается дисплазией. Причиной могут стать, как врожденные нарушения, так и приобретенные.
Для постановки верного диагноза и подбора адекватной терапии, которая вернет здоровье позвоночника, необходимо провести комплекс диагностических мероприятий. Их назначит специалист после предварительного осмотра. Эффективным считается комплексное обследование, куда включены, как минимум, рентген и МРТ. Иногда назначаются функциональные пробы, миелография и иные диагностические методы.
В большинстве случаев применяется комплексная терапия и лишь в особо тяжелых случаях прибегают к хирургии. Классический метод включает ношение бандажа, обезболивающие блокады (при обострении болей), назначение нестероидных противовоспалительных медикаментозных средств, физиотерапевтических процедур, специального массажа и комплекса физических упражнений. Также могут быть назначены рефлексотерапия и вытяжение позвоночника.
Поводом для операции являются наличие нескольких заболеваний позвоночника, влияние патологии на работу внутренних органов, подвывих, систематические рецидивы, невозможность применения комплексной терапии, увеличение скорости прогрессирования заболевания. Что предпринять, если диагноз уже поставлен? В этом случае категорически не рекомендуется заниматься самолечением, иначе можно навредить еще больше. Терапию должен проводить специалист. И лучше не затягивать, так как чем раньше к нему обратиться, тем эффективнее будет терапия.
Резюме
Ключевые слова
Статья
Патологию шейного отдела позвоночника, обусловленную дефицитом функции связочного аппарата, в настоящее время рассматривают в качестве маркера синдрома дисплазии соединительной ткани. Изменения гемодинамики в позвоночных артериях на фоне нестабильности шейного отдела позвоночника является одним из критериев данной патологии.
На протяжении последних 30 лет отмечено увеличение частоты встречаемости вертебро-базилярной недостаточности(ВБН) именно у лиц трудоспособного возраста на фоне нестабильности шейного отдела позвоночника(ШОП). Несмотря на то, что большинство авторов в качестве первопричины нестабильности позвоночника рассматривают нарушение опорной функции межпозвонкового диска, не всегда при МРТ-исследовании обнаруживается протрузия или грыжа диска.
Причиной формирования гемодинамических расстройств в вертебробазилярной системе у пациентов с нестабильностью шейного отдела позвоночника является раздражение паравертебральных нервных сплетений на фоне смещения шейных позвонков, а также нарушение каркасной функции стенки сосудов вертебро-базилярной системы, как артерий, так и вен.
Цель исследования
Расширенное клинико-инструментальное исследование церебральной гемодинамики у пациентов трудоспособного возраста с рентгенологически подтвержденной нестабильностью ШОП для ранней диагностики ведущего патогенетического механизма ВБН у них и своевременной коррекции данных сосудистых расстройств.
Материал и методы
Всего в наше исследование было включено 339 пациентов, большее число из которых составили женщины, и средний возраст соответствовал 36 годам.
Все пациенты были разделены на 2 группы:
- Первую - ретроспективную составили 83 пациента, у которых нестабильность шейного отдела позвоночника стала рентгенологической находкой. Этим пациентам была выполнена оценка неврологического статуса и офтальмологический смотр, но, несмотря на клинические признаки недостаточности, им не было проведено детального исследования церебральной гемодинамики.
- Вторую - проспективную группу из 256 человек, которую обследовали по расширенному плану - алгоритм обследования включал не только вышеуказанные методы диагностики, но и ультразвуковые и электрофизиологические методы исследования церебральной гемодинамики, а в ряде наблюдений при наличии показаний мы рекомендовали пациентам выполнить МРТ шейного отдела позвоночника, головного мозга, а также сосудов головы и шеи.
Результаты
При обращении за амбулаторной медицинской помощью почти в половине случаев симптомы ограничивались одной жалобой, среди которых доминировала изолированная головная боль, реже - головокружение или шум в ушах. 33,8% пациентов предъявляли 2 жалобы, чаще в виде сочетания головной боли с головокружением или головокружения с шумом в ушах. Более чем в 9% наблюдений пациенты предъявляли развернутые жалобы. И только 7,8% пациентов при обращении не предъявляли жалоб. Цель их визита к врачу - профилактический неврологический осмотр.
Объективное неврологическое обследование установило в 96,6% наблюдений нарушение равновесия, выявляемое в простой или сенсибилизированной пробе Ромерга. Несколько большим, чем у 90% обследованных имели место нарушения при выполнения координаторных проб. Почти у 80% пациентов был выявлен нистагм. У 40% пациентов были диагностированы признаки венозной дисциркуляции.
Для оценки клинической тяжести вертебро-базилярной недостаточности все объективные симптомы были сведены в единую таблицу и им были присвоены баллы, по совокупности которых было установлено, что наиболее часто за амбулаторной медицинской помощью обращались пациенты с нестабильность шейного отдела позвоночника при клинической тяжести вертебро-базилярной недостаточности от 3 до 6 баллов. И только 3,4% пациентов не имели клинических признаков недостаточности мозгового кровообращения.
Дополнительно мы провели офтальмологический осмотр, который показал, что у всех пациентов с нестабильность шейного отдела позвоночника имело место спазм артериол, при которых обязательно имеют место изменения артериол глазного дна (Е.А. Егоров, Е.С. Тутаева, 2006; А.Б. Ситель, 1990; Г.М. Кушнер, 1981). Примерно в 40% наблюдения мела место венопатия, что коррелировало с клиническими данными о внутриглазном давлении. У одного пациента была диагностирована анизокория. Но ни в одном из наблюдений не было установлено патологии диска зрительного нерва.
Рентгенологическое исследование шейного отдела позвоночника подтвердило в каждом наблюдении наличие нестабильности, но количество смещенных позвонков, направление и протяженность их смещения могла быть различной. Так, в позе сгибания нестабильность была представлена примерно в равных соотношениях смещением шейных позвонков вперед или назад. В положении разгибания она наиболее часто была представлена смещением позвонков кзади. А нестабильность, диагностированная в обеих функциональных позах, чаще всего встречалась в виде смещения позвонков кзади или их комбинированным смещением.
При выполнении функциональных проб наиболее часто отмечено одновременное смещение 2х позвонков. Смещение одного позвонка или трех позвонков одновременно отмечено несколько реже.
Функциональная рентгенография шейного отдела позвоночника показала наиболее частое формирование нестабильности CIII и СIV позвонков. По данным литературы, зоной наибольшей функциональной активности является CIII-IV позвонково-двигательный сегмент. МРТ шейного отдела позвоночника установила наиболее частое формирование патологии межпозвонкового диска в CV-VI позвонково-двигательном сегменте, что согласовалось с данными литературы. В нашем исследовании так же были клинические случаи, когда в зоне нестабильного позвонково-двигательного сегмента диагностировали патологию межпозвонкового диска.
Но были и такие пациенты, у которых в зоне нестабильных позвонково-двигательных сегментов не удавалось диагностировать патологию межпозвонкового диска. Результаты исследования церебральной гемодинамики с помощью скрининговой допплерографии показали, что у обследованных пациентов с интактный каротидный кровоток во всех клинических наблюдениях и в среднем в группе. Артериальный кровоток в позвоночных артериях в среднем в группе был на нижней границе нормы.
При этом нормативный кровоток в диагностировали более чем в 30% наблюдений. Но у 19,9% пациентов он был физиологичным и исходно, и после выполнения функциональных проб с поворотами головы. А у 12,9% пациентов функциональные нагрузки выявили вертеброгенное влияние на позвоночные артерии. Почти у 40% пациентов коростные показатели были снижены, в ряде наблюдений менее 30 см/сек. в малом % наблюдений удалось диагностировать спазм позвоночных артерий, при котором показатели ЛСК сист. превысили 50 см/сек. Асимметричный кровоток установлен в 22,7% наблюдений.
Дуплексное сканирование подтвердило результаты скрининговой допплерографии. В 19,9% наблюдений кровоток в каротидном и вертебро-базилярном бассейнах были адекватными как со стороны артериального притока, так и венозного оттока, кроме того, морфологических изменений со стороны сосудов обоих бассейнов диагностировано не было. Тем не менее, ДС показало высокий процент пациентов с вертеброгенным влиянием шейных позвонков на V2-сегмент позвоночных артерий и непрямолинейный ход в канале отверстий поперечных отростков шейных позвонков, который не носил гемодинамически значимого характера. Более чем у 5-ой части пациентов выявлено атеросклеротическое поражение каротидных сосудов, которое также не имело гемодинамической значимости. Аномалии со стороны позвоночных артерий (гипоплазия) и их входа в канал отмечены лишь в 3,6% наблюдений.
Мы проанализировали зависимость ЛСК сист. от степени смещения шейных позвонков и получили достоверные данные для пациентов со смещением до 3 мм. Было показано, что чем больше смещение, тем реже встречается физиологичный кровоток в позвоночных артериях. У пациентов со смещением более 3 мм не удалось установить достоверной зависимости, т.к. эти пациенты были менее многочисленными в нашем исследовании.
Также мы оценили скоростные показатели кровотока в зависимости от диаметра позвоночных артерий, но не получили достоверных результатов, что указывает на независимость кровотока от поперечного сечения сосуда.
Мы оценили изменения ЛСК сист. в позвоночных артериях на протяжении V2- и V3-сегментов. У четвертой части пациентов она соответствовала норме. Более чем у половины обследованных пациентов скоростные показатели кровотока были физиологичными на уровне V2 – сегмента и снижались к V3-сегменту. У 15% пациентов ЛСК сист. была низкой в обоих сегментах позвоночных артерий, при этом показатели менее 30 см/сек. с обеих сторон в V2-сегменте несколько нарастали в V3-сегменте, но оставались ниже физиологичных значений. У 6,7% обследованных был диагностирован асимметричный кровоток в V2- сегменте, который сохранялся и на уровне V3-сегмента.
Учитывая, что нестабильность шейного отдела позвоночника может стать причиной паравертебральной венозной дисциркуляции, мы оценили венозный оттока по паравертебральным венозным сплетениям. Дуплексное сканирование показало расширение паравертебральных венозных сплетений у 104 пациентов с затруднением венозного оттока. По амплитуде венозного потока удалось установить, что более чем у 80% обследованных венозная дисциркуляция носила умеренный характер.
Учитывая, что венозная дисциркуляция может стать причиной внутричерепной гипертензии, мы выполнили всем пациентам с нестабильностью шейного отдела позвоночника ЭхоЭГ. Исследование показало наличие гипертензионного синдрома у 138 пациентов. При этом в 72 наблюдениях причиной тому послужила венозная дисциркуляция, а у 66 обследованных установить причину повышения внутричерепного давления не удалось, т.к. мы не диагностировали паравертебральной венозной дисциркуляции у этих пациентов. Однако и проведенное МРТ на уровне головы и шеи не выявило иных причин для формирования синдрома внутричерепной гипертензии.
ЭхоЭГ показала, что наиболее часто синдром внутричерепной гипертензии носил легкий или умеренный характер и у этих пациентов она не повлияла на церебральную гемодинамику. А у пациентов с выраженной внутричерепной гипертензией было отмечено достоверное снижение систолической ЛСК в обеих позвоночных артериях по сравнению с нормой независимо от наличия или отсутствия паравертебральной венозной дисциркуляцией.
Заключение
Подводя итоги нашей работы, мы предложили алгоритм обследования пациентов с нестабильностью шейного отдела позвоночника. При наличии у этих пациентов клинических признаков недостаточности мозгового кровообращения и рентгенологическом подтверждении нестабильности ШОП мы предлагаем выполнять скрининговую допплерографию. Если ультразвуковые методы диагностики не выявляют гемодинамических отклонений в обоих сосудистых бассейнах, необходимо прибегнуть к ЭЭГ. Если данный метод исследования не выявляет косвенных признаков НМК, то пациентам дают традиционные рекомендации, если все же удается диагностировать НМК, то этим пациентам необходимо рекомендовать вазоактивную терапию. Если же скрининговая допплерография, а далее и ДС подтверждает наличие гемодинамических отклонений со стороны артериального или венозного звена ВБС, то в зависимости от установленного патогенетического механизма ВБН будет предложена медикаментозная терапия. По окончания курса лечения рекомендовано провести контрольное исследование мозгового кровотока для оценки адекватности подобранной терапии и длительности ее применения.
Для своевременной диагностики и нестабильности шейного отдела позвоночника и гемодинамических расстройств в ветебро-базилярной системе, как результата синдрома дисплазии соединительной ткани, также для предупреждения декомпенсации мозгового кровотока при выполнении медицинских пособий, необходима преемственность врачей разных специальностей.
Читайте также:


