Экстрамедуллярная опухоль спинного мозга отзывы больных
интрамедулярная опухоль спинного мозга
Интересно! Но что самое интересное - это их форум - он "мертвый"! А это наталкивает на грустные мысли - что это все ерунда! А за ссылку спасибо (хотя я и сам уже нашел).
![]()
интрамедулярная опухоль спинного мозга
Гоша, не впадайте в тоску.
Опухоль ведь не растет. Наблюдайте и все будет ок. Онкология не терпит ноу-хау парамедицинскогго направления. Если кто-то, где-то, что-то принял и опухоль прошла, то это была не опухоль. Что-то очень похожее, но не опухоль. К сожалению, нож, химия, лучи на сегодняшнем этапе медицинской науки - единственные методы эффективного лечения.
интрамедулярная опухоль спинного мозга
интрамедулярная опухоль спинного мозга
Посоветуйте кто-нибудь толкового невропатолога или нейрохирурга в Киеве, Унича П.П. не предлагайте, я у него был. Заранее благодарю всех откликнувшихся.
![]()
интрамедулярная опухоль спинного мозга
Нейрохирург Курилец Игорь Петрович.
Госпиталь СБУ, Киев, ул. Лыпська 11
т. 281-58-32
![]()
интрамедулярная опухоль спинного мозга
интрамедулярная опухоль спинного мозга
здравствуйте. перенёс 2 операции по удалению опухоли в шейном отделе позв. в 2003 и 2005гг. интересно можно ли на базе районной поликлиники пройти реабилитацию?
![]()
![]()
У меня тоже интрамедулярная опухоль можно сказать была! Со всеми вытекающими обстоятельствами: дикие боли, спастика в руках, давление 190/150-210/170 и руки практически не двигались. После ДТП диагноз звучит так: удаление опухоли-астроциттомы (22.01.2002 г.) на уровне L-1, L-2, D-11; Интрамедуллярная опухоль шейного отдела позвоночника; Верхний парапарез, нижняя параплегия с нарушением функции тазовых органов; Состояние после ламинэктомии.
Я не призываю лечиться также как и я. Все люди взрослые, каждый думает, решает сам, но с октября 2002 г. я принимаю АСД-фракция 2. Штука очень вонючая, горькая, но жутко полезная. У меня прошли боли в шее, голове, давление нормализовалось и самое главное двигаются руки а они не двигались 10 месяцев. Опухоль конечно никуда не исчезла, но чувствую я себя гораздо лучше. Мне предлагали и операцию, и лучевую терапию, но никакой гарантии, что после этих манипуляций я буду держать голову, разговаривать.
P.S. Изначально профессор Дорогов создал АСД для людей, это сейчас его применяют только лишь в ветеринарии
@гоша, Гоша,добрый день!
Можно к вам обратиться с вопросами?
@коляныч, как вы сейчас себя чувствуете?
@Павлец, добрый вечер, подскажите пож, а без операции нельзя было обойтись. У вас что конкретно было , какие размеры . добро или злокач?
Ну а как вообще, что врачи говорят, будет улучшение, может физиотерапия какая то. 2 года из дома не выходите , вы с кем то живете, кто помогает?
- Все о клиновидной деформации позвоночника
- Что такое кинезиотейпирование и может ли оно помочь при болях в позвоночнике?
- Народная медицина для лечения артроза голеностопного сустава
- Профилактика детского сколиоза, или как не допустить развития заболевания
- Фораминальная грыжа диска – в чем ее особенности
- В чем опасность мышечного напряжения? Комплекс расслабляющих упражнений
- Форумы
- Все о позвоночнике
- Опухоли позвоночника

Диагнозы Тимоши:
1.) "Интрамедуллярная астроцитома в шейно-грудном отделе"
ИТРАМЕДУЛЛЯРНАЯ ОПУХОЛЬ СПИННОГО МОЗГА — это опухоль, которая возникает из вещества спинного мозга. Это редкая опухоль, которая встречается лишь в 10 процентах случаев опухолей спинного мозга. Интрамедуллярные опухоли чаще всего доброкачественные и растут медленно, однако их довольно трудно удалить, так как они могут образоваться в труднодоступном месте.
Интрамедуллярные опухоли включают в себя в основном глиомы. Опухоли такого типа проявляются в виде нарушений чувствительности в пораженной области, а потом они могут распространиться вниз.
К интрамедуллярным опухолям так же относят следующие новообразования:
-Эпендимома
-Астроцитома
-Медуллобластома
Астроцитомы и эпендимомы составляют 80%-90% всех интрамедуллярных опухолей. Значительно реже встречаются олигодендроглиомы, ганглиомы, гемангиобластомы, метастазы и некоторые другие новообразования
АСТРОЦИТОМА
_________________
(АСЦ) является второй по частоте после ЭП опухолью спинного мозга у взрослых и составляет 24-30% всех интрамедуллярных новообразований. В этой возрастной группе пик встречаемости опухолей приходится на 3-е и 4-е десятилетие жизни. В детской популяции, наоборот, АСЦ наблюдаются чаще ЭП, составляя до 4% всех первичных опухолей ЦНС. фитнес экспресс москва отзывы
Около 75% АСЦ представлены доброкачественными формами и 25% - злокачественными (ГБ) без какой-либо зависимости от пола пациента. У взрослых АСЦ выявляются несколько чаще в грудном отделе спинного мозга, затем следует шейный уровень. В детской популяции преобладает шейный отдел. АСЦ, как правило, поражают несколько сегментов спинного мозга, а в отдельных случаях занимают весь его длинник.
Опухоли шейного отдела. При верхнейшейной локализации (C1-C4) имеют место спастические тетрапарезы с проводниковым расстройством чувствительности. Поражение сегмента Civ сопровождается парезом диафрагмы (икота, одышка, затруднение кашля, чиханья). Опухоли на уровне шейного утолщения проявляются атрофическими нарушениями в верхних и спастическими парезами нижних конечностей. Для уровня C6-C7 характерно наличие триады Горнера (птоз, миоз, энофтальм). При вентральном расположении процесса могут быть только двигательные расстройства.
Опухоли грудного отдела встречаются чаще опухолей других отделов. Корешковые боли носят опоясывающий характер, на ранних стадиях могут имитировать заболевания внутренних органов (холецистит, панкреатит), сегментарные нарушения проявляются выпадением брюшных рефлексов, что иногда помогает уточнить уровень процесса. Руки совершенно интактны. Ниже уровня компрессии типичные проводниковые расстройства. Верхний уровень поражения устанавливается по верхней границе чувствительных расстройте. Проекция ее на позвоночник определяется: в верхнегрудном отделе вычитанием и? уровня чувствительных расстройств единицы, в среднегрудном отделе - двойки и в нижнегрудном отделе - тройки. Получаемая цифра указывает, на уровне какого позвонка находится опухоль.


2.) Спастический тетрапарез
ТЕТРАПАРЕЗ:
Парез означает заболевание, при котором происходит обессиливание двигательной функции в результате поражения нервной системы. Тетрапарез — это парез всех четырех конечностей. При такой форме болезни не функционируют обе руки и обе ноги.
Тетрапарез опасен тем, что часто приводит к изменению форм конечностей. Одним из симптомов тетрапареза является спастичность мускулатуры, которая почти всегда вызывает боли в мышцах. Возможна полная утрата активности конечностей. Кисти рук могут принимать свисающее положение.
Тетрапарез конечностей чаще всего возникает в результате нарушений в стволе головного мозга, в шейном отделе позвоночника или полушариях головного мозга. Тетрапарез может возникнуть при поражении центральной и периферической нервной системы. Наиболее остро он развивается в случае травматического поражения шейного отдела позвоночника, после кровоизлияния в мозг, ушибов или неправильного обмена веществ.
В результате повреждения верхних шейных сегментов в остром периоде травмы развивается вялый паралич четырех конечностей, расстройство дыхания, а также нарушение тазовых функций. Раздражение спинального центра диафрагмы сопровождается икотой, одышкой и кашлем. Ранение на уровне шейного отдела позвоночника часто приводит к летальному исходу, так как нарушаются жизненно важные функции организма. Если больному удается выжить, то через 2-3 недели тетрапарез постепенно приобретет спастический характер.
Травма нижнего шейного отдела спинного мозга, которая может возникнуть в результате удара о дно во время ныряния или при автомобильных авариях, также может привести к тетрапарезу. У пострадавшего развивается вялый паралич рук и ног, который в последствие приобретает в ногах спастический характер.
Тетрапарез имеет разновидности:
Смешанный тетрапарез проявляется в виде мышечной дистонии. Наблюдается разный мышечный тонус — где-то повышен, где-то понижен. Причиной смешанного тетрапареза может служить родовая травма. К сожалению, это встречается довольно часто и хорошо устраняется регулярными курсами массажа и ПФК и в младенчестве обычно ничем страшным не грозит.
Центральный тетрапарез может быть следствием двустороннего поражения больших полушарий, поражением ствола или верхнего отдела спинного мозга.
Вялый тетрапарез характеризуется слабостью в руках и ногах. Двигательные нарушения обычно сопровождаются нарушением чувствительности.
Рефлекторный тетрапарез характеризуется гиперрефлексией в верхних и нижних конечностях, гипертонусом мышц, сохранением силы мышц и наличием у больного патологических рефлексов.
Спастический тетрапарез (повышение мышечного тонуса) — это скованность мышц верхних и нижних конечностей. Это заболевание может быть следствием гидроцефалии и повышенного внутричерепного давления. Иногда оно может проявляться в форме триапеза, когда одна из конечностей практически не страдает. В 80-90% случаев нарушается интеллект.
Лечение спастического тетрапареза требует комплексного подхода, который включает в себя применение консервативной терапии, реабилитационного, ортопедохирургического и нейрохирургического лечения. Задача лечения направлена на снижение спастичности, коррекции нарушений опорно-двигательного аппарата и формировании правильного двигательного стереотипа.

Все это обосновывает проведение анализа возникающих осложнений при резекции опухолей спинного мозга и побудительной основой для разработки более щадящих методов их удаления и, возможно, изменения тактики лечения и, в конечном счете, для уменьшения частоты их развития [1, 5, 6, 9].
Цель работы. Изучить характер, структуру и частоту осложнений, возникающих после удаления опухолей спинного мозга.
Материалы и методы исследования
Всего за последние 13 лет (2000-2012 г.г.) в клинике нейрохирургии Новосибирского НИИТО получили хирургическое лечение 467 больных с опухолями спинного мозга, из них 356 человек имели экстрамедуллярные опухоли и 111 – интрамедуллярные новообразования. Использованы клинические, неврологические электрофизиологические (интраоперационный контроль ССВП), радиологические (МСКТ, МР-визуализация, в том числе, с контрастными методиками и сосудистыми программами, рентгенологические), лабораторные методы диагностики.
Результаты исследования и их обсуждение
Все возникшие осложнения после удаления опухолей спинного мозга классифицированы нами следующим образом:
1. По времени возникновения:
А. Интраоперационные осложнения.
Б. Ранние – до 1 месяца с момента проведения операции.
В. Поздние – спустя 1 месяц после оперативного вмешательства.
2. Осложнения со стороны спинного мозга:
А. Неврологические нарушения.
Б. Отек спинного мозга.
3. Осложнения неинфекционного характера области хирургического вмешательства:
А. Послеоперационная ликворея.
В. Гематомы позвоночного канала в зоне оперативного вмешательства.
С. Формирование ликворных кист в эпидуральном и межмышечном пространстве (псевдомиелорадикулоцелле).
4. Осложнения области хирургического вмешательства инфекционного характера:
А. Поверхностная инфекция разреза.
Б. Глубокая инфекция разреза.
5. Гнойные инфекционные осложнения со стороны центральной нервной системы
А. Гнойные менингиты.
Б. Гнойные миелиты.
В. Гнойные менинго-энцефалиты.
6. Экстрамедуллярные осложнения:
А. Воздушная венозная эмболия.
Б. Тромбэмболия легочной артерии.
В. Назокоминальная пневмония.
Г. Трофические нарушения (пролежни).
Е. Инфекция мочевыделительной системы.
И. Парез кишечника
7. Осложнения со стороны позвоночника (ортопедические осложнения):
В. Функциональная нестабильность.
Основное количество осложнений после резекции первичных опухолей спинного мозга развилось в раннем послеоперационном периоде, частота их встречаемости составила 34,3 % (160 случаев). Из них основное количество (n = 154) носило легкий характер и лишь 6 (1,3 %) явились причиной летального исхода.
В позднем послеоперационном периоде встречались два вида осложнений – формирования ликворных кист в эпидуральном и межмышечном пространстве (пссевдомиелорадикулоцелле) и различные деформации позвоночника. Они диагностированы у 48 (10,3 %) оперированных.
Осложнения со стороны спинного мозга. Проведен анализ неврологических нарушений, возникающих после удаления первичных новообразований спинного мозга у 234 человек (6 детей – 2,6 %, 228 взрослых – 97,4 %). 89 (38 %) имели интрамедуллярные, 145 (97,4 %) – экстрамедуллярные опухоли. Для оценки возникающих после операции нарушений функции спинного мозга исследовался в динамике неврологический статус пациента и его функциональное состояние по Евзикову Г.Ю. (2002) и по шкале Mc-Cormick P.C. (1990).
Как при экстра, так и интрамедуллярных новообразованиях развитие неврологических осложнений в послеоперационном периоде зависели в первую очередь от исходного функционального состояния больного, локализации, гистологической структуры опухоли и степени поражения спинного мозга. Наиболее часто эти осложнения развивались у больных с опухолью злокачественного характера в шейном отделе спинного мозга с исходно выраженным неврологическим дефицитом. Наибольшее и статистически достоверное количество неудовлетворительных функциональных результатов получено у пациентов в фазе частичного и полного поперечного поражения спинного мозга, по сравнению с ирритативной фазой заболевания. Частота неудовлетворительных функциональных исходов операций у пациентов старше 60 лет была также статистически достоверно выше. У больных после удаления экстрамедуллярных опухолей грубые неврологические нарушения в раннем послеоперационном периоде составили 5,9 %. Большая часть возникающей вновь и углубляющейся после операции неврологической симптоматики носит обратимый характер.
У пациентов с интрамедуллярными опухолями уже через 6 месяцев после проведенной операции у достоверно меньшего количества больных определяются чувствительные расстройства (F = 1,75), а через 1 и 3 года достоверность этих различий возрастает еще больше (F = 2,45; F = 2,01) – рис. 2, А. У этой группы оперированных через 6 месяцев и 1 год после хирургического лечения, по сравнению с дооперационным уровнем и перед выпиской, отмечался статистически достоверный регресс двигательных расстройств у большего числа пациентов (F = 1,67; F = 2,53) – рис. 1.
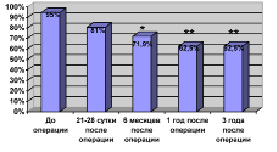
Рис. 1. Динамика двигательных нарушений у больных с ИМО. Примечание: * – различия достоверны
У них же через 1 год после хирургического лечения пациенты 2 и 3 функциональных классов по шкале Mc-Cormick P.C. (1990 г.) встречались достоверно чаще – 41,8 % – F = 2,47 и 28,6 % случаев – F = 1,98. Риск развития серьезных необратимых неврологических осложнений после радикального удаления интрамедуллярных опухолей в нашей серии составил 9 %. Большая часть возникающей в послеоперационном периоде неврологической симптоматики является обратимой.
Имеющийся отек спинного мозга после удаления опухолей на верхне-шейном уровне нередко прогрессирует, что значительно усугубляет клиническую картину заболевания и осложняет течение послеоперационного периода. Клиническое его прогрессирование проявляется появлением на 2-5 сутки бульбарных симптомов в виде нарушения глотания, а затем расстройствами сознания больного вплоть до комы. Восходящий отек спинного мозга у наших больных с опухолями шейного отдела диагностирован у 3 человек (0,6 %).
Неинфекционные осложнения области хирургического вмешательства. Осложнения неинфекционного характера наблюдались в раннем и позднем после операционном периоде у 31 больного, что составило 6,6 %. Из них наиболее часто встречалась послеоперационная ликворея. Она диагностирована в 6 % случаев (у 28 из 467 больных) от общего числа всех больных с опухолями спинного мозга. Это потребовало установки больным наружного люмбального дренажа на 7-11 суток и наложения на кожу в зоне ликвореи дополнительных герметизирующих швов. Такая тактика позволила без дополнительного оперативного вмешательства купировать возникшие осложнения. Ранее проведенная лучевая терапия на область частично удаленной опухоли значительно повышает риск развития послеоперационной ликвореи. Так, например, из 6 больных, оперированных нами повторно в связи с продолженным ростом экстра-интрамедуллярных опухолей и ранее проведенной лучевой терапией, у 2 (33 %) она развилась в раннем послеоперационном периоде
У 1 (0,2 %) человека в зоне оперативного вмешательства диагностирована клинически и по данным МРТ спинного мозга эпидуральная гематома, вызывающая компрессию спинного мозга. Проведенная операция, направленная на удаление гематомы привела к регрессу вновь возникшей неврологической симптоматики.
Формирование ликворных кист в эпидуральном и межмышечном пространстве (пссевдомиелорадикулоцелле) в большинстве случаев происходило у больных с послеоперационной упорной ликвореей. Данный вид осложнений отмечен в позднем послеоперационном периоде у больных в результате не герметичности твердой мозговой оболочки в зоне оперативного вмешательства у 11 больных (2,3 %).
Размер псевдомиелорадикулоцелле колебался от небольших до значительных размеров (от 25 до 150 мл). Ни у одного больного они не вызывали сдавление спинного мозга и не усугубляли неврологическую симптоматику. Но у 3 из 11 явились причиной развития поздней ликвореи, которая купирована нами хирургическим путем. Всем им проведена пластика ликворного свища путем герметизации ТМО гомотрасплантатом с использованием медицинского клея, тахокомба и послойного ушивания мягких тканей с установкой наружнего эндолюмбального катетера на срок 10-12 дней (рис. 2).
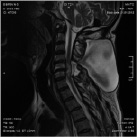
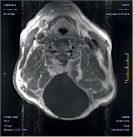
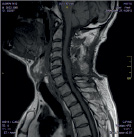
Рис. 2. МРТ спинного мозга больной с псевдомиелорадикулдоцелле: А, Б – до операции. В – послеоперационный МРТ контроль
Инфекционные осложнения области хирургического вмешательства. Осложнения подобного характера встретились у 9 оперированных – в 1,9 % случаев. Инфекционные осложнения области хирургического вмешательства в виде поверхностного либо глубокого нагноения послеоперационной раны возникли у 7 больных, что составило 1,5 % от всех оперируемых больных. Поверхностные нагноения купированы путем предварительной местной санации ран, а затем наложением вторичных швов на кожу. Глубокое нагноение операционной раны возникло у 1 человека (0,2 %). Оно потребовало раскрытие и санацию раны до твердой мозговой оболочки с эвакуацией нагноившейся гематомы и наложением вторичных швов.
Инфекционные осложнения со стороны центральной нервной системы в виде гнойного менингита отмечено у 1 (0,2 %) больного с экстрамедуллярной опухолью. Оно купировано местным и парентеральным введение антибиотиков.
Экстрамедуллярные осложнения. Данные осложнения в нашей серии наблюдений суммарно диагностированы 115 раз. Это связано с тем, что у 20 пациентов их развивалось по 2, а у 15 оперированных – по 3 в виде негрубых нарушений со стороны дыхательной, желудочно-кишечной и мочеиспускательной систем. В итоге 115 осложнений возникло у 65 (13,9 %) человек.
Экстрамедуллярные осложнения были представлены в большинстве своем дисфункцией желудочно-кишечного тракта. Интестинальная недостаточность проявлялась в виде динамической кишечной непроходимости. Она наблюдаются у 9 % пациентов (у 42 из 467). Для устранения динамической кишечной непроходимости использовали метоклопрамид, слабительные средства, гипертонические клизмы с одновременной стимуляцией кишечника прозерином или убретидом. В атонической стадии противопоказано введение газоотводной трубки. По мере восстановления перистальтики стимуляцию с помощью клизм заменяют применением свечей.
На втором месте по частоте встречаемости были назокоминальные инфекции. У больных с опухолями спинного мозга в первую очередь с интрамедуллярными на шейном уровне нередко наблюдаются выраженные нарушения функции дыхания, которые могут усугубляться после операции. Это приводит к ухудшению, а нередко и к выключению грудного дыхания с резким уменьшением легочной вентиляции, ателектазам и на фоне нарушения дренажной функции бронхов к развитию пневмонии. Послеоперационные бронхо-легочные осложнения при хирургическом лечении опухолей спинного мозга относятся к одним из наиболее частых. Частота послеоперационных пневмоний, по данным спинальной клиники Института нейрохирургии им. акад. А.П. Ромоданова, в различные годы колебалась от 7 % до 12 %. По нашим данным частота развития пневмонии составила 4 % (у 18 из 467 больных) и развивалась она только у больных с опухолями шейного отдела спинного мозга с исходным грубым неврологическим дефицитом. Но ни в одном случае данное осложнение не явилось причиной летального исхода.
Наиболее часто трофические нарушения в виде пролежней у наших больных развивались на фоне грубой неврологической симптоматики при поражении интрамедуллярной опухолью шейного отдела спинного мозга. Такие осложнения возникли у 7 больных, что составило 1,5 % от общего числа пациентов. Согласно классификации Когана 4 человека имели поверхностные пролежни в виде мацерации кожных покровов в стадии первичной реакции в области крестца, у 3-х имелись глубокие пролежни в некротической стадии.
Наличие у больных нескольких очагов инфекции в виде пневмонии, пролежней нередко приводит к развитию сепсиса. Из всех оперированных сепсис диагностирован у 3 (0,6 %) человек со злокачественными интрамедуллярными опухолями на шейном уровне на фоне двусторонней пневмонии и пролежней.
Венозная воздушная эмболия (ВВЭ). Частота встречаемости ВВЭ в нашей серии, состоящей из 135 больных с опухолями на уровне шейного и верхне-грудного отделов позвоночника, оперированных сидя, составила 7,4 % (у 10 их 135 больных). Она не носила массивный характер, летальных исходов от развившейся ВВЭ ни в одном случае не было.
Тромбоэмболия легочных артерий (ТЭЛА). В нашей серии больных, несмотря на использование нами отработанной в Институте им. Н.Н. Бурденко комплексной профилактики, ТЭЛА развилась в 1,4 % случаев (7 из 467 человек). При этом причиной летального исхода ТЭЛА явилась у 3 из 467 пациентов, что составило 0,6 %.
Инфекция мочевыводящих путей. У 64,4 % у наших больных, особенно с интрамедуллярными опухолями, уже до операции имелась дисфункция тазовых органов в виде нарушения мочеиспускания (рис. 3). Им проводилась периодическая катетеризация мочевого пузыря. Всем им и больным, у которых не наступало быстрое восстановление самостоятельного мочеиспускания, проводили продолжительную катетеризацию мочевого пузыря катетером Фолея. При восстановлении позывов на мочеиспускания предпочтение отдавали периодической катетеризации. В этой ситуации на фоне сохраняющейся дисфункции мочевого пузыря, несмотря на профилактику циститов, последние в нашей серии больных диагностированы у 25 человек – 5,4 % от общего числа больных.
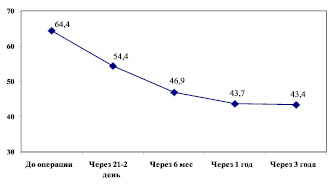
Рис. 3. Нарушения функции тазовых органов у больных с интрамедуллярными опухолями в динамике
Операции по поводу опухолей спинного мозга при сочетании ряда неблагоприятных факторов могут заканчиваться летальным исходом. Всего в представленной нами хирургической серии в раннем послеоперационном периоде умерло 6 из 467 больных, что составило 1,3 %. Причиной летального исхода явились осложнения в виде ТЭЛА (50 %) и восходящий отек спинного мозга (50 %). 3 человека имеющие интрамедуллярные опухоли на верхне-шейном уровне и погибли от восходящего отека на бульбарные отделы ствола головного мозга. У остальных 3-х опухоли локализовались в шейном (1) и у 2-х в грудном отделах позвоночника.
Осложнения со стороны позвоночника (ортопедические осложнения). Деформации позвоночника, как, например, сколиоз или, чаще, кифоз различной степени тяжести наблюдались в нашей хирургической серии больных у 37 из 467 пациентов (8 %). У детей после удаления интрамедуллярной опухоли осложнения в отдаленном послеоперационном периоде в виде сколиотической деформации возникли в 33 % случаев. Все они связаны с проведением расширенной ламинэктомии на шейно-грудном и грудопоясничном уровне, потребовавшейся для удаления распространенных интрамедуллярных опухолей на 5-7 позвонках.
Наши данные совпадают с литературными в том, что гемиламинэктомия, применяющаяся, при небольших, в основном экстрамедуллярных опухолях спинного мозга не подходят для интрамедуллярных опухолей, т.к. необходимо обнажение средней линии спинного мозга. Когда требуется обширная ламинэктомия или ламинотомия, рекомендуется сохранять одну заднюю дужку между каждым пятым или шестым позвонками. Для снижения травматичности операционных доступов к опухолям спинного мозга являются необходимо избегать повреждения межпозвонковых суставов, выполнять остеопластическую ламинотомию у детей с последующей иммобилизацией позвоночника как минимум на 4 месяца. Наряду с этим проводится ортопедический и радиологический контроль до окончания периода роста ребенка и отказ от назначения радиотерапии пациентам с доброкачественными интрамедуллярными опухолями. Ламинотомия проводится нами с использованием ультразвукового аппарата фирмы Misonix.
Для снижения травматичности операционных доступов к опухолям спинного мозга, по нашему мнению, также необходимо использовать микрохирургическую технику в сочетании с разработанными нами технологическими приемами лазерной хирургии на основе применения неодимового лазера. Сочетание данных технологий позволяет уменьшить травматичность операционных доступов и резецировать экстрамедуллярные опухоли только из геми- и интерламинарных доступов с сохранением суставных и остистых отростков позвонков. Наряду с этим, проведение ламинотомии и ламинопластики у взрослых позволяет в отдаленном периоде также уменьшать вероятность развития подобных деформаций.
Хирургическое лечение деформаций позвоночника осуществлялось путем: краниоцервикальной фиксации, проведения межтелового спондилодеза на нескольких уровнях, транспедикулярной и ламинарной фиксации позвоночного столба (рис. 4).
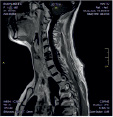
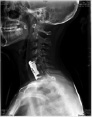
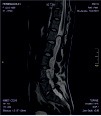
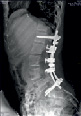
Заключение
Наибольшее количество осложнений после удаления опухолей спинного мозга развивается в раннем послеоперационном периоде (1 месяц с момента проведения операции).
Наиболее грозными осложнениями, часто приводящим в послеоперационном периоде больных к летальным исходам, является восходящий отек спинного мозга, развивающийся в 0,6 % и тромбэмболия легочных артерий, диагностированная в 1,4 % случаев.
Риск развития серьезных необратимых неврологических осложнений после радикального удаления интрамедуллярных опухолей составил 9 %. Грубые неврологические нарушения в раннем послеоперационном периоде после резекции экстрамедуллярных опухолей развиваются в 5,9 %. При этом большая часть возникающей вновь и углубляющейся после операции неврологической симптоматики носит обратимый характер.
Хирургическое лечение опухолей спинного мозга имеет минимальные риски развития общехирургических осложнений и не влияет на клинические результаты лечения больных и летальность.
Экстрамедуллярная опухоль
Экстрамедуллярная опухоль — это опухоль с локализацией в анатомических образованиях, окружающих спинной мозг (корешки, сосуды, оболочки, эпидуральная оболочка. Экстрамедуллярные опухоли делятся на субдуральные (расположенные под твердой мозговой оболочкой) и эпидуральные (расположенные над этой оболочкой). Большинство экстрамедуллярных опухолей составляют менингиомы (арахноидэндотелиомы) и невриномы.
Менингиомы — наиболее часто встречающиеся экстрамедуллярные опухоли спинного мозга (примерно 50%). Менингиомы, как правило, располагаются субдурально. Они относятся к опухолям оболочечно-сосудистого ряда, исходят из мозговых оболочек или их сосудов и чаще всего плотно фиксированы к твердой мозговой оболочке.
Невриномы занимают второе место среди экстрамедуллярных опухолей спинного мозга (примерно 40%). Невриномы, развивающиеся из шванновских элементов корешков спинного мозга, представляют собой опухоли плотной консистенции. Невриномы, как правило, имеют овальную форму и окружены тонкой блестящей капсулой. В ткани неврином часто обнаруживаются регрессивные изменения с распадом и образованием кист различной величины.
Любое поражение, которое приводит к сужению канала спинного мозга и воздействует на спинной мозг, сопровождается развитием неврологической симптоматики. Эти нарушения обусловливаются прямым сдавлением спинного мозга и его корешков, но также опосредуются через гемодинамические расстройства.
При экстрамедуллярных опухолях (как интрадуральных, так и эпидуральных) появляются симптомы сдавления спинного мозга и его корешков. Первыми симптомами обычно бывают локальная боль в спине и парестезии. Затем наступает потеря чувствительности ниже уровня болевых ощущений, нарушения функций тазовых органов.
Клиническая картина эксрамедуллярных опухолей складывается из трех синдромов:
- корешкового;
- синдрома половинного поражения спинного мозга;
- синдрома полного поперечного поражения спинного мозга.
Исключение составляет клиническая картина поражения конского хвоста спинного мозга (симптомы множественного поражения корешков спинного мозга с уровня L1).
Для экстрамедуллярных опухолей характерны раннее возникновение корешковых болей, объективно выявляемые расстройства чувствительности только в зоне пораженных корешков, снижение или исчезновение сухожильных, периостальных и кожных рефлексов, дуги которых проходят через пораженные корешки, локальные парезы с атрофией мышц соответственно поражению корешка.
По мере сдавления спинного мозга присоединяются проводниковые боли и парестезии с объективными расстройствами чувствительности. При расположении опухоли на боковой, переднебоковой и заднебоковой поверхностях спинного мозга в случае преимущественного сдавления его половины в определении стадии развития заболевания нередко удается выявить классическую форму или элементы синдрома Броун-Секара.
С течением времени проявляется симптоматика сдавления всего поперечника мозга и этот синдром сменяется парапарезом или параплегией. Снижение силы в конечностях и объективные расстройства чувствительности обычно вначале проявляются в дистальных отделах тела и затем поднимаются вверх до уровня пораженного сегмента спинного мозга.
Симптом ликворного толчка состоит в резком усилении болей по ходу корешков, раздражаемых опухолью. Это усиление наступает при сдавлении шейных вен в связи с распространением повышения ликворного давления на "смещающуюся" при этом экстрамедуллярную субдуральную опухоль. При экстрамедуллярных опухолях, особенно в случае их расположения на задней и боковой поверхностях мозга, нередко при перкуссии или надавливании на определенный остистый отросток возникают корешковые боли, а иногда и проводниковые парестезии.
Интрамедуллярная опухоль
Интрамедуллярная опухоль — это опухоль с локализацией в веществе спинного мозга. Частота интрамедуллярных опухолей составляет 10-18% от общего числа опухолей спинного мозга. Если по природе своей интрамедуллярные опухоли чаще доброкачественные и медленно растущие, то по характеру роста и расположению являются наименее благоприятными с точки зрения возможности их хирургического удаления. Интрамедуллярные опухоли спинного мозга представлены в основном глиомами (эпендимомами и астроцитомами). Реже обнаруживаются мультиформные спонгиобластомы, медуллобластомы и олигодендроглиомы.
Эпендимомы возникают чаще всего из эпендимы центрального канала на уровне шейного и поясничного утолщений. Они могут развиваться также из конечной нити и располагаться между корешками конского хвоста. Эпендимомы являются наиболее часто встречающимися интрамедуллярными опухолями. В 50-60% наблюдений эпендимомы располагаются на уровне конуса спинного мозга и корешков конского хвоста. Затем следуют шейный и грудной отделы спинного мозга. В отличие от шейного и грудного уровней, где опухоль вызывает утолщение спинного мозга, на уровне конуса и корешков она приобретает все свойства экстрамедуллярной опухоли. Иногда эпендимомы в этой области могут полностью заполнять позвоночный канал, достигая 4-8 см по протяженности. Эпендимомы относятся к разряду доброкачественных медленно растущих опухолей. От других глиом спинного мозга они отличаются обильным кровоснабжением, что может приводить к развитию субарахноидальных и внутри опухоливых кровоизлияний. Более чем в 45% случаев эпендимомы содержат различной величины кисты.
Астроцитомы характеризуются инфильтративным ростом, локализуются в сером веществе и отличаются большим распространением по длиннику мозга. Астроцитома является второй по частоте интрамедуллярной опухолью после эпендимомы у взрослых и составляет 24-30% всех интрамедуллярных новообразований. В этой возрастной группе пик встречаемости опухолей приходится на 3-е и 4-е десятилетие жизни. У детей, наоборот, астроцитома наблюдаются чаще эпендимомы, составляя до 4% всех первичных опухолей центральной нервной системы.
Радиологическая диагностика интрамедуллярных опухолей довольно широко развита, однако большинство методов, способных адекватно судить о наличии опухолевого поражения, являются трудоемкими и травматичными. Одним из наиболее чувствительных методов в определении изменения размеров спинного мозга является магнитно-резонансная томография (МРТ), поэтому при подозрении на наличие интрамедуллярной опухоли, рост которой, как правило, сопровождается утолщением спинного мозга, применение МРТ следует считать наиболее целесообразным.
Запишитесь на консультацию нейрохирурга, занимающегося хирургическим лечением опухолей позвоночника и спинного мозга.

Заведующий нейрохирургическим отделением, врач-нейрохирург, к.м.н., Заслуженный врач РФ


Врач-нейрохирург, к.м.н., врач высшей категории


Сделайте снимки (МРТ/КТ) на томографе не менее 1.5 Тесла. Какие именно снимки требуются в вашем случае — вы можете уточнить по телефону.
Затем запишитесь на консультацию нейрохирурга через сайт или по телефону 8 (495) 798-75-56
Читайте также:


