Чувство дискомфорта в шейном отделе

Неприятные ощущения или боль в шейном отделе позвоночника могут указывать на проблемы со спиной или неврологические нарушения. Нередко болевые ощущения в шее возникают на фоне повышенной температуры, при миалгии или из-за простуды. Чаще всего болевой синдром вызван прогрессирующим остеохондрозом или заболеваниями межпозвоночных дисков. Прежде чем начать лечить симптомы, необходимо узнать точную причину неприятных ощущений.
Самые частые причины болей в позвоночнике шеи
Практически каждый человек в своей жизни сталкивается с дискомфортом в области шейного отдела позвоночника. Если нет физических деформаций или дегенеративных поражений хребта, то неприятные ощущения обычно связаны с перепадами давления, метеорологической чувствительностью, гипертермией на фоне ОРВИ (из-за боли в мышцах), с нервными и физическими перегрузками, эмоциональными стрессами.
Если человек долгое время пребывает в сидячем положении или занимается тяжелым видом спорта, то со временем возникающая боль в шее станет признаком гипертонуса мышц шеи и трапеции. Со временем такие состояния перерастают в остеохондроз. Частая мышечная боль связана с перегрузкой шейных позвонков. По сравнению с остальными позвонками, шейный отдел довольно хрупкий, а межпозвоночные диски маленькие. По этой причине мышцы шеи испытывают большие нагрузки, что приводит к их болезненности.
Через шейный отдел проходят нервные стволы, передающие сигналы головного мозга к телу. Нервное сплетение шеи состоит из двигательных и чувствительных нейронных окончаний. Через шейный отдел проходит иннервация к диафрагме, брюшной области и грудной клетке. Поэтому даже малейшие повреждения шеи чреваты нарушением иннервации. Сильная боль также возникает при передавливании крупных сосудов.
Какие болезни позвоночника наиболее часто диагностируют:
- Шейный миозит.
- Протрузии, грыжи или остеохондроз.
- Онкологические болезни, опухоли различного происхождения.
- Аутоиммунные заболевания – ревматоидный артрит, различные формы ревматизма.
- Травмы или вывихи, растяжения мышц.
- Спондилез, спондилолистез.
- Синдром позвоночной артерии.
- Болезнь Бехтерева.
Если шея болит в передней части, это может указывать на проблемы со щитовидной железой, воспаления, увеличение лимфоузлов, развитие опухолевых процессов, аневризму. Боль в задней части шеи указывает на различные патологические изменения в позвоночнике, воспаление или растяжение мышц, травмы или поражение артерий атеросклеротическими бляшками.
Обычно обострение проявляется в двух случаях – сутра после пробуждения или при длительном статическом напряжении. Пример – сидение за компьютером в неподвижной или анталгической позе в течение нескольких часов. Во время сна человек может залежать шею или использовать неудобные подушки, что приведет к ощущению скованности по утрам. В результате возникает сильный мышечный спазм, доставляющий неприятные ощущения.
Что способствует возникновению обострения:
- переохлаждение;
- травмы, повреждения, растяжения, резкие повороты головы;
- нервный или физический стресс;
- неправильная работа массажиста.
Как проявляется шейный остеохондроз:
- Первый признак – неприятные ощущения, болезненность в шейном отделе. Если остеохондроз находится в начальной стадии, то дискомфорт ноющий и тупой, без резких ухудшений. В спокойном и расслабленном состоянии проблемы не возникают, но при долгом пребывании в анталгической позе возникает приступ обострения. После расслабления неприятные ощущения вновь исчезают. Если на этой стадии не обратиться к врачу, болезнь начинает прогрессировать сильнее.
- Со временем появляются защемления нервных окончаний спинного мозга, неприятные ощущения возникают в лопатке, спине, ключице, чувствуются прострелы. Когда болезнь прогрессирует, острая боль переходит в хроническую. Дискомфорт ощущается постоянно в области шейного отдела. Происходит иррадиация в грудной отдел, наблюдаются сильные головные боли.
- Хроническая головная боль напряжения преследует больного преимущественно в ночное время и усиливается после физического напряжения. Сначала боль легко купируется НПВС и анальгетиками. Со временем неприятные ощущения усиливаются, возникает ощущение тяжести и распирания.
- Спазм при глотании, боль лицевых мышц. Состояние связано с усилением остеохондроза и нарушением нормального мышечного тонуса.
- Постоянное чувство напряженности в голове и шее.
- Проблемы с подвижностью шеи.
- Звон, шум, ощущение писка в ушах.
- Головная боль от позвоночника сопровождается головокружением.
- Снижается сильно работоспособность пациента.
- Проблемы с концентрацией внимания.
- Возникновение онемения языка и нижней челюсти.
Если у больного не диагностировали остеохондроз, но боли в шее после длительного сидения продолжают беспокоить, то это указывает на перегрузку мышц шеи и трапеции. Обычно боль распространяется ниже, затрагивая область лопаток. В таком случае необходимо каждые полчаса вставать с рабочего места и делать небольшую, плавную растяжку. Рекомендуемые упражнения – повороты головы в стороны и круговые движения вправо, влево. Если есть возможность, следует прилечь и расслабиться. В крайнем случае, помогут разогревающие мази, массажи, сауна и миорелаксанты.
Растяжение мышц и связок носит более выраженный болезненный характер и всегда сопровождается воспалением. Симптоматика зависит от степени повреждения:
- Болевые ощущения незначительны. Острая боль без лечения проходит в течение нескольких. Остаточная – до 1-2 недель. Обычно терапия в этой ситуации не требуется, только отдых.
- 2 стадия характеризуется умеренной болезненностью и наличием дискомфорта в месте повреждения. Для лечения необходимо использовать обезболивающие наружные препараты. Острая боль проходит в течение 2 недель. Полностью пациент излечивается в течение месяца.
- Третья стадия характеризуется существенным повреждением мышц и связок. В месте повреждения наблюдаются гематомы, припухлость, покраснение и сильная боль. Необходима врачебная помощь и постельный режим. Тяжелые виды травм, сопровождаемые надрывами, заживают в течение нескольких месяцев. Обычно назначают инъекционные НПВС, мази и миорелаксанты.
В период реабилитации нередко требуется помощь массажиста, мануального терапевта или назначение ЛФК.
На фоне воспалений без должного внимания к проблеме возникает миозит. Причина миозита обычно кроется как в мышечном повреждении, так и в инфекционном воспалении. Наиболее частая причина – пребывание на сквозняке, переохлаждение и травмы. Больные жалуются на острую боль в шее, наблюдается припухлость. Без лечения пораженные мышцы спазмируются, из-за чего боль усиливается. Терапия консервативная и заключается в использовании нестероидных противовоспалительных средств, анальгетиков и миорелаксантов. В острый период важно пребывать в тепле. По возможности рекомендован постельный режим.
Боли в шейном отделе позвоночника являются часто результатом образования протрузии или грыжи. В этой области хребет имеет хрупкую структуру, поэтому такое осложнение часто возникает на фоне остеохондроза или повышенных нагрузок. Грыжа межпозвоночных дисков в области шеи характеризуется наличием дискомфорта, и иррадиации в другие части тела. Больной часто жалуется на прострелы с шеи в область головы, ключицы, лопатки и руки. По утрам наблюдается скованность движений шеи, хотя воспалительные процессы отсутствуют, а повреждения мышечных или костных структур не наблюдаются.
Чтобы избавиться от боли, нужна комплексная терапия с проведением ЛФК, массажа, применения медикаментов и соблюдением щадящего образа жизни. Вылечить протрузию или грыжу в шейном отделе без хирургического вмешательства нельзя, но можно замедлить развитие заболевания, соблюдая принципы консервативной терапии. С таким диагнозом физические нагрузки строго дозируют.
Если больной ощущает резкие, пульсирующие боли в области позвоночного столба шейного отдела или затылка, то это очень часто указывает на инфицирование и последующее воспаление мягких тканей. Неприятные ощущения чувствуются постоянно. Характерный признак для диагностики заболевания – краткосрочное уменьшение дискомфорта после использования анальгетиков или НПВС.
Обычно боль бывает настолько мучительной, что пациент не может спать по ночам. Безобидный пример подобной болезни – обострившийся фурункулез на коже в области шейного отдела. На ухудшение указывает повышение температуры тела, лихорадка и гипергидроз. Тяжелые болезни, вызывающие подобную симптоматику – остеомиелит, эпидуральный абсцесс.
Эта патология возникает в основном у лиц старшего возраста. Характеризуется дегенеративными изменениями в позвонках шейного отдела, связках, костях и дисках. В начале развития патологического процесса ухудшения не возникают, но со временем неприятные ощущения переходят в сильную боль и беспокоят пациента круглосуточно. Спондилез характеризуется окостенением связочного аппарата. Из-за чего больной ощущает скованность в шейном отделе, что приводит к сдавливанию нервных окончаний, артерий.
Сопутствующие признаки – у пациента сильно болит голова, нарушается координация движений, пропадает слух или ухудшается зрение. Со временем возникает мышечный спазм, радикулит. Далее развивается миопатия верхнего плечевого пояса, утрачивается работоспособность, возникает чувство онемения в теле. Методы лечения для снятия боли симптоматические, применяют при обострении медикаментозную терапию. Предпочтительно использовать препараты из группы миорелаксантов, НПВС, нейротропных витаминов.
Злокачественные опухоли редко возникают в области шейного отдела позвоночника, но распространено появление метастазов в этой зоне. Обычно болезнь диагностируют уже на поздних стадиях, когда лечение затруднено. Поэтому при возникновении малейшего дискомфорта в области позвоночника нужно обязательно обращаться к специалисту. Раннее исследование помогает выявить онкологию на начальной стадии, что повышает шансы на успешное излечение.
Данный вид метастазов (в конкретную область) характерен для поражения органов - желудка, матки или лёгких. Симптомы болезни типичны, как и для многих заболеваний спины – сначала дискомфорт терпимый, а затем неприятная симптоматика усиливается. Возможен перелом костей из-за роста опухоли. Первичная причина онкологии – остеогенная саркома, лейкоз, миелома.
Для этой патологии характерен болевой синдром различной интенсивности, с преобладанием тянущей, стреляющей и жгучей боли. Также могут ощущаться проблемы с элементарными движениями головы, что вызвано нарушением чувствительности. Любой подобный сбой чреват проблемами с двигательной активностью пораженного участка. Также наблюдается онемение рук и ощущения вибрации в пораженном месте.
Боль жгучая и сдавливающая. Для облегчения состояния пациент вынужденно должен лежать весь день неподвижно на спине. По мере прогрессирования патологии наблюдается слабость в руках, снижение мышечного тонуса, начинают дергаться мышцы, наблюдается атрофия мускулов. При пережимании сосудов наблюдаются головокружения, ощущение внутреннего шума в ушах, обмороки.
Нередко при поражении других систем организма, наблюдаются отраженные неприятные ощущения в шее. При заболеваниях трахеи, пищевода или горла иногда наблюдается дискомфорт шейного отдела. Также на фоне ОРВИ и гипертермии наблюдается боль в мышцах верхнего плечевого пояса, что может чувствоваться болью в шейном отделе. Одни пациенты ощущают слабый дискомфорт, другие жалуются на сильные неприятные ощущения. Чтобы избавиться от боли, нужно вылечить заболевание, спровоцировавшее отраженный дискомфорт.
В редких случаях пациента беспокоит шейный отдел по таким причинам:
- Аномалии развития хребта – тропизм, гипоплазия зуба аксиса, синдром Клиппеля – Фейля.
- Нарушения обмена веществ, вызывающие дегенерацию костной, хрящевой ткани, включая реактивный артрит, артроз.
- Болезнь Бехтерева.
- Туберкулез позвоночника.
- Психогенные расстройства.
Диагностика заболеваний
За информацией по диагностике причины дискомфорта в шее нужно обращаться к ортопеду или травматологу. В большинстве случаев нужно комплексное обследование, помогающее без проблем определить причину неприятных ощущений.
В качестве исследования выполняют:
- Рентген позвоночника. Выявляет грубые изменения в костной ткани, переломы, деформацию и признаки межпозвоночных грыж, остеохондроза. Используется в качестве первичного метода диагностики.
- МРТ шейного отдела спины. Позволяет подтвердить наличие грыжи, протрузии, изменения в мягких тканях, воспалительный процесс, поражения нервов. Магнитно-резонансная томография – наиболее точный, безопасный и востребованный способ диагностики, определяющий любые проблемы позвоночника. Из-за высокой стоимости процедуры МРТ назначают редко и только в тяжелых случаях, чтобы уточнить подозреваемый диагноз.
- Первичный осмотр, пальпация. Если врач опытный, то при сборе анамнеза он без проблем заподозрит предполагаемый диагноза. Опрос пациента и осмотр также являются важными диагностическими критериями, позволяющими уточнить, какие процедуры нужно пройти.
- Анализы крови. Если имеются подозрения на воспалительный процесс, инфекционную болезнь или ревматологические заболевания, то потребуется сдать кровь натощак. Обычно назначают ревмопробы, ОАК и биохимическое исследование.
В ходе выполнения анализов и прочих процедур ставится диагноз, после чего назначают лечение.
Методы терапии
Способы восстановления зависят от поставленного диагноза. Если дискомфорт травматического или дегенеративного характера, то в острый период назначают НПВС, анальгетики, миорелаксанты, хондропротекторы. Важно соблюдать покой в острый период. Возможно использование лечебных компрессов с назначенными медикаментами.
Если обнаружена онкология или запущенная грыжа, то назначается оперативное вмешательство. Следует понимать, что хирургическая операция не повлияет на первопричину возникновения болезни и не предупредит рецидив в будущем. В послеоперационный период потребуется коррекция образа жизни, чтобы минимизировать риск повторного проявления болезни.
В период после перенесенных травм важно соблюдение второго этапа терапии – реабилитации. Восстановление заключается в посещении реабилитолога, выполнения комплекса ЛФК, ведения щадящего образа жизни, пока травма полностью не восстановится.
Мнение редакции
Различные и непроходящие дискомфортные ощущения в области шейного отдела позвоночника указывают на явные проблемы. По характеру боли можно определить возможную причину неприятного состояния, но для уточнения необходима врачебная диагностика. Для более детального ознакомления с информацией о болезнях спины рекомендуется посетить наш сайт.
Ком в горле может указывать на шейный остеохондроз, хотя этот симптом более характерен для таких заболеваний, как ангина. Распознать поражение шейного отдела позвоночника можно по другим типичным проявлениям, которые возникают по причине сдавливания кровеносных сосудов и нервных окончаний. Лечение шейного остеохондроза основывается на применении медикаментов, проведении сеансов мануальной терапии и физиотерапии. В домашних условиях больной может использовать лечебную гимнастику и народные средства.
- Симптомы
- Лечение
- Медикаменты
- Таблетки
- Уколы
- Гели и мази
- Мануальная терапия и массаж
- Физиотерапия
- Лечебная физкультура
- Народные средства
Симптомы
При шейном остеохондрозе у человека может возникнуть ощущение кома в горле. Часто пациенты с пораженными шейными позвонками жалуются на жжение в области задней стенки глотки, покалывания и приступы удушья, которые могут длиться в течение суток, затруднения глотательного процесса. При шейном остеохондрозе отмечается дискомфорт в боковых и задних мышцах.
Если сила болей в горле может напоминать ангину, то они менее выражены и непродолжительны. При чувстве кома в горле возникает незначительное першение, хруст в шейных позвонках, а болезненность передается за ухо и под нижнюю челюсть. Как правило, симптоматика проявляется при поворотах головы. При шейном остеохондрозе наблюдаются и другие клинические признаки, как чувство сдавливания гортани и мышечная боль после физических нагрузок. Причем неприятные ощущения могут сопровождаться онемением слизистой задней поверхности глотки.
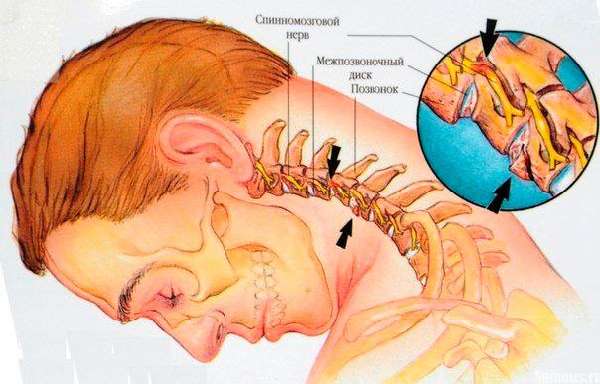
Смещение позвонков в шейном отделе позвоночника провоцирует сдавливание кровеносных сосудов в спинномозговом канале и спинного нерва. Поэтому спазм в результате нарушенного кровообращения вызывает болезненность. А пережатие нервных окончаний, в частности, корешка С3, может привести к потере чувствительности кожных покровов в области шеи.
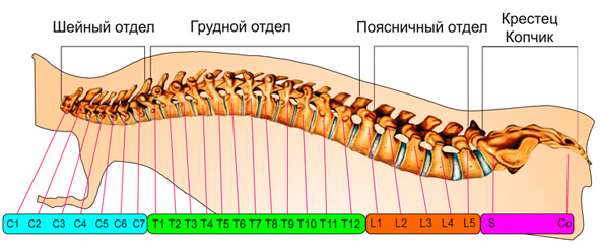
К шейному отделу причисляют 7 первых корешков позвоночника
При шейном остеохондрозе может возникнуть припухлость языка с левой и правой стороны, что приводит к его затрудненному движению и нарушению речи. В ночное время могут возникнуть резкие приступы жжения в горле, которые нельзя снять успокоительными препаратами. Ком в горле чувствуется длительное время. У больного постоянно присутствует желание сглотнуть слюну, но прием пищи и жидкости обычно не нарушается.
Нередко чувство кома сопровождается кашлем. Он имеет приступообразный характер, провоцируется спазмами в горле. Обычно проявляется в утренние часы. При этом навязчивый кашель может протекать с мельканием мушек перед глазами и рвотными позывами. Эти симптомы проявляются при возникновении грыжи шейных позвонков.
Даже при отсутствии неприятных ощущений в течение недели у больного может сохраниться сухость в горле и нарушение глотательного процесса.
Лечение
Для избавления от неприятной симптоматики необходимо лечение. Его можно провести в домашних условиях, но только после консультации с врачом. Дозировка и схема приема лекарств должна определяться специалистом.
Для купирования шейного остеохондроз используют комплекс мер, который включает:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- мануальную терапию;
- народные средства.
Сначала используют препараты для купирования болезненных ощущений. Для этого при помощи анальгезирующих средств снижают чувствительность нервов, противовоспалительными снимают отечность мягких тканей, миорелаксантами — спазмы мышечной ткани. Могут быть использованы средства в таблетированной форме, в виде инъекций, мазей и гелей.
Для улучшения функции нервных клеток необходимы витаминные комплексы. С помощью витаминов B1, B6 продлевают эффект от обезболивающих средств, снимают нагрузку со спинного мозга. Желательно применять и другие группы витаминов, в частности, A и C, выступающие в качестве мощных антиоксидантов.
После устранения болезненности восстанавливают обмен веществ. Для этого показаны хондропротекторы.
Пероральная форма препарата — основной вид лекарств от шейного остеохондроза. Для облегчения боли пациентам назначают лекарства, содержащие аспирин, который также понижает температуру и подавляет воспалительный процесс. Эффективен препарат под названием Бутадион.
Если болевые ощущения передаются на другие участки тела, то применяют соответствующие средства. Головную боль снимают Кавинтоном. Если проявляются побочные эффекты (шум в голове, немеют кончики пальцев, мелькают мушки перед глазами), то дополнительно принимают Ценнаризин, Трентал, Винпоцетин.
Из анальгезирующих препаратов выделяют:
- Кетанол;
- Индометацин;
- Анальгин;
- Нимесил;
- Кетанов.
Могут быть применены успокоительные и антидепрессанты (Афобазол, Амитриптилин, экстракты на растительной основе: валериана, пустырник).
Для снятия воспалительных процессов рекомендуют Аркоксиа. Для нормализации кровообращения — Вестибо, Бетасерк. Если наблюдаются отеки, то их снимают мочегонными препаратами наподобие Диакарба или Фуросемида.
При остром состоянии для нормализации самочувствия пациента врач может назначить препараты, вводимые в виде инъекции. Необходимость в уколах устанавливается при мышечных спазмах и сильных болях.
Могут быть применены следующие средства:
- Ортофен;
- Кетонал;
- Анальгин;
- Мильгамма.
Самый эффективный метод снятия болезненности при шейном остеохондрозе — блокада. Она позволяет устранить спазмы и освободить защемленные нервы. Для этого применяют инъекции Лидокаина и Новокаина, которые вводят прямо в пораженный участок. Однако, ставить такие уколы самостоятельно категорически запрещено. Блокаду проводит непосредственно врач.
В ранние периоды заболевания для купирования болевого синдрома и снятия воспалений пациент может использовать средства для наружного применения. Этот метод лечения обладает следующими преимуществами:
- Простота и дешевизна. Если сравнивать физиотерапевтическое лечение и использование наружных препаратов, то второй вариант более удобен и доступен.
- Отсутствуют противопоказания. Этот способ устранения неприятных проявлений шейного остеохондроза может быть применен всеми пациентами, конечно, если они не имеют повреждения кожного покрова в месте нанесения средств и аллергические реакции на компоненты гелей и мазей.
Всего выделяют 6 видов препаратов наружного применения:
- Противовоспалительные (Фастумгель, Вольтарен, Нурофен, Кетонал, Финалгель). Они содержат стероиды, снимают боли и воспаления.
- Обезболивающие и снимающие раздражение (Финалгон, Капсикам, Никофлукс). Они способствуют улучшению кровообращения в пораженном участке, питанию тканей. Основное действующее вещество в составе этих препаратов — нибоксил.
- Хондропротекторы (Хондроксидом). Они замедляют патологические процессы и восстанавливают хрящевую ткань. Эти свойства обеспечиваются наличием в составе хондроитина сульфата.
- Гомеопатические мази (Цель Т, Траумель С). Они также способствуют снятию воспаления, но состоят из экстрактов на основе растений. Способны спровоцировать аллергическую реакцию, потому следует проконсультироваться с лечащим врачом перед их применением.
- Препараты для комплексного применения с другими средствами. Наиболее популярен из этой группы Долобене гель.
- Препараты-мази для проведения массажа (Бадяга Форте, Софья). Изготавливаются на основе мумие, пчелиного яда и других растительных компонентов. Они оказывают обезболивающий эффект, способствуют восстановлению тканей и снятию воспалений.
Если при шейном остеохондрозе мучают боли, чувствуется ком в горле, то нужно пройти сеансы массажа у мануального терапевта. Неприятные ощущения в области шеи устраняются путем воздействия на отдельные группы позвонков. Интенсивные движения во время сеанса позволяют восстановить естественную подвижность сдавленных корешков, освобождая кровеносные сосуды и нервы.
Однако сеансы массажа противопоказаны больным, страдающим следующими заболеваниями:
- опухоли;
- психические расстройства.
Лечебные курсы у мануального терапевта нужно проходить несколько раз в год. Эффективность лечения зависит от стадии шейного остеохондроза и квалификации специалиста.
Путем активизации деятельности иммунной системы и воздействия на зону поражения значительно ускоряется процесс реабилитации. А при сильных болевых синдромах и чувстве кома в горле неприятная симптоматика устраняется за 2-3 сеанса.
Кроме классического массажа, могут быть использованы другие методы воздействия на заболевание и снятия воспаления. К таковым относят точечный массаж кончиками пальцев. Путем надавливания на акупунктурные точки можно улучшить кровообращение и снять болевой синдром. При этом воздействовать нужно на те точки, которые удалены от локализации воспаления и боли.
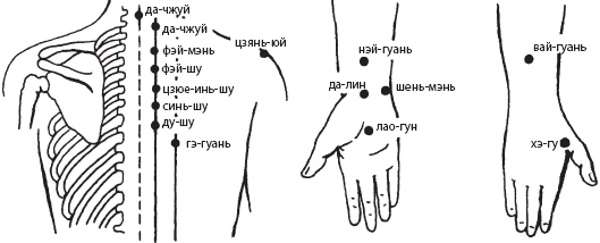
Акупунктурные точки воздействия при шейном остеохондрозе
Надавливать на одно и то же место можно не более 5 минут. При значительном облегчении состояния это время сокращают до 3 минут.
Для улучшения обменных процессов и кровообращения в шейном отделе позвоночника могут быть применены различные массажеры. В аптечных прилавках существует большой выбор устройств. Необязательно покупать дорогостоящий прибор, достаточно воспользоваться обычным аппликатором Кузнецова. Кроме того, есть специальные ролики и устройства с пряжками, которые надевают на шею. Обычно наутро после проведения массажа в пассивном режиме в течение ночи значительно ослабляется болевой синдром.

Аппликатор Кузнецова для воздействия на акупунктурные точки в шейном отделе позвоночника
Физиотерапия дает значительные результаты при устранении боли и воспаления. Выделяют следующие процедуры:
- Фонофорез. На пораженную область воздействуют ультразвуковыми волнами. Это позволяет увеличить терапевтический эффект от используемых препаратов, применяемых для местного лечения.
- Магнитотерапия. Болевой синдром снимают при помощи низкочастотных магнитных полей. Они могут быть постоянными или переменными.
- Диадинамотерапия. Суть заключается в применении низкочастотного или высокочастотного электрического тока, которые оказывает стимулирующий и обезболивающий эффект.
- Парафинотерапия. Несмотря на действенность, этот метод имеет ограниченное применение. Он показан не во всех клинических случаях.
Физиотерапевтические процедуры противопоказаны беременным женщинам, больным, имеющим поражение кожного покрова или страдающим гипертонией. Подобное лечение не проводится в острый период шейного остеохондроза, поскольку оно при обострении заболевания может спровоцировать усугубление состояния.
Для поддержания мышечной структуры в области шеи в тонусе можно выполнять неинтенсивные упражнения. Их, как и в случае с физиотерапией, нельзя применять в периоды обострения шейного остеохондроза.
В моменты ремиссии и подострого состояния рекомендуют 2 комплекса упражнений. Первый включает гимнастику, выполняемую только в стоячем положении:
- Руки опустить, осанку держать ровно, максимально выпрямиться. Не спеша и осторожно повернуть голову почти на 90 градусов. В первое время амплитуда должна быть небольшой, затем по мере улучшения состояния шейных позвонков ее увеличивают. Упражнение нужно выполнять медленно и неинтенсивно, поскольку поспешность может привести к вывиху позвонков или ущемлению нервов. Его повторяют 7 -10 раз в каждую сторону.
- Принять такое же положение, максимально расслабить шею. Нужно медленно опустить голову так, чтобы коснуться груди подбородком. В исходное положение возвращаются легким пружинящим действием. Если не получается наклонить голову, то упражнение выполняют по мере возможности. Повторяют 7-10 раз.
- Расслабить мышцы плеч и шеи. Медленно наклоняют голову назад, максимально вытягивая подбородок.
Этот комплекс упражнений позволяет восстановить питание шейных позвонков, повысить гибкость мышц позвоночного столба.
Комплекс №2 включает следующие упражнения:
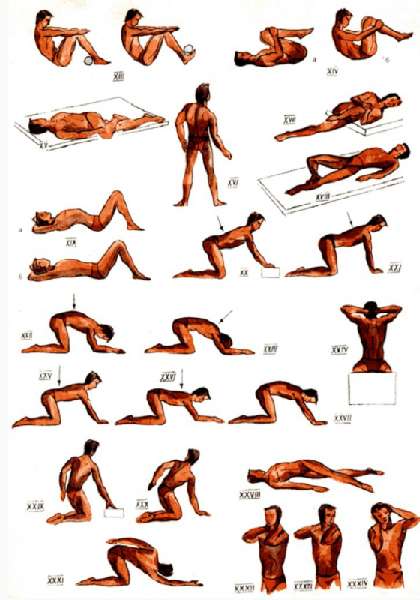
Интенсивный комплекс упражнений, выполняемый только с разрешения лечащего врача
Если першит и присутствует неприятное ощущение в горле, будто там комок, то могут быть применены народные методы. Выделяют средства для наружного и внутреннего применения.
Популярны следующие рецепты для приготовления растворов для компрессов:
- Керосин. Нужно взять ткань, пропитать ее в керосине, наложить на шейный отдел позвоночника и сверху укрыть пленкой из полиэтилена. Аппликацию убирают спустя 1,5-2 часа.
- Картофель и мед. Нужно смешать между собой по 50 г растертого картофеля и растопленного меда. Средство наносят на кусочек тонкой ткани и прикладывают к шее. Подобные компрессы ставят регулярно, не менее 3 дней.
- Редька. Нужно натереть овощ и поместить между двумя слоями ткани.
- Окопник и сметана. Нужно натереть свежий корень растения. В итоге должно получиться 50 г сырья, которое смешивают с таким же количеством сметаны. Компресс ставят на 40 минут, а лечение составляет 10 дней.
- Горный воск. Нужно расплавить 25 г воска, вылить его в эмалированную посуду, предварительно застланную пленкой, после чего остудить до комнатной температуры. В итоге получиться лепешка, которую прикладывают к шее на 1 час. Подобные процедуры проводят на протяжении 15-20 дней. Воск противопоказан при гипертонии и иных проблемах с сердечно-сосудистой системой.
- Соль и мед. Берут 15 г мелкой соли и столько же меда, смешивают между собой и используют для компресса. Процедуру проводят каждый вечер, пока не пройдет болезненность.
Средства для растирки делают на спиртовой основе или из лечебных трав. Их можно использовать во время выполнения массажа. Рекомендуют следующие рецепты:
- Мать-и-мачеха. Взять 20 г соцветий растения, заправить 200 мл спирта. Поставить средство в темное место на месяц для настаивания.
- Хрен. Натереть на крупной терке плод растения, получить сок из кашицы, разбавить его таким же количеством спирта. Использовать сразу же для натирания, не затрагивая расположения лимфатических узлов.
- Йод и анальгин. Отличным эффектом для быстрого купирования боли и снятия воспаления обладает средство, приготовленное из йода (5 мл), спирта (150 мл) и анальгина (5 таблеток). Нужно растолочь твердые компоненты, смешать все ингредиенты и использовать для растирания болезненного участка шеи. Это средство является довольно агрессивным, потому на коже не должны быть даже малейшие царапины и ранки.
- Бузина. Берут 100 г растения, заливают 470 мл водки, настаивают в течение 7 дней.
Для приема внутрь советуют средство на основе чеснока и клюквы. Берут 150 г овощей и 370 г клюквы, измельчают на блендере и оставляют настояться в двухлитровой банке на сутки, после чего добавляют 800 г меда и размешивают до однородной массы. Полученную смесь употребляют внутрь по 5 г 3 раза в день.
Не менее эффективно средство из сосновых почек. Оно позволяет добиться стойкого снижения болевого синдрома. Для приготовления целебной смеси берут почки длиной менее 2 см, собранные до мая. Их нарезают мелкими кусочками, выкладывают в стеклянной емкости и засыпают сахаром (пропорции 1:2). Средство должно настояться в течение двух недель, после чего оно приобретет насыщенный коричнево-янтарный окрас. Его применяют 3 раза в день по 5 мл, но глотать смесь не нужно, а продержать во рту в течение 2-3 минут. Терапия длится от 2 до 3 недель, но незначительное облегчение состояния обычно отмечается уже после 5-6 дней лечения.
Читайте также:


