Что такое защемление позвоночной грыжи
#!NevrologNA4ALO!#
Пациенты с грыжей позвоночника, как никто другой, знают о мучительных болях, которые возникают неожиданно и могут не отступать длительное время. Этот недуг называют защемлением грыжи позвоночника, которое требует обязательного лечения после снятия болевого приступа.
Что такое защемление грыжи позвоночника?
Защемление грыжи позвоночника – это следствие протрузии, т.е. ситуация, когда по каким-либо причинам происходит смещение межпозвоночного диска, что вызывает сдавливание или защемление нерва, который там проходит. Чтобы назначить адекватное лечение такого состояния, как защемление нерва при грыже позвоночника, необходимо определить причины, по которым это произошло.
Причины
Стоит отметить, что, как правило, причин развития патологии несколько, они накладываются одна на другую. Перечислим наиболее частые:
- остеохондроз;
- нарушение осанки;
- травмы позвоночника различного рода;
- различные новообразования, в том числе и грыжа;
- тяжелая физическая нагрузка в области спины;
- спазмированные мышцы;
- избыточная масса тела;
- грыжа заполняет межпозвоночное пространство, сдавливая при этом нерв.
Признаки патологии
Как диагностировать?
Для диагностики защемления нерва межпозвоночной грыжи метода обычной пальпации недостаточно. Необходимо сделать рентгенологическое исследование, МРТ или КТ позвоночника. В некоторых случаях врач может назначить КТ или МРТ с применением контрастного вещества. С помощью этих исследований можно определить точный диагноз и назначить наиболее эффективное лечение.
Первая помощь
Мероприятия по оказанию первой помощи при внезапном появлении сильной боли следующие:
- обеспечить больному полный покой;
- зафиксировать пораженный участок специальным корсетом, повязками или подручными средствами (шарфами, например), чтобы обеспечить его неподвижность;
- больного уложить в горизонтальном положении спиной вниз на ровную, твердую поверхность;
- возможно однократное принятие обезболивающего средства;
- незамедлительно обратиться к врачу.
#!NevrologSeredina!#
Как лечить защемление грыжи позвоночника?
После оказания первой помощи больному и снятия болевого синдрома назначают лечение. Врач может прописать один из видов лечения или скомбинировать несколько:
- массаж;
- лечебная физкультура;
- лечение с помощью медикаментов;
- специальный корсет.
Основная цель массажа – восстановление мышечных тканей спины и связок в области позвоночника. Назначается эта процедура уже после того, как болевой синдром при защемлении нерва позвоночника снят. Массаж улучшает кровообращение, предотвращает атрофию мышц, снимает спазмы и расслабляет нервные окончания, что позволяет уменьшить болевой синдром и укрепить мышечную структуру. Существуют разные техники массажа: классический, баночный, точечный, тайский, рефлекторный. Какой вид массажа и в каком объеме необходим пациенту, решает только врач-невролог. Массаж проводится курсами, как правило, по 20 сеансов с перерывами по три месяца. Продолжительность сеанса составляет от 5-10 минут до полутора часов, в зависимости от вида массажа и рекомендаций лечащего врача. Данный вид терапии не является самостоятельным методом лечения и работает только в комплексе с другими мероприятиями. Рекомендуется проходить курсы массажа также в комплексе с лечебной физкультурой с целью профилактики защемления грыжи позвоночника.
Лечебная физкультура обычно назначается врачом в комплексе с массажем спины. Специальные упражнения ЛФК при защемлении грыжи позвоночника важно проводить ежедневно (за исключением дней, когда случается острый болевой приступ), не реже. ЛФК способствует дополнительной разгрузке позвоночного столба, улучшению осанки, укреплению мышц спины. Если после выполнения упражнений появляются болевые ощущения, чувствуется ухудшение состояния, следует прекратить занятия и проконсультироваться с лечащим врачом.
При лечении грыжи позвоночника, в зависимости от сложности заболевания, врач назначает медикаментозную терапию. Она может включать в себя:
- снятие болевого синдрома обезболивающими препаратами;
- снятие болевого синдрома препаратами, обладающими также противовоспалительным и жаропонижающим эффектом;
- использование препаратов для уменьшения тонуса мышц с целью снять напряжение.
Специальные корсеты, пояса, бандажи назначаются врачом с целью уменьшения нагрузки на мышцы спины и давления на межпозвоночные диски. Обычно корсеты изготавливаются из эластичного материала, а внутрь устанавливаются специальные жесткие вставки. Бывают отдельные корсеты только для области поясницы или для грудного отдела позвоночника.
Обзор
Грыжа позвоночника (межпозвоночная грыжа, грыжа диска) — состояние, при котором один из хрящевых дисков, расположенных между позвонками, повреждается и смещается в сторону, иногда сдавливая спинной мозг или нервы.
Грыжа позвоночника возникает при разрыве внешней оболочки диска и смещении его содержимого наружу. Поврежденный диск может давить на весь спинной мозг или на один нервный корешок — место, где нерв выходит из спинного мозга. Это значит, что межпозвоночная грыжа может вызывать боль как в месте поврежденного диска, так и в части тела, контролируемой нервом, на который этот диск давит.
Причина повреждения межпозвоночного диска не всегда ясна, хотя во многих случаях роль играет возраст. По мере старения межпозвоночные диски начинают терять воду, становясь менее гибкими и более хрупкими. Также диски теряют естественную гибкость под воздействием курения. Чаще всего грыжа позвоночника встречается у людей в возрасте 30–50 лет. У мужчин — в 2 раза чаще, чем у женщин.
Стоит отметить, что грыжа позвоночника не всегда вызывает такие симптомы, как боль, нарушение подвижности или чувствительности. Некоторые люди всю жизнь живут с грыжей позвоночника и не знают об этом.
Самое частое расположение грыжи диска — область поясницы. При грыже пояснично-крестцового отдела позвоночника зачастую страдает седалищный нерв — самый длинный нерв в организме. Правый и левый седалищные нервы проходят от нижней части спинного мозга через ягодицы и по ногам до стоп. При защемлении седалищного нерва (ишиасе) может возникать умеренная или сильная боль в ноге, бедре или ягодицах.
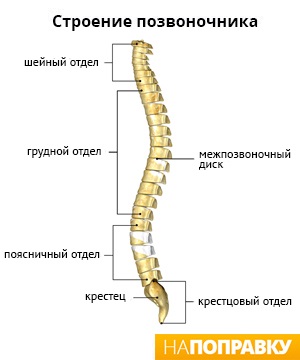
Позвоночник состоит из 24 отдельных позвонков, расположенных друг над другом. Между позвонками находятся круглые прокладки из хрящевой ткани, так называемые диски, представляющие собой жесткую волокнистую оболочку с мягким желеобразным ядром. Диски позволяют позвоночнику гнуться, смягчают удары позвонков друг о друга при ходьбе.
В центре позвоночного столба есть канал, где проходит спинной мозг. От спинного мозга отделяются пары спино-мозговых нервов, которые, выходя между позвонками, иннервируют разные части тела.
Независимо от выбранного метода лечения, ключевым моментом в выздоровлении является физическая активность. Покой рекомендуется только на несколько дней, в остром периоде болезни, а затем нужно двигаться, чтобы сохранить предотвратить скованность суставов и слабость мышц, поддерживающих позвоночник. Постоянное движение ускоряет выздоровление.
Симптомы грыжи позвоночника
Симптомы грыжи позвоночника появляются лишь тогда, когда поврежденный диск начинает давить на нерв или спинной мозг. Тогда у большинства людей появляется боль с одной стороны тела, которая постепенно усиливается. Интенсивность боли может резко увеличиваться при повышении давления на нерв, например, во время кашля, чихания или когда человек садится. Если же грыжа диска имеет небольшие размеры и не сдавливает окружающие нервы, то симптомов может не быть совсем.
Если грыжа давит на какие-либо нервы, идущие вдоль позвоночника, помимо боли могут возникать следующие симптомы:
- паралич мышц;
- судороги — резкое и болезненное сокращение мышц.
Чаще паралич и спазмы мышц возникают в руках, ногах и ягодицах.
В зависимости от расположения межпозвоночной грыжи симптомы её могут отличаться. Так, разную клиническую картинку имеют, например, шейная грыжа (грыжа шейного отдела) и поясничная грыжа (грыжа поясничного отдела позвоночника).
Шейная грыжа может иметь следующие симптомы:
- боль в шее при ее движении;
- онемение или покалывание в шее, плече, руке или кисти;
- слабость определенных мышц, ограничивающая диапазон движений.
Поясничная грыжа может иметь следующие симптомы:
- боль в спине при движении;
- онемение или покалывание в спине, ягодицах, области гениталий, ногах или ступнях.
Пояснично-крестцовая грыжа может вызывать ишиас — это боль в ноге, бедре или ягодице в результате сдавления седалищного нерва. Седалищный нерв — самый длинный нерв в теле человека, состоящий из нескольких нервов меньшей длины. Он проходит от задней стороны подвздошной кости через ягодицу по ноге до стопы.
Синдром конского хвоста — тяжелое состояние, при котором сдавливаются нервы в самой нижней части позвоночника. Симптомы включают в себя:
- боль в пояснице;
- онемение в паху;
- паралич одной или обеих ног;
- боль в заднем проходе;
- потеря контроля над функцией кишечника (недержание кала);
- потеря контроля над мочеиспусканием (недержание мочи);
- боль на внутренней стороне бедер.
При возникновении этих симптомов следует немедленно обратиться к неврологу. Без своевременного лечения синдром конского хвоста может привести к необратимому повреждению нервов, управляющих работой мочевого пузыря и кишечника.
Причины межпозвоночной грыжи
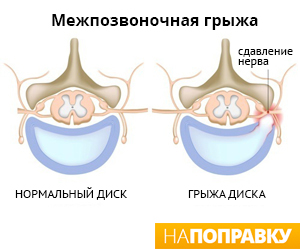
Грыжа позвоночника образуется при разрыве кольца соединительной (фиброзной) ткани, окружающей межпозвоночный диск. При этом мягкое желеобразное содержимое диска набухает и выпячивается наружу. Причины разрыва фиброзного кольца не всегда ясны. Считается, что обычно это является результатом старения. По мере старения межпозвоночные диски начинают терять воду, становясь менее гибкими и прочными.
Существует и ряд других факторов, которые могут повысить давление и нагрузку на позвоночник, а именно:
- неловкий наклон туловища под неправильным углом;
- работа, требующая подъема тяжестей;
- сидячая работа, особенно вождение автомобиля;
- курение;
- лишний вес или ожирение;
- занятия спортом с отягощением, например, тяжелая атлетика;
- травма спины, например, в результате падения или автомобильной аварии.
Подобные факторы могут ослабить ткань дисков и привести к образованию грыжи позвоночника.
Диагностика грыжи позвоночника
Диагностика межпозвоночной грыжи складывается из беседы с врачом, осмотра, проведения специальных проб, дополнительного инструментального и лабораторного исследования. Врач обязательно обращает внимание на следующие показатели:
- осанку;
- рефлексы;
- мышечную силу;
- способность ходить;
- ощущения в руках или ногах.
Врач может провести тест с поднятием ног. Для этого человек ложится или садится, а врач по очереди медленно поднимает его ноги, чтобы проверить, не вызовет ли это боль или неприятные ощущения. При поднятии ноги нервы в позвоночнике вытягиваются, и если какой-либо нерв сдавлен межпозвоночным диском, это вызовет боль, онемение или покалывание.
В ходе другого теста врач может попросить наклонять голову вперед и в стороны, одновременно надавливая на макушку головы. Если при этом боль или онемение усиливаются, скорее всего, есть грыжа в области шеи, которая давит на нерв.
Если в течение 4-6 недель симптомы не проходят, врач может назначить дополнительные обследования, чтобы исключить другие причины боли и определить размер и положение грыжи.
Магнитно-резонансная томография (МРТ) — с помощью сильных магнитных полей и радиоволн создается детальное изображение внутреннего строения организма. На снимке МРТ хорошо видно расположение и размер грыжи, а также пораженные нервы. Это основной метод диагностики межпозвоночной грыжи.
Компьютерная томография (КТ) — делается серия рентгеновских снимков, которые собираются компьютером в подробный трехмерный образ организма. Получаются поперечные снимки позвоночника и окружающих его структур. КТ позволяет хорошо рассмотреть костные структуры позвоночника, а не саму грыжу. Поэтому этот метод часто дополняют миелографией — введением в спино-мозговой канал рентгеноконтрастного вещества.
Рентгенография иногда назначается как вспомогательный метод диагностики при грыже диска для исключения переломов позвонков.
Описанные выше методы диагностики также помогают исключить другие причины боли в спине, например:
- опухоль (новообразование);
- инфекцию;
- артрит — заболевание, вызывающее боль в суставах и костях.
Лечение грыжи позвоночника
В большинстве случаев симптомы межпозвоночной грыжи постепенно стихают в течение 4-6 недель благодаря отдыху, осторожному выполнению упражнений и лекарствам. К удалению грыжи позвоночника прибегают только в самых тяжелых случаях, когда никакие другие меры не помогают избавиться от боли, или появляются опасные симптомы сдавления нервов.
Для скорейшего выздоровления большое значение имеет режим дня. При грыже позвоночника, несмотря на боль, нужно стараться сохранить активность. Поначалу двигаться будет тяжело. Если боль очень сильная, первые несколько дней следует отдыхать. Но, как только состояние начнет улучшаться, постарайтесь как можно скорее начать двигаться. Это ускорит выздоровление.
Заниматься нужно осторожно и избегать упражнений, нагружающих спину. Наилучшей формой физической активности является плавание, так как вода поддерживает тело и практически снимает нагрузку на суставы позвоночника. Занятия лечебной физкультурой помогут восстановить работу мышц, которые обеспечивают позвоночнику надежный естественный корсет. Поначалу при движении боль может усиливаться, но при регулярных занятиях — постепенно уменьшается, позволяя увеличить нагрузку и расширить диапазон движений.
Следует избегать тех движений, которые могут ухудшить состояние:
- бега, прыжков и скручивающих движений в позвоночнике;
- подъема тяжестей;
- длительного положения сидя.
Чтобы быть уверенным в том, что вы правильно выполняете упражнения при грыже позвоночника, лучше начинать занятия под контролем врача физиотерапевта или врача ЛФК (лечебной физкультуры). Это могут быть как индивидуальные занятия, так и групповые.
Ниже описаны препараты, которые могут назначаться для облегчения боли, вызванной грыжей позвоночника.
Анальгетики — это обезболивающие средства, такие как парацетамол. Одни отпускаются в аптеке без рецепта, другие — по рецепту врача. Некоторых людей беспокоит, что прием обезболивающих лишь замаскирует более тяжелые проблемы со спиной. Это не так: регулярный прием обезболивающих поможет быстрее начать двигаться, что будет способствовать скорейшему устранению причины боли. Принимать анальгетики следует строго в соответствии с указаниями производителя.
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, диклофенак и напроксен, помогают облегчить боль и снять воспаление. НПВП нужно с осторожностью принимать людям с гипертонией, сердечной недостаточностью, астмой. Эти препараты противопоказаны при язве желудка и двенадцатиперстной кишки, могут причинить вред при почечной недостаточности. Людям из группы риска нужно посоветоваться с врачом перед началом лечения, а также внимательно читать инструкцию.
Кортикостероиды — это препараты, содержащие гормоны (мощные химические вещества, по-разному воздействующие на организм). Уколы кортикостероидов иногда вводят прямо в область поясницы для снятия воспаления и боли.
Мышечные релаксанты — препараты, ослабляющие спазм воспаленных мышц в области грыжи и снижающие давление на поврежденный диск. Эти препараты должен назначать врач.
Хирургическое лечение грыжи диска требуется примерно в 10% случаев, например, при следующих условиях:
- сильное сдавливание нерва;
- симптомы не проходят под действием других методов лечения;
- человеку трудно ходить или стоять;
- симптомы проявляются в очень тяжелой форме, например, наблюдается прогрессирующая слабость мышц или нарушение работы мочевого пузыря.
Цель лечения — удаление выпирающей части диска. Такая операция называется дискэктомией и может проводиться несколькими способами, некоторые из которых подробнее описаны ниже.
Открытая дискэктомия — это операция по удалению смещенного межпозвоночного диска или его части через обычный разрез на коже спины.
Эндоскопическая лазерная дискэктомия — малоинвазивная операция, во время которой на коже спины делается точечный разрез, через который вводят эндоскоп — длинную тонкую трубку с камерой на конце. Изображение с эндоскопа позволяет хирургу осуществлять все манипуляции под контролем зрения, как при открытой дискэктомии. Операция проводится либо под наркозом, либо под местным обезболиванием, в зависимости от расположения грыжи на позвоночнике. После того как будет сделан надрез, защемленный нерв освобождается, а часть смещенного диска удаляется при помощи лазера.
Результаты одного исследования показали, что 67% людей заметили улучшение подвижности спустя полгода после лазерной эндоскопии, а примерно треть из них стала принимать меньше обезболивающих. Примерно 2–4% больных требовалась повторная операция. По данным другого исследования известно, что в среднем люди возвращаются к работе через 7 недель после операции.
Эндоскопическая лазерная дискэктомия — один из новых методов лечения грыж позвоночника, который пока не вошел в широкую практику. Например, такие вмешательства до сих пор проводят в рамках клинических испытаний.
Протезирование межпозвоночного диска заключается в удалении смещенного диска и установке на его место искусственного диска — протеза. По результатам одного исследования, 87% людей заметили улучшение качества жизни через 3 месяца после операции. Однако это относительно новая процедура, и данных о ее эффективности в долгосрочной перспективе пока нет.
В большинстве случаев, независимо от вида вмешательства, операция помогает снять наиболее выраженные симптомы. Вместе с тем, хирургическое лечение помогает не всем, может требоваться дополнительное вмешательство и лечение в дальнейшем. Возможные осложнения при операции:
- инфекция;
- повреждение нерва и паралич;
- обильное кровотечение;
- временная дизестезия — расстройство чувствительности, например, осязания.
До операции следует узнать об опыте хирурга, количестве успешно проведенных им операций и о том, как часто возникали осложнения. Также врач может проконсультировать по поводу риска развития осложнений, рассказать о сроках восстановления и составить программу реабилитации после удаления грыжи позвоночника. Прочитайте подробнее о том, как выбрать врача.
Профилактика грыжи позвоночника
Если необходимо поднять что-то тяжелое, старайтесь соблюдать следующие правила:
- слегка наклонить спину вперед и присесть при подъеме тяжелого предмета;
- держать предмет ближе к талии;
- не поворачивать корпус и не наклоняться вбок;
- держать голову прямо и смотреть вперед.
Регулярные занятия спортом помогают замедлить износ межпозвоночных дисков, связанный со старением, а также делают поддерживающие мышцы спины сильными и гибкими. Перед тренировкой или занятиями спортом и после них необходимо делать разминку и заминку, включая упражнения на растяжку. Во время восстановления после грыжи позвоночника следует избегать занятий с большой нагрузкой на позвоночник, таких как бег и аэробика.
Если вам приходится долго сидеть за столом или в автомобиле, сиденье должно быть удобным. По возможности нужно регулярно делать растяжку и разминаться. При работе за компьютером следует делать перерывы и на несколько минут отходить от рабочего места. Монитор компьютера должен располагаться на уровне глаз прямо перед вами, чтобы не приходилось поворачиваться или наклоняться.
Сидеть нужно в удобной позе, вокруг должно быть достаточно места, чтобы свободно двигаться. Не нужно слишком долго находиться в одном положении.
Следите за правильной осанкой. При ходьбе или в положении стоя голова и плечи должны быть слегка отклонены назад. Сидя за столом, следует убедиться, что высота стула соответствует высоте стола: ноги должны твердо стоять на полу, а колени быть согнуты под прямым углом.
Отдельное внимание в профилактике грыжи диска нужно уделить поддержанию нормальной массы тела. Избыточный вес налагает дополнительную нагрузку на спину, поэтому похудение поможет облегчить давление на позвоночник. Определить, соответствует ли ваш вес норме можно с помощью индекса массы тела.
Для профилактики боли в спине важно не только правильно трудиться, но и отдыхать с комфортом. Рекомендуется спать на кровати с ортопедическим матрасом, повторяющим естественные изгибы спины и поддерживающим ее в физиологическом положении.
К какому врачу обратиться при межпозвоночной грыже?
Для диагностики и лечения грыжи позвоночника без операции найдите хорошего невролога или вертебролога — он специализируется только на заболеваниях позвоночника. В тех случаях, когда из-за грыжи трудно ходить, можно вызвать невролога на дом.
Если вам необходима операция, с помощью сервиса НаПоправку вы можете выбрать опытного нейрохирурга, ознакомившись с отзывами о нем, а также надежную вертебрологическую клинику.
Для консервативного лечения грыжи диска вам может потребоваться помощь мануального терапевта, которого можно найти здесь.
Возможно, Вам также будет интересно прочитать


Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
- Библиотека
- Болезни
- Грыжа позвоночника (межпозвоночная грыжа)
- Блог
- Бонусная программа
- О проекте
- Клиникам
- Врачам
115184 , Москва , Озерковский переулок, дом 12
Любое защемление нерва в пояснице дает выраженный болевой синдром, сопровождающийся неврологическими признаками неблагополучия со здоровьем. Это онемение, парестезии, мышечная слабость, судороги и т.д. Нервное защемление в пояснице приводит к временной нетрудоспособности, поскольку пациент утрачивает возможность наклоняться, сгибать и разгибать туловище, выполнять некоторые другие движения. На весь период лечения показано ограничение физических нагрузок. В первые дни после защемления корешкового нерва в пояснице показан строгий постельный режим без оказываемого мышечного напряжения на пораженную область.
Соответственно, при появлении соответствующих клинических симптомов защемления нерва в пояснице для лечения следует обратиться на прием к врачу. Доктор предоставит лист временной нетрудоспособности, что позволит дать отдых спине и исключить вероятность развития неприятных осложнений. Нельзя продолжать ходить на работу и выполнять свои привычные домашние дела. Сразу же после защемления необходимо обеспечить полный физический покой поясничному отделу позвоночника. Важно понимать, что длительная компрессия нервного волокна нарушает его трофику и может привести к атрофии. В результате этого будет нарушена иннервации большого участка тела. В ряде случаев это становится причиной нарушения функции кишечника и мочевого пузыря.
Защемление корешкового нерва в пояснице может быть обусловлено дегенеративными дистрофическими изменениями в позвоночнике. В молодом возрасте часто причиной становится смещение тела позвонка, рубцовая деформация связочного аппарата, компрессионный перелом позвонка и т.д.
Корешковое защемление в пояснице может давать сопутствующие клинические симптомы, указывающие на развитие патологий в тех органах и системах человеческого тела, за иннервацию которых отвечает пораженный корешок. Предлагаем узнать, за что и какие поясничные корешковые нервы отвечают:
- L1 и L2 отвечает за иннервацию аппендикса и слепой кишки, брюшной полости и верхней части бедра (при его поражении развиваются грыжи белой линии живота, могут возникать длительные спастические или атонические запоры, сменяющиеся диареей, воспаление толстого кишечника);
- L3 и его ответвления иннервацию половые органы, область колена и мочевой пузырь (провоцирует развитие синдрома гиперактивности мочевого пузыря, у женщин может возникать недержание мочи, у мужчин - импотенция, боли в коленях);
- L4 отвечает за правильное функционирование сосудов и мышц голени и стопы, предстательной железы у мужчин (при компрессии этого корешка возникают острые боли в голенях и стопах, развивается варикозное расширение вен нижних конечностей, может присутствовать ишиас, люмбалгия, в тяжелых случаях наблюдается длительная задержка мочеиспускания);
- L5 иннервирует голени, пальцы ног и стопы, (при повреждении могут развиваться стойкие отёки, острые постоянные боли в лодыжках, постепенно формируется плоскостопие за счет снижения тонуса мышечного свода стопы).
Еще одна вероятная опасность защемления корешкового нерва в пояснице заключается в том, что ответвления участвуют в формировании пояснично-крестцового и копчикового нервного сплетения. Они обеспечивают функциональность всей нижней части тела. При поражении корешкового нерва возникает плексопатия, воспаление нервного сплетения. Частично выпадают инновационные функции.
Причины защемления корешков в области поясницы
Защемление корешков в пояснице возникает в силу негативного действия разных факторов. Чтобы понять механизм патологического изменения, предлагаем ознакомиться со строением позвоночного столба:
- в поясничном отделе находится пять позвонков;
- между ними располагаются межпозвоночные хрящевые диски, обеспечивающие равномерное распределение амортизационной нагрузки при движениях и защищающие корешковые нервы от компрессии;
- между собой позвонки соединяются с помощью фасеточных и дугоотросчатых межпозвоночных суставов (они покрыты хрящевой суставной капсулой);
- стабильность позвонков обеспечивается хрящевым диском и связочным аппаратом, включающим в себя короткие межпозвонковые и длинные продольные связки);
- тела позвонков вместе с дугообразными отростками формируют внутреннее овальное отверстие;
- все вместе позвонки и межпозвоночные диски формируют спинномозговой канал;
- внутри него располагается спиной мозг, который при помощи ликвора через овальное отверстие в затылочной кости черепной коробки передает нервный импульс к структурам голоного мозга и обратно к частям тела;
- от спинного мозга отходят парные корешковые нервы, которые выходят через фораминальные отверстия в боковых частях тел позвонков.
В дальнейшем корешковые нервы разветвляются. Часть их них участвует в формировании поясничного, крестцового и копчикового нервных сплетений. Другие формируют седалищный, бедренный и другие крупные нервы.
Защемление в области поясницы может происходить на разных уровнях (дуральные оболочки, фораминальные отверстия, места разветвлений, точки входа и выхода из нервных сплетений. Основные причины, провоцирующие защемление корешкового нерва в пояснице – это:
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков (остеохондроз и его осложнения в виде протрузии, экструзии и грыжи диска);
- воспалительные процессы в области позвоночника и паравертебральных тканей (миозит, тендинит, артрит межпозвоночных суставов, болезнь Бехтерева, подагра, системная красная волчанка, неврит, радикулит, полиомиелит, клещевой энцефалит и т.д.);
- рост доброкачественных и злокачественных опухолей в месте расположения корешковых нервов и их ответвлений;
- отеки мягких тканей (могут быть геморрагическими, возникающими после травматического воздействия, застойные с выпотом лимфатической жидкости, серозными и т.д.);
- травматическое воздействие (переломы тела и остистых отростков позвонков, трещины, разрывы и растяжения связочной и сухожильной ткани, вывих или подвывих позвонка);
- нарушение осанки и искривление позвоночника, в том числе и сопряженное с перекосом костей таза;
- неправильная постановка стопы (полая стопа, косолапость или плоскостопие);
- внешние факторы негативного влияния (сдавливание, удары, низкая температура воздуха);
- смещение тел позвонков относительно центральной оси (спондилолистез в виде ретролистеза и антелистеза);
- стеноз спинномозгового канала аза счет образования остеофитов, анкилоза и т.д.
С высокой долей вероятности защемление корешкового нерва в пояснице могут спровоцировать следующие факторы риска:
- избыточная масса тела, создающая повышенную нагрузку на межпозвоночные хрящевые диски;
- неправильная осанка и привычка сутулиться;
- ведение малоподвижного образа жизни с преимущественно сидячим типом работы и без регулярных физических нагрузок на мышечный каркас спины;
- тяжелый физический труд, связанный с подъемом тяжестей и их переносом;
- курение и употребление алкогольных напитков – провоцирует нарушение процесса микроциркуляции крови и лимфатической жидкости, что влечёт за собой преждевременное разрушение хрящевой ткани межпозвоночных дисков;
- неправильный выбор обуви и одежды;
- неправильная организация спального и рабочего места.
Исключать все возможные причины и факторы риска следует на этапе диагностики. К моменту начала лечения действие патогенных факторов должно быть полностью исключено.
Симптомы и признаки защемления нерва в пояснице
Защемление нерва в пояснице – это боль, которая отличается высокой степенью интенсивности. Она может быть жгучей, простреливающей, пульсирующей. Если при защемлении нерва в пояснице боль отдает в область паха, то нужно исключать вероятность поражения органов брюшной полости и малого таза.
Защемление в пояснице отдает в ногу в том случае, если поражается седалищный или бедренный нервы. Эти патологии часто провоцируются вторичными мышечными спазмами, возникающими на фоне развития приступа остеохондроза.
Первые признаки защемления нерва в пояснице обычно появляются сразу же после воздействия провокационного фактора. Это может быть подъем тяжести, длительное статическое напряжение мышц поясничной зоны, падение, резкое движение и т.д. Постепенно симптомы защемления в пояснице нарастают, становятся нестерпимыми. Нестероидные противовоспалительные препараты, такие как ибуклин, ортофен, кеторол, диклофенак, анальгин, баралгин, не оказывают достаточного обезболивающего воздействия. Поэтому принимать их не стоит. Они не помогут до тех пор, пока не будет устранено давление с корешкового нерва.
Постепенно к боли добавляются неврологические симптомы защемления нерва в пояснице:
- онемение в отдельных участках нижних конечностей, ягодичной области, передней брюшной стенке и т.д.;
- парестезии и ощущение ползающих мурашек;
- нарушение тонуса сосудистой стенки, которое влечет за собой снижение температуры на отдельных участках, за иннервацию которых отвечает пораженный нерв, и бледность кожных покровов;
- мышечная слабость, которая постепенно может переходит в парез и паралич;
- быстрая утомляемость ног при ходьбе;
- нарушение работы кишечника (поносы и диареи, снижение уровня перистальтики);
- нарушение работы мочевого пузыря (гиперфункция, частые позывы к мочеиспусканию или его полное отсутствие в течение нескольких суток).
При появлении подобных симптомов необходимо обратиться на прием к неврологу или вертебрологу. Эти специалисты проведут осмотр, поставят предварительный диагноз и назначат лечение. Для диагностики используется рентгенографический снимок и МРТ поясничного отдела позвоночника, УЗИ внутренних органов брюшной полости и малого таза.
Что делать, чем и как лечить защемление
Первое, что делать при защемлении нерва в пояснице – отказаться от продолжения тех действий, которые его спровоцировали. Важно понимать, что продолжение работы или занятий спортом может привести к печальному результату. Следующее, что делать при защемлении в пояснице – лечь на спину на твердую ровную поверхность. Затем нужно попытаться расслабить напряженные мышцы.
Существует несколько способов того, как снять защемление в пояснице в домашних условиях. Первый – применять некоторые гимнастические упражнения, которые помогают увеличивать промежутки между позвонками, тем самым устраняя компрессию с нервного волокна. Но следует понимать, что перед тем, как лечить защемление нерва в пояснице с помощью гимнастики, необходимо исключить возможное смещение тела позвонка или его вывих. В таких ситуациях помощь может быть оказана только остеопатом или мануальным терапевтом.
Прежде чем лечить защемление в пояснице нужно исключить вероятность компрессионного перелома, особенно у пожилых людей, у которых высок риск развития остеопороза. У молодых людей рентгенографический снимок необходим в случае падения, ДТП, ушиба, ранения в области позвоночного столба.
Лечение защемления нерва в пояснице
Стандартная схема лечения защемления нерва в пояснице включает в себя:
- постельный режим и обеспечение полного физического покоя поясничного отдела позвоночника в течение первых 5-7 дней;
- затем назначается курс лечебной гимнастики, физиотерапии, массажа;
- для купирования острого болевого синдрома назначаются нестероидные противовоспалительные препараты в виде внутримышечных инъекций;
- для восстановления высоты межпозвоночных дисков назначаются хондропротекторы;
- также в схему лечения входят витаминные препараты, сосудорасширяющие и местное применение мазей.
Практически все применяемые лекарственные препараты могут быть исключены. Если использовать для лечения методы мануальной терапии. Они позволяют быстро восстановить нормальное состояние корешкового нерва, исключить его повторную компрессию. Выбор метода лечения всегда остается за пациентов. Но только лечебная гимнастика и кинезиотерапия в сочетании с остеопатией и рефлексотерапией позволяют добиваться полного восстановления позвоночного столба.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


