Что такое мрт отдела позвоночника миелография с трехмерной реконструкцией

Контрастная миелография – это современное исследование, основанное на методике визуализации с использованием специального контрастного материала, который вводится иглой в субарахноидальный канал позвоночника и позволяет сделать миелограммы (снимки) его костей, нервных корешков, полостей и др.
Раньше снимки делались с помощью простого рентгеновского аппарата, сегодня для этого врачи используют компьютерные и магнитно-резонансные томографы. Поэтому часто исследование так и называют КТ- миелография или МРТ с миелографией.
Контрастное вещество тяжелее спинномозговой жидкости и, стекая по позвоночному каналу, как бы "обрисовывает" возможные патологические препятствия.
Показания
Миелография позвоночника проводится с целью:

- выявления причин некоторых неврологических нарушений, таких как онемение, боль и слабость конечностей;
- определение наличия образований и причин их развития;
- диагностирования арахноидита;
- диагностирования злокачественных новообразований в районе заднечерепной ямки;
- выявления повреждений корешков спинномозговых нервов;
- обнаружения сужений (стенозов) спинномозгового канала;
- выявления опухолей или инфекций спинномозгового канала и нервных отростков;
- диагностирования некоторых видов грыж межпозвоночных дисков;
- выявления проблем с сосудами в позвоночнике.
Данное исследование может использоваться при наличии следующих заболеваний:
- дискогенная миелопатия;
- сирингомиелия;
- компрессионный перелом позвоночника;
- травмы спинного мозга;
- остеохондроз позвоночника.
Этот вид диагностики обладает определенными преимуществами:

- наличие контрастного вещества позволяет рассмотреть контуры спинного мозга и нервные корешки, невидимые при обычном рентгенологическом исследовании;
- позволяет обнаружить такие проблемы, которые нельзя увидеть на КТ, МРТ без контрастирования;
- процедура не оставляет абсолютно никаких следов излучения в организме.
Обследование нельзя выполнять при наличии следующих факторов:
- лихорадочные состояния;
- заболевания сердца, печени, почек во время декомпенсации;
- беременность;
- тяжелая форма артрита;
- операции на позвоночнике;
- некоторые виды повреждения и анатомические дефекты позвоночника, затрудняющие введение контраста;
- инфицирование кожи в месте введения контрастного материала;
- неспособность сохранять спокойное положение при проведении исследования.
Процедура миелографии требует соответствующей подготовки:

- воздержания от питья и еды (от 8 часов до исследования);
- удаления из области облучения всех предметов и украшений из металлов и других материалов, способных препятствовать прохождению рентгеновских лучей.
В подготовке к обследованию также участвуют медики, которые должны:
- для подавления глотательного рефлекса дать седативный препарат;
- при проведении поясничной пункции поставить очистительную клизму.
Перед миелографией необходимо рассказать врачу о следующих проблемах:
- приеме любых медицинских препаратов;
- наличии эпилепсии, астмы, диабета и других хронических заболеваний;
- расстройствах кровообращения;
- наличии аллергии на йод, другие медикаменты.
Техника проведения
Пациент лежит на животе. В месте прокола кожа дезинфицируется и обезболивается местным анестетиком. В зависимости от места прокола при введении иглы пациент может сидеть, лежать на боку либо на животе. Игла продвигается вглубь под контролем флюороскопа, а после введения контрастного материала извлекается, кожа снова дезинфицируется. Пациент остается лежать на столе лицом вниз.
Врач медленно наклоняет стол, чтобы контрастное вещество распространилось по субарахноидальному пространству.
Для получения рентгеновских снимков пациент поворачивается на бок и в момент снимка должен сохранять максимальную неподвижность, чтобы снизить вероятность размытия изображения.
Некоторое время после окончания процедуры надо подождать, пока врач проанализирует полученные снимки. В целом, миелография занимает 30-60 минут.
Видео показывает ход процедуры:
При введении анестетика пациент ощущает укол, при введении иглы в канал – легкое давление.
В момент введения контрастного вещества возможно появление следующих ощущений:
- кратковременное жжение;
- головокружение, головная боль;
- чувство тепла;
- покраснение лица;
- соленый привкус во рту.
Когда введение вещества закончится, может появиться тошнота, реже – рвота.

После завершения процедуры пациент переводится в палату и в течение 2-4 часов наблюдается. Все это время он должен лежать с приподнятым (примерно на 45°) изголовьем и соблюдать усиленный питьевой режим, который поможет быстрее вывести контрастное вещество.
Первые 2 дня после миелографии противопоказаны интенсивные физические нагрузки и наклоны. В случае повышения температуры до 37,5°С и более, появления тошноты или рвоты, непрекращающихся сильных головных болях, нарушения мочеиспускания и дефекации, тугоподвижности шеи или онемения ног необходимо сразу сообщить врачу.
Миелограммы расшифровываются рентгенологом или другим врачом, имеющим необходимую квалификацию для проведения интерпретации результатов таких исследований. После изучения снимков составляется заключение, которое обсуждается с лечащим врачом и рассматривается с учетом анамнеза. В некоторых случаях проводится дополнительное обследование, если полученные результаты вызывают сомнение и требуют дополнительных снимков или применения специальных методик визуализации.
Обратите внимание на материалы о спинальном инсульте. Первые признаки, лечение и прогноз.
На сегодняшний день в Москве миелографию выполняют в нескольких Многопрофильных медицинских центрах:
а также во многих частных клиниках, специализирующихся на таких исследованиях.
Цены на обследование варьируются в достаточно широких пределах, поскольку во многом зависят от уровня клиники и используемого материала. На сегодняшний день стоимость миелографии составляет 3000-6000 рублей.
Как мы экономим на добавках и витаминах: пробиотики, витамины, предназначенные при неврологических болезнях и пр. и мы заказываем на iHerb (по ссылке скидка 5$). Доставка в Москву всего 1-2 недели. Многое дешевле в несколько раз, нежели брать в российском магазине, а некоторые товары в принципе не найти в России.
Обследование может проходить на аппарате рентгена, но чаще всего используют компьютерный или магнитно-резонансный томограф. Именно поэтому диагностика называется КТ или МРТ миелография.
Суть метода
Миелография позвоночника – это эффективный способ диагностики позвоночного столба. Процедура проста в исполнении. Суть ее в том, что в субарахноидальный канал вводится контрастное вещество, которое во время проведения рентгенографии или МРТ подсвечивает патологические участки.
Этот вид обследования эффективен при заболеваниях спинного мозга. Он позволяет установить причину нарушения оттока спинномозговой жидкости в позвоночном канале.
В ходе диагностики можно делать снимки. На них четко видны позвонки, межпозвоночные диски, мягкие ткани, движение спинномозговой жидкости, нервные корешки, спинной мозг. Обследование можно проводить на аппарате КТ, МРТ, рентгене и флюроографе.
Преимущества миелографии:
- возможность детально изучить спинной мозг;
- малая доза облучения пациента;
- безопасность для больных с кардиостимулятором;
- получение более четких снимков, нежели при КТ или МРТ без контрастирования.
В современных клиниках проводят миелографию с трехмерной реконструкцией. С помощью этой процедуры можно получить снимки, где четко виден каждый отдел позвоночника и все нервные окончания.
Показания и противопоказания
Процедура показана в таких случаях:
- травмы позвоночного столба и спинного мозга;
- дискогенная миелопатия;
- остеохондроз;
- сирингомиелия;
- арахноидит;
- повреждение отростков спинномозговых нервов;
- злокачественные или доброкачественные образования;
- стеноз позвоночного канала, нарушение питания и кровообращения отдела позвоночника;
- инфекционные или воспалительные поражения позвоночных тел, хрящевой и мягкой ткани;
- межпозвоночные грыжи;
- невралгия межреберных нервов.
С помощью этой процедуры можно не просто выявить патологию, но и определить динамику развития заболевания. Миелография эффективна для установления причины онемения и боли в конечностях.
Процедура также показана при миеломной болезни. Миелома является злокачественным заболеванием, при котором патологические процессы происходят в костном мозге. Болезнь приводит к разрушению структуры костей.
Множественная миелома проявляется наличием раковых очагов сразу в нескольких костях. Для диагностики делают забор костного мозга с помощью пунктирования. Миелограмма (результат мазка костного мозга) позволяет определить количество плазмоцидов. При миелоидной болезни их более 10%.
Поскольку миелография является инвазивной процедурой, существует масса противопоказаний к ее проведению:
- беременность;
- лихорадка;
- болезни сердца, почек и печени в период обострения;
- артрит в тяжелой стадии;
- дефекты позвоночного столба в том месте, где нужно делать прокол;
- заболевания, которые препятствуют длительному нахождению в лежачем положении;
- психические болезни, когда больной находится в нервном перевозбуждении;
- инфекционные или воспалительные поражения кожного покрова в месте введения контрастного вещества.
Подготовка
Чтобы обследование прошло успешно, необходимо придерживаться таких рекомендаций:
- Процедуру делают натощак, минимум за 8-10 ч. нельзя есть. Если миелографию будут делать во второй половине дня, то с утра можно выпить немного воды.
- Накануне обследования нельзя принимать медикаменты, в частности, антидепрессанты, седативные средства, антикоагулянты.
- Перед процедурой необходимо снять металлические украшения и одежду. Надеть медицинское белье.
Для предупреждения осложнений необходимо уведомить врача о возможной беременности, принимаемых лекарствах, наличии аллергических реакций, проблемах с кровообращением, о серьезных хронических болезнях, перенесенных операциях. Особенно важна информация о вероятности судорог, наличии имплантатов, кардиостимуляторов, протезов, внутриматочных спиралей и других инородных телах в организме.
Техника проведения
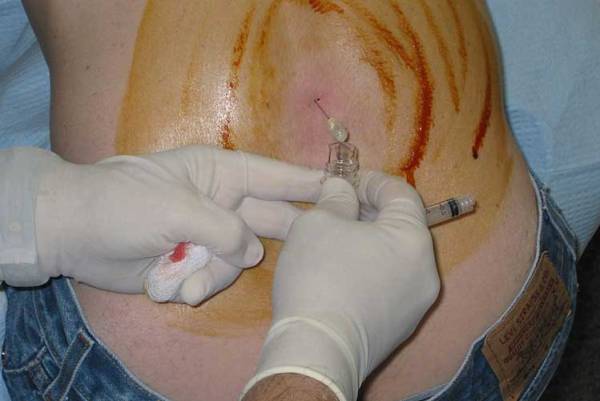
Процедура выглядит следующим образом:
- Пациент должен сесть, лечь набок или на живот.
- Врач дезинфицирует и обезболивает место прокола.
- В субарахноидальное пространство вводят иглу (чаще в области поясничного отдела). Свои действия врач контролирует при помощи флюроскопа. Если все сделано правильно, то с обратного конца иглы должна выделиться спинномозговая жидкость.
- Через иглу вводят контрастное вещество. Чтобы оно растеклось по всему пространству, пациента укладывают на живот, а стол, на котором он лежит, немного наклоняют вниз.
- Затем включают рентгенографический аппарат. Пациент должен принять положение лежа на боку, лежать неподвижно. В течение 30-60 мин. аппарат делает ряд снимков в разных проекциях.
После рентгенографии для детализации полученных данных можно пройти КТ или МРТ.
Ощущения пациента
Процедура практически безболезненная. Пациент после обезболивания ощущает давление в области прокола, возможна незначительная боль во время введения иглы.
Процедуру можно выполнять даже без анестезии, если есть противопоказания к ее применению.
В редких случаях после введения контрастного вещества могут появиться такие побочные эффекты:
- чувство жара по всему телу;
- головокружение, головная боль;
- жжение в области прокола;
- покраснение кожного покрова;
- металлический или соленый привкус во рту.
Очень редко пациент ощущает тошноту, начинается рвота. Возможны приступы судорог.
Процедура длится около 1 ч. Поскольку в это время необходимо лежать неподвижно, в связи с этим человек может испытывать дискомфорт в виде онемения конечностей. Во время движения кушетки, если она наклоняется сильно вперед, у пациента может нарушиться дыхание и затрудниться глотание.
Что делать после процедуры?
Желательно, чтобы после процедуры человек 2-4 ч. оставался под присмотром медиков. Если пациент чувствует себя хорошо, он может отправляться домой.
Чтобы контрастное вещество выводилось быстрее, необходимо пить много жидкости.
В течение 2-3 дней после миелографии нужно избегать чрезмерных физических перенапряжений, нельзя делать наклоны, поднимать тяжести и делать резкие движения.
Осложнения
После проведения процедуры возможны такие побочные эффекты:
- головные боли;
- тошнота и рвота;
- онемение конечностей;
- ограничение подвижности;
- повышение температуры тела, озноб;
- аллергия;
- кровотечение в области прокола.

В этом случае необходимо обратиться в больницу.
Стоимость
Цена на обследование в зависимости от клиники – 4-6 тыс. руб. МРТ с миелографией стоит от 6 700 до 6 900 руб.
Миелография является инвазивным методом, поэтому существует масса осложнений. Эта процедура достаточно эффективна в диагностике проблем с позвоночником.
Медицина постоянно совершенствует различные диагностические методики, поскольку они являются неотъемлемой частью эффективного лечения. Ведь без определения диагноза, точной причины и особенностей протекания патологии врачу сложно подобрать необходимую схему терапии. Поэтому далее поговорим о том, что такое миелография позвоночника, когда назначается и как проводится.
Миелография позвоночника: плюсы и минусы
Миелография позвоночника — информативная методика обследования, заключающаяся во введении контрастного вещества в субарахноидальное пространство (полость окружающая спинной мозг и заполненная спинномозговой жидкостью).
После этого при помощи рентгенографии (классический вариант исследования), а сегодня все чаще при помощи КТ или МРТ, делают снимки позвоночника, позволяющие с высокой точностью выявить все имеющиеся нарушения и диагностировать многие заболевания на начальных этапах развития.
Справка. В современных больницах сегодня доступна миелография с трехмерной реконструкцией, позволяющая получить детальные снимки с изображениями каждого отдела позвоночника и всех его нервных окончаний.

Процедура имеет целый перечень неоспоримых преимуществ, среди которых можно выделить:
- хорошая визуализация контуров спинного мозга, мельчайших спинномозговых сосудов, нервных волокон, которые сложно рассмотреть при проведении других исследований;
- контрастное вещество легко выводится из организма и не приносит никакого вреда;
- относительная безопасность обследования;
- высокое качество полученных результатов;
- быстрое проведение диагностики и обнаружение нарушений.
Что касается недостатков данной диагностической методики, то к ним можно отнести такие явления:
- болезненность процедуры;
- головная боль после обследования, которая может проявляться еще на протяжении нескольких суток;
- головокружение, слабость;
- тошнота, изжога рвота и прочие нарушения работы ЖКТ;
- в редких случаях контрастное вещество может вызвать аллергическую реакцию;
- в месте прокола может появиться зуд, воспаление кожи, кровотечение;
- если ткани плохо заживают, то может наблюдаться вытекание спинномозговой жидкости.
Процедура отличается определенными рисками (зависит от профессионализма врачей), поэтому без крайней необходимости ее не назначают. Специалист тщательно взвешивает все за и против, а уже после этого делает выбор какую диагностику целесообразнее провести: миелографию позвоночника или МРТ, КТ,
В большинстве случаев достаточно неинвазивных методов обследования (МРТ, КТ), а при необходимости миелографии сегодня все чаще рентген заменяют на МРТ, которое не несет лучевой нагрузки, в отличие от рентгенографии.
Показания
Проведение контрастного исследования позвоночника может быть назначено в следующих случаях:

- травмы позвоночника;
- стеноз позвоночного канала;
- межпозвонковая грыжа;
- остеохондроз;
- арахноидит;
- опухолевые образования спинного мозга или нижней части черепа;
- повреждение отростков спинномозгового канала;
- инфекционные поражения спинного мозга;
- сирингомиелия;
- повреждение корешков спинномозговых нервов;
- дискогенная миелопатия;
- инфекционное или воспалительное поражение тел позвонков, хрящевых и мягких тканей.
В таких случаях процедура позволяет выявить заболевание на ранних стадиях, определить динамику и особенности ее развития.
Противопоказания
Миелография относится к инвазивным диагностическим процедурам, поэтому имеет целый перечень противопоказаний к ее проведению:

- Период беременности.
- Врожденные либо приобретенные анатомические дефекты позвоночника (затруднят продвижение контрастного вещества).
- Индивидуальная непереносимость контрастного вещества.
- Сильные болевой синдром, психические расстройства и пр., когда больной не способен сохранять неподвижное положение.
- Тяжелые нарушения функционирования сердца, печени, почек.
- Инфекционные и воспалительные поражения кожного покрова в области введения иглы.
- Повышенная температура тела.
- Недавно перенесенная операция на позвоночнике.
- Наличие металлических имплантов.
- Тяжелое течение артрита.
Также при назначении данного метода специалист выясняет наличие у пациента серьезных хронических заболеваний (сахарный диабет, бронхиальная астма, эпилепсия, нарушения свертываемости крови), после чего определяет целесообразность проведения диагностики.
Подготовка
Данное обследование является довольно сложным, поэтому требует определенной подготовки.
Важно! Инструкцию по подготовке к процедуре может предоставить врач, который будет проводить диагностику.
Подготовка включает следующие правила, обязательные к соблюдению:

- беседа со специалистом, в ходе которой следует обязательно рассказать о наличии хронических заболеваний, перенесенных операциях, принимаемых лекарственных препаратах, склонности к аллергическим реакциям;
- за несколько дней до обследования следует отказаться от приема антидепрессантов, противосудорожных средств, препаратов, разжижающих кровь, а также средств, используемых в лечении сахарного диабета;
- за 8 часов до обследования следует воздержаться от приема пищи. Что касается воды, то мнения специалистов расходятся, поскольку одни советуют отказаться от питья, другие — ограничить. Третьи советуют увеличить потребление жидкости за день до процедуры, объясняя это необходимостью достаточной гидратации организма. В любом случае здесь должен проконсультировать специалист;
- непосредственно перед самой процедурой пациент должен снять все металлические украшения, предметы одежды, содержащие металл и надеть специальное медицинское белье.
Также перед исследованием медицинский персонал проводит премедекацию (медикаментозную подготовку), которая заключается в проведении очистительной клизмы (при обследовании поясничного отдела позвоночника) и предоставлении седативного препарата для подавления глотательного рефлекса на период проведения процедуры.
Техника проведения
Обследование длится от 45 до 90 минут, в ходе которого выполняются следующие манипуляции:

- Пациент занимает положение лежа на живот, на боку либо сидя (зависит от цели и области обследования) на специальном подвижном столе.
- Обработка кожного покрова в месте прокола раствором антисептика.
- Обезболивание области прокола местным анестетиком.
- Выполнение прокола (чаще всего в пояснично-крестцовом отделе), введение иглы под постоянным рентгеновским контролем.
- При достижении спинномозговой жидкости, она должна начать поступать в иглу, что говорит о правильности действий.
- Введение контрастного вещества.
- Извлечение игла и обработка кожного покрова.
- Пациент находится в неподвижном положении, а стол наклоняют, позволяя введенному веществу распространиться по всему субарахноидальному пространству.
- Далее проводится рентгенография или КТ, в ходе которых делается ряд снимков в разных проекциях.
Также миелография может быть проведена совместно с МРТ отдела позвоночника. Такой усовершенствованный метод называется МР-миелография.
После процедуры пациент переводится в палату, где находится под наблюдением персонала в течение 2-4 часов.
В это время пациент должен соблюдать постельный режим (голова должна быть приподнята) и усиленный питьевой режим для скорейшего выведения из организма контрастного вещества.
Что показывают результаты
Расшифровкой полученных снимков занимается рентгенолог либо другой специалист, обладающий необходимой квалификацией.
Снимки позволяют специалисту с точностью визуализировать различные нарушения:
- опухоли спинного мозга;
- спайки оболочек спинного мозга;
- грыжи;
- стеноз позвоночного канала;
- участки компрессии;
- возможное поражение нервных волокон и мелких кровеносных сосудов и пр.

Также врач может определить область поражения, характер и степень обнаруженного патологического процесса.
После расшифровки доктор составляет заключение, которое передается лечащему врачу.
Заключение
Диагностика — важная составляющая эффективной терапии. Она позволяет специалисту поставить точный диагноз, определить характеристики заболевания, особенности его течения. Все эти моменты оказывают важное влияние на выбор методов лечения.
Одним из популярных способов оценки состояния позвоночного столба является миелография – рентгеновское исследование, характеризующееся вводом в субарахноидальное пространство контрастного вещества. Миелография позвоночника позволяет максимально подробно рассмотреть ткани, нервные корешки. С помощью данного метода диагностики можно обнаружить патологии позвоночника и спины, выявить причины нарушения.
- Зачем делают?
- Показания
- Противопоказания
- Подготовка к обследованию
- Как проводится?
- После процедуры
- Где можно сделать?
- Сколько стоит?
- Вывод
Зачем делают?
Миелография позвоночника представляет собой эффективный метод диагностики, который в отличие от обычной рентгенографии не только визуализирует позвоночный столб, но и позволяет детально рассмотреть рядом расположенные структуры. Для воспроизведения снимков применяется рентгеновский аппарат, компьютерный томограф или МРТ. В качестве контрастного вещества, подсвечивающего проблемные участки, может применяться окись азота, кислород, демирекс или некоторые другие рентгеноконтрастные препараты.
Миелография позвоночника проводится с целью обнаружения следующих проблем:
- травм, воспалений оболочек спинного мозга;
- новообразований;
- межпозвонковых грыж;
- невропатий.
Данный способ диагностики патологий позвоночного столба отличается наибольшей информативностью исследования, безопасностью (минимальное облучение) и четкостью полученных снимков. Сегодня преимущественно проводится миелография отдела позвоночника с трехмерной реконструкцией, что позволяет рассмотреть каждую деталь позвоночного столба.

Показания
Проведение миелографии назначается при наличии подозрений на патологии спинного мозга, позвоночника, а также взаимосвязанных с ним структур. Основными показаниями к рентгеновскому исследованию с контрастом являются:
- жалобы пациента на онемение, слабость и болезненность в спине, нижних конечностях;
- подозрение на формирование межпозвонковой грыжи;
- инфекция в позвоночнике и соседних мягких тканях;
- онкология спинного мозга;
- нарушение функционирования спинномозговых нервов;
- травмы позвоночника;
- подозрение на сужение спинномозгового канала.
Миелография позволяет безошибочно диагностировать такие патологические состояния:
- арахноидит;
- сирингомиелия;
- компрессия нервов;
- остеохондроз;
- мерингоцеле;
- миеломная болезнь;
- дискогенная миелопатия.
Также данный метод исследования отдела позвоночника назначается при невозможности проведения магнитно-резонансной томографии, для контроля за эффективностью лечения, перед проведением операции.
Противопоказания
Так как миелография подразумевает вмешательство в структуру спинного мозга, имеется ряд противопоказаний к проведению этой процедуры:
- инфекционные заболевания, сопровождающиеся гипертермией;
- артрит в запущенной форме;
- декомпенсированные патологии почек, печени или сердца;
- врожденные дефекты позвоночного столба, препятствующие продвижению контраста;
- воспаление, гнойное поражение кожного участка, где будет вводиться игла;
- индивидуальная непереносимость компонентов контрастного вещества (обычно это аллергия на йод);
- нарушения психики;
- повышенное внутричерепное давление;
- недавно перенесенная операция на позвоночнике.
Во время беременности процедуру можно проводить только в крайних случаях при условии обеспечения надлежащей защиты плода от излучений. Также проведение миелографии невозможно, если пациент не способен длительное время не двигаться.
Подготовка к обследованию
Для того чтобы процедура прошла благополучно, а результаты были как можно точнее, перед проведением миелографии необходимо подготовиться. Подготовительный этап включает в себя следующие моменты:
- Последний прием пищи должен быть не позже, чем за 8 часов до начала исследования, можно лишь выпить чуть-чуть воды. Во время процедуры желудок должен быть опустошенным.
- За пару дней до миелографии следует отказаться от употребления продуктов, повышающих газообразование и вызывающих брожение. Нужно пить много чистой воды.
- За 2-3 дня следует прекратить прием противосудорожных, сахаропонижающих средств, а также антикоагулянтов и антидепрессантов. Очень важно сообщить лечащему врачу о любых потребляемых лекарствах.
- Необходимо оповестить врача об имеющихся аллергических реакциях, исключить непереносимость йода.
- Если женщина находится в положении, об этом также следует сообщить врачу.
- Непосредственно перед процедурой нужно снять с тела любые имеющиеся украшения, металлические изделия, одежду. Во время проведения миелографии на пациенте должно быть только медицинское белье или рубашка.
- Перед диагностикой больному при необходимости дают седативное средство. Если исследуется нижняя часть позвоночника, то обязательно ставится очистительная клизма.
При необходимости врач может внести свои коррективы в подготовительный этап. Очень важно выполнять все рекомендации специалиста и не заниматься самоуправством.
Как проводится?
Миелография позвоночника проводится в амбулаторных условиях в специально оборудованном кабинете. Иногда процедура осуществляется в условиях стационара под наблюдением невролога. Рентгеновское исследование позвоночного столба с введением контрастного вещества проходит в несколько этапов:
- Пациент принимает необходимое положение: сидя или лежа. Чаще всего необходимо лечь на кушетку на бок, подогнув и прижав у груди ноги, а также опустив голову к подбородку.
- Участок кожи, где будет делаться пункция, обрабатывается антисептическим раствором, после чего обезболивается путем введения новокаина или аналогичного анестетика.
- Под контролем флюороскопа в намеченный участок вводится игла. После того, как игла окажется в субарахноидальном пространстве, на ее конце появляется пару капель спинномозговой жидкости, которые собираются для дальнейшего направления на исследование.
![]()
- К игле присоединяется шприц, через который вводится заранее подготовленное рентгенконтрастное вещество, игла вытаскивается, а кожа снова дезинфицируется.
![]()
- После того, как контраст был введен, пациент ложится на кушетку лицом вниз, а врач слегка наклоняет стол, позволяя контрасту равномерно распределиться.
- С помощью рентгеноскопии специалист наблюдает за распространением контрастного вещества, отмечая возникшие отклонения в его движении.
- Затем пациент должен лечь на бок и не шевелиться на протяжении всего времени, пока делаются рентгеновские снимки.
![]()
По завершению процедуры пациент поворачивается на спину и еще несколько минут находится в горизонтальном положении. При необходимости, для получения дополнительной информации, может проводиться КТ или МРТ с миелографией. Рентгеновские снимки делаются на протяжении 30-60 минут, а проведение КТ (МРТ) занимает около 30 минут.
Процедура проходит безболезненно, но на протяжении исследования пациент способен ощущать небольшой дискомфорт, чувство давления, жара или жжения. Иногда начинаются головные боли, головокружение, а в редких случаях возможна тошнота и рвота. Из-за продолжительного пребывания в обездвиженном положении может наблюдаться онемение частей тела.
После процедуры
По окончанию процедуры пациент должен на протяжении нескольких часов пребывать под наблюдением медперсонала. Если осложнений нет и самочувствие у обследуемого нормальное, то он может покинуть медучреждение. За время пребывания в больнице врач анализирует полученные рентгеновские снимки и при обнаружении проблемы ставит диагноз, назначает лечение.

На протяжении суток после миелографии позвоночника человек должен лежать в постели, держа голову слегка приподнятой. Также следует употреблять как можно больше воды для того чтобы быстрее вернуть организм в нормальное состояние. На протяжении пары дней после исследования нельзя заниматься спортом, поднимать тяжести или совершать резкие движения.
Через 2-3 дня рекомендуется начать выполнение простых физических упражнений на спину: наклоны, повороты. Это способствует выведению контраста. После проведения миелографии возможно появление таких осложнений: кровотечение в области пункции, головные боли, лихорадка, рвота, нарушение подвижности или парестезия. Если возникли подобные симптомы, то необходимо немедленно обратиться в больницу. Избежать развития осложнений можно, если следовать советам врача.
Где можно сделать?
Миелография отдела позвоночника – это сложная процедура, которая делается не во всех клиниках. Записаться на прохождение исследования можно в следующих медучреждениях.
Сколько стоит?
Стоимость миелографии позвоночника в Москве и Санкт-Петербурге в среднем составляют 3000-7000 рублей, а в провинциальных городках цены на данную процедуру меньше на 25%. Точная стоимость исследования определяется после предварительной консультации.
Вывод
Миелография позвоночника – это эффективный метод исследования, позволяющий детально изучить состояние отдела позвоночного столба и рядом расположенных структур. Данная процедура достаточно сложная и имеет ряд противопоказаний. Целесообразность проведения исследования и стоимость диагностики определяется врачом после первичной консультации.
Читайте также:


.jpg)



