Боли в шее при раке почки

- Опухоли почки
- Метастазы рака почки
- Как часто и у кого встречается рак почки?
- Диагностика опухолей почек
- Лечение рака почки на разных стадиях
- Цены в Европейской онкологической клинике на лечение рака почки
Опухоли почки
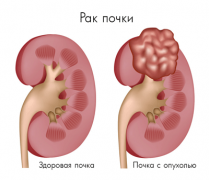
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Метастазы рака почки
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Диагностика опухолей почек
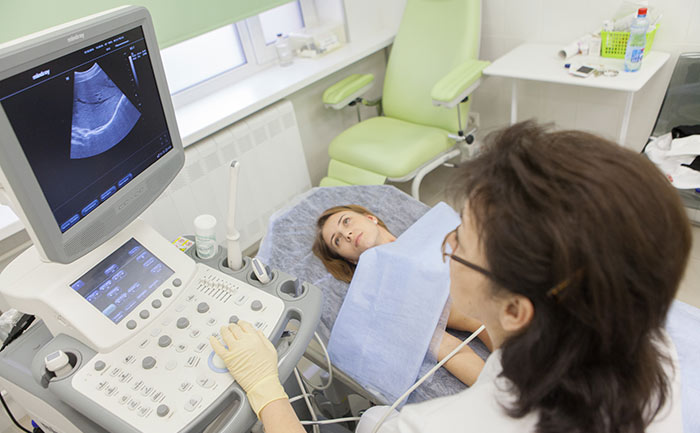
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.

Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.

Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b).
T2 - опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b).
T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены.
T4 – опухоль распространяется за пределы фасции Героты.
N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют.
N1 – обнаруживается опухолевый очаг в одном лимфоузле.
N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах.
M0 – отдаленных метастазов нет.
M1 – отдаленные метастазы присутствуют.
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
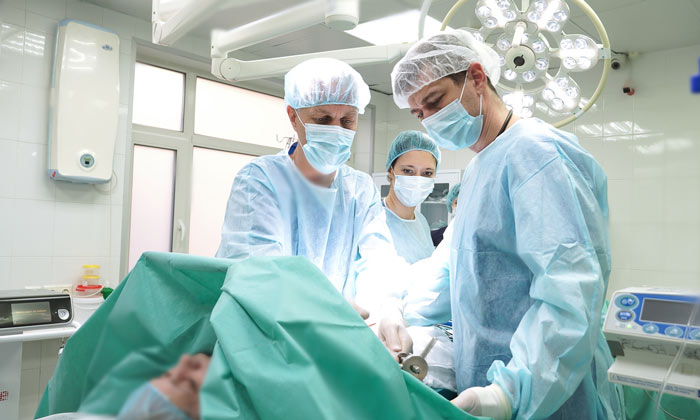
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.

Злокачественное образование почек занимает третье место среди заболеваний мочевыделительной системы. Болеют одинаково и мужчины и женщины, а также есть случаи заболеваемости среди маленьких пациентов. Ускоренный рост патологии стал в два раза больше, чем был во времена СССР. Данный факт объясняется разными причинами. Первое место среди них занимают такие факторы, как употребление ГМО-продуктов, фастфуда, газированных напитков, ухудшение экологии, увеличение стрессового влияния.
Онкологическая патология поражает почки молниеносно. Рак быстро метастазирует в другие органы. Первые симптомы обнаруживаются на 2-3 стадии, а иногда даже на последней. Отсутствие симптоматики на первом этапе развития болезни вводит в заблуждение пациентов, поэтому за медицинской помощью обращаются довольно поздно. Симптомы рака почки проявляются яркой клинической картиной на поздних стадиях. Злокачественная опухоль может располагаться в левом или в правом органе. Если пациент имеет сопутствующие заболевания почек, он не всегда обращает внимание на тяжесть в боку и быструю утомляемость, а также на потерю массы тела.
На ранних стадиях или на клеточном уровне рак мочевыделительных органов обнаруживается случайно. Это происходит при профосмотре или при случайных инструментальных исследованиях, таких как УЗИ, МРТ или компьютерная томография органов брюшной полости. Рак на более поздних стадиях напоминает почечную недостаточность или даже мочекаменную болезнь, поэтому лечение проводится с целью устранения данных причин.
Только инструментальное исследование с изъятием гистологического материала с места поражения рассеивает сомнения на счет онкологии. Срезы тканей являются достоверными доказательствами происхождения опухоли.
Некоторые факты о болезни
Распространяется патология злокачественного характера по всему земному шару, но по медицинским исследованиям чаще болеют люди в развитых странах Европы, Северной Америки, включая Австралию. То есть там, где тревожная и стрессовая жизнь, плюс нездоровая пища. Где повышенная загазованность (смог) случаи онкологии почек выше. На периферии, как Латинская Америка, Индия и Китай – степень поражения онкологии почек ниже. Меньше людей болеют в данных странах благодаря особенному рациону питания, содержащего много фитонцидов. В овощах, орехах и морепродуктов содержится огромное количество данных веществ.
Но есть исключение Дания и Швеция, они славятся низким коэффициентом заболеваемости раковыми патологиями почек и мочевыделительной системы. Люди, живущие в данных странах, предпочитают употреблять рыбу, а в ней содержатся полиненасыщенные жирные кислоты, в частности омега 3, которая славится противораковыми свойствами. В России уровень заболеваемости раком парных мочевыделительных органов занимает шестое место среди всех онкологических патологий, а в мире Россия занимает пятое место среди всех стран по количеству заболевших раком почек. Это объясняется повышенным уровнем инфекционно-воспалительных болезней почек и поздним выявлением рака.
Классификация злокачественных образований почек
Морфологически онкообразование нефрологического типа разделяется по ВОЗ на следующие виды:
- Карцинома, которая, в свою очередь, подразделяется на светлоклеточную, тубулярную, медуллярную, папиллярную и зернисто-клеточную.
- Нефробластическое новообразование – нефробластома Вильмса.
- Мезенхимальный рак: лейомиосаркома, ангиосаркома, рабдомиосаркома и фиброзная гистиоцитома.
- Нейроэндокринный рак – карциноидная нейробластома.
- Хориокарцинома.

По международной TNM-классификации (принятой в 1997 году ) опухоли разделяются на следующие типы:
- тип T (объем первичного образования);
- тип N (поражение лимфатических узлов);
- тип M (метастазирование по всему организму).
Внимание! Тип Т или первичный рак почки, симптомы которого почти отсутствуют, при своевременном обнаружении поддается эффективному лечению в 90% случаев. Остальные два типа требуют определенной тактики лечения с полной резекции органов и тканей с последующим выполнением радио- и химиотерапии.
Предрасполагающие факторы
Этиология происхождения онкологии почек до конца не выяснена, но ликвидация определенных предрасполагающих причин достоверно снизит угрозы развития рака мочевыделительных органов. Этими факторами риска, являющимися пусковым механизмом для развития клеток рака являются:
Злоупотребление никотином
Курильщики, которые употребляют в день по две пачки любых сигарет, попадают в группу риска. Никотин является веществом, вызывающий спазмы сосудов, ведущие к дефициту кислорода и питательных веществ, в тканях и органах. Кислородное голодание и дубильные вещества приводят к появлению раковых клеток.
По статистике болеют раком более 30-60% пациентов употребляющие сигареты и кальян. У пациентов отказавшиеся от вредной привычки вероятность заболеваемости снижается до 5-7%, в зависимости от ранее употребляемой дозы никотина.
Повышенная масса тела
Полные люди являются мишенью для раковых патологий. Повышенный уровень холестерина и атеросклеротические бляшки часто влияют на развитие опухолей в почках.

Ожирение понижает уровень иммунной системы, плюс к этому тучные люди мало двигаются, что приводит к стазу мочи. К данной ситуации присоединяется инфекция, дающая начало пиелонефриту, гломерулонефриту, мочекаменной болезни и хронической почечной недостаточности.
Хроническое воспаление в почках приводит к раку или в лучшем случае к образованию камней и почечной недостаточности определенной степени. Вероятность развития рака у полных людей – 20% из всех случаев заболеваемости.
Повышенное артериальное давление
Медицинские исследования лабораторного и инструментального характера определили, что рак у гипертоников вызывают гипертензивные препараты. Плюс к этому резкие скачки артериального давления изнашивают канальцевую систему фильтрации, этот фактор приводит к почечной недостаточности и перерождению паренхимы или слизистого слоя в карциному.
Профессиональные факторы
Люди, работающие в сфере покраски мебели, в лакокрасочных цехах, на химических заводах по производству минеральных удобрений и ядохимикатов, а также люди занятые в сфере повышенного фона радиации – подвергаются риску рака почек.
Аутоиммунные заболевания
Пациенты с аутоиммунными заболеваниями находятся в списке повышенного риска. При определенных условиях в почках может произойти перерождение нормальной почечной ткани в раковые клетки.
Симптоматика онкологических образований
На первой стадии болезни типа Т, пациент чувствует себя нормально, практически ничего не беспокоит. Изредка появляются колики в люмбарной области или пояснице и наблюдается быстрая утомляемость, сонливость. Аппетит нормальный, но масса тела понижается. Внешний вид пациента не имеет никаких изменений: кожные покровы сухие и обычной окраски, слизистые розовые, глазные яблоки белые, волосяной покров и ногти здоровые. При пальпации присутствует небольшая боль пораженной части, опухоль не пальпируется. Перкуссия не указывает на увеличение органа.

Суточное количество выделяемой мочи соответствует норме. В общем анализе крови и мочи не наблюдается особых изменений, кроме повышенной нормы лейкоцитов и эпителия. Мочевина чуть повышена, но в пределах допустимого. Если случайно пациент проходит обследование в связи с другими патологиями, при инструментальном исследовании можно обнаружить микроочаг опухоли.
Глубокое лабораторное исследование на онкомаркеры покажет окончательный результат поражения органа раком.
Вторая стадия рака почек (тип N) имеет следующие симптомы: пациенты теряют в весе, жалуются на ноющие боли в области проекции пораженного органа. Кожные покровы бледные, есть мешки под глазами и отеки на ногах. Артериальное давление приобретает скачкообразный тип. Мочевыделение уменьшено в количестве. В анализе мочи появляется повышенная концентрация эритроцитов (гематурия) и лейкоцитов. Часто бывает почечная колика с повышенным болевым синдромом. В вечернее время повышается температура, появляется дрожь и слабость. Усиливается боль в спине, не проходящая во время ночного отдыха. Ее можно устранить сильными анальгетиками. У пациентов развивается стойкая анемия.
Третья стадия или тип М рака почек как у женщин, так и у мужчин проявляется одинаково: существенная потеря веса, отсутствие аппетита, общая слабость, усиленные боли в области почек иррадиирущие в поясницу, паховую область и органов малого таза. Метастазы распространяются по всему организму. Лимфатические узлы увеличены, в особенности паховые. Температура тела постоянно повышена в пределах 37-38 градусов, она почти не снижается. Моча скудная, она приобретает багровый цвет из-за повышенной концентрации эритроцитов и целых сгустков крови. Происходит тампонада мочеточников или мочевого пузыря посредством накопленных прожилок крови. На данной стадии наблюдаются специфические симптомы в виде раковой кахексии и характерного выражения лица.

Пальпация почек обнаруживает опухоль. Пораженная почка увеличена в размерах, бугристая. Образование может развиваться в одной из почек, другая может работать в форсированном режиме, что приведет к почечной недостаточности и нефросклерозу. Общая интоксикация – это результат обширных метастазов. Сдавливание полой вены усиливает отечность нижних конечностей, а также приводит к тромбозу глубоких вен. Печень и селезенка увеличиваются в объеме, может появляться асцит. Метастазы в костной ткани нарушают их структуру, а остеопороз ведет к переломам и кровотечению.
В процессе увеличения опухоли до 7 см и более разрушается паренхимальная ткань. Опухоль прорастает в соседние органы и постепенно разрушается и кровоточит. Нарушается физиологическая работа органов и систем. Происходит гормональный сбой и нарушается обмен веществ, растет интоксикация продуктами распада опухоли и пораженных окружающих ее тканей и органов. Развивается стойкая анемия, приводящая к кислородному голоданию всех жизненно важных систем. Начинается психологическая лабильность с провалами в памяти.
Если есть метастазы в печени, тогда появляется симптом желтухи и сильных болей в эпигастральной области. Локализация метастазов в легких характеризуется постоянным кашлем, мокротой с примесями крови. Поражение центральной нервной системы проявляется невралгией, сильными не проходящими болями и параличам. Метастазирование кишечника проявляется непроходимостью с кровянистыми выделениями и полной обтюрацией кишечных трубок. Данная патология устраняется только хирургическим путем, иначе произойдет отравление продуктами кала.
Диагностические исследования
Первый диагностический шаг это пальпация и перкуссия почек. Глубокая пальпация дает возможность ощутить степень опухлости почки или почек, и определить локализацию патологии. Перкуссия позволяет определить размер пораженного органа и объем опухоли.

После перкуссии и пальпации сразу нужно сдавать анализ мочи (пробы Нечипоренко и Зимницкого), общий и биохимический анализ крови, после чего рекомендуется инструментальное исследование, состоящее из таких процедур:
- обзорной рентгенографии, определяющей локализацию опухоли и степень поражения паренхимы, а также размер лоханок, чашек и состояние мочеточников;
- контрастной рентгенографии – внутривенное введение контраста позволяет определить скорость выведения мочи;
- радиоизотопной урографии – метод определения степени дизурии;
- ультразвукового исследования почек, органов брюшной полости и малого таза;
- МРТ и компьютерной томографии – выявляют точную локализацию раковой опухоли, степень поражения почечной ткани и кровоснабжения, а также поражение соседних органов;
- биопсии почки – это достоверный инструментальный метод, точно отличающий доброкачественное образование от злокачественного, он используется при дифференциальной диагностике и является прямым показанием для хирургического вмешательства.
Лечебная тактика и прогноз
Лечение исключительно хирургическое. Прогноз почечного рака зависит от стадии, общего состояния, иммунной системы и от сопутствующих патологий. Чем раньше обнаруживается рак, тем удачнее лечение с положительным прогнозом.
Хирургическое лечение второй и третьей стадии – это 70% вероятность успеха и 10-15 лет полноценной жизни в стадии ремиссии без рецидива.
На четвертой стадии хирургическое лечение гарантирует 4-5 лет жизни, только при хорошей иммунной системе и стойкости организма к инфекциям, в остальных случаях рак почки не поддается эффективному лечению, прогноз плачевный с летальным исходом.
Опухоль на шее
Появление припухлости на любом участке тела должны сразу же насторожить человека. Разрастание тканей или органов в организме в любом случае является патологическим состоянием. Выяснить причину появление припухлости и начать лечение нужно сразу же.
Припухлость на шее возникает по разным причинам. Чаще всего причина заключается в увеличении лимфатической ткани или щитовидной железы. Но бывают и другие, более серьезные. Чаще, с такой проблемой обращаются к онкологу. Выяснить причину возникновения патологии может только врач после пальпации или после проведения различных диагностических исследований.
Причины отека шеи:
- Заболевания верхних органов дыхания. Наиболее распространенной причиной появления опухоли в области шеи явления начало воспалительного процесса в области горла или носоглотки. Например, это бывает гайморит, ангина, фарингит, отит, ларингит и другие болезни. Также фактором образования опухолей является заболевания зубов и десен. Отток патогенных микроорганизмов происходит именно в этой области, поэтому возникает риск развитие опухолевого процесса.
- Доброкачественные образования. Припухлость на шее возникает из-за воспаления жировой клетчатки, сосудистой системы и нервов. Помимо этого, это бывают воспаления в органах.
- Инфекционные заболевания являются одним из факторов развития припухлости (например, грипп, мононуклеоз, дифтерия или туберкулез).
- При травмах шейной области часто отмечается припухлость и отечность, которая длительное время не проходит.
- При нарушениях работы щитовидной железы отмечается появления зоба. В особо тяжелых случаях отмечается припухлость с обеих сторон шеи. Если отмечается узловые воспаления, то в таком случае опухоль отмечается только, с одной стороны.
- Во время развития злокачественных образований припухлость на шее является самым распространенным признаком возникновения патологии. Чаще в этом случае отмечается наличие метастаз. Злокачественные опухоли возникают в любом органе, которые локализуются в шее (щитовидная железа, гортань, глотка, трахея или лимфатические узлы).
- Хроническое злокачественное заболевание кровеносной системы — лейкоз.
Симптомы патологии зависят от происхождения новообразования в организме. Главное, вовремя заметить заболевание и обратиться к врачу за помощью. Особенно если новообразование имеет злокачественную природу возникновения.
Описание и виды операций при врожденных свищах и кистах шеи
Заболевания щитовидной железы
Отек горла спереди может свидетельствовать о заболеваниях эндокринной системы. Есть несколько недугов, способных вызвать такой симптом.
Появление зоба чаще всего связано с дефицитом йода. Этому недугу больше подвержены женщины в возрасте (после 50 лет).
Помимо увеличения щитовидной железы, могут наблюдаться и другие симптомы:
- потливость,
- раздражительность,
- утомляемость,
- тревога,
- потеря веса.
Зоб имеет несколько видов. Выделяют диффузный, узловой и смешанный. Равномерный отек на шее говорит о диффузном зобе. Если же щитовидная железа больше увеличена с одной стороны, это может быть проявлением узловой разновидности.
Еще одной возможной причиной опухоли шеи является острое воспаление щитовидной железы. И хотя заболевание это довольно редкое, оно протекает очень тяжело. Симптомы возникают неожиданно. Появляется высокая температура, общая слабость, горло отекает и болит. Опухоль щитовидной железы при этом сливается с увеличившимися ближайшими лимфоузлами.
Как определить припухлость на шее?
Отек шеи определяют с помощью пальпации. Если припухлость слишком большая, то ее становится видно невооруженным глазом. Если причина заключается в нарушении циркуляции лимфатической ткани, то припухлость располагается на одной стороне шеи и при нажатии на нее появляется ощущение болезненности или никаких ощущений не возникает вообще.
Такие процессы легко отличить от развития злокачественного образования. В этом случае не наблюдается резкого снижения веса и сильной утомляемости или ухудшения самочувствия.
Если припухлость развивается сзади на позвоночнике, то это связано с нарушением работы спинных корешков. Что никаким образом не связано с опухолевыми новообразованиями.
Необходимые обследования позволят исключить злокачественные или доброкачественные опухоли. У детей припухлости часто возникают в период инфекционных болезней, когда начинает воспаляться лимфатическая система.
Профилактические меры
Предупредить рак шеи гораздо проще, чем его лечить. Для этого необходимо поддерживать состояние иммунитета на нужном уровне – полноценно питаться, избегать негативного воздействия окружающей среды, пролечивать хронические заболевания.
Чтобы предупредить рак кожи на шее, нужно избегать ее травмирования, воздействия прямых солнечных лучей и химических веществ. Людям старше 45 лет и имеющим доброкачественные опухоли шеи, необходимо регулярно обследоваться, проходя УЗИ и томографию.
Виды опухоли на шее доброкачественный рак
Шея может опухнуть по разным причинам. Каждый вид образования в области шеи характеризуется отличительными особенностями, по которым врачи распознают заболевание при обследовании.
Доброкачественные опухоли в шеи бывают нескольких видов:
- Липома — это доброкачественное образование, которое состоит из жировой ткани. Располагается липома преимущественно позади шейного отдела. На первоначальной стадии липома никак не проявляет себя, но постепенно увеличивается в размерах, тем самым причиняя дискомфорт пациенту. Из-за липомы человека мучает бессонница, раздражительность и общее недомогание. По консистенции липома мягкая на ощупь, гладкая. При расположении справа отмечается нарушение слуха и речевой деятельности. При нажатии липома сдвигается.
- К онкологическим заболеваниям кроветворной системы относится папиллома. Развитию способствует проникновения в организм вируса папилломы. Характеризуется появление припухлости, которая со временем начинает покрываться темной корочкой. Болезненных ощущений при этом не возникает. При механическом повреждении папилломы возникают неприятные болезненные ощущения.
- Невринома – локализуется в любом месте шейного отдела, но обязательно по ходу нерва. Чаще встречаются у взрослых, чем у детей. Симптомы ярко выражены и характеризуются общим недомоганием, сильной болью, консистенция невриномы твердая, поверхность гладкая и блестящая. Чтобы точно диагностировать невриному собирают анализ крови и проводят другие исследования. Только после этого ставят диагноз.
- Фиброма относится к доброкачественным образованиям, которые формируются из соединительной ткани. Локализуется фиброма по бокам справа или слева. На ранней стадии фиброму диагностировать сложно, поскольку симптомы отличаются. Фиброма бывает дифференцированная и узловая.
Диагностировать то или иное заболевание в силах только врач. Как только опухоль будет обнаружена, нужно срочно обратиться к доктору за помощью.
Причины и лечение тянущей боли в шее с правой или левой стороны
Боль в шее с левой стороны: причины и последствия
Боль в области шеи с левой стороны чаще всего возникает вследствие поражения нервов, межпозвоночных суставов или шейных органов. Она может указывать на затылочную невралгию, защемление спинномозгового корешка, шейный остеохондроз, лимфаденит, злокачественные новообразования или поражение щитовидной железы.
По статистике, на протяжении года цервикалгии появляются более чем у половины трудоспособного населения. Периодические болезненные ощущения обычно не несут серьезной опасности для здоровья. Они проходят после непродолжительного отдыха или применения обезболивающей мази. А вот резкая внезапная или постоянная ноющая боль в шее слева указывает на опасные заболевания. Поэтому при ее появлении следует обращаться за медицинской помощью. Рассмотрим подробнее причины болезненности в шее слева и методы ее лечения.
Симптоматика опухолей
Симптомы воспаления при попадании инфекции в организм могут быть различные. Главное, вовремя заметить их появление и начать терапию.
- Боли и ощущения мягких тканей опухоли при пальпации.
- Изменение тембра голоса или полное его исчезновение.
- Проблемы при глотании и разговоре.
- Увеличение размеров органов и мягких тканей.
- Болезненные ощущения при повороте головы в стороны.
- Ощущения дискомфорта в области головы и шеи.
- Появление отека под глазами, их покраснение и сухость.
Наличие всех этих симптомов говорит о начале развития воспалительного процесса в организме, с лечением которого затягивать нельзя.
Травмы
При повреждении мягких тканей шеи, например, из-за ушиба, может также появиться отек. Помимо этого, наблюдаются болезненность при пальпации, покраснение кожных покровов, иногда ссадины и кровоподтеки.
Отечность задней части шеи может быть связана с повреждением тканей трапециевидной мышцы (или как ее называют “трапеция”), которая идет со спины к шее вдоль позвоночника. Такую травму часто получают во время занятий спортом или просто при чрезмерных физических нагрузках.
Диагностика и лечение
Симптомы и признаки появления опухолей на шее требует незамедлительной диагностики и терапии. Если это злокачественная опухоль, то метастазы распространяются очень быстро по организму. Если не начать своевременно лечение, то это приводит в большинстве случаев к летальному исходу.
Диагностика ограничивается пальпацией, анализом крови и взятием биологического материала из опухоли. Далее, образец опухоли отправляют на цитологический анализ и там выявляют злокачественное или доброкачественное это образование. Воспаление лимфатических узлов на шее также нуждается в незамедлительном лечении.
Лечение включается в себя хирургическое вмешательство и последующую консервативную терапию для поддержания ослабленного организма. Если опухоль вызвана появлением липомы, то ее удаляют, если она начинает сильно разрастаться.
Злокачественные образования нуждаются не только в хирургическом вмешательстве, но и нередко в химиотерапии. Это позволит предотвратить появление рецидивов. Но такой прогноз возможен только в том случае, если злокачественное образование было обнаружено на начальной стадии развития. Когда метастазы проникнут глубоко в ткани, то в большинстве случае лечение не приносит положительных результатов.
Если развитие припухлости связано с инфекционными процессами, то не всегда требуется оперативное вмешательство. При воспалении лимфатических узлов врач назначает консервативную терапию. В любом случае, какой бы ни была причина возникновения припухлости в шейном отделе, заниматься самолечение не рекомендуется, чтобы не спровоцировать ухудшение самочувствия.
Аллергия
Сильно распухнуть шея может при аллергии различного характера. Причиной отека могут быть лекарственные препараты, продукты питания, укусы насекомых и другие аллергены. Особенно опасным считается отек Квинке. При этом шея и гортань очень сильно распухает, становится тяжело глотать и дышать.
Если не оказать своевременную помощь при таком состоянии, может начаться удушье и в результате гипоксии наступить летальный исход. При отеке Квинке следует немедленно вызывать машину скорой помощи или срочно отвезти больного в стационар.
Лечение опухоли аллергического характера проводится антигистаминными препаратами. Самое главное устранить аллергенный фактор, пить больше жидкости, следить за рационом питания и избегать приема токсичных лекарственных препаратов.
Следствие физической нагрузки
Многие мужчины и женщины жалуются на то, что у них болят мышцы шеи с левой стороны. Неприятные ощущения появляются на следующий день после активной тренировки, занятия в спортзале или выполнения тяжелой физической нагрузки. Вместе с этим человека беспокоят чувство онемения в плечах и затылке, трудности при движениях руками. Почему так происходит?
При активном сокращении мышц в них образуется большое количество молочной кислоты. Причиной болезненных ощущений является раздражение чувствительных нервных окончаний этим веществом. Неприятные симптомы исчезают через пару дней и не беспокоят человека до следующей перенагрузки.
Читайте также:


