Безоперационное лечение протрузии позвоночника
Остеохондроз позвоночника – главный провокатор развития дегенеративно-дистрофических изменений поясничных межпозвоночных дисков с формированием грыжи. На почве запущенного остеохондроза диск поясничного отдела (ПО) начинает утрачивать воду, испытывать дефицит в ценных питательных компонентах, вследствие чего он постепенно деформируется. Начальная степень такой деформации – протрузия.
Но, несмотря на пока еще незначительные изменения в межпозвоночном L-диске, ранний этап (предгрыжевый) для многих пациентов протекает довольно болезненно. Боли могут приобретать яркий и затяжной характер, плохо поддаваться консервативному лечению, в том числе обезболивающими препаратами. В этот начальный период нередко наряду с выраженным болевым синдромом нередко серьезно страдает биомеханика нижнего отдела позвоночника.
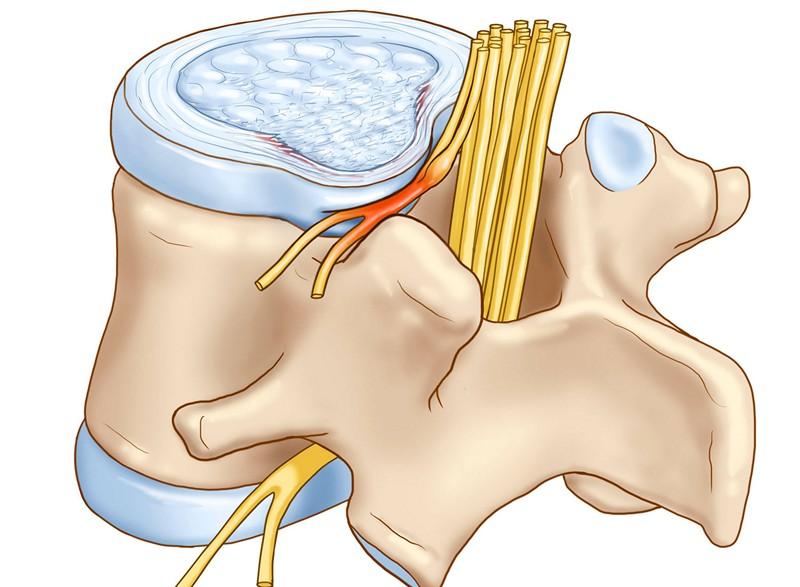
Выпячивание диска и давление на нервный корешок.
Что такое протрузия диска
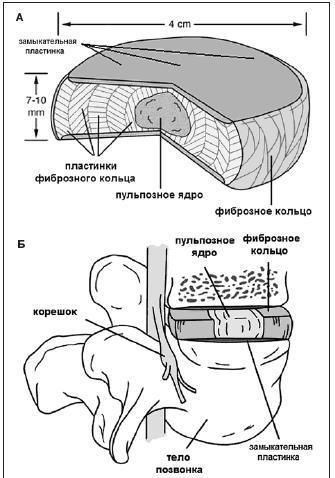
Протрузией называют осложнение последней стадии остеохондроза, которое характеризуется небольшим выбуханием контура межпозвоночного диска за пределы физиологических границ без разрыва фиброзного кольца. Чтобы лучше представлять, о чем идет речь, ознакомьтесь с представленной далее информацией, включающей сведения по строению и функциям дисков поясничного отдела позвоночника.
-
Поясничный отдел состоит из 5 (реже 6) крупных позвонков. В пространствах между каждой парой соседних позвонков находятся эластичные фиброзно-хрящевые прокладки, в медицине именуемые межпозвоночными дисками. В буквенно-цифровом варианте каждый сегмент, где находится диск, представлен следующими названиями: L1- L2, L2- L3, L3- L4, L4- L5.
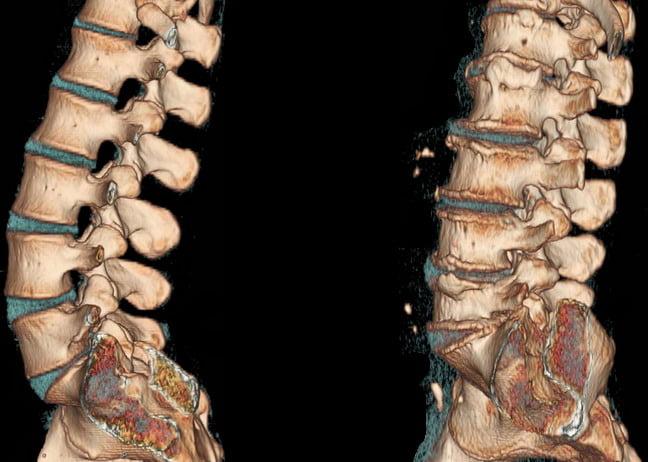
Здоровый и пораженный остеохондрозом позвоночник на КТ.
Формирование поясничной протрузии сопровождается истончением, расслоением, микронадрывами волокон внутренних слоев фиброзного кольца диска на определенном участке. В эту область наибольшего истончения перемещается ядро, оказывая на нее давление, что приводит к выбуханию диска в позвоночный канал. При этом целостность внешних структур кольца остается на этапе протрузии сохранной. Это начальный этап грыжеообразования, но еще не сама грыжа, хоть и относят его к 1 стадии межпозвоночной грыжи.
Стадии, типы протрузии диска в пояснице
Существует классификация поясничных протрузий по стадиям развития, что позволяет определить тяжесть клинического процесса.
- Первая стадия (легкая) – характеризуется самым маленьким, едва заметным выпячиванием диска, которое не каждому специалисту под силу обнаружить, даже имея на руках снимки МРТ. Размеры – 0,1-1 мм.
- Вторая стадия (умеренная) – выбухание увеличивается, благодаря чему его проще диагностировать посредством специальных средств визуализации. Величина протрузии во 2 стадии – 1-3 мм.
- Третья стадия (тяжелая) – на данном этапе смещение уже достаточно крупное, отчетливо визуализируемое за контурами позвонков. Инструментальное обследование показывает образование 3-6 мм, но пока еще без признаков разрыва наружной части фиброзного кольца.
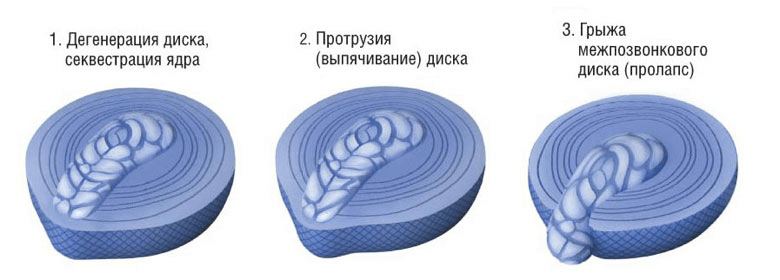
Последняя стадия (3 ст.) является пограничной с экструзией. А из этого следует, что в любой момент на фоне сильного провисания пульпозной массы хрупкое фиброзное кольцо может не выдержать и окончательно лопнуть. Тогда через образованное отверстие выползет часть ядра, а значит, появится грыжа, в настоящем понимании этого слова с медицинской точки зрения. Однако не будем выходить из рамок тематики статьи, вернемся к поясничной протрузии. Рассмотрим коротко ее разновидности в зависимости от направления, положения образовавшегося выбухания.
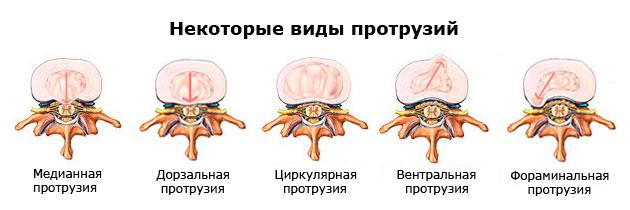
Боль и симптомы протрузий
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Методы обследования
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
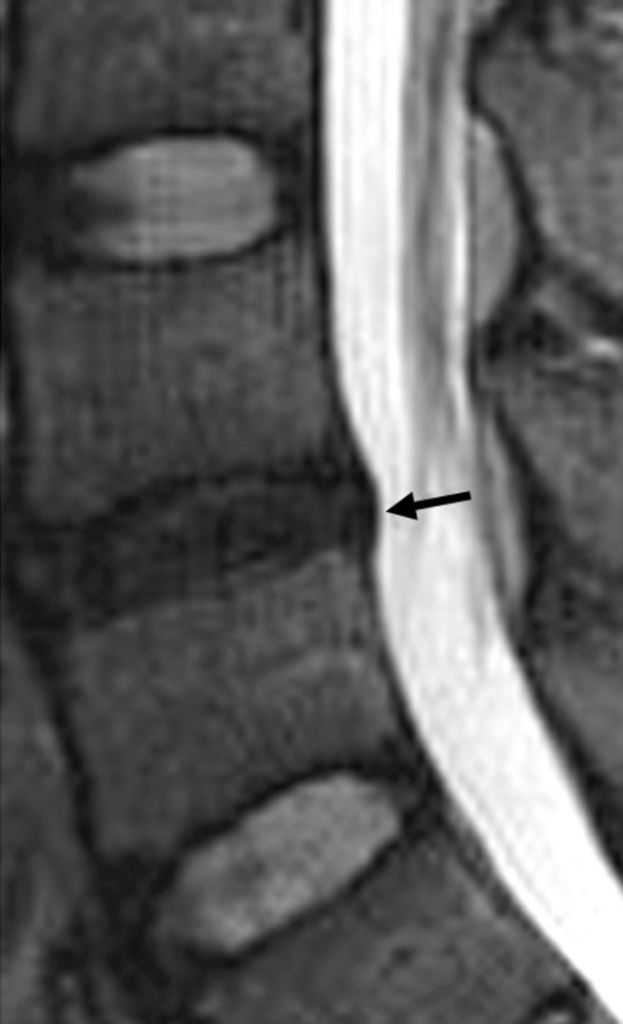
Протрузия на МРТ.
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
Методы лечения и их эффективность
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Операция при протрузии
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
Во время процедуры.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Восстановление после хирургии
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Эффективное лечение при протрузии позволяет избежать перехода остеохондроза в третью стадию (выпадение межпозвоночной грыжи). Если же лечение при протрузии позвоночника не проводится или используются неправильные методы, то происходит быстрое разрушение хрящевой ткани фиброзного кольца. При физической нагрузке поврежденный диск теряет свою целостность и появляется межпозвоночная грыжа, которая в ряде случаев может приводит к серьезным нарушениям в организме человека.
Перед тем как начинать лечение протрузии, стоит ознакомиться с механизмом развития данной патологии. Прежде всего стоит понимать, что любая протрузия – это следствие длительно протекающего остеохондроза (дегенеративных дистрофических изменений в хрящевых тканях межпозвоночных дисков). Остеохондроз поражает в основном лиц, ведущих малоподвижный образ жизни.
Это связано с тем, что межпозвоночные хрящевые диски не обладают собственной кровеносной сетью. Они могут получать достаточное количество жидкости и растворенных в ней питательных веществ только в том случае, если мышечный каркас человеческого тела регулярно работает. Мышцы при сокращении отдают расположенным рядом связочным и хрящевым тканям жидкость. При расслаблении они усваивают ту жидкость, которая выделилась при сжатии межпозвоночного диска. В ней находятся продукты распада, углекислый газ и т.д.
Если человек ведет малоподвижный образ жизни, то его мышцы, расположенные вдоль позвоночного столба, постепенно утрачивают свою массу и работоспособность. Выделяемой ими жидкости становится очень мало. Запускается следующий патологический процесс:
- фиброзное кольцо (плотная оболочка диска) утрачивает жидкость и обезвоживается;
- оно теряет свою эластичность и не справляется с равномерным распределением амортизационной нагрузки;
- происходит растрескивание поверхности фиброзного кольца, в трещинах откладываются соли кальция и это становится препятствием для получения жидкости из окружающего пространства в будущем (снижается абсорбционная способность хрящевой ткани диска);
- жидкость фиброзное кольцо начинает забирать из расположенного внутри него студенистого тела пульпозного ядра;
- пульпозное ядро отвечает за поддержание нормальной высоты и формы диска;
- при утрате значительного количества жидкости пульпозное ядро уменьшается в размерах и перестает поддерживать достаточную высоту диска – это и есть стадия протрузии.
При протрузии межпозвоночный диск утрачивает свою высоту, прекращает оказывать достаточный уровень защиты для корешковых нервов и окружающих мягких тканей, выходит за пределы тел позвонков, которые он разделяет между собой, тем самым оказывая давление на окружающие структуры. Все это провоцирует появление выраженного болевого синдрома. В дальнейшем истонченное фиброзное кольцо разрывается и через него выпячивается пульпозное ядро. Это стадия межпозвоночной грыжи. Чтобы её не допустить, необходимо начинать лечение при выявлении в процессе диагностики протрузии.
Если у вас диагностирована протрузия межпозвоночного диска, то приглашаем вас на бесплатный прием невролога и вертебролога в нашей клинике мануальной терапии в Москве. Опытный врач проведет полноценный осмотр, ознакомиться с результатами проведенного обследования. Затем вам будут предоставлены исчерпывающие индивидуальные рекомендации относительно комплексного лечения. По мере необходимости врач разработает для вас индивидуальный курс восстановления здоровья позвоночго столба.
Записаться на бесплатный прием можно прямо сейчас. Заполните форму, расположенную внизу этой страницы. Также вы можете позвонить по указанному на странице телефону. Специалист нашей клинки согласует с вами время, удобное для вашего визита к нам.
Что делать при протрузии диска?
Важно знать о том, что делать при протрузии в домашних условиях для того, чтобы избежать таких негативных последствий, как межпозвоночная грыжа. При соблюдении всех рекомендаций лечащего врача вам удастся сохранить целостность межпозвоночного диска и остановить патологический процесс его разрушения.
Вот некоторые рекомендации относительно того, что делать при протрузии диска:
- откажетесь от любых физических нагрузок, которые не согласованы с лечащим врачом;
- старайтесь не находиться длительное время в статическом напряжении или в одной и той же позе;
- организуйте с учетом правил эргономики свое спальное и рабочее место;
- не носите тесную одежду;
- пересмотрите свой рацион питания и питьевой режим (впивайте в сутки не менее 2-х литров воды – это очень важно для здоровья позвоночго столба);
- примите меры для нормализации массы тела (если есть избыточный вес);
- следите за своей осанкой, не сутультесь даже во время нахождения в сидячем положении;
- следите за правильной постановкой стопы;
- откажитесь на время лечения от обуви на высоком каблуке;
- откажитесь от кроения и употребления алкогольных напитков;
- исключите вероятность развития ревматических процессов (посетите ревматолога или врача терапевта и попросите исключить у вас с помощью анализов ревматические патологии, такие как системная красная волчанка, болезнь Бехтерева, ревматизм и т.д.).
При протрузии дисков поясничного отдела важно исключить любую физическую нагрузку на мышцы спины. Необходимо отказаться от переноса и подъёма тяжестей, резких наклонов и поворотов туловища. Все это может спровоцировать разрыв межпозвоночного диска. До тех пор, пока не восстановите целостность фиброзного кольца и пульпозного ядра, лучше не поднимать тяжести, не тормозить резко в автомобиле, не прыгать с высоты и т.д.
Чего нельзя делать при протрузии дисков
Не менее важно пациентам знать о том, чего нельзя делать при протрузии для избегания развития осложнений. Мы подготовили лишь краткий список нежелательных действий. Более детальную информацию вам даст лечащий врач при проведении первичного бесплатного приема.
Итак, вот что нельзя делать при протрузии дисков позвоночного столба:
- заниматься активными подвижными видами спорта, в которых высок риск травматизма за счет падения, толчков, ударов и т.д.;
- посещать парилку в бане и сауне (особенно актуально в период обострения, поскольку воздействие высоких температур только усугубляет состояние пациента);
- кататься на лыжах, велосипеде, коньках;
- не желательно передвигаться на автомобиле, поскольку при резком торможении высока вероятность разрыва фиброзного кольца межпозвоночного диска;
- употреблять в пищу раздражающие вещества (специи) и экстрактивные вещества (кофе, чай, шоколад);
- делать массаж у лиц, не имеющих медицинского образования (зачастую это приводит к тому, что непрофессиональный массажист провоцирует разрыв диска, ущемление корешкового нерва, смещение тела позвонка и т.д.);
- пытаться самостоятельно проводить вытяжение позвоночго столба, выполняя разные упражнения, рекомендованные в сети интернет.
Не занимайтесь ни в коем случае самостоятельной диагностикой и лечением. Не прибегайте к народным методам. Все это может привести к плачевным результатам. Но самое важное, чего ни в коем случае нельзя делать при протрузии позвоночго диска – это оставлять существующую проблему без внимания. Не надейтесь, что все пройдет самостоятельно без помощи врача. Нет, с высокой долей вероятности на фоне протрузии в ближайшие месяцы у вас появится межпозвоночная грыжа. Лечить её гораздо дольше, дороже и больнее.
Лекарственные препараты при протрузии
Официальная медицина любит использовать различные фармаколочгеиские препараты при протрузии, поскольку с их помощью можно быстро вернуть пациента к труду. Медико-экономическими стандартами строго ограничено количество дней, отводимых на лечение пациента с остеохондрозом второй стадии. Это 10 – 14 дней. К сожалению, в этот временной период вылечить протрузию невозможно. Но вот купировать болевой синдром с помощью нестероидных противовоспалительных средств и миорелаксантов вполне можно.
Поэтому назначаются эти лекарства при протрузиях, пациент испытывает облегчение боли. Его выписывают на работу. К него продолжает разрушаться позвоночник. Спустя несколько месяцев у него появляется грыжа. В зависимости от расположения и размеров межпозвоночной грыжи ему вновь выписывают нестероидные противовоспалительные препараты для упокоения боли или отправляют на хирургическую операцию для устранения межпозвоночного диска.
Хондропротекторы при протрузии могут помочь только в одном случае. Если пациент проводит параллельно лечение с помощью методов мануальной терапии. Как уже говорилось выше, причиной остеохондроза и протрузии является нарушение процесса диффузного питания межпозвоночного диска. Хондропротекторы, попадая в кровь, просто не проникнут в хрящевые ткани межпозвоночных дисков, поскольку диффузный обмен нарушен. Эффективно только прямое введение хондропротекторов в место разрушения хрящевой ткани. В отношении позвончого столба это не практикуется. Поэтому ставить инъекции хондропротекторов и принимать их в капсулах, не занимаясь восстановлением диффузного обмена между мышечным волокном и хрящевыми тканями межпозвоночного диска, бесполезно. Это всего лишь трата денег и времени.
Эффективное лечение протрузии
Эффективное лечение при протрузии поясничного отдела или любого другого начинается с индивидуальных рекомендаций врача. Очень важно понимать, что без устранения потенциальной причины разрушения межпозвоночного диска остановить этот патологический процесс будет очень сложно. Поэтому опытный доктор сначала выявляет потенциальные причины, потом предпринимает меры для их устранения.
Мануальная терапия при протрузии дает возможность полностью восстановить процесс диффузного питания хрящевой ткани межпозвоночных дисков. Таким образом запускается совершенно естественный процесс регенерации поврежденной ткани.
В нашей клинике мануальной терапии мы используем следующие методики для лечения пациентов с протрузией дисков:
- мануальное вытяжение позвончого столба – позволяет восстановить уменьшенные межпозвонковые промежутки, что создает необходимые условия для восстановления нормальной высоты хрящевых дисков;
- остеопатия запускает нарушенный процесс микроциркуляции крови и лимфатической жидкости в очаге поражения хрящевой ткани, что ускоряет процесс диффузного питания;
- массаж улучшает состояние окружающих позвоночный столб мягких тканей, повышает тонус мышц, делает их более эластичными и выносливыми;
- рефлексотерапия (иглоукалывание) запускает механизм регенерации тканей за счет использования скрытых резервов организма;
- лазерное воздействие позволяет улучшить состояние фиброзного кольца;
- физиотерапия улучшает тканей обмен веществ на клеточном уровне;
- лечебная гимнастика и кинезиотерапия обеспечивают достаточную работоспособность паравертебральных мышц и восстанавливают диффузное питание межпозвоночных дисков.
Курс лечения при протрузии всегда разрабатывается индивидуально для каждого пациента. Если вас беспокоят боли в спине, вы можете обратиться на приём к вертебрологу или неврологу в нашей клинике мануальной терапии. Доктор проведет осмотр и обследование, поставит диагноз и назначит лечение. Первый прием для каждого пациента проводится бесплатно.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

- Методика дефанотерапии позволяет за 1-2 сеанса избавиться от боли
- Лечение проводят квалифицированные специалисты
- Не торопитесь на операцию. Мы уверены, что сможем вам помочь!
В 75% случаев при протрузиях межпозвоночных дисков операция не нужна. Заболевание можно лечить консервативно, чем уже много лет успешно занимаются врачи в Клинике Бобыря. На стадии протрузии деформированный диск все еще может вернуться в нормальное состояние.
Лучше, конечно, обойтись без операции, но даже если пациенту показано хирургическое лечение – это не так страшно. Да, раньше хирургические вмешательства на позвоночнике были очень травматичными, сопровождались большими разрезами на мышцах, приходилось разрушать часть близлежащих позвонков, что повышало риск некоторых осложнений. Был очень долгим восстановительный период. Сейчас существуют миниинвазивные хирургические вмешательства, которые выполняются через небольшой прокол, при этом даже не нужен наркоз, а пациент на следующий день после вмешательства может покинуть клинику и самостоятельно ходить. Такие технологии доступны пока еще только в единичных клиниках, но все же они уже есть в России, есть хирурги, которые умеют хорошо выполнять подобные операции.
Одно из основных направлений в лечении протрузий межпозвоночных дисков – борьба с болью. При выраженном болевом синдроме в клинике проводят следующие мероприятия:
- В течение первых 48 часов с начала приступа применяют холод местно: пакет со льдом или полотенце, смоченное в холодной воде, на область пораженного диска. Это помогает уменьшить мышечный спазм и воспаление. По истечении двух суток холод заменяют на тепло.
- У некоторых пациентов снять боль помогают чередующиеся прикладывания холода и тепла.
- Назначают обезболивающие препараты из группы нестероидных противовоспалительных средств (НПВС).
- Болевой синдром при протрузиях дисков сопровождается мышечным спазмом. В свою очередь, из-за спазмированных мышц ухудшается кровоток, нарастает отек, усиливается боль. Замыкается порочный круг. В то время как боль помогают уменьшить НПВС, для снятия мышечного спазма врач может назначить препараты из группы миорелаксантов.
Чаще всего эти меры помогают снять боль, но для достижения долгосрочного эффекта нужны дополнительные виды лечения. В Клинике Бобыря консервативная терапия всегда носит комплексный характер и включает различные мероприятия:
- Лечебная гимнастика. Как мы уже упомянули, ее нужно начинать как можно раньше, на второй-третий день после начала острого приступа боли. Врачи Клиники Бобыря разрабатывают для каждого пациента индивидуальную программу занятий.
- Мануальная терапия. Врач воздействует руками на опорно-двигательный аппарат пациента, пытаясь устранить спазм, вернуть подвижность, восстановить нормальные анатомические взаимоотношения. Это помогает ускорить восстановление, справиться с болями и некоторыми другими симптомами.
- Остеопатия. Относится к так называемым мягким мануальным техникам. Как и мануальный терапевт, врач-остеопат воздействует на тело пациента руками, но более мягко. Здесь в конечном счете имеет значение не сила воздействия, а верное направление, глубокое понимание первопричины расстройства. Остеопатия решает разные задачи: помогает улучшить питание и иннервацию деформированного диска, нормализовать отток лимфы и снять отек, устранить тонкие отклонения в опорно-двигательной системе, которые приводят к нарушению биомеханики и способствуют возникновению протрузии.
- Лечебный массаж. Помогает нормализовать тонус мышц, снять спазм, улучшить кровоток, отток лимфы, способствует выработке биологически активных веществ в коже, улучшению трофики тканей.
- Ударно-волновая терапия. Представляет собой воздействие на организм звуковыми импульсами с помощью специального аппарата. При этом уменьшается воспаление, улучшается питание и регенерация тканей, уменьшаются болевые ощущения, улучшается подвижность между позвонками.
Многим пациентам помогает акупунктура (иглоукалывание), которая по сути представляет собой разновидность рефлексотерапии. Врач вводит специальные стерильные акупунктурные иглы в биологически активные точки на поверхности тела, за счет этого стимулируются определенные нервные окончания, и рефлекторно уменьшается боль.
Иглорефлексотерапия – метод лечения, который зародился еще в Древнем Китае. Зачастую ее рассматривают как народный, альтернативный метод лечения. Не все врачи и ученые согласны с тем, что она реально помогает лечить разные заболевания. Однако, эффективность акупунктуры для борьбы с болью можно считать доказанной – она была продемонстрирована во многих солидных исследованиях. Иглоукалывание целесообразно включать в комплексную программу лечения при протрузиях и других патологиях позвоночника. Ее используют многие современные врачи.
Применение иглорефлексотерапии требует соблюдения некоторых важных правил:
Существуют некоторые модифицированные разновидности иглорефлексотерапии. Например, в некоторых клиниках применяют лазеропунктуру, во время которой вместо игл используют луч лазера.
Иглоукалывание – одна из разновидностей более обширного направления в медицине – рефлексотерапии. Известно, что на теле человека есть особые биологически активные точки – в них находятся рецепторы (нервные окончания), которые с помощью сложных неровных путей связаны с различными органами и тканями. При воздействии на эти точки активируются нервные пути, и меняется работа внутренних органов, тонус мышц, нормализируется приток крови и отток лимфы, активируются обменные и защитные процессы. Усиливается выработка биологически активных веществ, иммунная защита.
С помощью рефлексотерапии можно достичь многих положительных эффектов. На биологически активные точки воздействуют разными способами, это зависит от того, какие подходы практикуют врачи в конкретной клинике:
- С помощью игл – акупунктура.
- С помощью точечного массажа – акупрессура. Биологически активные точки при этом массируют подушечками пальцев.
- Прогревание с помощью сигар из полыни – термопунктура.
- С помощью банок – стеклянных или из специальных эластичных материалов – вакуумная рефлексотерапия.
- С помощью лазера – лазеропунктура.
- С помощью воздействия на биологически активные точки в области ушной раковины, чаще всего иглами – аурикулотерапия.
- Воздействие на биологически активные точки с помощью слабого электрического тока – электропунктура. Это безболезненная и безопасная процедура.
- Воздействие магнитом – магнитотерапия.
- Воздействие электрическим током на рецепторы, находящиеся в коже – чрескожная электронейростимуляция.
Подходы, которые практикуют рефлексотерапевты, очень близки к физиотерапии.
Рефлексотерапия зачастую помогает эффективно бороться с болями при протрузиях и способствует восстановлению нормального состояния диска, тканей вокруг позвоночного столба. При этом она отличается высокой безопасностью. У метода минимум противопоказаний. Его нельзя применять при злокачественных новообразованиях, острых воспалительных процессах в организме, острых инфекциях, обострении хронических заболеваний, сильной аллергии, истощении и при психических заболеваниях. Некоторые методы рефлексотерапии нежелательно применять во время беременности.
В последнее время в лечении болезней опорно-двигательной системы все более популярными становятся остеопатия и другие мягкие мануальные техники. Их практикуют особые врачи-специалисты, которые прошли соответствующее обучение. В процессе многолетней практики их руки приобрели особую чувствительность, благодаря которой они могут выявлять тончайшие патологические изменения в организме, недоступные даже для самого современного диагностического оборудования.
Когда к врачу-остеопату приходит пациент, страдающий протрузией межпозвоночного диска, то первый прием всегда начинается с мануальной диагностики. Выявив патологические изменения, доктор проводит их коррекцию. При этом он действует максимально мягко, аккуратно. Остеопатические приемы сильно отличаются от более грубой, агрессивной работы мануального терапевта. Это похоже на легкий массаж. Некоторые пациенты даже засыпают во время сеанса. Со стороны может показаться, что врач практически ничего не делает. На самом деле он очень глубоко работает с организмом пациента, но на более тонком уровне. В основном это легкие надавливания, движения, и главное здесь – не сила, а правильное направление воздействия.
- Вернуть позвонки, межпозвоночные диски и другие элементы позвоночного столба в правильное положение.
- Восстановить подвижность там, где она нарушена.
- Активировать в организме человека естественные процессы самовосстановления, самоисцеления.
- Улучшить кровоток и отток лимфы, устранить отечность.
- Усилить иммунную защиту и выработку биологически активных веществ в тканях.
- В целом восстановить работу опорно-двигательной системы как единого целого.
Дефанотерапия – это авторский запатентованный метод лечения заболеваний позвоночника и суставов, разработанный доктором Бобырем. Метод существует уже давно, в его эффективности успели убедиться тысячи пациентов, он получает высокие оценки от наших коллег. Дефанотерапия помогает:
- Быстро избавиться от симптомов протрузии межпозвоночного диска.
- Надолго сохранить этот эффект, так как метод предусматривает устранение биомеханических нарушений в позвоночнике, формирование правильной осанки.
- Значительно сократить курс лечения.
- Устранить причину заболевания, расстройства в опорно-двигательной системе, которые способствуют возникновению протрузий и грыж.
- Добиться выраженного эффекта без боли, без операции, совершенно безопасно.
- Повысить шанс на успешный исход консервативного лечения и избежать операции.
В настоящее время многие доктора из России и других стран приезжают к нам, чтобы обучиться дефанотерапии в Клинике Бобыря. Мы предлагаем вам пройти лечение у опытных докторов, которые обучались у создателя методики.
Подходы дефанотерапии базируются на том, что многие патологические процессы в организме человека связаны с хроническим напряжением в мышцах, связках. Когда возникает напряжение, позвонки и другие элементы опорно-двигательного аппарата фиксируются в неправильном положении. После тщательной диагностики специалист с помощью специальных методик помогает снять напряжение, а в конце сеанса дает пациенту установку на правильную осанку для закрепления результата.
- Сильные боли, которые беспокоят очень долго, снижают качество жизни, мешают заниматься повседневными делами, работой.
- Не помогли консервативные методы лечения.
- Имеются выраженные нарушения движений и чувствительности.
- Имеется нарушение функции мочевого пузыря и кишечника, седловидная анестезия.
- Консервативное лечение должно помочь справиться с симптомами в течение 6 недель. Если этого не произошло, пациент становится кандидатом на операцию.
Обычно выполняют микродискэктомию – иссечение части деформированного диска, которая сдавливает нервные корешки. Хирургическое вмешательство наиболее эффективно решает проблему ишиаса. При болях в спине его эффективность намного ниже. Обычно после операции существенное облегчение испытывает более 80% пациентов. В 10% случаев возникает рецидив – межпозвонковая грыжа появляется в другом месте, причем, чаще всего это происходит в первые 3 месяца после операции. При частых рецидивах показаны более радикальные вмешательства.
В классическом виде операция по поводу протрузии межпозвоночного диска очень травматична. Врачу приходится пересекать мышцы, разрушать часть костной ткани позвонков, есть риск повредить нервный корешок. Восстановительный период обычно продолжается долго.
Ситуация изменилась с приходом эндоскопической технологии под названием TESSYS. Вмешательство выполняют с помощью специального длинного инструмента толщиной примерно с карандаш. Врач делает надрез на коже и аккуратно формирует с помощью этого инструмента тоннель в мягких тканях. На мышцах нет разреза, не остается рубца. Такой подход позволяет существенно сократить восстановительный период (пациент может ходить и отправиться домой уже на следующий день), во время операции не нужен общий наркоз. После операции по методу TESSYS намного реже возникают осложнения.
Хирургия позвоночника стала миниинвазивной, и это, несомненно, хорошо. Однако, не стоит затягивать до того момента, когда боли станут нестерпимыми, и с ними можно будет справиться только путем хирургического вмешательства. Консервативное лечение всегда лучше операции. Обратитесь к опытным докторам Клиники Бобыря, как только у вас появились первые симптомы.
Народные и альтернативные методы лечения не помогут устранить причину протрузии межпозвоночного диска, но многие из них способны уменьшить симптомы и улучшить состояние пациента. Например, многим знаком такой метод борьбы с болями, как теплая шаль (а еще лучше – пояс из собачьей шерсти) на поясницу.
Известны многочисленные рецепты на основе целебных растений. Некоторые составы применяют местно (в виде примочек на область поясницы), другие принимают внутрь (в виде отваров, настоев). Некоторые из этих травяных сборов могут улучшить состояние, но если вы решили принимать их, об этом обязательно должен знать врач, так как компоненты некоторых лекарственных растений могут вступать во взаимодействие с медикаментозными препаратами и оказывать влияние на их эффекты.
Подводя резюме всему вышесказанному, можно выделить следующие возможные исходы при протрузиях межпозвоночных дисков:
- У части пациентов симптомы проходят самостоятельно в течение нескольких недель без какого-либо лечения.
- Примерно 75% оставшихся больных помогают консервативные методы лечения в течение 6 недель.
- Если консервативные меры не помогли, показано хирургическое вмешательство. Но нужно понимать, что в большинстве таких случаев речь идет уже не о протрузии, а о более запущенных стадиях межпозвонковых грыж. Как правило, это происходит из-за того, что пациент не обратился вовремя к врачу.
- В 80–85% случаев операция помогает окончательно решить проблему.
- У 10% прооперированных пациентов сохраняются упорные рецидивы, и это служит показанием к более радикальному хирургическому вмешательству.
Для большинства больных прогноз при протрузиях благоприятный. Ключевой фактор успешного консервативного лечения – своевременное обращение к врачу.
Для того чтобы предотвратить протрузии межпозвоночных дисков, в том числе рецидив после успешного лечения, нужно соблюдать некоторые достаточно простые рекомендации:
Читайте также:


