Узи тазобедренного сустава у детей лекция
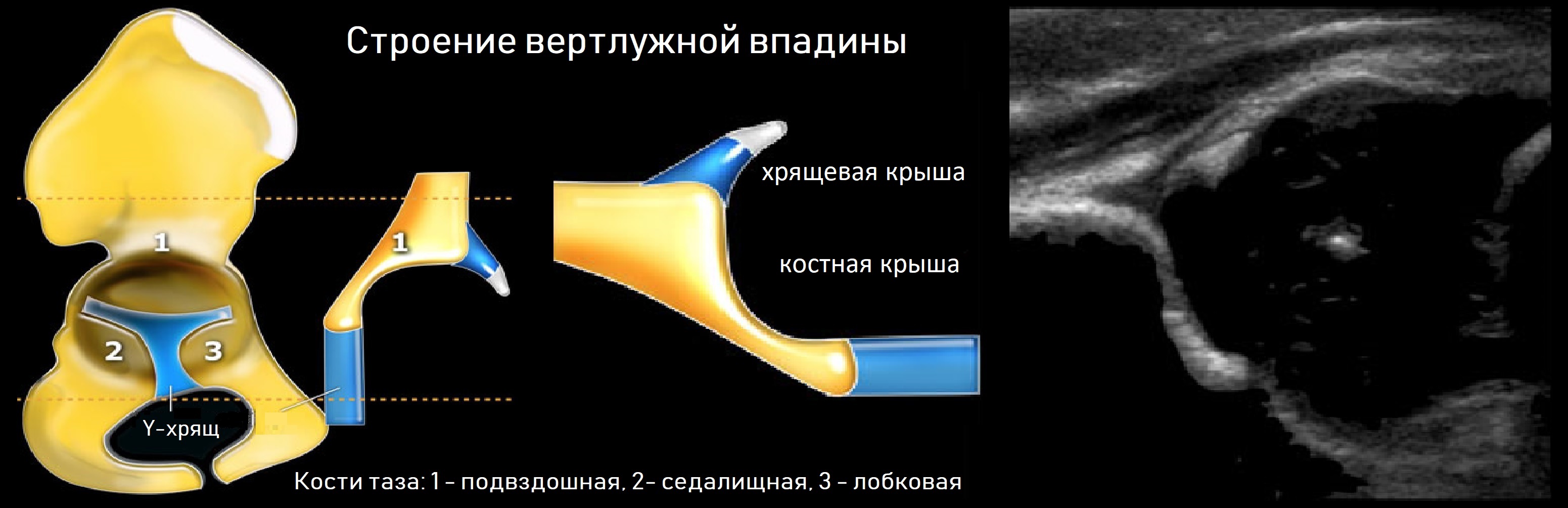
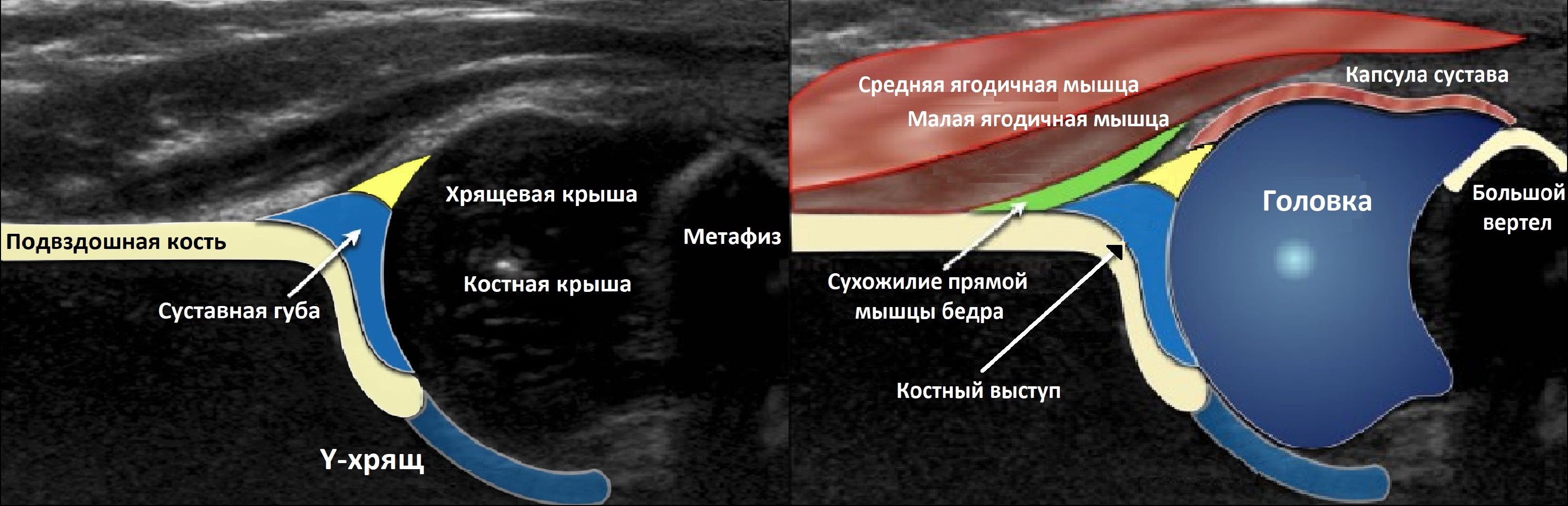
Тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины. Вертлужную впадину образуют подвздошная, седалищная и лобковая кости. У детей три кости соединяет Y-хрящ. К 16-ти годам Y-хрящ окостенеет, тогда образуется единая безымянная кость.
К костному краю вертлужной впадины прикрепляется волокнисто-хрящевая суставная губа, которая увеличивает охват головки и выполняет роль присоски. Кнаружи от суставной губы крепится суставная капсула; головка и большая часть шейки оказываются в полости сустава.
Нажимайте на картинки, чтобы увеличить.
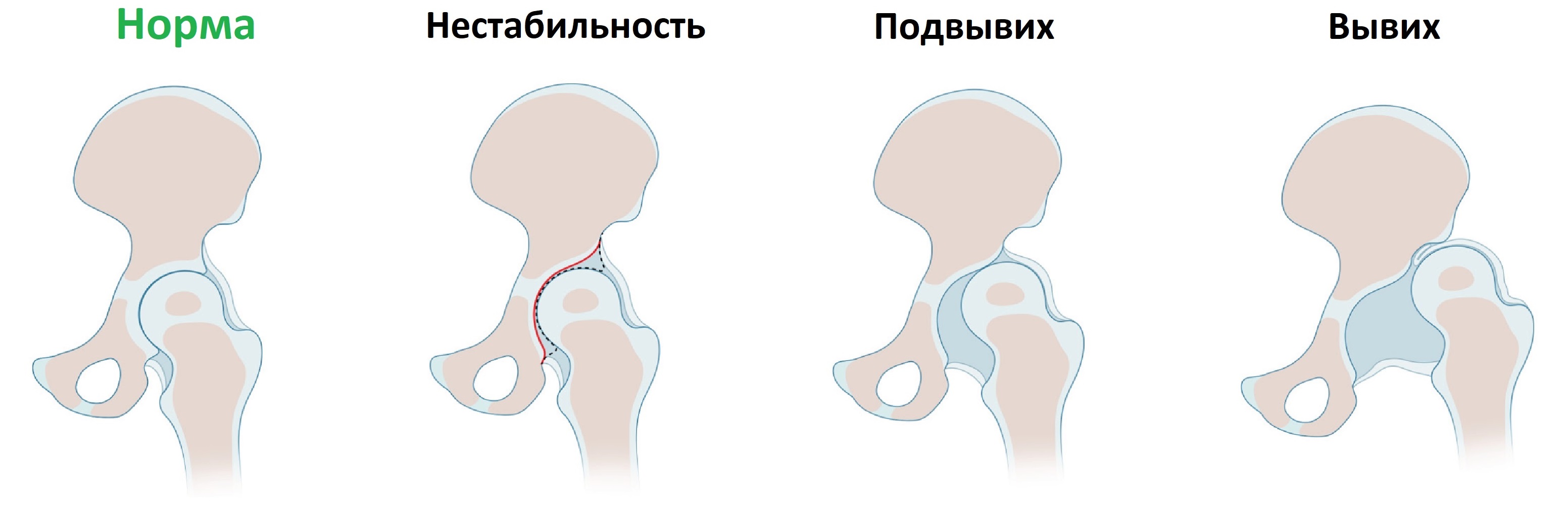
Врожденная дисплазия тазобедренных суставов встречается с частотой 6-20 случаев на 1000 новорожденных. При дисплазии костный край вертлужной впадины неполноценно развит, головка бедренной кости смещается кнаружи (подвывих) или выходит за пределы впадины (вывих).
От постоянного трения о сверхподвижную головку суставная губа превращается в плотное фиброзное кольцо, суставная капсула растянута и утолщена. Если образуются спайки между суставной губой и дном впадины или суставной капсулой и подвздошной костью, вправление вывиха затруднено.
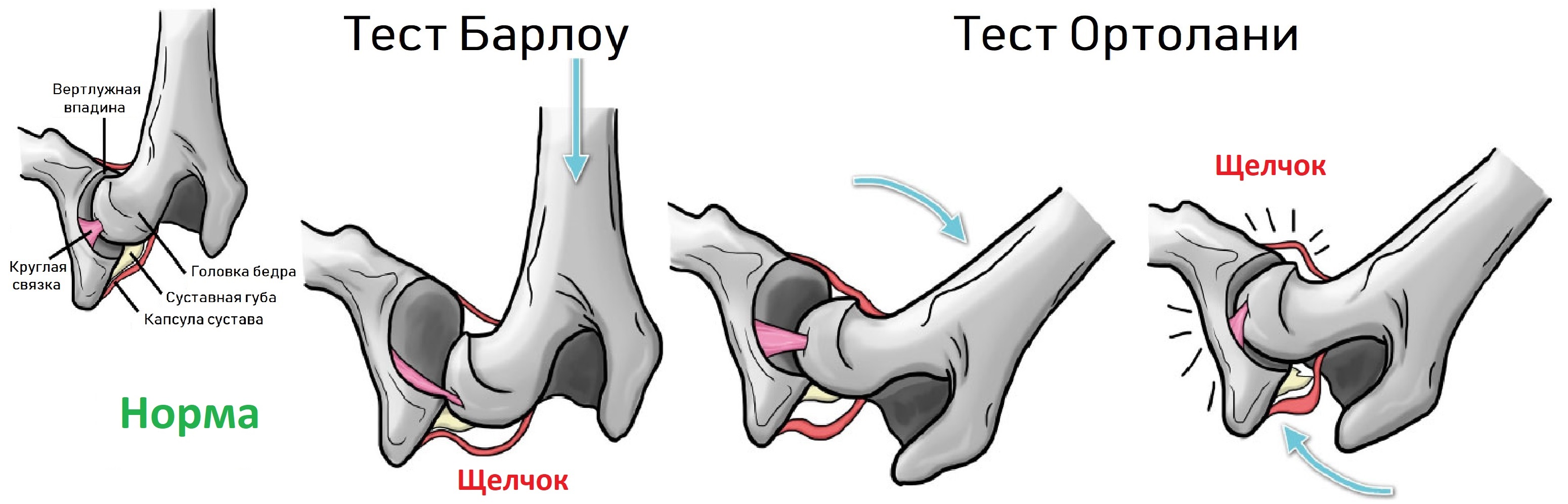
Признаки дисплазии тазобедренного сустава: разная длина ног, асимметрия ягодичных складок, ограничение разведения бедер. Когда вертлужная впадина неглубокая, то головка легко вывихивается и вправляется при пробе Барлоу-Ортолани.
Младенец лежит на спине, ноги согнуты в коленях и приведены к средней линии. Деликатно надавите на колено вдоль оси бедра, при вывихивание слышно щелчок. Постепенно разводите ноги, вправление вывиха также сопровождает щелчок.
Нагрузка на кости определяет их форму. Если головка бедра сверхподвижная или вывихнута, то кости и связки тазобедренного сустава развиваются уродливо. Ранняя диагностика врожденной дисплазии тазобедренного сустава определяет эффективность лечения и исход.
УЗИ тазобедренных суставов у младенцев
У новорожденного головка бедренной кости хрящевой плотности, что позволяет оценивать вертлужную впадину методом УЗИ. У детей старше 6 месяцев возможности ультразвука ограничены из-за окостенения краев впадины и частично головки.
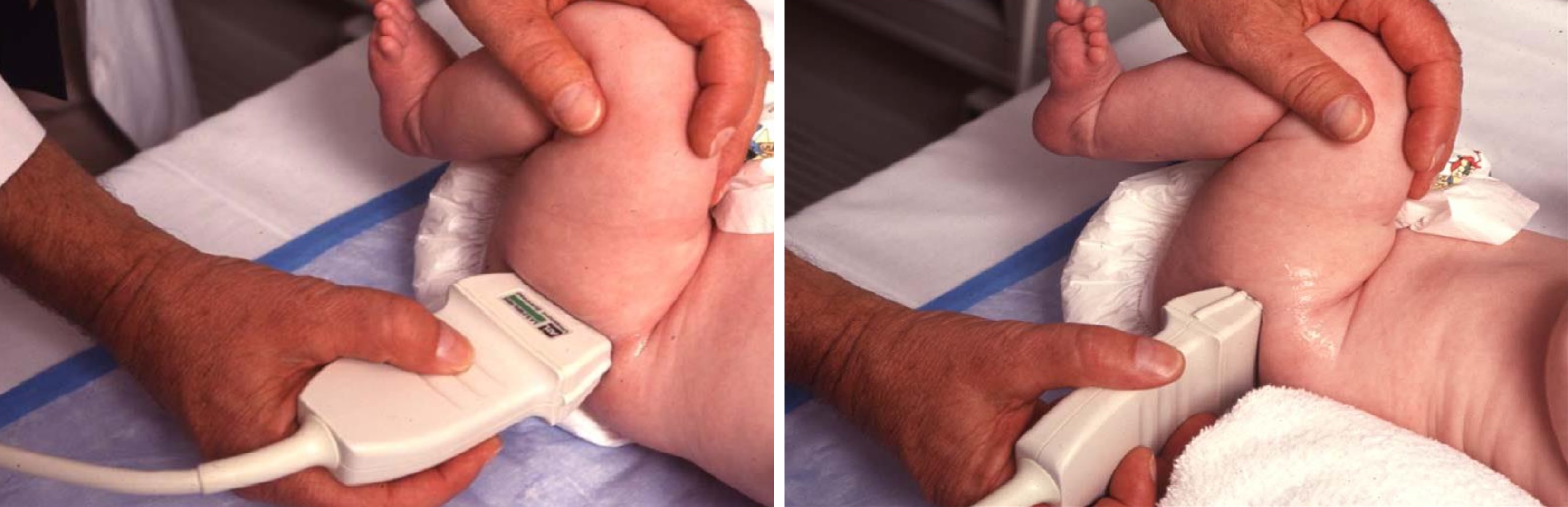
Младенец лежит на спине или на боку. Бедро оценивают в нейтральном (15-20°) и согнутом (90°) положениях. Линейный датчик 7-15 МГц располагают в проекции большого вертела параллельно (1) или перпендикулярно (2) поясничному отделу позвоночника.
На первом этапе тазобедренный сустав сканируют в продольной плоскости. Проводят основные линии, измеряют костное покрытие головки, расстояние от лобковой кости до головки, ∠α и ∠β, а также определяют тип строения по Графу.
На втором этапе оценивают стабильность тазобедренного сустава сустава при пробе Барлоу-Ортолани. В нестабильном суставе костное покрытие головки уменьшается, а расстояние от лобковой кости до головки и ∠β увеличиваются.
На третьем этапе тазобедренный сустав сканируют в поперечной плоскости. В случаях нестабильности, подвывиха или вывиха определяют кпереди или кзади смещается головка при пробе Барлоу-Ортолани.
Датчик располагают в проекции большого вертела параллельно поясничному отделу позвоночника. Найдите самое глубокое место вертлужной впадины. Отрегулируйте наклон датчика, чтобы линия тела подвздошной кости лежала строго горизонтально (2).
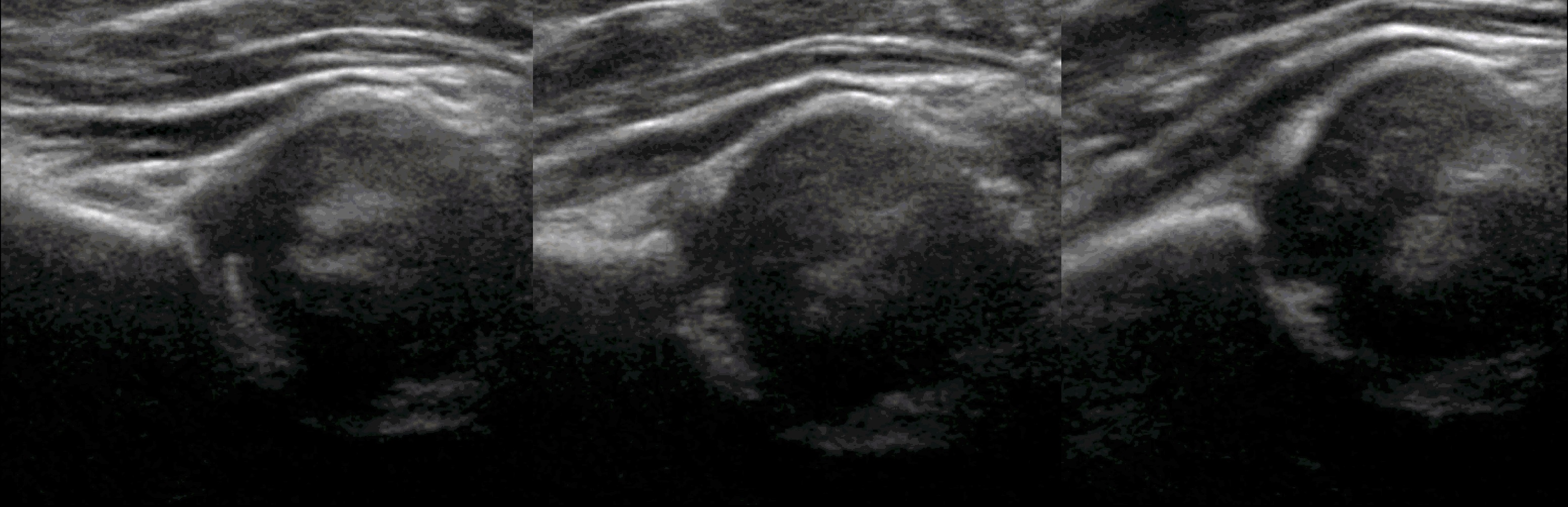
Пока головка бедренной кости хрящевой плотности, имеется акустическое окно для исследования вертлужной впадины. При продольном сканировании документируют по два снимка: первый — обзорный, второй — с линиями и углами.
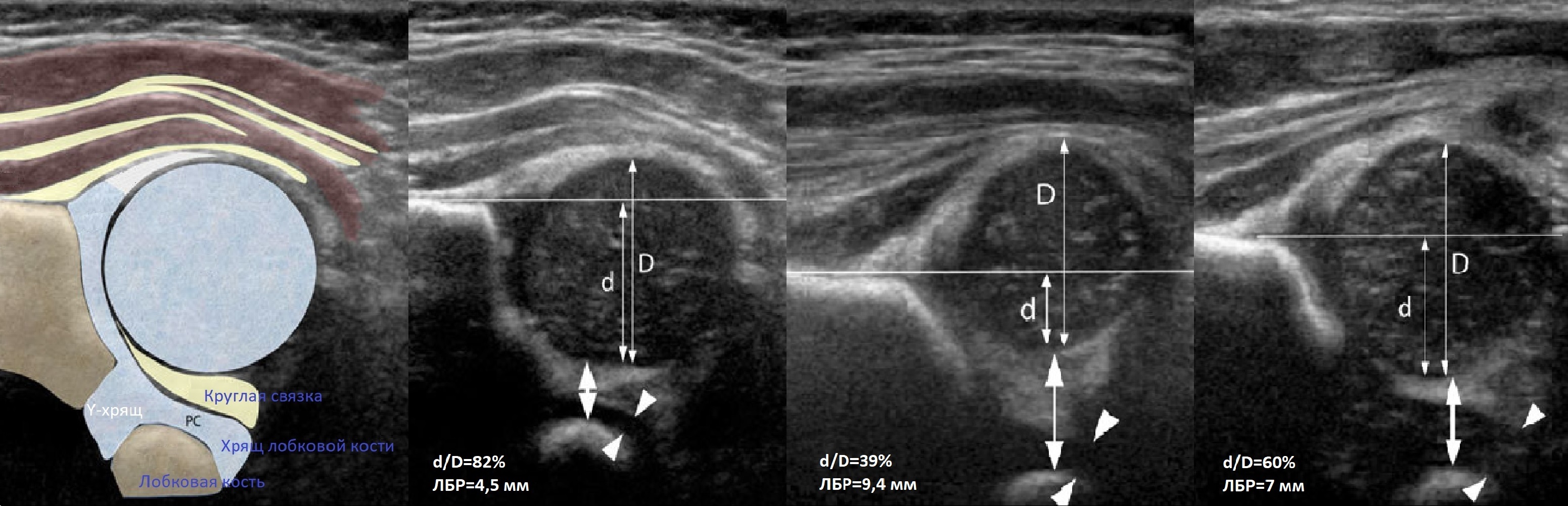
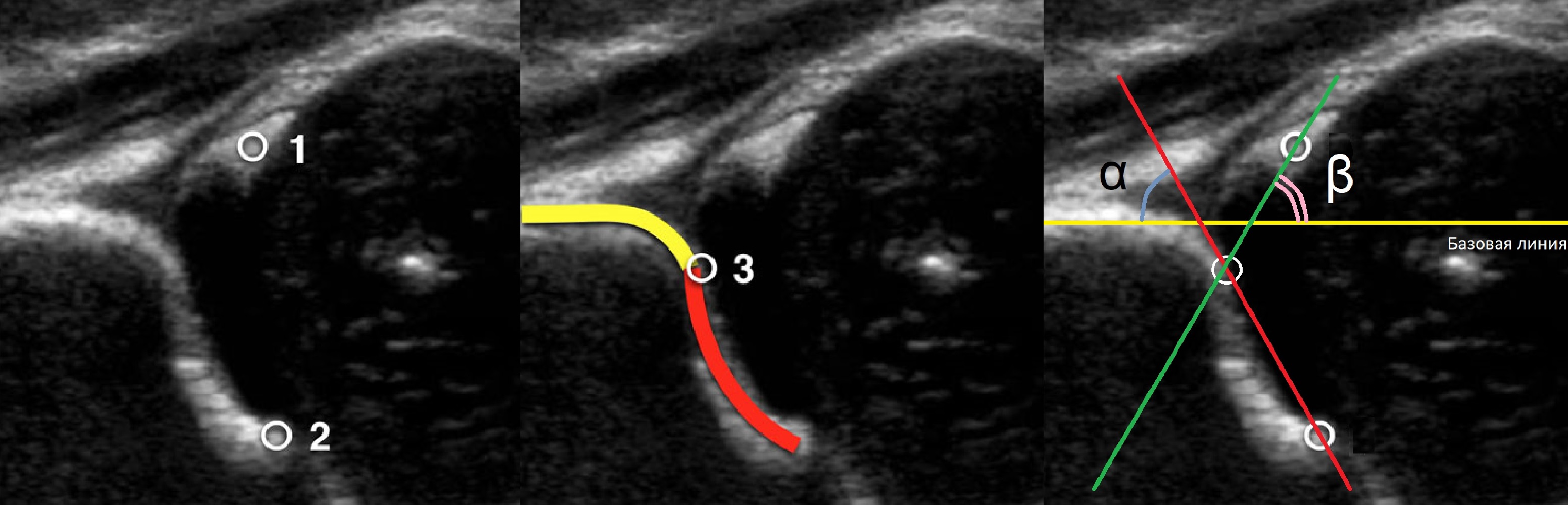
Проведите базовую линию по наружному контуру подвздошной кости и обозначьте головку бедренной кости, аппарат автоматически вычисляет степень костного покрытия головки. Костное покрытие головки в случаях предвывиха 40-50%, подвывиха 6 мм, разница между бедрами >1,5 мм (3). Толстый хрящ лобковой кости считают вариантом нормы (4).
Линии костной (красная) и хрящевой (зеленая) крыши проходят через костный выступ, а так же начало Y-хряща и центр гиперэхогенного кончика суставной губы, соответственно. Степень развития костной крыши определяет ∠α, а хрящевой крыши ∠β.
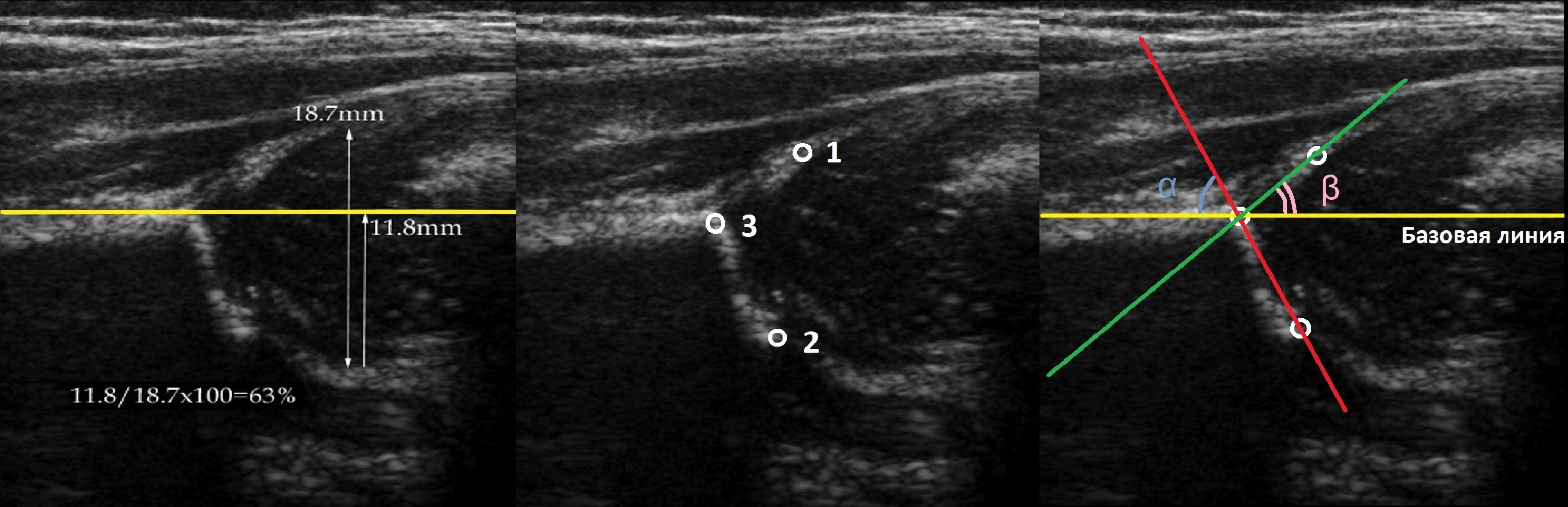
Если край подвздошной кости округлый, костный выступ определяют в точке перехода дуги наружного контура вертлужной впадины в дугу наружного контура подвздошной кости. Обратите внимание, все линии проходят по наружному контуру костей.
1а: ∠β 77°. Костная часть крыши уплощена. Костный выступ закруглен или плоский. Хрящевая крыша расширена. Заключение: Тяжелая дисплазия т/б сустава (тип 2d), предвывих (близко к децентрации головки). Гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.


Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Анатомически правильное строение тазобедренного сустава у детей первых дней жизни позволяет в дальнейшем ребенку удерживать туловище в вертикальном положении, ограничивать разгибание в тазобедренном суставе, обеспечивая правильную походку, возможность справляться с физическими нагрузками [1]. Тазобедренный сустав - это чашеобразный сустав (разновидность шаровидного), образован суставной поверхностью головки бедренной кости, которая покрыта гиалиновым хрящом на всем протяжении (кроме ямки) и вертлужной впадиной тазовой кости, покрытой хрящом только в области полулунной поверхности, а на остальном протяжении выполнена жировой клетчаткой и покрыта синовиальной мембраной [2].
Врожденная дисплазия тазобедренных суставов проявляется повышенной подвижностью, слабостью связочного аппарата, несформировавшейся вертлужной впадиной тазовой кости (плоская), в результате чего головка бедренной кости не занимает правильное положение в вертлужной впадине. Дисплазия проявляется к концу первого года жизни, когда ребенок начинает ходить (движения асимметричны и затруднены). Вывих тазобедренного сустава резко ограничивает движения и приводит к развитию калечащей походки, нарушению осанки с последующим искривлением позвоночника.
Проведение своевременного ультразвукового исследования (УЗИ) тазобедренных суставов у детей первых 3 мес жизни позволяет визуализировать структуры сустава, которые еще не подверглись оссификации. У детей в возрасте от 3 до 6 мес УЗИ дает возможность определения сроков оссификации без лучевой нагрузки, выявить дисплазию, определить правильную тактику лечения, провести курс терапии и наблюдать за развитием суставов в динамике.
УЗИ тазобедренных суставов было проведено 395 детям в возрасте до 6 мес по методу Г. Рейнгарда [3] с одновременной оценкой развития костно-хрящевого соотношения сустава, определением сонографических типов тазобедренных суставов.
В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов.
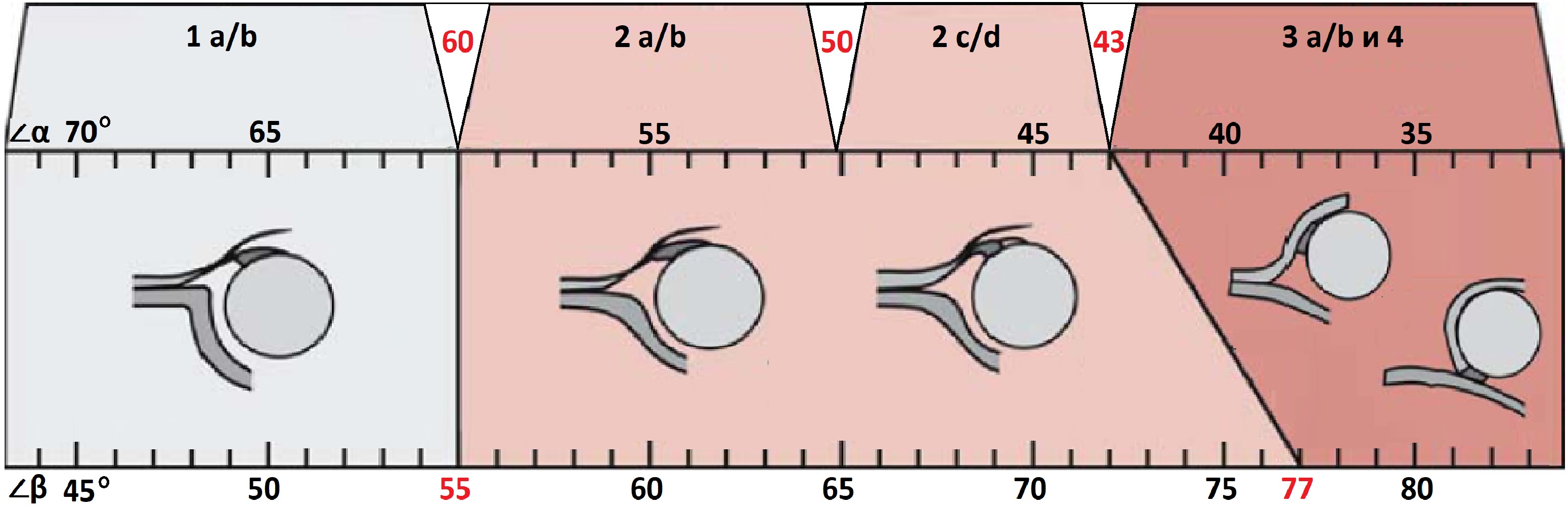
По результатам УЗИ у 286 (72,41%) детей диагностированы типы 1а и 1б тазобедренных суставов (по Г. Рейнгарду). Клинически и сонографически типы 1а и 1б соответствуют возрасту ребенка - это здоровые суставы. Костная часть вертлужной впадины хорошо определяется, костный эркер слегка сглажен или прямоугольный, хрящевая часть крыши охватывает головку бедренной кости, костно-хрящевое соотношение больше или равно 2/3. Угол α больше или равен 60°. Угол β меньше 55° - тип 1а (рис. 1); угол β больше 55° - тип 1б.
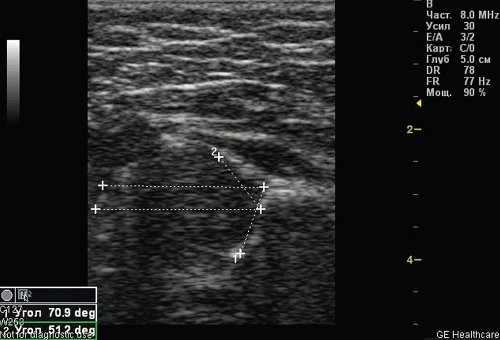
Рис. 1. Тазобедренный сустав тип 1а.
1 - угол α=70,9°;
2 - угол β=51,2°.
У 35 (4,81%) детей выявлена простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений (рис. 2). В результате данной патологии происходит задержка сроков оссификации (формирования ядра), которая связана с пониженным содержанием кальция в организме ребенка (впоследствии при увеличении физической нагрузки на суставы, когда ребенок после 6 мес начинает сидеть и стоять, может произойти деформация головки бедренной кости).
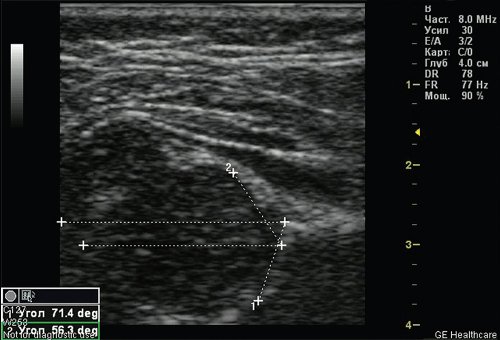
Рис. 2. Простая дисплазия - задержка сроков оссификации без пространственных нарушений (ребенок 5 мес).
Тип 2а тазобедренных суставов (рис. 3) диагностирован у 46 (11,6%) детей. Это вариант физиологической задержки развития тазобедренных суставов у детей в возрасте до 12 нед, при котором угол α меньше 59°, но больше 50°, соответственно угол β больше 60°.
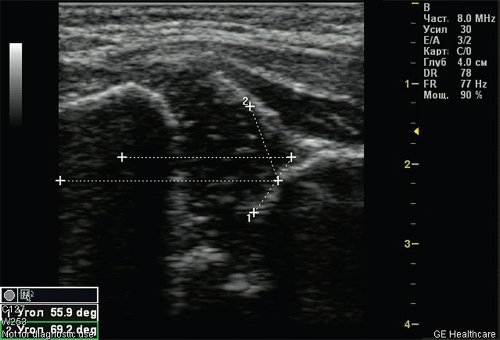
Рис. 3. Тазобедренный сустав тип 2а.
1 - угол α=55,9°;
2 - угол β=69,2°.
Тип 2б тазобедренных суставов выявлен у 25 (6,33%) детей - дисплазия тазобедренных суставов у детей старше 3 мес (рис. 4). Костная вертлужная впадина недостаточно развита, костный эркер закруглен, костнохрящевое соотношение меньше 2/3, хрящевая часть крыши охватывает головку бедренной кости. Угол α меньше 59°, но больше 50°, угол β больше 60°.
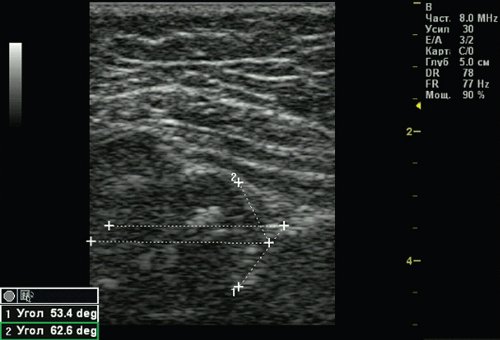
Рис. 4. Тазобедренный сустав тип 2б.
1 - угол α=53,4°;
2 - угол β=62,6°.
Тип 2с тазобедренных суставов (рис. 5) обнаружен у 2 (0,51%) детей. Это вариант тяжелой дисплазии в любом возрасте. Все составляющие сустава недоразвиты. Костная часть вертлужной впадины уплощена, костный эркер закруглен или плоский, хрящевая часть вертлужной впадины расширена, но еще охватывает головку бедра. Угол α меньше 49°, но больше 43°, угол β больше 65°, но меньше 72°. Такой тип суставов без соответствующего лечения, влечет прогрессирующее децентрирование головки бедра.
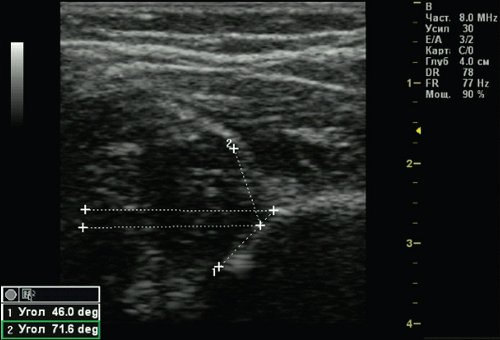
Рис. 5. Тазобедренный сустав тип 2с.
1 - угол α=46,0°;
2 - угол β=71,6°.
У 1 (0,25%) ребенка выявлен 3а тип тазобедренного сустава - врожденный вывих бедра (рис. 6). Костная часть вертлужной впадины и эркер плоские, хрящевая часть вертлужной впадины смещается краниально, так как головка бедра не может быть зафиксирована в вертлужной впадине, происходит ее децентрация. Структура хрящевой части крыши не изменена. Угол α меньше 43°.
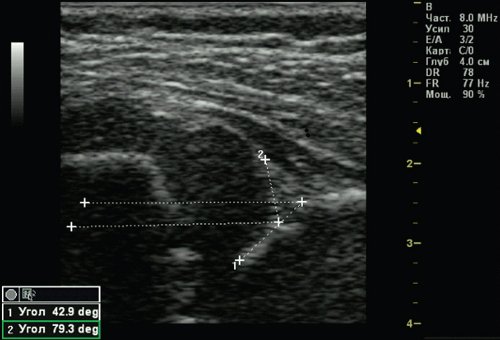
Рис. 6. Тазобедренный сустав тип 3а.
1 - угол α=42,9°;
2 - угол β=79,3°.
Все 106 детей, с выявленной патологией, были направлены на консультацию к врачу-ортопеду. После курса физиотерапии, широкого пеленания, при необходимости, на контрольном УЗИ (50 детей), были выявлены следующие изменения:
- Из 8 детей с простой двусторонней дисплазией тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации, у 2 изменений не наблюдалось, а у 6 детей сроки оссификации соответствовали возрасту.
- Из 25 детей с тазобедренными суставами типа 2а после проведенного курса лечения у 10 установлен тип 1а, у 7 - тип 1б, у 3 - тип 2б, у 5 детей имела место простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
- Из 17 детей с тазобедренными суставами типа 2б после проведенного курсалечения у 5 установлен тип 1а, у 7 - тип 1б, у 1 - тип 2б, у 4 детей сохранялась простая двусторонняя дисплазия тазобедренных суставов, без пространственных нарушений, с задержкой сроков оссификации.
В результате 35 (70%) детей со своевременно диагностированной патологией после проведенной терапии имеют здоровые суставы 1-го типа, 15 (30%) детей, с сохранившейся патологией были направлены на повторный курс терапии.
Проведенное исследование подтверждает необходимость УЗИ тазобедренных суставов детям в возрасте до 6 мес в амбулаторных условиях, позволяющего избежать неоправданной лучевой нагрузки. Использование полученной информации дает возможность своевременного проведения корректирующей терапии для всех типов тазобедренных суставов в раннем периоде с последующим правильным их формированием.
- МакНелли Ю. Ультразвуковые исследования костномышечной системы: Практическое руководство. Издательский дом Видар-М, 2007. 400 с.
- Синельников Р.Д., Синельников Я.Р. Атлас анатомии человека.Учебное пособие. 2-е издание, стереотипное. В 4-х томах. Т. 1. М.: Медицина, 1996. 344 с.
- Рейнгард Г. Сонография тазобедренных суставов новорожденных. Диагностические и терапевтические аспекты: Руководство. 5-е издание // Сонографические типы тазобедренных суставов / Изд-во Том. ун-та, 2005. 196 с.

Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
В современной лучевой диагностике применяют два основных метода оценки зрелости и нормальных соотношений в тазобедренном суставе у детей преимущественно до 6 месяцев — рентгенографию и ультразвуковую визуализацию. В настоящее время методом выбора является УЗИ. Однако ряд важных цифровых показателей необходимо оценивать рентгенологическим методом (см. ниже основные цифровые показатели тазобедренного сустава). Существует не менее 5 различных методик УЗИ и большое количество их вариаций для оценки тазобедренного сустава новорожденного и младенца до 6 месяцев. Однако все они базируются на методике австрийского ортопеда профессора Reinharg Graf, который в 1980 г. предложил использовать В-режим для ультразвуковой визуализации сустава и разработал классификацию типов и подтипов развития тазобедренного сустава у новорожденных. В 1984 г. Theodore Harcke (США) использовал динамические пробы в реальном времени сканирования для оценки стабильности тазобедренного сустава младенца.
Рис. 19.86. УЗИ тазобедренных суставов (1 мес).
1 — контур шейки бедренной кости;
2 — хрящевая головка бедренной кости;


Рис. 19.87. Схема измерения угла ос при УЗИ тазобедренных суставов.
1 — край тела подвздошной кости; 2 — головка бедра; 3 — седалищная кость (Y-образный хрящ); 4 — контур крыши вертлужной впадины; 5 — угол а; 6 — угол р.
Стандартное исследование проводится при положении ребенка лежа на спине или на боку. Для определения стабильности головки бедра рекомендуется обследовать новорожденного
в положении лежа на боку с согнутыми под углом 90° бедром и голенью в коленном суставе. Для исследования тазобедренного сустава и окружающих мягких тканей используют датчик с частотой 7,5 МГц с линейной рабочей поверхностью. Обследовать детей в возрасте 6 мес и старше возможно с использованием линейного датчика с частотой 5 МГц.
— хрящевой лимбус, покрывающий хрящевую головку бедра снаружи. Он имеет вид удлиненного гиперэхогенного треугольника с основанием прилежащим к наружному краю крыши;
— контур крыши вертлужной впадины, которая имеет преимущественно вогнутую форму от гипоэ-хогенной области Y-образного хряща до наружного края крыши;
— хрящевую гипоэхогенную головку бедра (возможно наличие гиперэхогенного различных размеров центра оссификации ядра головки).

Рис. 19.89. УЗИ тазобедренного сустава (2 года). Продольное сканирование передним доступом.
I — метафиз (шейка) бедра; 2 — головка бедренной кости; 3 — хряще вой лимбус; 4 — капсула тазобедренного сустава; 5 — контур крыши вертлужнойвпадины.

В этой проекции проводят измерение углов, в основе которой лежит методика Графа. Для определения углов проводят 3 основные линии (см. рис. 19.87).
Линия А — проводится вдоль наружного контура подвздошной кости через наружный край крыши вертлужной впадины.
Линия В — проводится через внутренний край от области Y-образного хряща крыши вертлужной впадины до ее наружного края.
Линия С — проводится через наружный край крыши впадины и край хрящевого лимбуса.
Таблица 19.7 Возрастные и половые показателишеечно-диафизарного угла
| Возраст | Шеечно-диафизарный угол у мальчиков | Шеечно-диафизарный угол у девочек |
| Новорожденные — 3 мес | 145°+4° | 145+3° |
| 4-6 мес | 144±4° | 143+3° |
| 7-9 мес | 143+4° | 142+3° |
| 10 мес — 1 год | 143±5° | 142+3° |
| 1 год — 1 год 6 мес | 141±6° | 141+5° |
| 1 год 7 мес — 2 года | 140+5° | 139+4° |
| 2 года — 2 года 6 мес | 138+4° | 139+4° |
| 2 года 7 мес —3 года | 138+5° | 138±4° |
| 3-4 года | 137±4° | 138±6° |
| 4-5 лет | 137±6° | 137+6° |
| 5-6 лет | 137+5° | 137+6° |
| 6-7 лет | 136±5° | 136±6° |
| 7-8 лет | 136±4° | 137±5° |
| 8-9 лет | 135+5° | 135±5° |
| 9-10 лет | 135±5° | 134+7° |
| 10-11 лет | 134±6° | 133+6° |
| 11-12 лет | 134±5° | 133+4° |
| 12-13 лет | 133±6° | 132±6° |
| 13-14 лет | 133+6° | 132+5° |
Пересечение линий А и В образует угол а, пересечение линий А и С образует угол (3. Угол а указывает на степень развития крыши вертлужнои впадины и в норме не должен быть меньше 60°. Угол р указывает на расположение фиброзно-хрящевого лимбуса и степень покрытия хрящевым краем крыши головки бедра, нормальным считается его значение менее 55°. Однако доказана серьезная погрешность в показателях угла Ь, и в последние годы его измерение не производится. Угол а же практически является обратным ацетабулярному углу по данным рентгенографии тазобедренных суставов, который также указывает на степень развития крыши вертлужнои впадины (см. рис. 19.61).
При исследовании в поперечной плоскости ногу сгибают под углом примерно 90°. Датчик устанавливают в проекции вертлужнои впадины и головки бедра. Получают срез шейки и головки бедренной кости, а также седалищной кости. Гипоэхогенная головка бедренной кости при этом сканировании в норме оказывается полностью погруженной между метафизом спереди и подвздошной костью сзади, образующими латинскую букву U (см. рис. 19.88). Гипоэхогенная головка бедра при этом расположена как бы внутри.
Таблица 1 9.8 Возрастные и половые показатели ацетабулярного угла (индекса)
У новорожденного ацетабулярный индекс не должен превышать 30°.
Лучевыекритерии нормы тазобедренного сустава:
— ширина суставной щели: в верхней части сустава составляет 3—4 мм, в медиальной части сустава — 4—5 мм;
— степень покрытия головки крышей вертлужной впадины у детей должна быть не менее 75% суставной поверхности; степень костного покрытия у детей старше 5 лет составляет 3 /4—1,0;
— шеечно-диафизарный угол в среднем равен 120—130°, возрастные особенности представлены в табл. 19.7;
— угол Виберга (между центральной частью головки и наружным краем крыши вертлужной впадины у взрослых равен 26—30°;
— ацетабулярный угол у взрослых составляет не менее 10°.
Авторы: Yeo Ryang Kang, Joonbum Koo
Введение
Дисплазия тазобедренного сустава (ДТБС) является одной из наиболее распространенных причин инвалидности среди детей. ДТБС включает в себя широкий спектр патологических состояний, начиная от тонкой дисплазии вертлужной впадины до неустранимого вывиха бедра.
Частота возникновения ДТБС колеблется от 1,5 до 20 на 1000 рождений. Описаны несколько факторов риска, в том числе положение ягодиц в утробе матери, первенец, олигогидрамнионы, семейный анамнез, женский пол и деформации. Кроме того, повышенная слабость суставов при воздействии материнских эстрогенов в перинатальном периоде может играть роль в развитии ДТБС.
Ультрасонография является предпочтительным методом оценки тазобедренного сустава у детей в возрасте до 6 месяцев. УЗИ позволяет проводить динамическую оценку тазобедренного сустава, а также прямую визуализацию хрящевых участков бедра, которые не видны на обычных рентгенограммах.
Поскольку ультразвуковой луч проходит через преимущественно хрящевые и не полностью окостеневшие позвоночные дуги у новорожденных и младенцев, УЗИ можно использовать для исследования позвоночного канала. Прогрессирующая окостенение задних элементов позвонков затрудняет удовлетворительные обследования у детей старшего возраста.
Развитие дисплазии тазобедренного сустава
Чтобы выполнить УЗИ тазобедренного сустава, тазобедренные суставы должны быть оценены в стандартной корональной плоскости с помощью линейного датчика. Перед оценкой тазобедренного сустава необходимо выявить хондро-костный переход. Это связано с тем, что эхо хондро-костного соединения является важным аспектом, используемым для идентификации шейки бедра и других анатомических ориентиров: головки бедра, подвздошной кости, нижней части подвздошной кости, крыши вертлужной впадины и тд (рис. 1).
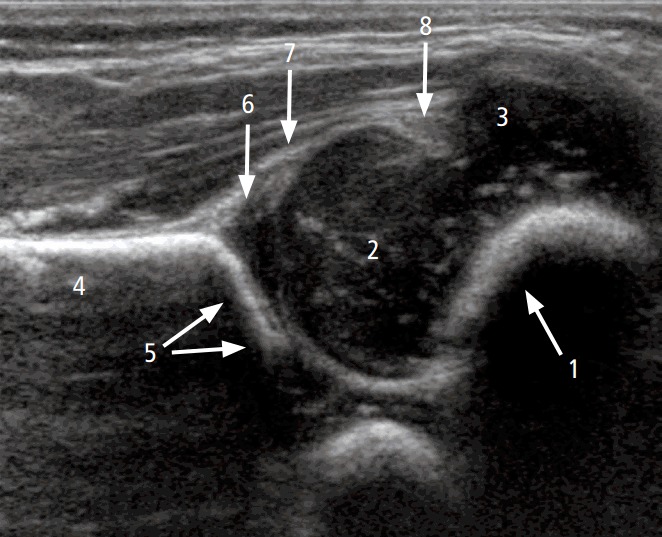
Рисунок 1 : УЗИ через правый тазобедренный сустав 4-недельной девочки с нормальным клиническим осмотром бедра.
1 – хондро-костный переход между костной частью и хрящевой частью шейки бедра; 2 – хрящевая часть головки бедренной кости (гиалиновый хрящ); 3 , большой вертел; 4 – подвздошная кость; 5 – нижний конец подвздошной кости и крыша вертлужной впадины; 6 – хрящевая часть вертлужной впадины; 7 – вертлужная впадина; 8- синовиальная складка.
Техника сканирования
Корональный обзор может быть получен с бедром в физиологически нейтральном положении (сгибание 15-20 °) или в согнутом положении. Ультразвуковой датчик помещается в анатомическую корональную плоскость (рис. 2А). Затем датчик перемещается назад и вперед из основного положения, чтобы идентифицировать круглую структуру тазобедренного сустава. Если верхний край датчика повернуть назад на 10–15 ° в наклонную корональную плоскость, подвздошная кость окажется прямой (рис. 3А, С). При вывихе бедер боковое и заднее смещение головки бедра предотвращает визуализацию головки бедра и центра вертлужной впадины в стандартной плоскости. Следовательно, если следует смещение головки бедренной кости, плоскость сканирования больше не находится в стандартном виде. Направление смещения головки бедренной кости означает, что обычно видна задняя плоскость сечения (рис. 3А -D)
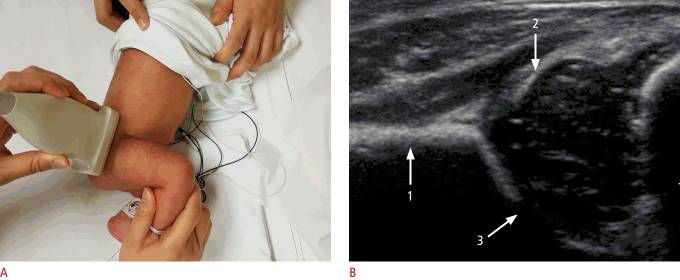
Рисунок 2 : Стандартная корональная ультрасонография через правый тазобедренный сустав 5-недельного мальчика с нормальным клиническим осмотром бедра.
А . Ультразвуковой линейный датчик расположен параллельно боковой части бедра ребенка. В . Ультрасонография бедра младенца в венечной плоскости имеет три ориентира: 1 – прямая подвздошная линия; 2 – верхушка вертлужной впадины; и 3 – переход от подвздошной кости к Y-образному хрящу.
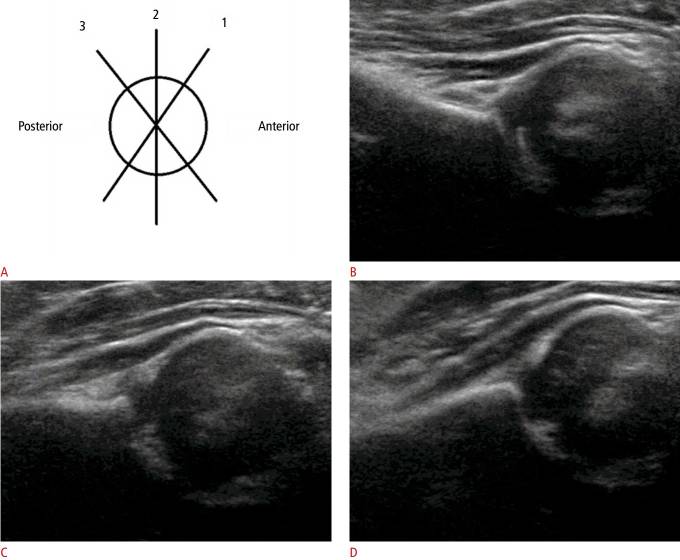
Рисунок 3 : УЗИ через левый тазобедренный сустав 6-месячной девочки с нормальным клиническим осмотром бедра.
А. Схематическое изображение вертлужной впадины показывает переднюю плоскость сечения (1), стандартную (2) и заднюю плоскости сечения (3). B . В передней плоскости сечения силуэт подвздошной кости изгибается к передней части, то есть к датчику. C . В средних плоскостях сечения (стандартная плоскость) контур и силуэт подвздошной кости прямые и параллельные датчику. D . В задней плоскости сечения силуэт подвздошной кости изгибается к задней стороне от датчика.
Американский колледж радиологии также рекомендует проводить стандартное ультразвуковое исследование в поперечном разрезе с согнутым бедром под углом 90 ° (рис. 4А). Чтобы идентифицировать смещенное бедро, датчик помещают в задне-боковое положение во время маневров Ортолани и Барлоу. Если отношения между задней вертлужной впадиной и головкой бедра меняются при легком изменении положения, бедро нестабильно.
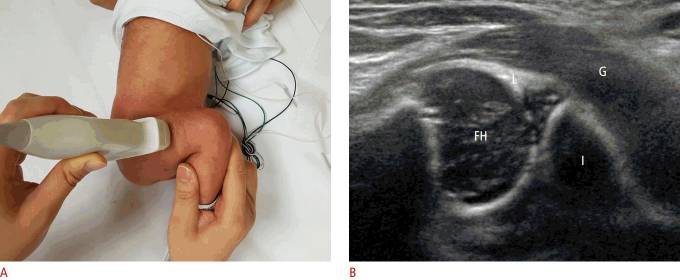
Рисунок 4 : УЗИ с поперечным сгибанием у 5-недельного мальчика с нормальным клиническим осмотром бедра.
A . Бедро и колено согнуты на 90 °, а ультразвуковой датчик расположен перпендикулярно боковому аспекту бедра ребенка. B . На поперечном ультразвуковом изображении показаны ягодичные мышцы (G), хрящевая головка бедренной кости (FH), метафиз, седалищная кость (I) и верхняя губа (L).
Измерительная техника
Три анатомических ориентира (подвздошная линия, трирадиатный хрящ и верхняя губа) используются для измерения углов α и β. Угол α следует определять не как средний угол, а как наибольший угол.
Угол α образован основной линией (проводится параллельно латеральной стенке подвздошной кости) и линией костной крыши — проводится от нижнего костного края подвздошной кости к верхнему костному краю вертлужной впадины (рис. 5).
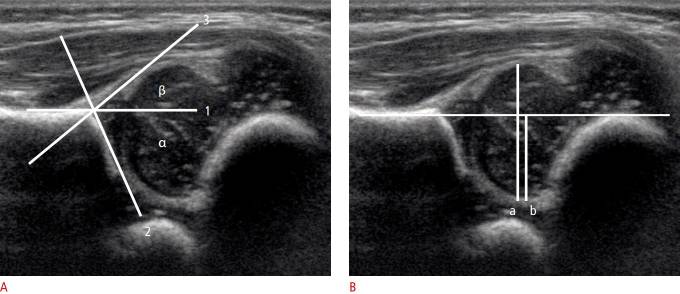
Рисунок 5 : Корональное боковое УЗИ через правый тазобедренный сустав 4-недельной девочки.
A . Во-первых, базовая линия (1) проходит вдоль боковой части подвздошной кости. Во-вторых, костная линия крыши (2) проходит тангенциально от нижнего края подвздошной кости к костному краю. Наконец, линия хряща (3) проходит от костного края через центр вертлужной впадины. B . Боковой корональный вид через правый тазобедренный сустав показывает измерение охвата головки бедренной кости. b / a × 100,
Угол β образован основной линией и линией хрящевой крыши — проводится от верхнего костного края вертлужной впадины через середину лимбуса. (рис. 5). Угол β больше 55 ° является ненормальным.
Положение головки бедренной кости относительно вертлужной впадины
Нормально расположенная головка бедренной кости более чем на 50% покрыта вертлужной впадиной. ДТБС приводит к мелкой вертлужной впадине и уменьшению охвата головки бедра.
- Угол α, превышающий 60 °, классифицируется как нормальное бедро (тип I); Эти пациенты не нуждаются в лечении.
- Если угол α составляет 50–59 ° у детей в возрасте до 3 месяцев (рис. 6), он считается незрелым бедром типа IIa; то есть, бедро обычно расположено, но мыс костной вертлужной впадины округлен. Рекомендуется наблюдение в возрасте 3 месяцев для подтверждения нормального развития.
- Бедро типа IIb имеет сходные черты с типом IIa, но выявляется у детей старше 3 месяцев с различной степенью подвывиха в нейтральном положении и / или во время маневра Барлоу.
- Типы IIc, IId, III и IV представляют прогрессирующие аномальные бедра с явным подвывихом, встречающимся в типах III и IV. Угол α составляет
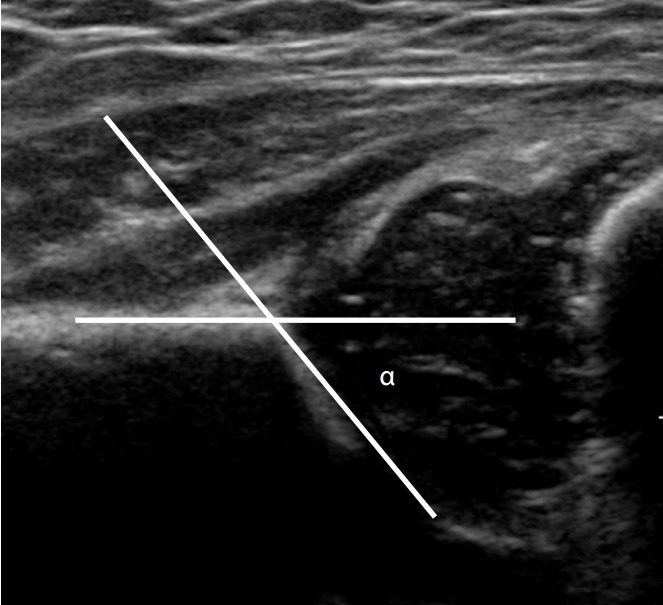
Рисунок 6 : Физиологически незрелое бедро.
Ультрасонография 2-месячной девочки показывает, что угол α ненормальный и составляет 56 °.
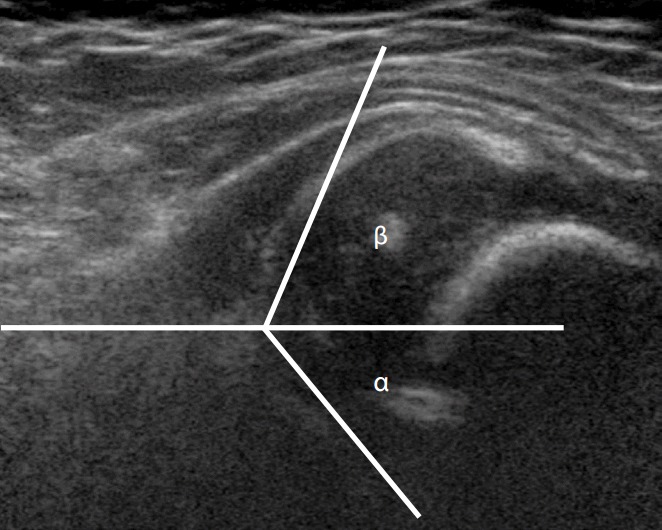
Рисунок 7 : Развивающаяся дисплазия бедра.
Ультрасонография 5-месячной девочки показывает, что углы α и β ненормальны и составляют 46 ° и 65 ° соответственно.
Преходящий синовит
Транзиторный синовит бедра является наиболее распространенной причиной острой боли в бедре и хромоты. Обычно он возникает у детей в возрасте 3-8 лет с локализованной болью в области паха, передней части бедра. Поскольку результаты визуализации схожи с результатами других причин острой боли в бедре у детей, диагноз по сути ставится путем исключения. Основными дифференциальными диагнозами являются септический артрит и ювенильный ревматоидный артрит. (Рис. 8B).
При УЗИ наблюдается выпот в суставах между передним и задним слоями капсулы сустава. У детей расстояние между внешним краем тазобедренной капсулы и поверхностью шейки бедра не должно превышать 5 мм или толщины более 2 мм, чем контралатеральная нормальная сторона.
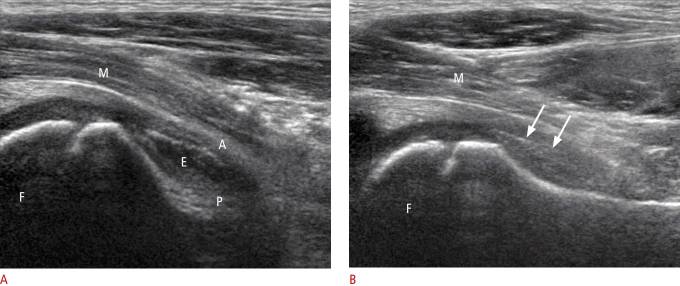
Рисунок 8 : Сагиттальное УЗИ 6-летнего мальчика с транзиторным синовитом бедра и нормальным контралатеральным бедром.
А. Сагиттальная ультрасонография показывает, что головка бедренной кости (F), подвздошная мышца (M), передний (A) и задний (P) слои суставных капсул разделены безэховым выпотом (E). B . Сагиттальная ультрасонография показывает головку бедра (F), подвздошную мышцу (M) и оба слоя капсулы сустава (стрелки).
Септический артрит
Септический артрит обычно поражает бедро, колено, плечо, локоть и лодыжку. Золотистый стафилококк является наиболее распространенным возбудителем.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас

УЗИ септического артрита показывает гипоэхогенную суставную жидкость с или без эхогенного мусора у пациентов с клиническими признаками инфекции суставов. УЗИ можно использовать для направленной аспирации суставной жидкости для ранней диагностики и лечения септического артрита. Кроме того, энергетический допплер может показать усиление капсулярной сосудистой системы.
УЗИ позвоночника новорожденных
Техника и показания
УЗИ позвоночника выполняется как в продольной, так и в поперечной плоскостях с использованием линейного датчика 5–12 МГц (рис. 9А, В). Как правило, ребенок осматривается в положении лежа.
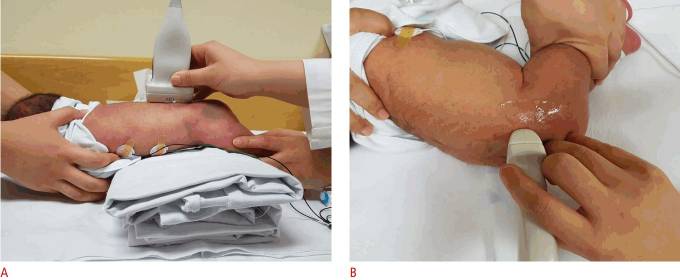
Рисунок 9 : Техника сканирования для УЗИ позвоночника.
УЗИ позвоночника используется для оценки пороков развития средней линии кожи спины, а также поражений, связанных с дисрафическими аномалиями спинного мозга.
Повреждения низкого риска включают простые срединные ямочки диаметром менее 5 мм, расположенные в пределах 2,5 см от заднего прохода, без других кожных пятен. Повреждения высокого риска включают атипичные ямочки диаметром> 5 мм, расположение> 2,5 см над анусом, волосатые участки, гемангиомы, метки на коже.
Нормальная анатомия
При продольном сканировании показан гипоэхогенный трубчатый спинной мозг с эхогенным центральным эхо-комплексом (рис. 10А), представляющий центральный канал. У здоровых новорожденных центральный канал не заполнен СМЖ, а зарастает глиальными фибриллами.
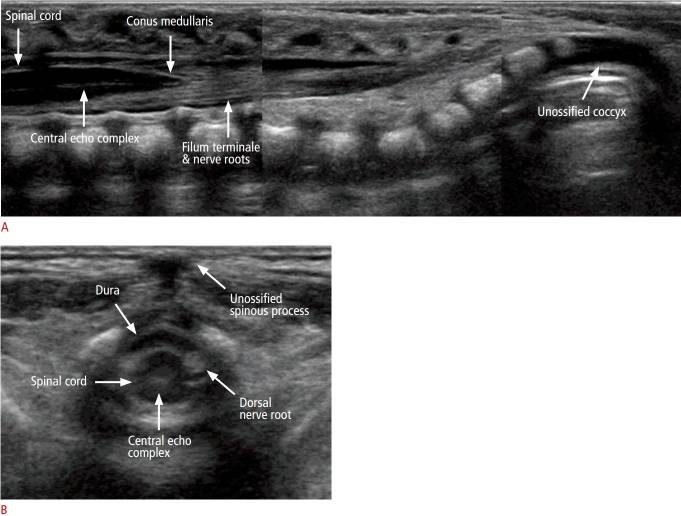
Рисунок 10 : Продольное и поперечное сканирование позвоночника двухнедельного мальчика.
Ультразвуковое исследование поясничной области показывает нормальную анатомию.
Хвостовой конец спинного мозга соответствует conus medullaris, который продолжается до концевой нити (Рис. 10A). У здоровых новорожденных конус не ниже верха L3 у доношенного ребенка или низа L3 у недоношенного младенца. Концевая нить имеет вид тонкой пуповинной эхогенной структуры, образующей параллельную линию, идущую от conus medullaris. Она окружена нервными корешками конского хвоста, и иногда бывает трудно отличить терминальную нить от нервных корешков.
Нормальные варианты
Несколько общих нормальных вариантов, которые могут быть спутаны с определенными нарушениями при УЗИ поясничного отдела позвоночника:
Преходящая дилатация центрального канала
У новорожденных может быть обнаружена небольшая дилатация центрального канала спинного мозга (рис. 11). Она рассматривается как случайное обнаружение у здоровых новорожденных и почти исчезает в первые недели постнатальной жизни.
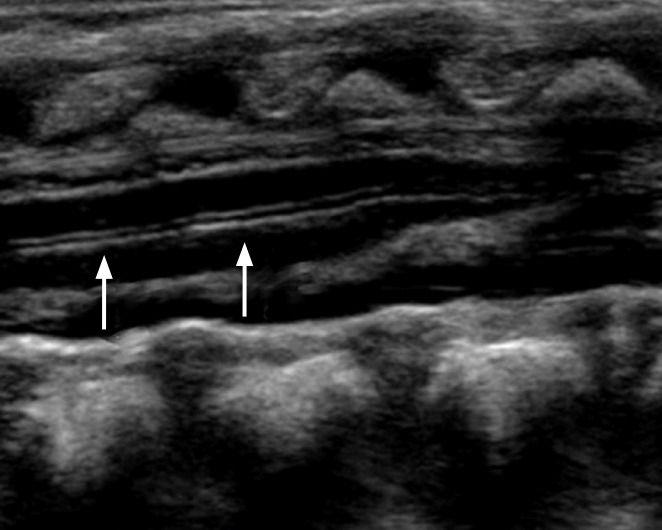
Рисунок 11 : Преходящая дилатация центрального канала.
Продольное сканирование показывает переходящую дилатацию центрального канала (стрелки) у 4-дневного мальчика с нормальным моторным развитием.
Ventriculus Terminalis
Представляет собой небольшую выстилованную овальную кистозную структуру, расположенную в дистальном отделе нити (рис. 12). Эта структура простирается на 8-10 мм и имеет поперечный диаметр 2-4 мм. Он развивается во время эмбриогенеза из-за неполной регрессии терминального желудочка в течение первых недель после рождения в conus medullaris. Этот вариант не вызывает клинических симптомов.
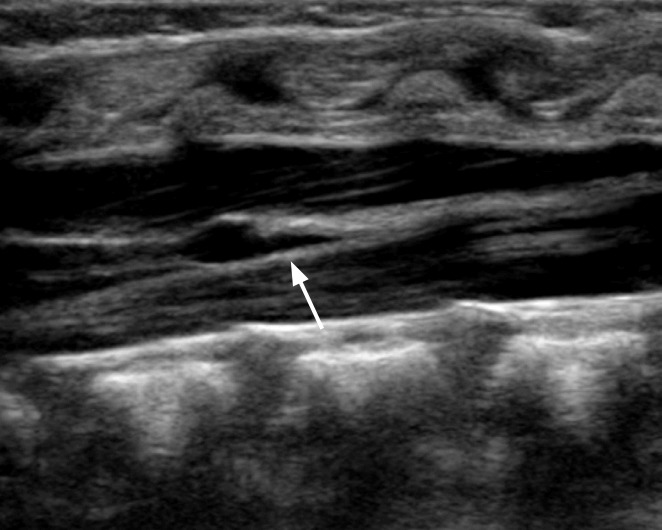
Рисунок 12 : Ventriculus medullaris.
Продольное УЗИ у 3-недельной девочки показывает четко выраженное кистозное поражение веретенообразной формы (стрелка) в дистальной части конуса.
Выделяющаяся концевая нить
Если концевая нить обнаруживается особенно эхогенной по сравнению с другими нервными корешками (рис. 13), это может быть причиной для беспокойства.
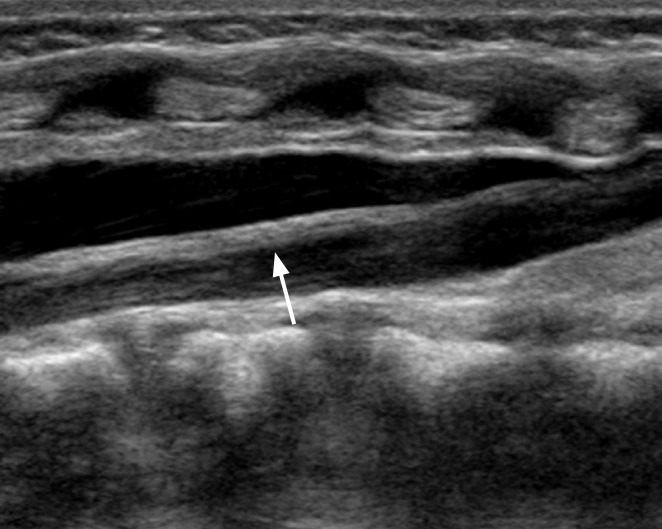
Рисунок 13 : Выделяющаяся концевая нить.
Продольная ультрасонография у 4-недельной девочки показывает выступающую концевую нить (
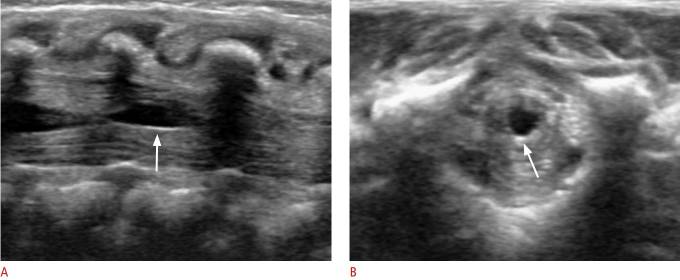
Рисунок 14 : Киста у 2-недельной девочки.
A . Продольное УЗИ показывает четко выраженное кистозное поражение веретенообразной формы (стрелка), чуть ниже conus medullaris. В . Поперечное УЗИ показывает кистозное поражение (стрелка).
Псевдообразование из-за смещения нервного корешка.
При сканировании новорожденного в положении лежа на животе может происходить позиционное скопление нервных корешков (рис. 15). Однако такие образования исчезают, когда ребенок переходит в положение лежа на спине.
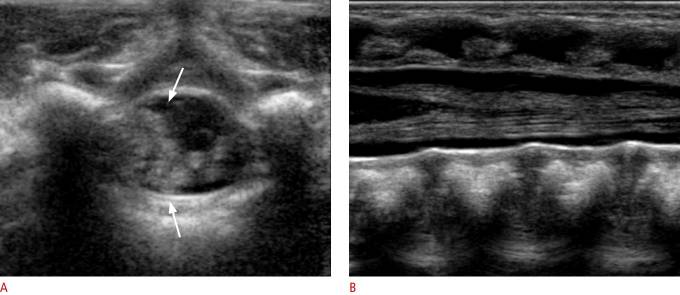
Рисунок 15 : Псевдобразование у 8-недельного мальчика с крестцовой ямочкой.
А . Поперечное УЗИ показывает комкование нервных корешков (стрелки) слева. В . Продольное УЗИ в положении лежа показывает нормальные нервные корешки.
Читайте также:


