Седалищный нерв иннервирует заднюю группу мышц бедра

Общие сведения
Защемление седалищного нерва (компрессия) представляет собой синдром его сдавления окружающими тканями, характеризующийся специфическим симптомокомплексом с двигательными, болевыми и трофическими расстройствами в зоне иннервации. Поскольку седалищный нерв является самым крупным периферическим нервом, в том числе и по протяженности (рис. ниже) его защемление может происходить на различных уровнях.
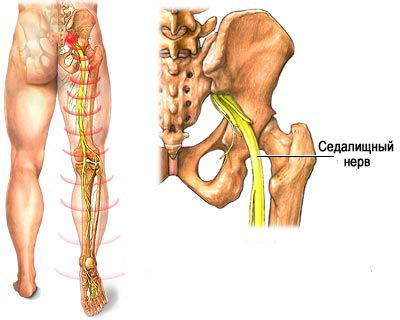
Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Компрессионные расстройства седалищного нерва наиболее часто обусловлены вертебральным фактором, то есть, патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба (грыжа межпозвоночного диска, стеноз спинномозгового канала, остеохондроз, спондилолистез и др.).
Однако, в ряде случаев компрессия седалищного нерва обусловлена экстравертебральным фактором — ущемлением нерва между спастически сокращенной грушевидной мышцей и крестцово-остистой связкой (рис. ниже) или при другом варианте развития седалищного нерва (при прохождении нерва непосредственно через мышцу) — сдавлением седалищного нерва измененной грушевидной мышцей.
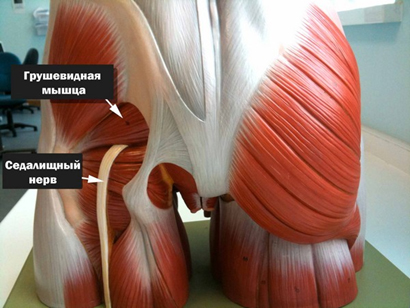
Патогенез
Классификация
- Первичную компрессию седалищного нерва, обусловленную поражением непосредственно мышечной ткани (травмы различного генеза, физические перегрузки).
- Вторичные — обусловлены патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба, тазобедренных суставов, заболеваниями органов таза.
Причины
Причинами развития стойкого патологического спазма грушевидной мышцы и изменений в ней (утолщение ее брюшка) могут быть:
- Миофасциальный болевой синдром, обусловленный травмами различного вида (неудачные инъекции лекарственных веществ, ушиб/растяжение мышц таза).
- Хроническая статическая/динамическая перегрузка (пребывание в одной позе длительное время, высокие физические нагрузки на мышцы таза).
- Синдром скрученного таза различного генеза (разная длина нижних конечностей, S-образный сколиоз).
- Блокада функции крестцово-подвздошного сочленения.
- Патология тазобедренного сустава (коксартроз).
- Заболевания инфекционно-воспалительной природы (гинекологические заболевания)/патология урогенитальной зоны, способствующие рефлекторному спазму грушевидной мышцы.
- Переохлаждения области таза.
- Вертеброгенная патология (остеохондроз пояснично-крестцового отдела, пояснично-крестцовые дорсопатии, поясничный стеноз).
Симптомы ущемления седалищного нерва
Все симптомы защемления седалищного нерва можно разделить на локальные проявления и непосредственные признаки компрессии седалищного нерва. Локальные симптомы защемления нерва в тазобедренном суставе проявляются ноющей/тянущей болью в ягодице, крестцово-подвздошном и тазобедренном суставах, интенсивность которой увеличивается при приведении бедра, в положении стоя, полуприседе на корточках, ходьбе, однако в положении сидя/лежа с разведенными ногами боль уменьшается. Синдром грушевидной мышцы часто сопровождают незначительные сфинктерные нарушения, проявляющиеся паузой перед началом мочеиспускания.
Непосредственными симптомами компрессии седалищного нерва в подгрушевидном пространстве и прилегающих сосудов являются:
- Тупые боли в бедре с характерной вегетативной окраской (ощущения зябкости, жжения, одеревенения).
- Иррадиация боли чаще по зоне иннервации большеберцового/малоберцового нервов или же по всей ноге.
- Снижение поверхностной чувствительности, реже — ахиллова рефлекса.
- При преимущественном вовлечении в патологический процесс волокон, формирующих большеберцовый нерв, болевой синдром локализуется в икроножных мышцах голени и усиливается при ходьбе.
При одновременной компрессии седалищного нерва нижней ягодичной артерии отмечается резкий спазм сосудов нижней конечности, что приводит к развитию перемежающейся хромоты с необходимостью для пациента периодически останавливаться во время ходьбы, онемению пальцев и выраженной бледности кожных покровов ноги.
Анализы и диагностика
Диагноз синдрома грушевидной мышцы устанавливается на основе характерных жалоб и клинических тестов, позволяющих выявить специфическую симптоматику заболевания. В качестве инструментальных методов исследования могут использоваться данные электромиографии, компьютерной томографии и магнитно-резонансной томографии, что позволяет выявить характерные миопатические и нейропатические изменения и увеличение размеров грушевидной м-цы.
Лечение, защемления седалищного нерва
Для того, чтобы вылечить защемление нерва в тазобедренном суставе используются методы как медикаментозной, так и немедикаментозной терапии.
При чрезвычайно интенсивных болях можно назначать препараты с выраженным действием — Трамадол, Дексалгин (уколы внутримышечно). Однако, при назначении нестероидных противовоспалительных препаратов следует помнить об их негативном воздействии на ЖКТ и при наличии соответствующих проблем у пациента назначать коротким курсом селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), не оказывающие значимого влияния на ЖКТ.
Обязательный компонент лечения — нейротропные витамины группы В, как в виде отдельных витаминов, так и в виде комбинированных препаратов (Нейробион, Мильгамма). При необходимости для усиления анальгетического действия назначаются лекарства, в составе которых содержатся пиримидиновые нуклеотиды (Келтикан).
Для купирования спазма грушевидной мышцы может проводится ее блокада. Как показывает практика, блокада мышцы является чрезвычайно эффективным методом обезболивания. Для ее проведения используется анестетик (Лидокаин, Прокаин) с кортикостероидами (Дексаметазон/Гидрокортизон).
Как правило, достаточно 3-4 блокад (делать 1 раз в 3 дня). Также, для купирования воспаления, отека и боли могут назначаться глюкокортикоиды в инъекциях непосредственно в брюшко грушевидной мышцы. Особенно эффективно использование двухкомпонентного препарата с выраженным пролонгированным действием (Депос).
Препараты могут использоваться в различных лечебных формах. При невыраженной боли вне острого периода могут широко использоваться кремы, гели и мазь, которые должны обязательно содержать противовоспалительный компонент — кетопрофен/диклофенак (Кетопрофен гель, Диклоран гель, Кетопром гель, Фастум гель, Диклак гель, Вольтарен, мазь Индометацин, Бутадион, крем Ибупрофен). В остром периоде при сильной боли предпочтение следует отдавать внутримышечным инъекциям.
Также рекомендуется назначать препараты нейрометаболической терапии с целью улучшения трофики мышц. Какие уколы делают при защемлении седалищного нерва для нормализации трофики? Как правило, для этой цели назначается Актовегин в/м в комплексе с витаминами группы В, а также пиримидиновыми нуклеотидами.
В случаях перехода острого процесса в хронический, манифестирующий рецидивирующей болью в течении длительного периода для профилактики развития депрессивного состояния требуется назначение антидепрессантов курсом на срок 3-4 месяца (Венлафаксин, Дулоксетин, Амитриптилин).
Проводится в период ремиссии и направленно на местное воздействие на мышцы таза и поясничной зоны (мануальная коррекция таза, миофасциальный релиз, глубокотканный кинезио-массаж, лечебная гимнастика) и коррекцию мышечно-связочного аппарата мышц, задействованных в патологическом процессе (постизометрическая релаксация мышц, миофасциальный релизинг, упражнения на растяжение/расслабление и укрепление мышц).



Массаж при защемлении седалищного нерва (сегментарный, классический, соединительнотканный миофасциальной массаж) является чрезвычайно эффективной процедурой для снятия спазма с мышц и фасций. Широко используется постизометрическая релаксация грушевидной мышцы, в основе которой упражнения на отведение/наружную ротацию бедра, лечебная гимнастика (авторская гимнастика по Уильямсу), лечебное плавание, йога, тренинг на тренажерах, плавание.
Можно ли, чем лечить и как лечить защемление седалищного нерва и его проявления в домашних условиях — часто задаваемый вопрос на различных форумах. На различных веб-ресурсах при желании можно найти множество видео упражнений при ущемлении седалищного нерва с комментариями авторов, а также приводится специальная зарядка для растяжки мышц таза, которую рекомендуется выполнять. Некоторые их упражнений приведены выше.
Однако, видео не всегда дает полное представление о правильной технике выполнения упражнения при защемлении седалищного нерва в ягодице, поэтому оптимальным вариантом будет посещение кабинета ЛФК, где можно освоить технику упражнений под руководством специалиста и уже потом выполнять их самостоятельно в домашних условиях.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).
Процедуры и операции
В остром периоде показаны электрофорез, фонорез, диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В период ремиссии — массаж, кинезотерапия, лазеромагнитотерапия, светолечение, иглорефлексотерапия, тепловые процедуры (грязи, озокерит), электрофорез АТФ, подводный массаж, ЛФК.
Защемление седалищного нерва при беременности
Защемление седалищного нерва у женщин во время родов и при беременности достаточно частое явление, что обусловлено:
- Существенным увеличением нагрузки на мышечно-связочный аппарат таза, вызванной давлением увеличившейся матки на близлежащие органы и ткани.
- Резким набором собственного веса, особенно при многоплодной беременности.
- Переохлаждением тазовой области.
- Отсутствием физических нагрузок на организм женщины.
Симптомы защемления у женщин в период беременности аналогичны, однако зачастую происходит и одновременное ущемление срамного нерва, что формирует дополнительную симптомы в виде боли в зоне его иннервации (от ануса по всей промежности включая наружные половые органы).
При этом, лечение ущемления седалищного нерва при беременности является более сложным, особенно в остром периоде, когда симптомы ущемления сильно выражены, поскольку врач ограничен в назначении лекарственных препаратов. Поэтому, лечение при беременности проводится крайне осторожно и преимущественно без использования сильнодействующих медикаментов, решение о применении которых решает врач в каждом конкретном случае. Показан массаж для беременных и упражнения на растяжку грушевидной мышцы и мышц бедра (рис. ниже).

Диета
Специально разработанного диетического питания нет.
Профилактика
Профилактика ущемления седалищного нерва включает предупреждение мышечных перегрузок, травматических повреждений мышц таза и крестцово-поясничной области, остеохондроза позвоночника, коррекцию костно-мышечных аномалий нижних конечностей/таза, своевременное выявление и лечение вертеброгенных заболеваний, а также предупреждении рецидивов ущемления путём исключения высоких физических нагрузок, регулярных занятий ЛФК, спортом, прохождения курсов массажа.
Последствия и осложнения
При хронизации процесса болевой синдром может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности.
Прогноз
В целом, при адекватном лечении и реабилитации прогноз благоприятный с полным восстановлением работоспособности, однако, длительность восстановления может варьировать в широких пределах.
Список источников
- Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии / А.Н. Баринов // Врач. — 2012. — № 4. — С. 31-37.
- Яхно Н.Н. Невропатическая боль: особенности клиники, диагностики и лечения / Н.Н. Яхно, А.Н. Баринов // Врач. — 2007. — № 3. — С. 16-22.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Синдром грушевидной мышцы/Романенко В.И., Романенко И.В., Романенко Ю.И.// Международный неврологический журнал. – 2014.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.

Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Седалищный нерв (nervus ischiadicus) – самый толстый нерв во всем теле, является продолжением корешков LIV – SIII спинномозговых нервов. Выходит из полости таза через подгрушевидное отверстие (между грушевидной мышцей и плотной крестцово-остистой связкой), располагаясь латеральнее сосудисто-нервного пучка, или непосредственно через толщу грушевидной мышцы, и по выходе из отверстия лежит почти посередине между седалищным бугром и большим вертелом бедра. Выйдя из-за нижнего края большой ягодичной мышцы, нерв следует по бедру между длинной головкой двуглавой мышцы бедра и большой приводящей мышцей и ниже, между двуглавой мышцей бедра и полуперепончатой мышцей. В области бедра от нерва отходят ветви к двуглавой мышце бедра (m. biceps femoris) (к длинной головке – от большеберцовой порции, к короткой головке – от малоберцовой порции), полусухожильной (m. semitendinosus) и полуперепончатой (m. semimembranosus) мышцам. Эти мышцы сгибают ногу в коленном суставе. В верхнем углу подколенной ямки нерв разделяется на две конечные ветви – малоберцовый нерв (n. peroneus) и большеберцовый нерв (n. tibialis). Клиническая картина поражения седалищного нерва характеризуется следующими симптомами:
1. чувствительными нарушениями:
1.1. расстройств чувствительности на голени и стопе (за исключением медиальной поверхности голени, то есть той части голени, которая иннервируется ветвью n. saphenus от n. femoralis [поясничное сплетение]) ;
1.2. каузалгические боли;
2. двигательные нарушения:
2.1. слабость сгибания ноги в коленном суставе, сгибания и разгибания стопы и пальцев;
2.2. гипотрофия задней группы мышц бедра (при высоком уровне поражения, как правило, в ягодичной области);
2.3. утрата ахиллова и подошвенного рефлексов;
3. выраженные вегетативные и трофические нарушения: изменение цвета кожных покровов, истончение, сухость кожи, ломкость ногтей, нарушение потоотделения и т.д.
Общий ствол седалищного нерва может поражаться при ранениях, травмах с переломом костей таза, инфекционных, токсических поражениях, воспалительных процессах в области тазового дна и ягодицы, опухолях, при синдроме грушевидной мышцы.


Таким образом, nervus ischiadicus образуется из корешков LIV – SIII спинномозговых нервов и является длинной ветвью крестцового сплетения: иннервирует сгибатели голени, стопы , пальцев, разгибатели стопы и пальцев, кожу стопы и большей части голени, кроме внутренней ее поверхности, а также иннервирует сумки всех суставов нижней конечности, включая тазобедренный сустав. Синдром седалищного нерва обусловлен высотой (уровнем ) и степенью (полная, неполная, начальная) поражения. В зависимости от уровня (высоты) поражения возможны следующие варианты синдром а седалищного нерва :
Ι. вариант ОЧЕНЬ ВЫСОКОГО УРОВНЯ поражения (в тазу или выше ягодичной складки) характеризуется:
1. выпадением функции n. tibialis communis и n. peroneus – паралич стопы и пальцев, утрата ахиллова и подошвенного рефлексов анестезия (гипестезия) почти всей голени и стопы, кроме зоны n. sapheni (ветвь от n. femorailis от поясничного сплетения);
2. выпадение функции m. biceps femoris, m. semitendinosus и m. semimembranosus, которые обуславливают возможность сгибания голени;
3. выпадением функции n. cutanei femoris posterior – гипостезия (анестезия) по наружной поверхности бедра;
4. невозможностью вращения бедра кнаружи (m. piriformis, m. obturator internus, m. quadriceps femoris, mm. gemelii);
5. наличием положительных симптомов натяжения (Лассега, Бонне);
6. наличием вазомоторных и трофических расстройств яяяяяяяяя9гипертрихоз или гипотрихоз, гипо- или гипергидроз, изменение роста ногтей, образование трофических язв в области пятки и наружного края стопы).
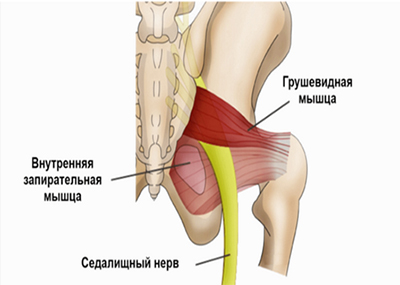
ΙΙ. Вариант синдрома седалищного нерва при поражении последнего на уровне ПОДГРУШЕВИДНОГО ОТВЕРСТИЯ – foramen intrapiriforme [син.: СИНДРОМ ГРУШЕВИДНОЙ МЫШЦЫ ] складывается из двух групп симптомов:
1. симптомов поражения самой грушевидной мышцы: болезненность при пальпации верхневнутренней части большого вертела бедра (места прикрепления грушевидной мышцы к капсуле этого сочленения); болезненность при пальпации в нижней части крестцово-подвздошного сочленения; симптом Бонне (пассивное приведение бедра с ротацией его внутрь, вызывающее боли в ягодичной области, реже - в зоне иннервации седалищного нерва); болезненность при пальпации ягодицы в точке выхода седалищного нерва из-под грушевидной мышцы;
ΙΙΙ. Вариант синдрома седалищного нерва при поражении последнего НА УРОВНЕ БЕДРА (ниже выхода из малого таза) и до уровня деления на мало- и большеберцовые нервы характеризуется: нарушением сгибания ноги в коленном суставе (в результате пареза m. semitendinosus и m. semimembranosus и m. semitendinosus и m. biceps femoris); нога разогнута в коленном суставе вследствие сокращения мышцы-антогониста (m. quadriceps femoris); специфической походкой – выпремленная нога вследствие преобладания тонуса мышцы антагониста (четырехглавая мышца) выносится при ходьбе вперед наподобие ходули; отсутствием активных движений в стопе и пальцах, которые умеренно отвисают; присоединяющейся через 2 – 3 недели атрофией парализованных мышц, часто маскирующей пастозность ноги; гипестезией (анестезия) по задне-наружной поверхности голени, тылу стопы, подошве и пальцам; нарушением суставно-мышечной чувствительности в голеностопном суставе и в межфаланговых суставах пальцев стопы; отсутствием вибрационной чувствительности на наружной лодыжке; болезненностью по ходу седалищного нерва – в очках Валле и Гара; положительным симптомом Лассега; исчезновением ахиллова и подошвенного рефлексов;
V синдром НАЧАЛЬНОГО ПОРАЖЕНИЯ седалищного нерва может быть установлен путем использования тестов для определения силы m. semitendinosus , m. semimembranosus и m. biceps femoris: обследуемому, находящемуся в положении лежа на животе, предлагают согнуть ногу под углом 15° - 160° в коленном суставе, ротируя голень внутрь; обследующий оказывает сопротивление указанному движению и пальпирует напряженные m. semitendinosus , m. semimembranosus (в норме эти мыгшцы сгибают ногу в коленном суставе, несколько ротируя голень вовнутрь); обследуемому находящемуся в положении лежа на спине с согнутой в коленном и тазобедренном суставах ногой, предлагают согнуть ногу в коленном суставе под более острым углом; обследующий оказывает сопротивление этому движению тест для определения силы m. biceps femoris; обследуемому находящемуся в положении лежа на животе, предлагают согнуть ногу в коленном суставе, несколько ротируя ее кнаружи, обседающий оказывает сопротивление этому движению и пальпирует сокращенную мышцу и ее сухожилие (тест для определения силы).
По степени уменьшения объема и силы указанных мышц, сравнивая их с этими показателями другой конечности, судят о возможности начального поражения седалищного нерва, иннервирующего указанные мышцы. Синдром седалищного нерва проявляется чаще всего в результате страдания этого нерва по механизму туннельного синдрома при вовлечении в патологический процесс грушевидной мышцы. Ствол седалищного нерва может поражаться при ранениях , переломах костей таза, при воспалениях и онкологических заболеваниях малого таза, пи поражениях и заболеваниях ягодичной области, крестцово-подвздошного сочленения и тазобедренного сустава.
Топический дифференциальный диагноз синдрома седалищного нерва часто приходится проводить с дискогенной компрессионной радикулопатией LV – SΙΙ. Дифференциально-диагностические критерии, позволяющие провести это разделение, представлены в таблице:
далее материал изложен с использованием данных с медицинского портала Doctorspb.ru: (Синдром грушевидной мышцы [пириформис-синдром]) :
Синдром грушевидной мышцы - это болевой синдром, который локализуется в ягодичной области с возможной отдачей (иррадиацией) в верхнюю часть бедра, голени и паховую область.
Синдром грушевидной мышцы встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом. Рефлекторное напряжение в мышце и нейротрофические процессы в ней вызваны, как правило, раздражением не пятого поясничного, а первого крестцового корешка. Если пациенту поставлен данный диагноз, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома, если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе.
ЭТИОЛОГИЯ СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Синдром грушевидной мышцы знаком врачам общей практики давно, он может быть и осложнением поясничного остеохондроза, и симптомом заболеваний органов малого таза, и следствием перегрузки грушевидной мышцы, мышц и связок пояса нижних конечностей.
Первичное поражение грушевидной мышцы наблюдается при миофасциальном болевом синдроме; непосредственными причинами его возникновения могут быть:
•растяжение
•переохлаждение
•перетренированность мышцы
•травма пояснично – крестцовой и ягодичных областей
•неудачная иньекция лекарственных средств в область грушевидной мышцы
•оссифицирующий миозит
•длительное пребывание в анталгической позе
Вторичный синдром грушевидной мышцы может возникнуть при:
•заболеваниях крестцово-подвздошного сочленения
•заболеваниях малого таза, в частности при гинекологических болезнях
При вертеброгенной патологии может возникнуть рефлекторный спазм мышцы. Синдром грушевидной мышцы, который развивается по этой схеме (не корешковый), с мышечно–тоническими проявлениями является самым частым вариантом поясничных и бедренных болей. Патологическое напряжение грушевидной мышцы в виде спазма наблюдаются при дискогенных радикулопатиях с поражением спинномозговых корешков. В этих случаях будет клиническое сочетание как корешковых так и рефлекторных механизмов с возникновением неврологических проявлений вертеброгенной патологии.
Итак, стало понятно, что причины синдрома грушевидной мышцы могут быть как вертеброгенными, так и невертеброгенными.
К возможным вертеброгенным причинам относится:
•радикулопатия L1 - S1 корешков
•опухоли позвоночника и спинномозговых корешков
•травмы позвоночника и спинномозговых корешкоВ
•поясничный стеноз
Невертебральныее причины:
•миофасциальный болевой синдром
•отражённые боли при заболеваниях внутренних органов
ТОПОГРАФО-АНАТОМИЧЕСКИЕ И БИОМЕХАНИЧЕСКИЕ ОСОБЕННОСТИ ГРУШЕВИДНОЙ МЫШЦЫ
Грушевидная мышца (m. piriformis) представляет собою плоский равнобедренный треугольник. В его основании мышца берет начало от передней поверхности крестцовой кости латеральнее второго-четвертого крестцовых отверстий. Она дополняется волокнами, начинающимися в большой седалищной вырезке подвздошной кости, а иногда и от крестцово-остистой связки. Начинаясь в области капсулы крестцово-подвздошного сочленения, она является единственной мышцей, соединяющей этот сустав. Мышца конвергирует и направляется кнаружи. Далее ее пучки выходят из малого таза через большое седалищное отверстие, переходят в узкое и короткое сухожилие, прикрепляющееся к медиальной поверхности большого вертела бедра. Здесь имеется слизистая сумка. Мышца не занимает всё седалищное отверстие, а образует верхнюю и нижнюю щель. Верхнюю щель занимает верхняя ягодичная артерия и нерв. В нижней щели проходит седалищный нерв и нижняя ягодичная артерия. Грушевидная мышца иннервируется ветвями крестцового сплетения, из S1 и S2 спинномозговых корешков. Кровоснабжение идёт из верхней и нижней ягодичных артерий.
При контрактуре грушевидной мышцы легкому растяжению подвергаются ее антагонисты - аддукторы бедра. Они, однако, одновременно и вращают бедро кнаружи, являясь в этом отношении синергистом грушевидной мышцы. Средняя ягодичная мышца частично вращает бедро внутрь, она и отводит бедро, тоже не являясь полным антагонистом грушевидной мышцы. Таким образом, относительно функции отведения бедра агонистами грушевидной являются все ягодичные мышцы, а антагонистами все аддукторы. Вращательные движения осуществляются более сложными комплексами мышц.
В 90% случаев ствол седалищного нерва выходит из полости таза в ягодичную об¬ласть под грушевидной мышцей. В 10% случаев седалищный нерв прободает грушевидную мышцу при переходе в ягодичную область. Предпосылкой к компрессии седалищного нерва является индурация грушевидной мышцы при ее асептическом воспалении. Измененная грушевидная мышца может сдавливать не только седалищный нерв, но и другие ветви второго-четвертого крестцовых нервов - половой нерв, задний кожный нерв бедра, нижний ягодичный нерв.
Таким образом, при синдроме грушевидной мышцы возможно:
•сдавление седалищного нерва между измененной грушевидной мышцей и крестцово-остистой связкой
•сдавление седалищного нерва измененной грушевидной мышцей при прохождении нерва через саму мышцу (вариант развития седалищного нерва)
•сдавление ветвей второго-четвертого крестцовых нервов - полового нерва, заднего кожного нерва бедра, нижнего ягодичного нерва
КЛИНИЧЕСКАЯ КАРТИНА СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Клиническая картина синдрома грушевидной мышцы состоит из:
•локальных симптомов
•симптомов сдавления седалищного нерва
•симптомов сдавления нижней ягодичной артерии и сосудов самого седалищного нерва
. при синдроме грушевидной мышцы почти всегда есть легкие сфинктерные нарушения: небольшая пауза перед началом мочеиспускания
симптомы сдавления нижней ягодичной артерии и сосудов самого седалищного нерва
•резкий переходящий спазмом сосудов ноги, приводящий к перемежающейся хромоте - пациент вынужден при ходьбе останавливаться, садиться или ложиться; кожа ноги при этом бледнеет; после отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ
Важным диагностическим тестом подтвердающим ведущую роль в формировании клинической картины грушевиной мышцы - является ее инфильтрация (грушевидной мышцы) новокаином с оценкой возникающих при этом положительных сдвигов.
Распознать синдром грушевидной мышцы помогают определенные мануальные тесты:
•болезненность при пальпации верхневнутренней области большого вертела бедренной кости (место прикрепления грушевидной мышцы)
•болезненность при пальпации нижнего отдела крестцово-подвздошного сочленения - проекция места прикрепления грушевидной мышцы
•воспроизведение боли при пассивном приведение бедра с одновременной ротацией его внутрь (симптом Бонне-Бобровниковой)
•тест на исследование крестцово-остистой связки, позволяющий одновременно диагностировать состояние крестцово-остистой и подвздошно-крестцовой связок
•поколачивание по ягодице (с больной стороны) - при этом возникает боль, распространяющаяся по задней поверхности бедра
•симптом Гроссмана - при ударе молоточком или сложенными пальцами по нижнепоясничным или верхнекрестцовым остистым отросткам происходит сокращение ягодичных мышц
СПОСБЫ ДИАГНОСТИКИ СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Одним из самым достоверных методов диагностики синдрома грушевидной мышцы считается трансректальная пальпация грушевидной мышцы, определяемая в виде упругого, резко болезненного тяжа. Возможна также пальпация грушевидной мышцы через большую ягодичную мышцу, в положении больного "лежа на боку" ( Кипервас И.П. Периферические нейроваскулярные синдромы, М., Медицина, 1985).
Сложность инструментальной диагностики этого синдрома обусловлена несколькими причинами:
• во-первых , грушевидная мышца залегает так глубоко, что непосредственно исследование ее, например, при помощи миографии, проблематично; ультразвуковое сканирование мышцы в В-режиме затруднено из-за неоднородности кишечного содержимого над ней
• во-вторых , при синдроме грушевидной мышцы нет непосредственного страдания сосудов крупного и среднего калибра, для исследования которых обычно применяется ультразвуковая доплерография
В октябре 2004 года был опубликован способ диагностики синдрома грушевидной мышцы предложенный Нефедовым А.Ю., Лесовым В.О., Канаевым С.П. и Расстригиным С.Н. (Российский государственный медицинский университет). Данный способ заключается в доплерографической регистрации кровотока в артериолах 1-й фаланги большого пальца стопы и определении компрессии седалищного нерва, когда спектр линейной скорости кровотока на больной стороне определяется как однофазный, а амплитуда его систолической составляющей снижается на 30-50% по сравнению со здоровой стороной. Способ позволяет ускорить и уточнить постановку правильного диагноза, а также оценить результаты лечения.
В большинстве случаев коррекции требует первичное состояние, вызвавшее формирование мышечно-тонического синдрома . При устранении первичного источника болевой импульсации рефлекторный мышечно-тонический синдром может регрессировать. В тех случаях, когда мышечно-тонические нарушения становятся основным или самостоятельным источником боли, применяют как местные, так и общие воздействия. Проводятся растяжение, массаж заинтересованной мышцы, воздействие согревающими физиопроцедурами, приемы мануальной терапии, направленные на мобилизация пораженного позвоночного двигательного сегмента. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз. При отсутствии саногенетической роли мышечно-тонического синдрома возможно назначение НПВП и миорелаксантов, обладающих анальгетическими свойствами, например, тизанидина.
Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно поочередно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Пытаясь расслабить грушевидную мышцу, необходимо предварительно пользоваться блокадами, расслабляющим массажем ягодичной мускулатуры при одновременной интенсивной обработке аддукторов.
Блокада грушевидной мышцы. Точку инфильтрации грушевидной мышцы находят следующим образом. Помечают большой вертел бедра, верхнюю заднюю ость подвздошной кости и седалищный бугор, Соединяют эти точки и от верхней задней ости на основание этого треугольника проводят биссектрису. Искомая точка расположена на границе нижней и средней части этой биссектрисы. Сюда вводят иглу вертикально на глубину 6 - 8 см и инфильтрируют мышцу 0,5% раствором новокаина в количестве не менее 10 мл.
Гимнастические упражнения, которые рекомендуются для расслабления грушевидной мышцы и активации ее антагонистов, могут проводиться в следующем порядке. В положении на спине с полусогнутыми ногами, опирающимися подошвами о кушетку, больной производит плавные движения соединения и разведения колен. Затем, соединив полусогнутые ноги, больной энергично толкает одним коленом другое в течение 3-5 с. Следующее упражнение - "люлька", выполняется по возможности без помощи рук при активном сгибании бедер. Затем в положении сидя широко расставляют подошвы, соединяют колени и, опираясь о кушетку ладонью вытянутой руки, начинают вставать с кушетки. К моменту, когда ладонь отрывается от кушетки, подают другую руку инструктору, помогающему завершить выпрямление тела. К этому моменту соединенные колени свободно разъединяют. Когда состояние улучшается, на этапе регрессирования и в период ремиссии, рекомендуется часто (но не подолгу) сидеть в положении "нога на ногу".
Читайте также:


