Руководство по узи тазобедренных суставов


Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
В современной лучевой диагностике ультрасонографии отводится ведущая роль, причем сфера ее применения постоянно расширяется. Если 15-20 лет назад ультразвуковая диагностика имела распространение лишь в классическом поясе - акушерство и гинекология, уронефрология, органы брюшной полости, то в последнее десятилетие, благодаря совершенствованию аппаратуры, разработке новых методологических приемов, стало возможным применение эхографии в тех областях, которые ранее считались недоступными для ультразвука.
Одно из таких направлений развития ультрасонографии - применение ее в травматологии и ортопедии 1, в частности, для обследования коленных суставов.
Исследование проводится линейными или конвексными датчиками частотой от 5 до 10 МГц. При этом врач ультразвуковой диагностики должен знать не только нормальную и ультразвуковую анатомию обследуемого сустава, но и строго соблюдать предлагаемый протокол ультразвукового сканирования.
Анатомической особенностью строения коленного сустава является наличие менисков - хрящевых пластинок трехгранной формы, расположенных между суставными поверхностями, проникающих на определенное расстояние в суставную полость (рис. 1, 2). Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина и обращен в полость сустава.
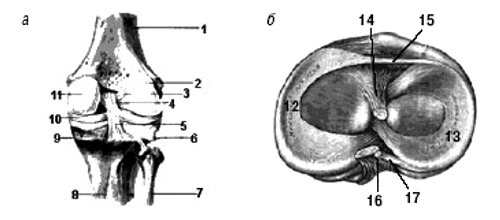
Рис. 1. Коленный сустав: а - вид спереди, б - поперечный срез.
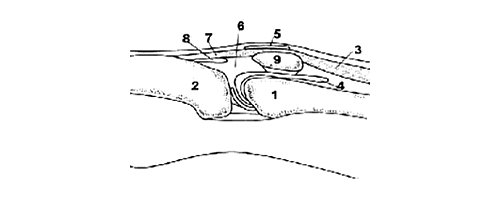
Рис. 2. Коленный сустав: вид сбоку.
Травматические повреждения и заболевания менисков - одна из наиболее частых причин болей в коленном суставе.
В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагается в области подколенной ямки параллельно длинной оси нижней конечности в месте максимальной пульсации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения датчика (рис. 3).
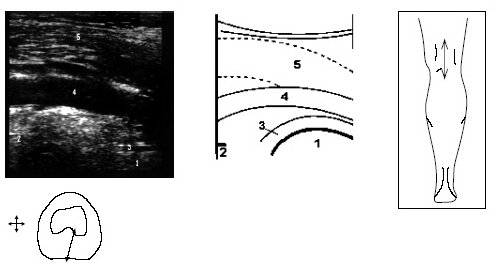
Рис. 3. Ультрасонограмма и схемы заднего отдела коленного сустава.
Под контролем руки исследователя датчик смещается по проекции суставной щели латерально до момента, когда на экране появится клиновидная эхопозитивная структура умеренной интенсивности, соответствующая заднему рогу наружного мениска (рис. 4).
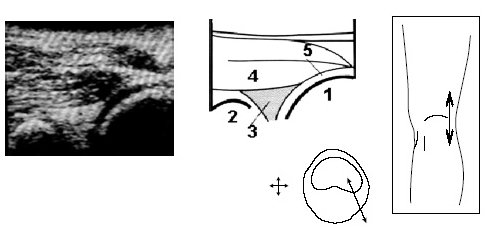
Рис. 4. Ультрасонограмма и схемы проекции заднего рога мениска.
При этом до визуализации заднего рога мениска иногда выявляется сeсамоидная косточка (рис. 5).
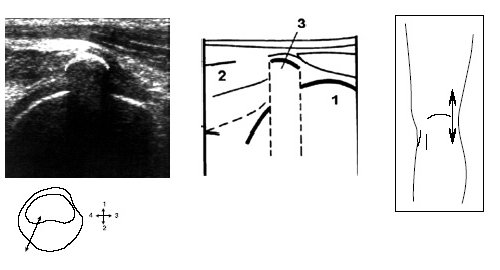
Рис. 5. Ультрасонограмма, схема подколенной области и расположение датчика.
Затем больной поворачивается на больную сторону, нога сгибается в колене до 50-60°, датчик располагается в проекции суставной щели над промежуточной частью мениска и постепенно смещается кпереди до момента, когда на экране монитора визуализируется структура переднего рога. Аналогично исследуется медиальный мениск (рис. 6).
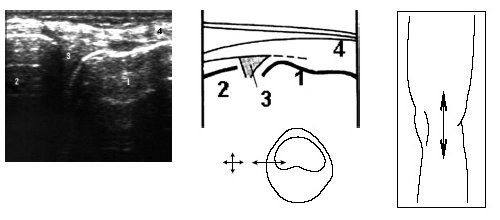
Рис. 6. Ультрасонограмма, схема медиального отдела коленного сустава и расположение датчика.
Исследование немного ниже подколенной области коленного сустава под углом в 60° от продольного среза позволяет визуализировать медиальную и латеральную головки m.gastrocnemius (рис. 7).
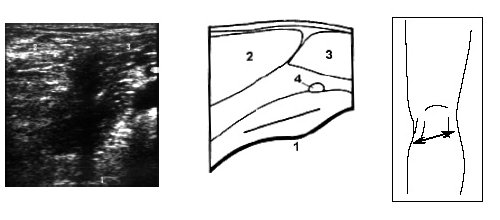
Рис. 7. Ультрасонограмма, схема подколенной области и расположение датчика.
Поворот на 90° ультразвукового датчика от продольной оси конечности в проекции бедренной кости дает возможность визуализировать медиальный и латеральный мыщелки бедра, сосуды подколенной области, частично заднюю и переднюю крестообразные связки (рис. 8).
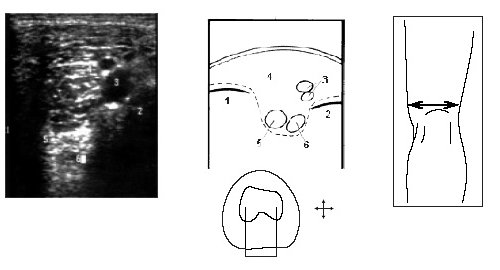
Рис. 8. Ультрасонограмма, схема подколенной области и расположение датчика.
Исследование переднего отдела коленного сустава позволяет оценить состояние надколенника, сухожилия m.quadriceps, собственной связки надколенника, жировых тел и верхнего заворота коленного сустава (рис. 9-17).
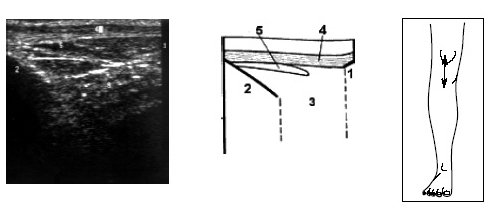
Рис. 9. Ультрасонограмма, схема и расположение датчика при исследовании переднего отдела коленного сустава.
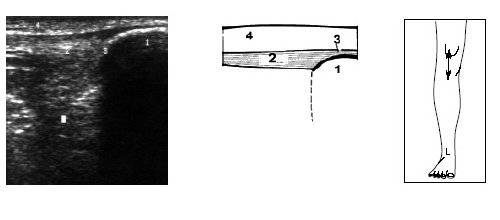
Рис. 10. Ультрасонограмма, схема и расположение датчика при исследовании верхнего отдела коленного сустава.
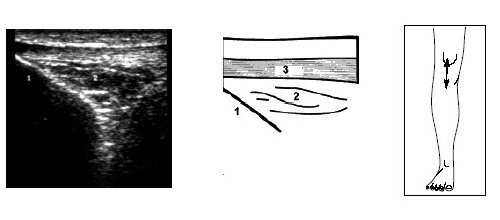
Рис. 11. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
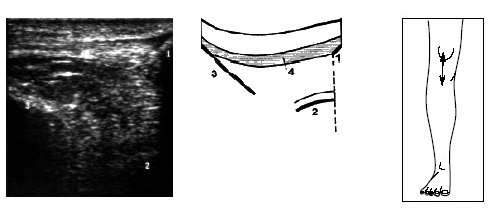
Рис. 12. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава в покое.
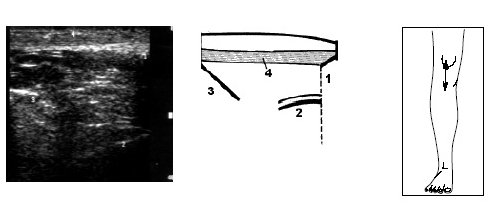
Рис. 13. Ультрасонограмма, схема и расположение датчика при исследовании коленного сустава при напряжении m.quadriceps.
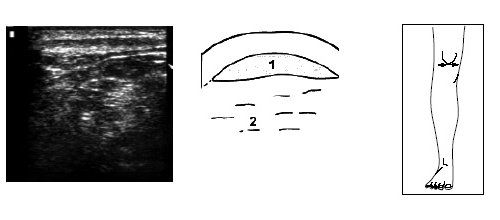
Рис. 14. Ультрасонограмма, схема и расположение датчика при поперечном исследовании верхней части коленного сустава.

Рис. 15. Ультрасонограмма, схема и расположение датчика при исследовании нижнего отдела коленного сустава.
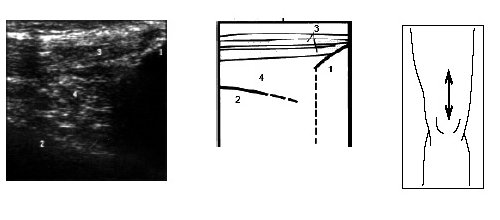
Рис. 16. Ультрасонограмма и схема нижнего отдела бедра и надколенника.
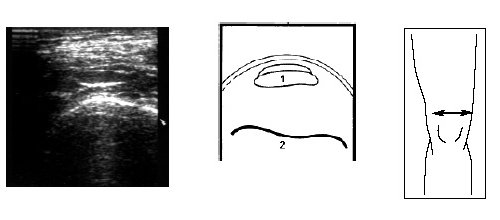
Рис. 17. Ультрасонограмма и схема места прикрепления сухожилия m.quadriceps в поперечном срезе.
В протоколе УЗИ коленного сустава должны быть отражены следующие позиции:
- Наличие выпота в верхнем завороте (есть, нет).
- Эхоструктура жидкости (однородная, неоднородная).
- Наличие инородных тел (есть, нет).
- Сухожилие прямой мышцы бедра (целостность нарушена, не нарушена).
- Надколенник - контуры (ровные, неровные), наличие бурсита (есть, нет).
- Собственная связка - целостность (нарушена, не нарушена), структура (одно родная, неоднородная, пониженной эхогенности), толщина, наличие бурсита (есть, нет).
- Состояние жировых тел (структура изменена, не изменена), гипертрофия (есть, нет).
- Состояние медиопателлярной складки - структура (изменена, не изменена), повреждение (есть, нет).
- Боковые связки - структура (изменена, не изменена), наличие/отсутствие диастаза сухожилий при проведении функционального теста.
- Суставные поверхности бедеренной и большеберцовой костей (ровные, неровные), костные разрастания (есть, нет), наличие дополнительных включений (есть, нет).
- Гиалиновый хрящ - контуры (ровные, неровные), толщина (истончен, в пределах нормы - до 3 мм).
- Мениски: наружный - форма (правильная, неправильная), структура (однородная, неоднородная), контуры (четкие, нечеткие; ровные, неровные), фрагментация (есть, нет), кальцинация (есть, нет), наличие жид костного образования в паракапсулярной зоне (есть, нет); внутренний - аналогичным образом описываются форма, структура, контуры, наличие фрагментации, кальцинации, паракапсулярная зона.
- Наличие кисты Беккера в подколенной области (есть, нет).
- Миронов С.П., Еськин Н.А., Орлецкий А.К., Цыкунов М.Б. Новый метод тестирования с помощью сонографии при повреждении связок коленного сустава // Тез. докл. VI конгресса Европейского общества спортивной травматологии и артроскопии коленного сустава. - Берлин, 1994. - С.43.
- Еськин Н.А. Комплексная оценка повреждений и заболеваний мягких тканей и суставов /Дисс. . д-ра мед. наук. - М., 2000.
- Fornage B.D. Ultrasonography of Musculs and Tendons // Springer - Verlag. NewYork, 1988. 227 p.
- Petersen L.J.,Rasmunssen O.S. ULscanning som diagnostik metode ved mistanke om menisklaesion i knaeet. Prospektiv blindet undersogelse af 52 patienter // Ugersk Laeger, 1999, 161 (41): 5679 - 5682.
- Yabe M., Suzuki M., Hiraoka N., Nakada K., Tsuda T. A case of intraarticular fracture of the knee joint with three layers within lipohemarthrosis by ultrasonography and computed tomography // Radiat Med., 2000, 18 (5): 319 - 321.

Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Статья находится в разработке.
Жалобы на боль в бедре могут появляться вследствие различных причин. УЗИ позволяет оценить изменения внутри сустава и в окружающих связках, мышцах, синовиальных сумках.
Используют линейный датчик 7,5-15 МГц, у пациентов с ожирением полезен конвексный датчик 3,5-7 МГц. Все находки документируют в 2-х перпендикулярных плоскостях, всегда сравнивают с контрлатеральной стороной.
Передняя поверхность бедра на УЗИ
Пациент лежит на спине, бедро в нейтральном положении (отведение 10-15°). Датчик располагают над паховой связкой косо-продольно через длинную ось шейки бедренной кости. На продольных срезах край вертлужной впадины, суставная губа, головка и шейка бедренной кости.
Над суставной губой капсула сустава, головка и большая часть шейки оказываются в полости сустава.
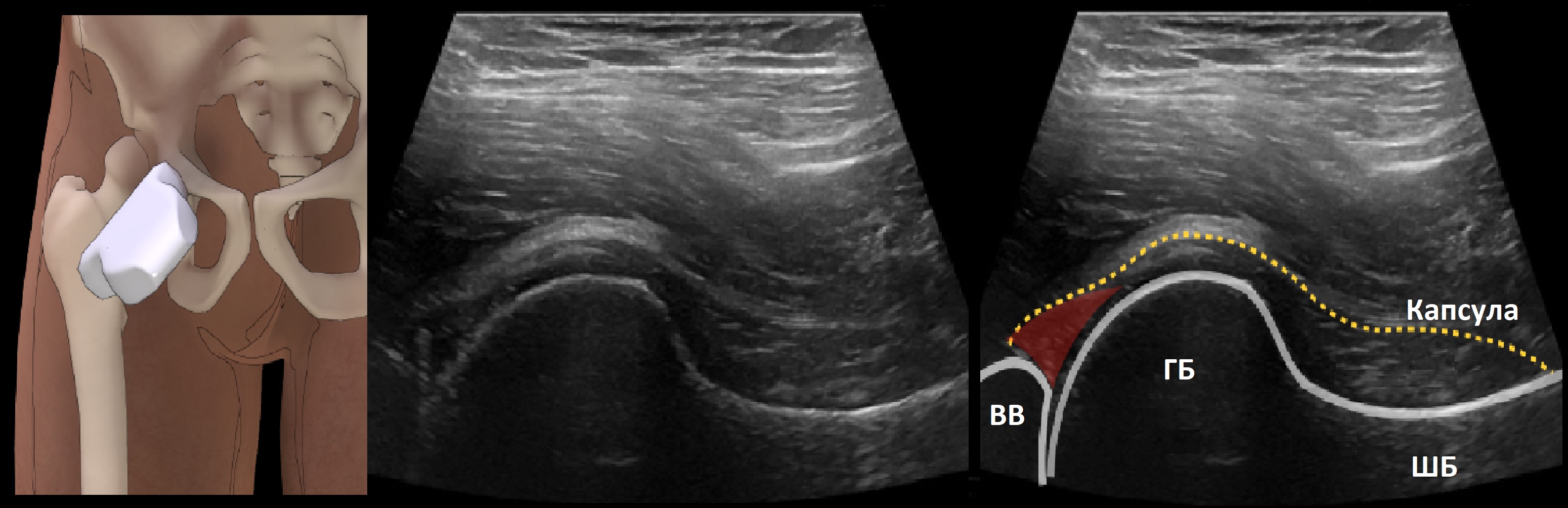
Переднее синовиальное пространство между шейкой и капсулой в норме представлено единой линией, но выпот отстраняет капсулу кнаружи. Если расстояние между шейкой бедренной кости и капсулой >7 мм или разница между бедрами > 1 мм говорят о выпоте переднее синовиальном пространстве. Аспирацию жидкости и внутрисуставные инъекции проводят латерально от датчика, вдали от медиально расположенного нейро-сосудистого пучка.
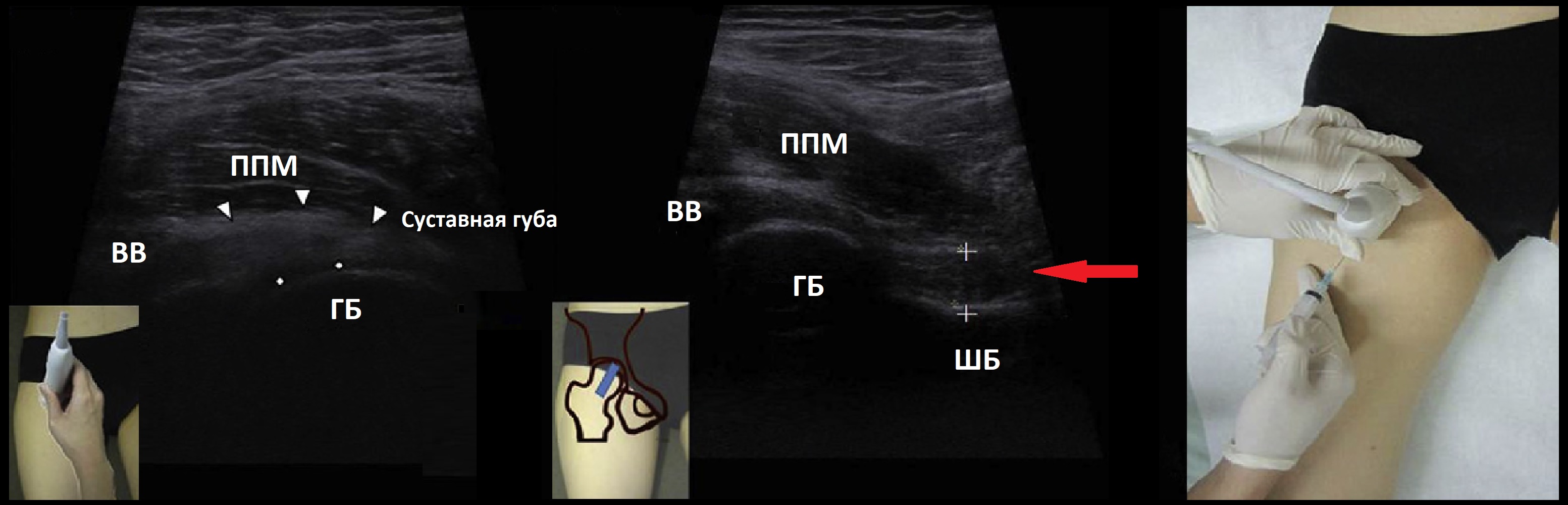
Датчик в продольно-косом направлении над вертлужной впадиной и головкой бедренной кости, в поперечном положении сухожилие располагается латерально от нервно-сосудистого пучка. Кнаружи от бедренных сосудов поверх капсулы сустава лежит подвздошно-поясничная мышца. Сухожилие подвздошно-поясничной мышцы — это гиперэхогенная волокнистая структура находится глубоко эксцентрично между задней и медиальной частью брюшка мышцы и лежит над подвздошно-гребешковым выступом. При тендопатии из-за отека сухожилие гипоэхогенное, теряет фибриллярную структуру.
Между сухожилием и передней капсулой тазобедренного сустава лежит подвздошно-поясничная сумка, которую в нормальных состоянии на УЗИ не видно. Посколько в 15% случаев бурса сообщается с тазобедренным суставом, бурсит может быть следствием патологии сустава. На поперечных срезах бурса лежит между подвздошно-поясничной мышцей латерально и нейро-сосудистым пучком медиально. Бурса представлена гипо- или анэхогенной структурой без видимых стенок. Не путайте бурсу с паралабиларной ганглиозной кистой — дольчатая кистозная структура с четкой границей, не сжимаемое под давлением датчика.
Терапевтические инъекции бурса/перитендинозные датчик размещают в косо-поперечном положении над внутренним крылом подвздошной кости. Игла вводится латерально от датчик в медиальном направлении между капсулой сустава и сухожилием или непосредственно в растянутую бурсу.

На продольных срезах проверьте прикрепление сухожилия подвздошно-поясничной мышц к малому вертелу.
Датчик в поперечной плоскости в проекции передне-верхней ости подвздошной кости. Медиально крепится короткое сухожилие портняжной мышцы, а латерально — сухожилие широкой фасции бедра. Между брюшком портняжной и широкой мышцы располагается прямая мышца.
Широкая фасция начинается от латеральной части передне-верхней ости подвздошной кости. На продольном срезе короткое сухожилие ШФБ — тонкая гиперэхогенная лента начинается от ПВПО. При тендопатии сухожилие из-за отека гипоэхогенноей, конусовидное, теряет фибриллярную структуру.
Рисунок. ASIS — передне-верхняя и AIIS — передне-нижняя ость подвздошной кости, 1 и треугольники- сухожилие широкой фасции, 2 и стрелки — портняжная мышца, 3 — прямая мышца, 4 — подвздошно-поясничная мышца, 5 — гребешковая мышца, ∗ — большой вертел; изогнутая стрела — боковой кожный нерв, gm — ягодичная мышца, белая стрелка — вставка сухлжилия широкой фасции, vl — латеральной мышца бедра.

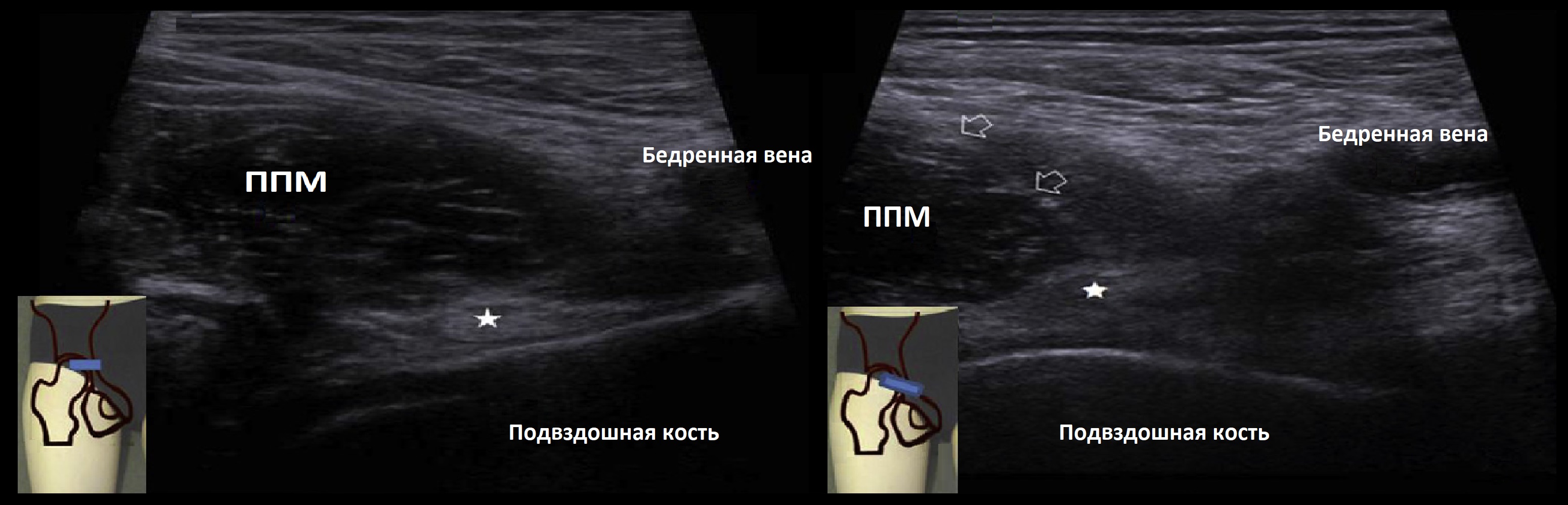
Медиально от паховой связки к передне-верхней подвздошной ости видно боковые бедренные кожные нервы. Сдвигая датчик вверх видно брюшную часть подвздошно-поясничной мышцы, которые лежат внутри крыла подвздошной кости.
Медиально от подвздошно-поясничной мышцы и сухожилия видно бедренный нерв (латеральный), общую бедренную артерию и общую бедренную вену (медиальную). Вена больше артерии и сжимается датчиком. Проверьте увеличенные лимфатические узлы. Далее медиально над лобком видно гребенчатую мышцу.
Рисунок. а — бедренная артерия, v — бедренная вена, стрелка — бедренный нерв, im — подвздошная мышца, pm — гребенчатая мышца.

Чтобы исследовать сухожилие прямой мышцы бедра датчик располагают продольно над передне-нижней остью ПК. При тендопатии УЗИ-картина схожа с ШФ. Разрывы в сухожилии проксимального отдела прямой мышцы встречаются реже чем в средней части брюшка или в мышечно-сухожильном соединении.
Лекция для врачей "Порядок выполнения: ультразвуковое исследование тазобедренного сустава".
Лекция для врачей "Анатомия тазобедренного сустава".
Медицинская литература для повышения профессионального уровня

В учебнике прекрасно изложена уникальная, тщательно выверенная методология обследования больных с указанием стандартных позиций исследования каждой группы мышц и суставов, необходимого положения датчика, укладки пациента, точных эхографических ориентиров, соответствующих позициям в режиме серой шкалы, цветового допплеровского картирования, эластографического изображения. Представлен широкий спектр патологии, включающий патологию и травмы мышц, связок, сухожилий, костной системы, основных тунельных компартмент синдромов ( сдавления нервных стволов в фиброзно-костных каналах).

В руководстве 13 глав. В первой описаны свойства основных местных анестетиков и кортикостероидных препаратов, противопоказания к их применению и возможные осложнения, в остальных рассматривается ультразвуковая картина сухожилий, суставов, синовиальных сумок, мышц и нервов в норме и при патологии. Особую ценность представляют главы с подробным описанием ультразвуковой анатомии наиболее сложных суставов (плечевого, локтевого, тазобедренного, голеностопного) и методики прецизионного подведения лечебного раствора к пораженным структурам под ультразвуковым контролем.


В руководстве рассмотрены вопросы ультразвуковой анатомии, определены показания к исследованию, подробно описана ультразвуковая семиотика заболеваний и повреждений костно-мышечной системы, приводятся протоколы ультразвуковых исследований.

Подробно описаны особенности ультразвуковой визуализации широкого спектра патологических состояний и заболеваний травматического, воспалительного генеза при использовании новейших и инновационных технологий эхографии. Дано подробное описание ультразвуковой картины асептического некроза головки бедренной кости, артрита, трохантерита, бурситов, бедренно-ацетабулярного импинджмент, ARS, хамстринг синдромов

Для каждой плоскости сканирования представлены показания, техника, цель исследования; представлены УЗ-изображение и его схема. Детально описаны положения пациента и исследуемой части тела, а также самого врача, что проиллюстрировано фотоснимками. Особое внимание уделено точному нащупыванию поверхностных анатомических ориентиров, что облегчает исследование в стандартной плоскости.

Метод ультразвуковой диагностики заболеваний и повреждений костно-мышечной системы.

УЗИ на различных этапах оказания медицинской помощи. Исследования широкого спектра патологических состояний и заболеваний травматического, воспалительного генеза
Ультразвуковая диагностика дисплазии тазобедренных суставов.
Улезко Е. А., Бучель Ю. Ю., Фень Е. П.
Раннее выявление детей с врожденной дисплазией и врожденным вывихом бедра является важной задачей современной ортопедии. Ведь начало лечения данной патологии до 3-х месяцев у 97% детей приводит к отличным и хорошим результатам]. Однако, общепринятая рентгенологическая методика диагностики все же не позволяет в полном объеме оценить состояние сустава у ребенка первых трех месяцев жизни.
В последнее время в детской ортопедии у детей первого года жизни начинает широко применяться ультразвуковое исследование тазобедренных суставов, которое позволяет без применения рентгенологических методов решить вопрос о наличии дисплазии, подвывиха или вывиха. Даный метод исключает вредное лучевое воздействие, в том числе гонадную дозу, получаемую при рентгенологическом исследовании тазобедренных суставов. Ультразвуковое исследование позволяет оценить хрящевые структуры, которыми в основном и представлен тазобедренный сустав у детей первых месяцев жизни, а также мышечные и соединительно-тканные компоненты. Метод неинвазивен, возможно его многократное использование и применение функциональных проб.
Головка бедренной кости у детей первых месяцев жизни состоит из хрящевой ткани. Ядро окостенения головки бедра чаще появляется на 3-5 месяце. Ультразвуковое исследование позволяет обнаружить ядро окостенения на несколько недель раньше, чем рентгенологическое. Хрящевая часть головки бедра слабо отражает ультразвуковые волны, обеспечивая окно для исследования вертлужной впадины.
Вертлужная впадина состоит из неоссифицированного хряща, который визуализируется в виде зоны пониженной эхогенности, ограниченной краями подвздошной и седалищной костей.
Labrum состоит из гиалинового хряща пониженной эхоплотности и небольшого количества фибринознохрящевой ткани более высокой эхогенности.
По мере роста ребенка костные края вертлужной впадины и проксимальная часть бедра препятствуют проникновению ультразвука и визуализируются как структуры высокой эхогенности. Иногда в полости сустава обнаруживается воздух в виде непостоянных пятен высокой эхогенности, исчезающих при движении конечности, что расценивается как нормальное явление.
Методика ультразвукового исследования тазобедренных суставов, ультразвуковая классификация их врожденной патологии впервые разработаны австрийским врачом Graf в 1984 году и в настоящее время является общепризнанной.
Ультразвуковое исследование тазобедренных суставов проводится линейным датчиком 5,0 или 7,5 МГц. Ребенок укладывается на бок, нога согнута под углом 20-30 о в тазобедренном суставе, что позволяет получить лучший косой срез. Исследование рекомендуется проводить в специальной укладке, которую нетрудно самостоятельно изготовить из поролона или одеяла (Рис. 1). Поскольку у новорожденных поясничный лордоз отсутствует, оптимальный скан может быть получен при положении плоскости сканирования (датчика) параллельно поясничному отделу позвоночника. Изображение сустава необходимо получить как можно ближе к средней линии сустава. Датчик устанавливается в проекции большого вертела. Вначале исследования может быть полезным перемещение датчика вдоль проксимального отдела бедра, которое визуализируется на поперечном скане в виде серпа высокой эхогенности. Перемещение датчика кзади позволяет получить изображение срединного среза головки бедра, имеющей форму шаровидного образования пониженной эхогенности. Необходимо сделать по крайней мере две качественные сканограммы каждого сустава для дальнейшего сравнения.
Показаниями к проведению ультразвукового исследования являются: симптомы "щелчка" и "соскальзывания" в первую неделю жизни; ограничение отведения бедра; асимметрия ягодичных складок; укорочение ноги; нарушение ротации бедра; рождение в ягодичном предлежании; повышение мышечного тонуса в нижних конечностях; наличие патологии тазобедренных суставов у близких родственников.
В норме (Рис. 2) головка сустава центрирована в ацетабулярной впадине. Костная часть крыши визуализируется практически горизонтально, хрящевая часть (лимбус) определяется в виде гиперэхогенной полоски, накрывающей головку сустава. Основная линия проводится по краю подвздошной кости, параллельно ей, через центр ацетабулярной впадины. Линия костной крыши проходит через костный выступ и у-образный хрящ и образует угол альфа. Линия хрящевой крыши проводится через костный выступ по основанию лимбуса и образует угол бетта (Рис. 3).
В практической работе удобно пользоваться сонометром (Рис. 4) - специальной шкалой, помогающей классифицировать суставы по типам (Таблица).
Ультразвуковые типы тазобедренных суставов.
Тип 1а (Рис. 2) характеризуется наличием заостренного костного выступа, при типе 1б-костный выступ сглажен (Рис. 5).
Тип 2 определяется как несформированный (незрелый) тазобедренный сустав (Рис. 6). Головка сустава центрирована, костный выступ округлый, костная часть крыши поката, хрящевая часть крыши широкая. У недоношенных детей и детей до 3-х месяцев такой сустав можно считать физиологически незрелым, диспластичным - тип 2а, что требует динамического наблюдения. После 3-х месяцев жизни подобная ультразвуковая картина расценивается как тип 2б и такие дети нуждаются в соответствующих лечебных мероприятиях. Тип 2с, так называемый предподвывих, когда головка сустава центрирована, но хрящевая часть недостаточно покрывает ее, костная часть крыши закруглена.
Тип 3 (Рис. 7) - подвывих, характеризуется эксцентрично расположенной головкой сустава, хрящевая часть крыши не определяется. У детей старше 3-х месяцев длительное давление головки на хрящевые структуры впадины вызывает дегенаративные процессы в тканях и при ультразвуковом исследовании отмечается усиление эхогенности в области ее хрящевой части.
При вывихе - тип 4 - головка сустава располагается вне полости сустава, децентрация ее происходит чаще латерально. Отмечается симптом "пустой" ацетабулярной впадины (Рис. 8).
Таблица. Ультразвуковые типы тазобедренных суставов.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Из переднего доступа оценивают тазобедренный сустав, мягкие ткани паховой области и зоны бедренного треугольника, мышцы. УЗИ тазобедренных суставов проводится лежа на спине с выпрямленными ногами. Датчик устанавливают продольно по длинной оси бедра. Получают изображение крыла подвздошной кости и полуокружности головки бедренной кости, являющихся костными ориентирами.
Между подвздошной костью и головкой бедренной кости различают гиперэхогенную линейную треугольную структуру - вертлужную губу. Из этого доступа хорошо виден гипоэхогенный гиалиновый хрящ, а также синовиальная суставная капсула тазобедренного сустава, представленная волокнами нескольких связок: подвздошно-бедренной, лобково-бедренной и седалищно-бедренной. Учитывая крупные размеры тазобедренного сустава, рекомендуется использовать возможности панорамного сканирования. Визуализация синовиальной капсулы усиливается при наличии выпота в полости сустава. Расстояние от поверхности шейки бедренной кости до суставной капсулы варьирует в зависимости от конституции от 4 до 9 мм (в среднем 6,4 мм).
Околосуставная область (передний отдел).
В режиме панорамного сканирования в поперечной плоскости от лобковой кости до крыла подвздошной кости оцениваются сосудисто-нервный пучок, располагающийся в бедренном треугольнике. Медиально лежит бедренная вена, за ней - латеральнее артерия и нерв. В этой проекции также исследуются мягкие ткани. По контуру крыла подвздошной кости прикрепляются сухожилия четырехглавой мышцы бедра, дистальнее они переходят в мышечные волокна соответствующих групп. Латеральнее от прямой мышцы расположены пучки мышцы, натягивающей широкую фасцию бедра. Медиальнее, поверхностно лежит портняжная мышца; глубже залегают волокна подвздошно-поясничной мышцы, сухожилие которой прикрепляется к малому вертелу бедренной кости.
Подвздошно-поясничная сумка в норме присутствует в 98% случаев и сообщается с полостью сустава в 15-20%. В норме при ультразвуковом исследовании она не видна.
Также в этой области исследуют глубокие и поверхностные паховые лимфатические узлы. В норме лимфатические узлы имеют овальную форму. Длинник должен более чем в 2 раза превышать передне-задний размер. Корковое вещество узла гипоэхогенное, окружает мозговое вещество повышенной эхогенности. Соотношение коркового и мозгового вещества равнозначное или в пользу мозгового. Неизмененные лимфатические узлы слабо васкуляризированы, но иногда различают питающие сосуды, входящие в ворота узла и мелкие сосуды в центральной части.
Латеральный подкожный нерв бедра.
При наличии показаний проводится исследование латерального подкожного нерва бедра, который формируется из задних корешков L2-L3. Нерв следует вдоль поясничной мышцы, частично подвздошной мышцы до выхода под латеральный отдел паховой связки рядом с передней верхней дугой крыла подвздошной кости.
Для исследования медиальной части тазобедренной области конечность сгибается в коленном суставе и отводится наружу. Из этого доступа исследуют группу приводящих мышц бедра и сухожильную часть подвздошно-поясничной мышцы. Мышечные пучки располагаются по длинной оси, поэтому хорошо видна их перистая структура. Костными ориентирами служат малый вертел и часть головки бедренной кости.
Пациент исследуется лежа на боку или при внутренней ротации конечности. Наиболее выступающий костный фрагмент - большой вертел. Сразу над ним поверхностно, подкожно располагается вертельная сумка. Размеры сумки по длиннику около 4-6 см, в поперечнике 2-4 см.
Исследование проводится на боку, исследуемая конечность согнута и приведена к животу. Из этого доступа оценивают ягодичные мышцы, седалищный бугор, седалищный нерв. Седалищный бугор является основным костным ориентиром в данной области. Он пальпируется в нижней части ягодичной области, проксимальнее ягодичной складки. Если датчик установить вдоль складки, то седалищный бугор выглядит как неровная изогнутая линия. Выше визуализируется общее сухожилие мышц задней поверхности бедра, прикрепляющееся к седалищному бугру. Седалищно-ягодичная сумка расположена между бугром и большой ягодичной мышцей. В норме сумка не видна.
Седалищный нерв выходит из малого таза и следует продольно вниз по задней поверхности бедра. Он располагается 2-3 см латеральнее седалищного бугра. Диаметр седалищного нерва около 5-9 мм. При продольном сканировании волокна нерва окружены гиперэхогенной оболочкой, в поперечном срезе нерв имеет овальную форму.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Читайте также:


