Рассекающий остеохондрит тазобедренных суставов
Рассекающий остеохондрит – это асептический некроз, вследствие которого небольшой участок хряща отделяется от подлежащей кости и смещается в полость сустава, образуя свободно лежащее внутрисуставное тело. В основном страдает мыщелок бедренной кости, хотя возможно также поражение лучезапястного, локтевого, тазобедренного и голеностопного сустава. Заболевание проявляется незначительными болями в суставе. Со временем боли усиливаются. После формирования суставной мыши возникают блокады, замыкание и похрустывание в пораженном суставе. На начальных стадиях у детей достаточно эффективно консервативное лечение. После отделения участка хряща необходима операция.
МКБ-10
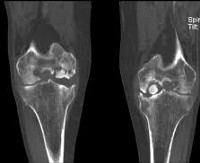

- Причины
- Патогенез
- Классификация
- Симптомы рассекающего остеохондрита
- Диагностика
- Лечение рассекающего остеохондрита
- Консервативное лечение
- Хирургическое лечение
- Цены на лечение
Общие сведения
Болеют преимущественно молодые спортсмены. Заболевание может возникнуть в любом возрасте, однако подавляющее число пациентов – люди, не достигшие 50 лет. Еще один вариант болезни – ювенильный рассекающий остехондрит, который развивается у детей младше 9-10 лет. Многие специалисты полагают, что рассекающий остеохондрит у детей и у взрослых – это два разных заболевания со сходными симптомами, поскольку прогноз в этих случаях сильно отличается. У детей болезнь заканчивается полным выздоровлением. У взрослых дефект хряща не восстанавливается, а посттравматический артроз может развиться даже после квалифицированного, адекватного лечения, включающего в себя операцию по удалению суставной мыши.

Причины
Большинство специалистов полагает, что причиной развития болезни являются незначительные повторные травмы, обусловленные интенсивными физическими нагрузками. Однако в ряде случаев болезнь возникает у людей, которые не имеют отношения к спорту, и при отсутствии других факторов риска. Если заболевание развилось без видимых причин, такую форму рассекающего остеохондрита называют криптогенной.
Патогенез
В норме суставные поверхности костей покрыты плотным, упругим и гладким гиалиновым хрящом. Это позволяет костям беспрепятственно скользить друг относительно друга при движениях. При рассекающем остеохондрите в небольшом сосуде, питающем участок кости, возникает тромбоз. Питание расположенного над этим участком хряща нарушается, формируется зона асептического некроза.
Классификация
В травматологии и ортопедии выделяют четыре стадии заболевания:
Симптомы рассекающего остеохондрита
Диагностика
Диагноз выставляется на основании истории болезни, жалоб пациента, данных физикального обследования и дополнительных исследований. Самым доступным, недорогим и, как следствие, популярным способом инструментальной диагностики является рентгенография. В ряде случаев участок некротизированной кости виден на рентгенограмме. Однако следует учитывать, что область некроза невелика в ряде случаев может не отображаться на снимках. Поэтому отсутствие изменений на рентгенограмме не является основанием для исключения диагноза рассекающий остеохондрит. Альтернативными, более точными способами инструментальной диагностики являются радиозотопное сканирование костей, КТ сустава и магнитно-резонансная томография, позволяющие выявлять расслаивающий остеохондрит на самых ранних стадиях.

Лечение рассекающего остеохондрита
Лечение рассекающего остеохондрита осуществляется врачами-ортопедами и может быть как консервативным, так и оперативным. Выбор тактики лечения осуществляется с учетом формы и стадии рассекающего остеохондрита.
Консервативная терапия более эффективна при ювенильной форме болезни, ее целью является стимуляция восстановительных процессов в пораженной области. Длительность лечения составляет 10-18 месяцев. На это время врачи рекомендуют больному полностью исключить повышенную нагрузку на сустав (в том числе отказаться от занятий спортом).
Первые два месяца пациент ходит, используя костыли. Комплексное консервативное лечение включает в себя сосудистые препараты и лекарственные средства, улучшающее питание и стимулирующее процессы восстановления суставного хряща. После уменьшения болевого синдрома в курс лечения включают лечебную физкультуру.
В ходе терапии для контроля над ходом восстановительных процессов пациента периодически направляют на радиоизотопное сканирование. При необходимости план терапии корректируют с учетом полученных данных. В 50% случаев консервативная терапия при ювенильной форме заболевания оказывается неэффективной. По показаниям больным предлагают хирургическое лечение. При развитии рассекающего остеохондрита у взрослых консервативная терапия не обеспечивает необходимого результата. Практически единственным способом лечения этой формы заболевания остается операция.
Хирургическое вмешательство проводится после отделения участка хряща и формирования свободного внутрисуставного тела. В ходе операции суставная мышь удаляется либо, если дефект суставной поверхности находится в функционально важной зоне, фиксируется специальными металлическими фиксаторами. Основной целью при этом является восстановление конгруэнтности сустава. Кроме того, для восстановления суставной поверхности может использоваться аллотрансплантат (кусочек трупной кости, обработанной с применением специальной технологии).
В настоящее время разрабатываются и постепенно внедряются в клиническую практику новые методики хирургического лечения рассекающего остеохондрита, в том числе – туннелизация кости с последующим введением жидкости, способствующей восстановлению хрящевой и костной ткани, а также имплантация в пораженную зону собственных хрящевых клеток пациента, взятых на другом участке.
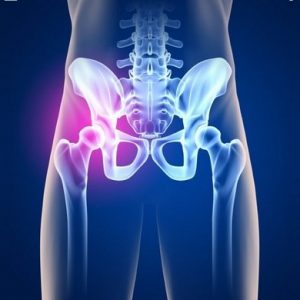
Рассекающим остеохондритом тазобедренного сустава называют некроз его суставного хряща, после которого омертвевший фрагмент откалывается и образует в суставной полости внутрисуставное тело. Очень редко такое омертвение развивается с присоединением инфекции, зачастую же оно асептическое.
В основном размеры отколовшегося хрящевого фрагмента небольшие, но он способен вызвать выраженный болевой синдром и даже заблокировать сустав. Иногда такая блокировка сустава, спровоцированная смещением внутрисуставного тела, появляется на фоне абсолютного благополучия, и такое внезапное обездвиживание вызывает панику у больного.
В молодом возрасте при неизмененном суставе такое внутрисуставное тело не является чем-то опасным, кроме риска блокировки. А вот в более пожилом возрасте оно способно травмировать хрящ, ткани которого претерпели инволютивные (возрастные) изменения, из-за чего может развиться остеоартроз – дегенеративно-дистрофическое нарушение сустава вплоть до полного разрушения суставной поверхности.
Общие данные
Заболеваемость в разных возрастных группах отличается не разительно, но причины заболевания разные у молодых людей и пожилых:
- у молодых пациентов данное заболевание возникает чаще на фоне травмирования;
- в пожилом возрасте в максимальном большинстве случаев суставные инородные тела развиваются на фоне дегенеративно-дистрофического процесса, который неминуемо развивается и прогрессирует в силу возрастных процессов.
В детском возрасте болеют не часто, но отдельным видом данной патологии выделен ювенильный рассекающий остеохондрит тазобедренного сустава. Считается, что у детей и взрослых развиваются два разные заболевания с разным исходом. Так, в детском возрасте описываемое заболевание заканчивается выздоровлением, а в старшем неминуемо ведет к блокировке сустава и формированию осложнений. Это объясняется тем, что после 30 лет восстановительные свойства хрящевой ткани ухудшаются, а после 50-55 – она не восстанавливается (при развитии артроза сустав работает благодаря сохранившимся здоровым участкам суставного хряща).
Тактика лечения у детей и взрослых отличается тем, что у последних суставное тело необходимо удалить как можно быстрее, пока оно не спровоцировало развитие остеоартроза тазобедренного сустава.
Причины рассекающего остеохондрита тазобедренного сустава
Основными причинами развития рассекающего остеохондрита тазобедренного устава являются:
- травмы;
- возрастные нарушения;
- дегенеративно-дистрофические процессы.
Последние, в свою очередь, бывают:
- первичные – развиваются в здоровой ткани;
- вторичные – возникают на фоне уже имеющейся патологии тазобедренного сустава.
В молодом возрасте в 85-90% случаев причиной развития рассекающего остеохондрита тазобедренного сустава является травма сустава. Это может быть травмирование:
- выраженное одномоментное (реже);
- неинтенсивное, но регулярное – нередко на протяжении всей жизни (чаще).
В первом случае рассекающий остеохондрит тазобедренного сустава развивается в основном после таких травм, как перелом:
- головки бедра;
- чрезвертельный.
Регулярные травмы тазобедренного сустава, способствующие развитию данной патологии, могут возникать при таких обстоятельствах, как:
- регулярное силовое выяснение отношений (драки);
- травмирование в силу профессиональной деятельности – в основном производственной, сельскохозяйственной или спортивной.
В последнем случае чаще травмируются:
- спортсмены, занимающиеся видами спорта, для которых характерным являются падения и/или прикладывание физической силы. В основном это боксеры, борцы, футболисты, хоккеисты, регбисты, теннисисты, лыжники и так далее;
- работники с постоянной занятостью в травматичных условиях – чаще всего строители;
- сельскохозяйственные работники – пастухи, конюхи, доярки;
- дрессировщики в цирке.
Это категории людей, которые чаще, чем друге, получают регулярные травмы в области тазобедренного сустава, что рано или поздно приведет к травматическому некрозу суставного хряща с отламыванием его фрагмента и формированием суставного тела.
Нередко рассекающий остеохондрит тазобедренного сустава развивается у людей, которые ранее не травмировались. Тем не менее, эта патология формируется на фоне ряда факторов, которые могли способствовать ее возникновению и прогрессированию. Это:
- врожденные аномалии тазобедренного сустава – в частности, врожденный вывих;
- патология периферической сосудистой системы, реже – магистральных (крупных) сосудов;
- системные нарушения хрящевой ткани;
- системные соединительнотканные патологии;
- заболевания сосудистой системы;
- эндокринные и обменные патологии;
- артрит тазобедренного сустава – его воспалительное поражение.
Развитие патологии
Тазобедренный сустав образуют головка бедренной кости и вертлужная впадина, которая формируется подвздошной, лобковой, седалищной костями. Головка покрыта гиалиновым хрящом, благодаря гладкости которого она свободно скользит по поверхности вертлужной впадины во время движения нижней конечности.
Выделены четыре стадии рассекающего остеохондрита тазобедренного сустава:
Симптомы рассекающего остеохондрита тазобедренного сустава
Типичными клиническими симптомами рассекающего остеохондрита тазобедренного сустава являются:
- боли;
- отечность;
- хруст;
- блокады.
Характеристики болевого синдрома:
- по локализации – по всему бедренному суставу;
- по распространению – иррадиация не наблюдается;
- по характеру – сперва нечеткие, скорее это чувство дискомфорта, далее ноющие, тянущие, выкручивающие. При внезапной блокировке сустава – острые;
- по интенсивности – при формировании суставного тела незначительные, усиливаются при нагрузке и движениях, со временем нарастают;
- по возникновению – появляются по мере развития некроза в гиалиновом хряще головки бедренной кости, далее также связаны с миграцией суставного тела.
В силу выраженности мягкотканных массивов в области тазобедренного сустава отечность не проявляется в той мере, в которой она бы проявлялась при такой же патологии плечевого или коленного сустава.
Хруст появляется в том случае, когда отломок хряща попадает между головкой тазобедренной кости и суставной поверхностью вертлужной впадины, а затем выскакивает оттуда.
Блокировка тазобедренного сустава свидетельствует о том, что омертвевший участок хряща уже не соединяется хрящевыми перемычками с суставной поверхностью головки бедренной кости, а является полностью автономным образованием. Оно может сместиться в любом направлении в полости сочленения и вклиниться между суставными поверхностями, тем самым мешая их движению друг по отношению к другу.
Диагностика
Только по жалобам пациента на боль и заклинивание диагноз рассекающего остеохондрита тазобедренного сустава поставить сложно, ведь они могут проявляться и при других патологиях тазобедренного сустава. Для выявления суставного тела потребуются данные дополнительных методов исследования.
Результаты физикального исследования будут следующими:
- при осмотре – на начальных стадиях без изменений, при дальнейшем развитии заболевания отмечается то, что больной щадит пораженный тазобедренный сустав и делает в нем минимальные движения. Нередко такой пациент заходит в кабинет, почти волоча ногу;
- при пальпации (прощупывании) – при развитии патологии пассивные движения в нижней конечности со стороны поражения выполнить не удается из-за болей в пораженном суставе.
Инструментальные методы исследования, которые применяются в диагностике описываемой патологии, следующие:
![]()
рентгенографическое исследование – его привлекают в первую очередь. Но рентгенография позволяет выявить уже сформировавшееся суставное тело. Если же некротический процесс только начинается, то пораженный участок хрящевой ткани выявить не удается. Поэтому если наблюдается блокировка сустава, но на рентгенограмме нет изменений, свидетельствующих о наличии патологии, это не исключает развития рассекающего остеохондрита тазобедренного сустава. В таких случаях рекомендуется проведение более информативного метода исследования;- компьютерная томография (КТ) – с помощью компьютерных срезов можно выявить некротический очаг, который предшествует формированию суставного тела;
- магнитно-резонансная томография (МРТ) – как и КТ, помогает исследовать глубокие слои тканей на предмет начинающегося некроза;
- сцинтиграфия – пациенту внутривенно вводят фармпрепарат, который содержит радиоизотопы, он с током крови поступает в измененные хрящевые ткани суставных поверхностей, далее их изучают с помощью датчиков. Распределившийся фармпрепарат создает цветную картинку, по которой и констатируют развитие патологического процесса в суставном хряще;
- артроскопия – через небольшой разрез в мягких тканях в полость тазобедренного сустава вводят артроскоп, осматривают суставную полость и суставные поверхности. Артроскопия может быть одновременно диагностической и лечебной процедурой – в неосложненных случаях с помощью артроскопа удается извлечь суставные тела и ликвидировать участки некроза;
- пункция сустава – извлечение его серозного содержимого при подозрении на развитие вторичной инфекции.
Так как важно анализировать изменения в тканях, проводят повторные исследования – до и во время лечения (не единожды). Они помогут скорректировать врачебные назначения.
Лабораторные методы в диагностике рассекающего остеохондрита тазобедренного сустава применяются только как дополнение к инструментальным, так как их информационная ценность меньше. В частности, привлекаются:
- общий анализ крови – с его помощью контролируют возникновение воспалительного процесса, что чаще всего наблюдается при присоединении вторичной инфекции и развитии артрита. Про воспаление будет свидетельствовать повышение количества лейкоцитов и СОЭ;
- микроскопическое исследование – под микроскопом изучают пунктат на наличие патологических примесей (крови, гноя) и идентификации инфекционного возбудителя при его присоединении.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику рассекающего остеохондрита тазобедренного сустава зачастую проводят с такими заболеваниям и патологическими состояниями, как:
![]()
артриты различного происхождения (в первую очередь ревматоидные) – воспалительное поражение суставного хряща;- артроз – нарушения дегенеративно-дистрофического характера со стороны суставного хряща тазобедренного сустава;
- контрактура – ограничение двигательной активности тазобедренного сустава, которое может развиться при ряде патологий;
- анкилоз – полное обездвиживание при массивном поражении тканей тазобедренного сустава.
Осложнения рассекающего остеохондрита тазобедренного сустава
Осложнения, которые нередко сопровождают рассекающий остеохондрит тазобедренного сустава, это:
Лечение рассекающего остеохондрита тазобедренного сустава
Описываемую патологию лечат консервативными и оперативными методами. Выбор тактики лечения зависит от:
- стадии патологии;
- ее разновидности;
- наличия осложнений.
Консервативную тактику выбирают при лечении:
- ювенильной формы данного заболевания;
- легких и начальных (в частности, после травматизации) форм рассекающего остеохондрита тазобедренного сустава, возникшего в средней возрастной группе.
Привлекают те методы консервативного лечения, которые, с одной стороны, воспрепятствуют дальнейшему развитию остеохондрита, с другой – поддержат метаболические процессы в сохранившихся участках суставного хряща. В основе лечения – следующие назначения:
![]()
ограничение движений нижней конечности со стороны поражения, при выраженном патологическом процессе – полный временный отказ от функциональной нагрузки. Для этого следует использовать трость, костыли, а при необходимости – инвалидную коляску;- чтобы избежать движений ногой со стороны поражения ночью, можно использовать фиксирующие повязки либо ортезы;
- ЛФК – подбирается специальный комплекс упражнений, который позволит держать мышцы нижней конечности в тонусе и поддерживать нормальное кровообращение в тканях (упражнения выполняются без задействования пострадавшего тазобедренного сустава);
- обезболивающие препараты;
- сосудистые средства;
- хондропротекторы – препараты, улучшающие кровообращение в тканях суставного хряща и их восстановление;
- физиотерапевтические методы.
Хирургическое лечение проводят в таких случаях, как:
- неэффективность консервативной терапии;
- существенное усиление болевого синдрома, учащение блокировок – они свидетельствуют о прогрессировании патологии;
- появление осложнений.
Помимо артроскопического, применяют классический открытый метод операции. Во время нее проводят ревизию суставной полости, удаляют суставные тела и участки некроза суставных поверхностей. Если при этом в головке бедренной кости возникает большой дефект, то его ликвидируют с помощью пластики. Ее проводят с использованием трансплантантов – биологических (например, тканей трупной кости) и синтетических (искусственных материалов).
На данный момент разрабатываются новые методы операции при рассекающем остеохондрите тазобедренного сустава – в частности, использование собственных хрящевых клеток больного из других суставных поверхностей. Но забор фрагментов хрящевой ткани не должен быть обширным и травматичным.
Профилактика
Основными методами профилактики описываемой патологии являются:
- избегание любых ситуаций, которые могли бы привести к травмированию тазобедренного сустава травмы;
- если таких ситуаций избежать не удается – использование индивидуальных средств защиты;
- профилактика заболеваний и патологических состояний, которые способствуют дегенеративно-дистрофическим процессам в суставном хряще;
- здоровый образ жизни для того, чтобы отстрочить инволютивные процессы в тканях – в частности, тазобедренного сустава. В том числе это и сбалансированное питание, благодаря которому к суставному хрящу поступает достаточное количество питательных веществ (белков, жиров, углеводов, микроэлементов), а посему риск развития дегенеративно-дистрофических процессов в них снижается;
- регулярное прохождение профилактических осмотров у травматологов и ортопедов даже при отсутствии жалоб и видимых признаков нарушений.
Прогноз
Прогноз при рассекающем остеохондрите тазобедренного сустава разный. Небольшие суставные тела извлекаются, медикаментозная терапия предотвращает дальнейшее омертвение тканей.
Прогноз ухудшается в следующих случаях:
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,166 просмотров всего, 1 просмотров сегодня
В нашей клинике Вы получите эффективное лечение и реабилитацию при болезни Кенига - рассекающем остеохондрите коленного сустава.
Для получения более подробной информации и записи на консультацию, позвоните нам по телефону: +7(812) 295-50-65.
Рассекающий остеохондрит коленного сустава, именуемый болезнью Кенига – это патология, локализующаяся на суставной поверхности бедренной кости, при котором в результате асептического некроза постепенно отслаивается участок хряща вместе с костной пластиной, в дальнейшем может перемещаться в суставе с нарушением его функции. Термин рассекающий остеохондрит ввел Франц Кениг в 1887 году, который предположил, что причиной заболевания служит воспалительный процесс суставных структур.




На данный момент нет единого мнения об этиологии данного заболевания. В основе может лежать генетическая предрасположенность, травмы, нарушения кровоснабжения сустава, эндокринные заболевания. Болеют чаще всего молодые люди мужского пола. Поражение приходится, как правило, на область медиального (внутреннего) мыщелка бедренной кости. Прогрессирует болезнь довольно быстро, поэтому своевременное обращение к специалисту и качественная диагностика могут сыграть решающую роль в будущем прогнозе. Выделяют следующие этапы развития заболевания.
Выделяют несколько стадий заболевания:
Симптомы рассекающего остеохондрита
Болевой синдром, как правило, локализуется в медиальной области коленного сустава, при начальных стадиях возникает периодически, после физических нагрузок. Впоследствии носит постоянный характер. При возникновении синовита, появлении воспалительного выпота, боли носят разлитой характер. Отделение фрагмента хряща вызывает нарушение функции сустава, его блокировку. Чем раньше человек обращается за помощью при возникновении симптомов, тем благоприятнее исход заболевания.
Диагностика
Осмотр специалиста, тщательный сбор анамнеза, проведение тестов позволяют заподозрить данную проблему. Для определения локализации пораженного участка, степени и глубины поражения используют инструментальные методы диагностики. Применяется:
- Рентген-диагностика, в том числе КТ (компьютерная томография).
- Лечебно-диагностическая артроскопия.
Лечение болезни Кенига
При возрасте пациента до 20 лет еще не закрыты зоны роста бедренной кости, поэтому возможно восстановление участка поражения и без хирургического вмешательства. При выявлении заболевания в раннем периоде рекомендуют противовоспалительную терапию, ограничение нагрузок, методы физиотерапии. В более старшем возрасте, а также при более поздних стадиях заболевания применяют хирургический метод лечения. Артроскопический метод лечения позволяет выполнить все необходимые манипуляции, и при этом минимально затрагивает окружающие сустав ткани. При ранних этапах заболевания лечение направлено на то, что некротизировавшийся участок удаляют и замещают его вновь образованной тканью, для этого применяют туннелизацию или микрофрактуринг (перфорирование хряща и кости до зон, обеспечивающих регенерацию в области повреждения). Дополнительно применяют его рефиксацию. При четвертой стадии заболевания свободное внутрисуставное тело удаляют, затем выполняют удаление некротизировавшихся зон, выравнивание краев хряща и микрофрактуринг. При боле глубоких и обширных поражениях применяют мозаичную костно-хрящевую аутопластику с использованием цилиндрических участков собственных, менее нагружаемых зон хряща у оперируемого человека.
Реабилитация
В послеоперационном периоде рекомендовано ранняя двигательная активность. Выздоравливающему назначают комплекс физических упражнений (ЛФК), физиотерапевтические процедуры (УВЧ, электромиостимуляцию, магнитотерапию), массаж. Прогноз, как правило, благоприятный, при соблюдении рекомендаций специалистов пациенты в скором времени возвращаются к прежнему активному образу жизни.
- Причины
- Стадии
- Симптомы
- Диагностика
- Как избавиться

Рассекающий остеохондрит – асептический некроз костной ткани, расположенной недалеко от хряща, при котором хрящевая ткань, а точнее небольшой её кусочек, перемещается в полость сустава. Этот кусочек может быть либо стабильным, то неподвижным, либо нестабильным, и тогда его называют свободным телом или суставной мышью.
Чаще всего патология диагностируется в медиальном мыщелке бедренной кости, хотя может появиться в любом суставе. В первом случае заболевание будет носить название болезнью Кенига, а если пострадает колено, тогда болезнью Левена.
Наш эксперт:

Профессор. Доктор медицины. Президент общество AGA (самое большое в Европе артроскопическое общество хирургов).
Спортивный ортопед, хирург Официальный уполномоченный FIFA. Руководитель клиники FIFA. Специалист по трансплантации хряща коленного сустава. Инструктор европейской Ассоциации артроскопии и суставной хирургии (AGA). Проводит 400-500 малоинвазивных вмешательств в год.
Чаще всего рассекающий остеохондрит поражает коленные суставы, и это составляет до 75% всех случаев его диагностики. Чем меньше возраст пациента, тем выше вероятность благоприятного исхода данного заболевания при быстрой и правильной диагностике, а также своевременном и тактически верном лечении.
Причины возникновения рассекающего остеохондрита полностью не изучены: в конечном итоге они сводятся к череде постоянных сильных осевых нагрузок на коленный сустав, что приводит сначала к локальному отеку костной ткани, затем к ухудшению кровоснабжения отдельного участка кости, а в дальнейшем к формированию свободного костно-хрящевого тела при отсутствии правильного и своевременного лечения. Преимущественно, рассекающий остеохондрит диагностируют у молодых, физически развитых людей, активно занимающихся спортом, связанным с ударными нагрузками на коленный сустав, например, легкая атлетика, футбол, баскетбол, единоборства.
Рассекающий остеохондрит коленного сустава
Лечение остеохондрита колена
Опытный доктор в зависимости от возраста пациента, стадии заболевания и требований пациента к своему опорно-двигательному аппарату предложит правильную тактику лечения. Так для юных пациентов на ранних стадиях хорошо работает консервативное лечение, которое заключается в строгом ограничении нагрузок, курсе восстановительного лечения, приеме специальных препаратов для улучшения микроциркуляции крови и курсе внутрисуставных инъекций. Для пациентов старше и с более длительным течением рассекающего остеохондрита (когда сформирован локальный участок некроза костной ткани) проводится хирургическое лечение. Выполняется артроскопическая ревизия коленного сустава, и, если хирург сочтет костно-хрящевой фрагмент жизнеспособным, выполняется его фиксация металлическими или рассасывающимися винтами. Если костно-хрящевой фрагмент нежизнеспособен, и особенно, если он отделился от бедренной кости, его удаляют. В зависимости от размеров образовавшегося дефекта его ложе либо рассверливается тонкими металлическими спицами, чтобы сформировать аналог скользящей поверхности, либо выполняется трансплантация костно-хрящевых столбиков из ненагружаемой зоны сустава.
Эти хирургические вмешательства позволяют вернуться к спортивным нагрузкам и активному образу жизни, значительно отдаляя необходимость эндопротезирования коленного сустава. Ключевым моментом качественного лечения рассекающего остеохондрита коленного сустава является правильная и своевременная диагностика, поэтому необходимо доверится доктору, не только обладающему большим опытом и знаниями, но и имеющему возможность выполнить необходимые современные исследования.
При правильном лечении рассекающий остеохондрит не является заболеванием, ограничивающим уровень ежедневной активности для пациентов всех возрастов.
Причины
Точно сказать, почему возникает данная патология, нельзя. Несмотря на постоянное изучение заболевания, у врачей нет единого мнения по этому поводу. Но считается, что основная причина – постоянные травмы одного и того же сустава, которые возникают на фоне длительных и серьёзных тренировок. Поэтому в основном диагностируется рассекающий остеохондрит коленного сустава у спортсменов, а также у тех, кто профессионально занимается спортом.
У детей младше 10 лет будет уже ювенильная форма неизвестной причины. У пожилых после 50 лет – криптогенная, которая также возникает без видимых причин.
Однако есть ряд факторов, которые способствуют развитию патологии этого типа. это:
- Наследственная предрасположенность.
- Нарушение процессов окостенения.
- Эмболия сосуда острого типа, который снабжает кость.
А это значит, что каждый, кто находится в группе риска, должен обязательно раз в год проходить профилактическое обследование и при малейших признаках нездоровья посещать врача.
Стадии
Рассекающий остеохондрит надколенника или коленного сустава, а также любого другого, протекает в несколько стадий.
В самом начале происходит едва заметное размягчение хряща. Появляются едва заметные боли неясного расположения. На рентгенографии – небольшое некротизированное тело. К сожалению, на данной стадии заболевание выявляется довольно редко.
На второй стадии граница повреждения на рентгенографии определяется чётко, но кусочек остаётся неподвижным. Появляются первые симптомы синовита, сустав увеличивается в размере, боль значительно усиливается.
Третья стадия рассекающего остеохондрита вертлужной впадины, либо другого сустава, начинается с перемещения хрящевой части буквально на несколько миллиметров относительно кости. На рентгенограмме – омертвевший участок, который начинает отделяться от кости. К симптомам, описанным выше, присоединяется хруст и заметное нарушение функции.
На четвёртой стадии фрагмент хряща полностью отделяется и начинает перемещаться свободно в полости сустава. Это очень хорошо видно при рентгенографии. Внешний вид и форма кусочка будут зависеть от того, как долго он пребывал в колене или бедре.
Симптомы
Рассекающий остеохондрит таранной кости голеностопного сустава начинается с незначительной боли. При движении или нагрузке она заметно усиливается. При пальпации отмечается болезненность, но не резкая, присутствует и отёчность. При длительном течении начинают проявляться признаки атрофии мышц, что связано со снижением нагрузки на конечность.
После образования мыши в суставе появляется хруст и его время от времени начинает заклинивать. Теряется возможность максимально разогнуть или согнуть ноку или руку. Время от времени начинает обостряться синовит, который теперь переходит в хроническую форму. В этом случае приходится прибегать к лечению антибиотиками.
Диагностика
Рассекающий остеохондрит плечевого сустава, как и другие варианты, без проблем диагностируется с помощью рентгенографии. При необходимости проводится сцинтиграфия, которая позволяет просканировать кость и узнать, в каком состоянии она находится.
Для диагностики самого сустава используется артроскопия. Также суставную мышь можно увидеть при помощи УЗИ, МРТ или КТ – исследований.
Как избавиться

Рассекающий остеохондрит латерального мыщелка бедренной кости лечится на первых двух стадиях консервативно. Но когда мышь уже образовалась, то здесь поможет только операция по её удалению.
Пациенту рекомендуется исключить какую-либо нагрузку на руку или ногу, провести иммобилизацию поражённой конечности, а также начать принимать лекарства, которые будут стимулировать восстановление хрящевой ткани. Для уменьшения боли используются препараты НПВС, а при необходимости обязательно делаются упражнения ЛФК.
Операция выполняется только у взрослых пациентов. Причём такое лечение рассекающего остеохондрита коленного сустава проводится при неэффективной консервативной терапии. Также к показаниям для оперативного вмешательства следует считать наличие дегенеративных процессов, которые можно выявить при помощи МРТ – исследования.
Метод будет зависеть как от стадии болезни, так и от размера мыши. После этого проводится восстановление хрящевой ткани — хондропластика.
Прогноз можно считать благоприятным. При правильной терапии рецидивов не возникает.
- Что такое рассекающий остеохондрит?
- Как понять, что суставная боль является проявлением рассекающего остеохондрита?
- Кто входит в группу риска?
- Какие анализы мне нужно сдать?
- Как лечится рассекающий остеохондрит?
- Нужно ли мне прекратить занятия спортом?
- Можно ли полностью вылечить рассекающий остеохондрит?
- Вопросы, которые следует задать врачу
Рассекающий остеохондрит – это нарушение работы сустава, при котором небольшой фрагмент хряща и примыкающий к нему тонкий слой костной ткани отсоединяются от кости из-за недостатка кровоснабжения.
Что такое рассекающий остеохондрит?
Чаще всего рассекающий остеохондрит возникает в коленях, но также может поразить любой другой сустав, включая локти, голеностопы, плечи и тазобедренное сочленение.
Как понять, что суставная боль является проявлением рассекающего остеохондрита?
К основным симптомам рассекающего остеохондрита относятся:
- Отек пораженного сустава
- Ограничение траектории движения сустава, в частности, невозможность полностью распрямить ногу или руку
- Боль, особенно после физической активности
- Тугоподвижность после отдыха
- Ощущение заклинивания в суставе
- Щелкающий звук при движении сустава.
Все вышеперечисленное свидетельствует о возможном рассекающем остеохондрите. Врач проведет осмотр, определит степень стабильности сустава и проверит наличие в нем лишней жидкости. После этого он исключит все остальные возможные причины суставной боли, включая переломы, растяжения и вывихи.
Кто входит в группу риска?
Рассекающий остеохондрит может возникнуть у любого человека, но чаще всего он диагностируется у очень активных мальчиков и молодых людей в возрасте от 10 до 20 лет. В последнее время, однако, это нарушение все чаще выявляется у девушек, поскольку они стали гораздо активнее заниматься спортом. Среди спортсменов пальму первенства по зафиксированным случаям рассекающего остеохондрита удерживают гимнасты и бейсболисты. У взрослых людей остеохондрит поражает сформировавшуюся кость, в то время как ювенильная форма развивается на растущей кости.
Какие анализы мне нужно сдать?
При подозрении на рассекающий остеохондрит врач назначит подробный рентген сустава. Если на одном суставе зафиксированы признаки нарушения, рентген второго сустава необходим для сравнения с первым. После этого могут понадобиться МРИ (магнитно-резонансное исследование) или КТ (компьютерная томография), позволяющие определить, остался ли отделившийся фрагмент на месте или попал в суставную щель.
Как лечится рассекающий остеохондрит?
Если фрагмент кости с хрящом попали в суставную щель, для его извлечения может потребоваться операция. Если же фрагмент стабилен (удерживается на месте), операция может и не понадобиться. Вместо нее существуют другие виды лечения, включающие обеспечение покоя поврежденного сустава, его фиксация во время занятий спортом, а также прием ибупрофена для снятия боли и воспаления.
Если назначен безоперационный метод лечения, вам следует избегать любых нагрузок, которые причиняют дискомфорт. В частности, вам следует отказаться от состязательных видов спорта на срок от 6 до 8 недель. Врач может порекомендовать в качестве физиотерапии упражнения на растяжку или плавание.
В целом у молодых людей наивысшие шансы вернуться к привычному уровню физической активности, хотя могут возникнуть проблемы с определенными видами спорта, предполагающими частое и многократное повторение одного и того же движения. Чем старше человек, тем выше вероятность того, что ему потребуется операция, и тем ниже шансы на полноценное восстановление. Кроме того, в пораженном суставе впоследствии может развиться артрит.
Читайте также: