Переразгибание в тазобедренном суставе составляет
Одним из механизмов тела, обеспечивающих двигательную активность человека, являются суставы. Они расположены в местах, где осуществляются выраженные движения: вращение, сгибание и разгибание, повороты, наклоны. Парные тазобедренные суставы — крупнейшее подвижное сочленение костей скелета. В комплексе со связками и мышцами они обеспечивают прямохождение, бег и другую двигательную активность.
Функциональное назначение и двигательная задача ТБС
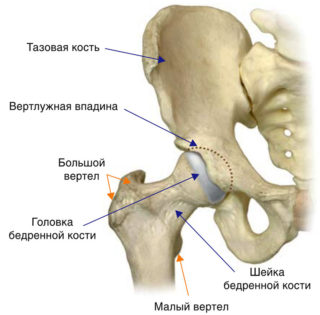
Суставы можно сравнить с шарнирами, они обеспечивают свободное скольжение костей в момент движения. Многоосный чашеобразный тазобедренный сустав предназначен для конструктивного соединения костей таза и нижних конечностей. Орган создан вертлужной впадиной и головкой бедренной кости. Сферическая часть чашеобразной выемки покрыта гиалиновым хрящом, смягчающим движение, остальная поверхность занята жировой тканью. Глубину вертлужной впадины увеличивает ободок (вертлужная губа), проходящий по всему краю. Суставную поверхность бедренной головки образует гладкий и эластичный хрящ. Ее полностью охватывает вертлужная впадина.
Суставная капсула крепится по периметру вертлужной впадины. Из внутренней мембраны капсулы в полость сустава выделяется синовиальная жидкость. Эта смазка предотвращает трение суставных поверхностей, обеспечивает питание костей. Плотная и герметичная суставная сумка (капсула) защищает орган от внешних повреждений. В ее полость попадает большая часть шейки бедра.
ТБС — наиболее нагружаемый сустав в теле человека. От него требуется высокая устойчивость и в тоже время подвижность. Основные функции сочленения: опора, сгибание и разгибание конечностей, вращение.
Прочное соединение костей обеспечивают связки, они же ограничивают подвижность тазобедренных суставов. Кровоснабжение сочленения происходит несколькими крупными артериями. Функциональность конечности напрямую зависти от объема поступающей крови.
Виды связок
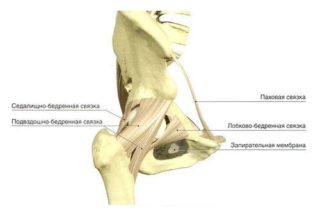
Связки — плотные тяжи из соединительной ткани. Плохо растягиваются, но обладают гибкостью и прочностью. Существует три вида наружных связок и два внутренних.
Подвздошно-бедренная связка расположена на передней части ТБС. Ее функция — тормозить разгибание и предотвращать падение тела назад. Удерживать человека в вертикальном положении позволяет ее значительная толщина — до 10 мм. Наиболее прочная связка туловища выдерживает нагрузку в 300 кг.
Лобково-бедренный пучок волокон расположен в нижней части ТБС. Тянется от лобковой кости к малому вертелу. Соединен с тканями капсулы, регулирует отведение бедра.
Седалищно-бедренная связка находится в задней части сочленения: начинается у седалищной кости, заканчивается у большого вертела. Частично врастает в суставную сумку. Ограничивает движение внутрь.
Круговая зона — часть волокон, обвивающая кольцом шейку бедра. Она располагается во внутреннем слое суставной сумки и обеспечивает круговые движения в тазобедренном суставе.
Основой связки головки бедренной кости являются коллагеновые волокна. Снаружи она покрыта синовиальной оболочкой. Связка небольшого размера располагается в вертлужном канале. Защищает сосуды, обеспечивающие питание головки бедренной кости, препятствует приведению бедра больше нормы.
Значительная глубина охвата головки бедра и множество прочных связок, ограничивающих подвижность ТБС, предохраняют его от вывихов.
Мышцы, отвечающие за движение
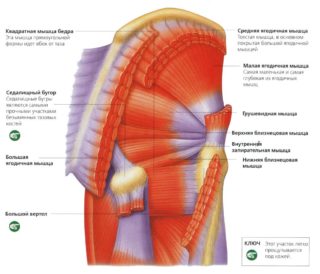
В торможении движения сочленений участвуют не только связки, но мышцы. Их сокращение и расслабление способствует определенному виду активности. Отдельные функциональные группы определяют возможности движения во фронтальной, саггитальной и вертикальной оси.
Мышцы в передней части бедра (подвздошно-поясничная, прямая, портняжная) способствуют сгибанию.
Задняя группа (большая ягодичная, двуглавая) отвечают за разгибание. Медиальные мышцы незаменимы при отведении и приведении бедра.
Движения в тазобедренном суставе
Благодаря значительной глубине вертлужной впадины вставляемая в нее головка кости бедра имеет сферическую форму. Шаровидно-чашеобразная конструкция сустава в теории обеспечивает движение вокруг множества осей, но на практике используются только три:
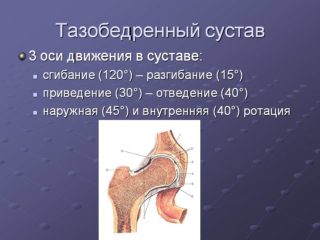
- Фронтальная — проходит на уровне обеих головок бедер, обеспечивает сгибание-разгибание. Вокруг нее допускается наибольшая амплитуда движений в тазобедренном суставе в градусах. При сгибании бедро движется вперед, прижимаясь к мышцам живота. Максимальный угол сгибания наблюдается при согнутом колене (118-122°). Свободу перемещения выпрямленной конечности ограничивают задние мышцы бедра, поэтому угол составляет 85-87°. Предел разгибания определяет подвздошно-бедренная связка. Размах ограничивается 7-13°. Дальнейшее движение выполняется за счет сгибания поясничного отдела.
![]()
- Саггитальная — отведение означает удаление от серединной плоскости, приведение — приближение к ней. Отведение прямой конечности возможно на 45°, ему препятствует большой вертел, стыкующийся с подвздошной костью. В согнутом положении большой вертел отводится назад, амплитуда увеличивается до 90-100°. Также отведение ограничивает лобково-бедренная связка. Приведение прямых ног ограничивается друг другом. В согнутом положении получается размах 20-30°.
- Вертикальная — вокруг нее совершается вращение кнаружи и внутрь. Объем движения в тазобедренном суставе контролируется связками. При сгибании бедра они ослабляются, облегчая вращение. Вокруг вертикальной оси поворот осуществляется на 40-50°. Наружная и внутренняя ротация определяется вращательным движением с разворотом стопы наружу в первом случае и поворотом кнутри во втором. Оценивая ротацию тазобедренного сустава, человека укладывают на живот или усаживают на край кушетки, колени под углом 90°. Отведение голени кнаружи вызывает внутреннюю ротацию на 30°, перемещение кнутри — наружную на 60°.
Допустимый объем движений в ТБС зависит от нескольких факторов, в том числе соотношением шейки бедра с телом. У новорожденных он равен 150°, у мужчин уменьшается до 125°, а женщин до 112-118°.
При круговом движении конечности происходит перемещение во всех трех осях одновременно. Нога описывает фигуру в виде конуса с вершиной в центре ТБС.
Нормы объема движения в тазобедренном суставе
Для каждого отдела тела установлены нормы объема движений. При согнутом колене амплитуда вращения в тазобедренном суставе больше, чем при разогнутой конечности. Измерения проводятся в нейтральной позиции, когда мышцы расслаблены. В таблицу объемов движения, составленную по 180° шкале, включены следующие нормы:
- Сгибание при согнутом колене 120°, при разогнутом 90°. При обследовании пациент лежит на спине, согнуть и разогнуть ногу ему помогает медицинский работник.
- Отведение 45°, приведение 30° — измеряется угол, образуемый вертикальной осью тела и осью бедра.
- Нормальная внутренняя ротация 35°, наружная 45°.
Все амплитуды движения корректны для положения лежа на спине, стоя все показатели уменьшаются.
Из-за постоянных высоких нагрузок тазобедренный сустав чаще остальных сочленений подвергается патологическим изменениям. Жалобы на боль и проблемы в ТБС занимают первое место среди заболеваний опорно-двигательной системы.
Синдром гипермобильности суставов (ГМС) — нередкая причина обращения за медицинской помощью пациентов в любом возрасте. Клинические проявления СГМС многообразны и могут имитировать другие, более известные заболевания суставов. В связи с недостаточным
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Carter и Wilkinson (1964). Движения представлены на рис. 1.
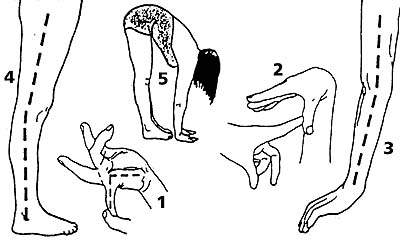 |
| Рисунок 1. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах. |
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность сустава (суставов). Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний (акромегалия, гиперпаратиреоидизм, беременность). Генерализованная ГМС является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной ГМС, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур. Почти всегда удается установить семейный характер наблюдаемой ГМС и сопутствующей патологии, что свидетельствует о генетической природе наблюдаемого явления.
Последние, так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены в таблице. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Клиника СГМС многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления СГМС.
Суставные проявления
Внесуставные проявления. Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
Учитывая широкое распространение конституциональной ГМС в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие ГМС отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома ГМС становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.). Очень важна своевременная коррекция выявляемого плоскостопия. При этом от врача требуются элементарные подологические знания — форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме ГМС в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов.
В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол). Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
ГМС — распространенный ревматический синдром, не являющийся прогностически опасным, но вызывающий серьезные диагностические проблемы на практике. Пациент с предполагаемым синдромом ГМС требует от врача внимания к малозаметным деталям при сборе анамнеза и осмотре; необходимы знания и опыт в умении определить, насколько характер жалоб соответствует выявляемой необычной подвижности суставов. Лечение синдрома ГМС также имеет свою специфику и отличается от традиционной терапии других пациентов с заболеваниями суставов
Позволяет оценить контрактуру подколенных мышц.
Методика. Пациент сидит, прижимая одну ногу (согнутую в коленном и тазобедренном суставах) плотно к туловищу одноименной рукой. Вторая нога остается разогнутой. Пациенту предлагают коснуться кончиков пальцев разогнутой ноги пальцами свободной руки. Затем этот тест повторяется на противоположной стороне.
Методика. Пациент лежит на спине со свешенными со стола нижними конечностями. Пациента просят охватить одно колено руками и пытаться притянуть его к груди. Врач отмечает угол сгибания, которого достигает конечность. Этот тест повторяется и на противоположной стороне.
Оценка. При контрактуре прямой мышцы бедра прижатие коленного сустава к груди может вызвать сгибание в другой нижней конечности, лежащей на столе; начало этого сгибания зависит от степени выраженности контрактуры. Тест может быть также положителен при наличии сгибательной контрактуры в тазобедренном суставе вследствие его заболевания, раздражения (абсцесс) поясничной мышцы, патологии поясничного отдела позвоночника и изменения угла инклинации таза.
Примечание. Контрактура четырехглавой мышцы увеличивает ретропателлярное давление и поэтому может быть причиной ретропателлярных симптомов.
Оценивает сгибательную контрактуру в тазобедренном суставе.
Методика. Пациент лежит на животе, оба бедра свешиваются над краем стола. Конечность, которая не исследуется, поддерживается между ногами врача, лежит на стуле или просто свободно свисает вниз. Одной рукой врач фиксирует таз пациента. Другой рукой врач начинает медленно разгибает тестируемую конечность. Положение на животе полностью устраняет поясничный лордоз.
Оценка. Точка, в которой начинается движение таза или появляется поясничный лордоз, соответствует конечной точке разгибания бедра. Угол между осью бедра и горизонталью (стол) приблизительно отражает сгибательную контактуру в тазобедренном суставе. Этот тест позволяет хорошо оценить сгибательную контрактуру, особенно двустороннюю (как при мышечном спазме).
Оценивает разгибание в тазобедренном суставе.
Методика. Пациент лежит на спине. Непораженная нога сгибается в тазобедренном суставе до полного исчезновения поясничного лордоза. Чтобы удостовериться в этом, врач кладет кисть своей руки между позвоночником и столом. В этой позиции врач фиксирует таз пациента в его нормальном положении. Таз должен находиться в переднем наклоне под углом около 12 градусов. Это обеспечивает поясничный лордоз. Сгибательная контрактура в тазобедренном суставе может быть компенсирована увеличением поясничного лордоза. В этом случае лишь создается впечатление, что пациент занимает нормальное положение (касаясь стола).
Оценка. Разгибание возможно только до нейтрального положения (0); бедро плоско лежит на поверхности стола. Последующее сгибание может наклонить таз в более вертикальное положение. Пока исследуемая нога находится в контакте со столом, угол тазового наклона соответствует максимальному переразгибанию бедра.
При сгибательной контрактуре исследуемое бедро не лежит разогнутым на столе. Вместо этого оно начинает сгибаться по мере увеличения сгибания другого бедра или наклона таза, достигая окончательного положения сгибания после завершения движения в другой ноге. Сгибательная контрактура может определяться количественно, путем измерения угла, который пораженная конечность образует с поверхностью стола.
Контрактура бедра встречается при деформирующем остеоартрозе, воспалениях и деформациях тазобедренного сустава. Ее появление также может быть связано с патологией позвоночника.
Оценивает контрактуру мышцы, натягивающей широкую фасцию бедра.
Методика. Пациент лежит на спине. Врач пассивно сгибает коленный сустав пациента до 90 градусов и тазобедренный приблизительно до 50 градусов. Пальцами левой руки врач слегка надавливает на латеральный мыщелок бедра. Поддерживая сгибание в тазобедренном суставе и давление на латеральный мыщелок бедра, врач пассивно разгибает коленный сустав. Когда угол сгибания достигнет 40•, пациенту предлагают самостоятельно полностью разогнуть ногу в коленном суставе.
Оценка. Мышца, натягивающая широкую фасцию бедра, начинается от переднелатерального края подвздошной кости (передняя верхняя ость подвздошного гребня). Это передняя часть средней ягодичной мышцы. Ее сухожилие соединено с передним краем илиотибиального тракта, который укрепляет широкую фасцию бедра. Мышца, натягивающая широкую фасцию бедра, сливается с илиотибиальным трактом, который, в свою очередь, прикрепляется к бугорку Gerdy на проксимальной части большеберцовой кости. Разгибание колена из угла сгибания зо• вызывает максимальную нагрузку на илиотибиальный тракт.
Боль в проксимальном и дистальном отделах илиотибиального тракта подтверждает контрактуру мышцы или самого илиотибиального тракга.
Боль по задней поверхности бедра, которая появляется при увеличении разгибания, вероятнее всего, указывает на контрактуру подколенных мышц и ее не следует ошибочно считать признаком контрактуры широкой фасции бедра.
Указывает на патологию тазобедренного сустава.
Методика. Пациент лежит на спине. Врач охватывает стопу и коленный сустав пациента и сгибает ногу в коленном суставе.
При наличии заболевания тазобедренного сустава при сгибании вызывается излишняя наружная ротация бедра. Движение может быть безболезненным или вызывать боль.
Оценка. У подростков положительный признак Drehmann встречается, прежде всего, при эпифизиолизе головки бедренной кости. Это приводит к увеличению наружной ротации, чтобы компенсировать сгибание бедра.
Однако инфекционное поражение тазобедренного сустава, начинающийся деформирующий остеоартроз или опухолевое поражение также могут вызывать положительный результат теста.
Указывает на патологию тазобедренного сустава.
Методика. Пациент лежит на спине с разогнутыми конечностями. Врач слегка приподнимает одну ногу пациента одной рукой и кулаком другой руки поколачивает по пятке пациента в аксиальном направлении.
Оценка. Усилие от удара передается к тазобедренному суставу. Боль в паху или бедре вблизи тазобедренного сустава подтверждает патологию тазобедренного сустава (такую, как деформирующий артроз или воспаление). При наличии тотального эндопротеза это подтверждает его расшатывание (боль в паху характерна для расшатывания ацетабулярноro компонента, тогда как боль в латеральной части бедра указывает на расшатывание ножки протеза).
Симптомы в поясничном отделе позвоночника встречаются при наличии патологии межпозвоночного диска и ревматоидном поражении позвоночника
Оценивает разницу в длине ног.
Методика. Пациент лежит на спине, его ноги согнуты до 90 градусов• в коленных суставах, подошвы стоп полностью стоят на столе. Врач оценивает положение обоих коленных суставов со стороны и с торца стола.
Оценка. В норме оба коленных сустава находятся на одном уровне. Если одно колено располагается выше другого, значит, либо на этой стороне голень длиннее, либо противоположная голень короче. Если одно колено выступает кпереди относительно другого, значит, либо на этой стороне бедро длиннее, либо противоположное бедро короче. Тест для оценки длины бедра является дополнительным тестом для определения вывиха бедра. Однако в таких случаях это только кажущееся раз личие в ДJlине; оба бедра одинаковы по длине, но одно кажется более коротким вследствие вывиха бедра.
Заметьте, что тест Ga1eazzi будет ложноотрицательным при наличии двустороннего вывиха бедер
Указывает на дисплазию тазобедренного сустава
Методика. Пациент лежит на здоровой стороне. В этом положении он выполняет движения ногами, имитируя езду на велосипеде. Бедро слегка отведено.
Оценка. Если пациент ощущает боль в области вертела и ягодичных мышц, эта боль вызвана напряжением отводящих мышц, что свидетельствует о дисплазии тазобедренного сустава. Тест следует выполнять только при наличии в анамнезе боли в отводящих мышцах при напряжении.
Позволяет определить повреждение заднего отдела губы тазобедренного сустава.
Методика. Пациент лежит на спине. Вначале врач выполняет в тазобедренном суставе пациента форсированное сгибание, отведение и наружную ротацию. Затем выполняются разгибание, при ведение и внутренняя ротация.
Симптомы дисплазии тазобедренного сустава.
Большинство пациентов с клиническими проявлениями, в основе которых лежит дисплазия тазобедренного сустава, жалуются на чувство боли в области большого вертела или в паху при ходьбе с нагрузкой. Однако есть пациенты, которые не могут точно указать локализацию боли и жалуются на боль в нижней части спины, ягодице и бедре.
Следующие тесты полезны в случаях, когда имеются клинические и рентгенологические доказательства болезненной дисплазии тазобедренного сустава.
Тест 1
Пациент стоит на больной ноге, врач фиксирует плечевые суставы пациента и поворачивает тело пациента таким образом, что пораженная нога приходит в положение максимальной наружной ротации. Наклон кзади способствует также переразгибанию бедра.
Если имеется дисплазия тазобедренного сустава, это положение вызывает боль в паховой области. Когда затем врач наклоняет пациента вперед, болевые ощущения исчезают.
Тест 2
Пациент лежит на животе (под коленные суставы можно также поместить валики). Нажимая на ягодицу пациента, врач пассивно сгибает его ногу в коленном суставе до 900 и с нарастающим упругим усилием ротирует бедро кнаружи.
При наличии дисплазии у пациента возникает боль в паховой области. Тест легко выполняется и дает полезную диагностическую информацию, когда сравниваются обе конечности.
Тест 3
Пациент лежит на спине. Вначале врач пальпирует тазобедренный сустав под передней нижней подвздошной остью. Затем врач оказывает нарастающее давление на головку бедра гипотенаром своей разогнутой руки.
При наличии дисплазии тазобедренного сустава пациент испытывает боль. Этот тест дает полезную диагностическую информацию, особенно когда сравниваются две нижние конечности. При выполнении этого теста врач часто может ощущать вправление смещенной вперед головки бедра в вертлужную впадину.
Методика. Ребенок лежит на спине, одна нога разогнута, а вторая согнута в коленном суставе. Латеральная лодыжка согнутой ноги лежит поперек другого бедра выше надколенника. Тест может быть выполнен и таким образом, что стопа согнутой ноги находится в контакте с медиальным отделом коленного сустава на противоположной стороне. Затем выполняют давление на согнутую ногу или позволяют ей самостоятельно достичь максимального отведения.
Оценка. В норме колено отведенной конечности всегда почти достигает поверхности стола. Врач сравнивает расстояние между коленом и столом на обеих сторонах. На стороне положительного симптома Patrick движение ограничено, приводяшие мышцы натянуты, и пациент испытывает боль, когда нога отводится дальше из начальной позиции с ограниченным отведением. Боль в паху может быть признаком болезни Legg -Calve- Perthes.
Болезнь Legg-Calve- Perthes относится к группе асептических бессосудистых некрозов. Болезнь поражает эпифизы, метафизы и апофизы длинных костей, костей предплюсны и запястья, в которых происходит оссификация хряща. Болезнь Legg-Calve-Perthes -наиболее частая форма асептического некроза кости. Встречается в основном в возрасте от 3 до 12 лет, пик заболеваемости в возрасте от 4 до 8 лет. В ранних стадиях заболевания дети быстро устают и слегка хромают. Они жалуются на незначительные боли в тазобедренном суставе, иногда их беспокоят боли в коленном суставе
Движения в суставах является основным функциональным показателем деятельности органов опоры и движения.
Для изучения функции пораженной конечности проводится поэтапное исследования:
• подвижность в суставах;
• наличие или отсутствие недостатков установки конечности;
• функция сустава и конечности в целом.
Всегда проверяют объем активных движений в суставах, а при их ограничении - и пассивных. Объем движений определяют с помощью угломера, ось которого устанавливают в соответствии с оси сустава, а бранши угломера - по оси сегментов "образующих сустав. Измерение движений в суставах конечностей и позвоночника выполняют по международным методом SFTR (нейтральный - 0 °, S - движения в сагиттальной плоскости, F - в передней, Т - движения в трансверзальном плоскости, R -ротацийни движения).
Эти измерения записывают в градусах, например, в норме амплитуда движений для голеностопного сустава составляет S: 25 ° -0 ° -45 °. Отсчет делают от начального положения конечности. Для различных сегментов конечностей оно разное: для плечевого сустава исходным является положение, когда рука свободно свисает вдоль туловища; для локтевого, лучезапястного, тазобедренного, коленного суставов и пальцев изначальным принимают положение разгибания - 180 °. Для голеностопного сустава исходным является положение, когда стопа находится под углом 90 ° относительно голени.
Для определения функционального состояния опорно-двигательного аппарата в суставах измеряют объем движений активных (движения в суставе выполняет сам больной) и пассивных (движения в суставе больного выполняет исследователь). Гранью возможного пассивного движения является болевое ощущение, возникающее у больного. Активные движения иногда в значительной степени зависят от состояния сухожильно-мышечного аппарата, а не только

Рис. 1.5. Определение объема движений в плечевом суставе: А - сгибание и разгибание; Б -отвод и приведения; В - внешняя и внутренняя ротация
от изменений в суставе. В этих случаях между объемом активных и пассивных движений возникает значительная разница. Например, при разрыве сухожилия трехглавой мышцы плеча активное разгибание предплечья резко ограничено, тогда как пассивные движения возможны в пределах нормы.
Физиологические движения в суставах
Исследуя объем движений, необходимо знать пределы физиологических движений в суставах.
В плечевом суставе физиологические движения - сгибание до 90 °, разгибание - до 45 °, отведение - до 90 °, дальнейшее отвода происходит уже с участием лопатки и возможно до 180 °. В плечевом суставе возможны ротационные движения (рис 15). При сохранении их в полном объеме испытуемый может свободно положить ладонь на затылок и опустить ее вниз между лопатками (ротация наружу) или тылом кисти коснуться поясничного отдела позвоночника и провести кисть вверх к лопаткам (ротация внутрь).
Движения в локтевом суставе возможны в пределах: сгибание - до 150 °, разгибание - до 0 °. Пронационный-супинацийни движения предплечья в локтевом суставе определяются в положении, как показано на рис. 1.6, и возможны в пределах 180 °.
Для определения объема ротационных движений конечностей используют ротатометры (рис. 1.7).
В лучезапястного суставе движения осуществляются в пределах 60-90 ° тиль

Рис. 1.6. Определение объема движений в локтевом суставе: А - сгибание, разгибание и переразгибания; Б - пронация и супинация

Рис. Определение объема движений в локтевом суставе: А - сгибание, разгибание и переразгибания; Б - пронация и супинация
ного вгинання и 60-80 ° ладонного сгибания. Определяются также боковые движения кисти - лучевое отведение в пределах 25-30 ° и локтевое - в пределах 30-40 ° (рис. 1.8).

Рис. 1.8. Определение объема движений в лучезапястном суставе: А - тыльная и ладонная флексия Б - лучевая и локтевая девиация

Рис. 1.9. Международно признанные обозначения суставов II-V пальцев кисти: DIP-дистальный межфаланговый сустав РИР-проксимальный межфаланговый сустав МСР - метакарпофаланговый сустав

Рис. 1.10. Международно признанные обозначения суставов I пальца кисти: IP - межфаланговый сустав большого пальца МСР - метакарпофаланговый сустав большого пальца CMC - карпометакарповий сустав большого пальца кисти

Рис. 1.11. Отвод и приведение I пальца в плоскости ладони

Рис. 1.12. Отвод и приведение I пальца перпендикулярно плоскости ладони

Рис. 1.13. Вращения I пальца

Рис. 1.14. Сгибание и разгибание I пальца в метакарпофаланговый и межфаланговом суставах
В пальцах кисти разгибание возможно в пределах 180 °, сгибание в пьястково- фаланговых суставах возможно до угла 90 °, в межфаланговых суставах - до 80-90 °. В пальцах возможные и боковые движения. Особенно важно определить отвода I пальца и возможность противостояния между I и V пальцами (рис. 1.9-1.16).

Рис. 1. 15. Сгибание и разгибание II-V пальцев в межфаланговых суставах и метакарпофаланговый суставе

Рис. 1.16. Противопоставление (оппозиция) и пальца: А - исходная позиция; Б - начало движения; В - положение противопоставления (оппозиции)

Рис 1.17. Определение объема движений в тазобедренном суставе: сгибание и разгибание в положении лежа

Рис. 1.18. Определение объема движений в тазобедренном суставе: переразгибания в положении лежа

Рис. 1.19. Определение объема движений в тазобедренном суставе: отведение и приведение в положении лежа

Рис. 1.20. Определение объема ротационных движений в тазобедренном суставе: внешняя и внутренняя ротация в положении лежа
В тазобедренном суставе объем движений в норме: сгибание - 140 °, разгибание 0 °, переразгибания - 10 °, отведение 30-45 °, приведение 20-30 ° (рис. 1.17-1.20).
При исследовании в положении сгибания бедра до 90 ° объем ротационных движений уве-

Рис. 1.21. Определение объема движений в коленном суставе: сгибание, разгибание и переразгибания
ется до 90 ° (рис. 1.20). Указанные цифры определены для человека, который находится в положении лежа на спине. Амплитуда движений в положении стоя уменьшается. Амплитуда движений в тазобедренном суставе больше при согнутом, чем при разогнутом коленном суставе.
В коленном суставе возможны движения в пределах: разгибание 0 °, сгибание 120-150 °. Существует незначительное переразгибания - до 10 °. При разогнутом колене боковые и ротационные движения голени невозможны. При сгибании колена под углом сорок пятого вращения голени возможно в пределах 40 °, при сгибании колена до 75 ° объем вращения голени достигает 60 ° и становятся возможными незначительные боковые движения (рис. 1.21-1.23).
Амплитуда движений в голеностопного суставе лежит в пределах 20-30 ° тыльного сгибания (разгибания стопы) и 30-50 ° - подошвенного сгибания (рис. 1.24). Приведение стопы, как правило, сочетается с супинацией (поворотом стопы внутрь), отвода сопровождается пронационный движением (вращение стопы кнаружи) (рис. 1.25).
При обследовании стопы необходимо оценить форму, объем движений и состояние свода. Характерные состояния, которые встречаются в клинической практике, приведены на рис. 1.26.
При оценке движений стопы, кроме измерения объема движений в пальцах, обязательно проводится оценка оси пяточной кости и формы пальцев стопы.
Нарушение движений в суставе
При нарушении подвижности в суставе в зависимости от степени ограничения и характера изменений, нарушающих нормальную подвижность суставов, различают следующие состояния:
1) анкилоз или полную неподвижность в пораженном суставе
2) ригидность - сохранение движений в суставе не более 5 °;

Рис. 1.22. Клинический пример определения объема движений в правом коленном суставе с помощью угломера: А - сгибание; Б - разгибание. Имеет место ограничение сгибания в правом коленном суставе

Рис. 1.23. Клинический пример определения объема движений в левом коленном суставе: А - сгибание; Б - разгибание. Имеет место полный объем движений в левом коленном суставе

Рис. 1.24. Определение объема движений в голеностопного суставе: А - пронация; Б - супинация: В - тыльная и подошвенная флексия

Рис. 1.25. Определение объема движений в суставах пальцев стопы: а) оценка подвижности в пальцах стопы; б) измерения сгибания; в) измерения разгибание

Рис. 1.26. Обследование стопы. Часто варианты строения переднего отдела стопы: а) греческий, б) квадратная, в) египетская. Оценка медиальной продольной арки стопы: г) норма; д) отсутствие арки, а к плоскостопие; е) ненормально высокая арка, или пустая стопа. Оценка положения заднего отдела стопы: ж) нормальное положение с вальгусным отклонением пяточной кости от 0 до 6 °; к) если угол вальгусного отклонения превышает 6 °, это вальгусная стопа (в случае любого варусного отклонения пяточной кости констатируют Варусная стопу). Важнейшие деформации пальцев: л) МОЛОТКООБРАЗНОЙ палец в проксимальном межфаланговом суставе м) МОЛОТКООБРАЗНОЙ палец в дистальном межфаланговом суставе н) ногтеобразный палец (по JD Lelievre)
3) контрактура - ограничение подвижности в суставе, оказывается обычными методами исследования;
4) чрезмерная подвижность, то есть расширение границ физиологически возможных движений;
5) патологическая подвижность - подвижность в атипичных плоскостях, не подходящих форме суставных поверхностей этого сустава.
После определения степени нарушения подвижности в суставе необходимо выяснить характер патологических изменений, вызвавших нарушение движений, и функциональную пригодность пораженной конечности при этом изменении движений в суставе.
Анкилозы различают: а) костные, при которых недвижимость в суставе обусловлена костным сращением суставных концов сочленяющихся (рис. 1.27) б) фиброзные - возникают в результате фиброзных, рубцовых спаек между суставными поверхностями (рис. 1.28); в) внесуставные, когда причиной недвижимости в суставе является внесуставной образования костного сращения между костями, сочленяющихся или окостенение

Рис. 1.27. Костный анкилоз надпьятково- голеностопного сустава: имеется костное сращение между надпяточной и большеберцовой костями

Рис. 1.28. Фиброзный анкилоз надпьятково- голеностопного сустава: следует обратить внимание на наличие суставной щели
мягких тканей, окружающих сустав, при сохраненной суставной щели.
Решающая роль в определении характера анкилоза принадлежит рентгенографии. При костном анкилозе суставная щель отсутствует (рис. 1.27), костные балки переходят через зону бывшей суставной щели, соединяя суставные концы костей в одно целое. При фиброзном анкилозе суставную щель видно (рис. 1.28). Различают функционально выгодные и функционально невыгодные анкилоз.
Выгодными являются такие положения в суставе, когда за счет подвижности соседних суставов достигается максимальная функциональная пригодность конечности.
Функционально выгодные положения следующие:
• для плечевого сустава: отведение плеча до угла 60-70 °, сгибание до угла 30 ° и ротация наружу 45 °
• для локтевого сустава: сгибание под углом 75-80 °, предплечье в положении напивсупинации;
• для лучезапястного сустава: кисть устанавливается в положении тыльного сгибания (разгибания) под углом 25 ° с ульнарного отводом на 10-15 °;
• для суставов II-V пальцев: в пястно-фаланговых суставах сгибание до угла 45 °, в межфаланговых - сгибание до 60 °; И палец устанавливается в положении противостояния (оппозиция) с легким сгибанием конечной фаланги;
• для тазобедренного сустава: сгибание бедра до угла 45 ° при сидячей профессии и к углу 35 ° при стоячей профессии, отвод на 10 °;
• для коленного сустава: сгибание под углом 5-10 °;
• для голеностопного сустава: подошвенное сгибание стопы до угла 5 °.
Ригидность обусловлена развитием крупных рубцовых тканей на фоне измененных суставных поверхностей. От фиброзного анкилоза она отличается тем, что в суставе сохраняются очень незначительные качая движения - до 5 °.
Важное значение имеет определение причин контрактур, возникающих в суставах. По характеру структурных изменений тканей различают следующие контрактуры: артрогенные (рубцовые изменения капсулы и внутрисуставного связочного аппарата), миогенные (дегенерация мышечной ткани), десмогенную (сморщивание фасций и связок), дерматогенные (рубцовые изменения кожи), психогенные ( истерические), нейрогенные (церебральные, спинальные, рефлекторные и др.). Чаще всего контрактуры бывают смешанными, поскольку контрактура, возникшая первоначально в результате изменений в одной ткани (миогенная, нейрогенная), в дальнейшем приводит к вторичным изменениям в тканях сустава (связки, суставная капсула и др.).
Изолированные контрактуры (с одним этиологическим фактором) встречаются только на ранних стадиях развития. По характеру ограничения подвижности в суставах различают: гибочные, разгибательные, приводные, отводные и комбинированные контрактуры.
Для лучшего понимания этих понятий предоставляем примеры возможного развития контрактур в тазобедренном суставе:
• сгибательная контрактура характеризуется тем, что нога находится в положении сгибания под определенным углом и разогнуть полностью ногу больной не может;
• разгибательная контрактура характеризуется тем, что разгибание в суставе возможно до нормы, тогда как сгибание ограничено;
• приводящая контрактура характеризуется тем, что нога приведена, а отвести ее к нормальным границ невозможно;
• отводная контрактура - когда нога отведена и приведения ее невозможно;
• комбинированная контрактура, например, изгибно-приводная (в этом случае разгибание и отведение ноги в норму невозможно).
В противовес перечисленным выше изменениям в суставах, которые проявляются ограничением или отсутствием движений в них, в ряде случаев наблюдается чрезмерная и патологическая подвижность. Исследование боковой подвижности в одноплоскостных суставах (локтевом, коленном, голеностопного и межфаланговых) необходимо выполнять при полностью разогнутом суставе.
Дополнительная подвижность может быть обусловлена как изменениями в мягких тканях сустава (разрывы связок, изменения связь при вялых параличах), так и разрушением суставных поверхностей сочленяющихся костей (перелом суставных поверхностей, разрушение после эпифизарного остеомиелита и др .).
Суставы, в которых патологические движения достигают значительного объема, называются.

Рис. 1.29. Исследование боковой подвижности в коленном суставе
болтающиеся или разболтанными. Исследование чрезмерной подвижности в суставах выполняют следующим образом. Исследователь одной рукой фиксирует проксимальный сегмент конечности, а другой, захватив дистальный сегмент, в положении полного разгибания в суставе определяет не свойственны сустава движения (рис. 1.29).
В некоторых суставах патологическая подвижность определяется специальными приемами. Так, например, при повреждении скрещенных связок коленного сустава возникает так называемый симптом "ящика", который заключается в передне-заднем смещении голени. Для определения этого симптома больной ложится на спину, согнув больную ногу в коленном суставе под острым углом и упираясь стопой в кушетку; мышцы должны быть полностью расслаблены. Врач обеими руками захватывает голень непосредственно под коленным суставом и пытается сместить ее попеременно кпереди и кзади. При разрыве скрещенных связь становится возможным передне-заднее смещение голени относительно бедра.
Читайте также: