Операция на шейку бедра в улан удэ
Еще несколько десятилетий назад проблемы с тазобедренным суставом неизбежно приводили не просто к инвалидности. Страдающий сильными болями человек рано или поздно оказывался прикованным к постели. Сейчас медицина шагнула далеко вперед и поставленные на поток, хотя и по-прежнему сложные, операции по эндопротезированию тазобедренного сустава, могут возвратить человека к нормальной, активной жизни. О возможности эндопротезирования тазобедренного сустава в Иркутске рассказывает зав. НКО травматологии Иркутского института хирургии и травматологии, к.м.н. Николай Тишков .
Кому делают эндопротезирование тазобедренного сустава бесплатно
Если вам необходимо эндопротезирование тазобедренного сустава, ждать бесплатной операции в Иркутске придется около года.
-Мы работаем по государственной программе, - рассказывает Николай Тишков. – А это значит, путь каждого больного на операционный стол строго определен правилами. Сначала пациенты приходят на прием к терапевту, тот выписывает направление к травматологу-ортопеду. Специалист определяет показания для оказания высокотехнологичной помощи. Специалист определяет показания и противопоказания к операции, перечень необходимых анализов. К хирургическому вмешательству есть определенные противопоказания. Поэтому, если есть необходимость, вам назначат лечение имеющихся хронических заболеваний по месту жительства.
Операция необходима при деформации тазобедренного сустава, при деформирующем артрозе. Как правило, такие проблемы возникают ближе к 50 лет. Но в последнее время эндопротезирование тазобедренного сустава все чаще становится необходимым и тем, кому около 40. Увы, болезни молодеют, и виной тому не только травмы. Дожидаясь операции, они терпят сильные боли, становятся ограниченны в движениях – словом, с трудом могут ходить.
-Многие считают, что противопоказанием к операции является возраст, что ее делают только молодым, - продолжает Никола Тишков. –И не обращаются к врачам, терпят боли, теряют драгоценное время. Делать этого нельзя. У меня в практике были случаи, когда операцию делали человеку в возрасте около 80, и отказывали – 45-летнему. Причина – в состоянии здоровья, в качестве самой кости, в противопоказаниях. Стадия заболевания оценивается и риск осложнений. Например, они очень высоки при сахарном диабете. Еще одна ситуация, с которой часто приходится сталкиваться – это вера в то, что медицина всесильна. Если человек не может самостоятельно передвигаться и эта проблема не имеет отношения к состоянию тазобедренного сустава, то выполнять эндопротезирование ему делать смысла нет. Она не поможет восстановить нормальную двигательную активность больного
Что еще важно знать? Надо быть готовым к повторным операциям, которые потребуются лет через 5-10. Эндопротезирование не решает проблему с суставами однажды и навсегда. Такие вмешательства называют ревизионными, и на них тоже есть квоты.
Довольно часто обеспеченные люди не хотят ждать очереди на операцию год. В этом случае им придется делать операцию частным порядком. Стоимость операции - от 60 тысяч рублей и выше. .
КОНКРЕТНО
Показания для эндопротезирования тазобедренного сустава
Перелом шейки бедра.
При переломах шейки бедренной кости нарушается кровоснабжение головки, происходит ее постепенное разрушение. Сращение перелома в данных условиях невозможно, операция является единственным способом активизировать пациента и вернуть его к повседневной активности.
Посттравматический артроз (коксартроз, гонартроз) сустава.
В связи с износом хряща, уменьшением его толщины, значительным снижением гладкости, а также изменением формы суставных поверхностей, трение в суставе увеличивается, что приводит к боли и прогрессирующему нарушению движений в суставе.
Асептический некроз головки бедра.
При этом заболевании головка бедренной кости теряет кровоснабжение и фактически разрушается. Форма головки бедренной кости изменяется, костная ткань резорбируется. Суставные поверхности вертлужной впадины и головки бедренной кости перестают соответствовать друг другу по форме, появляется боль и нарушение движений в суставе. Причинами заболевания могут быть ранее перенесенные вывихи бедра, травмы при рождении, длительное лечение кортикостероидами, а также некоторые инфекции.
Ревматоидный артрит.
Основные противопоказаниями к эндопротезированию тазобедренного сустава
Обострение эндокринных заболеваний, тяжелые болезни сердечно – сосудистой, дыхательной системы, почек.
Похожие темы научных работ по клинической медицине , автор научной работы — Шигаев Е. С., Шагдуров В. А., Дымбрылов Д. Д., Хандажапов В. Б.
Аппарат состоит из двух секторов длиной 135 мм, R = 60°; 4 стержней d = 6 мм, из которых 2 ме-тафизарные, и 2 — 3 диафизарные. Стержни фиксированы к дуге с помощью кронштейнов. Методика остеосинтеза состоит из следующих основных этапов:
1. Репозиция отломков по Литбеттеру или на ортопедическом столе с отведением конечности на 20 — 30° и внутренней ротацией бедра на 30°.
2. Проведение стержней в шейку и диафиз кости.
3. Компрессия и фиксация в аппарате.
Операция выполняется под спинномозговой анестезией с 2-кратной контрольной R-графией в начале (репозиция) и конце операции (стабилизация АВФ).
В послеоперационном периоде пациентам разрешается садиться на 2-е сутки после операции, на
3 — 4 сутки вставать и ходить с помощью костылей с постепенно возрастающей нагрузкой. Выписка на 5 — 7 сутки на амбулаторное лечение. Поддерживающая компрессия на АВФ на 1 мм через 10—15 дней. Полная нагрузка на оперированную конечность через 3,5 — 4 месяца. Продолжительность фиксации
Травма бытовая — упал с высоты собственного роста. Экстренная госпитализация в ТОО РКБ г. Улан-Удэ.
На рентгенограмме при поступлении отмечается базальный перелом шейки левой бедренной кости со смещением костных фрагментов.
Рекомендована ходьба с помощью костылей с дозированной, постепенно возрастающей нагрузкой на левую нижнюю конечность с 4-го дня после операции. Выписан на 5-е сутки после операции на амбулаторное лечение, назначен курс остеоиндуктивной терапии (миакальцик спрей 6 курсов, бонвива 1 таб./месяц — 3 месяца, CaD3 1 табл. 3 раза в день в течение 5—6 месяцев).
На рентгенограмме через 3,5 месяца определяются признаки консолидирующегося перелома шейки левого бедра. Разрешена ходьба с тростью с полной нагрузкой на левую нижнюю конечность.
На рентгенограмме через 5месяцев отмечается консолидация перелома шейки левой бедренной кости, АВФ демонтирован. Исход лечения — сращение перелома шейки бедренной кости, полная медицинская и социальная реабилитация пациента.
1. Чрескостный напряженный остеосинтез, выполненный при соблюдении указанной технологии, по строго обоснованным показаниям, является одним из эффективных способов лечения переломов шейки бедренной кости.
2. Обеспечивает жесткую фиксацию костных отломков при малой травматичности операции.
3. Поддерживающая компрессия и стабильный остеосинтез обеспечивают возможность ранней функциональной нагрузки, что способствует улучшению трофики и консолидации костных отломков и ранней социальной адаптации.
Е.С. Шигаев, Б.А. Шагдуров, Д.Д. Дымбрылов, В.Б. Хандажапов
ЭНДОПРОТЕЗИРОВАНИЕ КРУПНЫХ СУСТАВОВ В РЕСПУБЛИКЕ БУРЯТИЯ
Республиканская клиническая больница им. Н. А. Семашко (Улан-Удэ) Бурятский филиал НЦРВХ СО РАМН (Улан-Удэ)
Прогресс в научной и практической медицине в целом и в травматологии и ортопедии в частности, а также увеличивающаяся из года в год государственная социальная поддержка граждан РФ, позволяет в настоящее время применять высокотехнологичные методы лечения пациентов с врожденной и приобретенной патологией суставов. При этом если раньше эндопротезирование суставов было прерогативой центральных специализированных клиник страны, то в настоящее время данный метод все шире внедряется в регионах, тем самым увеличивая число своевременно реабилитированных пациентов. Этому способствует не только стабильное финансирование дорогостоящих видов лечения, но и доступ-
Основным критерием для определения потребности в эндопротезировании суставов является отсутствие перспектив других видов и способов лечения. Исходя из численности населения, сегодня в Республике Бурятия нуждаются в эндопротезировании тазобедренного сустава более 1000 человек, коленного — более 3000 человек. При этом в связи с ростом удельного числа лиц пожилого и старческого возраста эти цифры имеют стойкую тенденцию к увеличению. Ежегодно в мире производится около 1 млн. операций по замене тазобедренного сустава, доля России в этом всего 2 % (около 20 тысяч операций) при необходимости 150 — 200 тысяч операций в год.
Распределение оперированных в РЦЭС пациентов по нозологии было следующим:
• переломы, ложные суставы шейки — 4,7 %;
• диспластические коксартрозы — 60,3 %;
• асептические некрозы головки бедренной кости — 22,5 %;
• посттравматические коксартрозы — 2,6 %;
• идиопатические коксартрозы — 6,6 %;
• ревматоидные артриты — 2 %;
• анкилозы тазобедренного сустава — 1,3 %.
Эндопротезирование коленных суставов выполнялось по поводу гонартрозов 3 — 4 ст., с выраженным болевым синдромом и контрактурой (табл. 1).
Количество операций эндопротезирования по годам
Операции 2005 год 2006 год 2007 год 2008 год
Эндопротезирование тазобедренных суставов 21 операция 52 операции 79 операций 101 операция
Эндопротезирование коленных суставов - - 6 18
Из осложнений в ближайшем (до 1 мес.) послеоперационном периоде можно отметить вывихи в 6 случаях (связанные с нарушением ортопедического режима), в 3 случаях потребовалось открытое вправление; 2 случая нагноения в области эндопротеза, что потребовало санационных операций — воспалительный процесс купирован, больные под индивидуальным наблюдением. В отдаленном послеоперационном периоде имели место 4 случая перипротезных переломов (2 и 3 степени по Whittaker) бедренной кости; в 2 случаях произведено ревизионное эндопротезирование тазобедренного сустава (замена бедренного компонента), в одном случае произведен остеосинтез бедренной кости пластиной — исход — сращение, один из переломов лечился консервативно до сращения.
В 2008 году РКБ им. Семашко получена лицензия на оказание высокотехнологичной медицинской помощи по травматологии и ортопедии. В 2009 году запланировано выполнить 210 операций, из них 150 артропластик тазобедренных и 60 коленных суставов.
Как видно из приведенных данных, в РКБ им. Семашко отмечается ежегодный рост количества эндопротезирований суставов, расширение спектра оказываемых услуг, количество осложнений не превышает общероссийские показатели.
В настоящее время сохраняется проблема своевременности адекватной медико-социальной реабилитации больных, страдающих патологией крупных суставов, так как количество нуждающихся в эндопротезировании намного превосходит количество выполняемых операций, несмотря на все увеличивающееся количество оперативных пособий.
1. Кадровый и технический потенциал РКБ им. Семашко позволяет оказывать высокотехнологичные виды медицинской помощи при заболеваниях крупных суставов от 100 до 200 операций в год.
2. Среди нозологических форм заболеваний тазобедренного сустава преобладают диспластические коксартрозы и асептические некрозы головки бедренной кости, что соответствует общероссийским показателям и является свидетельством неадекватного диспансерного скрининга больных с заболеваниями опорно-двигательного аппарата на местах.
3. Рассматривая количество нуждающихся в эндопротезировании крупных суставов людей в РБ и количество фактически выполняемых операций видно, что существует потребность в увеличении коечного фонда и штатного расписания РЦЭС для обеспечения своевременной медико-социальной реабилитации данной группы пациентов.
Н.А. Шоболова, А.Н. Назарова-Рыгдылон
БЕрЕмЕнность и сахарный диАБЕт в Бурятии зА 2009 г. по данным эндокринологического отделения ркб им. н.А. семашко
Республиканская клиническая больница им. Н.А. Семашко (Улан-Удэ)
За исследуемый период под наблюдением в эндокринологическом отделении находились 25 женщин, из них с гестационным сахарным диабетом — 17 женщин, сахарным диабетом I типа — 8 женщин. Беременность и роды у женщин, страдающих предгестационным и гестационным сахарным диабетом, до сих пор входят в группу высокого риска. Поэтому и здесь залогом здоровья будущей мамы и ее малыша является компенсация заболевания на протяжении всей беременности. Все 17 женщин прошли обследование, лечение и обучение по школе диабета в условиях эндокринологического отделения РКБ им. Н.А. Семашко. Всем определяли гликированный гемоглобин: 9 женщинам с гликированным гемоглобином выше 8,0 — 10,8 % была назначена инсулинотерапия Левемиром и Новорапидом. У 4 женщин с гестационным диабетом в анамнезе имеются сахарный диабет 2 типа у близких родственников, рождение ребенка весом более 4 кг и мертворождение. 7 женщин с сахарным диабетом I типа встали на учет в связи с уже наступившей беременностью, имелся гликированный гемоглобин от 9,2 до 12,3 %. Только одна женщина планировала беременность и имела гликированный гемоглобин 7 %.
Внедрение программы специальной подготовки и разработка протокола активного наблюдения таких женщин позволили значительно снизить частоту неблагоприятных исходов беременности, осложнений со стороны матери и потомства. Материнскую и перинатальную смертность. Из всех женщин, обратившихся в эндокринологическое отделение РКБ им. Н.А. Семашко с беременностью одной женщине рекомендовали прерывание беременности по медицинским показаниям из-за декомпенсации диабета (НЬА!с = 14 %), из 24 женщин с беременностью с гестационным диабетом и сахарным диабетом I типа было 24 родов, из них кесарево сечение — 3. Все женщины наблюдались в эндокринологическом отделении и перинатальном центре. 23 женщин прошли обучение в школе диабета. У одной женщины сахарным диабетом I типа ребенок умер после рождения. Мать не планировала беременность, не имела хорошей компенсации сахарного диабета и состоит на учете в противотуберкулезном диспансере.
Таким образом, по данным эндокринологического отделения РКБ им. Н.А. Семашко планируют беременность больные сахарным диабетом только в 12 % случаев, остальные обращаются за медицинской помощью в среднем на сроке 10—11 недель беременности, не имея ни малейшего представления о последствиях декомпенсации сахарного диабета, как для здоровья матери, так и для здоровья будущего ребенка. У 12 % женщин с сахарным диабетом I типа инфекции мочевыводящих путей, частые обострения хронического пиелонефрита утяжеляли течение беременности, создавая угрозу прерывания беременности. Прогрессирование диабетической ретинопатии наблюдалось у одной женщины. Беременность на фоне сахарного диабета всегда волнует и врачей женских консультаций и потенциальных родителей. На данных наблюдения беременных сахарным диабетом можно утверждать, что причина многих проблем, возникающих во время беременности у женщин сахарным диабетом преодолима. Это чаще всего не сам диабет, а незнание, как правильно подготовиться к беременности. Всем женщинам детородного возраста надо пройти обучение по специально разработанной программе в школе диабета. Какими должны быть лабораторные показатели к моменту наблюдения беременности:
• гликированный гемоглобин должен быть не выше 6,4 %;
• идеальная компенсация сахарного диабета за 3 — 4 месяца до зачатия;
• гемоглобин в общем анализе крови 110 — 130 г/л;
• сахар крови натощак 3,5 — 5,0 ммоль/л.; через 1 час после еды менее 7,8 ммоль/л; через 2 часа после еды — менее 6,7 ммоль/л.; перед сном — 5,5 — 5,8 ммоль/л.; в 3 часа ночи — 5,5 ммоль/л.;
• общий холестерин крови — 4,2 ммоль/л; триглицериды — менее 1,7 ммоль/л.; креатинин крови — 60 мкмоль/л.;
• в общем анализе мочи лейкоциты;
• ацетон и белок в моче отрицательный;
• анализ мочи на МАУ — менее 30 мг/сут.;
• артериальное давление менее 130/85 мм рт. ст.
Замена тазобедренного сустава после перелома шейки бедра: уход
Перелом шейки бедра у пожилых людей — частая травма при падении. Раньше она часто означала, что человек уже не сможет ходить и вести самостоятельную жизнь. Сейчас все иначе, однако от родственников пострадавшего по-прежнему многое зависит. На самые распространенные вопросы, которые возникают у тех, кто столкнулся с необходимостью операции при переломе шайки будра, отвечает травматолог больницы № 17 г. Москвы Сергей Викторович Новиков.

Как лечат перелом шейки бедра?
Пациента как можно быстрее надо доставить в отделение травматологии, где ему должны в самые ближайшие сроки сделать операцию по замене сломанного сустава на искусственный. Cегодня для пациентов с переломом шейки бедра операции по эндопротезированию проводят бесплатно по полису ОМС в стационарах столицы, в том числе и в нашей больнице.
Самому взрослому пациенту, которого я видел после эндопротезирования, было под 90 лет. Суставы отличаются по принципу посадки — она может быть цементная (чаще у пожилых людей) или беcцементная. Реабилитация после операции одинаковая в обеих ситуациях.
Какое обезболивание дают пациенту при операции? Как долго она длится? Насколько большой шов остается после операции?
Операция выполняется под спинально-эпидуральной анестезией. Делается прокол иглой в спинно-мозговое пространство на уровне нижних грудных или верхне-поясничных позвонков и устанавливается катетер. Он фиксируется на спине и плече пациента. Во время операции пациент получает анестетик по катетеру.
Операция длится час-полтора. Все это время пациент лежит на здоровом боку. Разрез, необходимый для эндопротезирования, всего 10-12 см, после операции он ушивается косметическим швом.
Что самое важное при уходе за больным после замены тазобедренного сустава?
В течение 90 дней после операции важно соблюдать технику безопасности, чтобы ваш подопечный не вывихнул прооперированный сустав. Существует правило 90 градусов: запрещены такие движения ногой, при которых угол между корпусом и бедром будет меньше прямого.
Человек может лежать в постели как на спине, так и на здоровом боку, но, чтобы не вывихнуть сустав, между ног надо поместить валик. Используйте большую толстую подушку, которая не даст ногам сомкнуться. Подопечный может садиться с вытянутой вперед ногой, потому что в этом случае угол больше 90 градусов.
Также нужно ограничить повороты прооперированной ногой вовнутрь или наружу. Посмотрите на стопу, представьте, что она вписана в циферблат. Когда пальцы наверху, то стопа смотрит на 12 часов. Так вот, нельзя переводить ее на 3 часа и на 9, то есть надо избегать вращения бедренной костью. Спустя 90 дней эти движения будут возможны и полностью безопасны.

На какой день после операции больному пора учиться ходить?
Сажают больного в постели в первые сутки после операции по эндопротезированию сустава, а поднимают и ставят на ноги с опорой на ходунки — на вторые. Соблюдают эту рекомендацию независимо от возраста, который может быть весьма почтенным. Чем раньше пациент встанет на ноги, тем меньше у него шансов получить пролежни и пневмонию.
Какими темпами активизировать работу ноги и увеличивать объем движений в прооперированном суставе, должен подсказать врач. Обычная рекомендация — на протяжении 2 месяцев передвигаться с ходунками или с костылями-канадками, которые дают опору под локти и не натирают подмышки. Затем можно пробовать передвигаться с тростью.
Как помочь прооперированному справиться с болью, отеком, гематомой?
Боль снимают назначенные врачом препараты.
Сразу после операции помогает лед, обернутый полотенцем и приложенный к месту сустава. В последнее время часто используются специальные клейкие повязки-ленты — тейпы. Они не только выполняют роль фиксирующей и компрессионной повязки, но и активизирует кровоток и лимфоток в месте прикрепления.
При отеках поможет массаж. Вы можете выполнять его самостоятельно — плавными безболезненными движениями от пальцев ноги в сторону центра тела подопечного, как будто бы гоните отек наверх.
Как избежать образования тромбов в сосудах?
Обычно пациенту на протяжении месяца после операции назначают препараты, которые препятствуют образованию тромбов, — антикоагулянты в таблетках. Контролировать свертываемость крови специальными исследованиями не нужно.
Надо носить компрессионное белье типа 2 или бинтовать ноги (как больную, так и здоровую) эластичными бинтами в течение 2 месяцев после операции.
Полагается надевать белье или бинтовать ноги утром. Без вашей помощи подопечный не справится, иначе ему придется нарушить правило 90 градусов. Первое время пациент даже спит в компрессионном белье. Позже от него можно отказаться.
Если на ноге образуются отеки, она становится холодной, можно заподозрить нарушение кровоснабжения. Надо срочно показать пациента врачу.
После замены сустава подопечный не может сам надеть носки, поднять с пола предмет. Как решить эти проблемы?
Можно купить в аптеке или заказать по интернету специальный надеватель носков. Это такой пластиковый конус, на него натягивается носок. Подопечный бросает конус (к нему прикреплены веревочки) на пол, засовывает ногу в конус — и тут же надевает носок. Обувь должна быть не на шнурках, а на липучках, молнии.
Есть простой прием, как можно сидя поднимать предметы с пола. Сесть на стул или табуретку так, чтобы больной сустав свешивался, и, наклоняясь, уводить больную ногу назад. При этом угол в тазобедренном суставе остается правильным, а рука достает предмет. Но пожилым людям лучше тренироваться в вашем присутствии.
Что надо изменить в квартире после операции на тазобедренном суставе?
Поднять кровать, потому что садиться и ложиться на низкую постель подопечному противопоказано. Не обязательно покупать новую мебель. Достаточно подложить под ножки кровати кирпичи или фолианты энциклопедий. Или купить на постель дополнительный плотный матрас.
На унитаз устанавливается специальная пластиковая насадка, которую можно найти в аптеке или интернете. Она поднимает уровень сидения на 7 см. В комплекте к ней прилагается 3 вида крепления, поэтому насадка подойдет к любому типу унитаза.
Пациента легко перемещать в ванну, используя специальное сидение или обыкновенную доску, положенную на бортики, что позволит подопечному не совершать непозволительного ему движения больной ногой. А можно просто посадить подопечного на край ванны и помочь ему перекинуть сначала здоровую, а потом прооперированную ногу, следя за тем, чтобы человек чуть наклонился назад и не нарушил правило 90 градусов. В ванне обязательно должны быть резиновый противоскользящий коврик и поручень.
Как перевозить пациента?
Необязательно вызывать скорую или заказывать специальный транспорт. Прооперированного можно везти на обыкновенном автомобиле. Посадите подопечного на переднее пассажирское сидение машины, предварительно откинув достаточно глубоко кресло.
Какие ошибки делают при уходе после перелома шейки бедра?
Больше давайте самостоятельности в движениях подопечному, даже если он очень пожилой человек. Понятно, что родственники боятся, как бы прооперированный снова не упал. Чтобы этого больше не произошло, обследуйте подопечного. Вероятно, потеря равновесия случилась из-за головокружения, вызванного высоким давлением, нарушения сердечного ритма, проблем с мозжечком. Врач назначит нужные препараты, и риск падения уменьшится. Кстати, согласно медицинской статистике, после 55 лет обычные здоровые люди падают 3 раза в год.
Вероятно, надо выработать стратегию безопасности для вашего подопечного. Можно последовать примеру европейцев преклонного возраста и с проблемами в суставах. Они передвигают по улицам с ходунками и роляторами (трех- или четырехколесной тележкой с тормозом-фиксатором). И риск нового падения уменьшается многократно.

Реабилитация после перелома шейки бедра после операции – обязательный этап восстановления нормального функционирования пожилого человека. Отказываться от него из-за отсутствия возможности лечения в пансионате для пожилых людей или санатории нельзя. Это чревато потерей нормальной подвижности, а в некоторых случаях делает человека практически лежачим пациентом. Многие процедуры вполне можно проводить в домашних условиях, но занятия должны быть регулярными и основательными.

Особенности травмы
Считается, что эта проблема присуща только людям преклонного возраста, чьи кости с годами потеряли свою крепость. В целом это утверждение можно назвать верным. Дело в том, что шейка бедра сама по себе достаточно узкая, на фоне остального скелета конечностей. Если добавить к этому нарушенное питание тканей, станет достаточно лишь небольшого негативного воздействия, например, простой потери координации на скользком льду, чтобы получить одно из самых тяжелых в реабилитации повреждений.
Большая часть особенностей этой травмы связаны со строением и кровообращением. Сама по себе шейка достаточно подвижна, это обеспечивает нам нормальную активность при движениях. Она окружена сосудами, которые обеспечивают нормальное питание тканей и мышцами, дающими некоторую защиту. Но нагрузки, принимаемые бедренной костью от верхней части туловища, огромны и не уменьшаются с годами. Тогда как количество поступающих витаминов и питательных веществ заметно сокращается. Нередко состояние усугубляет развивающийся остеопороз.
Произошедшая травма чаще всего не просто повреждает костную ткань, но и разрывает мышцы и сосуды. Это практически прекращает кровообращение, лишая конечность возможность самостоятельно восстановиться. И тут на первый план выходит самая неприятная особенность травмы – необходимость хирургического вмешательства. Только оно после перелома шейки бедра способно восстановить работу сосудов, наладить доступ питательных веществ.
Даже такие интенсивные меры не могут спасти пациента от приобретения инвалидности, а без операции способность ходить не возвращается практически никогда. Восстановительный период длится несколько месяцев и на протяжении всего этого срока необходимо заниматься с пострадавшим лечебной физкультурой, проводить физиотерапевтические процедуры, использовать другие методы работы. Ни одна другая травма в преклонном или молодом возрасте не требует столь активного лечения, как разрушение бедренной кости.

Особенности реабилитации пожилого человека после перелома шейки бедра
Не стоит и говорить о том, что дети или молодые спортсмены способны полностью вылечить конечность гораздо быстрее и проще, чем люди преклонного возраста. Отчасти это связано с присутствием у последних одного или нескольких сопутствующих заболеваний, напрямую влияющих на работу сердечно-сосудистой системы, мозговой деятельности, состояние желудочно-кишечного тракта.
Тот же сахарный диабет, заставляющий строго соблюдать диету и нарушающий кровоснабжение, или старческая деменция, мешающая вовремя принимать назначенные лекарства, проводить процедуры, становятся негативными факторами, мешающими восстановить нормальную подвижность. Значительное влияние оказывает и общее состояние организма пациента. В более молодом возрасте все процессы в теле происходят быстрее, он адаптируется к новым условиям жизни, тогда как пожилым часто трудно перестроиться под неприятные изменения.
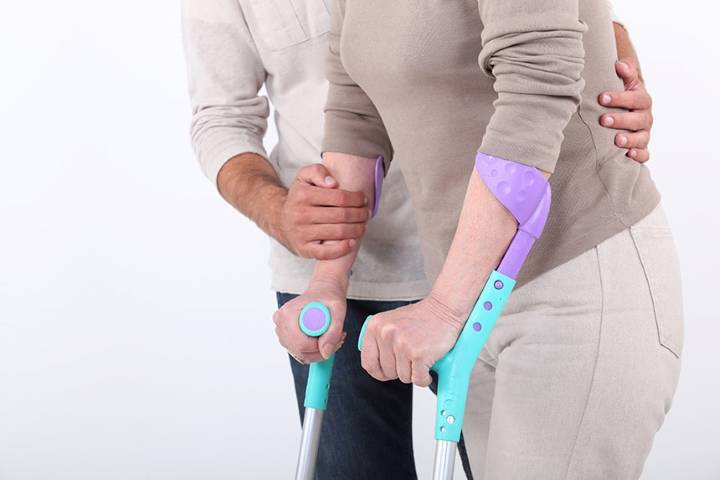
Как уже говорилось ранее, хирургическое вмешательство часто становится единственным методом, помогающим вернуть человеку способность к ходьбе. Однако и он часто невозможен, если состояние костной ткани настолько плохо, что устанавливать укрепляющие конструкции просто некуда. В таком случае единственным лечением человека преклонного возраста становится лечебная физкультура и некоторая физиотерапия. Это увеличивает сроки восстановления после перелома бедра минимум до полугода, если вообще дает достойные результаты.
И, наконец, самая неприятная особенность реабилитации заключается в том, что пациента приходится полностью обездвиживать на несколько месяцев. Передвижения с использованием специальных средств, таких как инвалидная коляска или коляска – исключается. Больному надлежит неподвижно лежать в своей кровати, а значит рядом с ним все время должен быть помощник, способный накормить, провести санитарно-гигиенические процедуры и так далее. В лучшем случае это длится примерно 3 месяца, в худшем – еще дольше.

Схемы восстановления после перелома шейки бедра
Они подбираются индивидуально, в зависимости от характера травмы и того факта, использовалось ли оперативное лечение или нет, но основу в любом случае составляет лечебная физкультура. Комплекс разрабатывается совместно хирургом, ортопедом (или травматологом), реабилитологом, если такая ставка присутствует в лечебном учреждении. Нагрузка в обеих ситуациях возрастает постепенно, но интервал между ее увеличением может составлять всего сутки. Рассмотрим особенности каждого случая более подробно:
Вот как выглядит процесс реабилитации после перелома бедренной кости после операции с использованием поддерживающих конструкций (остеосинтеза):
- Первые дни после хирургического вмешательства, еще в стационаре больницы, пациента обучают дыхательной гимнастике. В некоторых случаях медицинский работник помогает совершить пассивные движения сустава. При этом самостоятельно они на данном этапе не совершаются в принципе.
- Минимум через неделю, а с учетом пожилого возраста гораздо позднее, разрешается ходить с использованием костылей, не наступая на поврежденную конечность.
- Еще через какое-то время, определяемое врачом, больному позволяется аккуратно наступать на ногу, но с применением ходунков или посторонней помощью. Координация движений в этот момент еще довольно плохая, а значит, есть риск получения новой травмы.

Полное восстановление после перелома бедра после операции с остеосинтезом может наступить через 3 месяца или немного больший период времени. Если же используются консервативные средства лечения, схема выглядит иначе:
- Пациента полностью иммобилизуют, позволяя выполнять лишь упражнения дыхательной гимнастики. Особенно полезной она оказывается именно для пожилых людей, у которых из-за длительного лежания может развиться пневмония и другие осложнения в работе дыхательной системы.
- Через пару суток медицинский работник помогает выполнить небольшие движения, но не для работы конечности, а для профилактики пролежней, которые могут дать знать о себе достаточно быстро. Первые назначенные лечебно-профилактические упражнения затрагивают только верхней части тела.
- Примерно через неделю, начинают делать массаж, исключая травмированную область, а еще через несколько дней к нему подключают и другие доступные физиотерапевтические процедуры.
- Нагрузка впервые дается минимум через две недели после того, как произошла травма. Она полностью контролируется медицинским работником.
- Примерно через 3 месяца пациенту разрешается вставать с кровати с использованием костылей.
- В среднем через полгода разрешается наступать на травмированную ногу с помощью ходунков или при поддержке помощника.
Из-за длительного лечебного периода, реабилитация после перелома шейки бедра без операции продолжается в домашних условиях или в специализированном пансионате. Она гораздо более сложная не только физически, но и психологически, причем не только для самого пожилого человека, но и для его близких.

Лечебные упражнения
Для проведения лечебно-физкультурных мероприятий рекомендуется оснастить комнату больного специальной функциональной кроватью. Для выполнения заданий понадобится не только крепкая спинка, но и перекладина, установленная перед ней. На нее крепится петля, за которую можно держаться. В больницах и пансионатах такие конструкции предусмотрены, а вот для реабилитации после перелома бедра в домашних условиях ее придется купить или арендовать.
Если говорить о дыхательной гимнастике, с которой начинается любой восстановительный период, независимо от типа и сложности травмы и применяемых методов ее лечения, простым, но эффективным является упражнение, когда пациента просят надувать воздушный шарик. Количество его повторений все время увеличивается, а через пару дней после начала, зарядка начинает сопровождаться активными движениями предплечьями, туловищем в целом.
Сам же комплекс ЛФК нельзя назвать универсальным. Его подбирают индивидуально для каждого больного, учитывая несколько факторов:
- Возраст и состояние здоровья в целом.
- Тяжесть травмы и ее тип (закрытый, открытый, со смещением и так далее).
- Наличие серьезных сопутствующих заболеваний.
Во многом при переломе шейки бедра сроки восстановление после операции или в его отсутствии зависят именно от того, насколько четко соблюдаются рекомендации в отношении лечебной физкультуры. Количество повторений, их интенсивность, периодичность проведения – все должно соблюдаться строго по предписанию врачей.

Основные задачи массажа и ЛФК
Эти реабилитационные методики призваны решить ряд конкретных первоочередных проблем. Главными среди них можно назвать:
- Нарушение кровообращения. Даже при восстановлении работы сосудов во время операции, их состояние может быть более худшим, чем до получения травмы. А значит, существует риск образования тромбов, застоя крови.
- Атрофия мышечной ткани, причем не только в месте ее разрыва вследствие травмы, но и во всем теле. Полная обездвиженность, особенно в пожилом возрасте, очень быстро приводит к снижению тонуса и потери жизнеспособности.
- Потеря чувства опоры и равновесия.
- Утрата способности к хождению. Таких людей буквально приходится заново обучать передвигаться.

Восстановление после перелома бедренной кости начинается примерно на второй день с массажа и упражнений, не затрагивающих больную конечность, но только тогда, когда общее самочувствие можно назвать удовлетворительным. Это значит, что у пациента должна быть нормальная температура тела, артериальное давление, приемлемые показатели после анализов. Если пожилого человека что-то беспокоит, ЛФК приходится откладывать до стабилизации состояния.
Самым оптимальным можно назвать решение о прохождении реабилитации в условиях оборудованного пансионата. Если это невозможно, первое время обязанность по проведению ЛФК лучше возложить на медицинского работника, например, приходящую медсестру. Простому обывателю трудно соблюдать границы, установленные врачом в отношении нагрузки. Причем отрицательно влияют не только чрезмерное давление, но и недостаточная загрузка мышц.

Особенности питания
Диета для пациента с переломом подбирается таким образом, чтобы обеспечить организм пожилого человека необходимым количеством витаминов, минералов, питательных веществ. При этом следует учитывать, что некоторые из обязательных веществ, в том числе кальций и D3, усваиваются крайне плохо. Специфика также касается работы пищеварительной системы в преклонном возрасте.
Хорошо сбалансированный рацион обязательно включает в себя большое количество кисломолочных продуктов, яйца, морскую рыбу, нежирное мясо с высоким содержанием белка (например, говядину, кролика, индейку). Не обойтись и без большого количества свежих зеленых овощей, таких как цветная капуста, брокколи. Дополнительно в меню можно включить фасоль, какие-то орехи (например, миндаль), сухофрукты.
Блюда должны быть приготовлены в таком виде, чтобы их было легко пережевывать. Обязательно также соблюдение питьевого режима. А вот от соли, специй, соусов лучше отказаться. Они повышают выведением кальция из организма, а этот минерал является ключевым в восстановлении бедра. В целом питание должно быть многоразовым. Оптимальное решение – 5-6 раз в день.
Иногда врачи настаивают на том, чтобы добавить к лечению специальные минерально-витаминные комплексы. Они не станут лишними в такой ситуации, но и не позволят отказаться от соблюдения диеты. Усвоение веществ из таких препаратов гораздо более худшее, чем из продуктов питания.

Массаж при травме бедренной кости
Как уже говорилось ранее, эта физиотерапевтическая методика является одной из первых назначаемых для восстановления после повреждения. Ее можно использовать на фоне приема обезболивающих лекарственных средств, а значит уже через пару дней после перелома. Воздействие на организм может быть разноплановым: от поглаживаний и растираний до активного разминания мышц.
Даже самое незначительное массирование повышает кровообращение на участке, где оно проводится, помогая тканям получить необходимые питательные вещества. Важно отметить, что работа ведется только выше или ниже места повреждения. В противном случае можно сместить сломанную кость, нанеся тем самым непоправимый вред.
Еще одна задача, с которой успешно справляется массаж – профилактика пролежней. В этом случае достаточно легкого растирания тех частей тела, кто они образуются быстрее всего: в крестцовой области, на лопатках, пятках, локтях. Достаточно щадящего воздействия на эти зоны, чтобы исключить появление сопутствующих проблем.
Важно также отметить, что массаж, несмотря на кажущуюся простоту и безобидность, может быть противопоказан в некоторых ситуациях. В том числе при повышении температуры тела или при наличии у пациента онкологических новообразований. Усиленный кровоток способствует переносу вирусов, инфекции, патологических клеток по всему организму, а значит, может навредить гораздо сильнее, чем помочь.

Заключение
Перелом шейки бедра – действительно одна из самых сложных, но вместе с тем легкополучаемых травм. Изменение образа жизни, длительный восстановительный период, почти полная несамостоятельность – все это отрицательно влияет не только на физическое, но и на психологическое состояние. Справиться с проблемой без помощи специалистов и близких родственников практически невозможно, а отказ от реабилитации гарантировано приведет к инвалидности.
Читайте также:


