Отделение патологии тазобедренного сустава

- Информация о Центре
- История ЦИТО
- ЦИТО сегодня
- Руководство
- Информация для пациентов
- Законодательство о медицине
- Документы и лицензии
- Медицинский туризм
- СМИ о нас
- Вакансии
- Новости
- Для благотворителей и партнеров
- Отделения
- Услуги и цены
- Врачи ЦИТО
- Наука
- Диссертационный совет Д208.112.02
- Члены диссертационного совета Д208.112.02
- Диссертационный совет Д208.112.01(Архив)
- Конкурсы на замещение научных должностей
- Статьи
- Журнал
- Клинические рекомендации
- Академия ЦИТО
- Образование
- Сведения об образовательной организации
- Документы. Приказы по учреждению
- Законодательные и нормативные правовые акты
- ПРИЁМНАЯ КАМПАНИЯ-2020
- Кафедра травматологии и ортопедии
- Дополнительное профессиональное образование
- Требования к государственной итоговой аттестации
- Бально-рейтинговая система оценки знаний ординаторов
- Телемедицина
- Для врачей
- Для пациентов
- Центры компетенций
- Центр инфекционной патологии
- Центр онкологической ортопедии
- Отзывы и вопросы
- Контакты
Отделение травматолого-ортопедическое для взрослых №8
Отделение травматолого-ортопедическое для взрослых №8
Отделение ортопедии взрослых (8-ое отделение ЦИТО) как самостоятельное подразделение было открыто в 1933 году, первым заведующим стал Макс Давидович Михельман. Научно-практическая деятельность Макса Давидовича была посвящена восстановлению поврежденных сухожилий кисти, повреждениям и заболеваниям тазобедренного сустава и методам оперативного лечения (артро- и аллопластика). Последние годы особое внимание уделял вопросам этиологии, патогенеза и лечения такого тяжёлого заболевания, как деформирующий артроз тазобедренных и коленных суставов. Он автор более 70 научных работ и 1 монографии, под его руководством защищено 2 докторские и 12 кандидатских диссертаций.
В настоящее время под руководством заведующего отделением д.м.н. проф. кафедры травматологии и ортопедии 1-го МГМУ им. И.М.Сеченова, заслуженного врача РФ Кесяна Гургена Абавеновича проводится активная клиническая работа, сочетающаяся с интенсивной научно-исследовательской деятельностью.
Для диагностики и лечения повреждений внутрисуставных структур коленного, голеностопного, плечевого и локтевого суставов широко используются малоинвазивные (артроскопические) методики. Разработаны и с успехом применяются реконструктивно-восстановительные операции на голеностопном суставе и стопе при лечении тяжелых и осложненных деформаций, развившихся после травм и различных заболеваний.
Использование современных технологий создает возможности успешного комплексного, в том числе оперативного, лечения артрозов крупных суставов - проведение сохранных реконструктивно-восстановительных операций на ранних стадиях заболевания и эндопротезирование тазобедренного, коленного, голеностопного, локтевого и плечевого суставов в запущенных случаях.
Многогранность хирургической деятельности отделения заключается также в лечении ложных суставов и неправильно сросшихся переломов. Проводятся оперативные вмешательства при укорочении длинных костей и посттравматических контрактурах, часто сочетающихся с гетеротопическими оссификатами.
Лечебная работа продолжает успешно сочетаться с научно-экспериментальной деятельностью, обеспечивая более обоснованное использование новых технологий в клинической практике. Отдельное направление клинической и научно-исследовательской работы – клеточные технологии. Разработанные в отделении методики применения PRP (плазма обогащенная тромбоцитами) усовершенствуются и успешно используются при лечении ортопедической патологии.
Преемственность работы сотрудников отделения на протяжении многих десятилетий позволяет эффективно решать тяжелые проблемы пациентов травматолого-ортопедического профиля и возвращать их к полноценной жизни.
Отделение занимается лечением последствий травм и ортопедических заболеваний опорно-двигательного аппарата у взрослых:
- эндопротезирование тазобедренного, коленного, плечевого, локтевого, голеностопного суставов;
- несросшиеся и неправильно сросшиеся переломы, ложные суставы длинных трубчатых костей и другие деформации конечностей;
- повреждения связочного аппарата, сухожильные и капсульные повреждения различной локализации;
- анкилозированные суставы верхних и нижних конечностей: устранение контрактур, восстановление формы и функции суставов с использованием разработанных в клинике методов;
- асептический некроз суставных поверхностей, деформирующий артроз, сложные переломы мыщелков бедра и большеберцовой кости;
- переломы шейки бедра и вертлужной впадины;
- осложненные переломы лодыжек;
- деформации стопы врожденного и приобретенного характера, деформации пальцев, Hallux valgus: коррекция с использованием современных технологий;
- реконструктивные и диагностические операции с использованием артроскопической техники;
- применение компрессионных и шарнирно-дистракционных аппаратов Оганесяна, разработанных в клинике для лечения переломов и восстановления функции поврежденных суставов.
Это высокотехнологичное оперативное удаление родного нежизнеспособного сустава с последующей имплантацией искусственного ТБС (эндопротеза). Во всем мире ежегодно выполняют до 500 тыс. подобных вмешательств людям с патологиями тазобедренного сустава, отзывы о лечении достаточно хорошие. Процент развития серьезных послеоперационных осложнений ничтожно мал – 1-2 %, что внушает большие надежды на успех.

Видео разрушения ТБС:
Ревизионная хирургия назначается в связи необходимостью замены изношенного протеза по окончании срока эксплуатации или вышедшего из строя устройства по причине возникших осложнений (инфекции, травм и пр.).
Показания
Если консервативное лечение уже не в силах улучшить качество жизни, хирургия является единственным способом возобновления нормальной амплитуды движений и ликвидации боли. Основные показания следующие:
- деформирующий артроз, или коксартроз (одна из самых частых причин дегенеративно-дистрофической природы);
- ревматоидного и любого другого системного генеза дегенеративно-дистрофические патологии с дислокацией в ТБ отделе;
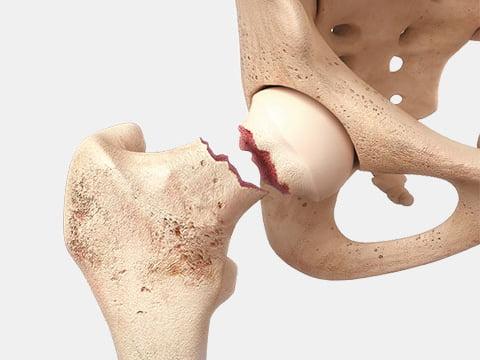
- перелом шейки бедра (вторая по распространенности проблема, нуждающаяся зачастую в срочной установке эндопротеза);
- врожденная или приобретенная дисплазия (вывих) ТБС (преимущественно встречается первый тип аномалии);
- асептический некроз бедренной головки, то есть омертвение хряща вследствие локального нарушения кровообращения.
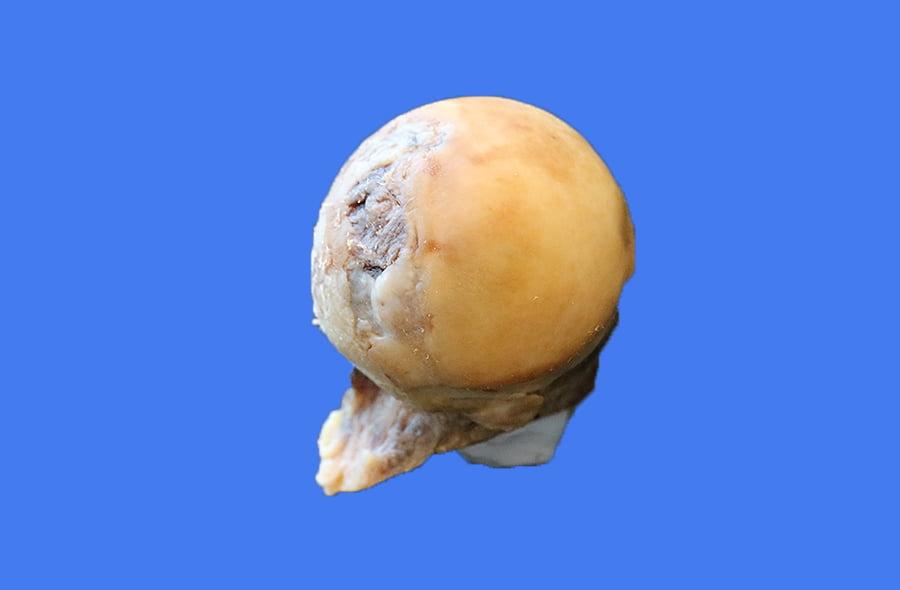
Один из видов перелома шейки бедра.
При переломах шейки перспективы на восстановление самые что ни на есть отличные, поскольку до травмы хромоты еще не было.

Пожилым людям такое лечение может существенно продлить жизнь за счет сохранения движения.
Еще недавно после переломов ТБС пациент был приковыван к постели, где он доживал максимум свой последний год. В травматологии, попросту не было еще способа установки искусственного сустава. Сегодня если своевременно поменять шейку сустава вместе с головкой бедра на долговечный имплантат, человек продолжает жить как и до травмы. Особенно актуальным такая хирургия является для пожилых людей, у которых срастание костей проблематично.
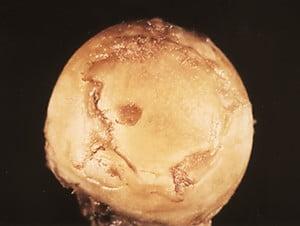
Поверхность головки ТБС на последней стадии артроза.
Процедура учитывает возрастное бессилие организма – агрессивным методам наркоза (общей анестезии) пожилого человека не подвергают, обезболивание может проводиться при помощи высокоэффективной и безопасной местной анестезии. После операции разрешается ранняя активизация пациента, при этом реабилитация проходит относительно легко и быстро.
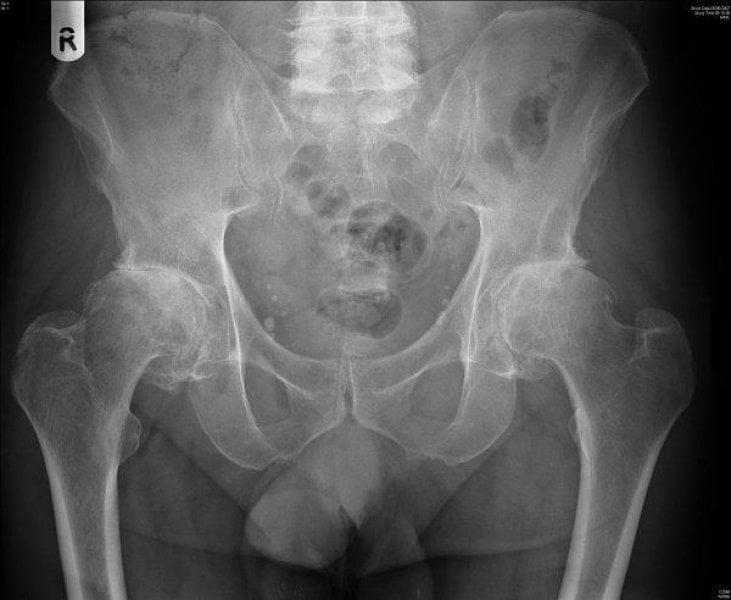
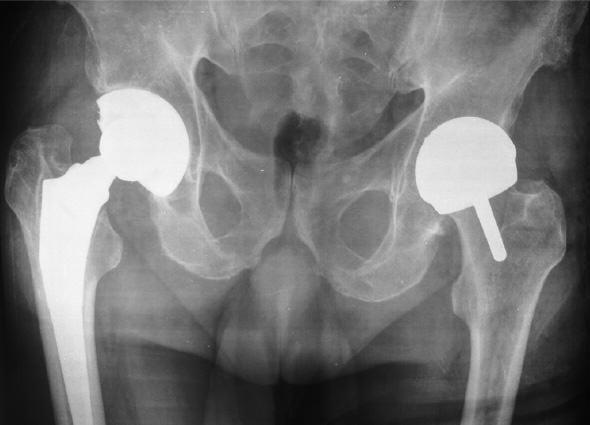
Двухсторонний коксартроз, обратите внимание на симметричное отсутствие суставной щели обоих суставов.
Отметим, жидкое протезирование не лечит суставы. Если кто-то все еще надеется на чудодейственное исцеление необратимых изменений посредством внутрисуставных инъекций, раскроем секрет, он попросту теряет деньги и время. Хрящ уже не восстановится, если имеется коксартроз 3 степени, и уколы здесь делать бессмысленно.
Противопоказания
Их не много, что дает возможность довольно широко применять методику, дарить пациентам свободу и легкость движений, причем даже людям преклонных лет:
- сердечный порок с критическим сбоем ритма сердца;
- тяжелой формы дыхательная и сердечно-сосудистая недостаточность;
- хронические заболевания в декомпенсированной фазе;
- сложно поддающийся контролю сахарный диабет;
- местные инфекционные и воспалительные процессы;
- общие инфекционно-воспалительные патологии в обострении;
- серьезные психические нарушения;
- ярко выраженный остеопороз костных тканей;
- венозный тромбоз конечностей;
- ожирение 3 степени (условное противопоказание);
- непереносимость материалов эндопротеза и используемых медикаментов.
Лучшие клиники эндопротезирования тазобедренного сустава, например, в Чехии, Германии, Израиле, принимают людей, которым было отказано в лечении в медучреждениях на территории своего государства.
Виды операций
В зависимости от характера поражений ТБС подбирается хирургическая техника. Если необходима полная замена, будет применен тотальный эндопротез; если обновление поверхности головки, тогда берется поверхностного вида имплантат; и т.д.
Разные виды, от частичного, до онкологического.
Хирургический подход может быть:
Малоинвазивный способ
В таком медицинском направлении, существует две хирургические техники выполнения артропластики:
Оперировать технически намного проще, если операционная рана будет большой. Поэтому ортопеды-травматологи утверждают, что классическая процедура на крупных суставах, все же, в неоспоримом приоритете.
Во многих клиниках практикуют малоинвазивный подход, используя почти в 2 раза меньший разрез, чем при традиционном вмешательстве. Однако и передовые хирурги с достаточным опытом все больше сходятся во мнении, что лучше лишний раз не рисковать, а использовать проверенную, традиционно устоявшуюся тактику, стандарт протезирования – создавать аккуратный разрез с прямого бокового доступа, длиной приблизительно в 13 см.
Согласно минимально инвазивному приему разрез равен примерно 7 см. Наиболее часто применяемые доступы, обеспечивающие менее травматичный с точки зрения физиологии подход, задне- и переднебоковые. Достоинствами миниинвазивного вида являются сохранность отводящих мышц, компактность операционной раны, ускоренный темп реабилитационного восстановления. Клинические исследования показывают, что интраоперационные кровопотери при щадящем вмешательстве незначительные, болевой синдром в постоперационную фазу менее выражен по сравнению со стандартной процедурой.
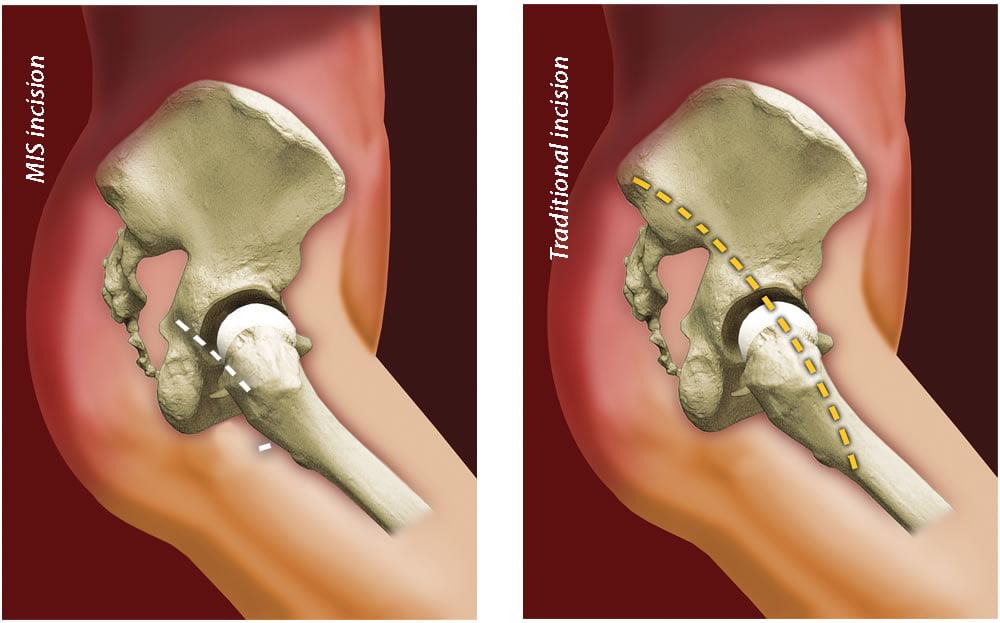
Наглядное сравнение размеров разрезов при классической(справа) и малоинвазивной(слева) методике.
Госпитализация
Всю необходимую информацию относительно подготовительных предоперационных мероприятий предоставляет лечащий доктор. Также на этой стадии хирург определяется с выбором эндопротеза и планирует каждый шаг, а анестезиолог подбирает подходящий вид анестезии на основании показателей здоровья пациента.
В клинике поступившего больного тщательно обследуют различные специалисты:
- осмотр у основного специалиста (ортопеда-травматолога);
- рентген, МРТ, УЗИ т/б сустава, при необходимости эндоскопическое обследование проблемного отдела;
- консультация узкопрофильных врачей (терапевт, кардиолог, иммунолог, анестезиолог, стоматолог, гастроэнтеролог и пр.);
- общий и биохимический анализ крови;
- коагулограмма (определяет работу системы гемостаза, в частности механизм и время свертываемости крови);
- тест на группу и резус-фактор крови;
- клинический анализ мочи;
- флюорография;
- электрокардиограмма.
Анестезия
Теперь осветим главные моменты, касающиеся наркоза, который применяется при замене двух тазобедренных суставов. По правилам допускается использование общей (полной эндотрахеальной), спинальной, эпидуральной анестезии или комбинацию двух последних видов.
К первому методу обращаются в крайне редких случаях, почти 90% операций выполняется либо под спинальным, либо под эпидуральным обезболиванием, оба подхода относятся к местному (регионарному) типу наркоза и не сопровождаются отключением сознания.
- Если вам будет показана спинальная анальгезия, тогда в субарахноидальное пространство позвоночника будет внедрена ультратонкая игла, через которую анестезиолог в спинномозговую жидкость произведет введение оптимальной дозы раствора-анестетика, за счет чего произойдет блокада передачи нервных импульсов.
Сам укол практически безболезненный.
- Если эпидурально, тогда наркоз будет подаваться через тонкий катетер в перидуральное пространство позвоночного столба. Такой прием приводит к полной потери болевой чувствительности в активной зоне оперирования.

Частичный наркоз лучше как для врача, так и для пациента.
Ход операции
Хирург самостоятельно определяет, по какой технологии производить замену, какой применить доступ и какую модель импланта устанавливать, исходя из конкретной клинической ситуации. А сейчас проведем краткое описание этапов хирургии.
- После действия анестезии и широкой антисептической обработки кожных покровов, коагулятором или скальпелем выполняется разрез по межвертельной линии до открытия сустава.
- Далее выполняется под правильным углом и уровнем пересечение бедренной кости в зоне шейки. Разверткой врач создает канал в подвергнувшемся остеотомии трубчатом элементе.
- Затем в созданный выпор вставляют клиновидную ножку, которая идеально должна совпадать с его параметрами, поэтому обработка данной кости должна пройти на безупречном уровне. На конусообразную верхушку ножки насаживается шаровидное тело имплантата.
- Сзади или спереди, в зависимости от примененного доступа, бедро смещают в сторону и приступают к подготовке вертлужной впадины. Используя долото и фрезы, специалист всецело удаляет гиалиновый хрящ с ее днища. Имплантат (чашу) вставляют в очищенное ложе. В него помещают полиэтиленовый вкладыш.
- Осуществляется вправление компонента бедра в чашку. После в рану ставится дренаж, рассеченные ткани ушиваются, на конечность накладывается повязка.
Принцип хирургии при всех видах оперативных вмешательств, о которых мы упомянули ранее, почти одинаков.
Интересный случай, двухсторонняя замена ТБС, но по разным технологиям. Слева тотальное протезирование, справа поверхностное.
Одновременное двустороннее эндопротезирование ТБС, рекомендуется в исключительно редких ситуациях, операционная травма будет больше, а, следовательно, и риск осложнений возрастет.
Виды фиксации сустава
В ортопедии и травматологии разработаны 3 способа фиксации, это:
- цементный;
- бесцементный;
- комбинированный.

Вертлужные компоненты импланта ТБС, розовая поверхность из керамики, белая из полиэтилена.
Бесцементная фиксация – это самый распространенный прием. Его принцип заключается в заколачивании деталей, у которых поверхность шероховатая, в подготовленные кости. Сразу, естественно, прочной связи с костями не свершится, имплантат должен хорошо обрасти соединительнотканными структурами, на что уйдет до 3 месяцев.
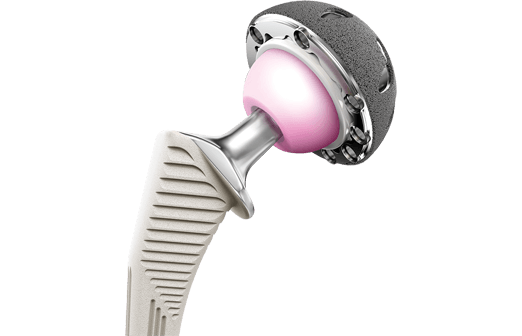
Комбинированное протезирование – это сочетание двух рассмотренных технологий единовременно в ходе одной операции. Подобной версии технология предназначена для тех, у кого обнаружена различная плотность кости бедра и таза. Когда какая-то из костей имеет хорошие показатели минеральной плотности, в то время как другая находится в неудовлетворительном состоянии.
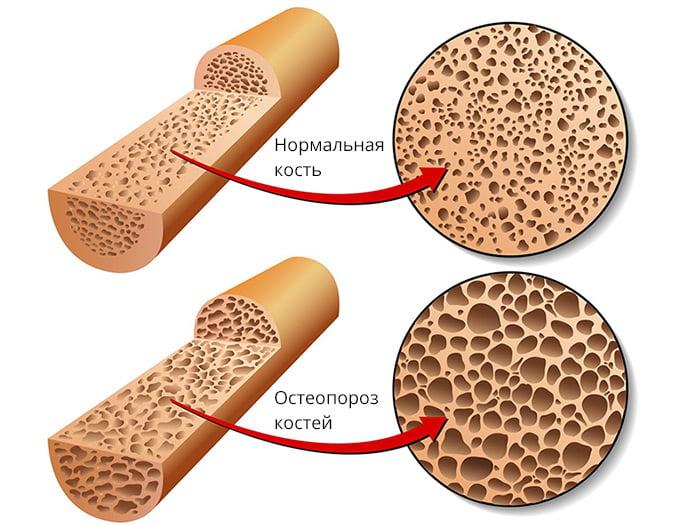
Остеопороз как видите делает кость рыхлее.
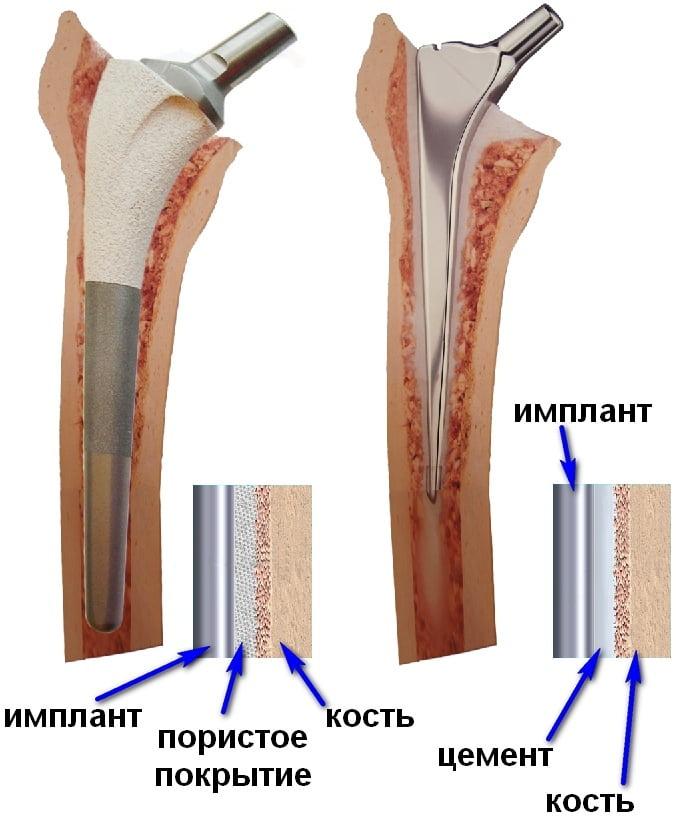
Именно состояние кости определяет какой тип фиксации будет использован.
Виды эндопротезов
Эндопротезная продукция, представлена следующими производителями:
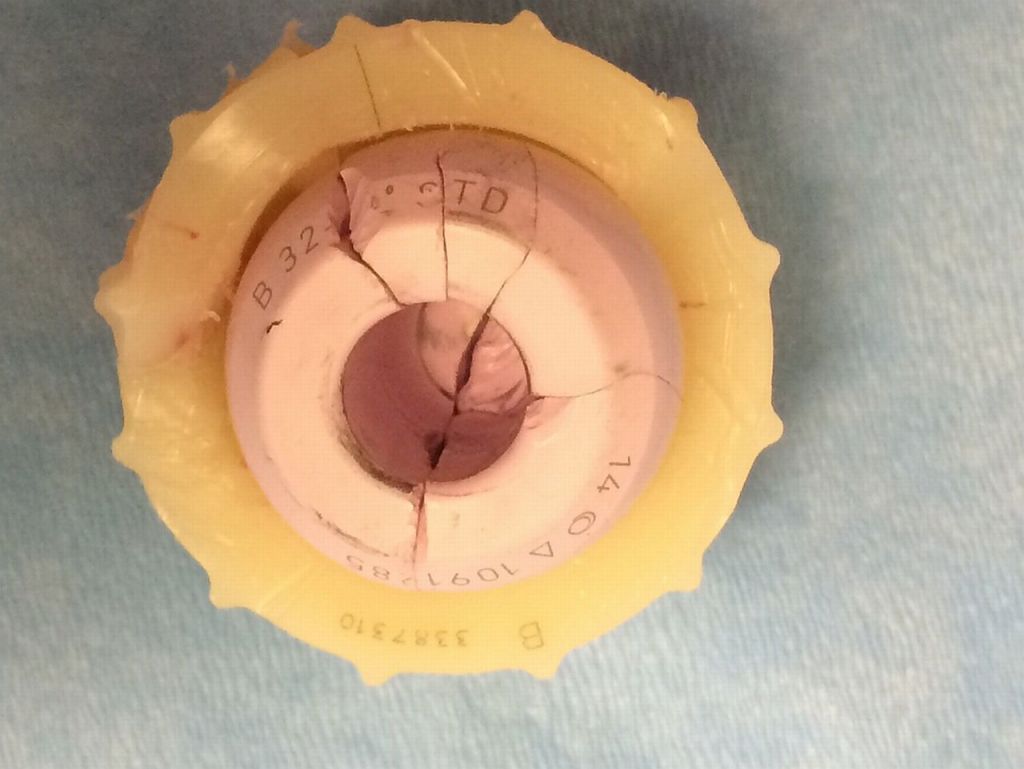
Керамика может треснуть, и если этому суждено случиться, то это в равной степени может произойти независимо от производителя импланта, потому что керамика всегда используется одной торговой марки.
Нельзя выделить из числа перечисленных брендов лучшего. Технологический подход, сборка, материалы, разнообразие типоразмеров, видовой ассортимент у всех одни и те же. Любой имплантат располагает самыми отменными техническими характеристиками. Поэтому отдавать свой приоритет какой-то определенной фирме попросту не имеет смысла. Высококачественные составляющие из диоксида циркония для всех моделей из керамики производит крупный концерн Ceramtech (США).

Линейка керамических компонентов.

Пара трения может быть разной: полностью металлической, керамической или в сочетании с полиэтиленом. Подбор узла трения определяется многими критериями: возрастом, весом, полом, физическим статусом, предполагаемым уровнем активности, заболеваниями в анамнезе и характером и тяжестью основной патологии. Больному может быть рекомендована любая из сочетающихся вариаций, фигурирующая в этом списке:
- металл-металл;
- металл-полиэтилен;
- керамика-керамика;
- керамика-полиэтилен.

Примеры полностью керамической пары трения.

В данном случае изображена комбинированная пара трения с полиэтиленом в качестве вертлужного компонента.
Объективно лучший вариант керамика-перекрестносвязанный полиэтилен. Это – современная комбинация, которая обеспечивает превосходную амортизацию и скольжение, отлично имитируя работу здорового сустава и гарантируя полную амплитуду движений.
Срок службы протеза
При корректно проведенной операции, грамотной реабилитации и строгом соблюдении правильного образа жизни, искусственный аналог тазобедренного сустава прослужит 20-30 лет. По возвращении домой необходимо не забывать об особенном режиме:
- чаще ходить, не допуская переутомления;
- ходить на костылях сколько сказал специалист, который наблюдает вас;
- продолжать заниматься лечебной гимнастикой, освоенной вами еще в медучреждении;
- следить за общим самочувствием и обращаться в больницу при любых недомоганиях, даже если они не связаны с протезированной ногой;
- следить за осанкой в момент сидения и в вертикальном положении;
- не перекрещивать ноги, кроме того, вы должны сидеть после эндопротезирования так, чтобы колени не находились на одном уровне с бедрами и, тем более, не превышали его;
- избегать интенсивных видов спорта, требующих совершения прыжков, поднятия тяжести, резких рывков телом и махов ногами.
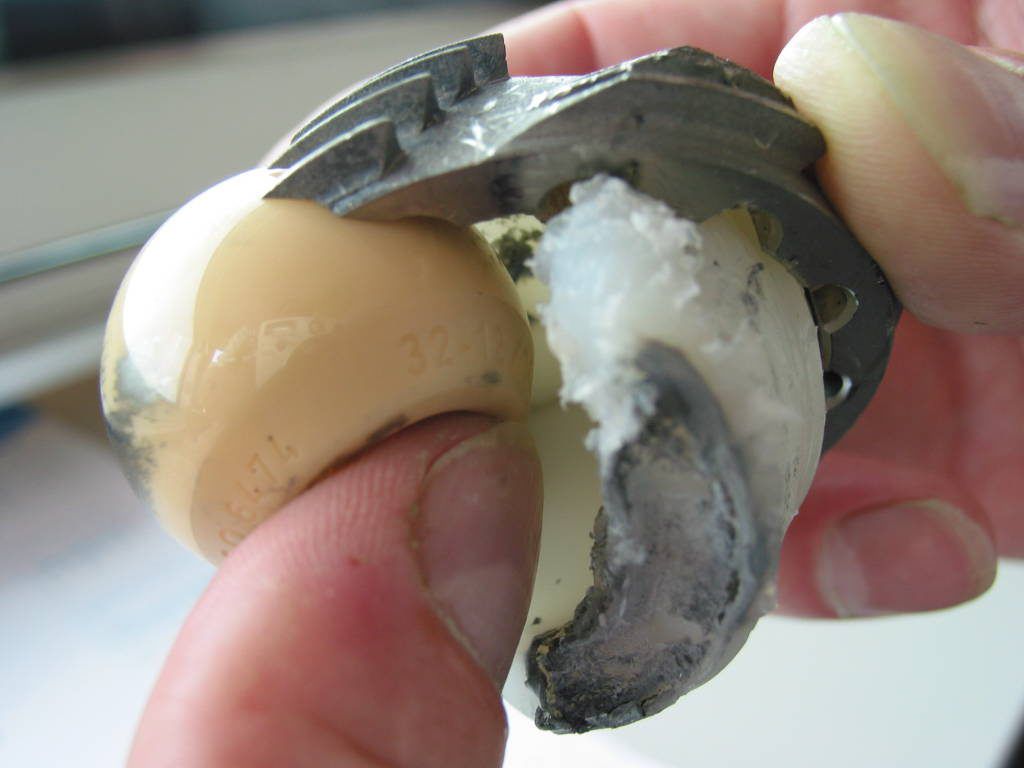
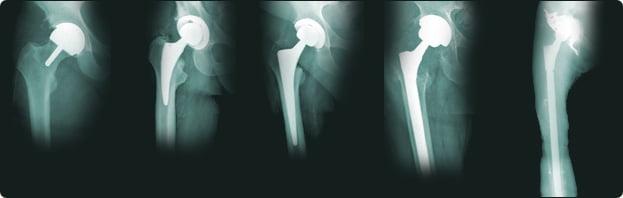
Такое лечение позволяет жить активно без боли, но перегибать палку не стоит, потому что может произойти такой износ импланта как на фото.
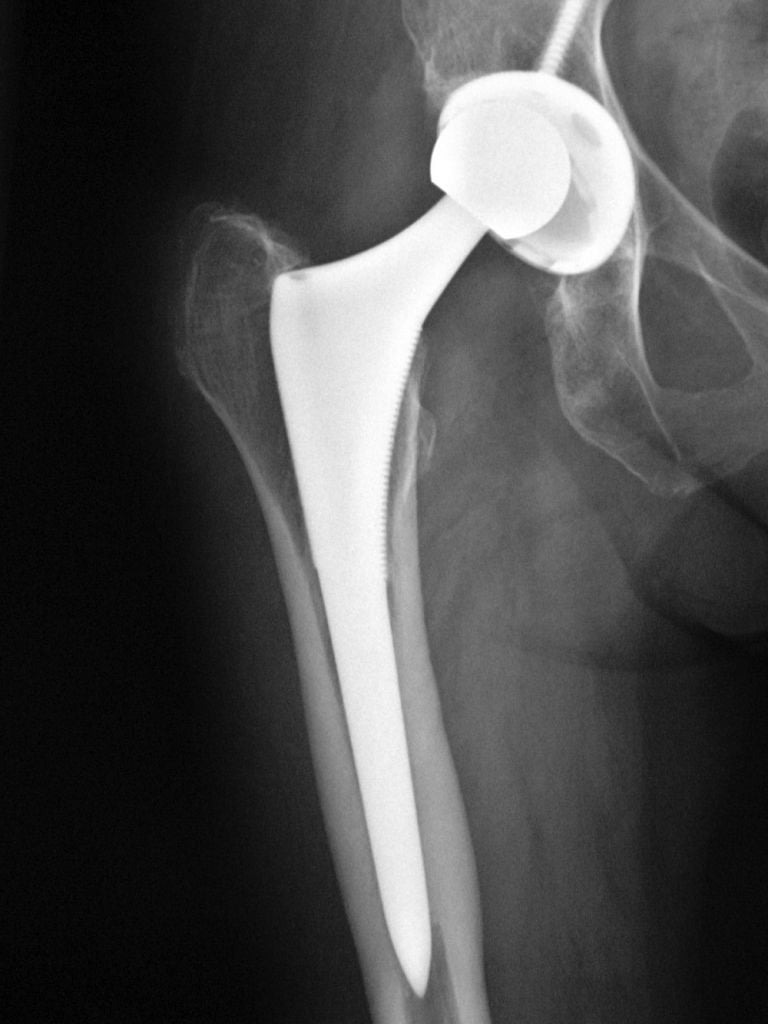
У слишком активных пациентов со временем может истончиться полиэтиленовый вкладыш, как это изображено на данном снимке.
В нашей клинике существует три системы обеспечения населения эндопротезами в рамках программы ВМП: бесплатное лечение москвичей по квотам Департамента здравоохранения г. Москвы, бесплатное лечение москвичей и жителей других регионом России по полюсу ОМС и коммерческое (платное) оказание помощи иностранным гражданам (в отдельных случаях, по желанию пациентов, возможно лечение в коммерческом отделении стационара с улучшенными условиями пребывания).


- Опытные хирурги-ортопеды, прошедшие стажировку в ведущих клиниках Европы и США
- Новейшие медицинские технологии, современный дизайн
- Три операционных зала, спроектированные в соответствии с мировыми требованиями и оснащенные хирургическим оборудованием последнего поколения
- Высокотехнологичные, малотравматичные операции на верхних и нижних конечностях и позвоночнике
- Уникальные хирургические методики, разработанные в наших отделениях
- Высокоэффективный курс медицинской реабилитации, который проводится с 5-7 дня после операции в 1, 2 и 3 филиалах г. Москвы
- Современные технологии, применяемые в наших отделениях, позволяют сократить сроки пребывания после малоинвазивных операций до 2-4 дней с дальнейшим наблюдением в условиях дневного стационара или поликлиники
- Комфортабельные одно-, двух-, пятиместные палаты, оснащенные современным ортопедическим оборудованием
- Наши сроки наблюдения больных после эндопротезирования крупных суставов 15 лет
- В наших отделениях выполнено более 4000 операций эндопротезирования крупных суставов; в 2015г. – 215 операций, в 2016 г. – 276.
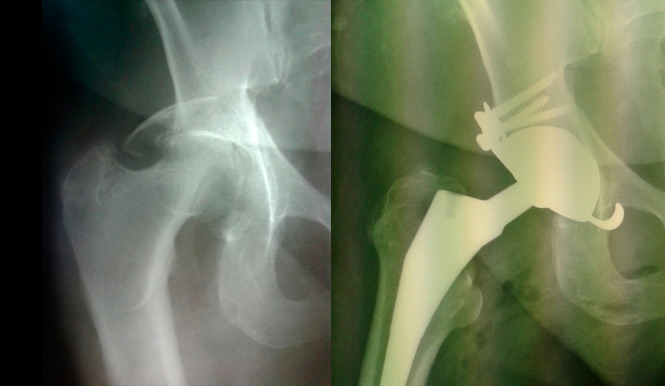
Заболевание и травма тазобедренного сустава представляет большую проблему в связи с высоким процентом инвалидности и вовлечением в процесс молодых и активных пациентов.
Общепризнанным и самым эффективным лечением на сегодняшний день является эндопротезирование тазобедренного сустава. В настоящее время ежегодно в мире выполняется 1 500 000 операций по замене сустава на искусственный.
Длительная жизнеспособность эндопротеза обеспечивается высокой износостойкостью материалов при трении и прочностью при механическом (циклическом) нагружении. Практические результаты свидетельствуют о том, что эндопротезы способны работать в организме человека 25 лет и более. У активных пациентов эндопротезы выходят из строя в более ранние сроки за счет износа вкладыша.

- 1 стадия — характеризуется болями в тазобедренном суставе, отдающими в коленный сустав, внутреннюю поверхность бедра и паховую область, больной хромает, имеется кажущееся укорочение конечности, отведение и приведение в хорошем объёме. Отмечается некоторая атрофия ягодичных мышц и мышц бедра. Рентгенологически отмечается небольшая костная атрофия, остеосклероз, уменьшение суставной щели до 4-х мм, появление мелких остеофитов.
- 2 стадия — характеризуется постоянными болями, значительным ограничением движений, прогрессирующим укорочением конечности, выраженной хромотой. Ротационные движения отсутствуют. Ограничено разгибание в тазобедренном суставе, имеется атрофия ягодичных мышц, изменяется походка. Рентгенологически определяются выраженные остеофиты, деформация головки бедра, сужение суставной щели до 2-4 мм, склероз и кистообразные полости, как в головке, так и в вертлужной впадине. Характерной чертой 2 стадии являются периодические обострения болей, вынуждающие больного сохранять постельный режим или временами прибегать к костылям.
- 3 стадия — постоянные боли, значительное укорочение конечности, тугоподвижность сустава в состоянии приведения бедра, усложняющие физиологические отправления, из-за болевого синдрома имеется значительная потеря трудоспособности и затруднения в самообслуживании. Рентгенологически определяются выраженные морфологические изменения.

— заболевания сердечно-с осудистой, легочной системы и некоторые другие хро нические заболевания (язвенная болезнь желудка, неспецифический язвенный колит и др.) в стадии декомпенсации,
— наличие не санированных очагов гнойной инфекции в организме (тонзиллиты, кариозные зубы, хронические гаймориты и отиты, гнойничковые заболевания кожи),
— психические или нейромышечные расстройства, которые повышают риск послеоперационных осложнений,
— активная или латентная инфекция в области сустава,
— незавершенный остеогенез у молодого пациента,
— острые заболевания сосудов нижних конечностей (тромбофлебит, тромбоз)
— ожирение III-IV степени,
— онкологические заболевания,
— сомнения больного в необходимости эндопротезирования и не готовность его к плану послеоперационной реабилитации.
На российском рынке сегодня конкурируют несколько иностранных фирм-производителей эндопротезов из США, Швейцарии, Германии, Великобритании, Китая, России, которые предлагают огромное количество различных моделей и систем для эндопротезирования.
Все эти фирмы и их продукт вполне конкурентоспособны между собой и, по большому счету, различаются только лишь в сервисе и дизайне.
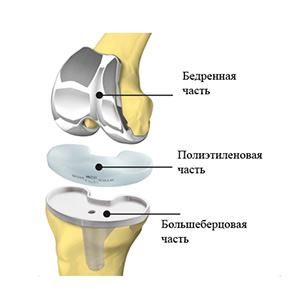
Современные эндопротезы суставов выполняются разъемными и состоят из ацетабулярного компонента (чашки), бедренного компонента (ножки), головки протеза, и полиэтиленового вкладыша.
Все компоненты выполняются из сплавов стали или титана, наиболее адаптированных к тканям человека. Риск воспалительных осложнений на компоненты эндопротеза по данным российсой и зарубежной литературы составляет 0,5-1,5%. Головка эндопротеза может быть стальной или керамической, с посадкой на конусную шейку ножки.
Принципиально все эндопротезы суставов делятся по типу фиксации протеза в кости на три больших класса: эндопротезы с безцементной и цементной фиксацией и их комбинации. Безцементные протезы в своей конструкции предназначены для молодых пациентов, остальным больным возможны различные варианты цементной и комбинированной фиксации.
Для выполнения данного типа операций требуется операционная 1 степени чистоты, что обеспечивается не во всех стационарах. Наш стационар гарантирует соответствие этим требованиям.Длительность операции от 1 до 3 часов.
1. Интенсивная терапия: и нфузионная терапия; г емотрансфузии; п лазмотрансфузии, а нтикоагулянтная терапия (ксарелто или прадакса в таблетках).
2. Системная антибиотикотерапия в течение 3-5 дней.
3. ЛФК и обучение ходьбе при помощи костылей со 2-х суток после операции.
4. Местное лечение раны (перевязки после удаления дренажей на 2-е сутки) 1 раз в 2 дня. Снятие швов на 12 сутки.
5. Выписка из стационара на 7-12 день для продолжения реабилитационного лечения в филиалах №1, 2 или 3 г. Москвы.
6. Контрольная рентгенография через 2 месяца с врачебной консультацией в стационаре (далее 1 раз в год).
Читайте также:


