Кортикальный слой кости тазобедренного
Гиперостоз — это остеосклероз плюс увеличение объема, утолщение кости. Такое состояние прямо противоположно атрофии. Гиперостоз — это утолщение кости за счет периостального костеобразования, он наблюдается при хронических остеомиелитах, сифилисе, болезни Педжета.
Различают гиперостоз одной или нескольких костей, например, при сифилисе, болезни Педжета и гиперостоз генерализованный, когда наблюдается поражение всех длинных костей скелета при хронических заболеваниях легких: хроническом абсцессе, длительно текущих хронических пневмониях, раке легких.
Различают также гормональные гиперостозы, к примеру, увеличение объема костей при акромегалии.
Эностозом называют увеличение массы кости за счет склероза эндооста.
Воспалительная деструкция. Различают специфическую и неспецифическую воспалительную деструкцию. Основой неспецифической воспалительной деструкции является гной и грануляционная ткань, что характеризует сущность гнойного остеомиелита. В начале процесса контуры очага нечеткие, смазанные; в последующем костная ткань в окружности очага деструкции уплотняется, склеротизируется, а сам очаг деструкции превращается в полость с толстыми, плотными, хорошо сформированными стенками, нередко с секвестральным содержимым. В процесс вовлекается надкостница, возникают обширные периостальные разрастания.
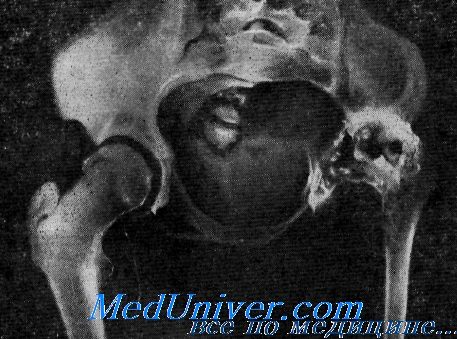
Прямая рентгенограмма таза и тазобедренных суставов.
Определяется резкая деформация тазового кольца. Правый тазобедренный сустав в норме. Выраженные изменения в левом тазобедренном суставе: суставная впадина углублена, суставная щель не прослеживается, головка деформирована с множественными очагами деструкции. Регионарный остеопороз, атрофия бедренной кости. Левосторонний туберкулезный коксит.
Специфическая воспалительная деструкция — это туберкулез, сифилис и др, при которых костная ткань замещается специфической гранулемой. Деструкция при этих заболеваниях отличается по локализации, форме, размерам и характеру очагов, а также особенностью реакции со стороны окружающей костной ткани и надкостницы. Очаг деструкции при туберкулезе, как правило, располагается в губчатом веществе эпифиза, он небольших размеров, округлой формы без или с очень незначительной склеротической реакцией вокруг. Реакция надкостницы чаще отсутствует.
Гуммозный сифилис, наоборот, характеризуется множественными мелкими очагами деструкции продолговатой формы, располагающимися в корковом слое диафизов и сопровождающимися значительным реактивным утолщением коркового слоя за счет эндостального и периостального костеобразования.
Опухолевая деструкция. Деструкция на почве злокачественной опухоли характеризуется наличием сплошных дефектов вследствие разрушения всей костной массы как губчатого, так и коркового слоя в связи с инфильтрирующим ее ростом.
При остеолитических формах деструкция обычно начинается с коркового слоя и распространяется к центру кости, имеет смазанные, неровные контуры, сопровождается обрывом и расщеплением краевой компактной кости. Процесс в основном локализуется в метафизе одной кости, не переходит в другую кость и не разрушает замыкающую пластинку суставной головки, хотя эпифиз или его часть может быть расплавлена совсем. Сохранившийся свободный конец диафиза имеет неровный, изъеденный край.
Деструкция при остеобластическом или смешанном типе остеогенных сарком характеризуется сочетанием участков разрушения кости, которые отличаются наличием хаотической костной структуры с избыточным атипичным костеобразованием; проявляющимся округлой или веретенообразной тенью вокруг мало разрушенной основы кости. Основным признаком, свидетельствующим о злокачественном характере указанных опухолей, остается отсутствие резкой границы между участками деструкции и неизмененной костью, а также разрушение коркового слоя.
Много общего имеют остеолитические метастазы и миелома по картине деструктивного просветления, которое проявляется в виде округлых, резко очерченных дефектов кости и характеризуется множественностью и полиморфностью (разной величины) поражения.
Участки просветления при доброкачественных опухолях указанного типа имеют овально-округлую правильную форму, однообразную структуру рисунка, ровные и отчетливо выраженные контуры, четко отграниченные от кости. Кортикальный слой опухоли является продолжением компактной кости здоровых участков; отсутствуют реактивные костные изменения в виде остеопороза в окружности опухоли и периостальные наслоения. Кортикальный слой кости в области опухоли может быть резко истончен, но он всегда сохраняет свою целостность. Если будет выявлен разрыв, перерыв его, то это часто является свидетельством злокачественного перехода и тогда правомерно предполагать истинную опухолевую деструкцию.
- Вернуться в оглавление раздела "Лучевая медицина"
Развитие костей, анатомия и физиология костной ткани в норме
Прежде чем приступить к проблеме остеолиза, целесообразно кратко рассмотреть нормальное развитие костной ткани и основные анатомические и физиологические свойства костей. Как и вся соединительная ткань, кости развиваются из мультипотентных мезенхимальных клеток.
Из этих клеток развиваются хондроциты (продуцируют хрящевую ткань и поддерживают ее строение), остеобласты (закладывают основу костной ткани), в ряде случаев — остеоциты (поддерживают структуру костной ткани) и остеокласты (разрушают кость).
У развивающегося эмбриона действуют два механизма образования костей: интрамембранозный и энхондральный. Интрамембранозная кость формируется непосредственно из мезенхимы без промежуточной хрящевой фазы; полагают, что филогенетически она образуется из дермы кожи. Костные структуры, которые оссифицируются раньше, чем развивающиеся по энхондральному пути, перечислены в табл. 124.
| Теменные кости Чешуя и барабанная часть височной кости Чешуя затылочной кости Лобная кость Сошник Медиальная пластинка крыловидной кости Кости лицевого черепа Нижняя челюсть Ключицы (в них, однако, возникают вторичные центры оссификация) |
Энхондральный механизм является основным при образовании большинства костей. В этом случае мезенхимальные клетки продуцируют вначале соответствующую хрящевую структуру, Когда хрящ созревает, он начинает прорастать сосудами и разрушаться клетками.
Затем мертвый хрящ замещается костной тканью, которая продуцируется остеоцитами. Эти процессы происходят главным образом ближе к концам костей, в центрах оссификации, расположенных в области эпифизов. Непрерывное отложение хряща, его гибель и последующее замещение костной тканью составляют процесс созревания костей.
С учетом этого механизма образования костей любую кость можно разделить на три отдельные анатомические области: эпифиз, метафиз и диафиз. Незрелая кость отличается от зрелой наличием или отсутствием зоны роста, которая у растущей кости располагается между метафизом и эпифизом (рис. 112).
Рентгенологически различают два типа костной ткани: губчатое (трабекулярное) вещество и кортикальную (компактная) кость (рис. 113). Губчатое вещество заполняет полости костей и сосредоточено в околосуставных участках (в области метафиза).
В длинных костях основной функцией губчатого вещества является сохранение каркаса кости и передача в кортикальный слой всех напряжений, которым подвергается кость. Кортикальная кость, с другой стороны, преобладает в диафизе, где губчатого вещества мало. Основная функция кортикальной кости — несущая. Таким образом, губчатое и кортикальное вещество кости тесно взаимосвязаны.
Поддержание структуры кости в норме представляет собой динамический процесс непрерывного распада кости за счет действия остеокластов и построения ее остеобластами. На внутренней поверхности кортикального слоя теоретически должен располагаться слой фибробластов соединительной ткани, называемый эндостом.
При резорбции или лизисе кости фибробласты превращаются в остеокласты, которые разрушают костную ткань, остеобласты же одновременно восстанавливают кость.
В кортикальном слое кости находятся отдельные цилиндрические структуры, называемые гаверсовыми каналами, или остеонами; они соединены перпендикулярными мостиками, называемыми прободающими каналами. Кортикальная кость лизируется за счет совместного действия остеокластов, позднее на ее месте образуются слои пластинчатой кости.
В норме контроль этого процесса осуществляется за счет сложного взаимодействия паратгормона и кальцитонина. Эти вопросы в настоящей статье не обсуждаются, но с ними можно ознакомиться в соответствующих работах.
Определение
Остеолиз, обнаруживаемый обычно рентгенологически, является нарушением баланса разрушения и образования костной ткани. В этом случае остеокласты быстрее разрушают губчатое и кортикальное вещество кости, чем остеобласты могут его восстановить.
В результате происходит рассасывание кости, процесс, состоящий из двух стадий. Во-первых, из костной структуры удаляется ее минеральный компонент, во-вторых, биологический каркас кости рассасывается с помощью ферментов. Важно помнить о том, что разрушить кость могут только остеокласты.
Как правило, губчатое вещество разрушается быстрее, чем кортикальный слой. Хотя для того чтобы рентгенологически отметить разрушение кости, необходимо, чтобы значительная часть губчатого вещества (до 50%) уже была разрушена.
Кортикальный слой за счет своей плотности разрушается медленнее, и его дефекты гораздо раньше и легче обнаруживаются при рентгенографии. Впрочем, рентгенологические признаки разрушения кости, как правило, определяются не ранее чем через 10 дней после первичной травмы кости.
Разновидности остеолиза
В принципе остеолиз можно разделить на категории, перечисленные в табл. 125. Всегда при оценке случая остеолизиса врач должен помнить о перечисленных этиологических причинах и сопоставлять их с рентгенологической картиной и клиническими симптомами.
- Разновидности
- Клиническая картина
- Диагностика и лечение
Лизис кости, который ещё носит название остеолиз, это патологический процесс, который протекает в костях человека и характеризуется нарушением баланса между разрушением и образованием их ткани. При этом остеокласты намного быстрее разрушают губчатое и кортикальное вещество, чем остеокласты способны его воспроизвести.
В результате этой патологии кости начинают рассасываться. При этом процесс рассасывания протекает в 2 стадии. При первой стадии из ткани удаляются минералы, а это в основном кальций. При второй стадии каркас тоже начинает рассасываться при помощи ферментов. При этом губчатое вещество разрушению поддаётся быстрее, чем кортикальный слой. Однако, чтобы увидеть эту патологию на рентгенологическом снимке необходимо, чтобы было разрушено более половины именно губчатого вещества. Кортикальный слой разрушается медленнее, однако его дефекты на рентгенограмме можно увидеть намного раньше и проще.

Для того, чтобы определить правильный диагноз, надо выяснить причину, которая привела к развитию патологии. В некоторых случаях остеолиз может передаваться по наследству и здесь возможно назначить только симптоматическую терапию, так как пока лечить генетические заболевания никто не умеет.
Остеолиз бывает и приобретённым. И здесь можно выделить такие факторы, как воспаление кости или ткани вокруг неё, травму, например, перелом, или даже ушиб, а именно травма чаще всего запускает процесс растворения повреждённой кости, и, конечно, это бывает опухоль в ней или опухоль, которая образовалась рядом.
Также патология может носить как доброкачественный, так и злокачественный характер, и быть либо первичным, то есть самостоятельным заболеванием, или возникать на фоне других недугов. По причинам развития лизис бывает метаболическим, то есть появляться в результате нарушения обмена веществ, и ишемическим, который бывает при нарушении нормального кровоснабжения кости.
В клинической картине огромную роль играет возраст больного. При этом некоторые состояния, например, фиброзный лизис кортикального слоя, бывает только у молодых людей, в то время как у людей старше 40 лет главной причиной становится метастазы опухолей, которые попали в костную ткань.
Если говорить о семейном анамнезе, то здесь часто обнаруживается патология у всех членов одной семьи. Так, например, в некоторых случаях факторами, приведшими к расплавлению костей, могут стать такие редкие наследственные болезни, как нейрофиброматоз, врожденное заболевание нейроэктодермальных структур кожи и мезодермы.
Основной симптом – повышение температуры тела, которая возникает на фоне воспалительного процесса в организме. Второй не менее важный симптом – это боль, однако в некоторых случаях она может отсутствовать. Если говорить о повышении температуры – то расплавление костой ткани носит инфекционный характер, а если присутствует боль, то здесь, скорее всего, не обходится без онкологии. Часто дефект той или иной кости обнаруживается совершенно случайно, например, при рентгенологической диагностике по поводу перелома. Нередко остеолиз развивается во время лимфолейкоза или рака, также причиной может стать туберкулёз. И тогда на первый план будут выступать симптомы основной болезни, а вот лизис в данном случае вторичен и его симптомы могут быть незаметны на фоне основного недуга.
Без хорошей диагностической аппаратуры выявить эту патологию практически невозможно. Для лабораторных анализов характерно повышение лейкоцитов в крови и высокое СОЭ. Также в крови обнаруживается большое количество кальция и пониженное содержание фосфора. Точный диагноз ставится на основе рентгенологического исследования, КТ или МРТ.
Что же касается терапии, то она зависит от причины заболевания. Если лизис первичный, то чаще всего он вызван инфекцией, поэтому здесь необходимы антибиотики. Если эта болезнь вторична и развивается на фоне туберкулёза, рака или другого серьёзного недуга, то здесь необходимо все усилия направить на лечение именно этой болезни.
- Виды, проявления и терапия полиартралгии
- Какие упражнения помогут расслабить мышцы шеи?
- Симптомы и лечение миалгии
- Классификация и особенности различных типов двустороннего сакроилеита
- Симптомы и лечение шейного спондилеза
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
18 марта 2019
- Доброкачественные опухоли костей
- Остеома
- Остеоид-остеома
- Остеобластома
- Остеохондрома
- Хондрома
- Злокачественные опухоли костей
- Остеогенная саркома
- Хондросаркома
- Саркома Юинга
- Цены на лечение
- Доброкачественная фиброзная гистоцитома отличается от фиброзного кортикального дефекта тем, что на рентгенографическом снимке не выявляется. Также фиброзная гистоцитома может вызывать болезненные ощущения.
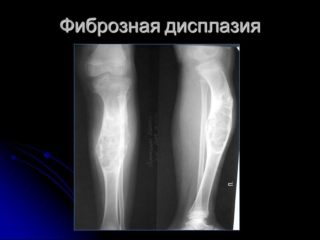
- Фиброзная дисплазия имеет везикулярную форму, развивается от центра кости.
- Периостальный десмоид выявляется в значительно более позднем возрасте – от 12 до 20 лет.
Нейрохирург советует операцию — можно ли обойтись?
Можно ли заниматься борьбой при искривлении позвоночника?
Допускается ли применение электротерапии при онкозаболевании?
Какое еще нужно лечение при остеохонднозе?
Опухоли костей – группа злокачественных и доброкачественных новообразований, возникающих из костной либо хрящевой ткани. Чаще в эту группу относят первичные опухоли, но ряд исследователей называет опухолями костей и вторичные процессы, которые развиваются в костях при метастазировании злокачественных новообразований, расположенных в других органах. Для уточнения диагноза используется рентгенография, КТ, МРТ, УЗИ, радионуклидные методы и биопсия тканей. Лечение доброкачественных и первичных злокачественных опухолей костей обычно оперативное. При метастазах чаще используются консервативные методики.
МКБ-10




Общие сведения
Опухоли костей – злокачественное или доброкачественное перерождение костной либо хрящевой ткани. Первичные злокачественные новообразования костей встречаются редко и составляют около 0,2-1% от общего числа опухолей. Вторичные (метастатические) костные опухоли являются распространенным осложнением других злокачественных новообразований, например, рака легких или рака молочной железы. У детей чаще выявляются первичные опухоли костей, у взрослых – вторичные.
Доброкачественные опухоли костей обнаруживаются реже злокачественных. Большинство новообразований локализуется в области трубчатых костей (в 40-70% случаев). Нижние конечности поражаются вдвое чаще верхних. Проксимальная локализация считается прогностически неблагоприятным признаком – такие опухоли протекают более злокачественно и сопровождаются частыми рецидивами. Первый пик заболеваемости приходится на 10-40 лет (в этом периоде чаще развивается саркома Юинга и остеосаркома), второй – на возраст после 60 лет (чаще возникают фибросаркомы, ретикулосаркомы и хондросаркомы). Лечением доброкачественных опухолей костей занимаются ортопеды, травматологи и онкологи, злокачественных – только онкологи.


Доброкачественные опухоли костей
Одна из самых благоприятно текущих доброкачественных опухолей костей. Представляет собой нормальную губчатую или компактную кость с элементами перестройки. Чаще остеома выявляется в подростковом и юношеском возрасте. Растет очень медленно, может годами протекать бессимптомно. Обычно локализуется в костях черепа (компактная остеома), плечевых и бедренных костях (смешанные и губчатые остеомы). Единственная опасная локализация – на внутренней пластинке костей черепа, поскольку опухоль может сдавливать мозг, вызывая повышение внутричерепного давления, эпиприпадки, расстройства памяти и головные боли.
Представляет собой неподвижное, гладкое, плотное безболезненное образование. На рентгенограмме костей черепа компактная остеома отображается в виде овального или округлого плотного гомогенного образования с широким основанием, четкими границами и ровными контурами. На рентгенограммах трубчатых костей губчатые и смешанные остеомы выявляются, как образования, имеющие гомогенную структуру и четкие контуры. Лечение – удаление остеомы в сочетании с резекцией прилегающей пластинки. При бессимптомном течении возможно динамическое наблюдение.
Опухоль кости, состоящая из остеоида, а также незрелой костной ткани. Характерны малые размеры, хорошо заметная зона реактивного костеобразования и четкие границы. Чаще выявляется у молодых мужчин и локализуется в трубчатых костях нижних конечностей, реже – в области плечевых костей, таза, костей запястья и фаланг пальцев. Как правило, проявляется резкими болями, в отдельных случаях возможно бессимптомное течение. На рентгенограммах выявляется в виде овального или округлого дефекта с четкими контурами, окруженного зоной склерозированной ткани. Лечение – резекция вместе с очагом склероза. Прогноз благоприятный.

Опухоль кости, по строению похожая на остеоид-остеому, но отличающаяся от нее большими размерами. Обычно поражает позвоночник, бедренную, большеберцовую и тазовые кости. Проявляется выраженным болевым синдромом. В случае поверхностного расположения может выявляться атрофия, гиперемия и отек мягких тканей. Рентгенологически определяется овальный или округлый участок остеолиза с нечеткими контурами, окруженный зоной незначительного перифокального склероза. Лечение – резекция вместе со склерозированным участком, расположенным вокруг опухоли. При полном удалении прогноз благоприятный.
Другое название этой опухоли - "костно-хрящевой экзостоз", локализуется в зоне хряща длинных трубчатых костей. Состоит из костной основы, покрытой хрящевым покровом. В 30% случаев остеохондрома выявляется в области колена. Может развиваться в проксимальной части плечевой кости, головке малоберцовой кости, позвоночнике и костях таза. Из-за расположения вблизи сустава нередко становится причиной реактивного артрита, нарушения функции конечности. При проведении рентгенографии выявляется четко очерченная бугристая опухоль с негомогенной структурой на широкой ножке. Лечение – резекция, при образовании значительного дефекта – костная пластика. При множественных экзостозах ведется динамическое наблюдение, операция показана при быстром росте или сдавлении соседних анатомических образований. Прогноз благоприятный.

Доброкачественная опухоль кости, развивающаяся из хрящевой ткани. Может быть одиночной либо множественной. Локализуется хондрома в костях стопы и кисти, реже – в ребрах и трубчатых костях. Может располагаться в костномозговом канале (энхондрома) или по наружной поверхности костей (экхондрома). Озлокачествляется в 5-8% случаев. Обычно течет бессимптомно, возможны неинтенсивные боли. На рентгеновских снимках определяется округлый либо овальный очаг деструкции с четкими контурами. Отмечается неравномерное расширение кости, у детей возможна деформация и отставание роста сегмента конечности. Лечение хирургическое: резекция (при необходимости с эндопротезированием или костной пластикой), при поражении костей стопы и кисти иногда требуется ампутация пальцев. Прогноз благоприятный.
Злокачественные опухоли костей

Опухоль кости, возникающая из костной ткани, склонная к бурному течению, быстрому образованию метастазов. Развивается преимущественно в возрасте 10-30 лет, мужчины страдают вдвое чаще женщин. Обычно локализуется в метаэпифизах костей нижних конечностей, в 50% случаев поражает бедро, затем следуют большеберцовая, малоберцовая, плечевая, локтевая кости, кости плечевого пояса и таза. На начальных стадиях проявляется тупыми неясными болями. Затем метаэпифизарный конец кости утолщается, ткани становятся пастозными, образуется видимая венозная сеть, формируются контрактуры, боли усиливаются, становятся невыносимыми.
На рентгенограммах бедра, голени и других пораженных костей на начальных стадиях выявляется очаг остеопороза со смазанными контурами. В последующем образуется дефект костной ткани, определяется веретенообразное вздутие надкостницы и игольчатый периостит. Лечение – оперативное удаление опухоли. Раньше применяли ампутации и экзартикуляции, теперь чаще выполняют органосохраняющие операции на фоне пред- и послеоперационной химиотерапии. Дефект кости замещают аллопротезом, имплантатом из металла или пластика. Пятилетняя выживаемость – примерно 70% при локализованных опухолях.
Злокачественная опухоль кости, образующаяся из хрящевой ткани. Встречается редко, как правило – у пожилых мужчин. Обычно локализуется в ребрах, костях плечевого пояса, костях таза и проксимальных отделах костей нижних конечностей. В 10-15% образованию хондросаркомы предшествуют экхондромы, энхондромы, остеохондроматоз, солитарные остеохондромы, болезнь Педжета и болезнь Олье.
Проявляется интенсивными болями, затруднением движений в прилегающем суставе и отечностью мягких тканей. При расположении в позвонках развивается пояснично-крестцовый радикулит. Течение обычно медленное. На рентгенограммах обнаруживается очаг деструкции. Кортикальный слой разрушен, периостальные наложения выражены нерезко, имеют вид спикул или козырька. Для уточнения диагноза могут назначаться МРТ, КТ, остеосцинтиграфия, открытая и проникающая игольчатая биопсия. Лечение чаще комплексное – химиохирургическое или радиохирургическое.
Третья по распространенности злокачественная опухоль кости. Чаще поражает дистальные отделы длинных трубчатых костей нижних конечностей, реже выявляется в области костей плечевого пояса, ребер, таза и позвоночника. Описана в 1921 году Джеймсом Юингом. Обычно диагностируется у подростков, мальчики страдают в полтора раза чаще девочек. Является чрезвычайно агрессивной опухолью – еще на этапе постановки диагноза у половины больных обнаруживаются метастазы, выявляемые при помощи обычных методов исследования. Частота микрометастазирования еще выше.
На ранних стадиях проявляется неясными болями, усиливающимися по ночам и не стихающими в покое. В последующем болевой синдром становится интенсивным, нарушает сон, препятствует повседневной активности, вызывает ограничение движений. На поздних стадиях возможны патологические переломы. Характерны также общие симптомы: снижение аппетита, кахексия, повышение температуры, анемия. При осмотре выявляется расширение подкожных вен, пастозность мягких тканей, местная гипертермия и гиперемия.
Для уточнения диагноза может назначаться рентгенография, КТ, МРТ, позитронно-эмиссионная томография, ангиография, остеосцинтиграфия, УЗИ, трепанобиопсия, биопсия опухоли, молекулярно-генетическое и иммуногистохимическое исследования. На рентгеновских снимках определяется зона с участками деструкции и остеосклероза. Кортикальный слой нечеткий, расслоен и разволокнен. Выявляется игольчатый периостит и выраженный мягкотканный компонент с однородной структурой.
Лечение – многокомпонентная химиотерапия, лучевая терапия, при возможности осуществляется радикальное удаление опухоли (включая мягкотканный компонент), при этом в последние годы часто применяются органосохраняющие операции. При невозможности удалить новообразование полностью выполняется нерадикальное вмешательство. Все операции проводятся на фоне пред- и послеоперационной лучевой и химиотерапии. Пятилетняя выживаемость при саркоме Юинга – около 50%.
Фиброзный кортикальный дефект бедренной кости – опухолеподобное поражение, преимущественно солитарное, которое встречается у 30-40% детей в возрасте от 4 до 8 лет и в подавляющем большинстве случаев не требует медицинского вмешательства. Патология развивается и протекает абсолютно бессимптомно и обычно выявляется случайно при проведении рентгенологического обследования костей таза и нижних конечностей. По своим гистологическим показателям фиброзный кортикальный дефект сходен с неоссифицируемой фибромой.
Причины возникновения дефекта
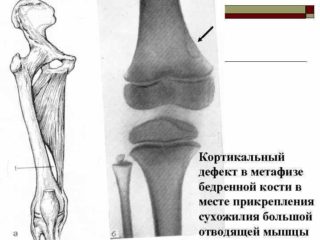
Причины образования патологии на сегодняшний день остаются не до конца изученными. Выявлена некоторая связь с генетически обусловленными системными заболеваниями соединительной ткани, в частности, крупные очаги поражения часто сопутствуют нейрофиброматозу I типа, фиброзной дисплазии, синдрому Яффе-Кампаначчи. Также отдельные исследования выявляют связь развития кортикального фиброзного дефекта с гипофосфатемическим витамин Д-резистентным рахитом.
В большинстве случаев этиология заболевания остается неясной. Патология выявляется случайно при рентгенологическом обследовании. Дефект нельзя отнести к редким: согласно статистике, у 30-40% детей в возрасте от 3 до 10 лет выявляются фиброзные очаги в метафизе и диафизе большеберцовой кости. Мальчики подвержены заболеванию вдвое чаще, чем девочки. У взрослых после закрытия ростковых зон костей фиброзный дефект не развивается. Как правило, к 13-14 годам наблюдается ремиссия патологии, и очаги фиброзной ткани замещаются нормальной костной тканью.
Случаев озлокачествления фиброзных новообразований в медицинской литературе не описано.
Клиническая картина
Фиброзный кортикальный дефект обнаруживается чаще всего в метафизе и диафизе большеберцовых костей, в местах прикрепления активных мышц, и представляет собой опухолеподобное очаговое перерождение тканей. Очаги представлены волокнистой фиброзной тканью с включениями гигантских клеток, а в некоторых случаях – рассеянных в фиброзной ткани веретенообразных и ксантомных клеток: нагруженных холестериновым эфиром макрофагов, перерожденных моноцитов. Также внутри фиброзных очагов могут быть обнаружены лимфоциты и плазменные клетки как следы воспалительной реакции.
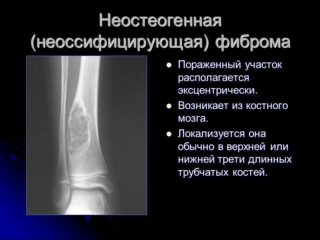
Очаги чаще всего возникают первично на периостальной поверхности, с течением времени распространяются интра- и субкортикально. В редких случаях новообразование заполняет весь поперечник кости. Если очаги имеют склонность к быстрому росту и распространению, заболевание классифицируют как неоссифицирующую фиброму и причисляют к доброкачественным новообразованиям, подлежащим оперативному лечению.
Отмечались ситуации, когда у пациента в кости одной конечности наблюдался фиброзный кортикальный дефект, а в другой – неоссифицирующая фиброма, что позволяет высказать предположение об общей природе их возникновения. При дифференциации фиброзного кортикального дефекта от неоссифицирующей фибромы принимают во внимание степень вовлечения в патологию костномозгового канала: ФКД не затрагивает его, а неоссифицируущая фиброма имеет тенденцию к прорастанию внутрь канала.
В отличие от кортикального дефекта, не выявляемого при прощупывании, фиброма может проявлять себя как припухлость плотной консистенции, неподвижная, не спаянная с кожей, слегка болезненная при пальпации.
При наличии фиброзного дефекта большеберцовой кости и при неоссифицируемой фиброме общее состояние больного остается удовлетворительным. Клинические анализы крови не позволяют выявить никаких характерных особенностей данных состояний.
Стоит отметить, что в медицинских кругах нет единого мнения о дифференциации ФКД и неоссифицирующей фибромы. Ряд специалистов считают их двумя разновидностями течения одной патологии, другие относят фиброму к опухолевым заболеваниям костной ткани, а ФКД не патологией, а дефектом или особенностью развития и роста костной ткани. Существует также мнение, что ФКД и неоссифицирующая фиброма являются разными стадиями течения одного заболевания.
Патология развивается бессимптомно и не сопровождается болевыми ощущениями или нарушениями подвижности конечностей. Однако в случаях масштабного замещения костной ткани фиброзной существенно снижается прочность кости, что может привести к патологическим переломам.
Диагностика кортикального дефекта
На рентгенологическом снимке обнаруживаются светлые очаги с четко очерченными границами склерозированной ткани, также наблюдается вздутие кортикального слоя. В случае неоссифицирующей фибромы в патологический процесс включен костномозговой канал.
Сцинтография при диагностике кортикального дефекта в большинстве случаев оказывается неэффективной и не позволяет выявить патологию. В отдельных случаях наблюдаются очаги умеренного поглощения и умеренной гиперемии. При обнаружении выраженного поглощения и гиперемии можно заподозрить перелом.
Патологию следует дифференцировать от других опухолевых образований костной ткани.
Процесс заживления очагов фиброзной ткани на рентгенографическом снимке следует отличать от процесса злокачественной резорбции тканей.
Лечение патологии
В большинстве случаев при выявлении патологии выбирается выжидательная тактика. Назначаются регулярные обследования для отслеживания динамики роста новообразований. Проведение биопсии при фиброзном кортикальном дефекте не рекомендуется.
В том случае, если очаг занимает более 50% поперечного сечения кости и возникает угроза спонтанного перелома, проводится хирургическая операция. Путём кюретажа (выскабливания) фиброзная ткань удаляется и замещается ауто- или аллотрансплантатом.
Прогноз
В большинстве случаев прогноз заболевания благоприятный даже при отсутствии какого-либо лечения. Фиброзный кортикальный дефект бедренной кости у детей имеет тенденцию к самопроизвольному исчезновению в 100% случаев — очаги замещаются здоровой костной тканью.
В исключительно редких случаях отмечались рецидивы заболевания с повторным формированием новых фиброзных очагов на месте старых.
Неоссифицируемая фиброма также имеет положительный прогноз, как правило, после операции остеокоррекции формирование очагов отмечается в редких случаях. Функция конечности полностью сохраняется, ортопедических нарушений ни у одного из прооперированных пациентов выявлено не было: оси, длина и геометрия костей остаются сохранными.
Читайте также:


