Какой объем кровопотери при переломе бедра
Любое продолжительное либо интенсивное кровотечение сопровождается развитием кровопотери–клиническим синдромом последствия травмы,представляющим собой типовой патологический процесс.
Существует несколько классификаций кровопотерь .
Согласно данным американской ассоциации хирургов различают степени кровопотери:
- I доклиническая, кровопотеря до 500 мл ( 10 % ОЦК), показатели Hg – 130-105 Ht 45-40%
- II легкая степень, кровопотеря составляет 500мл - 1 л ( 10-20 % ОЦК), Hg -100-85 г/л, Ht - 38-32%.
- III средней тяжести, кровопотеря составляет 1л - 1,5 л ( 20-30% ОЦК), Hg - 80-65 г/л, Ht - 30 – 24%
- IV тяжелая степень, кровопотеря составляет 1,5л – 2 л ( > 30% ОЦК), Hg
Точное определение величины кровопотери играет важную роль для построения патогенетически обоснованной интенсивной терапии.В обычной практике применяют гравиметрические методы, методы разведения и прочее. Однако в военно-полевой хирургии применяют наиболее простые и легко осуществимы методы.
1) по локализации травмы и объему поврежденных тканей (ориентировочно)
В травматологии известно, что локализация перелома позволяет в первые сутки судить о вероятной величине кровопотери в зоне травмы -
- при переломе костей голени и предплечья – ориентировочно максимальная кровопотеря составит 0, 5 – 1 л
- при переломе костей плеча и бедра – ориентировочно максимальная кровопотеря составит 1 – 1, 5 л
- при переломе костей таза и позвоночника – ориентировочно максимальная кровопотеря составит 1,5 – 2 л и более
Существует много различных данных о величине средней кровопотери при огнестрельных ранениях, например по О.К. Гаврилову:
1) Ранения черепа – 1,2 л
2) Ранения груди – 1,8 л
3) Закрытая травма груди – 0,5 л
4) Закрытая травма живота – 1,7 л
5) Множественные переломы таза- 2,5 л
6) Огнестрельные ранения бедра – 1,1 л
7) Закрытый перелом бедра – 1,1
8) Отрыв бедра, голени – 1,8 л
9) Отрыв плеча – 1,6 л
10)Огнестрельные ранения голени – 1,0 л.
2) Методика определения величины кровопотери по гемодинамическим показателям, шоковому индексу (ШИ) или индексу Аллговера-Грубера.
Хотя, выраженная стойкая гипотония – обычно поздний симптом при шоке и, несмотря на то, что показатель АД не определяет развитие шока, с этим показателем нельзя не считаться. Поэтому была создана классификация степени тяжести шока Кивза, в основу которого положен уровень АД.
| ШОКОВЫЙ ИНДЕКС (ШИ) | Объем кровопотери |
| 1,4 | 40% ОЦК (2,0 л) |
Шоковый индекс дает достоверные результаты при условии отсутствия какой-либо предшествующей терапии и сопутствующих повреждений головного мозга, сердца, алкогольного опьянения, опиатной интоксикации и др.
3) Методика определения кровопотери по лабораторным показателям
- по концентрации Hg, Ht, числу эритроцитов
- по относительной плотности крови, для чего подготавливают набор стеклянных банок с раствором медного купороса разной плотности от 1,040 до 1,060. Кровь раненого набирают в пипетку и последовательно капают в банки с раствором голубого цвета. Если капля всплывет – удельная плотность крови меньше плотности данного раствора, если - потонет – то больше, чем плотность раствора. Если капля зависает в центре – удельная плотность крови равна плотности данного раствора.
- относительная плотность 1,057 – 1, 054 кровопотеря до 500 мл (Ht – 0,44 -0,40)
- относительная плотность 1,053 – 1, 050 кровопотеря до1000 мл (Ht – 0,38 -0,32)
- относительная плотность 1,049 – 1, 044 кровопотеря от 1000 до 1500 мл (Ht – 0,30 -0,23)
- относительная плотность менее 1, 044 кровопотеря более 1500 мл (Ht ниже 0,23)
Суммарная оценка лабораторных показателей позволяет ориентировочно составить представление о величине кровопотери.
Практически считается, что снижение уровня относительной плотности крови на 0,010, параллельно со снижением числа эритроцитов, гемоглобина и гематокрита при соотвествующих клинических проявлениях – сопровождается кровопотерей от 500 до 1000мл. Однако ИТТ кристаллоидами и коллоидами на догоспитальном этапе изменяет показатель относительной плотности крови, что лишает его достоверности.
В условиях жаркого климата снижение уровня относительной плотности крови также мало информативно для точного определения величины кровопотери.

Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Скрининговым методом оценки тяжести кровопотери является предложенный в 1967 году Алговером и Бури шоковый индекс, представляющий собой отношение частоты сердечных сокращений к систоличекому артериальному давлению. Чем выше индекс, тем массивнее кровопотеряе и хуже прогноз. В норме индекс равен 0, 5. Нарастание индекса Альговера свидетельствует о прогрессировании тяжести кровопотери:
Величина
шокового индекса
Ориентировочный
дефицит ОЦК
0, 8
10%
0, 9 – 1, 2
20%
1, 3 – 1, 4
30%
1, 5
40%
В связи с этим, все большему числу клиницистов представляются более физиологически обоснованными и клинически значимыми классификации кровопотери, основанные на клинически определяемой степени резистентности к ней организма. Именно уровень компенсации перенесенной кровопотери представляет несомненный практический интерес, ведь все последующие лечебные мероприятия направлены на стабилизацию функций организма, в той или иной степени нарушенных при кровотечении. Несомненно, к тому же, что в экстренной ситуации целесообразной и практически применимой является такая система оценки кровопотери, которая бы на основании минимального количества параметров позволяла адекватно и быстро определять тяжесть кровопотери не только в стационаре, но уже и на догоспитальных этапах медицинской помощи. Так, Н. А. Яицкий и соавт. (2002) разделяют острую кровопотерю на три степени только на основании величин АДсист и ЧСС (табл. 1)
Таблица 1. Изменения АД и ЧСС при различной степени кровопотери (по Н. А. Яицкому с соавт. , 2002).
Степень кровопотери
Лежа на спине
Сидя
АДсист, мм Hg
ЧСС, в мин
АДсист, мм Hg
ЧСС, в мин
Легкая
Средняя
Тяжелая
Являясь отражением состояния макроциркуляции и, весьма ориентировочно, состояния микроциркуляции, измерение АД может служит быстрым методом оценки гемодинамики и проведения простого ее мониторинга.
К сожалению, предложенные классификации острой кровопотери, основанные на анализе только лабораторных данных, оказываются несостоятельными ввиду невозможности применения их в ранние сроки кровотечения. При массивном кровотечении в первые часы показатели гемоглобина, эритроцитов, гематокрита остаются в пределах исходных значений, т. к. не успевает развиться аутогемодилюция. В некоторых работах прямо указывается, что величина гематокрита лишь отражает проводимую инфузионную терапию, но не является показателям наличия и выраженности кровотечения. Лишь спустя 6-24 часа вследствие аутогемодилюции, проведения заместительной инфузионной терапии показатели красной крови снижаются и позволяют рассчитать предварительный объём кровопотери. Уровень эритроцитов, гемоглобина и гематокрита в периферической крови в ранние сроки кровотечения (1-2 сутки) не отражают истинной тяжести возникшей кровопотери, что затрудняет изолированное использование этих гематологических показателей на ранних этапах диагностики (В. Н. Липатов, 1969; Вострецов Ю. А. , 1997).
В современной клинической практике наибольшее распространение получили методы оценки тяжести кровопотери, имеющие в своей основе анализ комплекса клинических и рутинных лабораторных критериев.
В 1982 году Американская коллегия хирургов на основании интегрального анализа десятков тысяч случаев острых кровотечений различной этиологии, предложила дифференцировать кровопотерю на 4 класса кровотечений в зависимости от клинической симптоматики (по P. L. Marino, 1998):
класс I – при этом клинические симптомы отсутствуют или имеется тахикардия в покое, прежде всего в положении стоя; ортостатической тахикардия считается тогда, когда ЧСС увеличивается не менее, чем 20 ударов в 1 минуту, при переходе из горизонтального положения в вертикальное (соответствует потере 15% объема циркулирующей крови или менее) ;
класс II – основным клиническим признаком его является ортостатическая гипотензия или снижение АД не менее, чем на 15 мм. рт. ст при переходе из горизонтального положения в вертикальное, в положении лежа АД нормальное или несколько снижено, диурез сохранен (соответствует потере от 20 до 25% ОЦК) ;
класс III – проявляется гипотензией в положении лежа на спине, олигурией менее 400 мл/сутки (соответствует потере от 30 до 40% ОЦК) ;
класс IV – проявляется коллапсом и нарушением сознания до комы (потеря более 40% ОЦК).
В современной рациональной трансфузиологии основными ориентирами оценки тяжести кровопотери также являются адекватное сознание, достаточный диурез (> 0, 5 мл/кг/час), отсутствие гипервентиляции, показатели гемокоагуляции, динамика центрального венозного, пульсового и среднего динамического давления, изменение артерио-венозной разницы по кислороду (А. П. Зильбер, 1999; В. С. Ярочкин 1997, 2004).
Одной из последних отечественных классификаций острой кровопотери предложена А. И. Воробьевым (2002). Автор подчеркивает, что именно клинические, а не лабораторные показатели должны являться определяющими в оценке тяжести кровопотери (табл. 2).
Таблица 2. Оценка степени тяжести острой массивной кровопотери (по А. И. Воробьеву с соавт. , 2002).
Показатель
Степень тяжести
I
II
III
IV
Пульс, в мин.
АД
Пульсовое давление
Нормальное или повышено
ЧДД, в мин.
Почасовой диурез, мл
Состояние ЦНС
Объем кровопотери, мл
(% ОЦК)
В повседневной клинической практике мы используем классификацию тяжести кровопотери, основанную как на оценке клинических критериев (уровень сознания, признаки периферической дисциркуляции, АД, ЧСС, ЧДД, ортостатическая гипотензия, диурез), так и на оценке основополагающих показателей картины красной крови – величин гемоглобина и гематокрита (В. К. Гостищев, М. А. Евсеев, 2005). Классификация различает четыре степени тяжести острой кровопотери:
I степень (легкая кровопотеря) – характерные клинические симптомы отсутствуют, может иметь место ортостатическая тахикардия, уровень гемоглобина выше 100 г/л, гематокрит – не менее 40%. Отражает величину дефицита ОЦК до 15%.
II степень (кровопотеря средней тяжести) – из клинических симптомов определяется ортостатическая гипотензия со снижением АД более чем на 15 мм рт. ст. и ортостатическая тахикардия с увеличением ЧСС более чем на 20 ударов в минуту, уровень гемоглобина в пределах 80 – 100 г/л, гематокрит – в пределах 30 – 40%. Отражает величину дефицита ОЦК 15 – 25%.
III степень (тяжелая кровопотеря) – клинически определяются признаки периферической дисциркуляции (дистальные отделы конечностей холодные наощупь, выраженная бледность кожи и слизистых), гипотония (АДсист находится в пределах 80 – 100 мм рт. ст. ), тахикардия (ЧСС более 100 в минуту), тахипноэ (ЧДД более 25 в минуту), явления ортостатического коллапса, диурез снижен (менее 20 мл/час), уровень гемоглобина находится в пределах 60 – 80 г/л, гематокрит – в пределах 20 – 30%. Отражает величину дефицита ОЦК 25 – 35%.
IV степень (кровопотеря крайней степени тяжести) – из клинических симптомов характерными являются нарушение сознания, глубокая гипотония (АДсист менее 80 мм рт. ст. ), выраженные тахикардия (ЧСС более 120 в минуту) и тахипноэ (ЧДД более 30 в минуту), признаки периферической дисциркуляции, анурия; уровень гемоглобина находится ниже 60 г/л, гематокрита – 20%. Отражает величину дефицита ОЦК больше 35%.
В основу данной классификации положена оценка наиболее значимых клинических симптомов, отражающих реакцию организма на кровопотерю. Определение уровня гемоглобина и гематокрита представляется также весьма важным в оценке тяжести кровопотери, особенно при III и IV степени тяжести, поскольку в данной ситуации гемический компонент постгеморрагической гипоксии становится весьма существенным. Кроме того, уровень гемоглобина по-прежнему является решающим критерием для определения показаний для трансфузии эритроцитарной массы.
Следует заметить, что срок от появления первых симптомов кровотечения и тем более от его действительного начала, составляющий, как правило, не менее суток, делает показатели гемоглобина и гематокрита вполне реальными в силу успевшей развивиться за данный период гемодилюции. В случае несоответствия клинических критериев показателям гемоглобина и гематокрита оценку тяжести кровопотери следует проводить, учитывая показатели, в наибольшей степени отличающиеся от нормальных значений.
Предложенная классификация тяжести кровопотери представляется нам приемлемой и удобной именно для клиники ургентной хирургии, как минимум, по двум причинам. Во-первых, оценка кровопотери не требует проведения сложных специальных исследований. Во-вторых, возможность определения степени кровопотери сразу же в приемном отделении позволяет решить вопрос о необходимости начала инфузионной терапии и госпитализации пациента в отделение интенсивной терапии.
По нашим наблюдениям из 1204 пациентов с ОГДЯК у большей части (35, 1%) пациентов при госпитализации была диагностирована кровопотеря II степени. С кровопотерей III и I степеней были госпитализированы соответственно 31, 2% и 24, 8% пациентов. Доля пациентов с кровопотерей IV степени составила 8, 9%. Доля пациентов с кровопотерей I степени с увеличением возраста пациентов имела тенденцию к снижению с 33, 5% у больных моложе 45 лет до 2, 3% у больных старческого возраста, что может быть объяснено уменьшающейся с возрастом резистентностью организма к кровопотере и возникновением выраженной клинической манифестации при сравнительно меньших темпах геморрагии. Напротив, массивная кровопотеря для больных пожилого и старческого возраста приобретает характер фатальной уже на догоспитальном этапе, о чем свидетельствует снижение доли больных с кровопотерей III и IV степеней в возрастных группах 60 – 74 лет и старше 75 лет.
Среди больных с кровопотерей I и II ст. наибольший удельный вес имели пациенты моложе 45 лет. Доля больных в возрасте 45 – 59 лет, составлявшая при кровопотере I ст. 31, 4%, достигает 40, 3% при кровопотере III ст. Данный возрастной контингент составлял практически половину больных с кровопотерей IV ст. Доля больных 60 – 74 лет достигает максимума при кровопотере II степени и уменьшается при усугублении тяжести кровопотери. Аналогичная картина распределения отмечается и у больных старческого возраста: 15, 9% среди больных со II ст. кровопотери и совсем незначительная среди больных с III (7, 5%) и IV (5, 5%) ст.
Сопоставление этиологической структуры и тяжести кровопотери в различных возрастных группах позволяют сделать следующие выводы. Пациенты 45 – 59 лет, составляя наибольшую долю из больных с кровопотерей III и IV ст. , одновременно имеют наибольший удельный вес в группе каллезных язв (36, 7%) и значительный (30, 8%) в группе хронических язв. Данный факт указывает именно на каллезную язву как на основной этиологический фактор возникновения острой массивной кровопотери при ОГДЯК. Существенная доля (35, 3%) больных в возрасте 60 – 74 лет от группы пациентов с каллезной язвой и существенной (хотя и меньшей по сравнению с предыдущей возрастной группой за счет уменьшения абсолютного числа больных) долей больных с кровопотерей III ст. (20, 4%) и IV ст. (19, 7%) также указывает на то, что каллезный характер язв – важный фактор возникновения массивного кровотечения. Незначительный удельный вес пациентов старше 75 лет среди всех с кровопотерей III и IV ст. (7, 5% и 5, 5%) даже при наличии у 20, 5% пациентов каллезных язв указывает на низкую резистентность больных данной группы к массивной кровопотере и их гибели еще на догоспитальном этапе.
Оценка нарушений системы гемостаза у больных с ОГДЯК. Помимо определения тяжести кровопотери принципиально важной задачей диагностики у пациентов с гастродуоденальными язвенными кровотечениями является количественная и качественная оценка нарушений системы гемостаза, поскольку расстройства гемокоагуляции являются важнейшим патогенетическим звеном синдрома острой массивной кровопотери, а их адекватная и своевременная коррекция – обязательным компонентом заместительной терапии. А. И. Воробьев и соавт. (2001) подчеркивают, что очень часто острая массивная кровопотеря происходит у больных с исходно существующими нарушениями в системе свертывания крови. Наиболее часто эти нарушения проявляются формированием гиперкоагуляционного синдрома, нередко определяющего тяжесть течения синдрома острой массивной кровопотери, трансфузиологическую тактику ее восполнения и предупреждения развития острого ДВС-синдрома.
Принято считать, что массивная кровопотеря, сопровождающаяся выраженными нарушениями гемодинамики с расстройствами периферического кровотока, практически всегда сопровождается появлением гиперкоагуляционной фазы ДВС-синдрома. Гиперкоагуляционная фаза ДВС-синдрома часто бывает весьма скоротечной и не диагностируется. Тем не менее, при данной фазе ДВС-синдрома признаки гиперкоагуляции выражены весьма отчетливо: укорочены АЧТВ, протромбиновое время, снижены уровень фибриногена и число тромбоцитов. Скорость образования кровяного сгустка в пробирке по-прежнему ускорено, но он остается рыхлым и нестойким.
Для гипокоагуляционной фазы ДВС-синдрома характерны с одной стороны лабораторные маркеры коагулопатии потребления а с другой – наличием признаков гипокоагуляции и диффузного геморрагического диатеза (кровоточивость гематомно-петехиального типа). Приводим основные лабораторные и клинические признаки гиперкоагуляционного синдрома и фаз ДВС-синдрома (табл. 3).
Таблица 3. Лабораторные и клинические признаки нарушений гемокоагуляции (по А. И. Воробьеву и соавт. , 2001).
Форма нарушения гемокоагуляции
Лабораторные и клинические признаки
Гиперкоагуляционный синдром
Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов; снижение активности фибринолиза.
Клинические проявления: тромбирование иглы при венепункции, быстрое формирование рыхлого и нестойкого кровяного сгустка в пробирке.
Гиперкоагуляционная фаза ДВС-синдрома
Лабораторные признаки: укорочение АЧТВ, протромбинового времени; повышение активности тромбоцитов при сниженном их количестве; снижение уровня фибриногена, АТ III, протеина С, активности фибринолиза.
Клинические проявления: быстрое тромбирование иглы при венепункции, появлене признаков полиорганной недостаточности.
Гипокоагуляционная фаза ДВС-синдрома
Лабораторные признаки: удлинение АЧТВ, протромбинового времени, снижение количества и активности тромбоцитов; снижение уровня фибриногена, факторов свертывания, АТ III, протеина С; ускорение фибринолиза; резкое повышение уровня продуктов деградации фибрина, D-димеров.
Клинические проявления: трудноконтролируемая диффузная кровоточивость, развернутая картина полиорганной недостаточности.

научный руководитель по хирургии, д.м.н., профессор
Статья добавлена 2 апреля 2016 г.
Определение величины кровопотери в полевых условиях представляет определенные трудности, так как нет достаточно информативного и быстрого метода измерения объема крови, и врачу приходится руководствоваться совокупностью клинических признаков и данных лабораторных исследований.
В военно-полевой хирургии для этой цели можно использовать 4 группы методов.
1. По локализации травмы и показателю объема поврежденных тканей.
2. По гемодинамическим показателям (индекс шока, систолическое АД).
3. По концентрационным показателям крови (гематокрит, гемоглобин).
4. По изменению ОЦК.
Ориентировочно можно определить величину кровопотери по локализации травмы: при тяжелой травме груди она составляет 1,5-2,5 л, живота - 2 л, при множественных переломах костей таза - 2,5-3,5 л, открытом переломе бедра 1,5- 1,8 л, закрытом переломе бедра - 2 л, голени - до 0,8 л, плеча - 0,6 л, предплечья - 0,5 л. Этих данных бывает достаточно при оказании первой врачебной и квалифицированной хирургической помощи.
На этом же этапе можно использовать и ориентировочный показатель объема поврежденных тканей, принимая ладонь раненого за единицу измерения, соответствующую приблизительно кровопотере в 0,5 л. Открытая ладонь используется для определения раневой поверхности, а сжатый кулак - для оценки объема поврежденных тканей.
В связи с этим все ранения делятся на 4 группы.
1. Малые раны - поверхность повреждения меньше поверхности ладони. Кровопотеря равна 10% ОЦК.
2. Раны средних размеров - поверхность повреждения не превышает площади 2 ладоней. Кровопотеря до 30% ОЦК.
3. Большие раны - поверхность больше площади 3 ладоней, но не превышает площади 5 ладоней. Средняя кровопотеря около 40% ОЦК.
4. Раны очень больших размеров - поверхность больше площади 5 ладоней. Кровопотеря около 50% ОЦК.
В любых условиях можно определить величину кровопотери по гемодинамическим показателям - индексу шока. Несмотря на критику использования АД в качестве критерия тяжести кровопотери, оно вместе с ЧСС неизменно будет использоваться на передовых этапах эвакуации. По существу это первые важные объективные показатели, которые позволяют ориентировочно определить не только тяжесть состояние раненого, но и количество потерянной крови.
Индекс шока представляет собой отношение ЧСС к систолическому АД. В норме этот показатель равен 0,5. Каждое последующее его увеличение на 0,1 соответствует потере 0,2 л крови, или 4% ОЦК. Повышение данного показателя до 1,0 соответствует потере 1 л крови (20% ОЦК), до 1,5 - 1,5 л (30% ОЦК), до 2,0 - 2 л крови (40% ОЦК).
Этот метод оказался информативным в острых ситуациях, но он допускает занижение истинной величины кровопотери на 15%. Метод не следует применять при медленном кровотечении. Для упрощения расчетов была разработана номограмма, основанная на индексе шока (табл. 7).
Эти данные позволяют ориентировочно вычислить величину кровопотери у любого раненого. Этот бескровный метод определения острой кровопотери можно применять на передовых этапах медицинской эвакуации, особенно в неотложных ситуациях при массовом поступлении раненых.
Из методов 3-й группы для определения величины кровопотери раньше применяли метод Филлипса-Ван-Слайка в модификации Г.А. Барашкова, основанный на определении удельного веса (относительной плотности) крови в растворах медного купороса с разной плотностью - от 1,040 до 1,060 (номограмма Г.А. Барашкова). Кровь раненого набирают в пипетку и последовательно капают в банки с раствором голубого цвета. Если капля зависает в центре, удельная плотность крови равна цифре, написанной на банке с раствором медного купороса. Однако метод трудоемок, дает значительный процент ошибок, занижая в острой ситуации величину кровопотери почти наполовину. Величина ошибки уменьшается по мере развития аутогемодилюции. Определение кровопотери по плотности крови и гематокриту (метод Филлипса-Ван-Слайка с номограммой Г.А. Барашкова) представлено в табл. 8.
Таблица 7.Определение кровопотери при травме и кровотечении по показателям гемодинамики
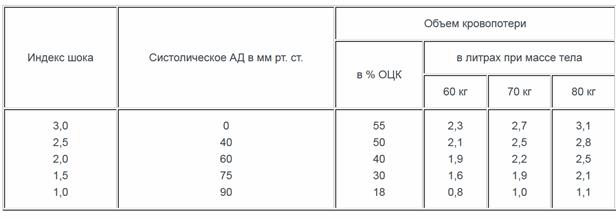
Таблица 8.Определение кровопотери по плотности крови и гематокриту
| Плотность крови, кг/мл | Гематокрит, л/л | Объем кровопотери, мл |
| 1057-1054 | 0,44-0,40 | до 500 |
| 1053-1050 | 0,38-0,32 | |
| 1049-1044 | 0,30-0,22 | |
| 1500 |
Наибольшее распространение в военно-полевой хирургии получил гематокритный метод F.D. Moore,
представленный следующей формулой: КП = ОЦКд χ(Гтд - Гтф) / Гтд,
где КП - кровопотеря, л; ОЦКд - должный ОЦК; Гтд - должный гематокрит, составляющий 45% у мужчин и 42% у женщин; Гтф - фактический гематокрит, определенный у пораженного после остановки кровотечения и стабилизации гемодинамики. В этой формуле вместо гематокрита можно применять уровень гемоглобина, считая должным 150 г/л.
Концентрационные методы определения величины кровопотери, основанные на показателях гематокрита и гемоглобина, можно рекомендовать лишь для расчетов при медленной кровопотере, так как их истинные значения становятся реальными по достижении полного разведения крови, которое происходит в организме на протяжении 2-3 сут.
Между величиной дефицита ОЦК и клиническими проявлениями шока имеется тесная взаимосвязь, которую доказали М.Г. Вейль и Г. Шубин (1971) (табл. 9).
Наиболее объективно определение ОЦК с помощью разведения индикатора, что применимо лишь в высокоспециализированных госпиталях. Однако при исследовании волемических показателей определяется дефицит ОЦК, который неравнозначен величине кровопотери. Наиболее точно этой величине соответствуют сдвиги глобулярного объема при допущении, что весь дефицит этого объема является следствием потери крови. Такое утверждение имеет достаточно веское основание, поскольку эритроциты – наиболее стабильный компонент объема крови, не подверженный быстрым количественным изменениям. При отсутствии в организме человека истинных депо крови глобулярный объем должен уменьшаться строго на величину кровопотери. На этом основании можно рассчитать (только ретроспективно) величину кровопотери по дефициту глобулярного объема (ГО). Можно применить классификацию М.В. Шеляховского и Л.А. Батыра и рассчитать величину кровопотери по дефициту ГО по формуле:
КП = ОЦКд χ(ГОд - ГОф) / ГОд,
где КП - кровопотеря; ГОд - должный ГО; ГОф – фактический ГО.
Таблица 9.Сопоставление клинических признаков острой кровопотери с величиной дефицита ОЦК
Степень шока Клинические признаки Снижение ОЦК, %
Степень шока Не выражена
Клинические признаки Отсутствуют
Снижение ОЦК, % Не более 10 (500 мл)
Степень шока Легкая
Клинические признаки ЧСС 90-100 в минуту, АД более 90 мм рт.ст., признаки периферической вазоконстрикции
Снижение ОЦК, % На 15-25 (750-1250 мл)
Степень шока Средняя
Клинические признаки ЧСС 100-120 в минуту, снижение пульсового давления. Систолическое АД 90-75 мм рт.ст. Беспокойство, потливость, бледность. Олигурия
Снижение ОЦК, % На 25-35 (1250-1750 мл)
Степень шока Тяжелая
Клинические признаки ЧСС 120-160 в минуту, систолическое АД 70-50 мм рт.ст. Ступор, резкая бледность, холодные конечности. Олигоанурия
Снижение ОЦК, % Более 35 (более 1750 мл)
Клиника перелома кости. Диагностика
Боль и припухлость — наиболее типичные проявления перелома. Обычно эти симптомы локализованы в месте перелома, но при сопутствующем обширном повреждении мягких тканей могут оказаться более генерализованными или диффузными.
Может отмечаться потеря нормальной функции, но у большинства больных с неполным переломом (стрессовый перелом) функциональные нарушения могут быть минимальными. Если концы сломанной кости соприкасаются неплотно, обычно обнаруживаются патологическая подвижность и крепитация. Тем не менее искать этого не следует, поскольку увеличивается вероятность дальнейшего повреждения мягких тканей.
Больные с грубой деформацией или крепитацией должны быть немедленно шинированы до транспортировки или снятия рентгенограмм. Следует искать локальную припухлость кости. Неполные переломы могут быть предположительно диагностированы или заподозрены на основании припухлости кости, хотя перелом может и не обнаруживаться на рентгенограмме в течение 10—14 дней.
Для выявления сопутствующих переломов рентгенографию проводят с захватом двух смежных суставов выше и ниже места перелома. Обследование больного с переломом не будет полным, если не исследовано состояние сосудисто-нервного пучка.
При постановке диагноза и лечении переломов следует помнить:
1. Если поврежден сустав, всегда подозревают костно-хрящевой перелом.
2. Сесамовидные кости ошибочно принимают за фрагменты сломанной кости. Для первых характерна гладкая граница. В случае сомнений делают сравнительные снимки.
3. Повреждения эпифиза путают с разрывом связок у ребенка. Помните, что эпифиз — самое слабое место, наиболее подверженное повреждению, если избыточная сила действует в плоскости, перпендикулярной суставу, что особенно характерно для коленного сустава.
Типичное осложнение перелома — кровотечение. Объем кровопотери часто не оценивают. Ниже показан объем кровопотери при наиболее часто встречающихся переломах. У больного с множественными переломами может быть шок от потери крови. Особенно это характерно для людей пожилых, сосуды которых менее способны суживаться, чтобы поддерживать давление. При переломах таза потеря крови настолько велика, что больной может быть полностью обескровлен.
Средний объем кровопотери при закрытых переломах:
— Лучевая и локтевая кости 150—250 мл
— Плечевая кость 250 мл
— Тазовые кости 1500—3000 мл
— Бедренная кость 1000 мл
— Большеберцовая и малоберцовая кости 500 мл
- Классификация переломов костей. Вывих, подвывих и диастаз суставов
- Биомеханика перелома и его заживление. Фазы
- Клиника переломов костей. Диагностика
- Первая помощи при переломе кости. Экстренное шинирование
- Выбор метода лечения перелома кости. Показания к операции
- Гипсовый метод лечения перелома кости. Методика и контроль
- Обезболивание переломов. Блокада по Виру
- Лечение открытого перелома кости. Правила
- Лечение патологического и огнестрельного перелома кости. Правила
- Переломы костей у детей. Особенности лечения
78. В патогенезе травматического шока ведущим фактором является:
а) болевой фактор;
б) острая кровопотеря;
в) эндогенная интоксикация;
г) жировая эмболия;
д) психоэмоциональный стресс.
а) если систолическое АД ниже 90 мм рт. ст.
в) на основании оценки гемодинамики в момент осмотра и на основании учета характера травмы;
г) если индекс Альговера равен или более 1,0;
д) при наличии травмы, сопровождающейся выраженным болевым синдромом.
80. При переломе обеих костей голени кровопотеря составляет:
В) до 1000 мл
81. При закрытом переломе бедренной кости кровопотеря составляет:
Г) до 1500 мл
82. При закрытом множественном переломе костей таза кровопотеря составляет:
Д) до 2500 мл
83. Выберите правильный алгоритм действий у больного с множественной скелетной травмой. Индекс Альговера = 1,0:
а) начало инфузионной терапии — введение глюкокортикоидов — обезболивание — транспортная иммобилизация;
б) обезболивание — начало инфузионной терапии — введение глюкокортикоидов — транспортная иммобилизация;
в) обезболивание — иммобилизация — начало инфузионной терапии — введение глюкокортикоидов;
г) начало инфузионной терапии — иммобилизация — введение глюкокортикоидов — обезболивание;
д) начало инфузионной терапии — иммобилизация — обезболивание — введение глюкокортикоидов.
84. Вы оказываете помощь пациенту, у которого выявили тупую травму живота и закрытый перелом бедренной кости. Частота пульса = 96 ударов в 1 мин, систолическое АД = 100 мм рт. ст. Ваше решение по проведению инфузионной терапии (время транспортировки 15 минут):
а) нет необходимости;
б) 400 мл полиглюкина за время транспортировки;
в) введение 0,9% раствора NaCl со скоростью 25-30 мл в мин;
г) введение струйно 200 мл полиглюкина, продолжение введения раствора NaCl 0,9%;
д) введение 400 мл раствора NaCl 0,9% струйно, продолжение капельно до введения 1,5 л.
85. Вы оказываете помощь пациенту, у которого выявили тупую травму живота и закрытый перелом бедренной кости. Частота пульса = 108 ударов в 1 минуту, систолическое АД = 70 мм рт.ст. Ваше решение по проведению инфузионной терапии (время транспортировки 15 мин):
а) нет необходимости
Б) начать струйное введение коллоидных плазмозаменителей
в) начать струйное введение кристаллоидных плазмозаменителей
г) начать струйное введение кристаллоидных плазмозаменителей и ввести внутривенно 1,0 мл мезатона;
д) начать струйное введение плазмозаменителей и капельное введение раствора дофамина.
86. Вы оказываете помощь пациенту с тупой травмой живота. Пациент находится в машине скорой помощи. Сознание спутанное, пульс на лучевой артерии не определяется. Систолическое АД 60 мм рт. ст. Время проезда до стационара около 15 мин. Ваши действия:
а) не теряя время на установку инфузионной системы, начать движение в стационар; в пути использовать кислород, возвышенное положение нижних конечностей;
б) начать введение плазмозаменителей, добиться стабилизации состояния пациента, после чего начать транспортировку в стационар;
в) начав струйную инфузию плазмозаменителей, немедленно начать движение в стационар; уменьшить скорость вливания при повышении АД до 100 мм рт. ст.;
г) вызвать специализированную бригаду, до прибытия которой оказывать доступную помощь;
Кровотечение и кровопотеря
При открытых переломах костей в результате повреждения мышечных сосудов наблюдается наружное кровотечение. При этом количество потерянной крови зависит от тяжести повреждения, а также от срока оказания помощи. Определенную роль в оценке величины кровопотери играет размер раны мягких тканей при переломе. В частности, малые раны (площадью меньше поверхности ладони) обычно сопровождаются кровопотерей до 10% ОЦК; при больших ранах (не менее трех ладоней) кровопотеря может достигать 40% ОЦК и более.
При закрытых переломах кровь изливается в область перелома и окружающие ткани. Величина кровопотери в миллилитрах зависит от локализации перелома: бедренная кость — 1500—2000; кости голени — 600—700; плечевая кость — 300—400; кости предплечья — 100—200.
Приблизительную величину кровопотери вычисляют путем сопоставления лабораторных показателей крови, полученных после восстановления ОЦК путем инфузии кровезаменителей, и частоты пульса, величины артериального давления (табл. 3).
Определение величины кровопотери по лабораторным и клиническим данным
Величина гематокрита, л/л
Норма или нерезко снижено
От 1000 до 1500
Кровопотерю классифицируют не только по объему, но и по тяжести наступающих изменений в организме раненого, которые способствуют развитию шока. Выделяют 4 степени кровопотери (табл. 4).
Оказание помощи раненым с кровотечением состоит в быстрой временной его остановке (наложение жгута, давящей повязки, прижатие сосуда и др.), а затем окончательно останавливают кровотечение и, при необходимости, — восполняют кровопотерю.
Степени кровопотери и прогноз развития шока в зависимости от изменений объема и состава циркулирующей крови
Изменения в крови
Дефицит количества эритроцитов,
Шок развивается при длительной гиповолемии
Шок, терминальное состояние
Так как при определении величины кровопотери получают только приблизительные данные, некоторые исследователи, в частности А. Н. Беркутов, считают необходимым вначале восполнить объем циркулирующей крови и переливать консервированную кровь лишь до достижения безопасного уровня острой глобулярной анемии (показатель гематокрита 25—30%, что соответствует содержанию гемоглобина 100—110 г/л). Объем циркулирующей крови восполняют коллоидными и кристаллоидными плазмозаменителями, а также препаратами крови, соотношение которых определяется величиной кровопотери (табл. 5).
Содержание инфузионно-трансфузионной терапии при острой кровопотере и шоке у раненого массой тела до 70-80 кг
Объем кровопотери, л
Количество вводимых в первые сутки средств
Коллоидных растворов, л
Кристаллоидных р-ров, л
Эритроцитной массы, доз
Определение величины кровопотери в полевых условиях представляет определенные трудности, так как нет достаточно информативного и быстрого метода измерения объема крови, и врачу приходится руководствоваться совокупностью клинических признаков и данных лабораторных исследований.
В военно-полевой хирургии для этой цели можно использовать 4 группы методов.
1. По локализации травмы и показателю объема поврежденных тканей.
2. По гемодинамическим показателям (индекс шока, систолическое АД).
3. По концентрационным показателям крови (гематокрит, гемоглобин).
4. По изменению ОЦК.
Ориентировочно можно определить величину кровопотери по локализации травмы: при тяжелой травме груди она составляет 1,5-2,5 л, живота — 2 л, при множественных переломах костей таза — 2,5-3,5 л, открытом переломе бедра 1,5- 1,8 л, закрытом переломе бедра — 2 л, голени — до 0,8 л, плеча — 0,6 л, предплечья — 0,5 л. Этих данных бывает достаточно при оказании первой врачебной и квалифицированной хирургической помощи.
На этом же этапе можно использовать и ориентировочный показатель объема поврежденных тканей, принимая ладонь раненого за единицу измерения, соответствующую приблизительно кровопотере в 0,5 л. Открытая ладонь используется для определения раневой поверхности, а сжатый кулак — для оценки объема поврежденных тканей.
В связи с этим все ранения делятся на 4 группы.
1. Малые раны — поверхность повреждения меньше поверхности ладони. Кровопотеря равна 10% ОЦК.
2. Раны средних размеров — поверхность повреждения не превышает площади 2 ладоней. Кровопотеря до 30% ОЦК.
3. Большие раны — поверхность больше площади 3 ладоней, но не превышает площади 5 ладоней. Средняя кровопотеря около 40% ОЦК.
4. Раны очень больших размеров — поверхность больше площади 5 ладоней. Кровопотеря около 50% ОЦК.
В любых условиях можно определить величину кровопотери по гемодинамическим показателям — индексу шока. Несмотря на критику использования АД в качестве критерия тяжести кровопотери, оно вместе с ЧСС неизменно будет использоваться на передовых этапах эвакуации. По существу это первые важные объективные показатели, которые позволяют ориентировочно определить не только тяжесть состояние раненого, но и количество потерянной крови.
Индекс шока представляет собой отношение ЧСС к систолическому АД. В норме этот показатель равен 0,5. Каждое последующее его увеличение на 0,1 соответствует потере 0,2 л крови, или 4% ОЦК. Повышение данного показателя до 1,0 соответствует потере 1 л крови (20% ОЦК), до 1,5 — 1,5 л (30% ОЦК), до 2,0 — 2 л крови (40% ОЦК).
Этот метод оказался информативным в острых ситуациях, но он допускает занижение истинной величины кровопотери на 15%. Метод не следует применять при медленном кровотечении. Для упрощения расчетов была разработана номограмма, основанная на индексе шока (табл. 7).
Эти данные позволяют ориентировочно вычислить величину кровопотери у любого раненого. Этот бескровный метод определения острой кровопотери можно применять на передовых этапах медицинской эвакуации, особенно в неотложных ситуациях при массовом поступлении раненых.
Из методов 3-й группы для определения величины кровопотери раньше применяли метод Филлипса-Ван-Слайка в модификации Г.А. Барашкова, основанный на определении удельного веса (относительной плотности) крови в растворах медного купороса с разной плотностью — от 1,040 до 1,060 (номограмма Г.А. Барашкова). Кровь раненого набирают в пипетку и последовательно капают в банки с раствором голубого цвета. Если капля зависает в центре, удельная плотность крови равна цифре, написанной на банке с раствором медного купороса. Однако метод трудоемок, дает значительный процент ошибок, занижая в острой ситуации величину кровопотери почти наполовину. Величина ошибки уменьшается по мере развития аутогемодилюции. Определение кровопотери по плотности крови и гематокриту (метод Филлипса-Ван-Слайка с номограммой Г.А. Барашкова) представлено в табл. 8.
Таблица 7.Определение кровопотери при травме и кровотечении по показателям гемодинамики

Таблица 8.Определение кровопотери по плотности крови и гематокриту
| Плотность крови, кг/мл | Гематокрит, л/л | Объем кровопотери, мл |
| 1057-1054 | 0,44-0,40 | до 500 |
| 1053-1050 | 0,38-0,32 | |
| 1049-1044 | 0,30-0,22 | |
| 1500 |
Наибольшее распространение в военно-полевой хирургии получил гематокритный метод F.D. Moore,
представленный следующей формулой: КП = ОЦКд χ(Гтд — Гтф) / Гтд,
где КП — кровопотеря, л; ОЦКд — должный ОЦК; Гтд — должный гематокрит, составляющий 45% у мужчин и 42% у женщин; Гтф — фактический гематокрит, определенный у пораженного после остановки кровотечения и стабилизации гемодинамики. В этой формуле вместо гематокрита можно применять уровень гемоглобина, считая должным 150 г/л.
Концентрационные методы определения величины кровопотери, основанные на показателях гематокрита и гемоглобина, можно рекомендовать лишь для расчетов при медленной кровопотере, так как их истинные значения становятся реальными по достижении полного разведения крови, которое происходит в организме на протяжении 2-3 сут.
Между величиной дефицита ОЦК и клиническими проявлениями шока имеется тесная взаимосвязь, которую доказали М.Г. Вейль и Г. Шубин (1971) (табл. 9).
Наиболее объективно определение ОЦК с помощью разведения индикатора, что применимо лишь в высокоспециализированных госпиталях. Однако при исследовании волемических показателей определяется дефицит ОЦК, который неравнозначен величине кровопотери. Наиболее точно этой величине соответствуют сдвиги глобулярного объема при допущении, что весь дефицит этого объема является следствием потери крови. Такое утверждение имеет достаточно веское основание, поскольку эритроциты – наиболее стабильный компонент объема крови, не подверженный быстрым количественным изменениям. При отсутствии в организме человека истинных депо крови глобулярный объем должен уменьшаться строго на величину кровопотери. На этом основании можно рассчитать (только ретроспективно) величину кровопотери по дефициту глобулярного объема (ГО). Можно применить классификацию М.В. Шеляховского и Л.А. Батыра и рассчитать величину кровопотери по дефициту ГО по формуле:
КП = ОЦКд χ(ГОд — ГОф) / ГОд,
где КП — кровопотеря; ГОд — должный ГО; ГОф – фактический ГО.
Таблица 9.Сопоставление клинических признаков острой кровопотери с величиной дефицита ОЦК
Степень шока Клинические признаки Снижение ОЦК, %
Степень шока Не выражена
Клинические признаки Отсутствуют
Снижение ОЦК, % Не более 10 (500 мл)
Степень шока Легкая
Клинические признаки ЧСС 90-100 в минуту, АД более 90 мм рт.ст., признаки периферической вазоконстрикции
Снижение ОЦК, % На 15-25 (750-1250 мл)
Степень шока Средняя
Клинические признаки ЧСС 100-120 в минуту, снижение пульсового давления. Систолическое АД 90-75 мм рт.ст. Беспокойство, потливость, бледность. Олигурия
Снижение ОЦК, % На 25-35 (1250-1750 мл)
Степень шока Тяжелая
Клинические признаки ЧСС 120-160 в минуту, систолическое АД 70-50 мм рт.ст. Ступор, резкая бледность, холодные конечности. Олигоанурия
Снижение ОЦК, % Более 35 (более 1750 мл)
Читайте также:


