Если бедренная кость короткая это синдром дауна
Вступление
Синдром Дауна, также известный как трисомия 21 хромосомы, является врожденным синдромом, вызванным наличием дополнительной 21-й хромосомы. Частота в популяции составляет около 1 на 800 живорождений, и каждый год около 6000 детей рождаются с синдромом Дауна. Хотя клинические проявления синдрома Дауна могут варьироваться, они характеризуются рядом серьезных расстройств, среди которых неспособность к обучению, врожденные пороки сердца, атрезия двенадцатиперстной кишки, судороги, лейкоз и ранняя Болезнь Альцгеймера. Приблизительно 50% детей с синдромом Дауна рождаются с пороком сердца, чаще всего с отверстием в перегородке. Кроме того, болезнь Гиршпрунга , которая может вызвать непроходимость кишечника, чаще встречается у детей с синдромом Дауна, чем у других детей.
Диагноз синдрома Дауна основан на кариотипе плода, анализируемом преимущественно на клетках плода из околоплодных вод, отобранных с помощью амниоцентеза или хорионической выборки ворсин (CVS). Диагностические тесты являются инвазивными и ресурсоемкими, и могут вызывать риск болей, инфекции, кровотечения, рубцевания плода или потери плода. Из-за риска потери плода, присущего этим инвазивным методам, они обычно не рекомендуются всем женщинам. Скрининг заключается в выявлении пациенток с повышенным риском хромосомных нарушений, для которых затем проводится диагностическое тестирование.
Скрининговые тесты – это неинвазивные и, как правило, безболезненные исследования, проводимые для оценки риска развития у плода синдрома Дауна. Эти тесты не дают однозначного ответа относительно того, имеет ли ребенок синдром Дауна, но они используются, чтобы помочь родителям и врачам решить, оправданы ли диагностические тесты.
По данным Американского колледжа акушеров и гинекологов, всем женщинам должен быть предложен скрининг на анеуплоидию до 20 недель беременности, и все беременные женщины, независимо от их возраста, должны иметь возможность диагностического тестирования.
Ультразвуковая диагностика
УЗИ является основой визуальной диагностики, пренатального скрининга и диагностики синдрома Дауна, и его часто используют в сочетании с биохимическими тестами. УЗИ во втором триместре помогает выявить 60-91% случаев синдрома Дауна, в зависимости от используемых критериев. Использование цветного допплера повышает чувствительность для выявления пороков развития сердца, включая дефект атриовентрикулярной перегородки (AVSD), аномалии оттока, митральную и трикуспидальную регургитацию и диспропорцию камер сердца справа налево.
К УЗ-маркерам относят определение:
- толщины воротникового пространства;
- аномалий сердца;
- атрезии двенадцатиперстной кишки;
- укороченного бедра;
- укороченной плечевой кости;
- пиелоэктазия почек;
- отсутствия носовой кости;
- гиперэхогенного кишечника;
- кисты сосудистого сплетения.
Имеющиеся данные свидетельствуют о том, что тщательное сочетание точно выполненной неинвазивной ультразвуковой диагностики и анализа материнской крови, за которым в конечном итоге следует количественная флуоресцентная полимеразная цепная реакция (QF-PCR), должно снизить потребность в обычном хромосомном анализе, который требует относительно много времени.
Индекс генетической УЗИ оценки
В предложенной системе оценки для выявления синдрома Дауна важность кластеризации маркеров составляет основу индекса. Так что отдельным маркерам присваиваются точечные значения на основе их чувствительности и специфичности при обнаружении синдрома. Баллы, полученные каждым плодом, используются для итоговой оценки. В одном исследовании была предложена следующая система баллов: шейная складка = 2; главный структурный дефект = 2; укорочение бедра, укорочение плечевой кости и пиелоэктазия = 1 каждый. Отбор плодов с оценкой 2 или более идентифицировал 26/32 (81%) плодов с синдромом Дауна, 9/9 (100%) плодов с трисомией-18 и 2/2 (100%) плодов с трисомией-13, но только 26/588 (4,4%) нормальных плодов были идентифицированы этой системой оценки. Для группы риска 1/250 использование ультразвукового показателя 2 привело к положительному прогностическому значению 6,87% для синдрома Дауна и 7,25% для всех трех трисомий.
Технические ограничения
Комбинированный скрининг в первом триместре при 11-недельной беременности при синдрома Дауна лучше, чем четырехкратный скрининг во втором триместре. Однако через 13 недель результаты аналогичны результатам четырехкратного скрининга во втором триместре. Частота выявления синдрома Дауна высока при поэтапном, последовательном скрининге и полностью интегрированном скрининге с низким уровнем ложноположительных результатов.
Определение толщины воротникового пространства
Определение толщины воротникового пространства (NT) проводится между 11 и 14 неделями беременности и включает в себя использование УЗИ для измерения свободного пространства в складках тканей шеи развивающегося плода. У плодов с синдромом Дауна и другими хромосомными нарушениями в этом месте имеет тенденцию накапливаться жидкость, в результате чего пространство кажется увеличенным. Увеличение считается угрожающим, когда оно превышает 3 мм. Это открытие не означает, что плод имеет хромосомную аномалию, а скорее указывает на то, что риски некоторых генетических нарушений и врожденных дефектов, включая синдром Дауна, повышены. Это измерение, взятое вместе с возрастом матери и гестационным возрастом плода, может быть использовано для расчета вероятности того, что у плода имеется синдром Дауна. При выявлении увеличенной толщины воротникового пространства синдром Дауна обнаруживается примерно в 80% случаев.
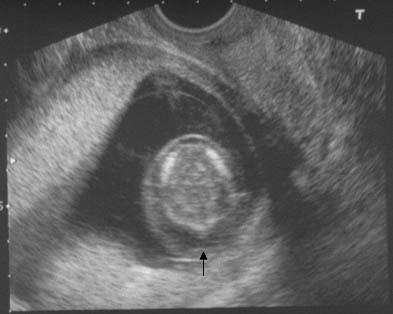
Аксиальная пренатальная ультрасонограмма головки плода демонстрирует утолщение и просвечивание затылочных мышц (стрелка).
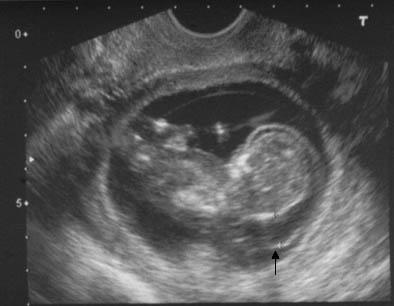
Продольная пренатальная ультрасонограмма показывает утолщение воротникового пространства (стрелка).
Общие УЗИ-маркеры
Отсутствие носовой кости является мощным маркером синдрома Дауна. Короткая носовая кость связана с повышенной вероятностью возникновения синдрома Дауна у плода в группе высокого риска. Было установлено, что отношение толщины носа к длине носовой кости (PT / NBL) является ценным маркером скрининга в первом триместре при синдроме Дауна.
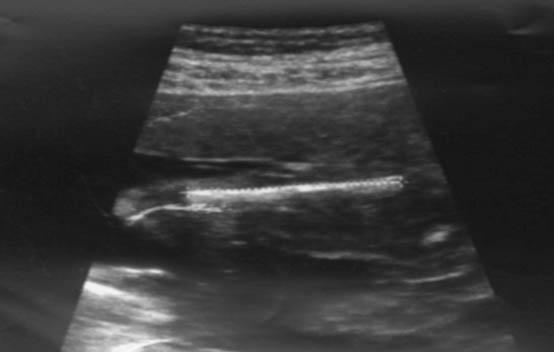
Пренатальное УЗИ у плода в 21 неделю и 1 день беременности показывает укорочение длины бедренной кости до 27 мм.
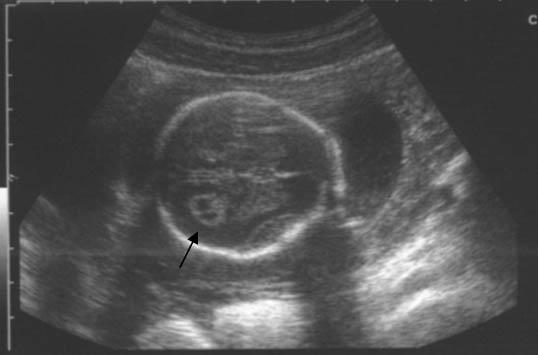
На аксиальном пренатальном УЗИ головы показана киста сосудистого сплетения (стрелка) в боковом желудочке.
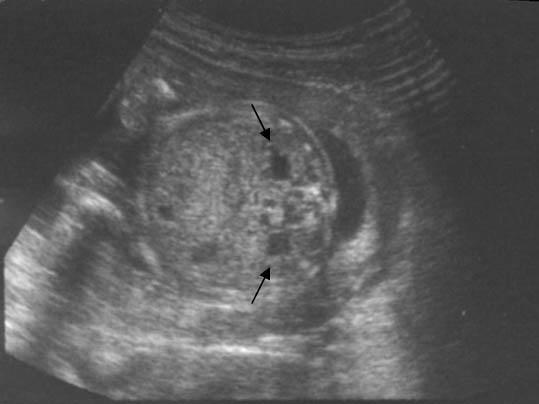
Аксиальное пренатальное УЗИ брюшной полости, полученное на уровне почек, демонстрирует двустороннюю почечную пиелоэктазию (стрелки)
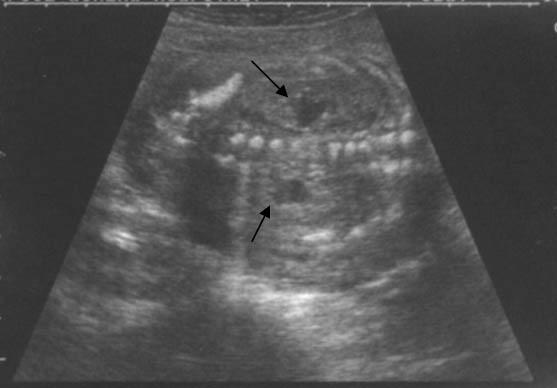
Корональная пренатальная УЗИ брюшной полости показывает двустороннюю почечную пиелоэктазию (стрелки).
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас

Тазовые и церебральные диаметры
Хотя диаметры таза и головного мозга являются индивидуальными в качестве маркеров трисомии 21 хромосомы, комбинация измерений трансцеребеллярного диаметра (TCD) и лобно-таламического расстояния (FTD) может быть лучше, чем измерение любого из параметров в отдельности.
Пациенты с синдромом Дауна имеют большой средний угол подвздошной кости и укороченную среднюю длину подвздошной кости. Наиболее выраженные различия находятся на срединном копчиковом гребне. Это наблюдение предполагает, что срединный копчиковый гребень может быть оптимальным уровнем для измерения угла подвздошной кости и длины во время пренатальной диагностики.
Угол подвздошной кости значительно больше у плодов второго триместра с трисомией 21, чем у плодов с эуплоидными формами. Угол подвздошной кости изменяется в зависимости от осевого уровня, при этом самый широкий угол находится на самом высоком уровне. Данные подтверждают измерение угла подвздошной кости на самом высоком уровне в качестве потенциального маркера синдрома Дауна при пренатальной УЗИ.
Короткая врожденная бедренная кость - это мальформация, характеризующаяся уменьшением размера или отсутствия бедренной кости, которая представляет собой бедренную кость и самую большую кость в организме.
Это изменение может быть обнаружено на УЗИ во 2-м или 3-м триместре беременности и может указывать на наличие любого заболевания, такого как синдром Дауна, карликовость или ахондроплазия, например, или может указывать только на то, что у ребенка сократилась или отсутствует бедра, а не не имея другой проблемы со здоровьем.
Как делается диагноз?
- Во время беременности:
Врач может обнаружить, что у ребенка короткая врожденная бедренная кость через ультразвук, проведенный во время пренатального периода, где измеряется размер бедренной кости. Идеальная длина бедренной кости во время беременности должна быть приблизительно:
- 24 недели беременности: 42 мм
- 26 недель беременности: 48 мм
- 28 недель гестации: 53 мм
- 30 недель беременности: 58 мм
- 32 недели беременности: 60 мм
- 34 недели гестации: 65 мм
- 36 недель беременности: 69 мм
- 38 недель гестации: 72 мм
- 40 недель беременности: 74 мм
Эти меры являются приблизительными, и поэтому ребенок может расти в ожидании, если они представляют ценности ниже указанных здесь, и поэтому они должны указать, является ли у ребенка короткая бедра врачом, который сопровождает беременность.
Много раз небольшое изменение происходит в конце беременности, но также необходимо учитывать рост родителей, а также семьи, потому что, если родители не очень высокие, ваш ребенок не должен быть слишком, и это не указывает на какую-либо проблему со здоровьем,
- После рождения:
В некоторых случаях акушер не замечает каких-либо значительных изменений во время беременности, но педиатр может обнаружить, что у ребенка есть некоторые изменения в длине бедра или при подгонке этой кости в бедро при выполнении некоторых тестов в первые 3 дня, когда ребенок остается в больница после рождения.
Узнайте, какие тесты проводятся в родильном отделении, и о возможных изменениях, которые педиатр может найти в: Что такое врожденная дисплазия тазобедренного сустава, состояние, при котором бедренная кость меньше, чем она должна или есть изменения в тазобедренном суставе.
Классификация врожденной короткой бедра
После определения того, что бедренная кость меньше, чем врач должен также наблюдать, какое изменение имеет ребенок, что может быть:
Красная часть изображения указывает на ту часть кости, которая меньше или отсутствует, и поэтому указывает:
- Тип A: небольшая часть бедренной кости под головкой бедренной кости недостаточна или отсутствует;
- Тип B: головка бедренной кости прикреплена к нижней части кости;
- Тип C: головка бедренной кости и вертлужной впадины, которая является местом прикрепления в бедре, также затронуты;
- Тип D: Большая часть бедренной кости, вертлужной впадины и части бедра отсутствуют.
Лечение врожденной короткой бедра
Лечение короткой врожденной бедра довольно трудоемко и направлено на улучшение качества жизни ребенка. Когда сокращение бедра до 2 см во взрослой жизни, врач может решить не выполнять какое-либо конкретное лечение, но когда укорочение превышает 5 см, необходимо провести лечение и операции следует начинать в младенчестве.
Врач может знать длину бедренной кости, которую ребенок будет иметь во взрослой жизни, используя метод множителя Пэли, и в соответствии с результатом могут указывать следующие виды лечения:
- Для сокращения до 2 см у взрослых:
Когда сокращение бедра составляет до 2 см, лечение может быть компенсировано в обуви разницы между ногами, используя стельки или возвышение в подошве обуви, чтобы избежать развития сколиоза и что в спине или других компенсациях мышц и суставов.
- Для сокращения от 2 до 5 см у взрослых:
Когда сокращение бедренной кости составляет от 2 до 5 см, можно провести хирургическое вмешательство, чтобы отрезать здоровую ногу, чтобы она была того же размера, выполняла операцию по растяжению бедренной кости или большеберцовой кости, и, ожидая идеального времени операции, можно использовать только компенсация с надлежащей обувью или протезом ног.
- Для сокращения у взрослых более 20 см:
Когда укорочение превышает 20 см, что составляет почти половину нормального размера во взрослой жизни, может потребоваться ампутация ноги и использование протеза или костылей на всю жизнь. В этом случае операция является наиболее эффективным методом лечения и направлена на добавление протезов в кость, чтобы человек продолжал нормально ходить. Хирургическое вмешательство предпочтительно проводить до 3 лет.
В любом случае физическая терапия всегда указывается для уменьшения боли, для облегчения развития и для предотвращения мышечной компенсации или для подготовки к операции, например, но каждый случай должен быть проанализирован лично, поскольку физиотерапевтическое лечение будет отличаться для каждого человека, поскольку потребности одного человека могут а не других.
Что вызывает врожденную короткую бедро
Врожденная короткая бедра развивается во время беременности и может быть вызвана инфекциями, вызванными вирусами, употреблением наркотиков во время беременности, воздействием радиации или, например, некоторыми лекарствами, такими как талидомид, но не всегда причины могут быть выяснены.
Признаки синдрома Дауна более десяти лет диагностируются врачами на раннем сроке беременности. Первичное скрининговое исследование включает в себя УЗИ и биохимический анализ крови. Процедура проводится не менее 3-х раз за беременность и сводит вероятность рождения ребенка с синдромом Дауна к низкому проценту.
Что это за заболевание у плода?
Под этим термином понимают нарушение генетического порядка в виде наличия лишней хромосомы в 21-й паре. Второе наименование этого заболевания – трисомия по двадцать первой паре хромосом. Согласно статистике, недуг у плода встречается примерно 1:800 случаям, причем между мальчиками и девочками заболевание распределяется одинаково. На возникновение патологии не влияет расовая и национальная принадлежность.
Причины возникновения хромосомного заболевания и характер его протекания пока до конца учеными медиками не изучены. Врачи предполагают, что при трисомии 21-й хромосомы клетки, полученные от родителей, не расходятся во время деления.
Считается, что риск рождения ребенка с отклонением выше в следующих случаях:
- Возраста матери на момент беременности - меньше 18 лет или больше 35 лет;
- Возраст отца - более 42 лет.
Остальные эндогенные причины, в том числе наследственного характера, пока не нашли достаточного подтверждения.
Дети с отклонением в 100% случаев имеют сопутствующие заболевания в виде пороков сердца, эндокринной системы, проблемы со зрением, слухом, иммунитетом. Они отстают в умственном и физическом развитии от сверстников.
Некоторые из сопутствующих пороков развития выявляют у детей на первом УЗИ-скрининге, например, дефект межжелудочковой перегородки сердца. На втором УЗИ признаки болезни могут проявиться в виде первичной пиелоэктазии (расширении почечных лоханок), кист сосудов головного мозга, проблемами со скелетом.
Риск рождения ребенка с отклонением
Если подтвердились результаты хромосомного заболевания у плода, то родителям, в особенности, матери, приходится решать, оставлять ребенка или прерывать беременность. Возможность сделать медикаментозное прерывание беременности есть только до 22 недель.
Нужно принять во внимание, что прогноз продолжительности жизни у такого малыша благоприятный, такие люди подчас доживают до 50 лет. Но дети с недугом это - серьезная нагрузка на будущих родителей, потому что они нуждаются в продолжительных коррекционных занятиях, специальных программах развития. Из-за наличия сопутствующих заболеваний дети должны 50–80% времени находиться под наблюдением врачей из-за риска развития обострения.
Комбинированный скрининг, который включает УЗИ и анализ на отклонение матерей, входящих в группу риска, делают в первый триместр на сроке беременности в 11–13 недель.
Перинатальный скрининг УЗИ второго триместра выявляет заболевание в 60–90% случаев. Трехмерное УЗИ в этом триместре повышает шансы в несколько раз.
Риски хромосомных заболеваний принято маркировать как высокие, средние и низкие. Высоким считается риск 1:200, низким 1:3001. Врачи в праве направить на дополнительное УЗИ при высоком и среднем риске.
Какие признаки у недуга?
Объективными маркерами, выявляемыми УЗИ диагностикой и указывающими на большой риск рождения ребенка с синдромом Дауна, являются:
- Толщина воротникового пространства (ТВП). Воротниковая область — кожная складка на задней стороне шеи малыша. В ней находится некоторое количество жидкости, но в случае трисомии по 21-й хромосоме объем жидкости превышен. При проведении обследования в период с 10 по 14 неделю беременности ширина складки составляет в норме 0,8–2,8 мм. Для точной диагностики УЗИ крайне важен срок беременности, потому что ТВП растет с возрастом ребенка. На мониторе УЗИ складка видна как белая линия, а жидкость черного цвета.
- Состояние носовой кости. Дети с синдромом Дауна имеют укороченные кости носа. Негативный симптом, если в 12 недель на УЗИ носовая косточка ребенка не визуализируется. В этот период норма величины кости носа лежит в диапазоне от 2–4,2 мм. При обнаружении патологии носовой косточки в 70% случаев диагноз подтверждается.
Изучают косвенные признаки. При обнаружении в 1-м триместре отклонений от нормы пространства ТВП на УЗИ обследуют остальные органы плода, скелет. Сопровождающие признаки заболевания проявляются:
- В укороченных размерах костей голеней;
- Увеличенном междуглазье;
- В изменении структуры мозга;
- В наличии только одной пупочной артерии (в норме их две);
- В увеличенном размере мочевого пузыря;
- В учащенном сердцебиении (тахикардии);
- Во множественных пороках сердца.
На мониторе сканера измеряют длину подвздошных костей и угол между ними. Обследуют мозг плода на гипоплазию мозжечка (недоразвитость органа и его функциональных зон). При этом на фото УЗИ мозжечок выглядит уменьшенным в размерах по сравнению с лобной долей мозга. Также при болезни наблюдают уменьшение размеров лобной доли по сравнению с нормой.
Когда обследуют мозг плода ультразвуком, то анализ на заболевание подтверждается сочетанием уменьшенного лобно-таламического расстояния и поперечного сечения мозжечка. Это занимает меньше времени, чем сканировать полностью мозг.
Один только размер ТВП не может служить достаточным основанием для окончательного диагноза недуга при беременности. Генетик обязан учесть результаты биохимического анализа крови и заключение УЗИ вместе.
УЗИ обычно проводится в двухмерном черно-белом изображении, при этом многие органы смотрятся укрупненно и не до конца визуализируются. Поэтому метод трехмерного УЗИ, проводимого для дополнительной диагностики генетических патологий, покажет поверхностные дефекты, такие как, например, ширина расстояния между глазами плода.
Для получения достоверной информации УЗИ в первом триместре должно обязательно проводиться в отведенный для него период, а именно - не ранее наступления 11 акушерской недели и не позднее 13 недель 6 дней!
Как обнаружить признаки синдрома Дауна?
Методы, позволяющие выявлять болезнь при беременности,подразделяются на не инвазивные и оперативные.
К первым относятся ультразвуковое обследование на сканере УЗИ и биохимический анализ крови на важные белки Альфа-фето-протеин (АФП) и человеческий хорионический гонадотропин (β-ХГЧ). Значительное отклонение от нормы показателя АФП указывает на возможные патологии, в том числе генетического характера, такие как синдром Дауна.
Ко второй группе причисляют следующие инвазивные способы:
УЗИ и биохимический анализ на болезнь крови матери считаются безопасными методами, они не предполагают вмешательства внутрь организма матери или малыша. Анализ на синдром Дауна на УЗИ сканере проводится трансвагинально, через влагалище или поверхностным способом – трансабдоминально.
Неинвазивные методы используют чтобы выявлять подозрения на хромосомную патологию, а для подтверждения диагноза используют инвазивные, иначе говоря, оперативные методы перинатальной диагностики. Они со 100 процентной точностью выявляют хромосомное заболевание в период беременности.
Инвазивные процедуры в период внутриутробного развития плода проводить рискованно, потому что они предполагают внедрение в плодное яйцо или брюшную полость матери и забор частички кожи или крови ребенка. Собранный материал отправляют на генетическую экспертизу. Важно понимать, что оперативные вмешательства во время беременности несут в себе риск из-за возможности проникновения инфекций и бактерий.
Заключение
Дети с отклонением в 21 веке успешнее социализируются, чем ранее, однако многое зависит от усилий родителей и тяжести сопутствующих болезней. Анализ на заболевание проводят обязательно в первом триместре с 11-й по конец 13-й недели специалистом, при необходимости результат подтверждают инвазивным способом и только после этого говорят о 100% достоверном результате.
Невозможно диагностировать, имеет ли ребенок патологию со 100-процентной уверенностью. Тем не менее, синдром дауна имеет признаки при беременности.
Некоторые тесты, которые в сочетании друг с другом и факторами риска, такими как возраст и семейная история, могут дать оценку вероятности того, что ребенок несет ген trisomy 21. Проводится узи плода с синдромом дауна, предлагаются диагностические анализы, которые выявляют, несет ли ребенок ген, но они имеют риск выкидыша.
Как не родить дауна
При обычных обстоятельствах человеческая клетка содержит 23 пары хромосом, где каждая пара состоит из одной хромосомы от каждого родителя. Даун синдром, также известный как трисомия 21, возникает, когда у ребенка есть дополнительная копия хромосомы 21 в некоторых или во всех его клетках

Почему он появляется, причины синдрома дауна (дополнительной полной или частичной хромосомы) у плода до сих пор неизвестны. Возрастной риск трисомии 21, является единственным доказанным фактором. 80% детей с синдромом Дауна рождаются у женщин после 30 лет.

Вопреки распространенному мнению, ребенок не наследует синдром Дауна.
Единственным типом, который может передаваться от родителя к ребенку, является транслокация вни. Тем не менее, это редкая форма, диагностируется на ранних сроках беременности.
Наследование транслокации означает, что отец, либо мать имеют перегруппированный генетический материал. Это означает, что человек является сбалансированным носителем, тем, у кого нет никаких признаков и симптомов, но он может легко передать его ребенку.
Поговорите с врачом, чтобы узнать имеете ли вы риск синдрома дауна при беременности.
Ожидаемый риск трисомии 21 является основной причиной синдрома Дауна почти в 95% случаев. В этом случае ребенок получает три копии хромосомы 21 во всех клетках вместо двух, по одному от каждого родителя.
Это происходит в результате аномального деления клеток, пока сперматозоиды или яйцеклетки развиваются. Люди с этим типом имеют дополнительную хромосому (47 вместо 46) в каждой клетке.
Факторы риска могут быть разными в зависимости от типа аномалии.
Трисомия 21 базовый риск:
- Риск рождения ребенка с генетической проблемой возрастает по мере взросления женщины.
- Имеется предыдущая беременность, в которой у плода был синдром Дауна. Женщины, у которых была беременность с трисомией 21, имеют шанс 1-к-100 иметь другого такого же ребенка
Мозаицизм. Этот вид вызван только некоторыми клетками, продуцирующими 47 хромосом. Мозаичность встречается у 3 из 100 человек, страдающих синдромом Дауна. Факторы риска для мозаицизма аналогичны факторам трисомии 21.
Трисомия 21 индивидуальный риск возникает при транслокации – единственный, который может передаваться через семьи. Человек с этим типом имеет 46 хромосом, но часть одной хромосомы ломается, а затем прикрепляется к другой хромосоме.
Вы можете быть носителем транслокационной хромосомы, если есть:
- Семейная история синдрома Дауна.
- Имели других детей с этой патологией.
Можно ли по узи определить синдром дауна?
Есть небольшой шанс, что специалист обнаружит синдром дауна на узи. К ним относятся увеличение объема кожи в области затылка, уменьшение размера бедра или кисты в головном мозге. По словам врачей, синдром дауна по узи нельзя диагностировать. Это обследование не выявит ожидаемый риск трисомии 21.
Ультразвуковое изображение на 20 неделе может использоваться для скрининга синдрома Дауна у плода.

1 Ультразвук плода с большим пузырем 2 Увеличенный NT и отсутствующая носовая кость у плода в 11 недель с синдромом Дауна
Эхопризнаки синдрома дауна на узи, которые указывают на повышенный риск, когда наблюдаются во втором триместре беременности.
Плод с синдромом дауна может иметь небольшую или отсутствующую носовую кость, большие желудочки мозга, толщину затылочной складки и ненормальную правую подключичную артерию.
Наличие или отсутствие многих признаков является более точным.
Анализы
Врачи обычно проводят два анализа на синдром дауна при беременности. Но в большинстве случаев анализ на дауна является частью обследования при диагностике во время беременности.
Два диагностических даун теста:
При анализе амниоцентеза врачи вставляют длинную иглу для извлечения амниотической жидкости околоплодных вод. Она содержит клетки кожи ребенка, которые врачи могут затем использовать для поиска гена trisomy 21. Амниоцентез проверяет другие генетические нарушения. Имеет высокий уровень точности. К сожалению, существует риск причинения вреда ребенку; может привести к выкидышу
При Хорионной выборке ворсинок (CVS) врачи берут маленький кусочек плаценты, которая имеет те же клетки, что и ребенок. Гормон хорионического гонадотропина хгч при синдроме дауна на ранних, сроках используют для проверки хромосомных дефектов.
Вероятность выкидыша составляет менее 1 процента, но некоторые родители считают, что риск слишком велик, отказываются проводить этот тип тестирования. Преимущество CVS заключается в том, что врач может диагностировать патологию раньше

В обоих исследованиях анализ крови на синдром дауна определяет хромосомы нерожденного ребенка у беременных. Амниоцентез обычно проводится во втором триместре между 15 и 20 неделями, CVS в первом триместре между 9 и 14 неделями
Несколько маркеров крови нужно измерить, чтобы предсказать риск синдрома Дауна в течение первого или второго триместра.
Анализы помогут идентифицировать несколько сотен генетических нарушений, анализируя генетический состав клеток ребенка или плаценты. Однако обе процедуры несут небольшой риск выкидыша.
Новые усовершенствованные пренатальные исследования способны обнаруживать хромосомный материал от плода, который циркулирует в материнской крови. Это не инвазивные способы, но обеспечивают высокую точность.
Скрининг беременности чему верить
Скрининг на синдром Дауна, предлагается всем беременным женщинам, независимо от возраста. Используется ряд тестов с различными уровнями точности. Некоторые проводятся в первом триместре, а другие – во втором. Они включают анализы крови, ультразвуковое сканирование или, в идеале, комбинацию из двух.
| Скрининг первого и второго триместров | ||||
|---|---|---|---|---|
| Метод | Неделя беременности при выполнении | Скорость обнаружения | Ложно положительный | Описание |
| Комбинированный тест | 10-13,5 недель | 82-87% | 5% | Использует ультразвук для измерения затылочной полупрозрачности в дополнение к анализу крови на бета-ХГЧ и PAPP-A |
| Четверной тест | 15-20 недель | 81% | 5% | Измеряет альфа-фетопротеин материнской сыворотки, неконъюгированный эстриол, ХГЧ и ингибин -A |
| Интегрированный тест | 15-20 недель | 94-96% | 5% | Является комбинацией четверного, PAPP-A и NT |
| Фетальная ДНК | От 10 недель | 96-100% | 0,3% | Образец крови берется от матери с помощью венопункции и отправляется на анализ ДНК. |
Скрининг-тесты помогают решить, нужно ли проводить инвазивное диагностическое тестирование, чтобы точно узнать о состоянии ребенка.
Они скажут, насколько вероятно, что у ребенка может быть состояние, но только диагностический тест, такой как амниоцентез, может действительно подтвердить опасение. Скрининги не несут риска для мамы или плода, диагностические тесты имеют риск выкидыша.
минусы
Он не выявляет все случаи патологии, поэтому может показать низкий риск, когда действительно есть состояние. Это называется ложным отрицательным, и приводит к тому, что беременные отказываются от диагностического тестирования, которое могло бы выявить проблему.
И наоборот, скрининг может идентифицировать ребенка как подвергающегося высокому риску, когда он в порядке (ложноположительный). Это может привести к дальнейшему тестированию и излишним рискам.
Вам будет дано соотношение, которое показывает шансы ребенка. Риск 1 из 30 означает, что для каждых 30 женщин с этим результатом у одного ребенка будет синдром Дауна, а 29 – нет. Риск 1 из 4 000 означает, что на каждые 4000 женщин с таким результатом у одного ребенка он будет и 3,999 нет.


Помните, обычный результат скрининга (отрицательный результат) не дает гарантии, что малыш имеет нормальные хромосомы, но предполагает, что проблема маловероятна.
Аномальный результат скрининга (положительный результат) не означает, что есть хромосомная проблема – просто есть вероятность ее появления. Фактически, большинство детей с положительным результатом не имеют проблем.
Скрининг на синдром дауна в первом триместре включает анализ крови, который измеряет уровни двух белков и специальное ультразвуковое сканирование, называемое затылочной полупрозрачностью (NT).
Анализ крови первого триместра измеряет два белка, которые продуцируются вашей плацентой: бесплатный бета-ХГЧ и PAPP-A.
Женщина, имеющая высокий риск синдрома дауна по первому скринингу имеет аномальные уровни этих двух белков. Анализ крови проводиться с 9 недель до конца 13 недель и диагностирует наличие трисомии, 21.
Тест NT измеряет прозрачное (полупрозрачное) пространство в ткани задней части шеи ребенка. Младенцы с хромосомными аномалиями, как правило, накапливают больше жидкости на затылке за первый триместр, в результате чего прозрачное пространство становится больше.
NT может проводиться только в 12 недель беременности. (Поскольку тест требует специальной подготовки и оборудования, то может быть недоступен во многих небольших учреждениях).
Преимущество скрининга в первом триместре заключается в том, что вы узнаете о риске хромосомных проблем на ранней стадии беременности. Если риск будет низким, нормальные показатели предоставят вам подтверждение.
Если риск высок, есть возможность рассмотреть CVS, что позволит выяснить, есть ли у вашего ребенка проблемы, пока вы еще в первом триместре.
Во втором триместре скрининг включает анализ крови, обычно известный как множественный маркер. Этот тест обычно проводится между 15 и 20 неделями беременности.
Он измеряет уровни четырех веществ крови: AFP, hCG, эстриол, ингибин A.
Наличие их аномальных уровней обнаруживает около 81 процента детей с синдромом Дауна.
Проведение скрининга второго триместра обычно предлагается в сочетании со скринингом первого как часть интегрированного или последовательного исследования
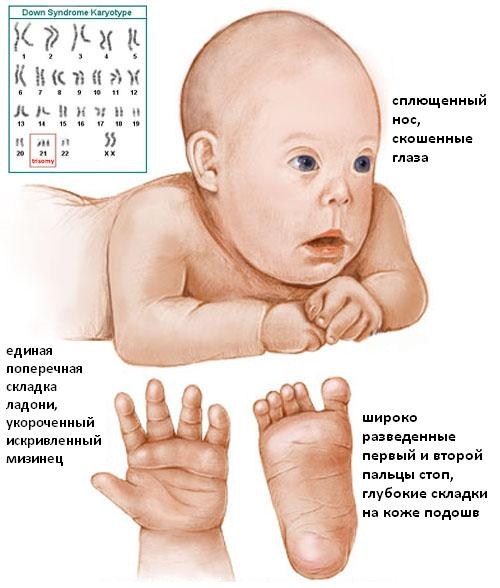
Симптомы синдрома дауна
Отклонения развития плода будут зависеть от того, является ли состояние мягким или тяжелым. Признаки проблем развития эмбриона при наличии синдрома дауна у плода могут отличаться от ребенка к ребенку, в некоторых случаях могут быть связаны с другими осложнениями со здоровьем.
Вот некоторые из наиболее распространенные признаки синдрома дауна у плода:
- Маленькая головка по сравнению с остальной частью тела.
- Лицо, кости носа выглядят уплощенными.
- Короткая шея, которая может казаться почти несуществующей.
- Выступающий язык.
- Глаза сформированы в наклонном положении в направлении вверх. Это может быть необычным для конкретной этнической группы, к которой принадлежит ребенок.
- Высота ребенка будет намного короче по сравнению с другими младенцами того же возраста.
- Уши меньше по сравнению с другими младенцами.
- Пальцы, руки, ноги будут короче, чем обычно.
- На радужной оболочке маленькие белые пятна, которые известны как пятна Brushfield.
- Кисти рук широкие, на ладони будет только одна складка.
Это основные внешние маркеры синдрома дауна, он так же характеризуется нарушением хромосомного набора
Мамы, вы заботитесь о солнечном ребенке, делали ли тест, при беременности? Поделитесь своим опытом с другими.
Читайте также:


