Уход за больными с переломами обеих рук
Закрытые механические повреждения
Ушиб.
Ушибом называется закрытое механическое повреждение мягких тканей и органов без видимого нарушения их анатомической целостности.
Ушибы могут быть:
1. самостоятельным повреждением,
2. сопутствовать другим более тяжелым травмам.
Причиной ушиба может быть падение с небольшой высоты или несильного удара. Ушибы бывают:
поверхностные внутренних органов.
Основными клиническими проявлениями при ушибе являются:
2. отек мягких тканей,
4. нарушение функции поврежденного органа.
Боль возникает сразу в момент получения травмы, потом немного стихает. Отек обычно остается ограниченным и болезненным. Размеры гематомы зависят от глубины повреждения. Нарушение функции поврежденного органа при ушибе происходит обычно не сразу, а по мере нарастания отека и гематомы. Пациент жалуется на ограничение активных движений, связанных с болевым синдромом. Пассивные движения обычно сохранены.
Приоказании первой помощи необходимо наложить давящую повязку и холод. Лечение проводится амбулаторное. В первый день, для уменьшения отека мягких тканей и гематомы, применяется холод или хлорэтилом обрабатывается место ушиба. На область сустава накладывается иммобилизационная мягкая бинтовая повязка. Для уменьшения гематомы можно наложить давящую повязку. Для уменьшения отека применяется возвышенное положение конечности и троксевазиновая мазь. После уменьшения отека и гематомы (2—3 день) применяются тепловые процедуры: сухое тепло, ультрафиолетовое облучение, УВЧ-терапия.
Растяжения.
Растяжением называется повреждение тканей с частичными разрывами при сохранении анатомической целостности. Растяжение обычно встречается при резком или внезапном движении.
лить одним из способов. Лечение проводится в травматологическом отделении стационара. При неполном разрыве наблюдение, холод на место повреждения, наложение гипсовой лонгеты на 2 недели. С 3—4 дня показаны физиотерапевтические процедуры, после снятия гипсовой лонгеты — лечебная физкультура. При полном разрыве мышц — оперативное лечение ( сшивание мышц ), наложение гипсовой повязки на 2—3 недели. После снятия гипса— физиопроцедуры и лечебная физкультура.
Разрыв сухожилия.
Наиболее часто встречается разрыв сухожилий разгибателей пальцев кисти, ахиллова сухожилия, длинной головки двуглавой мышцы плеча. При разрыве сухожилия появляется:
2. отек мягких тканей,
3. выпадение функции соответствующей мышцы (сгибателя или разгибателя ) при сохранении пассивных движений.
При первой помощи проводится иммобилизация шиной, обезболивание, накладывается холод. Лечение разрывов сухожилия оперативное: сшивание сухожилия и наложение гипсовой повязки на 2—3 недели с последующим физиотерапевтическим лечением.
Разрыв фасций:
При разрыве фасций появляется боль, отек мягких тканей, пальпируемая мышечная грыжа.
При оказании первой медицинской помощи необходимо наложить давящую повязку, холод, иммобилизационную шину. Лечение разрыва фасций только оперативное: сшивание фасции, соблюдение покоя и физиопроцедуры.
Разрыв нерва:
При разрыве нерва наблюдается потеря чувствительности и движения по ходу поврежденного нерва. При оказании первой медицинской помощи необходимо наложить холод и иммобилизационную шину. Лечение разрыва нерва только оперативное: сшивание поврежденных концов нерва и наложение гипсовой повязки с последующей лечебной физкультурой и физиопроцедурами.
Синдром длительного сдавливания:
Синдромом длительного сдавления (краш-синдромом) называется патологическое состояние, обусловленное длительным сдавлением мягких тканей (более 2 часов).
Этот синдром развивается после ликвидации воздействия механического фактора, когда пострадавшего извлекают из пол обломков разрушенного здания, металлических конструкций или снятия какого — либо сдавления.
В клинике выделяют 3 периода:
Первый период характеризуется шоковым состоянием: сначала появляется беспокойство, потом заторможенность, выражена бледность кожных покровов, пульс учащен, артериальное давление падает. В области сдавления после освобождения отмечается бледность кожи, нарастающий отек, нарушение чувствительности, сильная боль, появление участков багрово-синюшного цвета и пузырей с серозным и геморрагическим содержимым.
Пострадавшие жалуются на сильную распирающую боль, слабость, озноб, тахикардию.
Во второй период (на 2—3 день) появляется картина почечной недостаточности: ухудшается общее состояние, начинается жажда, рвота, боли в пояснице, желтушность кожных покровов, спутанное сознание, резкое снижение количества мочи, моча становится бурого цвета. В области сдавления появляется плотный отек, синюшный цвет кожи, гнойное содержимое из вскрывшихся пузырей, пульсации сосудов на периферии нет.
В третий период (через 2—3 недели) при благоприятном течении заболевания после отторжения некротических тканей и восстановления жизнеспособности оставшейся ткани наступает выздоровление. При осложнении развивается сепсис, гангрена конечности, трофические язвы.
При оказании первой медицинской помощи необходимо до освобождения сдавления на конечность наложить жгут выше места сдавления и провести противошоковую терапию (ввести обезболивающие препараты, кордиамин, полиглюкин). Сразу после освобождения сдавленного участка на него накладывается эластический бинт, транспортная иммобилизационная шина, холод и проводится госпитализация в реанимационное отделение. При поступлении в стационар проводится противошоковая, дезинтоксикационная и антибактериальная терапии. Местно проводится обработка ран, гипотермия (2—3 дня холод на участок сдавления), рассечение кожи и мягких тканей в области плотного отека, новокаиновые блокады. При развитии гангрены — ампутация конечности.
Вывихом называется чрезмерное смещение суставных поверхностей, образующих сустав, которое сопровождается разрывом суставной сумки, повреждением связочного аппарата, мышц, сосудов.
Вывихи делятся на:
полные и неполные,
врожденные и приобретенные,
патологические и травматические,
осложненные и не осложненные.
Неполные вывихи или подвывихи — неполное смещение суставных поверхностей.
Врожденные вывихи — нарушение развития, какого— либо сустава. Патологические вывихи — нарушение суставных поверхностей вследствие заболеваний, таких как опухоль, туберкулез, остеомиелит и пр.
Травматические вывихи могут быть открытыми и закрытыми. Открытые вывихи являются показанием к оперативному лечению.
Вывихи возникают вследствие падения на вытянутую или согнутую конечность, удар при фиксированной конечности, чрезмерного сокращения мышц.
Клинически вывих проявляется болевым синдромом, деформацией в области сустава, изменением оси конечности и конфигурации сустава, вынужденным положением конечности, изменением длины конечности, пальпацией суставных концов, отсутствием активных движений в суставе .Вывихи могут быть открытыми и закрытыми. Открытые вывихи являются показанием к оперативному лечению. Вывихи возникают вследствие падения на вытянутую или согнутую конечность, удар при фиксированной конечности, чрезмерного сокращения мышц. Клинически вывих проявляется болевым синдромом, деформацией в области сустава, изменением оси конечности и конфигурации сустава, вынужденным положением конечности, изменением длины конечности, пальпацией суставных концов, отсутствием активных движений в суставе, при пассивных движениях отмечается пружинящее сопротивление. При диагностике обязательно проводится рентгенологическое обследование.
При оказании первой медицинской помощи необходимо провести обезболивание, наложить иммобилизацию конечности с помощью шины или косыночной повязки, приложить холод и провести госпитализацию в травматологическое отделение или в травмпункт. После рентгенологического обследования проводится вправление вывиха под местной или общей анестезией, иногда с применением миорелаксантов для расслабления мышц.
После вправления обязательно повторяется рентгенологическое обследование и накладывается гипсовая повязка. После снятия гипсовой повязки назначаются физиотерапевтические процедуры и лечебная физкультура. Показанием к оперативному лечению служат: открытый вывих, вывихи с разрывом мягких тканей, застарелые невправимые и привычные вывихи.
Переломом называют нарушение целостности кости.
1. По происхождению переломы делятся на врожденные и приобретенные. Врожденные бывают при пороках развития плода. Приобретенные делятся на травматические и патологические. Патологические переломы происходят при таких заболеваниях как метастазы злокачественных опухолей, туберкулез, остеомиелит и пр.
2. По наличию повреждений мягких тканей переломы делятся на открытые, закрытые и огнестрельные.
4. По направлению линии перелома выделяют поперечные, косые, продольные, оскольчатые, винтообразные, вколоченные, компрессионные.
5. По наличию смещения костных отломков относительно друг друга переломы бывают со смещением и без смещения. Смещение может быть по ширине, длине, под углом и ротационное.
6. По повреждению отдела кости переломы делятся на диафизарные, метафизарные и эпифизарные.
7. По количеству переломов могут быть одиночными и множественными.
8. По развитию осложнений выделяют осложненные и не осложненные переломы. Могут быть осложнения, такие как травматический шок, жировая эмболия, повреждение внутренних органов, кровотечение, повреждение нервов, развитие раневой хирургической инфекции.
9. По сложности повреждения опорно-двигательного аппарата выделяют простые и сложные переломы. При простых переломах идет нарушение одной кости, а при сложных перелом сопровождается разрывом связок, капсулы, вывихом или смещением костных обломков. 10. По наличию сочетания перелома с другими повреждениями. Например: перелом кости, разрыв органа, ожог тканей,сотрясение головного мозга.
Клинические симптомы
Абсолютные — это симптомы, выявление хотя бы одного из них является достаточным для постановки диагноза. К абсолютным симптомам относятся:
1. патологическая подвижность, определяющаяся вне зоны сустава,
2. крепитация костных обломков, определяющаяся при пальпации или аускультации в месте перелома,
3. деформация по оси конечности (изменение конфигурации, ротация, удлинение или укорочение конечности, а также пальпация смещения костных обломков).
К относительным клиническим симптомам относятся:
1. боль, которая носит постоянный характер и усиливается при движении и при нагрузке по оси,
2. гематома в месте перелома,
Уход за пациентом при лечении переломов
Если у больного наложена гипсовая повязка, то необходимо соблюдать ряд правил. Прочность гипсовой повязки развивается постепенно, а не сразу. После ее изготовления конечность пациента надо поддерживать, не кладя ее на стол до отвердевания. Через 5—10 минут загипсованную конечность уже в затвердевшей, но еще сырой гипсовой повязке укладывают на полужесткие подушки. Через 10—15 минут можно пациента перекладывать в постель, при этом сохраняя горизонтальное положение для нижней конечности, а верхнюю конечность надо подвязать на косыночную повязку. Укладывать пациента следует на щит или жесткую функциональную кровать, чтобы не поломать гипсовую повязку. Гипсовую повязку оставляют открытой до тех пор, пока она не высохнет. Для лучшего просыхания повязки необходимо периодически поворачивать пациента. Через 2 часа после наложения повязки необходимо осмотреть конечность: наличие отека говорит о тугой повязки, синюшность ногтевых фалангов о венозном стазе, чувствительность и движение пальцами должны быть сохранены. Если есть какие-либо нарушения или повязка давит, то ее переделывают. Нельзя, чтобы отделяемое из раны пропитывало гипсовую повязку, разрушая ее и вызывая мацерацию кожи вокруг повязки. При наличие раны под края гипсовой повязки подкладывают нетолстый слой ваты, которая будет препятствовать затеканию под повязку отделяемого раны.
Пациент в гипсовой повязке должен подвергаться соответствующей санитарной обработке и содержаться в чистоте. Обмываться надо не реже одного раза в 7 дней, закрывая гипсовую повязку пленкой. Положение загипсованной конечности должно быть приподнятым.
При скелетном или лейкопластырном вытяжении руку помещают на шину ЦИТО, а ногу на шину Белера, на которую надевают полотняный гамачок. Натяжение гамачка должно быть умеренным. Эти шины придают конечности положение физиологического покоя. К дуге, в которой закреплена спица, прикрепляется шнур и перебрасывается через блок. К нему подвешивают груз. При вытяжении на шине ЦИТО тяга осуществляется с помощью пружины. Под матрац необходимо подложить дощатый щит, чтобы кровать не провисала. При лечении костей нижних конечностей желательно приподнять ножной конец кровати на особых подставках.
При лечении вытяжением пациент находится недлительном постельном режиме, поэтому очень важен уход за ним и профилактика осложнений, самыми главными из которых являются пролежни , заболевания легких и остеомиелит кости. С первых дней проводится лечебная физкультура, дыхательная гимнастика и массаж. Для профилактики пролежней кожу больного протирают камфорным спиртом, подкладывают резиновые круги, подушечки. Для предупреждения отвисания стопы, ее подвешивают при помощи гамака или за приклеенный к подошве бинт, перекинутый через блок. К бинту подвешивается груз в 0,5 кг. Для того, чтобы шине со всей системой вытяжения придать устойчивое положение и обеспечить пациенту правильную укладку, надо между сеткой кровати и матрацем положить деревянный щит. Для подтягивания пациента над кроватью укрепляют раму Брауна. Перестилать постель и подавать судно больному надо очень осторожно, чтобы не вызвать смещение обломков. Медицинская медсестра должна постоянно следить за положением пациента, так как неправильное положение может привести к осложнениям: неправильное сращение перелома, паралич конечности. Надо следить, чтобы конечность не упиралась в спинку кровати, а груз не опускался на пол. Для профилактики хирургической инфекции места введения спицы обрабатываются антисептическими спиртовыми растворами, спицы протирают спиртом, вокруг спицы в местах введения кладут салфетки смоченные спиртом, несколько раз в день, смачивая ее спиртом с помощью пипетки.
Пациентам при лечении компрессионно-дистракционным методом накладывается на конечность аппарат Илизарова. При таком методе лечения пациент может ходить на костылях. Аппарат Илизарова должен укрываться матерчатым нарукавником. Места введения спиц обрабатываются спиртом и закрываются стерильными салфетками.
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С ПЕРЕЛОМАМИ КОСТЕЙ
При переломах нижних конечностей пострадавшему следует соблюдать постельный режим. Лечение может проводиться как в стационаре, так и на дому в зависимости от особенностей перелома и общего состояния пациента. Наиболее проблематичным является перелом шейки бедра, так как в этом случае больному требуется особый уход.
Как правило, при переломе шейки бедра пациента беспокоит сильная боль в паховой области, возможно недержание мочи в первые дни после травмы. Рефлекторные нарушения функции мочевого пузыря быстро проходят.
Длительное нахождение пациента в постели способно привести к развитию пролежней, поэтому необходим тщательный уход за кожей. Смена положения тела в случае перелома шейки бедра проблематична, так как пациент испытывает боль при повороте на здоровую половину тела и приподнимании таза. Положение осложняется тем, что из-за сильных болевых ощущений в паху боль в области крестца, связанная с пролежнями, может оставаться незамеченной.
Для снятия боли используют обезболивающие препараты. При этом в дневное время можно применять лекарственные средства в виде таблеток, а перед сном лучше сделать инъекцию.
При данном патологическом состоянии обязательно назначается массаж. Ликвидация застойных явлений в пораженной конечности уменьшает боль и способствует образованию костной мозоли. Рекомендуется проводить легкое поглаживание травмированной ноги в направлении от стопы к паховой области.
Перелом шейки бедра является частой травмой у людей пожилого и старческого возраста.
Кровать лучше оборудовать специальным приспособлением, позволяющим периодически приподнимать таз от кровати, если поворачиваться на бок пациент не может. Длительное пребывание в постели приводит к гипотонии кишечника и появлению запоров. В случае перелома шейки бедра – это серьезная проблема, так как пациент в связи с сильной болью не может совершать активные движения в тазобедренном суставе (сложно выполнить клизму) и имеет плохой аппетит (регулировать перистальтику кишечника с помощью диеты тоже сложно). Запоры могут явиться следствием усиления боли в зоне перелома. Для пациентов с таким видом травмы надо использовать резиновые подкладные судна или судна с бортиками небольшой высоты.
Для профилактики запоров всем пациентам с переломами шейки бедра с первых часов травмы дают внутрь вазелиновое или подсолнечное масло. В этом случае также применяются препараты для стимуляции кишечника и кисломолочные продукты. Для повышения аппетита можно использовать горечи – отвары и настои трав, повышающих секреторную активность желудочно-кишечного тракта. Обязательно следует давать пациенту достаточное количество жидкости.
Не следует ограничивать питье только из-за боли и затруднений при подкладывании судна, так как недостаток жидкости в организме повышает риск развития пролежней и вторичной инфекции. Для профилактики застойных явлений в легких больного обучают дыхательной гимнастике.
При длительном вынужденном положении травмированной конечности может сформироваться наружная ротация стопы – отклонение ее во внешнюю сторону. Такое осложнение впоследствии будет мешать пациенту при ходьбе, и для его профилактики нужно на время лечения травмы закреплять стопу лонгетой в физиологичном положении.
Длительное неподвижное состояние пациентов пожилого возраста может ухудшить их психическое состояние – привести к депрессии, усилить старческое слабоумие. Контакт с родными, создание удобной обстановки или лечение в привычных (домашних) условиях благоприятно действуют на пострадавших.
Лечебная физкультура необходима пациентам с травмой шейки бедра с первых дней. Как правило, она включает дыхательную гимнастику, упражнения для здоровых и (по возможности) травмированной конечностей.
При отсутствии осложнений с 5 – 10-го дней пациента можно переводить в положение сидя, с 10 – 15-го дней ему разрешается вставать у постели, опираясь на стул или помощника.
Данный текст является ознакомительным фрагментом.
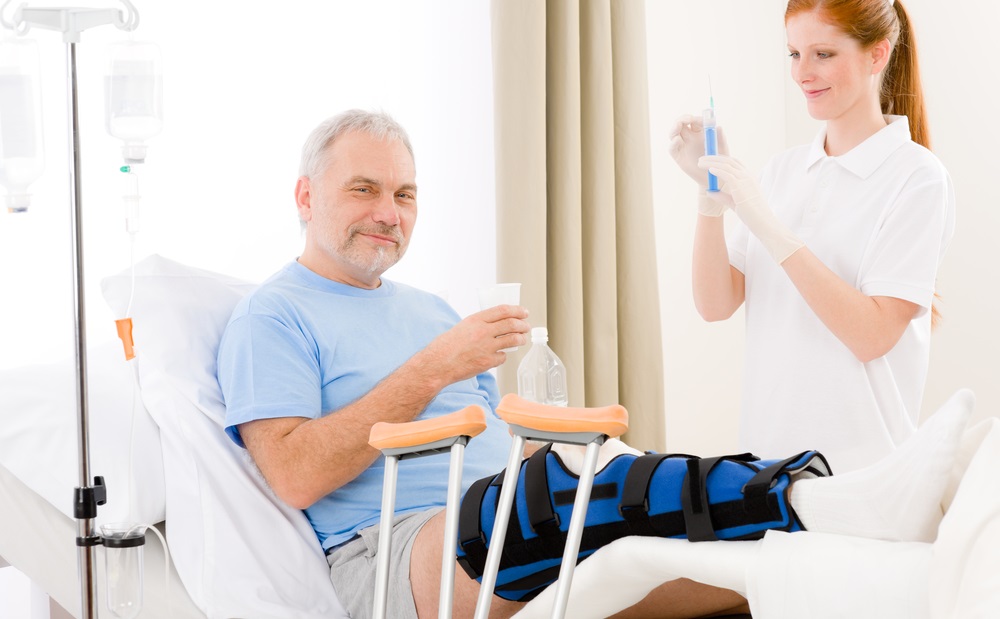
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С ПЕРЕЛОМАМИ КОСТЕЙ
При переломах нижних конечностей пострадавшему следует соблюдать постельный режим. Лечение может проводиться как в стационаре, так и на дому в зависимости от особенностей перелома и общего состояния пациента. Наиболее проблематичным является перелом шейки бедра, так как в этом случае больному требуется особый уход.
Как правило, при переломе шейки бедра пациента беспокоит сильная боль в паховой области, возможно недержание мочи в первые дни после травмы. Рефлекторные нарушения функции мочевого пузыря быстро проходят.
Длительное нахождение пациента в постели способно привести к развитию пролежней, поэтому необходим тщательный уход за кожей. Смена положения тела в случае перелома шейки бедра проблематична, так как пациент испытывает боль при повороте на здоровую половину тела и приподнимании таза. Положение осложняется тем, что из-за сильных болевых ощущений в паху боль в области крестца, связанная с пролежнями, может оставаться незамеченной.
Для снятия боли используют обезболивающие препараты. При этом в дневное время можно применять лекарственные средства в виде таблеток, а перед сном лучше сделать инъекцию.
При данном патологическом состоянии обязательно назначается массаж. Ликвидация застойных явлений в пораженной конечности уменьшает боль и способствует образованию костной мозоли. Рекомендуется проводить легкое поглаживание травмированной ноги в направлении от стопы к паховой области.
Перелом шейки бедра является частой травмой у людей пожилого и старческого возраста.
Кровать лучше оборудовать специальным приспособлением, позволяющим периодически приподнимать таз от кровати, если поворачиваться на бок пациент не может. Длительное пребывание в постели приводит к гипотонии кишечника и появлению запоров. В случае перелома шейки бедра – это серьезная проблема, так как пациент в связи с сильной болью не может совершать активные движения в тазобедренном суставе (сложно выполнить клизму) и имеет плохой аппетит (регулировать перистальтику кишечника с помощью диеты тоже сложно). Запоры могут явиться следствием усиления боли в зоне перелома. Для пациентов с таким видом травмы надо использовать резиновые подкладные судна или судна с бортиками небольшой высоты.
Для профилактики запоров всем пациентам с переломами шейки бедра с первых часов травмы дают внутрь вазелиновое или подсолнечное масло. В этом случае также применяются препараты для стимуляции кишечника и кисломолочные продукты. Для повышения аппетита можно использовать горечи – отвары и настои трав, повышающих секреторную активность желудочно-кишечного тракта. Обязательно следует давать пациенту достаточное количество жидкости.
Не следует ограничивать питье только из-за боли и затруднений при подкладывании судна, так как недостаток жидкости в организме повышает риск развития пролежней и вторичной инфекции. Для профилактики застойных явлений в легких больного обучают дыхательной гимнастике.
При длительном вынужденном положении травмированной конечности может сформироваться наружная ротация стопы – отклонение ее во внешнюю сторону. Такое осложнение впоследствии будет мешать пациенту при ходьбе, и для его профилактики нужно на время лечения травмы закреплять стопу лонгетой в физиологичном положении.
Длительное неподвижное состояние пациентов пожилого возраста может ухудшить их психическое состояние – привести к депрессии, усилить старческое слабоумие. Контакт с родными, создание удобной обстановки или лечение в привычных (домашних) условиях благоприятно действуют на пострадавших.
Лечебная физкультура необходима пациентам с травмой шейки бедра с первых дней. Как правило, она включает дыхательную гимнастику, упражнения для здоровых и (по возможности) травмированной конечностей.
При отсутствии осложнений с 5 – 10-го дней пациента можно переводить в положение сидя, с 10 – 15-го дней ему разрешается вставать у постели, опираясь на стул или помощника.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
Особенности ухода
При организации ухода за пожилыми больными большое внимание уделяется деонтологическим аспектам, т. к. больные пожилого и старческого возраста, как правило, тяжело переносят ломку привычного стереотипа и с трудом приспосабливаются к новой больничной
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С НАРУШЕНИЯМИ МОЗГОВОГО КРОВООБРАЩЕНИЯ
Пациент должен находиться в светлой, защищенной от постороннего шума, хорошо проветриваемой комнате, в которой нужно регулярно (не менее 1 – 2 раз в сутки) проводить влажную уборку.
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С ИНФАРКТОМ МИОКАРДА
Больные инфарктом миокарда нуждаются в общем и специальном уходах и психологической поддержке. Большая часть этих обязанностей возлагается на средний медицинский персонал.1. Обязательный контроль за
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С БРОНХИАЛЬНОЙ АСТМОЙ
В первую очередь необходимо устранить из окружения больного причинно значимые факторы – аллергены и триггеры, так как исключение их воздействия является основой хорошего эффекта проводимой терапии. В
Глава 1
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ
Уход за пациентами после трахеостомии
Трахеостома – это созданный оперативным путем свищ, соединяющий трахею с наружной поверхностью шеи. Трахеостомию проводят при дыхательной недостаточности,
Часть IX
Уход за пациентами с переломами костей и реабилитация
Глава 1
ПЕРЕЛОМЫ КОСТЕЙ
Переломы костей связаны с нарушением их целостности под воздействием механического фактора (удара, падения) и являются часто встречающимися видами
Глава 4
ОСОБЕННОСТИ ПИТАНИЯ ПРИ ПЕРЕЛОМАХ КОСТЕЙ
После перенесенной травмы пациентам показано питание, полностью обеспечивающее физиологические потребности организма. Необходимо ускорить заживление поврежденных органов и тканей, повысить сопротивляемость организма
Особенности питания пациентов с переломами трубчатых костей
При переломах трубчатых костей показана диета, богатая белком, фосфором, кальцием, витаминами группы В, С, А, Р. В рацион включают фрукты, овощи, яйца, рыбий жир, мясо, рыбу, сыр, творог, молоко и молочные
Глава 2
ОСОБЕННОСТИ УХОДА ЗА ПАЦИЕНТАМИ С ОЖОГАМИ
Исход при ожогах зависит от различных факторов: возраста пострадавшего, глубины и обширности поражения, характера травмирующего агента и т. д. Обширные и глубокие ожоги могут привести к развитию грубых рубцов, и как
Основные принципы ухода за пациентами с заболеваниями печени
При гепатите
В домашних условиях трудно соблюдать точно определенную диету. Однако примерный состав продуктов, технологию приготовления того или иного блюда, противопоказания к приему отдельных компонентов
Глава I Кожа лица и шеи, особенности ухода
Красота – предмет заботы каждой женщины и кожа занимает в этой заботе первое место. Она является не только покровной тканью организма, но и многое говорит о человеке. По ее состоянию можно судить о здоровье, возрасте, образе
Глава 1
Типы кожи, особенности ухода за зрелой кожей
Традиционно выделяют три типа кожи – сухую, нормальную и жирную. Кроме того, можно говорить о комбинированной коже, сочетающей признаки двух вышеперечисленных типов. Обычно сочетаются нормальный и жирный типы, первый
Глава 1
Типы волос, особенности ухода
Густые здоровые волосы считались лучшим украшением еще у древних греков. С тех пор отношение к волосам практически не изменилось, но в наше время сохранить красоту и здоровье волос все труднее. Волосы, подобно коже, также представлены
Аварийные ситуации или нелепые случайности дома или на улице могут привести к переломам или серьезным травмам, после которых человек попадает в больницу. Особенно опасны травмы головы и позвоночника, так как есть риск остаться инвалидом на всю жизнь без возможности самостоятельного передвижения и ухода за собой.
После оказания срочной помощи и наложения гипса на поврежденную часть тела нужен постоянный уход за больным в стационаре. Больницы обеспечивают только в основном медикаментозную поддержку, а элементарная гигиена, прием пищи и обеспечение других нужд пациента, как правило, ложатся на плечи родственников.
Особенности ухода за пациентами с травмами и переломами
Временная нетрудоспособность, возникшая в силу травмы жизненно важных органов, осложняется во многом невозможностью самостоятельно себя обслуживать, не говоря уже о соблюдении режима и своевременном приеме медикаментов. С больным всегда должен кто-то находиться рядом, особенно если травма предполагает постельный режим.
Уход за лежачими больными после травмы предполагает проведение следующих мероприятий :
- обеспечение личной гигиены (своевременная подача судна, смена памерсов, утренний туалет, мытье больного в ванной);
- соблюдение режима питания и приема медикаментов;
- постановка обезболивающих инъекций и прием других лекарственных средств в случае острой боли;
- профилактика пролежней за счет периодических переворачиваний больного, смены положения;
- лечебный массаж;
- ЛФК на разработку суставов и восстановление физической активности;
Грамотная патронажная сестра, обладающая опытом восстановительной терапии пациентов после травм, путем четкого соблюдения врачебных рекомендаций и мотивации пациента на выздоровление поможет поставить больного на ноги.
Требования Аварийные ситуации или нелепые случайности дома или на улице могут привести к переломам или серьезным травмам, после которых человек попадает в больницу. Особенно опасны травмы головы и позвоночника, так как есть риск остаться инвалидом на всю жизнь без возможности самостоятельного передвижения и ухода за собой.
После оказания срочной помощи и наложения гипса на поврежденную часть тела нужен постоянный уход за больным в стационаре. Больницы обеспечивают только в основном медикаментозную поддержку, а элементарная гигиена, прием пищи и обеспечение других нужд пациента, как правило, ложатся на плечи родственников.
Особенности ухода за пациентами с травмами и переломами
Временная нетрудоспособность, возникшая в силу травмы жизненно важных органов, осложняется во многом невозможностью самостоятельно себя обслуживать, не говоря уже о соблюдении режима и своевременном приеме медикаментов. С больным всегда должен кто-то находиться рядом, особенно если травма предполагает постельный режим.
Уход за лежачими больными после травмы предполагает проведение следующих мероприятий :
- обеспечение личной гигиены (своевременная подача судна, смена памерсов, утренний туалет, мытье больного в ванной);
- соблюдение режима питания и приема медикаментов;
- постановка обезболивающих инъекций и прием других лекарственных средств в случае острой боли;
профилактика пролежней за счет периодических переворачиваний больного, сменк патронажным сестрам по уходу за пациентами с тяжелыми травмами
Лечение травм после аварий или бытовых переломов часто предполагает полный постельный режим. Сиделка, осуществляющая уход, должна не только обладать медицинским образованием, но и практическими навыками, знать, как правильно посадить такого пациента, когда начинать делать ЛФК и уметь делать массаж. Кроме этого, лежачим больным часто требуется психологическая поддержка, которую должен оказать человек, проводящий рядом большую часть времени.
Уход за больными при лечении переломов
ОСОБЕННОСТИ ИММОБИЛИЗАЦИИ ПРИ ПЕРЕЛОМАХ РАЗЛИЧНОЙ ЛОКАЛИЗАЦИИ
Перелом костей черепа. Пострадавшего укладывают на носилки животом вниз, под голову (лицо) подкладывают мягкую подстилку с углублением или ватно-марлевый круг.
Перелом ключицы. На надплечья накладывают два ватно-марлевых кольца и связывают их на спине. Руку подвешивают на косынке. Транспортировать в положении сидя, слегка откинувшись назад.
Перелом ребер. Не накладывается никакая шина. Транспортировать полусидя.
Перелом фаланг пальцев, перелом кисти. В ладонь вложить плотный комок ваты, обмотанный марлей или чистой тряпкой или же маленький мячик для придания пальцам полусогнутое положение, шина . Поврежденную руку можно подвесить на косынке, при этом локтевой сустав фиксируется в согнутом до 90° градусов положении.
Перелом предплечья (предплечье – это между кистью и локтем).При травме предплечья шину (доску) накладывают от пальцев кисти до локтевого сустава или середины плеча. При отсутствии шин, руку сгибают в локте, поворачивают ладонью к животу и прибинтовывают к туловищу или подвешивают её с помощью косынки или полы одежды.
Перелом бедра. По бокам бедра прикладывают шины или другие подручные материалы (доски, обломки лыж, палки) и фиксируют их к конечности и туловищу широким бинтом, поясным ремнём, полотенцем таким образом, чтобы обеспечить неподвижность всей конечности -тазобедренном, коленном и голеностопном суставах. На костные выступы в области суставов, а также в подмышечную впадину и паховую область вкладывают валик из ваты. Стопу устанавливают под углом 90 градусов.
Перелом голени. Создают неподвижность в голеностопном и коленном суставах, для чего шины или подручные средства укладывают по наружной и внутренней поверхности ноги от стопы до верхней трети бедра. Чтобы зафиксировать кости стопы, применяют две полуметровые шины или обрезки фанеры, которые также прибинтовывают по боковым поверхностям конечности от стопы до верхней трети голени. Третью шину прибинтовывают к подошвенной поверхности стопы.
По окончании периода постельного режима, начиная передвигаться с помощью костылей, больной может испытывать чувство сдавления повязкой, отечность и посинение пальцев, боль в конечности. Это обусловлено преходящими нарушениями кровообращения, которые постепенно купируются. Для лучшей адаптации больного к подобным проявлениям перед началом ходьбы тренируют конечность, опуская ее с постели и поднимая, а после ходьбы ноге придают возвышенное положение.
При переломе костей нижней конечности длительное время больные соблюдают постельный режим, поэтому кормление и отправление физиологических надобностей проводят в палате. Перед кормлением на груди больного расстилают салфетку или полотенце, на которое ставят тарелку с едой. Если больному можно повернуться на бок, тарелку ставят рядом. Для того чтобы подложить судно под больного, его просят согнуть здоровую ногу, опереться на кровать и приподняться. Туалет пациента включает мытье головы над тазиком и обтирание свободных от гипсовой повязки частей тела.
Сняв гипсовую повязку по истечении необходимого срока, нередко обнаруживают трофические расстройства кожи. Она выглядит сухой, шершавой, шелушащейся, имеется кожный зуд. Для их ликвидации используют осторожное мытье кожи с мылом и теплые ванночки. После водной процедуры кожу смазывают питательным кремом.
Длительное обездвиживание конечности приводит к атрофии мышц и к нарушению двигательной функции ноги или руки вследствие тугоподвижности суставов вплоть до развития контрактуры. Для ликвидации указанных отрицательных последствий после снятия гипсовой повязки проводят восстановительное лечение, включающее лечебную физкультуру (активные и пассивные движения), дыхательную гимнастику, массаж, аппликации парафина и другие физиопроцедуры.
Особенности ухода при лечении перелома вытяжением
Лечение вытяжением проводят с помощью специальных лечебных шин, устанавливаемых на постели со щитом (шина Белера для ноги) или фиксируемых к туловищу больного (абдукционная шина для руки). Конечность укладывают на шину в среднефизиологическом состоянии, обеспечивающем одновременное максимальное расслабление мышц антагонистов. Наложение системы для скелетного вытяжения выполняют в операционной под местной анестезией с соблюдением всех правил асептики. С помощью дрели через кость проводят спицу. Ее фиксируют в скобе, к которой через леску и блок подвешивают груз, осуществляющий тягу по продольной оси сломанной кости. Для ликвидации смещений отломков под углом и по ширине используют боковое скелетное вытяжение.
Недостатком постоянного вытяжения является инфицирование тканей в месте введения спицы и возникновение спицевого остеомиелита.Для его предупреждения исключительно важно соблюдать правила асептики при наложении системы. В послеоперационном периоде следят за чистотой шариков, которые крепят к спице в месте ее проведения через мягкие ткани, и своевременно проводят их замену.
Скелетное вытяжение сопряжено с длительным пребыванием больного в вынужденном нефизиологичном положении. Это является фактором риска развития пневмонии, которая в большинстве наблюдений становится причиной летального исхода.
Длительное пребывание больных в одном и том же положении способствует возникновению пролежней. Для их профилактики используют традиционные средства и способы.
Что касается соблюдения личной гигиены, то моют больного в палате. Перед осуществлением физиологических отправлений больной сгибает здоровую ногу, приподнимается на локтях, и в это время под него подкладывают судно. После выполнения естественной надобности подмывают промежность и извлекают судно, выполняя все движения в обратном порядке.
Читайте также:


