Синдром элерса данло локти
В этой статье мы расскажем о такой патологии, как синдром Элерса-Данлоса, что это такое, рассмотрим симптомы (фото больных), причины возникновения и метод терапии.
- Что такое синдром Элерса-Данлоса
- Эпидемиология
- Причины синдрома Элерса-Данлоса
- Симптомы синдрома Элерса-Данлоса
- Формы синдрома Элерса-Данлоса
- Диагностика синдрома Элерса-Данлоса
- Шкала Бейтона
- Лечение синдрома Элерса-Данлоса
- Медикаментозная терапия
- Хирургическое вмешательство
- Дополнительные и альтернативные методы лечения, в том числе и в домашних условия
- Прогноз для больных
Что такое синдром Элерса-Данлоса
Синдром Элерса-Данлоса – это наследственное заболевание, спровоцированное дефектом синтеза коллагена. При такой заболевании наблюдается неправильное развитие соединительных тканей и гиперэластичность кожи.
Синдром имеет несколько типов, которые могут характеризоваться неестественной растяжимостью кожи, чрезмерной способностью суставов разгибаться в разные стороны, косоглазием, деформацией скелета.
Болезнь затрагивает большое количество систем организма и представляет интерес не только с точки зрения генетики, но и кардиологии, ортопедии, стоматологии, офтальмологии и других медицинских дисциплин.
Так же синдром Элерса-Данлоса отличается сложностью в диагностике из-за наличия легких форм недуга, поэтому нельзя с точностью оценить его распространенность в мире.
Точная распространенность и годовая заболеваемость неизвестны, оценки распространенности варьируются от 1/5 до 000-1/20000. Из-за клинической изменчивости эти оценки могут быть слишком низкими. Больше всего болезнь затрагивает – женский пол.
Причины синдрома Элерса-Данлоса
Синдром Элерса-Данлоса имеет несколько вариантов патологии, отличающихся друг от друга по типу наследования. Но их объединяет то , что в их основе лежит структурное либо количественное нарушение белка коллагена. В нынешнее время не для каждого типа заболевания найдены молекулярные механизмы синдрома.
Для первого типа синдрома характерна пониженная активность тех клеток соединительной ткани, отвечающие за синтез межклеточного матрикса. Так же происходит увеличение синтеза протеогликанов, а еще отсутствие ферментов, отвечающих за стабильное воссоздание белков коллагена.
При четвертом типе синдром Элерса-Данлоса наблюдается дефицит коллагена 3 типа. Шестой тип характеризуется недостатком биологического катализатора лизилгидроксилазы, который принимает участие в гидроксилировании лизина в молекулах проколлагена. Седьмой тип заболевания возникает вследствие изменения проколлагена первого типа, который становиться коллагеном.
Если охарактеризовать заболевание в целом, в различных формах, то заболевание возникает вследствие снижения плотности и расстройство ориентации коллагеновых волокон, утончение соединительного отдела кожи, расширение кровеносных сосудов и большую видимость их на поверхности тела.
Симптомы синдрома Элерса-Данлоса
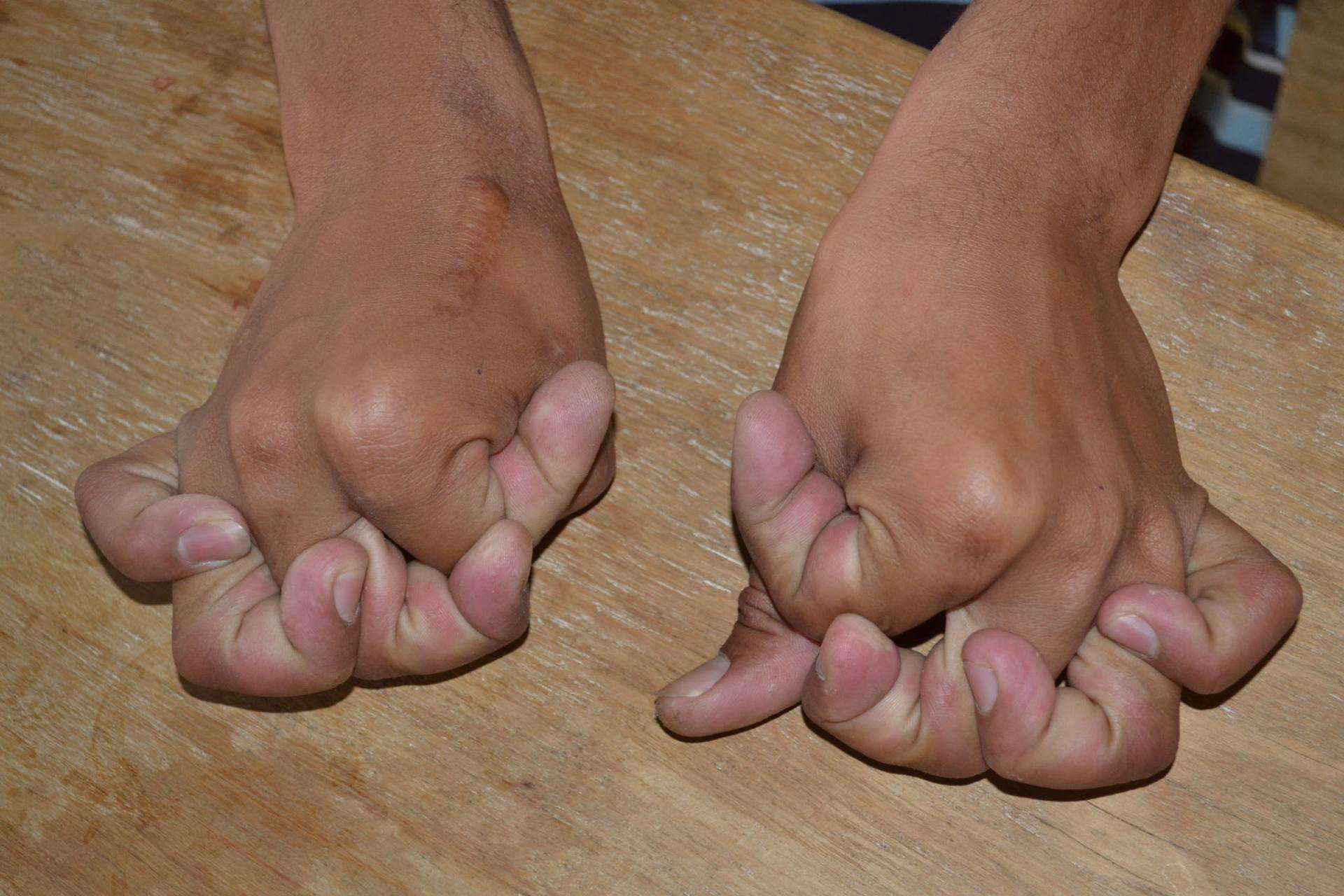
Симптомы могут возникать в любом возрасте, но их трудно диагностировать у маленьких детей из-за повышенной гипервозбудимости суставов. Клинические проявления очень разные. Первичное проявление – это это гиперэластичность различных суставов и аномальная эластичность кожного покрова (см. фото выше).
На ощупь кожа больного нежная, но на ступнях и ладонях присутствуют многочисленные морщины. При синдроме Элерса-Данлоса неестественная эластичность кожи наблюдается с ранних лет жизни человека, так же с возрастом характерно снижение такого отклонения.
Повреждения на коже людей, подверженных синдрому, ощущаются сильней и заживают медленно, а на их месте образуются следы в виде шрамов и опухолей.
Кроме гиперэластичности кожи у подверженных синдрому Элерса-Данлоса наблюдается сильная гиперэластичность суставов, как отдельной части тела, так и всего организма.
Суставы становятся невероятно гибкими и гнуться под неестественными им углами с того момента, как человек начинает учиться ходить, что нередко приводит к травмам. С возрастом ненормальная способность суставов к сгибанию ослабевает.
Повреждение скелета при синдроме представляет собой деформацию грудной клетки в виде дуги или полукруга.
В результате заболевания возникает сколиоз, косолапость. Со скелетом нарушается и расположение внутренних органов, опущение, наличие различных видов грыж, дивертикулез кишечника, пневмоторакс, ввиду нарушения целостности плевры.
Наличие синдрома ведет к патологиям зрения, среди которых встречаются:
- миопия;
- спонтанная отслойка сетчатки;
- косоглазие;
- разрыв глазного яблока и роговицы.
Что касается кардиологии, то у детей с синдромом Элерса-Данлоса возникают частые кровотечения и гематомы.
Не исключен порок сердца, варикоз, пролапс митрального клапана и аневризмы сосудов головного мозга. Нарушений умственного развития детей с данным заболеванием обычно не наблюдается.
Формы синдрома Элерса-Данлоса
Болезнь имеет множество форм:
- Синдром Элерса-Данлоса Тип I (ТИП I ЭДС )
- Синдром Элерса-Данлоса Тип II (ТИП II ЭДС)
- Синдром Элерса-Данлоса III типа (тип ЭДС III и гипермобильности в суставах)
- другие формы (тип IV – тип X)
1 тип синдрома Элерса-Данлоса встречается чаще остальных (40-50%). При таком виде заболевания преобладают симптомы, затрагивающие кожный покров, возможность растяжения которого отходит от нормы в 2-2.5 раз. Данный тип сопровождается наружными кровотечениями и варикозными венами в области нижних конечностей, расшатанностью суставов тела, деформацией скелета. Роды при таком виде заболевания часто происходят преждевременно.
При 2 типе наблюдаются аналогичные признаки, но проявляются они не так сильно. Аномальная гибкость наблюдается только в суставах конечностей, преимущественно стоп и кистей. Растяжимость кожи незначительно отклоняется от нормы, то же и с нарушением работы кровеносных сосудов.
3 тип проявляется ввиду аутосомно-доминантного наследования и протекает доброкачественно. Включает повышенную подвижность суставов по всему телу, деформацию скелета и мышечных тканей и незначительные проявления эластичности кожи.
Редкий и тяжело протекающий 4 тип может быть доминантной и рецессивной. Отличается наличием, у больных повышенной подвижности суставов в пальцах рук, спонтанного возникновения гематом внутренних органов и разрывом всех видов сосудов, что часто приводит к летальным исходам.
5 тип синдрома Элерса-Данлоса происходит из-за X-сцепленного рецессивного наследования. Для него характерны умеренно повышенная мобильность суставов, кровоподтеки и повышенная растяжимость кожи и ее чувствительность.
6 тип наследуется по аутосомно-рецессивному типу. Помимо кровотечений, повышенной подвижности суставов и неестественно эластичной кожи характеризуется увеличением мышечного тонуса (гипертонией мышц), а так же косолапостью и тяжелой формой кифосколиоза, выявляется большой перечень патологий зрения.
7 тип, называемый артроклазией, может наследоваться аутосомно-доминантно и аутосомно-рецессивно. При этом типе у людей часто случаются травмы из-за нездоровой подвижности суставов. Пациентам, подверженным такому типу заболевания, свойственно иметь маленький рост.
8 тип характеризуется аутосомно-доминантным наследованием, и в большей степени для него характерна чувствительность кожи к внешним воздействиям, а так же воспаление тканей, окружающих зубы, что приводит к их ранней потере.
По итогам современных исследований 9 и 10 тип синдрома Элерса-Данлоса не входит в перечень типов классификации заболевания. Для них характерно аутосомно-рецессивное наследование. Кроме гиперэластичности кожи наблюдаются линейные полосы в местах, где кожа наиболее растянута.
Так же присутствует агрегация тромбоцитов и гиперподвижность суставов. У подверженных десятому типу часто наблюдаются врожденные вывихи бедра и постоянно повторяющиеся вывихи плечевых суставов и надколенника.
Диагностика синдрома Элерса-Данлоса

Диагностику синдрома Элерса-Данлоса лучше доверять опытному человеку, специализирующемуся именно в области этого заболевания. Малознакомому с Элерсом-Данлосом врачу будет сложно выявить недуг и тем более его особенности. Это требование связанно с разнообразием индивидуальных проявлений такого заболевания у каждого пациента. Существует множество разновидностей болезни, но есть характерные черты ее проявления.
Неестественная эластичность кожного покрова выявляется путем оттягивания кожи до того момента, пока не почувствуется сопротивление. Участки для осуществления проверки следует выбирать максимально нейтральные, где нормальная оттягиваемость кожи превышает полтора сантиметра.
Среди характерных для болезни синдромов присутствует гипермобильность суставов. Такой симптом определяется по шкале Бейтона, где 5 баллов означает отклонение от нормы. Этот симптом, с возрастом, наблюдается в меньшей степени.
О хрупкости суставных соединений свидетельствуют спонтанно возникающие синяки. Вместе с этим возможны долговременные кровотечения.
Даже при совсем слабых внешних воздействиях появляются различные травмы , которые оставляют атрофические следы ранений в виде шрамов и расширяются с течением времени. С ами ранения заживают дольше, чем у здоровых людей.
Характерной патологией синдрома Элерса-Данлоса является пролапс митрального клапана. Этот недуг выявляется проведением УЗИ сердца.
Постоянная боль в области суставов и конечностей тела – еще одно проявление синдрома Элерса-Данлоса. При таком признаке рентген может не выявить отклонений, а пациент не всегда понимает, из какой части тела исходят болевые ощущения.
Из шкалы Брайтона берутся формальные критерии для того, чтобы диагностировать синдром Элерса-Данлоса. Первоначально функцией шкалы Бейтона была диагностика гипермобильности в суставах, но современные опыты показывают, что синдром гипермобильности суставов и повышенная сгибаемость суставов при Элерсе-Данлосе, – это аналогичные заболевания.
- 4+ баллов по шкале Бейтона выявленных в настоящее время, либо раньше;
- артралгия, длящаяся на протяжении 3 месяцев и более в 4 или более суставах.
- 1-3 Балла по шкале Бейтона ( и 0 если вы старше 50-ти);
- артралгия в 1, 2 или 3 суставах с присутствием болезненных ощущений в спине;
- вывихи в одном и более суставах, либо в одном суставе несколько раз;
- более 3 воспалений мягких тканей, ревматизм;
- марфаноидный тип внешности (чрезмерная худощавость, высокий рост, арахнодактилия);
- необычные шрамы и ненормальная растяжимость и тонкость кожи;
- растянутая кожа век или миопия;
- ректальный пролапс, варикозное расширение вен, пролапс матки, грыжа.
Для того чтобы поставить диагноз “синдром Элерса-Данлоса” нужно выявить оба основных критерия, либо 1 из основных и 2 любых второстепенных, для постановки диагноза подойдет и наличие 4 второстепенных критериев.
Когда у вашего первостепенного родственника выявлен данный синдром, вам достаточно будет определить наличие 2 второстепенных критериев.
Лечение синдрома Элерса-Данлоса
Для эффективного устранения синдрома Элерса-Данлоса специфическая терапия до сих пор не разработана, но существуют методы лечения симптомов данной болезни.
Для того, чтобы стабилизировать работу сердечно-сосудистой и нервной системы, а так же привести в норму работу суставов, опорно-двигательный аппарат, целостность и эластичность кожного покрова используют несколько вариантов лечения:
- лекарственные препараты в виде аскорбиновой кислоты, А, Е, В витаминов;
- комплексы минералов;
- инъекции соматотропного гормона для стимуляции роста;
- стимулирующие обмен веществ и регенерацию кожного покрова метаболические средства, такие как карнитин-хлорид;
- для стимуляции мозговой деятельности применяются нейрометаболические стимуляторы;
- для поддержания целостности скелета и соединительных тканей используются остеокеа или остеогенон;
- заживлению кожи способствуют такие препараты, как инозин, АТФ, коэнзим Q10.
- используется принимающий участие в синтезе хрящевых и в соединительных тканей глюкозамин.
К хирургическому вмешательству при синдроме Элерса-Данлоса стоит прибегать, только если возникают осложнения, угрожающие жизни. Перед хирургическими операциями должны быть проведены тщательные инвазивные диагностические процедуры для того чтобы оценить степень угрозы и необходимость хирургического вмешательства.
Среди хирургического лечения данного синдрома может быть необходимым: удаление псевдоопухолей, коррекция ВПС, реконструкция грудной стенки и т.д.
Среди процедур назначаются:
- лечебная физкультура и массаж
- рефлексотерапия (воздействие на биологически активные точки организма, отвечающие за работу различных его систем)
- различные физиотерапевтические процедуры (к примеру, лазерная акупунктура)
Также назначается диета с повышенным потреблением белка. Такая диета содержит потребление костных бульонов и заливных блюд.
Прогноз для больных
Повышенного риска ранней смертности нет, однако, в связи с нестабильностью суставов, хроническим и острым болевым синдромом, и симптомами проявляющееся вне костно-мышечной системы, качество жизни больного серьезно ухудшается.
Как уже говорилось выше, специального лечения нет. Необходимо проходить индивидуализированные вспомогательные и симптоматические методы лечения включающие физиотерапию, реабилитацию, прием анальгетиков и соответствующую терапию внесуставных симптомов. Хирургические меры следует рассматривать с умом.

СИНДРОМ ЭЛЕРСА-ДАНЛО, СИНДРОМ ГИПЕРМОБИЛЬНОСТИ
СУСТАВОВ
Лечение синдрома Элерса-Данло зависит от конкретных проявлений,
имеющихся у пациента. Важное значение имеет защита кожи от травм и
воздействия прямых солнечных лучей. Учитывая высокую ранимость кожи,
лечение травм требует большой осторожности, а профилактика инфицирования
раны приобретает первостепенное значение. Наложение швов может быть
затруднено из-за повышенной ранимости кожных покровов.
Гипермобильный тип синдрома Элерса-Данло трудно отличим от синдрома
гипермобильности суставов. Успешное лечение пациентов с СГМС
предполагает своевременную диагностику избыточной подвижности суставов и
определение приоритетных проблем пациента. Ведущими мероприятиями при
лечении СГМС является кинезотерапия с индивидуализированным подбором
упражнений, выполняемых в домашних условиях для укрепления мышечного
корсета в целом, так и мышечного аппарата, окружающего проблемные
суставы. С этой целью следует использовать сочетание динамических и
статических упражнений. Необходимо также выработка правильного
стереотипа движений у пациента и использование ортезов. При наличии
выраженного болевого синдрома проводится курсовое физиотерапевтическое
лечение, используются НПВС.
Рекомендуется проводить курсовые приемы
основных групп препаратов прямо и опосредованно воздействующих на
метаболизм соединительной ткани.
1 Группа: стимуляторы коллагенообразования – витамин С (аскорбиновая
кислота), кроме случаев кальциурии и оксалатно-кальциевой кристалурии,
кальцитрин, стекловидное тело, L-карнитин, карнитина хлорид, солкосерил в
сочетании с витаминами группы В (В1, В2, фолиевая кислота, В6) и
микроэлементными добавками, содержащими ионы Cu2+, Zn2+ Mg2+ , Mn2+ и др.;
2 Группа: корректоры нарушения синтеза и катаболизма
гликозаминогликанов – хондроитинсульфан, ДОНА (глюкозаминосульфат),
БАД, содержащие гликозаминогликаны - глюкозамин, румалон.
3 Группа: стабилизаторы минерального обмена – альфа-кальциферол
(витамин D2), кальций-D3-никомед, Витрум кальциум с витамином D,
остеогенон, кальцимакс и др.
4 Группа: корректоры биоэнергетического состояния организма –
фосфаден, милдронат, лецитин, и комплексы эссенциальных аминокислот
(кофермент Q10 - Кудесан, L-карнитин - Элькар, Лецитин, Лецитин-Холин и
др.).


Вот виды боли, какие могут испытывать люди с СЭД:
- Боли в суставах. Может заболеть любой из суставов, что обычно и происходит, очень часто болят сразу несколько.
- Боль в спине
- Боль в животе
- Частые головные боли
- Боль от повседневных задач. Люди с СЭД могут иметь проблемы с ручками и карандашами, потому что крепко держаться за что-то становиться болезненным.
Вывих суставов. Участие в спортивных или агрессивных видах деятельности иногда может привести к травме дислокации.
Боль во всем. Фибромиалгия и Комплексный региональный болевой синдром, тип тяжелой локализованной боли, общие симптомы у пациентов с СЭД.
Со всеми из вышеперечисленных видов боли, как кто-то с СЭД может получить облегчение? Вот несколько эффективных методов лечения для облегчения боли, но физическая терапия (ФТ) является наиболее важным вмешательством. Правильный вид ФТ подчеркивает "проприоцепцию", это чувство ощущения своего тела в пространстве. Пациенты с СЭД часто испытывают трудности в ощущениях, где и как по идее должны быть расположены их суставы. И это играет большую роль в том, что они испытывают боль, часто они даже не замечают, что их суставы находятся в неестественном положении. Если же у человека с СЭД возникают трудности при выполнении физических упражнений, то оптимальным вариантом может стать гидротерапия.
Вот другие способы, чтобы облегчить боль, связанную с Синдромом Элерса-Данлоса :
- Работа с болью у психолога. Он или она могут помочь справиться с хронической болью. Идея состоит в том, чтобы использовать мозг, чтобы помочь контролировать боль и выяснить способы, при которых возможна нормальная жизнь, несмотря на боль. Это чрезвычайно важно.
- Иглоукалывание иногда тоже может помочь.
- Медитация и нежные боевые искусства, такие как Тай Чи иногда могут объединить силы ума и тела, чтобы принести некоторое облегчение.
- Йога часто используется в качестве хорошей терапии души и тела. Но будьте осторожны. Для людей с СЭД: необходимо поговорить с инструктором и провести одно или два частных занятия, чтобы увидеть, какие позиции подходят для ваших суставов.
- Лекарства могут помочь, но не могут изменить суставы, только уменьшить симптомы. Никакое лечение не может занять место надлежащей ФТ и психологической терапии.
Быстродействующее, кратковременное обезболивающее может быть полезным во время болезненной дислокации.
Мышечный релаксант применяется, чтобы помочь уменьшить мышечные спазмы после вывихов, чтобы поставить сустав на место.
Некоторые антидепрессанты могут помочь с хронической мышечной, нервной болью.
Многие люди с СЭД давно смирились со своей болью, считают, что они вынуждены жить с ней всю свою жизнь. Но использование этих методик в различных клиниках показало, что боль эту возможно уменьшить, не то, чтобы на все 100%, но по крайней мере до такой степени, что можно вернуться к своей повседневной жизни без особых неудобств.
By:Kenneth Goldschneider, MD, FAAP on August 8, 2013



Как известно, Синдром Элерса - Данлоса - это заболевание соединительной ткани. Видите это слово - "соединительной" ? В этом и вся соль. Именно в этом.
Итак, все мы страдаем от боли, от боли в мышцах/суставах. Врачи нам дают по большей сати какие-то дурацкие советы, которые изредка помогают. Каждый день мы встаем с болью, живем с болью и с ней ложимся спать. А также мы страдаем и от болей в животе, гастропареза, рефлюкса. гастрита и т.п. А задумывались ли вы, почему это все связано? А теперь вот оно, откровение. Мышцы - не соединительная ткань. Видели ли вы, когда разделывали мясо, такую тонкую пленку, которая его порывает, которая отделяет одни капсулы с мышцами от других? Пленку, которая разделяет мышцы? Она называется "ФАСЦИЯ". Именно через фасции к мышцам поступает сигнал о том, сокращаться или расслабиться. Т.е. фасции - проводники сигнала. Так? А теперь вот что, если же мы чем-то отравляемся ( я имею ввиду пищевую непереносимость), то в организм поступают токсины, которые его и отравляют. Кровь разносит их по всему нашему телу, соответственно даже в эти фасции. Токсины находятся там, где очень много нервных окончаний, соответственно фасции сигналят о том, что надо бы избавиться от нарушителя! Избавляться от токсинов можно при помощи фруктовых коктейлей и овощных соков. Вот некоторые симптомы пищевой непереносимости, которые проявляются в теле:
- Усталость
- Проблемы со сном
- "Психическая туманность"
- Изменения настроения
- Раздражение кожи или сыпь
- Артрит и боль в суставах
- Скованность мышц
- Синдром раздраженной толстой кишки
- Синусит
ой, напоминает СЭД, не так ли?
Если это подходит к вам, то наверняка у вас есть пищевая непереносимость! Вот те пищевые группы аллергенов, которые вызывают такую реакцию:
- Молочные продукты
- Клейковина
- Кукуруза
- Соя
- Арахис
- Яйца
Лучший способ выяснить, есть ли у вас непереносимость - это соблюдать диету.
Например при фибромиалгии люди страдают от непереносимости глютена, также фибромиалгия - один из симптомов СЭД, поэтому можно соблюдать диаету при ф-ии. Нужно исключить:
- Аспартам
- Глутамат натрия
- Сахар
- Кофеин
- Клейковину
- Молочный белок (казеин)
- Сою
Думаю, это поможет многим, обещают заметные улучшения в состоянии, так как были проведены исследования о связи пищевой чувствительности и боли при СЭД.

Кинезиотейпинг – это простой и эффективный метод лечения растяжения связок, мышечных болей и других травм, а также гематом и отеков с помощью специальной липкой ленты (тейпа). Разработан японским рефлексотерапевтом и кайропрактором Кензо Казе и уже более 10 лет применяется по всему миру, но у нас в России стал известен совсем недавно. Летние олимпийские игры 2009 в Пекине стали дебютом кинезиотейпинга в мировом спорте, а на лондонской Олимпиаде 2012 уже большинство спортсменов стали пользоваться этим средством.
Суть методики состоит в том, что к больному месту (растянутой мышце, сухожилию или гематоме) особым способом приклеивается липкая тянущаяся лента (тейп) длиной в несколько десятков см и шириной в 5 – 10 см. Существует несколько способов приклеивания тейпа в зависимости от эффекта, который мы хотим получить. Натяжение тейпа очень близко к натяжению кожи человека, поэтому он как бы берет на себя некоторую часть нагрузки от перетруженных участков, помогая им в работе.
обезболивающий;
противовоспалительный;
расслабляющее действие на мышцы;
рассасывание отеков и гематом;
лимфодренажный;
мягкая репозиция сустава;
динамический – облегчает движение конечности или сустава.
Действие тейпа начинается сразу после приклеивания и продолжается круглосуточно вплоть до 5 дней. В течение этого времени его не надо снимать и отклеивать. Тейпы изготовляются из современных материалов на основе хлопка и акрила, быстро сохнут, не содержат аллергенных материалов и могут много дней держаться на теле, не причиняя дискомфорта даже при контакте с водой.
Многочисленные исследования на спортсменах показали, что действие тейпинга наиболее выражено в течение первых 5 дней, после чего эффект плавно спадает. Самый значимый эффект – обезболивающий, а также противовоспалительный. Буквально через несколько минут после правильного приклеивания тейпа спортсмен чувствует облегчение боли и увеличение объема движения больной конечности.
В отличие от классического жесткого тейпинга и эластичных бинтов, которые призваны обеспечить полную фиксацию, кинезиотейпинг позволяет сохранить подвижность поврежденной конечности. И не только сохранить, но и увеличить! Происходит это за счет того, что тянущаяся лента берет на себя часть нагрузки от сухожилий и мышц, а также приподнимает кожу и дает свободу движения жидкостей под ней. Таким образом, кинезиотейпинг позволяет организму задействовать собственные силы для излечения благодаря поддержке, стабилизации мышц, суставов и связок и увеличению пространства для циркуляции межклеточной жидкости, крови и лимфы.
До недавнего времени спортивная медицина была основным и почти единственным полем применения кинезиотейпинга. Но к счастью, дело не стоит на месте и методика продвигается вперед. В последние годы из спорта кинезиотейпинг плавно перешел в общую медицину благодаря своей простоте и эффективности.
Кинезиотейпинг эффективен при лечении многих заболеваний:
растяжение связок;
ушибы мягких тканей и гематомы;
подвывих лодыжки, плеча, пальцев;
плечелопаточный периартрит (боли в плече);
локоть теннисиста и другие туннельные синдромы;
плантарный фасциит (пяточная шпора);
боли в колене;
боли в шее;
головная боль;
боли в пояснице, в том числе у беременных;
остеохондроз позвоночника;
люмбаго;
восстановление после операций;
болезненные месячные;
в педиатрии – при нарушении функциональной моторики;
и другие.
Особо эффективно применение кинезиотейпинга после остеопатического сеанса. В этом случае приклеенная лента обеспечивает поддержку и закрепление эффекта, полученного в результате манипуляций в течение 5 дней, являясь как бы "продолжением рук" остеопата.
Как известно, самое главное после остеопатического сеанса – удержать достигнутое положение тканей (костей, мышц, связок), чтобы они не возвращались в обратное болезненное положение. В этом и оказывает значительную помощь кинезиотейпинг.
Синдром Элерса — Данлоса — это группа наследственных системных заболеваний соединительной ткани, вызванных дефектом в синтезе коллагена. В зависимости от отдельной мутации, серьёзность синдрома может измениться от умеренного до опасного для жизни. Лечения нет, но существует терапия (уход), смягчающая последствия.
Синдром Элерса-Данлоса был назван в честь своих первооткрывателей — дерматологов из Дании и Франции Э. Элерса и А. Данлоса. Они первые описали причины и симптомы данной патологии. В настоящее время существует 6 основных форм синдрома Элерса-Данлоса, которые отличаются симптоматикой, способом наследования, биологическими и химическими изменениями в тканях. Среди всех существующих типов дисплазий этот синдром считается самым распространенным.
Причины синдрома
Различные варианты синдрома Элерса-Данлоса различаются по типу наследования, первичным молекулярным и биохимическим дефектам. Однако в основе всех клинических форм лежат мутации генов, обусловливающие количественную или структурную патологию коллагена. На сегодняшний день молекулярные механизмы синдрома Элерса-Данлоса установлены не для всех форм заболевания.
- Так, известно, что I тип синдрома характеризуется снижением активности фибробластов, усилением синтеза протеогликанов, отсутствием ферментов, отвечающих за нормальный биосинтез коллагена.
- Синдром Элерса-Данлоса IV типа связан с недостаточностью продукции коллагена III типа;
- При VI типе заболевания имеет место недостаточность фермента лизилгидроксилазы, участвующего в гидроксилировании лизина в молекулах проколлагена;
- VII тип обусловлен нарушением превращения проколлагена I типа в коллаген;
- X тип — патологией плазменного фибронектина, участвующего в организации межклеточного матрикса и т. п.
Патоморфологическая картина при различных типах синдрома Элерса-Данлоса характеризуется истончением дермы, нарушением ориентации и потерей компактности коллагеновых волокон, разрастанием эластических волокон, увеличением числа сосудов и расширением их просвета.

Причины
В разное время изучения наследственной патологии синдрома Элерса-Данлоса существовала классификация, по которой выделяли от трёх до одиннадцати типов заболевания. По мере того как накапливались молекулярно-генетические данные, появилась необходимость в пересмотре прежних вариантов подразделений синдрома Элерса-Данлоса. Поэтому ещё в 1997 году учёные-медики классифицировали это заболевание на десять типов и на данный момент она абсолютно приближена к причинам возникновения аномалии. Синдром Элерса-Данлоса имеет разные типы наследования для каждого типа. Аутосомно-доминантное характерно для первого, второго, третьего, четвёртого, седьмого и восьмого, а аутосомно-рецессивное наследование – для шестого, Х-сцепленное – для пятого и девятого, а десятый не имеет установленного типа наследования, так как встречается довольно редко. Это заболевание является примером разной локусной гетерогенности. Именно эти локусы, в которых происходят аномальные изменения вызывающие синдром Элерса-Данлоса, имеют непосредственное отношение к образованию белков соединительной ткани (коллагена). Эти волокна из коллагена, в результате мутаций, становятся неправильной формы и располагаются неупорядоченно. Кроме мутированных генов, причиной в возникновении синдрома Элерса-Данлоса являются мутации в тех генах, в которых локализуются белки с экстраклеточным матриксом, и среди них выделяют – тенасцин Х, люмикан и декорин.
Формы
Первая классификация синдрома Элерса- Данлоса выделяла более 10 типов заболевания, но в 1997 году была предложена более простая классификация, сокращающая число основных типов до 6. Не вошедшие в классификацию типы либо наблюдаются исключительно в отдельных семьях (типы V, VIII и X), либо недостаточно характеризованы (типы IX и XI).
Для каждого из выделенных типов идентифицированы вызывающие заболевание мутации (исключение — тип гиперподвижности), которые благодаря генетическому анализу позволяют точно определить тип синдрома, отличающегося значительной вариативностью признаков.
В современной классификации для каждого типа заболевания используются описательные имена. Выделяют:
- Классический тип, для которого характерна повышенная подвижность и деформация суставов, вялость кожных покровов. Синдром Элерса – Данлоса у детей при данном типе заболевания часто сопровождается сколиозом. Предыдущая классификация относила данный тип к 1 и 2 типу заболевания.
- Гиперподвижный тип, который отличается гиперподвижностью суставов, хроническими мышечно-скелетными болями и незначительными поражениями кожи. В предыдущей классификации относился к 3 типу.
- Сосудистый тип, который проявляется в повышенной хрупкости сосудов и спонтанных разрывах артерий. Сопровождается частыми внутренними кровотечениями, поэтому представляет угрозу для жизни больного. Первая классификация относила сосудистый тип к 4 типу заболевания.
- Кифосколиоз – редко встречающийся тип, для которого характерно наличие деформации позвоночника (кифоз и сколиоз). Часто наблюдаются миопия, разрывы роговицы и другие изменения в глазном яблоке, мышечная гипотония. Согласно первой классификации, относится к 6 типу.
- Артрохалазия, проявляющаяся повышенной мобильностью суставов, гиперрастяжимой кожей и маленьким ростом больного. По первой классификации относилась к типам 7A и B.
- Дерматоспараксис – крайне редкий тип, который отличается мягкостью, вялостью и обвисанием кожи. Согласно первой классификации относится к типу 7C.
- Также отдельные исследователи выделяют тип недостатка Тинасцина-Х, который отличается хрупкостью тканей и признаками, свойственными классическому типу заболевания.

Симптомы синдрома
В связи с тем, что соединительнотканные волокна имеются практически в каждом органе, клинические проявления синдрома Элерса-Данлоса полиморфны и носят генерализованный характер. Кожа при данном заболевании нежная и бархатистая на ощупь, морщинистая (особенно на ладонях и стопах), слабо связанная с подлежащими тканями и гиперэластичная, гиперрастяжимая, то есть легко оттягивается при формировании складки. Однако с увеличением возраста больного выраженность данных характеристик кожи снижается.
Минимальная травматизация столь ранимой и хрупкой кожи приводит к возникновению длительно не заживающих ран, после заживления которых могут оставаться атрофичные или келоидные рубцы, а также псевдоопухоли.
Костные проявления данного заболевания представлены деформацией грудной клетки (килевидной или воронкообразной), позвоночного столба (кифозы, сколиозы), частичным отсутствием зубов, неправильным прикусом и косолапостью.
Поражение суставов характеризуется их гипермобильностью, что нередко приводит к вывихам и подвывихам.
Нередко у больных синдромом Элерса-Данлоса обнаруживается патология сердечно-сосудистой системы (врождённые пороки сердца, варикозное расширение сосудов, аневризмы сосудов головного мозга, склонность к кровотечениям).
Со стороны внутренних органов нередкой патологией являются рецидивирующий спонтанный пневмоторакс, диафрагмальные грыжи, дивертикулы кишечника, паховые и пупочные грыжи, птозы внутренних органов (их опущение).
Офтальмологическая патология при синдроме гиперэластичности кожи представлена, как правило, миопией, косоглазием, птозом век, спонтанной отслойкой сетчатки и разрывами глазного яблока и роговицы при малейших повреждениях.

Диагностика
Диагностика синдрома Элерса-Данлоса основана на данных:
- Анамнеза заболевания и генеалогических данных.
- Обследования, во время которого изучают состояние опорно-двигательного аппарата пациента, оценивают состояние кожи (основной признак синдрома Элерса — Данлоса — повышенная растяжимость кожи, которую можно оттянуть на 1,5—2 см в тех местах, где у здорового человека это сделать невозможно) и подвижность суставов.
- Биопсии кожи, которая позволяет провести гистологическое, гистохимическое и электронно-микроскопическое исследования, необходимые для уточнения диагноза при подозрении на дерматоспараксис или артрохалазию.
- Молекулярно-генетических исследований, которые проводятся при подозрении на синдром Элерса – Данлоса. Основание – наличие основных (гипермобильность суставов, повышенная эластичности кожи, склонность к кровотечениям) и дополнительных (патологии сосудов, сердца, глаз и т. д.) диагностических критериев.
- УЗИ внутренних органов, позволяющие выявить патологии, которые может вызвать недостаточность связочного аппарата;
- офтальмологические обследования, включающие биомикроскопию, фундус-графию (позволяет изучить состояние дна глазного яблока) и компьютерную томографию глазного яблока;
- эхокардиограмму, позволяющую выявить пролапсы клапанов или расширение аорты;
- тилт-тест (пассивную ортостатическую пробу) при наличии постуральной ортостатической тахикардии.
Лечение
Вылечить этот синдром, к сожалению, невозможно, терапию проводят для ликвидации клинической картины, а, кроме того, в целях поддержки деятельности внутренних органов. Чтобы стабилизировать общее состояние сердца, нервной и опорно-двигательной системы, а также суставов и кожи, используются следующие лекарственные препараты, составляющие основу лечения синдрома Элерса-Данлоса:
В результате приема данного средства возможно подержание состояния костных и нервных тканей, и мышечного аппарата в том числе.
Прогноз. Профилактика
Прогноз в большинстве случаев благоприятный, серьезнее он при первом (вследствие артропатий) и шестом (вследствие кровотечений и разрывов сосудов) типах. Детей следует ориентировать на выбор профессии, не связанной с физическими нагрузками, работой стоя.
Профилактика заключается в пренатальном выявлении заболевания у плода методом молекулярно-генетического анализа, прерывании беременности по медицинским показаниям. Постнатальная профилактика заболевания не разработана.
Профилактика осложнений включает в себя правильную и своевременную диагностику болезни и её лечение.
Читайте также:


