Руки механика при дерматомиозите
Гелиотропная сыпь при дерматомиозите проявляется в 75% случаев от общего числа пациентов с таким диагнозом. При заболевании двигательная функция мускулатуры нарушается. Важно вовремя заметить заболевание и начать лечение.

Особенности и причины
Заболевание нельзя назвать распространенным. Подтверждение диагноза наблюдается в среднем у 5 человек на один миллион. Специфика болезни встречается у пожилых людей, пересекших 50-летний рубеж, или у детей, не достигших пятнадцатилетнего возраста.
- Какие факторы провоцируют появление миозита
- Межреберный миозит: лечение недуга
Вредоносные микроорганизмы могут долго просуществовать в теле человека, пока не появится провоцирующий механизм. В его роли может выступать:
- Острые инфекционные заболевания.
- Частые стрессовые ситуации.
- Аллергическая реакция.
- Вакцинация.
- Солнечный удар или перегрев организма.
- Переохлаждение.
Чаще болезни подвержены женщины, мужчины болеют дерматомиозитом почти в два раза реже. Не стоит упускать факт, что болезнь имеет генетическую предрасположенность. Причины становятся лишь пусковым механизмом, вследствие которого начинается процесс поражения мускулатуры.
Симптомы заболевания

Начало заболевания не прогрессирующее, симптомы дерматомиозита проявляются постепенно. Слабость в мышцах ног и рук неуклонно растет, в некоторых случаях мышечная слабость проявляет себя в течение 5 лет в качестве редких, неназойливых болевых синдромов. Больные жалуются на следующие проявления симптомов:
- болевой синдром в мышцах,
- слабость в конечностях,
- повышение температуры тела, лихорадочное состояние,
- кожные сыпи, в том числе гелиотропный вид сыпи,
- ходьба по лестнице, подъем с кровати сопровождаются трудностями в виде болевых ощущений и дискомфорта,
- отечность мышц, локализованная очагом поражения,
- синдром Рейно.
В редких случаях симптоматика набирает резкие обороты. В течение 2-4 недель организм человека выдает полную клиническую картину болезни.
Дерматомиозит, как и многие аутоиммунные заболевания, протекает в трех формах:
- Острая, для которой характерен пик проявления симптомов. В этот период в организме больного может происходить распад мышечной ткани, который вызывает интоксикацию организма. Мускулатура подвергается обездвиживанию, существует риск поражения сердечно-сосудистой системы вплоть до летального исхода. Острое течение болезни развивается стремительно, для проявления осложнений достаточно 2-3 месяца.
- Подострая , с наблюдением снижения активности развития поражения. Проявляется после удачного на первый взгляд лечения дерматомиозита. Однако, по прошествии некоторого времени, болезнь рецидивирует, поражая внутренние органы. Симптомы развиваются достаточно медленно, проявление полной клинической картины может занять от года до двух лет.
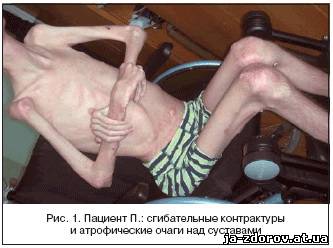
- Хроническая, развивается, когда болезнь приобретает частый или постоянный характер, но имеющей более благоприятный вариант течения болезни. Поражение происходит лишь на небольшом участке мышц, что не мешает человеку вести обычный образ жизни. Если наблюдается кальциноз, существует огромный риск обездвиживания конечностей.
Помимо форм течения дерматомиозита, патологический процесс имеет три основных периода, которые отличаются степенью активности заболевания:
- Продромальный период. Он считается первой и начальной ступенью, во время которой наблюдаются признаки: отеки век, лихорадка.
- Манифестный период. Кожные проявления дерматомиозита в это время особо выражены.
- Дистрофический или кахектический период, во время которого проявляются осложнения. Третий период наступает вследствие бездействия на начальных стадиях болезни.
Когда отсутствует кожная сыпь, это говорит о полимиозите. Лечение полиомиозита отличается от терапии дерматомиозита только отсутствием методов, направленных на избавление кожи от покраснения и зуда. В остальном, симптоматика, диагностика и лечение этих болезней схожи. Дерматомиозит может поражать области, подверженные инфекционным заболеваниям:
- слизистая глаза, что ведет за собой конъюктивит,
- ротовая полость, вызывая стоматит,
- глотка, с вытекающим фарингитом.
При возникновении дерматомиозита самостоятельно, его классифицируют как первичную форму. Вторичный дерматомиозит развивается на фоне опухолевых процессов. Опухоль и поражение мышц имеют прямую связь друг с другом.
Болезнь развивается у взрослых и детей. Воспалительный процесс мышц в детском возрасте называется , ювенильный дерматомиозит. Заболевание может протекать с васкулитами – опухолями, склонными к рецидиву. От ювенильного дерматомиозита страдают одинаковое число мальчиков и девочек.
На начальных стадиях дерматомиозита, симптомы могут быть неярко выражены, эта стадия дает больше шансов на быстрое восстановление мышечной активности.
Поражение кожи при дерматомиозите
Поражение кожи является основным признаком заболевания. На кожных покровах возникают высыпания разного рода:
Пятна могут быть разного рода, проявляться в виде красных точек. Над суставами кистей рук, они покрываются чешуйками и вызывают зуд. Раздражение кожных покровов приводит к расширению сосудов, появляются предпосылки варикоза.
Эритема на открытых частях тела встречается у 40% больных. Затрагивание патологическим процессом мышцы лица, лишают человека возможности проявления эмоций. Мимика становится заторможенной. Не обойтись без помощи невропатолога, который займется лечением с учетом степени поражения лицевых мышц.
Подобная симптоматика – явный признак нарушения работы организма, в частности иммунитета человека.
Поражение мышц при дерматомиозите
Для дерматомиозита характерна слабость мышц шеи. Поражение проксимальных отделов мускулатуры затрудняют больному стереотипные телодвижения, становится трудно вставать, одеваться или совершать акты гигиены. При запущенном течении полиомиозита человеку сложно держать голову самостоятельно. Возникают трудности в передвижении, пациент не может долго держать предметы средней тяжести.

В некоторых случаях, болезнь повреждает мышцы пищеварительного тракта: глотки, гортани, пищевода. Это приводит к нарушению речи, внезапным и беспричинным приступам кашля. Глотание даже мягкой пищи вызывает болезненные ощущения.
Миозит затрагивает следующие отделы:
- Дистальные мышцы конечностей. Патология отзывается отечностью, болевым синдромом, в запущенных случаях развивается атрофия.
- Межреберные мышцы.
- Когда страдает диафрагма, легкие перестают полностью расправляться, что приводит к пневмонии.
- Область глаз поражается крайне редко.
Около 50% больных дерматомиозитом или миозитом отмечают проявление различных симптомов нарушения работы желудочно-кишечного тракта:
- кишечная непроходимость,
- запор,
- понос,
- в редких случаях наблюдается анорексия, полное отсутствие аппетита.
Когда дерматомиозит затрагивает мышцы, это становится первым звоночком, говорящем о возможности перехода патологического процесса на внутренние органы, в частности на сердце. Могут появиться следующие болезни сердца:
- Перикардит, при котором серозная оболочка вокруг сердца попадает под воспалительный процесс.
- Миокардит, характерный воспалением сердечной мышцы.
- Эндокардит. Внутренняя оболочка сердца воспаляется.
- Перебои в работе сердечно-сосудистой системы, одышка, отеки, нарушенное сердцебиение.
Данные симптомы служат основным показателем при постановке правильного диагноза.
Суставной синдром при дерматомиозите
Суставной синдром при сильном дерматомиозите встречается не часто, однако имеет место быть. Деформация суставной сумки может возникнуть вследствие отсутствия лечения или факторов, осложняющих течение болезни. В остальных случаях область поражения приходится только на мелкие суставы:
- кисти,
- лучезапястные сочленения,
- голеностопные,
- плечевые,
- локтевые,
- коленные.
При суставном синдроме возможно покраснение кожных покровов, боль и отек, локализованные очагом поражения. В редких случаях наблюдается отложение кальцификатов. При сильном поражении, наблюдается развитие анкилоза – невозможность движения суставов.
Если не предпринять лечебные меры, вскоре наступит ограничение подвижности.
Прогноз и профилактика
В большинстве случаев наблюдается положительная динамика после прохождения курса лечения. Реабилитационные мероприятия предполагают постепенную адаптацию к физической нагрузке, лечебная гимнастика обязательна.
При отсутствии грамотного лечения осложнений не избежать. Заболевание со временем будет только прогрессировать, мышцы станут слабее, что неизбежно приводит к инвалидному креслу. В крайне запущенных случаях возможен летальный исход.
- Природа заболевания фибромиозита
- Перечень симптомов при шейном миозите
- Курс терапии при миозите грудной клетки
Остановка патологического процесса происходит за счет длительного приема глюкокортикоидных гормонов, они эффективно справляются с поставленной задачей, но провоцируют развитие диабета и снижение массы кости. Человек набирает лишний вес и страдает повышением артериального давления. Избежать подобных осложнений можно придерживаясь диеты, ограничивающей углеводы, но при этом, обогащенной кальцием и витамином D.
Общие профилактические меры дерматомиозита включают:
- своевременное лечение инфекционных заболеваний,
- адекватное распределение нагрузок,
- избегание попадания прямых солнечных лучей,
- сокращение стрессовых ситуаций.
Своевременное обращение к врачу и грамотная постановка лечебных процедур – гарант возможности восстановления функциональности мышц и суставов. Пренебрежение мер профилактики и игнорирование симптомов, наоборот, приводит к плачевным последствиям.
Общая информация
Этиология, патогенез
Дерматомиозит наиболее часто наблюдается у носителей антигенов гистосовместимости HLA B8 и HLA DR3. Этиологическим фактором заболевания считается бессимптомная инфекция вирусами Коксаки и пикарновирусами. Также выявлена связь в развитии дерматомиозита и злокачественных опухолевых образований.
Болезнь обычно проявляется после переохлаждения, длительного пребывания на солнце, отравления, инфекционного заболевания или вакцинации. В организме развивается воспалительная реакция, направленная на уничтожение клеток, зараженных вирусом. При этом развивается иммунная реакция на здоровые клетки, генетически похожие на инфицированные. Такими клетками становятся клетки мышечной ткани и мелких сосудов. Разрушенные структуры при этом постепенно замещаются соединительной тканью.
Клиническая картина
Самым ярким признаком дерматомиозита является поражение мускулатуры. Начинается болезнь с прогрессирующей слабости, чуть позже появляются мышечные боли различной интенсивности. Поражённые мышцы при этом по своей консистенции напоминают тесто из-за отёка. При ощупывании они резко болезненны, выявляется снижение тонуса. По мере прогрессирования болезни боли стихают, поскольку мышцы постепенно атрофируются и замещаются соединительной тканью. В толще мышц прощупываются плотные безболезненные узелки – кальцинаты.
Первыми обычно страдают мышцы тела, а мускулатура конечностей вовлекается в патологический процесс чуть позже. Из-за нарастающей слабости в мышцах грудной клетки развивается нарушение легочной вентиляции, что приводит к дыхательной недостаточности. В тяжёлых случаях больные буквально перестают дышать из-за резкой слабости.
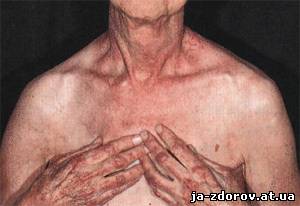
Довольно типично, хотя и не обязательно, поражение кожи при дерматомиозите. Чаще всего наблюдаются следующие симптомы:
• Фотодерматит, или повышенная чувствительность к солнечному свету.
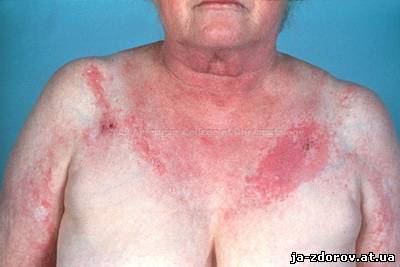
• Симптом Готтрона (появление на разгибательных поверхностях суставов рук крупных, ярко-красных пятен с выраженным шелушением кожи).
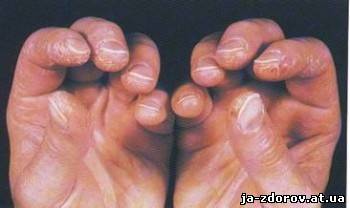
• Телеангеоэктазии (яркие сосудистые пятна).
Суставная симптоматика при дерматомиозите ограничивается болями и скованностью мелких суставов при отсутствии их деформации. Крупные суставы в процесс вовлекаются редко.
Очень плохим прогностическим признаком при дерматомиозите является поражение сердца. Развивающийся миокардит с последующим миофиброзом может стать причиной тяжёлых нарушений сердечного ритма и проводимости. Нередко развивается дилятационная кардиомиопатия (то есть истончение сердечной мышцы с увеличением объёма камер сердца).
У больных дерматомиозитом очень часто выявляются различные заболевания пищеварительной системы. Как правило, это дисфагия и язвенная болезнь желудка и 12-перстной кишки. Нередко выявляется гепатит, но при этом он протекает доброкачественно, не смотря на значительное увеличение печени.
Также для больных дерматомиозитом характерны кашель, стойкая отдышка. В лёгких при этом выслушиваются рассеянные сухие хрипы. В связи с затруднением вентиляции лёгких очень часто возникает пневмония.
Симптоматика дерматомиозита во многом определяется формой течения заболевания.
• При острой форме болезни резко поднимается температура тела до 39 – 40 С˚, появляются сильнейшие мышечные и суставные боли. Быстро прогрессирует мышечная слабость во всём теле. Буквально за несколько недель больной становится полностью обездвиженным. Быстро прогрессирует поражение внутренних органов, в особенности, сердца. Больные погибают через 2 – 6 месяцев от дыхательной и сердечной недостаточности.
• При подострой форме дерматомиозита больной не в состоянии определить время начала заболевания. Болевой синдром и слабость нарастает постепенно. Характерен фотодерматит. На развёртывание полной клинической картины болезни обычно уходит 1 – 2 года.
• При хроническом течении дерматомиозита болезнь протекает циклически. В период ремиссии больные чувствуют себя удовлетворительно. Выраженные мышечные боли беспокоят их только в период обострения. Как правило, определяются локальные поражения мышечной ткани. Патология внутренних органов выражена умеренно.
Основой терапии дерматомиозита, как и большинства ревматологических заболеваний, является приём глюкокортикоидных препаратов. В зависимости от формы течения болезни больные принимают от 0, 5 до 1,5 мг преднизолона на килограмм веса в сутки в три приёма. При отсутствии динамики в течение четырёх недель дозу гормонов увеличивают на 25 %. При улучшении состояния дозировку препаратов постепенно снижают.
Для улучшения эффекта терапии, а также при наличии противопоказаний к гормональному лечению больным назначается приём цитостатиков (метотрексат, азатиоприн).
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Дерматомиозит (ДМ) – системное прогрессирующее заболевание, характеризуется преимущественным поражением поперечнополосатой и гладкой мускулатуры с нарушением двигательной функции, а также кожи. У 60% населения с классическим ДМ поражения кожи и мышц появляются одновременно, крайне редко отмечается форма ДМ, проявляющаяся поражением только кожи. ДМ распространен во всех климатических и географических зонах земли и стоит на третьем месте среди системных заболеваний соединительной ткани после системной склеродермии. Заболевание может развиваться в любом возрасте, чаще встречается у женщин. Частота заболеваемости в популяции составляет 1,8 случаев на 100 000 пациентов в год. В этиопатогенезе заболевания значимыми являются иммунная и инфекционная теории. В данной статье описывается случай редко встречающейся формы амиопатического ДМ, для которого характерно поражения кожи, без типичного для ДМ поражения мышц. По разным данным, длительность поражения кожи миозита составляет от 6 до 24 мес. и более. Чаще встречается у азиатского населения. Рассматриваются актуализированные вопросы этиологии и патогенеза, приведена современная международная классификация, описан алгоритм диагностического поиска и лечения данного заболевания.
Для цитирования: Орлова Е.В., Плиева Л.Р., Пятилова П.М., Новосартян М.Г. Дерматомиозит: клинический случай и обзор литературы. РМЖ. Медицинское обозрение. 2017;11:850-852.
Dermatomyositis: a clinical case and literature review
Orlova E.V., Plieva L.R., Pyatilova P.M., Novosartian M.G.
First Moscow State Medical University named after I.M. Sechenov
Dermatomyositis (DM) is a systemic progressive disease characterized by a predominant lesion of the striated and smooth musculature with impaired motor function and skin lesion. In 60% of the population with classical DM the lesions of the skin and muscles appear simultaneously, the form of DM which manifests itself only by the skin lesion is extremely rare. DM is common in all climatic and geographical zones of the earth and takes the third place after systemic scleroderma among systemic diseases of connective tissue. The disease can develop at any age, and it is more common in women. The incidence rate in the population is 1.8 cases per 100,000 patients per year. The immune and infectious theories are significant in the etiopathogenesis of the disease. This article describes the case of a rare form of amiopathic dermatomyositis, which is characterized by skin lesions, without a typical DM lesion of the muscles. According to various data, the duration of skin lesions without symptoms of myositis is 6 to 24 months and more. It is more common in the Asian population. The article considers the actual issues of etiology and pathogenesis, the modern international classification, the algorithm of diagnostic search and treatment of this disease.
Статья посвящена проблеме дерматомиозита
Диагностические критерии ДМ и полимиозита (ПМ) были разработаны A. Bohan и J.B. Peter в 1975 г. и в последующем дополнены Tanimoto et al. (1995).
Кожные критерии:
• гелиотропная сыпь (красно-фиолетовая отечная эритема на верхних веках);
• симптом Готтрона (красно-фиолетовая кератическая атрофическая эритема над разгибательными поверхностями суставов пальцев);
• эритема разгибательной поверхности суставов (приподнятая красно-фиолетовая эритема над локтями и коленями).
Критерии ПМ:
• проксимальная мышечная слабость (верхних или нижних конечностей);
• повышение уровня сывороточной КФК или альдолазы;
• мышечная боль (пальпаторная или спонтанная);
• миогенные изменения на электромиографии (ЭМГ): короткая продолжительность, полифазные потенциалы моторных единиц со спонтанными фибрилляционными потенциалами;
• положительные анти-Jo1-аутоантитела;
• недеструктивный артрит или артралгии;
• признаки системного воспаления (лихорадка, СОЭ, уровень СРБ).
Для постановки диагноза ДМ необходимо сочетание как минимум одного из кожных критериев с четырьмя критериями ПМ (чувствительность 98,9%, специфичность 95,2%) [10].
В отличие от классического варианта, КАДМ характеризуется типичным для ДМ поражением кожи при явном отсутствии поражения мышечных волокон. По разным данным, длительность поражения кожи без симптомов миозита составляет от 6 до 24 мес. и более. Чаще встречается у азиатского населения [11]. По данным литературы, выявление у больных позитивности по анти-CADM-140 (MDA5) антителам рассматривается как фактор риска идиопатических воспалительных миопатий [12].
Стандартными диагностическими критериями КАДМ являются:
• типичная для ДМ сыпь;
• гистологическое исследование биоптата кожи: редукция капиллярной сети, отложение мембраноатакующего комплекса на капиллярах и вдоль дермально-эпидермального соединения, вариабельная кератиноцитная картина мембраноатакующего комплекса;
• гистологическое исследование биоптата мышцы не соответствует вероятному или достоверному ДМ;
• отсутствие мышечной слабости;
• нормальный уровень креатинфосфокиназы (КФК);
• нормальная ЭМГ-картина [13].
Лечение ДМ требует индивидуального подхода с учетом остроты, длительности и характера заболевания. Препараты выбора ‒ глюкокортикоиды короткого действия: преднизолон, метилпреднизолон. При резистентности к высоким дозам глюкокортикоидов возможно применение цитостатиков. Наиболее часто применяют метотрексат и азатиоприн [14].
Только для зарегистрированных пользователей
Санкт-Петербургское государственное бюджетное учреждение здравоохранения
Большая Подъяческая ул., 30, тел. регистратуры ОМС: 670-3090, тел. отд.платных услуг: 670-30-80
- Врачам
- Порядок направления
- Мероприятия
- Вакансии
- Пациентам
- Отзывы
- Вопрос-ответ
- Персонал
- Услуги
- Стоимость услуг
- Консультация ревматолога
- Консультация других специалистов
- Госпитализация
- Палаты повышенной комфортности
- Отделение лучевой диагностики
- Функциональная диагностика
- Ультразвуковая диагностика
- УЗИ суставов
- Клинико-диагностическая лаборатория
- Физиотерапевтическое лечение
- Плазмаферез (эфферентная терапия)
- Кинезиотейпирование
- Подбор и изготовление индивидуальных ортопедических стелек
- Онлайн запись
- Главная
Дерматомиозит (полимиозит)
Различают следующие типы идиопатических воспалительных миопатий:
- Первичный полимиозит (ПМ)
- Первичный дерматомиозит (ДМ)
- Ювенильный дерматомиозит
- Миозит, ассоциированный с другими диффузными заболеваниями соединительной ткани (перекрестный синдром)
- Миозит в сочетании со злокачественными новообразованиями
- Миозит с внутриклеточными включениями
Передачи принимаются в целлофановом пакете. На пакете с передачей должно быть указано ФИО пациента, которому она предназначается, отделение, № палаты, дата.





- Мероприятия
- Вакансии
- Лечебные отделения
- Диагностические отделения
- Амбулаторно-консультативное отделение
- Консультативно-диагностический центр профилактики остеопороза
- Городской клинический центр подагры
- Отделение платных услуг
- Кинезиотейпирование
- Подбор и изготовление индивидуальных ортопедических стелек
- Капилляроскопия
- МРТ суставов
- Плазмаферез
- УЗИ суставов
- Ультразвуковая допплерография сосудов (УЗДГ)
- Денситометрия
- Физиотерапевтическое лечение
- Все услуги…
- Ревматоидный артрит
- Подагра
- Псориатический артрит
- Системные васкулиты
- Дерматомиозит (полимиозит)
- Реактивный артрит
- Анкилозирующий спондилит (болезнь Бехтерева)
- Остеопороз
- Остеоартроз
- О глюкокортикостероидной терапии
Своевременное обращение к ревматологу способствует более быстрому снижению активности заболевания, снижает вероятность развития осложнений и увеличивает возможность сохранения трудоспособности.
- Нужен ревматолог
- Прием препаратов
- Активность псориаза
- К какому врачу идти?
- Как проявляется остеопороз?



- Лечебные отделения
- Физиотерапевтическое лечение
- Амбулаторно-консультативное отделение
- Городской клинический центр подагры
- Консультативно-диагностический центр профилактики остеопороза
Информация о персональных данных авторов обращений, направленных в электронном виде, хранится и обрабатывается с соблюдением требований Российского законодательства о персональных данных. Подробнее…
Администрация Губернатора Санкт-Петербурга проводит комплексный опрос бизнес сообщества в целях оценки условий ведения бизнеса в Санкт-Петербурге и определения направлений совершенствования работы исполнительных органов власти. Подробнее…
Полимиозит и дерматомиозит аутоиммунные ревматические заболевания, которые проявляются мышечной слабостью и характерными кожными изменениями.
Причины мышечной слабости могут быть различными (мы будем говорить об этом ниже) и, следовательно, в каждом конкретном случае, подбор терапии индивидуален. Те препараты, которые спасают жизнь в одном случае, - противопоказаны в другом.
Кроме того, наблюдается поражение мелких суставов кистей, локтевых и коленных – как это бывает при ревматоидном артрите. Может, также, наблюдаться феномен Рейно, о котором мы писали в предыдущих номерах, то есть зябкостью рук, изменением цвета кожи пальцев на холоде. Иногда болезнь затрагивает и легочную ткань, приводя к одышке даже при небольших физических нагрузках, вызвать тяжелое интерстициальное поражение легких. Реже наблюдается поражение сердца - тахикардия, аритмия. Снижение веса и повышение температуры тела могут встречаться при полимиозите и дерматомиозите, однако не являются обязательными признаками у взрослых пациентов.
У детей, пациентов молодого возраста воспалительный процесс протекает более остро – с лихорадкой, ярким покраснением кожи. Может развиться кальциноз мягких тканей, т.е отложение кальцинатов в мышечной ткани и сухожилиях, наиболее часто - в области локтевых и коленных суставов, на ягодицах, в местах инъекций. При пальпации эти участки плотные, в период появления – болезненные.
Провоцирующими факторами являются: инсоляция (пребывание на солнце), стресс, вирусная инфекция, токсическое воздействие химических веществ.
Пик заболеваемости приходится на ранний возраст – 12-25 лет, затем следуют пациенты 40-60 лет. Чаще болеют женщины.
Для правильной остановки диагноза необходимо обследование.
Основным лабораторным маркером поражения мышц является повышение фермента - креатинфосфокиназа (КФК) в сыворотке крови. Однако одного ее повышения не достаточно для постановки диагноза, поскольку оно может быть связано и с другими причинами: тяжелой физической нагрузкой, эндокринными заболеваниями (в частности, гипотиреозом), приемом некоторых лекарств, например, статинов (препаратов, снижающих уровень холестерина), с алкогольной или наркотической интоксикацией.
Для подтверждения диагноза необходимо морфологическое исследование: биопсия из мышц бедра или плеча. Поскольку воспалительный процесс представляет собой аутоиммунную реакцию организма, направленную против собственной мышечной ткани, при микроскопическом исследовании пораженных мышц можно видеть скопления иммунных клеток.
Еще одно важное обследование – игольчатая электромиография, которая помогает дифференцировать мышечное поражение от неврогенного. В мышцу вводится тонкий игольчатый электрод, и по полученным результатам врач делает заключение о причине снижения мышечной силы.
Комптьютерная томография бедра способствует выявлению отека мышечной ткани, свидетельствующего о ее воспалении.
Компьютерная томография грудной клетки проводится для изучения возможного вовлечения в патологический процесс легких.
Дифференциальный диагноз. Поскольку множество других заболеваний начинается с мышечной слабости и болей в суставах, для правильной и своевременной поставки диагноза очень важно исключить другие причины мышечной слабости. К сожалению, опыт показывает что диагноз, к сожалению, ставиться далеко не сразу или не правильно. При дерматомиозите, т.е. при наличии кожных изменений, до появления мышечной слабости обращаются к дерматологу или к аллергологу, использует различные мази, которые, как правило, не эффективны. Хотелось бы отметить одно из важных отличий кожных заболеваний, при которых высыпания могут уменьшаться при нахождении на солнце, в то время как при дерматомиозите они наоборот прогрессируют.
Лечение пациентов, страдающих неврологическими заболеваниями, метаболическими, эндокринными, наследственными или другими миопатиями принципиально отличается от терапии полимиозита и дерматомиозита.
Основой лечения ПМ/ДМ являются глюкокортикоиды, - преднизолон (или метипред), дозу назначают соответственно весу пациента. Если она меньше необходимой или будет быстро снижена, происходит обострение, а при длительном неадекватном лечении (недостаточная доза преднизолона) воспаленные мышцы замещаются соединительной тканью и, следовательно, не смогут функционировать нормально. По показаниям, индивидуально подключается дополнительная иммуносупрессивная терапия. В последние годы все чаще используются новые, генно-инженерные биологические препараты. Показания к их применению строго индивидуальны и определяются врачом!
Учитывая тот факт, что преднизолон/метипред, спасая жизнь, обладает рядом побочных эффектов, необходим строгий контроль и обследование пациентов. В первую очередь, назначаются гастропротекторы (омепразол и др.), антиостеопоретическая терапия (препараты кальция в сочетании с витамином Д, бисфосфанаты). Во время лечения категорически запрещается употребление сладкого, чтобы не нарушить толерантность к глюкозе. Важно избегать контакта с инфекционными больными, поскольку во время лечения иммунитет снижен, и любая сопутствующая инфекция опасна.
В период активного воспаления пациенту строго показан покой. По мере стихания воспалительного процесса, можно постепенно начинать заниматься лечебной физкультурой, выполнять работу с небольшими физическими нагрузками, но без чрезмерного напряжения мышц, чтобы не спровоцировать обострение болезни. Категорически противопоказано пребывания на солнце.
В заключение хотелось бы подчеркнуть, что справочная информация в интернете не заменит консультации доктора. Публикации, даже с фотографиями, характеризуют заболевание в целом, не учитывая Ваших индивидуальных особенностей. Поэтому, в случае обнаружения подозрительных признаков, необходимо сразу же обратиться к специалисту и провести исследования.
Читайте также:


