Продольное укорочение лучевой кости
Рубрика МКБ-10: Q71.4
Содержание
- 1 Определение и общие сведения
- 2 Этиология и патогенез
- 3 Клинические проявления
- 4 Продольное укорочение лучевой кости: Диагностика
- 5 Дифференциальный диагноз
- 6 Продольное укорочение лучевой кости: Лечение
- 7 Профилактика
- 8 Прочее
- 9 Источники (ссылки)
- 10 Дополнительная литература (рекомендуемая)
- 11 Действующие вещества
Врожденная косорукость
Врожденная лучевая косорукость - порок развития, характеризующийся недоразвитием лучевой кости, лучевой девиацией кисти, недоразвитием предплечья (как его укорочением, так и искривлением в лучевую сторону), комбинирующимся с пороками развития пальцев и кисти.
Врожденная локтевая косорукость - порок развития верхней конечности, характеризующийся недоразвитием локтевой кости, локтевой девиацией кисти, укорочением предплечья с дугообразным искривлением лучевой кости, вывихом головки лучевой кости в плечелучевом сочленении, сопутствующими пороками развития кисти.
Целесообразно выделение следующих форм, или степеней, лучевой косорукости:
• I степень - недоразвитие лучевой кости, причем ее укорочение достигает 50% длины;
• II степень - укорочение лучевой кости более 50% длины;
• III степень - лучевая кость отсутствует полностью.
Наиболее типичные сопутствующие проявления лучевой косорукости со стороны кисти: гипоплазия I пальца, сгибательные контрактуры 2-4-го лучей в проксимальных межфаланговых суставах, причем степень поражения кисти не коррелирует с тяжестью недоразвития лучевой кости.
При локтевой косорукости с клинической точки зрения выделяют следующие формы, или степени.
• I степень - локтевая кость недоразвита не более чем на четверть общей ее длины;
• II степень - локтевая кость представлена проксимальным концом, размеры которого составляют от 1 /3 до 2 /3 нормы;
• III степень - локтевая кость представлена небольшим рудиментом проксимального конца либо полностью отсутствует.
Наиболее типичные сопутствующие клинические проявления со стороны кисти - отсутствие одного или нескольких ульнарных лучей.
Реконструктивные вмешательства при лучевой косорукости
При I степени лучевой косорукости, когда степень недоразвития лучевой кости не превышает 50% , возможны два варианта действий.
Первый из них заключается в удлинении лучевой кости по методу Г.А. Илизарова, причем технология стандартна. Вместе с тем следует отметить, что подобную методику рекомендуют использовать с четырехлетнего возраста, в процессе роста приходится повторять удлинение еще как минимум 1 раз.
Второй вариант действий можно применять уже в возрасте 1 год. Он заключается в пересадке зоны роста в дистальный метафиз лучевой кости.
При выполнении этого метода проводят разрез мягких тканей по радиальной поверхности предплечья в области проекции дистальной трети лучевой кости. Выделяют дистальный метафиз последней и выполняют поперечную остеотомию. Из этого же доступа выделяют лучевую артерию и ветвь головной вены.
Фрагменты лучевой кости разводят до момента коррекции радиального смещения кисти.
Из разреза по тыльной поверхности стопы в области проекции первого межплюсневого промежутка выделяют дистальную треть II плюсневой кости, идентифицируют питающие ее ветви тыльной артерии стопы и большой подкожной вены.
После капсулотомии плюснефалангового сустава и остеотомии в области дистального метафиза плюсневой кости полученный трансплантат на сосудистом пучке отделяют от стопы и переносят на кисть, помещая в область диастаза фрагментов лучевой кости, фиксируя спицей. Сосуды трансплантата анасто-мозируют с сосудами предплечья.
Одновременно с указанными этапами выполняют реконструкцию стопы с целью сохранения ее опороспособности. От наружной части диафиза I плюсневой кости отщепляют костно-надкостнич-ный трансплантат с включением в состав последнего части суставной поверхности (патент № 2150911). Трансплантат отводят кнаружи, его суставную часть сопоставляют с основной фалангой II пальца и фиксируют спицей.
При гладком послеоперационном течении консолидация фрагментов происходит в срок до 1,5 мес.
Последующее функционирование имеющейся зоны роста лучевой кости и пересаженной зоны роста обеспечивает стабильный результат до окончания периода развития ребенка.
При II и III степенях врожденной лучевой косорукости, когда размеры лучевой кости менее 50%, целесообразнее всего технология центрации кисти на имеющейся локтевой кости, причем лечение можно начать с возраста 1 года.
Необходимо, как правило, двухэтапное оперативное вмешательство, заключающееся в следующем.
На первом этапе лечения накладывают дистракционный аппарат на предплечье и кисть. Это связано с наблюдаемым, как правило, значительным смещением кисти и костей запястья относительно дистального конца локтевой кости. При одномоментной центрации пришлось бы прибегать к значительной резекции костей запястья, что в раннем детском возрасте недопустимо.
После окончания дистракции аппарат снимают, затем выполняют второй этап вмешательства - собственно центрацию кисти.
Реконструктивные вмешательства при локтевой косорукости
Варианты хирургических вмешательств при локтевой косорукости зависят от степени дефекта. При первой степени, когда укорочение локтевой кости не превышает четверти нормальной длины, к первому году жизни возможно хирургическое вмешательство, включающее корригирующую остеотомию лучевой кости с целью исправления ее дугообразного искривления с одновременным иссечением фиброзного тяжа, идущего от дистального конца локтевой кости к костям запястья.
В более старшем возрасте (после 2 лет) возможно удлинение локтевой кости с использованием метода Илизарова, однако подобную технологию придется повторить как минимум еще 1 раз до окончания периода роста.
К возрасту 1,5 лет возможна микрохирургическая пересадка трансплантата с зоной роста на локтевую кость.
Технология выполнения метода идентична представленной выше, отличие составляет лишь забор всей плюсневой кости и помещение ее не в область метафиза, а на дистальный конец локтевой кости.
Подобная методика вполне применима и при локтевой косорукости II степени.
При III степени деформации, когда локтевая кость представлена только проксимальным концом, можно рекомендовать операцию суперпозиции, заключающуюся в следующем.
По достижении консолидации иммобилизацию прекращают, затем проводят комплекс восстановительного лечения. Поскольку при врожденной локтевой косорукости основной проблемой становится не девиация кисти, а вывих головки лучевой кости, то в качестве паллиативного вмешательства в старшем возрасте можно обсуждать вопрос о ее резекции. При этом основной целью оперативного лечения является увеличение объема движений в локтевом суставе.
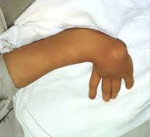
Врожденная косорукость – это устойчивая деформация, в результате которой кисть отклоняется в локтевую либо лучевую сторону от продольной оси предплечья. Возникает во внутриутробном периоде. Является следствием недоразвития одной из костей предплечья либо ассоциированных с этими костями сухожилий. Проявляется искривлением верхней конечности – кисть расположена под углом к предплечью. Может сочетаться с другими врожденными пороками конечности. Диагноз выставляется на основании рентгенологической картины и данных осмотра. Лечение хирургическое, проводится в раннем возрасте (обычно до 1 года). После операции назначается ЛФК, массаж и физиотерапия.
МКБ-10
- Причины
- Классификация
- Симптомы врожденной косорукости
- Диагностика
- Лечение врожденной косорукости
- Цены на лечение
Общие сведения
Врожденная косорукость – аномалия, при которой кисть располагается под углом к предплечью. Данный вид деформации конечностей возникает вследствие недоразвития костей и/или сухожилий предплечья во внутриутробном периоде. Является редкой патологией, по литературным данным лучевая косорукость выявляется у одного из 55 тыс. новорожденных, локтевая косорукость – у одного из 220-550 тыс. новорожденных. Может быть односторонней или двухсторонней. Нередко сочетается с другими врожденными пороками развития. Лечение осуществляют детские ортопеды. Рекомендуется оперативное вмешательство в раннем возрасте.

Причины
Врожденная косорукость формируется в результате воздействия ряда внешних и внутренних факторов. К числу внешних (экзогенных) факторов, которые могут вызвать развитие данной патологии, относится недостаточное питание матери, инфекционные заболевания, прием некоторых лекарственных препаратов, а также ионизирующее облучение. В числе внутренних (эндогенных) причин – поздняя беременность, гормональные нарушения, тяжелые соматические заболевания матери, функциональные расстройства и патологические изменения матки. Большое значение имеет время воздействия – критическим периодом считаются первые 5 недель беременности. Генетическая предрасположенность не выявлена.
Классификация
Выделяют два типа врожденной косорукости: лучевую и локтевую. Лучевая косорукость формируется при недоразвитии либо отсутствии лучевой кости и ассоциированных с ней сухожилий, локтевая – при недоразвитии либо отсутствии локтевой кости и соответствующих сухожилий. Каждый тип врожденной косорукости подразделяется на несколько подтипов с учетом степени недоразвития кости.
Локтевая косорукость:
- Умеренная гипоплазия. Локтевая кость укорочена на 10-29% в сравнении с лучевой.
- Выраженная гипоплазия – локтевая кость укорочена на 30-69% в сравнении с лучевой.
- Рудимент локтевой кости – локтевая кость укорочена на 70-99% в сравнении с лучевой.
- Аплазия локтевой кости – локтевая кость полностью отсутствует.
Лучевая косорукость:
- 1 степень – лучевая кость укорочена не более, чем на 50% от нормы.
- 2 степень – лучевая кость укорочена более, чем на 50% от нормы.
- 3 степень – лучевая кость полностью отсутствует.
Кроме того, при лучевой косорукости специалисты в области ортопедии и травматологии выделяют 4 типа кисти:
- 1 тип – гипоплазия первой пястной кости и мышц тенара (возвышения, расположенного между I пальцем и лучезапястным суставом).
- 2 тип – I пястная кость отсутствует, выявляется недоразвитие фаланг 1 пальца.
- 3 тип – I пястная кость и I палец отсутствуют, может также наблюдаться отсутствие II и III пальцев.
- 4 тип – кости кисти развиты нормально.
Симптомы врожденной косорукости
При лучевой косорукости кисть находится в положении пронации, между кистью и предплечьем образуется угол, открытый в сторону лучевой поверхности (сторону большого пальца). По тыльной поверхности выявляется проксимальное смещение кисти по отношению к головке локтевой кости. Кисть вращается вокруг головки, как флажок флюгера.
У большинства пациентов с врожденной косорукостью наблюдаются различные дефекты кисти: отсутствие I пальца, отсутствие I пястной кости, отсутствие I, II и III пальцев. I палец может быть укороченным, состоять из одной фаланги или из-за отсутствия I пястной кости висеть на кожной ножке. V и IV пальцы при этом развиты нормально. Из-за недоразвития и контрактур пальцев функциональные возможности кисти резко ограничены, захват предметов часто невозможен.
Предплечье обычно укорочено, головка локтевой кости выступает. Из-за деформации локтевой кости возникает дугообразное искривление предплечья с выпуклостью, обращенной в локтевую сторону (сторону V пальца). Мышцы предплечья недоразвиты. Пронаторы и супинаторы предплечья, длинные мышцы I пальца и плечелучевая мышца нередко отсутствуют. Возможно также отсутствие длинной головки бицепса плеча. При аплазии лучевой кости также наблюдается отсутствие лучевой артерии.
При локтевой косорукости кисть находится в положении супинации, между кистью и предплечьем образуется угол, открытый в локтевую сторону (сторону V пальца). V и IV пальцы часто отсутствуют или недоразвиты. Предплечье укорочено. Из-за деформации лучевой кости образуется дугообразное искривление, обращенное выпуклостью в лучевую сторону (сторону I пальца). Движения в локтевом суставе ограничены из-за вывиха головки лучевой кости. Мышцы предплечья с локтевой стороны недоразвиты или отсутствуют. Функция кисти нарушена меньше, чем при лучевой косорукости.
Диагностика
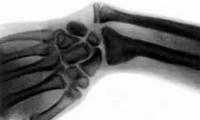
Постановка диагноза врожденная косорукость не представляет затруднений из-за визуально видимых деформаций и явных нарушений функции конечности. Для точной оценки степени недоразвития костных структур и уточнения дальнейшего плана лечения выполняют рентгенографию костей предплечья и рентгенографию костей кисти. Для оценки состояния мягких тканей назначают МРТ предплечья и электромиографию.
Лечение врожденной косорукости
Показанием к хирургическому вмешательству являются неустраняемые контрактуры в лучезапястном и локтевом суставах, некорригируемое отклонение кисти по отношению к предплечью и ограничения функции кисти. В зависимости от степени и вида деформации вмешательство может быть как одномоментным, так и многоэтапным. На первом этапе ликвидируют самую функционально значимую деформацию, на последующих этапах проводят коррекцию мелких деформаций и, при возможности – косметических дефектов.
При локтевой косорукости выполняется иссечение фиброзного тяжа, соединяющего недоразвитую локтевую кость с лучезапястным суставом, в сочетании с корригирующей остеотомией лучевой кости. Если длина локтевой кости составляет более 50% от нормы, кость удлиняют, используя аппарат Илизарова. Иногда вмешательство приходится проводить в два этапа: на первом этапе кость выводят в правильное положение и устраняют вывих головки луча, на втором формируют однокостное предплечье.
Синдактилии (сращения пальцев) при локтевой и лучевой косорукости обычно устраняют на заключительном этапе, после коррекции более значимых деформаций. На место отсутствующих пальцев пересаживают пальцы со стопы. В послеоперационном периоде обязательно назначают физиотерапию, массаж и ЛФК для профилактики контрактур и вторичных деформаций.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врождённая косорукость - комбинированный порок, обусловленный недоразвитием тканей по лучевой или локтевой стороне верхней конечности. При отклонении кисти в лучевую сторону ставят диагноз лучевая косорукость (таnus valga), при отклонении в противоположную сторону - локтевая врождённая косорукость (manus vara).
Код по МКБ-10
- Q71.4 Лучевая врождённая косорукость.
- Q71.5 Локтевая врождённая косорукость.
Чем вызывается врождённая косорукость?
Врождённая косорукость, по данным мировой литературы, регистрируется у 1 из 1400-100 000 детей. Чаще диагностируется лучевая врождённая косорукость. Локтевую наблюдают в 7 раз реже лучевой.
Возникает врождённая косорукость вследствия воздействия внешних и внутренних факторов, которые характерны и для других врождённых аномалий развития верхней конечности. К внешним, экзогенным, факторам относят ионизирующее облучение, механические и психические травмы, лекарственные препараты, контакты с инфекционными заболеваниями, недостаток питания и др. Эндогенные причины - различные патологические изменения и функциональные расстройства матки у беременной, общие заболевания матери, гормональные расстройства, старение организма. При этом большое значение имеют сроки воздействия, а наиболее неблагоприятными для матери считаются первые 4-5 нед беременности. Наследственного фактора не выявлено.
Как проявляется врождённая косорукость?
Врождённая косорукость характеризуется триадой: лучевая девиация кисти (может быть с подвывихом и вывихом кисти в локтезапястном сочленении); недоразвитие костей предплечья (в первую очередь лучевой кости); аномалия развития пальцев и кисти.
Из других поражений кисти возможны гипоплазия и клинодактилия II пальца, синдактилии, сгибательные и разгибательные контрактуры в пястно-фаланговых и межфаланговых суставах, наиболее выраженных во II и III пальцах кисти. Страдают и кости запястья, расположенные по лучевой стороне, при этом наблюдают аплазию или конкресценцию с другими костями.
Классификация
В классификации лучевой косорукости выделяют три степени недоразвития лучевой кости и четыре типа кисти. Основа для классификации - рентгенологическая картина.

[1], [2], [3], [4], [5], [6], [7]
- I степень - укорочение лучевой кости составляет до 50% нормальной её длины.
- II степень - укорочение лучевой кости превышает 50% её нормальной длины.
- III степень - полное отсутствие лучевой кости.

[8], [9], [10]
Для кисти характерно поражение первого луча (луч - все фаланги пальца и соответствующая пястная кость).
Что нужно обследовать?
Как лечится врождённая косорукость?
Консервативное лечение (проводят с первых месяцев жизни ребёнка) включает ЛФК, массаж, редрессирующие упражнения для уменьшения существующих контрактур пальцев и кисти, снабжение ортезными изделиями. Однако консервативные мероприятия не дают стойкого положительного результата и их следует рассматривать как предварительную подготовку ко второму этапу - хирургическому. Оперативное лечение рекомендуют начинать с полугодовалого возраста.

[11], [12], [13]
Выбор метода хирургического воздействия зависит от вида деформации.
Чем меньше степень и чем младше ребёнок, тем легче вывести кисть из девиации. Поэтому рекомендуют начинать хирургическое лечение до 2-3-летнего возраста.
Локтевая врождённая косорукость характеризуется деформацией и укорочением предплечья, локтевой девиацией кисти, ограничением движения в локтевом суставе. В большей степени выражено недоразвитие локтевой кости, особенно её дистального отдела. В этой зоне обычно располагается фиброзно-хрящевой тяж, соединяющий локтевую кость с костями запястья. Лучевая кость дугообразно искривлена. Её головка чаще всего вывихнута в локтевом суставе кпереди и кнаружи, что определяет контрактуру в локтевом суставе. Ось предплечья и кисти отклонена в локтевую сторону. Изменения кисти характеризуются большим разнообразием. Из патологий кисти наиболее часто наблюдают аплазию одного или двух, обычно ульнарных, лучей, а также недоразвитие большого пальца. Из других деформаций сегмента отмечают синдактилии и гипоплазии.
По степени недоразвития локтевой кости выделяется врождённая косорукость 4-х типов.
- Первый вариант - умеренная гипоплазия - длина локтевой кости составляет 61-90% лучевой кости.
- Второй вариант - выраженная гипоплазия - длина локтевой кости составляет 31-60% лучевой кости.
- Третий вариант - рудимент локтевой кости - длина локтевой кости составляет 1-30% лучевой кости.
- Четвёртый вариант - аплазия локтевой кости (полное отсутствие).
Цели и принципы консервативного лечения идентичны целям и принципам лечения лучевой косорукости.
Показанием к оперативному лечению локтевой врожденной косорукости считают невозможность или затруднение самообслуживания аномальной конечностью из-за контрактуры в локтевом суставе (не устраняемой консервативными методами), из-за укорочения предплечья и не корригируемой пассивно локтевой девиации кисти и, наконец, из-за ограничения функции кисти, в первую очередь её двустороннего схвата. Хирургическое вмешательство начинают с ликвидации наиболее функционально значимой деформации. Оперировать можно уже с первого года жизни больного.
В послеоперационном периоде назначают комплекс восстановительных мер, включающих ЛФК, массаж, физиотерапию, направленные на восстановление амплитуды движений и увеличение силы конечностей.
Порок развития, характеризующийся ладонно-лучевым отклонением и пронацией кисти, различной степени выраженности недоразвитием предплечья, укорочением и дугообразным искривлением его в лучевую сторону, аномалиями развития пальцев или всей кисти, нарушением косметического и функционального состояний пораженного сегмента.
Полное отсутствие лучевой кости встречается в 50% всех видов косорукости. При неполном недоразвитии лучевой кости дефект ее возникает в дистальном отделе. Иногда вместо лучевой кости на предплечье имеется плотный фиброзный тяж, усугубляющий искривление локтевой кости. Лучевое отклонение кисти может достигать свыше 90°.
Косорукость нередко сочетается с гипоплазией костей запястья, пясти, пальцев, их сращением, иногда с дефектами лица, спинномозговой грыжей, кривошеей, сколиозом, гидроцефалией и др.
Может быть ведущим клиническим признаком при синдроме Холта-Орама (Q87.2 Синдромы врожденных аномалий, вовлекающие преимущественно конечности. Синдром Холта-Орама).
Клинические признаки: функция схвата резко нарушена, хватательная функция осуществляется сохраненными пальцами за счет удержания предметов между боковыми поверхностями пальцев; кисть расположена под углом к оси предплечья, нередко имеет 4 пальца; I палец при отсутствии лучевой кости недоразвит или отсутствует вместе с первой пястной костью и костями запястья; рука укорочена преимущественно за счет предплечья; лучевая кость отсутствует частично или полностью; плечо также укорочено, плечевой пояс недоразвит, лопатка уменьшена в размерах; нередко имеет место гипо - или аплазия мышц, расположенных по лучевой стороне, иногда мышцы на предплечье сливаются в один массив; в отдельных случаях наблюдаются контрактуры локтевого сустава; лучевая артерия также гипоплазирована или отсутствует; может быть недоразвитие лучевого нерва, отсутствие кожно-мышечного нерва, определяется нарушение кожной чувствительности на предплечье и кисти по радиальному типу, срединный нерв расположен слишком поверхностно. Имеется выраженный косметический дефект. У детей с контрактурой в локтевом суставе разгибательного характера, когда ребенок не может согнуть руку в локтевом суставе и тем самым дотянуться до лица, наличие лучевой девиации кисти, в какой-то мере, компенсирует ограничение сгибания в локтевом суставе и только помогает в самообслуживании.
Классификация The American Academy of Orthopaedic Surgeons: тип 1 – частичное недоразвитие дистального отдела лучевой кости, которое может сочетаться с гипоплазированной 1-ой пястной костью и рудиментным 1-пальцем кисти (болтающийся 1палец); тип 2 – гипоплазированная лучевая кость (до 2,0 см), нестабильность в лучезапястном суставе; тип 3 – гипоплазия лучевой кости (дефект более 2,0 см); тип 4 – полное отсутствие лучевой кости (аплазия).
Классификация Кузьменко В. В., Прокопович В. С., 1980: 1 степень – гипоплазия (недоразвитие) дистального отдела лучевой кости, укорочение до 50% её длины; 2 степень – рудиментарная лучевая кость, более 50% её длины; 3 степень – полное отсутствие лучевой кости
Необходимые обследования и сроки направления на МСЭ (см. амелия), данные рентгенологического обследования: рентгенограммы всей недоразвитой и здоровой конечностей с захватом плечевых суставов.
Критерии инвалидности: стойкие от незначительных до умеренных нарушений нейромышечных, скелетных и связанных с движением функции (статодинамических) и нарушения, обусловленные физическим внешним уродством (суммарно до умеренных), приводящие к ограничениям самообслуживания, передвижения (у маленьких детей, которые передвигаются способами отличными от ходьбы), общения, обучения, нуждаемость в мерах социальной защиты, включая реабилитацию.
Количественная система оценки степени выраженности стойких нарушений функций организма человека в процентах представлена в табл.50.
Нарушения функций организма расцениваются от незначительных до умеренных, исходя из суммарной оценки степени нарушения здоровья в процентах в зависимости от имеющихся нарушений (10-40%), максимально до 50% (40% +10%).
Количественная система оценки степени выраженности стойких нарушений функций организма человека в процентах должна в основном производиться со ссылкой на Примечание к пункту 13 Приложения к Классификациям и критериям и на пункт 4 Классификаций и критериев.
Кодировка функционирования по МКФ: нарушение структур: s730.4 2 частичное отсутствие верхней конечности; структур симпатической нервной системы s140; структур парасимпатической нервной системы s150 и др. ; нарушение функций: функций суставов и костей b710-b729; функции мышц b730-b749; двигательных функций b750-b789.
Рекомендации по реабилитации в ИПР ребенка-инвалида.
Медицинская реабилитация: восстановительная терапия с первых недель жизни ребенка, 2-3 раза в год: массаж общий с акцентом на деформированную конечность; тепловые аппликации (парафин или озокерит) от кончиков пальцев до средней трети плеча; электростимуляция мышц предплечья; электрофорез с эуфиллином на воротниковую зону; лечебная физкультура - разработка движений в крупных суставах и суставах пальцев кисти. Реконструктивная хирургия (поэтапная, показана с 3-4 мес. жизни): наложение аппарата для коррекции осевой деформации кисти; центрация кисти и создание хондродеза; формирование первого пальца методом поллицизации (перемещение второго луча в позицию первого) при четырехпалой кисти; удлинение костей (кости) предплечья (в 5-7 лет). Санаторно-курортное лечение показано как этап восстановительного лечения. Ортезирование с первого месяца жизни ребенка: ортезирование верхней конечности с помощью шины и/или тутора на этапах медицинской реабилитации (для коррекции деформаций); после устранения лучевой косорукости ортезы (тутора) назначают на 2 года. Динамическое наблюдение врача-ортопеда 1раз в 6 месяцев до окончания роста.
Психолого-педагогическая и социальная реабилитация: см. амелия
Технические средства реабилитации:
тутор на предплечье и кисть, для стабилизации лучезапястного сустава; применяется до и после хирургического лечения; не входит в список государственных гарантий, т.к. медицинскими показаниями для его обеспечения являются выраженные или значительно выраженные нарушения;
тутор из термопластика (ортез-шина) для этапной коррекции косорукости с первых недель жизни ребенка; тутор из термопластика (ортез-шина) для фиксации первого пальца после хирургического лечения;
игрушки, тренажеры для формирования двигательного стереотипа использования двух рук, для формирования навыков самообслуживания (завязать шнурки, застегнуть пуговицы и др.); не входит в список государственных гарантий обеспечения;
приспособления для надевания рубашек, приспособление для надевания колгот, приспособления для надевания носков, приспособление (крючок) для застегивания пуговиц, захват для удержания посуды, захват для открывания крышек, захват для ключей.
Продольное укорочение локтевой кости Q71.5.
Врождённая локтевая косорукость.
Порок развития верхней конечности, характеризующийся отклонением кисти в локтевую сторону, недоразвитием предплечья и его дугообразным искривлением, вывихом головки луча в локтевом суставе, отсутствием двух или трех пальцев и их пястных костей по локтевой стороне кисти, синдактилией первых пальцев, нарушением косметического и функционального состояния пораженного сегмента. Частота встречаемости врожденной локтевой косорукости в популяции составляет 1:150 тыс. новорожденных. Данная аномалия встречается в 7 раз реже, чем лучевая косорукость.
Может отсутствовать как проксимальный, так и дистальный конец локтевой кости. Нередко этот дефект комбинируется с косолапостью, расщеплением нёба и другими врожденными пороками скелета.
Клинические признаки: нарушена функция локтевого и лучезапястного суставов; кисть супинирована и отведена в локтевую сторону, отмечается гипоплазия или аплазия локтевой кости, неправильное развитие лучевой, вывих ее головки или сращение с плечевой; наблюдается отсутствие IV и V пальцев, их пястных костей – гороховидной, трехгранной, крючковидной; отсутствие или недоразвитие мышц, расположенных по локтевой стороне предплечья; укорочение руки преимущественно за счет предплечья.
Классификации локтевой косорукости разнообразны и учитывают: степень недоразвития локтевой кости (Ogdenetal., 1976), величину углового отклонения предплечья и кисти (Фищенко В.А., 1985), функциональные нарушения (Кузнечихин Е.П., Махров Л.А., 1995). Выделяют 1 степень – гипоплазия локтевой кости не более чем на 1/4 от общей ее длины (отсутствие её дистального конца); 2 степень – наличие рудиментарной локтевой кости, размеры которой от 1/3 до 2/3 нормы (её проксимального конца); 3 степень – полное отсутствие локтевой кости.
Необходимые обследования и сроки направления на МСЭ (см. амелия), данные рентгенологического обследования: рентгенограммы всей недоразвитой и здоровой конечностей с захватом плечевых суставов.
Критерии инвалидности: стойкие от незначительных до умеренных нарушений нейромышечных, скелетных и связанных с движением функций (статодинамических) и нарушения, обусловленные физическим внешним уродством (суммарно до умеренных), приводящие к ограничениям самообслуживания, самостоятельного передвижения (у маленьких детей, которые передвигаются способами отличными от ходьбы), общения, обучения, определяющие необходимость социальной защиты ребёнка.
Количественная система оценки степени выраженности стойких нарушений функций организма человека в процентах представлена в табл.51.
Количественная система оценки степени выраженности стойких нарушений функций организма человека в процентах должна в основном производиться со ссылкой на Примечание к пункту 13 Приложения к Классификациям и критериям и на пункт 4 Классификаций и критериев.
Экспертно значимыми клинико-функциональными факторами могут быть: отклонение кисти в локтевую сторону и ее супинация, недоразвитие локтевой кости, нарушения функций локтевого и лучезапястного суставов, укорочение верхней конечности за счет недоразвития предплечья, отсутствие пальцев IV –V и подлежащих пястных костей, недоразвитие мыщц.
Кодировка функционирования по МКФ: нарушение структур: s730.4 2 частичное отсутствие верхней конечности; нарушение функций: функций суставов и костей b710-b729; функции мышц b730-b749; двигательных функций b750-b789.
Рекомендации по реабилитации в ИПР ребенка-инвалида.
Медицинская реабилитация: восстановительная терапия с первых недель жизни ребенка, 2-3 раза в год до окончания роста: массаж общий с акцентом на недоразвитую конечность; тепловые аппликации (парафин или озокерит) от кончиков пальцев до средней трети плеча; электростимуляция мышц предплечья; электрофорез с эуфиллином на воротниковую зону; лечебная физкультура - разработка движений в крупных суставах и суставах пальцев кисти, трудотерапия. Реконструктивная хирургия поэтапная, показана с 3-4 мес. жизни: низведение лучевой кости в дистальном направлении по отношению к рудименту локтевой кости методом дистракции, остеосинтез лучевой и локтевой костей; удлинение локтевой кости дистракционным аппаратом после 2 лет; микрохирургическая аутотрансплантация плюсневой кости в позицию дистального эпиметафиза локтевой кости к полутора годам; устранение сопутствующих деформаций кисти (синдактилия, клинодактилия и другие); возможна аутотрансплантация пальцев стоп на кисть; с учетом деформации локтевого сустава – вывиха головки лучевой кости, в качестве паллиативного вмешательства в старшем возрасте методом выбора может быть ее резекция для увеличения объема движений в локтевом суставе. Санаторно-курортное лечение показано как этап восстановительного лечения. Ортезирование с первого месяца жизни ребенка: ортезирование верхней конечности с помощью шины и/или тутора на этапах медицинской реабилитации (для коррекции деформаций). Назначают ортезы на 1 год после устранения локтевой косорукости. Динамическое наблюдение врача-ортопеда 1раз в 6 месяцев до окончания роста.
Психолого-педагогическая и социальная реабилитация: см. амелия
Читайте также:


