Немеет палец на руке после операции на ключице
Диагноз - оскольчатый перелом эпифиза лучевой кости со смещением осколка. Через 5 дней после перелома проведена открытая репозиция осколка, фиксация осколка двумя винтами. После операции онемели средний, указательный палец и частично большой. Подвижность пальцев есть, чувствуют только очень сильное воздействие (если ущипнуть). Врач сказал, что это нейропатия, которая обязательно пройдет сама. Боюсь потерять время, если это не так. После операции прошли сутки.

Добрый день. Вам проведена сложная технически операция, т.к. в месте перелома проходит очень близко срединный нерв, веточки которого в ряде случаев имеют вариабельную анатомию, которую не всегда возможно предсказать. Иногда даже прекрасные хирурги могут травмировать нерв в области перелома. Тут всегда есть риск. В зависимости от степени травмы повреждения могут быть обратимыми, частично обратимыми, и необратимыми. В последнем случае поможет только шов или пластика нерва (повторная микрохирургическая операция). Тем не менее, в большинстве случаев все таки нерв не повреждается полностью, а повреждаются только некоторые его веточки (может выпасть или ослабнуть частично функция некоторых мелких мышц или чувствительность участков кожи), или (наиболее часто) нерв просто отекает от касания или сдавливания его инструментами во время операции (даже небольшие касания нерва могут к такому приводить, а не касаться его - это не реально, поэтому нейропатии - не редкость). В последнем случаев (наиболее частая ситуация) нарушения чувствительности и функции обычно проходят. Иногда за 1-2 дня, иногда за 2-3 месяца. Если сохранена хоть какая-то (пусть даже глубокая при щипке) по ладонной поверхности 1-2 пальцев, значит полностью нерв не перерезан точно, а значит как минимум ситуация со временем улучшится, а скорее всего и полностью чувствительность вернется. Но даже если чувствительность выпала полностью, это не говорит о том, что нерв перерезали (как раз полностью обычно и выпадает даже при обычном отеке нерва). Подвижность пальцев большого значения не имеет. Имеет значение только функция мышц возвышения большого пальца (противопоставление) - только эта функция зависит от срединного нерва на этом уровне (функция, как на картинке Е на фото. Проверить ее после такой операции в первые дни часто сложно из-за боли и/или отека, да и врач может пока не разрешать. Остальные движения от этого нерва не зависят.
Так что, похоже, что у Вас все пройдет. Но даже в худшем случае, пока рана не заживет, я бы не стал туда лезть. До этого времени лезть к нерву стоит только, если хирург уверен, что повредил нерв. Если же нет или не уверен, то лучше выждать время и посмотреть на динамику. Если есть улучшение, то стоит ждать. Если нет улучшения за пару недель, то стоит сделать ЕНМГ, а потом повторить ее в динамике через 1-2 месяца. Если есть улучшение по ЕНМГ (даже если клинически нет, то стоит еще 1-2 месяца подождать), если нет улучшения, тогда микрохирургическая операция. Но больше всего шансов, что это не ваш случай, раз даже хоть глубокая чувствиетльность осталась.
Что можно сделать сейчас? Уменьшить отек. Как? Это Ваш хирург должен вам назначить (написанное далее - не рекомендации вам, а препараты, которые вы мождете обсудить с вашим хирургом и принимать только с его одобрения, т.к. могут быть противопоказания, осложнения, или он уже мог вам назначить эти препараты под другими фирменными названиями). Я рекомендую возвышенное положение руки большую часть времени, контроль за тугостью наложенной повязки или гипса (чтоб не передавливала), противоотечные препараты (препараты и их дозу выбирает Ваш доктор с учетом Ваших особенностей, а я обычно назначаю цикло-3-форт и/или внутривенно капельно L-лизина-эсцинат, серратопептидаза, Вобензим), противовоспалительные препараты (НПВС и/или иногда гормональные препараты внутривенно очень коротким курсом, а то и разово), препараты для трофики нерва (витамины группы В, нуклео-ЦМФ-форте и т.п. - но сами их не принимайте, а спросите своего хирурга о возможности и целесообразности их приема), в редких случаях препараты улучшающие нервную проводимость, но тут есть много ньюансов, поэтому пока речь о них не идет.
Удачи Вам в лечении. Не волнуйтесь. Пару недель вы время точно не потеряете в отношении потенциальной возможности повторной операции, да и в большинстве случаев эта нейропатия из-за отека и проходит, но адекватное и своевременное лечение отека и нейропатии таблетками и/или уколами, и/или положением руки может значительно повлиять на скорость и полноценность восстановления. В большинстве случаев удается справиться без повторной операции и с полным восстановлением функции и чувствительности.
- Причины онемения
- Онемение из-за анестезии
- Онемение разреза
- Хирургическое повреждение нерва
- Онемение хуже после операции
- Когда онемение после операции серьезно?
- Онемение может улучшить
У меня онемение и парестезии ног. Чувство мурашек, покалывания, онемения. Какая причина? (Июнь 2020).

Онемение может произойти после операции по разным причинам, иногда онемение является преднамеренным, а также может стать неожиданным осложнением операции. Онемение рук и ног может быть очень раздражающим, а также может вызывать проблемы при обычной деятельности, поэтому это не следует игнорировать.
Если вы испытываете неожиданное онемение, и ваш хирург не упомянул, что вы можете ожидать онемения после операции, не стесняйтесь сообщить своему врачу, что это происходит.
Там может быть логическое объяснение, или это может быть признаком серьезного осложнения после операции.
Причины онемения
Онемение может присутствовать по нескольким причинам.Анестезия намеренно вызывает онемение и может вызвать онемение, которое длится часами или днями.
Травма, которая рассекает нерв, также может привести к онемению в области, где работает этот нерв. Например, серьезный порез на нижней части ноги может потенциально прорезать нервы, а область под срезанным нервом может иметь участки онемения.
Возможно, что нерв отрезан во время операции, и это может быть неизбежно во время процедуры. Хирурги, работающие на лице, особенно осведомлены о возможности повреждения нерва, поскольку даже небольшое повреждение нерва может привести к невозможности улыбнуться, почувствовать участки лица и даже может вызвать проблемы с речью.
Онемение может развиться вскоре после операции из-за отека, воздействующего на нервы. Это особенно важно, если вы находитесь в жестком положении или имеете ограничительный бинт.
Онемение из-за анестезии
Причина, по которой применяется анестезия, заключается в том, что вы не испытываете боли от операции. Существует много видов анестезии, но все они имеют одну цель: не дать мозгу почувствовать хирургическую процедуру. Большинство операций было бы слишком болезненным, чтобы обойтись без анестезии.
После операции анестезия может привести к временной нечувствительности, особенно если была выполнена нервная блокада. Фактически, для некоторых процедур это онемение, которое длится часами или днем после операции, является благословением: вы не чувствуете боли там, где онемевший.
Онемение разреза
Область непосредственно вокруг разреза часто онемела после операции и может оставаться онеменной в течение нескольких месяцев после операции. Это вызвано повреждением нервов, проходящих через место операции, и ощущение часто возвращается через несколько месяцев после операции.
Хирургическое повреждение нерва
Если постоянное повреждение нерва является потенциальным осложнением вашей процедуры, ваш хирург должен обсудить это с вами до операции. Это будет одной из вещей, которую вам необходимо учитывать при принятии решения о том, желаете ли вы пройти операцию и перевешивают ли риски процедуры.
Онемение хуже после операции
Если вы чувствовали онемение перед операцией, это может ухудшиться после операции, особенно если это было причиной вашей операции. Затем, если операция прошла успешно, вы можете начать ощущать больше ощущений по мере того, как воспаление и опухание от вашей процедуры улучшатся.
Когда онемение после операции серьезно?
Онемение является серьезным заболеванием, которое необходимо рассматривать как неотложную, если вы:
- Потерять контроль над своей мочой
- Потерять контроль над кишечником
- Испытайте внезапные изменения в вашей способности говорить
- Испытайте неспособность ходить
- Лицевое опущение, особенно на одной стороне лица
- Испытайте одностороннюю слабость во всем теле
- Если вы перенесли операцию на спине или позвоночнике, вы можете испытать значительное и сильное онемение ниже места операции
Обратитесь за неотложной помощью, если у вас есть какие-либо из этих симптомов.
Онемение может улучшить
Онемение, как правило, резко улучшается по мере прекращения наркоза. Большинство пациентов испытывают полное выздоровление от онемения через день или два после операции.
Повреждение нерва занимает больше времени - от шести месяцев до года после операции, как правило, когда выздоровление считается полным и повреждение нерва улучшилось настолько, насколько и ожидалось. всегда есть исключения, и у некоторых пациентов могут быть дополнительные процедуры для дальнейшего улучшения ощущения.
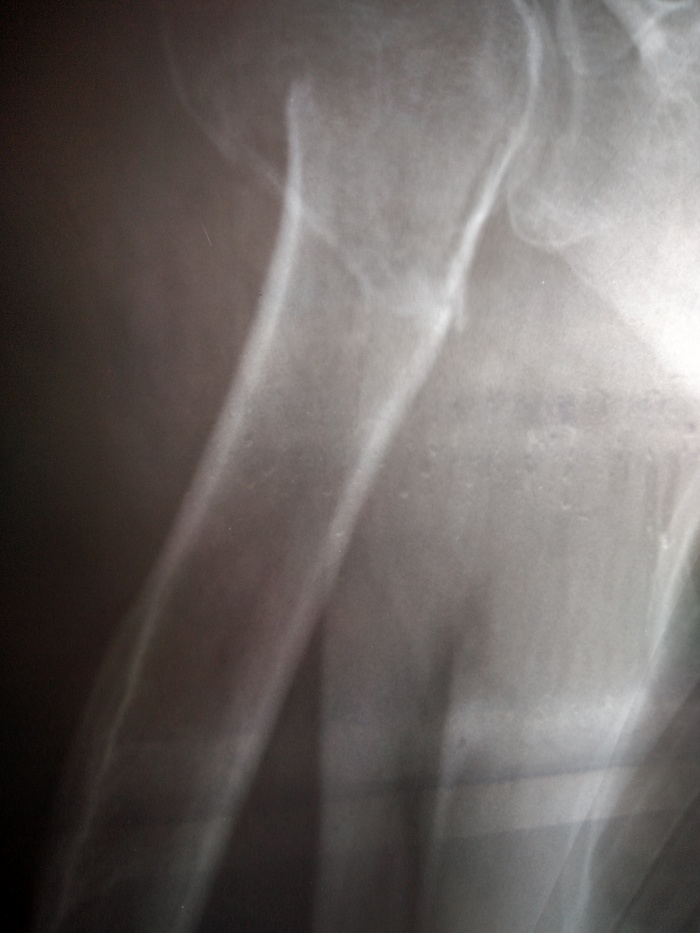

При осмотре, травматолог ощупывал сверху вниз, от ключицы до локтя. Ключица и всё что сверху было цело, трогались без боли, без онемения. Пальцы двигались и кисть двигались без проблем. Локоть тоже был в порядке. Врач сказал что смещение не большое, никаких дополнительных операций кроме гипсования делать не придётся.
Травма случилась 26 февраля и друг проходил в таком виде до 12 апреля. Через две недели после травмы делали ещё один снимок. Его к сожалению не сделал, но он идентичен первому, кроме того что нет линии перелома. Добавлю что на снимках в профиль, вообще не видно следов перелома. Во время ношения гипса сама травма особо не причиняла неудобств. Боль была не сильная и товарищ даже обезболивающее не принимал. Неудобства причинял сам гипс - спать, сами понимаете совсем не удобно.
12 апреля сняли гипс, назначили электрофорез и ЛФК. Друг каждый день разрабатывает руку, как сказали: упражнения по минут 15 каждые час - полтора.
Проблема нарисовалась такая.
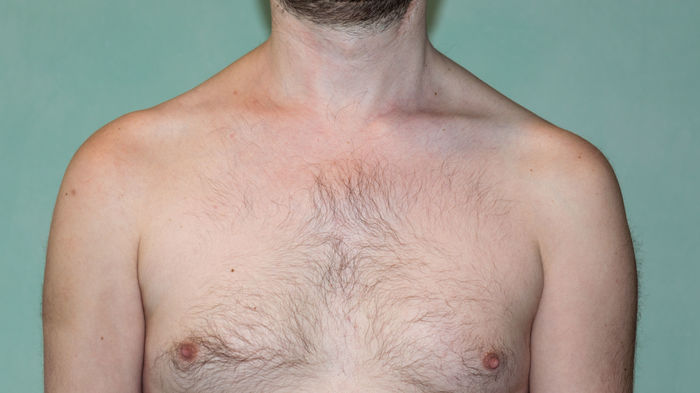

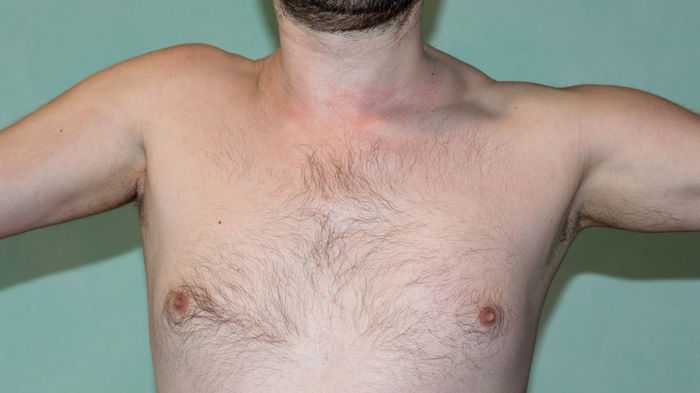
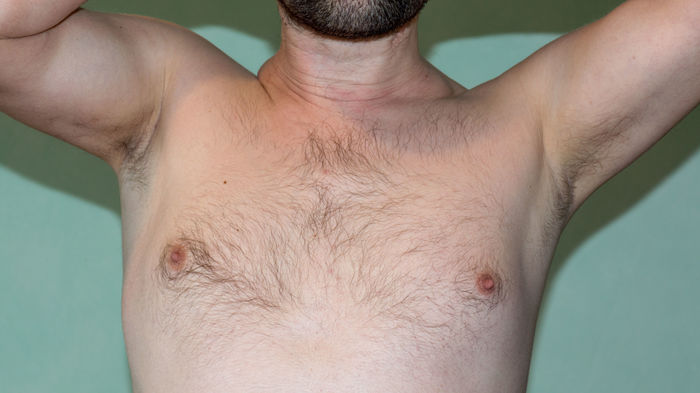
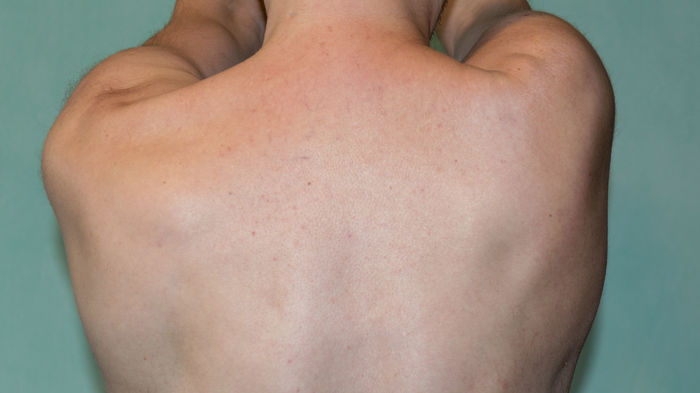
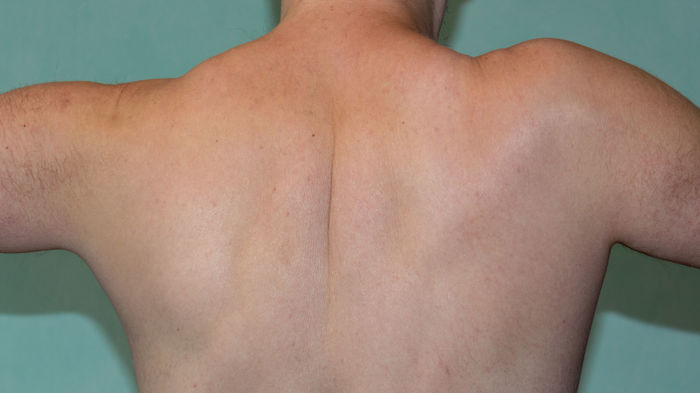
Записался на приём в институт травматологии, но это ещё будет через две недели.
Если есть люди понимающие, прошу подсказать - нормально ли такая ситуация, либо нужно какие то меры дополнительные принимать.
Прощу прощения за какие либо неточности в описании, не доктор.
![]()
это из-за длительной фиксации, разрабатывает пусть,
Спасибо большое, что написали сюда и спросили. А то ситуация точно такая же, сижу 2 месяца после снятия гипса, активно руку разрабатываю, а поднять не могу, даже еле волосы завязываю Ну теперь хоть поспокойнее буду, может через пол года в волейбол вернусь, так что еще раз большое спасибо!
Нормально , надо разрабатывать , пусть ходит туда где есть артромод.
У меня был перелом хирургической шейки, очень сложный, ставили штифт. Рука не поднималась. Ходила к нескольким врачам, мнения все очень разные. Говорили, что штифт мешает , надо вынуть. Говорили, что не восстановится никогда. В итоге через год после перелома вынула штифт, делала упражнения, а потом через 2 месяца пошла на большой теннис, было иногда больно , но терпимо, в итоге восстановление 95%, для моего перелома это идеальный результат. Так что теперь я придерживаюсь мнения, что надо заниматься, делать упражнения, растягивать руку, микроразрывы будут полезны, но конечно без фанатизма. Заниматься с постепенным увеличением нагрузки , но ждите быстрого результата . Рекомендую большой теннис.
Сразу на месте хирург сказал - или ложим тебе гипс и срастется хер знает как, или через 2 дня на операцию - ставим пластину.
Отпустили домой размышлять, попутно наложив гипс на ключицу+спину и всю руку.
Ложась в постель с этим гипсом я чувствовал как внутри руки шевелятся кости там, где они не должны шевелиться:) Это было поворотным фактором согласия на операцию.
После установки пластины и 3 месяцев неактивности рукой, прописали лфк. Была проблема как и у вас поначалу, мышцы не дорабатывали, поднимал вверх плечо и вытягивал этим руку. Тоже жутко переживал. Спустя пол года проблема начала проходить - мышцы восстанавливаются. Сейчас спустя 11 месяцев до сих пор есть мертвые зоны - совсем вертикально поднять не могу руку, но уже почти идеально. Так что продолжайте разрабатывать.
а я вчера плечо сломала. теперь почитала это все и страшно до слез.
угу. спасибо. меня сегодня врач "обрадовал". Через неделю на снимок. И если что не так, то в больницу, говорит. Сижу, думаю, что может быть не так.
Ох. Надеюсь, что не придётся 😢
спасибо за поддержку😃
У меня такая же проблема появилась, когда начал разрабатывать руку. Пока рука только на тридцать градусов поднимается, и это плечо выше другого идёт. Снимок перед снятием клипс.
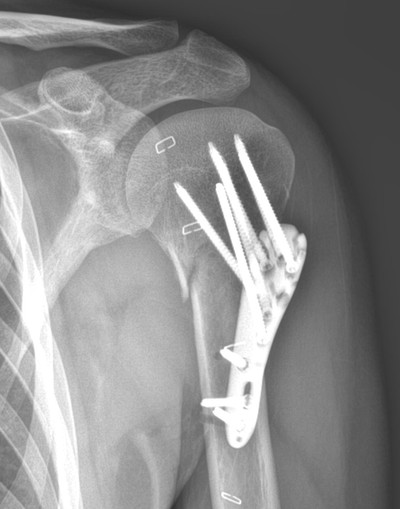
Был перелом плечевой кости со смещением отломков (треугольник примерно 1х1х1). Сам перелом был 15 июня, врач сказал:"Штифт"- и вытаскивать его не будут. После операции сказал через:"4 месяца, все ок будет." В итоге рука начала сростается тол ко через пол года :D , а все это время она, так сказать люфтила на штифте))
Ну короче, тоже сталкивался с этой проблемой, но особого значения не придал. Да кстати, забыл сказать, в повязке я ходил (гипс мне не делали), 4 месяца. Так вот, значения я этому не придал, думал разработается и так. Собсна так оно и случилось)) я просто снял повязку, ходил с рукой в кармане и гантельку 2х килограммовую поднимал и опускал дома. Я даже на ЛФК ни разу не ходил, просто дома стою на планке и отжимания от стены на одной руке делаю, как врач сказал. Щас осталось ее в суставе распрямить до конца, но чувствую, что просто гантелей это будет сделать сложно, если подскажите, что да как, буду благодарен, в скором времени запишусь наконец на ЛФК))
P.S. Скинул бы фотки, но я только что зарегался, так как увидел пост на тему разработки суставов, вот)) А так, у меня просто кость по середине сломана на пополам. Как-то так))
мне совсем отказали накладывать гипс на плечевой сустав,в снимке показано что перелом ещё не зажил и мне просто предложили сделать дома повязку так что-бы руку не поднимал вверх и сказали что само заживёт,в рентген-кабинете говорили обратное что срочно нужно наложить гипс пока кость не срастётся а то может пойти и в кривую заживление и там понадобится повторный перелом плечевого сустава,ну что сказал травматолог то и буду делать,сказал само заживёт так тому и быть,
Подскажите, как у друга сейчас ситуация? У меня такая же проблема, с момента перелома прошло чуть больше месяца
Муж на вахте, я одна с тремя детьми, на тот момент 11 месяцев, 3 года и 5 лет. Живём за городом. Делала уборку и уронила деревянный ящик на ногу, ступня синеет, опухает. Одеваю детей и еду на машине в город (нога левая, машина автомат). Добираюсь до травмпункта (младшего неся на руках, ходит ещё плохо). Там огромная очередь, начинаю просить "я с тремя детьми, пропустите пожалуйста", на что получаю ответ, что все ждут, все с перелома и ты подождешь. Сижу, проходит час, второй пошёл, приехала мама, сидим уже так же с тремя детьми и ещё бабушка с нами, дети хотят есть, пить, играть, уже стемнело. Подходит наша очередь спустя 3 часа, приводит молодого парня тётя в белом халате и прямо перед моим носом проводит его без очереди "я сотрудник, это мой сын, сотрудники без очереди". Потом в очереди на рентген этот парень меня пропустил вперёд, детям откуда то притащил печенек и бутылку воды и извинялся за поведение матери.
Сломанные кости теперь можно склеить полимерной смолой
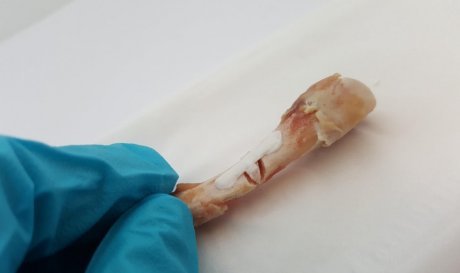
Принцип действия пластыря для костей идентичен тому, как работают с зубами. Сначала на поврежденный участок наносится кислотная мазь, для протравки поверхности и обнажения коллагеновых волокон. Затем туда кладут слой полимерной смолы, в составе которой есть микрочастицы – они сцепляются с волокнами коллагена и создают устойчивую связь. Остается осветить заплатку, чтобы запустить тиол-алкеновую реакцию отвердения вещества.
Шведские ученые разработали особую версию полимерной смолы, которая помимо прочности обеспечивает необходимый уровень гибкости костного вещества. Она на 55 % эффективнее, чем простая смола, если верить результатам опытов на костях крыс. Теперь технологию готовят для клинических испытаний, а если они пройдут успешно, компания Biomedical Bonding AB займется созданием коммерческой версии препарата.
У методики колоссальные перспективы, связанные с тем, что ранее сама идея склеивания костей оставалась уделом фантастики. Для этого не было подходящих материалов. Теперь же, в теории, можно будет вылечить сколь угодно сложный перелом – это будет примерно то же самое, что склеить разбившуюся вазу. Сложно, рискованно, но возможно.
Наиболее часто у детей и пожилых людей возникает перелом ключицы со смещением, период восстановления которого зависит от многих факторов. У одних пациентов полная подвижность руки возобновляется через пару месяцев, других до конца жизни продолжает мучить болевой синдром.
Хотя детские кости и отличаются повышенной эластичностью, однако они не имеют такой прочности, как кости взрослого человека. У пациентов преклонного возраста костная ткань переполнена минеральными веществами, делающими ее хрупкой и подверженной переломам. Из-за того, что в момент перелома мышцы, которыми окружена ключица, рефлекторно сокращаются, возникает смещение. Сместившиеся костные отломки повреждают сосуды и нервные окончания.

Причины возникновения
Перелом ключицы со смещением возникает из-за травмирующего фактора, сила которого превосходит мощность ключичной кости, а также по причине дегенеративных изменений в организме. Травматические переломы возникают из-за:
- удара в ключицу;
- падения на ключицу или локтевой сустав;
- дорожно-транспортных происшествий;
- несчастных случаев на производстве и в быту;
- драк;
- занятий спортом;
- применения в процессе родов дополнительных инструментов по извлечению плода;
- неправильного предлежания плода во время родового процесса.
Переломы ключицы со смещением патологического характера случаются из-за таких нарушений:
- остеомиелит;
- остеохондроз;
- остеопороз;
- недостаток кальция;
- избыток минеральных веществ;
- онкологические заболевания;
- туберкулезное поражение кости.
Часто ключица травмируется у людей, имеющих лишний вес и проблемы со зрением, а также у тех, кто злоупотребляет алкогольными напитками.

Симптоматика травмы
При сдвиге костных отломков во время перелома ключичной кости развивается следующая клиническая картина:
- Резкие болезненные ощущения, усиливающиеся во время движений конечностью;
- Отечность в области повреждения;
- Кровоподтек, если смещённые костные отломки травмировали сосуды;
- Изменение положения плеча (оно опускается и выдвигается вперед);
- Свисание руки и ее онемение при повреждении нервных отростков;
- Нарушение двигательной активности конечности;
- Выступание вперед лопатки на стороне травмы;
- Крепитация во время пальпации и патологическая подвижность костей;
- Кровотечение и видимые из раны отломки при открытом переломе.
Если кость смещается так, что повреждает купол плевры, то это приводит к усилению болезненных ощущений и к проблемам с дыханием.
Первая помощь
В момент травмы мышцы сокращаются настолько, что способны сместить костный отломок. Несомненно, это усложняет течение болезни и лечение, однако вовремя оказанная первая помощь способна минимизировать риск осложнений.

Для того чтобы при транспортировке не произошло еще большего смещения и повреждения нервов с сосудами, руку пострадавшего необходимо зафиксировать в неподвижном состоянии. Для этого ее необходимо согнуть в локте и примотать бинтом или платком к грудной клетке. В таком положении болезненные ощущения будут слабее, а костные отломки не будут смещаться еще больше. Перед тем как фиксировать конечность, следует положить подмышку валик из ткани.
При сильном болевом синдроме пострадавшему дается нестероидный противовоспалительный препарат. Также есть вещи, которых, во время оказания первой помощи, делать нельзя:
- при травме открытого характера нельзя пытаться самостоятельно вправлять видимые из раны кости;
- если перелом закрытый, то нельзя делать репозицию отломков, этим должен заниматься доктор после обследования;
- нельзя выпрямлять травмированную конечность или тянуть за нее;
- пострадавшему нельзя наклоняться вперед;
- недопустимо проводить транспортировку человека в стоячем или лежачем положении.
По дороге в больницу пострадавший должен сидеть, либо полусидеть, его рука должна быть согнута в локтевом суставе и надежно зафиксирована.
Диагностика травмы
Для того чтобы увидеть, какую степень имеет смещение и определить место локализации травмы, доктор проводит рентгенологическое исследование. Исходя из результатов рентгена, врач может решить, каким образом будет проводиться лечение перелома ключицы со смещением.

Если перелом сложный, имеется много осколков, либо причина травмы — патологические процессы в организме, то проводятся дополнительные исследования:
- Биохимия крови;
- Общая кровь и моча;
- Биопсия травмированной кости.
Если в образце костной ткани выявлены атипичные клетки, то это свидетельствует о том, что в организме развивается онкологический процесс. Сильно повышенное СОЭ (скорость оседания эритроцитов) вместе с повышенными лейкоцитами, и большим количеством белка может говорить о том, что развивается туберкулез кости или остеомиелит.
Лечение перелома
Если произошло повреждение, при котором сместились костные отломки, то лечение может проводиться консервативным или чаще всего хирургическим методом. Консервативное лечение применимо только в том случае, если можно провести ручную репозицию отломков. После сопоставления костей доктор подкладывает в область подмышки валик и фиксирует руку косынкой, либо кольцами Дельбе, отводящими плечо назад. В некоторых случаях накладывается гипс.

Если происходит большое смещение, то проводится операция при переломе ключицы, во время которой выполняется процедура остеосинтеза. Такое хирургическое вмешательство применяется, если имеет место нестабильный перелом трубчатой кости, либо же поврежден сустав. При этом может накладываться пластина на ключицу, либо проводиться соединение отломков с помощью штифтов, винтов, спиц, гвоздей, шурупов, для изготовления которых применяются биологически инертные материалы. Крепление может располагаться внутри или снаружи кости.
Осложнения в послеоперационном периоде
Если хирургическое вмешательство было успешным, то кость срастается полностью примерно через три — семь недель (в зависимости от сложности перелома и вида остеосинтеза). Однако когда возникает перелом ключицы со смещением, операция может стать причиной некоторых осложнений:
- При травме с множеством осколков, либо если неправильно подобран фиксатор, то кость может долгое время не срастаться;
- Если за полчаса до проведения операции больному не ввести антибактериальный препарат, то может случиться инфицирование во время хирургического вмешательства.
Как правило, эти осложнения встречаются не так уж и часто, а сама операция проходит успешно. При хирургическом лечении, в отличие от лечения консервативным методом, ключица срастается ровно, смещение устраняется в полной мере, что препятствует образованию косметического дефекта.
Восстановительный период

Во время лечения рука человека находится в неподвижном состоянии, поэтому ее мышцы частично атрофируются. После снятия гипса пациент может ощущать боль, и неспособность выполнять полноценные движения конечностью. Для разработки руки доктор назначает лечебную физкультуру, массаж, физиотерапевтические процедуры, занятия в бассейне. Если беспрекословно выполнять всё что рекомендует лечащий врач, то рука восстанавливается в среднем через пять недель.
Реабилитация делится на три этапа:
- В период лечения пациент выполняет пассивные упражнения кистью;
- После того как наросла костная мозоль и доктор снимет фиксирующую повязку, больной может выполнять более разнообразные упражнения с использованием гимнастической палки;
- Постепенно нагрузки становятся серьезнее, применяются эспандеры, гантели, тренажеры.
Если подходить к восстановлению комплексно, то результат не заставит себя ждать. Электрофорез, магнитотерапия, ультразвук, лазеростимуляция и прогревание помогают крови в травмированном участке быстрее циркулировать, а это в свою очередь способствует регенерации тканей.
Лечебная физкультура
Любые упражнения на начальном этапе восстановления должны выполняться с посторонней помощью и быть не слишком тяжелыми. Движения поначалу должны быть плавными и медленными и прекращаться, как только пациент почувствует усталость.
ЛФК при переломе ключицы приводит к укреплению ослабленных мышц, а также способствует подвижности суставов и хорошему кровообращению. Без активного кровообращения невозможно быстрое образование костной мозоли и полное сращивание кости. Физические нагрузки должны выполняться последовательно, от легких к тяжелым упражнениям.
Разрабатывать кисть можно с первого же дня после наложения повязки, постепенно увеличивая нагрузку:
- пальцы сжимаются, разжимаются и растопыриваются в стороны;
- подушечки всех пальцев по очереди соединяются с подушечкой большого пальца;
- мышцы в согнутых пальцах напрягаются;
- каждый палец, а потом и кисть крутится по и против часовой стрелки;
- кисть поднимается и опускается;
- пальцами делаются щелчки.
После снятия повязки следует разработка локтевого сустава и плеча:
Благодаря таким несложным упражнениям травмированные ткани восстанавливаются за относительно короткий период времени.
Массаж
При восстановлении после перелома ключицы доктор назначает массаж спины и грудной клетки со стороны повреждения. Такую процедуру можно начинать со второго дня после операции. Сеанс должен длиться не дольше, чем пятнадцать минут и не доставлять пациенту никакого дискомфорта. Врач растирает кожный покров и разминает мышцы, что приводит к усилению кровообращения.
Как правило, у пациентов пожилого возраста период восстановления длиться чуть дольше, чем у молодых людей. Реабилитация после травмы ключицы у ребенка занимает еще меньше времени.
Когда немеют верхние конечности — это является тревожным симптомом. Обращайтесь в отделение нейрохирургии ГКБ им. А.К. Ерамишанцева при онемении руки и получайте компетентную помощь.
Неприятные мурашки и потеря чувствительность в конечности — это не заболевание, а симптом нарушений различного происхождения. Онемение руки может быть кратковременным или постоянным. Чаще всего оно связано с неврологическими нарушениями и сердечно-сосудистыми заболеваниями. Точно установить причину такого симптома может врач (невропатолог, хирург, ортопед или терапевт).
Что такое онемение рук, его причины
Наряду с онемением рук могут наблюдаться и такие симптомы:

боль в кистях, пальцах;
покалывание и онемение, усиливающиеся при движении пальцами;
повышение чувствительности к прикосновениям;
боль в шейном отделе позвоночника.
Причины онемения левой руки:
- Ишемическая болезнь сердца. Помимо онемения левой руки наблюдаются неприятные ощущения в грудной клетке. Если после приема нитроглицерина или прекращения вызвавшей симптомы физической нагрузки данные проявления проходят, значит это стенокардия. Помимо онемения левой руки, она сопровождается болью в груди в области сердца, паникой, бледностью кожных покровов, тошнотой, одышкой, холодным потом.
- Инфаркт миокарда. Иногда онемение руки — единственный признак этой острой сердечно-сосудистой катастрофы. Во время приступа больной испытывает интенсивную боль и чувство сдавливания в груди, одышку, перебои в работе сердца. Кожа покрывается холодным потом. Вместе с онемением руки человек испытывает боли, отдающие в нижнюю челюсть, живот, область между лопатками.
- Атеросклероз. Из-за атеросклеротического поражения кровеносных сосудов может наблюдаться снижение силы и онемение руки. Симптомы усиливаются при поднятии конечности вверх.
![]()
- Инсульт. Онемение в левой руке может говорить о поражении правого полушария головного мозга. При этом немеют верхняя и нижняя конечности с левой стороны, нарушаются зрение и речь. Наряду с онемением руки, при инсульте возможна полная потеря ее чувствительности. Среди других симптомов кровоизлияния в мозг выделяют слабость в конечностях, потерю координации движений, резкую головную боль, расфокусировку зрения, тошноту и рвоту, раздражение от яркого света и звуков.
- Вегето-сосудистая, или нейроциркуляторная дистония. Это комплекс вегетативных нарушений, который связан с расстройствами нервной регуляции. Помимо онемения левой руки, может сопровождаться головными болями, бессонницей, колебаниями давления, аритмией, паническими атаками.
- Болезнь Рейно. Патология сопровождается приступообразными расстройствами кровообращения в артериях конечностей. Вместе с онемением руки ощущается ее быстрое замерзание. На холоде и при волнении у человека могут синеть пальцы. По мере прогрессирования болезни Рейно немеют не только руки, но также ноги, подбородок, нос, уши.
- Дефицит витамина B12. Это соединение крайне важно для нормального функционирования нервной ткани. При его недостатке человек не только испытывает онемение руки, но и страдает от сухости во рту, бледности кожных покровов.
- Остеохондроз (чаще шейного и грудного отдела). Сначала немеют пальцы, потом присоединяется слабость в верхней конечности, снижается сила сжатия кисти. Иногда по внешней стороне плеча и предплечья ощущается боль.
- Перенапряжение мышц в шейно-воротниковом отделе. От онемения руки из-за длительного сохранения одной и той же позы страдают пианисты, операторы ПК. Проблема кроется в перенапряжении мышц, которые сдавливают нервные волокна, отвечающие за чувствительность конечностей.
- Недостаточное кровообращение. Верхняя конечность немеет вследствие нарушения кровотока из-за повреждения стенок сосудов, например, при сахарном диабете.
- Стрессы и психоэмоциональные перегрузки могут вызывать онемение руки.
- Кистевой туннельный синдром. При пережатии проходящего через запястье срединного нерва может неметь кисть левой руки. Такая проблема знакома людям определенных профессий (программистам, музыкантам). Сдавливание нерва также может происходить у женщин во время беременности из-за отеков, а также у пациентов после перенесенных операций, у лиц с ожирением.
Онемение правой руки может иметь такие причины:
нарушение кровотока, пережатие нерва из-за неправильного положения конечности (например, во время сна);
долгое нахождение в неудобной позе (может быть связано с характером работы, например туннельный синдром);
частое ношение сумок, чемоданов и других тяжестей;
долгое нахождение на морозе или в холодном помещении;
долговременное напряжение мышц верхней конечности.
Почему возникает онемение рук
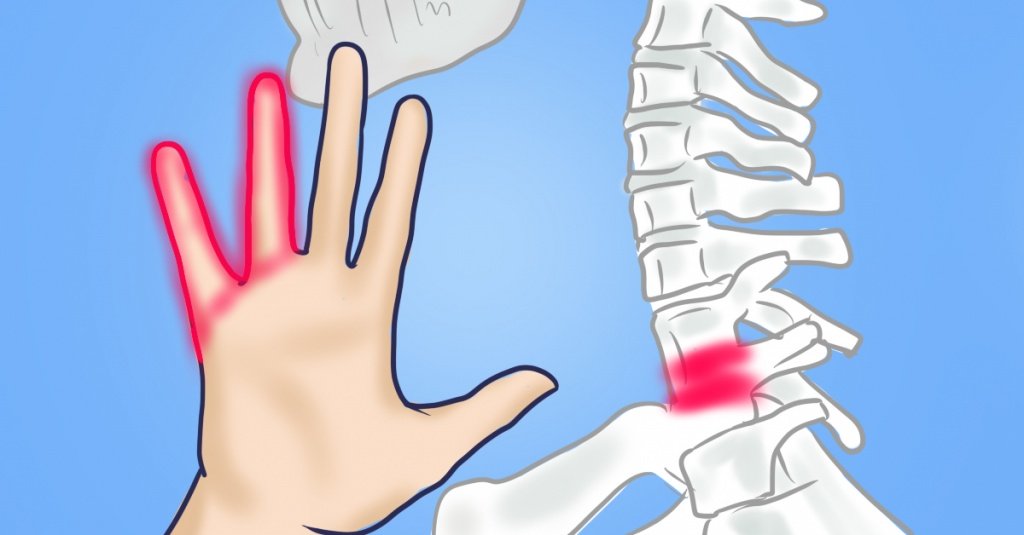
Когда пациент говорит, что у него немеют верхние конечности, он может подразумевать:
Онемение рук не всегда говорит о патологии. Оно может оказаться следствием ношения слишком узкой одежды и украшений, сдавливающих сосуды и нервы.
Наиболее распространенные причины онемения рук:
- Неудобное положение тела, однообразная механическая работа, нарушающие кровоток. После смены позиции конечности неприятные ощущения пропадают.
- Туннельный синдром (обычно поражает рабочую руку вследствие длительной однообразной работы).
- Атеросклероз. Сопровождается покалыванием и онемением рук, в дальнейшем вероятно снижение их мышечной силы.
- Остеохондроз шейного отдела позвоночника (онемение, как правило, симметричное, может усиливаться после физнагрузок).
- Диабетическая нейропатия (немеют обычно обе руки).
- Межпозвоночная грыжа в шейном отделе (онемение связано со сдавлением спинномозговых нервных корешков).
- Ишемический инсульт головного мозга (грозит онемением и параличом руки).
- Рассеянный склероз (при поражении части постцентральной извилины головного мозга могут неметь конечности).
- Синдром верхней апертуры грудной клетки (сдавление нервных стволов и кровеносных сосудов в области верхнего отверстия грудной клетки).
- Плечевой плексит (онемение руки происходит из-за воспаления плечевого нервного сплетения).
- Повреждение периферических нервов при алкоголизме (алкогольная полинейропатия).
- Опухоль головного мозга (образование может сдавливать двигательные и чувствительные нейроны, ответственные за иннервацию верхних конечностей).
- Болезнь Рейно (нарушение иннервации мелких артериол, чаще встречается у женщин, проявляется онемением и болью в конечностях).
- Ревматоидный артрит (воспаления и деформация суставов ведет к сжатию нервных волокон) и другие.
- консультация нейрохирурга
- лечение грыжи позвоночника
- операции на головном мозге
- операции на позвоночнике
Диагностика причин возникновения онемения руки. Как выявить?
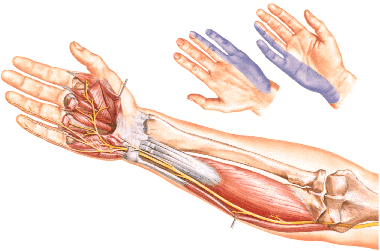
На приеме врач проводит осмотр и пальпацию конечности пациента и задает такие вопросы:
- Где именно ощущается онемение?
- Когда впервые появились неприятное чувство покалывания, снижение чувствительности?
- Как долго беспокоит онемение конечности?
- Какие действия и движения усугубляют симптоматику?
- Имеются ли другие жалобы, например жжение, зуд, покалывание, боль?
- Какими ощущаются руки, кисти, пальцы — холодными или теплыми?
Главной задачей врача является определение причин онемения руки. Необходимо исключить систематическое механическое пережатие сосудов, а также определить бытовые и производственные факторы, которые могли вызвать нарушения.
Онемение может оказаться безобидным симптомом, но за ним могут скрываться и серьезные проблемы — ишемия миокарда, инсульт, проблемы в позвоночнике, сахарный диабет, боковой амиотрофический склероз и т. д. В этом случае доктор выдает направление к врачам соответствующих специализаций (кардиолог, эндокринолог, невропатолог и др.).
Основной упор в выявлении причин онемения делается на обнаружение признаков остеохондроза. Для этого пациента направляют на магнитно-резонансную диагностику, рентгенографию, компьютерную томографию, электромиографию. Цель визуализирующих исследований при онемении руки — определить высоту межпозвоночного диска, обнаружить остеофиты, уточнить наличие протрузии или межпозвоночной грыжи.
Принципы лечения онемения рук
Первостепенной задачей врача является выявление первопричины этого симптома. Для этого могут проводиться рентгенография, миелография, МРТ, анализы крови и т.д.
В зависимости от характера заболевания, вызвавшего онемение рук, подбираются методы лечения. Прежде всего, проводится терапия основного заболевания. Медикаментозное лечение дополняется:
Читайте также:



