Наросты на локтях при переломах
Рассекающий остеохондрит, дефекты хряща локтевого сустава
Рассекающий остеохондрит представляет собой воспалительный процесс, при котором от суставных поверхностей в локтевом суставе отделяются кусочки хряща и подлежащей кости. В результате откалывания фрагментов хряща на суставной поверхности образуются дефекты. Так как полость локтевого сустава замкнутая, отделившиеся фрагменты хряща превращаются в свободные внутрисуставные тела.
Эти тела свободно передвигаются в полости сустава и постепенно разрушают суставной хрящ локтевого сустава. Причина этого заболевания до сих пор неизвестна, хотя многие ученые связывают развитие болезни с постоянными нагрузками на локтевой сустав, например, у спортсменов. Рассекающий остеохондрит может выявляться не только в локтевом, но и в тазобедренном и коленном суставах. Современные медицинские технологии позволяют частично восстановить хрящевую поверхность сустава и удалить нежизнеспособные участки хряща. Важно, что подобные операции проводятся с использованием артроскопии через микро-надрезы кожи. При артроскопическом вмешательстве мы можем воздействовать непосредственно на проблемный участок в локтевом суставе, не повреждая здоровые ткани вокруг. Далее мы более подробно расскажем вам о причинах и симптомах этой болезни, а также о инновационных методах диагностики и лечения, рассекающего остеохондрита локтевого сустава, применяемых в нашей клинике.
Локтевой сустав — это достаточно сложный по строению сустав. Локтевой сустав относится к блоковидным. Основная функция локтевого сустава — изменение положения кисти в пространстве. Локтевой сустав образуют три кости: плечевая, локтевая и лучевая.
Благодаря сложной геометрии сустав обладает большой амплитудой движений и значительной стабильностью.
Стабильность сустава обеспечивается связками, которые натянуты между костями. Наиболее важные связки локтевого сустава называются коллатеральными, они расположены по внутренней и наружной поверхности сустава.
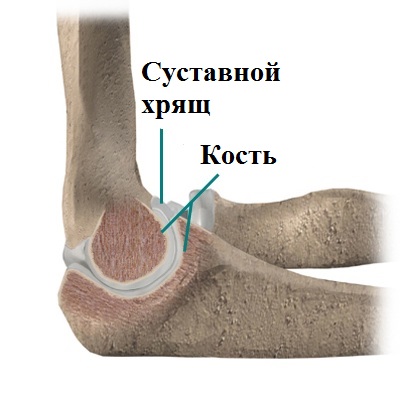
Кости внутри локтевого сустава покрыты суставным хрящом. Суставной хрящ по своей структуре очень гладкий, это облегчает скольжение костей в суставе друг относительно друга при движениях. В тоже время хрящ в локтевом суставе достаточно мягкий и прочный, этим обеспечивается амортизация костей при нагрузках.
Поблизости от локтевого сустава проходят важные нервные и сосудистые образования (локтевой, лучевой и срединный нерв, а также плечевая артерия).
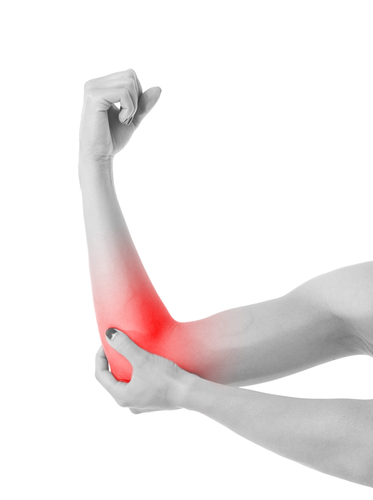
Рассекающий остеохондрит разрушает хрящ и участок подлежащей кости, чаще всего на головчатом возвышении плечевой кости и головке лучевой кости. Причиной болезни является местное нарушение микроциркуляции и кровоснабжения участка кости в области локтевого сустава. Пораженная кость и хрящ начинают разрушаться и отделяться фрагментами в полость сустава. Из этих фрагментов образуются свободные тела внутри локтевого сустава.
Некоторые ученые считают, что основной причиной повреждения суставного хряща являются многократно повторяющиеся микротравмы локтевого сустава. Болезнь чаще всего поражает молодых людей от 12 до 22 лет, занимающихся спортом. Повреждается обычно наиболее нагружаемая рука или, как говорят в медицине, доминантная.
Пациенты обычно предъявляют жалобы на боли, усиливающиеся после спортивной нагрузки, и ограничение подвижности в локтевом суставе. Иногда пациенты жалуются на хруст и щелчки в локтевом суставе. При выпадении в сустав свободных тел могут наблюдаться блокады локтевого сустава. В ходе проведения врачом провокационных тестов и проб, пациент отмечает боль и нестабильность по внутренней поверхности локтевого сустава.
Уточнить диагноз можно при помощи рентгенографии, а также на основании компьютерной и магнитно-резонансной томографии. На МРТ мы достоверно можем оценить объем пораженной кости и хряща, а также выявить наличие свободных тел внутри локтевого сустава. Болезнь со временем может распространяться и переходить с одной кости на другую, например, с плечевой кости на лучевую. Прогноз при таком течении заболевания обычно хуже.
Консервативные мероприятия наиболее эффективны, когда суставной хрящ над воспаленным очагом кости еще не потерял свою целостность. Если произошло отслоение хряща и обнажилась подлежащая кость, операцию обычно не избежать. Основным принципом консервативного лечения является полное исключение нагрузок и покой локтевого сустава. Ограничения накладываются на срок от полутора до трех месяцев. Процесс восстановления хряща контролируется с помощью магнитно-резонансной томографии.
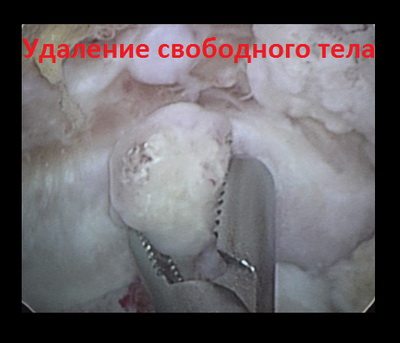
Раньше при лечении рассекающего остеохондрита практиковались открытые операции. Целью операции было удаление внутрисуставного тела или, при благоприятных условиях, обработка и рефиксация отколовшегося, но жизнеспособного фрагмента хряща на его прежнее место. Современными принципами оперативного лечения является артроскопическая малоинвазивная оценка объема поражения локтевого сустава, удаление свободных тел, дебридмент и пластика дефекта хряща и кости. Основным преимуществом операции является ее небольшая травматичность для здоровых тканей, окружающих локтевой сустав. Хирургическое вмешательство осуществляется через проколы кожи с использованием специального инструментария и оборудования.
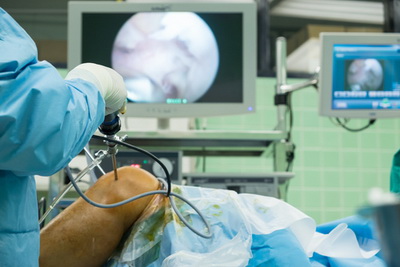
Операция начинается с выполнения диагностической артроскопии локтевого сустава. С помощью специальных зондов исследуется хрящевое покрытие суставных поверхностей на предмет размягчения и наличия трещин. Свободные тела извлекаются из полости локтевого сустава. Если откололся крупный фрагмент и его жизнеспособность сохранена, то необходимо рефиксировать его спицами, а затем металлическими или биодеградируемыми винтами Герберта. При крупных дефектах возможна мозаичная хондропластика с использованием трансплантата, заимствованного из коленного сустава.
По нашему опыту, артроскопия в большинстве случаев оказывается эффективной, однако не все спортсмены возвращаются к прежним нагрузкам.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая операция на локтевом сустава при рассекающем остеохондрите — 49000 рублей
- Пребывание в клинике
- Анестезия
- Артроскопия локтевого сустава при дефектах хряща
- Расходные материалы
* Анализы для операции в стоимость не входят
- Местная анестезия
- Локальное введение расствора глюкокортикоида (Дипроспан)
PRP-терапия, плазмолифтинг при заболевания и травмах локтевого сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов, перевязка
Кожа на локтях, как и на любых других участках тела, нуждается в уходе. Но мы, ухаживая за лицом, руками, ступнями ног, почему-то забываем о локтях. И только с наступлением летнего сезона, перед тем как надеть лёгкое платье или кофточку с коротким рукавом, осматривая себя в зеркале, с ужасом понимаем — с такими локтями придётся всё лето ходить в закрытой блузке. Так есть ли выход из этой ситуации?
- Сухие локти. Причины
- Почему сохнет кожа на локтях?
- Способы смягчения кожи на локтях
- Пилинг
- Питательные маски
- Сухая экзема
- Причины возникновения сухой экземы на руках
- Лечение сухой экземы
- Сухая экзема: лечение препаратами
- Сухая экзема на руках: лечение народными средствами
Сухие локти. Причины
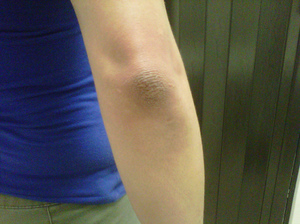
Кожа на локтях уже сама по себе сухая и плотная. Связано это с тем, что из-за постоянных нагрузок (сгиб-разгиб) кожный покров увеличивается в толщине, а отсутствие сальных желёз, увлажняющих кожу, делает её сухой и потрескавшейся. Лечить потрескавшуюся кожу на локтях необходимо не только в эстетических целях, но и во избежание гиперкератоза.
Гиперкератоз — нарост, толщиной 1-5 мм красно-коричневого цвета. Причиной его возникновения как раз и является огрубевшая, с большим количеством трещин кожа.
Факторы, влияющие на состояние кожных покровов:
![]()
Состояние здоровья. Зачастую сухость кожи на локтях свидетельствует о нарушениях работы надпочечников и щитовидной железы. Необходимо обратиться за консультацией к эндокринологу, так как гормональные изменения в организме самостоятельно не лечатся. И только лишь пройдя все необходимые обследования и исключив наличие таких серьёзных заболеваний, как псориаз, экзема, гипотиреоз и сахарный диабет, можно выявлять другие причины сухости локтей.- Питание. На состояние кожных покровов влияет и то, чем человек питается. Причиной сухости кожи на локтях может стать однообразное несбалансированное питание, нехватка важных микроэлементов и витаминов, особенно A, E, D. В рацион необходимо включать больше продуктов, содержащих каротин (молоко и его производные, нежирное мясо и рыбу и т. п.).
- Механические воздействия. В основном это касается работников умственного труда, которые большое количество времени проводят за столом в кабинетах и офисах. У таких людей со временем вырабатывается привычка ставить локти на стол, причём довольно часто. Такая привычка может стать причиной появления сухости и трещин на локтях.
- Водные процедуры. Конечно, принятие ванны весьма полезное и приятное занятие, но не стоит перегибать палку. Слишком частое мытьё с использованием различных гелей, мыла и пр. сушит кожу не только на локтях, но и на всех остальных участках тела. К тому же вода содержит хлор, который оказывает раздражающее действие на кожу.
- Сезонное обострение. Чрезмерная сухость воздуха в отапливаемых помещениях, а также резкие и значительные перепады температур в зимний период, оказывают влияние и на кожные покровы.
Способы смягчения кожи на локтях
Правильный уход за кожей на локтях поможет избавиться от её сухости и шелушения. Необходимо регулярно проводить процедуру пилинга (но не более 2 раз в неделю), используя для этого только щадящие средства ( гоммажи , скрабы). Применение пемзы и подобных ей средств не допускается, так как от их воздействия кожа на локтях загрубеет ещё больше.
Народные средства для пилинга:
![]()
Смешать мёд, мелкую соль со сметаной и кофейную гущу в равных частях. смазать кожу локтей и слегка помассировать в течение нескольких минут. Затем скраб смыть и нанести на кожу любой питательный крем.- Выдавить сок одного лимона и при помощи ватного шарика нанести его на проблемный участок. Подождать, когда сок высохнет и сполоснуть локоть холодной водой. Смазать кожу смягчающим кремом. Процедуру проводить раз в неделю, в течение 1,5 месяцев.
- Луковую кашицу обильно нанести на огрубевшие участки кожи и зафиксировать лейкопластырем. Через 25-30 минут кашицу смыть тёплой водой, соскоблить размягчённую кожу пемзой и смазать жирным кремом либо растительным маслом (подсолнечное, оливковое и пр.).
- Кислотный пилинг из цитрусовых. Отличное средство для удаления ороговевших чешуек и питания кожи локтей и придания ей упругости. Необходимо взять крупный плод (лимон или грейпфрут) и разрезать его на две половинки. Не вынимая мякоти, размять её ложкой прямо в кожуре. Опустить локти в половинки плода и подержать некоторое время. Фруктовая кислота очистит кожу от омертвевших клеток, придаст ей мягкость и шелковистость.Не используйте этот способ на потрескавшейся коже, так как лимонная кислота, проникнув внутрь, может вызвать сильное жжение и раздражение кожных покровов.
Кожа локтей, кроме очищения, нуждается также в питании и увлажнении. Эту задачу легко решают косметические средства с добавлением миндального, касторового или орехового масла, а также различные витамины и вытяжки из целебных трав (календула, мята, лапчатка и т. д.).
- Алоэ. Лечение соком алоэ является одним из самых распространённых и популярных методов избавления от сухости и шелушения кожи на локтях.
- Кокосовое масло — прекрасное средство для смягчения грубой кожи. Его необходимо втирать в область локтевого сустава круговыми движениями.
- Очень полезна для лечения кожи локтей маска из мёда и натёртого сыра. Смесь нанести на 30 минут, затем удалить и смазать кожу жирным кремом.
- Взять по одной столовой ложке календулы и ромашки. Травяную смесь залить кипятком (1 ст.) и настаивать 8 часов. Сливочное масло (0,5 ст. л.) и мёд растопить на водяной бане, добавить 2 ст. л. приготовленного раствора и хорошо перемешать. Наносить на локти перед сном. Процедуру повторять в течение 2 недель.
- Масляный компресс. Понадобится: широкий бинт, ватные диски (4 шт.), растительное масло (лучше использовать оливковое). Масло немного подогреть, смочить в нём ватные диски (по 2 на каждый локоть) и наложить их на локти. Зафиксировать бинтом. Держать компресс примерно 40 минут, затем снять и удалить остатки масла салфеткой. Маска отлично увлажняет и питает кожу.
Сухая экзема
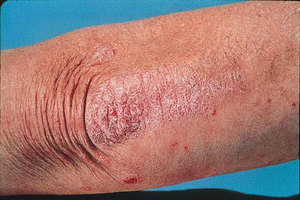
Чрезмерная сухость кожи, растрескивание и ряд других причин приводят к такому заболеванию, как сухая экзема. Сухой экземе подвержены абсолютно все люди, независимо от возраста и пола. Обострения болезни носят сезонный характер и бывают в основном зимой. Это связано с пониженной влажностью воздуха в зимний период.
Причин, способствующих развитию сухой экземы на руках и пальцах, достаточно много, вот только самые основные из них:
- нарушение обмена веществ;
- стресс и нервное перенапряжение;
- хронические не лёгочные очаги инфекции;
- нарушение функций печени и работы желудочно-кишечного тракта;
- снижение иммунитета;
- наследственная предрасположенность;
- контакт с бытовой химией и химическими раздражителями на производстве.
Самым эффективным методом лечения заболевания на сегодняшний день являются кортикостероидные мази, которые способствуют быстрому заживлению излишне сухой поражённой кожи. Но эти средства имеют побочные действия:
- Истончение эпителия.
- Понижение местного иммунитета. Как правило, это приводит к присоединению бактериальной и грибковой инфекции. Для лечения микотической (грибковой) и бактериальной экземы применяются антимикотики и антибиотики. Седативные и антигистаминные препараты показаны при аллергических симптомах экземы.

Крем Адвантан. Высокоэффективный препарат, предназначенный для сухой поражённой экземой кожи. Крем наносится на воспалённые участки кожного покрова тонким слоем один раз в сутки. Курс лечения — 1-2 месяца. С этой же целью назначаются препараты Элоком и Локоид, которые выпускаются в виде кремов и мазей. Благодаря им можно надолго забыть о таком заболевании, как сухая экзема на руках. Оба средства наносятся ежедневно на протяжении нескольких недель.
Крем Пимекролимус и мазь Такролимус значительно замедляют воспалительные процессы в коже и способствуют уменьшению нестерпимого зуда. Курс лечения определяется врачом-дерматологом.
При тяжёлом волнообразном течении болезни применяются иммуносупрессоры, подавляющие работу иммунной системы. К таким препаратам относятся гормоны общего действия — дипроспан, преднизолон (выпускаются в виде инъекций и таблеток). При лечении этими препаратами следует строго соблюдать все назначения врача: дозировку и продолжительность курса лечения. Это поможет избежать нежелательных последствий, связанных с переизбытком гормонов в организме.
Начальная стадия сухой экземы на руках хорошо поддаётся лечению народными средствами.
![]()
Грецкие орехи. 3-4 ореха запечь в духовке и очистить. Измельчить их в блендере и смешать с рыбьим жиром (1 ст. л.). Смесь нанести на поражённые участки, держать 30 минут.- Солевые ванночки. Морскую соль (6 ст. л.) развести в кипятке (1 л.). Раствор охладить. Опустить руки в ванночку и держать 15 минут. После чего помыть руки проточной водой и смазать гипоаллергенным кремом.
- Корень лопуха. Корень репейника (1 ст. л.) залить кипятком (2 ст.). Настоять 20 минут и процедить. Делать ванночки на 20 минут или примочки.
- Огуречный рассол. Ванночки с рассолом легко снимают зуд, характерный для сухой экземы и болезненность.
- Оливковое масло. Масло смешать с настоем из цветков ромашки в одинаковых пропорциях. Полученной смесью протирать воспалённую кожу рук.
- Облепиховое масло. Втирать в кожу либо использовать в виде примочек.
- Содовый раствор. Пищевую соду (1 ст. л.) развести водой (1 ст.) и промыть поражённые участки.
- Каланхоэ . Сок одного листочка выжать и пропитать им ватный диск. Приложить к воспалённой коже на 10-15 минут.
Если диагноз заболевания сухой экземой подтвердился — немедленно начинайте лечение, иначе последствия могут быть самыми печальными. Строго соблюдайте все назначения и общие рекомендации врача.
Нарушение целостности любой ткани в организме человека запускает процесс регенерации. Костная мозоль после перелома, которая формируется у многих пострадавших, свидетельствует о начале срастания кости. Образование нароста не является патологическим, но для некоторых больных такое явление при переломе может быть опасным, повлечь развитие осложнений. 
Что такое костная мозоль и почему она образуется
Специалисты используют особую классификацию для определения вида таких образований:
- наружная, или периостальная, мозоль,
- внутренняя — ее тело располагается во внутреннем пространстве кости,
- интермедиарная — ее наличие подтверждает факт, что обломки костей у пациента срослись,
- параоссальный нарост — возникает при повреждении со смещением или осложненных формах, например, при вколоченном переломе.
Если сращивание происходило с отклонениями, у пациента наблюдается утолщение и разрастание ткани в месте повреждения. Его видно на рентгеновском снимке, такая мозоль может заметно выступать на поверхности тела. Костный нарост причиняет дискомфорт человеку, сдавливает окружающие ткани, нарушает кровообращение в них, способствует развитию воспалительных реакций.
Диагностика патологии
Определить начало неправильного образования костной мозоли помогают основные признаки. Симптомы заметны специалисту визуально и определяются методами аппаратной диагностики. Некоторые признаки ощущают пациенты.

Клиническая картина:
- Сформированная на месте травмы опухоль сохраняется долго, иногда больше месяца.
- В области повреждения ощущается дискомфорт, болезненность.
- В зависимости от места расположения и вида сломанной кости ухудшается подвижность. Снижается амплитуда движений конечностей, если сломана лодыжка либо лучевая кость, или определенной области тела, например, плечевого пояса, ключицы, шейки бедра и прочих.
- Костные изменения могут быть заметны при визуальном осмотре или прощупываться, иметь вид бугра, выступающего над кожей (например, в месте, где сломана челюсть или ребро).
Особенности формирования костной мозоли, замещение обычного процесса срастания патологическим можно увидеть на рентгеновском снимке. По нему нетрудно определить, когда случилась травма.
" alt="">
Если изображение на рентгене выглядит как область с расплывчатыми очертаниями, напоминает по структуре облако, значит, срастание кости, формирование мозоли проходит с отклонениями, требует назначения дополнительных лечебных процедур.
Терапия
Большинству пациентов лечение костных мозолей, которые образовались в процессе сращивания переломов, не требуется. Убрать нарост необходимо, если он:
- вызывает боль,
- мешает выполнять движения,
- не эстетично выглядит.
Радикальным методом лечения является хирургическое вмешательство. Вескими показаниями к удалению нароста врачи считают:
- значительные размеры костных новообразований,
- сохранение припухлостей тканей дольше 1—1,5 месяца,
- развитие воспалительного процесса, яркими признаками которого становится повышение температуры тела, покраснения, резкая локализованная боль в травмированной зоне.

Операция проводится в условиях стационара, где больной остается на протяжении всей реабилитации. Несмотря на терапевтические цели вмешательства, оно может повлечь негативные последствия:
- дополнительное повреждение тканей,
- инфицирование,
- возобновление воспалительных процессов,
- продление восстановительного периода.
Другой вид лечения после травмы костей – физиотерапия. Методы подбирают для каждого пациента индивидуально.
Терапия обычно длится от 2 до 5 месяцев. С ее помощью безопасно и безболезненно избавиться от костной мозоли может даже ребенок или пожилой человек.
Врач может назначить один из видов лечения или составить комбинированный график процедур.
Как избежать патологических образований при восстановлении
Соблюдение основных принципов восстановительного периода, рекомендованных пациенту хирургом — залог успешного выздоровления после переломов.
- Неукоснительное выполнение всех рекомендаций и назначений медиков.
- Фиксация поврежденной кости в неподвижном положении на установленный врачом срок. Нельзя самостоятельно снимать гипс или фиксировать кость дольше периода, согласованного с хирургом.
![]()
- Отказ от повышенных физических нагрузок, особенно если они каким-либо образом отражаются на состоянии поврежденной области тела.
- Переход на питание, способствующее регенерации костей. Для повышения скорости восстановительных процессов больному назначают витаминно-минеральные комплексы.
- Посещение физиотерапевтических процедур.
Профилактика
Для профилактики осложнений, возникающих при любых видах переломов, главное — своевременно обратиться в медицинское учреждение.
Даже слабый ушиб может быть причиной перелома или трещины кости. Только врач может грамотно оказать помощь, провести диагностические процедуры, антибактериальную обработку и правильно зафиксировать поврежденную часть тела. 
Чтобы избежать осложнений после появления костной мозоли, нужно соблюдать правила восстановительного периода, обязательно посещать физиопроцедуры и выполнять рекомендации доктора.
Во время лечения и восстановления недопустимо подвергать организм сильной физической нагрузке. Врач запрещает посещением бани или сауны, солярия.
Исходя из статистических данных, примерно 20% несчастных случаев приходится на локти человека. При переломе локтевого сустава нарушается подвижность руки и возможность выполнять ею какие-либо действия. Этот сустав образует соединение трех важных костей руки: плечевая, локтевая и лучевая кость. Они соединены между собой совокупностью мышц и связок. Также в локтевом суставе находится множество нервов и связок.
Перелом локтя — очень сложное повреждение, способное привести к длительному курсу лечения с последующей реабилитацией. В случае такой травмы, очень важно оказать своевременную помощь пострадавшему и доставить его в стационар. Последствием травмы локтевого сустава, лечение которого необходимо проводить только под тщательным наблюдением врачей, может быть в дальнейшем ограниченная подвижность руки.

Причины
В связи с тем, что вокруг локтевого сустава нет плотного мышечного каркаса, способного надежно защитить данную область, он нередко подвергается воздействию внешних факторов. Чаще всего подобные травмы можно наблюдать у детей. Перелом локтевого сустава у ребенка возникает по причине чрезмерной активности, ведь малыши во время игр не уделяют должного внимания собственной безопасности.
Не только дети, но и взрослые нередко сталкиваются с подобными травмами, и могут сломать руку в области локтя. Чаще всего к такому повреждению приводят такие причины:
- падение на локоть;
- падение на вытянутую руку;
- сильный удар по этой области;
- во время занятий спортом, с активными действиями руками.

Нередко такой перелом можно встретить у людей с остеопорозом. При таком заболевании перелом можно получить даже от незначительного удара.
Классификация
В зависимости от ситуации, которая привела к травматизму, переломы делятся на разные типы и виды, встречающиеся как отдельно, так и в совокупности.
Различают такие основные виды:
- Закрытый перелом — самое распространенное повреждение. В таком случае нарушается целостность костей, но кожный покров, мышцы и кровеносные сосуды не повреждаются. Обычно к закрытому виду относится перелом локтевой кости без смещения. Травмируются чаще лучевая кость, ее шейка и головка. Причиной может стать сильная нагрузка при упоре прямой конечностью.
- Открытый перелом — при таком повреждении отломки кости прорывают острыми краями мягкие ткани этой области. Этот вид травмы характеризуется повреждениями мышц, кровеносных сосудов и нервных окончаний. Большую угрозу в этом случае несет обильная кровопотеря из места повреждения.
- Оскольчатый вид — имеет схожие черты с закрытым переломом, но характеризуется хрустом костных отломков при прощупывании. Чтобы точно определить клиническую картину такой травмы, необходим рентгеновский снимок. Оскольчатый перелом может быть с отломками или сколами. Если в отделившейся части кости имеется костный канал, то его можно называть отломком, в ином случае это скол.
- Перелом локтевой кости со смещением — в случае такой травы части кости смещаются с правильного расположения. Тогда одна часть кости может заходить на другую, либо же можно наблюдать, как часть кости выпирает из локтевого сустава в неестественном положении.
- Трещина в локтевом суставе — самая легкая форма подобных травм. Срастается она намного быстрее, нежели при других видах этого перелома, не вызывает дальнейших осложнений. Трещиной называется незначительное нарушение структуры кости.
- Внутрисуставный перелом локтевого сустава — травма грозит таким осложнением, как демартроз (вытекание крови в суставную капсулу). Устраняется только при помощи хирургического вмешательства.
- Компрессионный перелом — происходит во время сильного механического давления на руку.

Также существует еще метафизарный (околосуставный) перелом руки в локте. Его диагностируют при переломе возле самого сустава. В редких случаях можно встретиться с повреждением венечного отростка, причиной которого является сильный удар по костной ткани. Такому повреждению может сопутствовать вывих предплечья. Иногда при таком повреждении происходит сдавливание кубитального нерва, что приводит к нарушениям в работе нервных импульсов.
Симптомы
В зависимости от локализации повреждения, симптомы перелома локтя будут иметь отличия. Определить их не составит никакого труда даже человеку без медицинского образования. Такой перелом руки характеризуется сильными болевыми ощущениями, чаще в задней части локтя. Также боль может задевать зону предплечья и даже самого плеча. Еще в области локтя можно наблюдать такие признаки, как отечность и кровоподтеки.

Такая травма значительно блокирует подвижность руки, в особенности возможность разгибания. Дело в том, что плечевая мышца присоединена до локтевого отростка и используется для разгибания. Если же эта травма имеет смещение костных отломков, то можно услышать крепитацию (звук хруста костных частей). Также наблюдается внешняя деформация формы руки.
Когда сломана шейка и головка лучевой кости, этому сопутствует сильная боль в передней части локтя. В некоторых случаях боль может отдавать в плечо. При переломах такого вида, отечность будет небольшой со слабо выраженными кровоподтеками. Если этот вид перелома кости руки сопровождается смещением, то боль так же будет слабо проявляться, так как кость не сильно подвергается деформации. Тогда и крепитацию можно также не услышать. Определить точно этот вид травмы можно исходя из того, что пострадавший не может вращать конечностью.
Первая помощь
Если в случае чрезвычайного происшествия у пострадавшего есть подозрение на перелом локтевой кости, важно срочно оказать ему первую помощь. Самым необходимым является иммобилизация поврежденной конечности. Для этого можно использовать шину из подручных материалов (доски, фанера).
Если нет навыков правильного наложения шины при разных типах повреждений, лучше не делать это самостоятельно.

Тогда рука подвязывается косыночной повязкой, которую можно сделать из любой подручной ткани.
После обездвиживания конечности необходимо доставить пострадавшего на территорию стационара, для дальнейшего лечения квалификационными специалистами. Если нет возможности это сделать самостоятельно, нужно вызвать бригаду скорой помощи. Так как перелому сопутствуют сильные болевые ощущения, пациенту можно дать болеутоляющий препарат. В большинстве аптечек можно найти для этого: Анальгин, Пенталгин и пр. По прибытию медиков, важно описать все детали происшествия. Если есть непереносимость каких-либо препаратов у потерпевшего, это тоже нужно сразу сообщить врачу, чтобы он правильно подобрал препараты, которыми в дальнейшем нужно лечить перелом сломанной конечности.
Лечение
По прибытию в больницу пациента тщательно осматривает доктор, также делается рентгеновский снимок поврежденной области. В некоторых случаях возможно назначение компьютерной томографии. Только после точной диагностики, травматолог назначает необходимый курс терапии.
Если такое повреждение характеризуется переломом локтевого отростка без смещения, то пострадавшему всего лишь назначают ношение гипса. Он накладывается, захватывая плечо, лучевую и локтевую кости, а также фиксирует локтевой сустав. Срок срастания и сколько ходить в гипсе зависит от степени тяжести перелома, чаще всего это 1,5 месяца.

Когда у пострадавшего наблюдается смещение частей кости, проводится операция, чтобы поставить их в правильное положение. Также в процессе хирургического мероприятия фиксируются все обломки кости при помощи специальных спиц. Это необходимо для того, чтобы обломок в дальнейшем не повредил мышцы или кровеносные сосуды в этой области. После операции накладывается гипсовая лангета, которую нужно носить в среднем до 1,5 месяца.
В случае с переломом шейки кости без смещения, конечность фиксируется при помощи гипсового бинта, который необходимо носить в течение трех недель. Если при этом повреждении диагностировано смещение, предварительно делается коррекция расположения наростов, в противном случае они удаляются при помощи хирургического вмешательства. Курса восстановления длится два месяца.
Читайте также:






