Хрящевые наросты на локтевом суставе

- Почему появляются шпоры на локте
- Симптомы
- Методы лечения
- Видео по теме
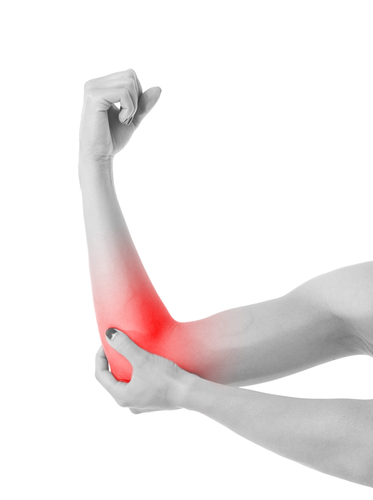
Локтевая шпора — это патологическое разрастание костей, которые образуют сустав. Она напоминает шип, размещенный на задней поверхности локтя. Эта болезнь в основном проявляется у лиц старше 40—50 лет, но может начать развиваться гораздо раньше. Наросты сами по себе безболезненны, но при движении они травмируют окружающие ткани и вызывают боль. Если болевой синдром выражен, врачи назначают лечение. Оно в основном консервативное, но в некоторых случаях поводят операцию.
Почему появляются шпоры на локте
Разрастание костной ткани — это медленный процесс. Это патология никогда не является первичной, то есть шпора не появится на изначально здоровом локтевом суставе. Факторы, которые провоцируют рост кости, включают различные заболевания или травмы локтя.
Большинство пациентов имеют хотя бы одну из следующих болезней в анамнезе:
- артроз или артрит:
- переломы костей сустава;
- вывихи локтя:
- растяжения или разрывы связок и сухожилий.
Частоту появления локтевой шпоры у пожилых людей можно объяснить нарушением обменных процессов в организме. Полость локтевого сустава выстилает хрящ, который выполняет функцию амортизатора и препятствует трению костей локтя при движениях рукой. В норме суставной хрящ должен быть прочным и эластичным, но с возрастом он начинает разрушаться. В таком случае основная нагрузка ложится не на хрящ, а на поверхности костей сустава. Организм включает компенсаторные механизмы и замещает утраченную хрящевую ткань костной.
В зоне риска находятся люди, чья профессия связана с ручной работой. Это могут быть механики, строители, музыканты или дирижеры. Спорт также влияет на функциональность сустава, особенно те его виды, в которых задействованы руки (теннис, волейбол, баскетбол). У некоторых больных шпоры могут появляться на фоне ушиба или падения на локоть, о которых они уже и не помнят на момент приема у врача.
Симптомы
Шпора представляет собой выпуклость различных форм. От ее размера, расположения и строения зависят симптомы, которые она будет вызывать. Пока она небольшая, она не травмирует мягкие ткани и не беспокоит пациента.
Дальнейшее развитие болезни может протекать по одному из вариантов:
- Шпора не увеличивается в размере, не вызывает боль. Она может существовать в таком виде в течение всей жизни. Такие образования не требуют лечения.
- Шпора крупная, плоской формы. В большинстве случаев она не препятствует нормальному движению сустава и не вызывает болезненные ощущения. Если она растет быстро — лечение необходимо.
- Крупная шпора в виде шипа — это самый серьезный вариант. Такое образование будет мешать нормальному сгибанию и разгибанию конечности в локте, вызывать боль при движении. В этом случае требуется срочное лечение.
Шпора сама по себе не может вызывать боль, поскольку состоит из нечувствительной костной ткани. Если она давит на окружающие мягкие ткани, передавливает сосуды и нервы, травмирует синовиальные бурсы, болезнь сопровождается интенсивным болевым синдромом. Вокруг шпоры развивается воспаление и отечность, локоть становится малоподвижным.
Методы лечения
Лечение этих образований в большинстве случаев консервативное. Оно включает в себя симптоматическую терапию, направленную на снятие боли и воспаления, и разрушение шпоры физиотерапевтическими методами. В некоторых случаях проводят операцию.
Первое условие при лечении шпор — это покой. Больную конечность можно зафиксировать эластичным бинтом или повязкой, чтоб случайно не сделать резкое движение. Обездвижить локоть нужно затем, чтобы шпора не травмировала мягкие ткани. В результате через 1—2 недели пройдет боль, воспаление и отечность, и врач сможет тщательно обследовать локтевой сустав и провести необходимые анализы.
Шпоры часто возникают на фоне обменных нарушений, поэтому при любых деструктивных изменениях в суставах нужно уделять внимание диете. Правильное питание не поможет полностью восстановить хрящ или избавиться от шпоры, но не даст хрящу разрушаться в дальнейшем.
С главными принципами питания при локтевой шпоре можно ознакомиться еще на первом приеме у врача:
- исключить жирные, соленые, копченые блюда;
- уменьшить потребление алкоголя и газированных напитков;
- уделить внимание витаминам, минералам;
- для восстановления хрящей — продукты с содержанием желатина (холодец, заливные блюда, желе).
Если шпора не растет и не беспокоит — можно не лечить ее. Однако если не пересмотреть свой образ жизни и не уделить внимание здоровью суставов, она может возобновить рост и начать причинять боль.
В основном шпоры лечат физиопроцедурами. Они влияют на регенерацию тканей, улучшают кровоснабжение и иннервацию в поврежденном суставе, снимают боль и отечность:
- различные ванны (грязевые, минеральные, парафиновые);
- электрофорез;
- ударно-волновая терапия;
- воздействие ультразвуком или лазером.
При болях, вызванных шпорой, хорошо помогает массаж. Единственное условие — его должен проводить специалист, иначе можно усугубить ситуацию неправильными действиями. Массаж не уберет шпору, но вернет чувствительность окружающим тканям. Медикаментозное лечение — это противовоспалительные и обезболивающие таблетки или инъекции.
В домашних условиях можно снять боль и воспаление народными средствами. Они будут дополнять основной комплекс процедур:
- ванны с добавлением календулы, ромашки, эфирных обезболивающих масел;
- компрессы и аппликации с противовоспалительными травами либо глиной;
- ванночки с содой и солью, которые размягчают шпору.
Стоит помнить, что самолечение может быть опасным. Любые методы имеют свои противопоказания, в том числе и народные средства. Лечиться нужно под присмотром врача.
Операцию назначают только в крайних случаях, если шпора растет и причиняет боль, а консервативные методы не приносят результат. Для этого хирург открывает сустав и удаляет костный нарост методом иссечения. Такой метод необходим, если кость передавливает нервы — болезнь может спровоцировать потерю чувствительности конечности.
Локтевая шпора — это резкое заболевание. Такое ее расположение нехарактерно, в большинстве случаев она образуется на пяточной кости. Многие пациенты живут с этим образованием в течение длительного времени и не чувствуют боль. Лечение необходимо, если шпора нарушает нормальную работу локтевого сустава, пережимает нервы или сосуды. Терапия в большинстве случаев консервативная, но проконсультироваться с врачом нужно обязательно.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Сустав – это сочленение костей определённого типа, обеспечивающее способность совершать различные движения. Сочленение костей обладает собственной хрящевой капсулой, внутри которой находится синовиальная жидкость. Головки входящих в сустав костей покрыты плотным слоем хрящевой ткани, которая способна впитывать и выделять синовиальную жидкость. Голой костной ткани в суставе в нормальном состоянии нет.
Но она может появиться в случае разрушения хрящевого синовиального слоя. Это провоцирует появление наростов на суставах – костных мозолей, с помощью которых организм стремиться восстановить нарушенную целостность головок костей.
Очень часто твердые наросты на суставах пальцев рук и ног – это следствие развивающегося деформирующего остеоартроза. Но не менее редко подобный симптом сигнализирует о другом опасном заболевании – ревматоидном полиартрите. Эта патология носит системный характер и может спровоцировать разрушение клапанов сердца, сформировать их пороки.
Костные наросты на суставах могут быть остеофитами или экзостозами, иметь плотную структуру, состоящую из солей кальция и фосфора или содержать в себя фибриновые и хрящевые волокна. Определить структуру нароста можно с помощью рентгенографического снимка. Если на снимке новообразование выглядит также, как и окружающая его костная ткань, то это остеофит или костная мозоль. Если ткань новообразования разряженная и менее плотная по своей структуре, то, вероятнее всего, это костно-хрящевой экзостоз. Он на ранней стадии достаточно легко поддается консервативному лечению.
При появлении любых наростов на костях необходимо исключать вероятность развития онкологических опухолей (саркома, остеома, бластома и т.д.). Для исключения подобных заболеваний всегда назначается консультация онколога. Если опухолевые заболевания исключены, то дальнейшей диагностикой и лечением занимается врач ортопед или остеопат. В Москве можно записаться на бесплатный прием ортопеда в нашей клинике мануальной терапии. Врач проведет полный осмотр и поставит предварительный диагноз. Он порекомендует дополнительные методы обследования, если в этом возникнет необходимость. Затем, после уточнения диагноза будет разработан индивидуальный курс лечения.
Потенциальные причины наростов на суставах могут быть различными, начиная от последствий травматического воздействия, до формирования опухолевых новообразований. Рассмотрим самые основные и часто встречающиеся факторы риска появления костных наростов:
- травмы (трещины, переломы, повреждение надкостницы с формированием гематомы);
- избыточное количество солей кальция и фосфора в организме человека, что провоцирует отложение на костных и хрящевых поверхностях;
- избыточное количество мочевой кислоты в организме, что провоцирует развитие подагры и формирование узелков тофусов в области крупных и мелких суставов верхних и нижних конечностей;
- ревматоидный полиартрит и его последствия в виде деформации суставов (чаще всего поражает мелкие межфаланговые суставы кистей рук);
- деформирующий остеоартроз (вызывает разрушение хрящевого защитного слоя и оголение костей, что в будущем приводит к образованию шипов и наростов);
- генетические отклонения, плохая наследственность.
Разрушение костной ткани может быть спровоцировано такой распространенной патологией как остеомаляция или остеопороз. У этих заболеваний есть несколько установленных причин. Одна из них связана с заболеваниями толстого и тонкого кишечника (болезнь Крона, неспецифический язвенный колит, длительно протекающее носительство шигеллы или патогенной кишечной палочки). Постоянный воспалительный процесс в толще слизистой оболочки кишечника не позволяет усваивать организму кальций и фосфор. Начинается дефицит этих микроэлементов. Они необходимы не только для строительства костной ткани. В первую очередь кальций и фосфор используются в виде электролитов крови (базовых элементов, передающих электрический импульс и участвующих в сокрушении миофибрилл).
В условиях дефицита кальция могут появляться судороги, возникает нарушение работы сердечно-сосудистой системы. Поэтому организм начинает процесс вымывания этого микроэлемента из костной ткани. Она деформируется, на суставных поверхностях образуются грубые хрящевые экзостозы. Возникает повышенная угроза переломов и трещин, что также чревато последующим формирование грубой костной мозоли.
Второй важный фактор – дефицит витамина D. Он вырабатывается в организме человека, но только при условии достаточного попадания на кожу ультрафиолетовых лучей солнца. Поэтому, если человек редко выходит на прямые солнечные лучи или постоянно пользуется защитными UF кремами, то высока вероятность дефицита витамина D. А без него кальций не усваивается вообще. Поэтому у детей возникает рахит, приводящий к тотальной деформации костной ткани, а у взрослых это может спровоцировать деформацию в виде костных наростов на крупных и мелких сочленениях костей.
Третья потенциальная причина остеомаляции или остеопороза – гормональный дисбаланс. Ему в большей степени подвержены женщины в период климактерической менопаузы. Поэтому, если начались проблемы с образованием твердых наростов на суставах, следует в первую очередь посетить эндокринолога и сделать ряд анализов.
Среди других потенциальных причин можно назвать болезнь Бехтерева, асептический некроз костной ткани, подагру, рубцовую деформацию сухожильной и связочной ткани, образование полостных костных кист.
Наросты на суставах пальцев рук
Постепенно развивающиеся наросты на суставах пальцев могут быть одиночными (солитарными) или множественными. При ссолитарной природе наростов на суставах рук не исключено повреждение надкостницы или головки фаланги пальца. В результате трещины может сформироваться грубая костная мозоль, при этом пациент может даже не подозревать о перенесенной тяжелой травме.
Множественные наросты на суставах пальцев рук скорее всего свидетельствуют о системном сбое в системе обмена веществ и иммунитета. Это может быть признаком развития подагры, системной красной волчанки или ревматоидного полиартрита. Чем плотнее и болезненнее наросты, тем выше вероятность воспалительной этиологии данного патологического процесса.
Внезапно появившиеся наросты на суставах кисти могут быть признаком воспаления или внутрисуставного кровоизлияния. Воспалительная реакция может быть асептической и развиваться под воздействием аутогенных факторов. Так, первичные признаки формирования наростов часто проявляются в периоды острых простудных заболеваний. Это ломота в мелких и крупных суставах, их покраснение и небольшая отечность. После того как простуда проходит, неприятные ощущения в суставах сохраняются. А спустя несколько недель уже можно прощупать под кожей деформацию костной ткани.
Наросты на суставах пальцев ног
Хрящевые и костные наросты на суставах ног могут быть следствием деформирующего остеоартроза. Но не всегда все так просто. Напрмиер, в молодом возрасте до 45 лет наросты на суставах пальцев ног могут быть функциональными. Они являются следствием неправильного выбора обуви для повседневной ходьбы и занятий спортом. Деформируется часто первый межфаланговый сустав и палец меняет свою форму. При вторичном процессе рубцовой деформации связочной ткани восстановить нормальное строение пальцев ног бывает очень сложно.
Вторая группа потенциальных причин появления нароста на суставе большого пальца – ортопедическая. Это неправильная постановка стопы (плоскостопие или косолапость, полая стопа), деформация голеностопного сустава, дегенерация ахиллова сухожилия, плантарный фасциит и т.д.
Нарост возле большого пальца стопы часто приводит к вальгусной или варусной деформации, что влечет за собой вторичное разрушение практически всех суставов стопы. Затем начинается деформация голеностопного, коленного и тазобедренного суставов. Стопа утрачивается свою амортизационную способность. Разрастание костного нароста становится препятствием при выборе обуви.
Наросты на коленном, голеностопном и тазобедренном суставе
Плотный нарост на голеностопном суставе может быть пяточной шпорой. Это грубая костная ткань, которая формируется в месте крепления подошвенной фасции. При регулярном травмировании сухожильной ткани начинается рубцовая деформация и отложение солей кальция. Формирование пяточной шпоры приводит к появлению острой боли при ходьбе.
Наросты на коленном суставе у молодых людей и подростков могут появляться в следствии травматического воздействия. Это могут быть полые костные кисты или костные мозоли. В пожилом возрасте наросты на суставах коленей практически всегда говорят о развитии гонартроза (деформирующего остеоартроза коленного сустава). Диагноз подтверждается с помощью рентгенографического снимка.
Практически все наросты на тазобедренных суставах – это следствие развития коксартроза. Деформирующий остеоартроз приводит к истончению и разрывам хрящевой синовиальной ткани. Головка бедренной кости начинает травмировать вертлужную впадину. На поверхностях образуются трещины, которые быстро заполняются солями кальция. Появляются характерные шипы и наросты.
Наросты на локтевом и плечевом суставах
Далеко не всегда нарост на локтевом суставе у человека – это костное новообразование или экзостоз. В большинстве случаев таким образом проявляется воспаление локтевой суставной сумки (бурсит). Она при скоплении в ней большого количества экссудата воспаляется и начинает проявляться как нарост на локтевом суставе. Дифференциальная диагностика должна проводиться опытным врачом с использованием всех доступных технических средств (рентгенографический снимок, МРТ или КТ обследование УЗИ мягких тканей).
Перед тем, как лечить наросты на суставах
Очень важно перед тем, как лечить наросты на суставах, провести полноценное обследование. Своевременно обнаруженное злокачественное новообразование успешно поддается лечению в условиях современной медицины.
Назначается обследование:
- рентгенографический снимок, который позволит дифференцировать структуру новообразования;
- пункция (если новообразование мягкое и при его пальпации ощущается флюктуация);
- УЗИ мягких тканей;
- МРТ и КТ обследование.
После постановки точного диагноза разрабатывается лечение. Оно может быть консервативным или хирургическим. Это зависит от того, что будет обнаружено при дифференциальной диагностике.
Лечение наростов на суставах
Хирургическое лечение наростов на суставах заключается в проведении операции по удалению новообразований. К таким мерам воздействия прибегают при быстром росте опухоли или при наличии признаков сдавливания нервного волокна и кровеносных сосудов.
При обнаружении деформирующего остеоартроза 3-ей степени для лечения наростов на суставах пальцев, коленях, ТБС и т.д. рекомендуется провести операцию по эндопротезированию. К сожалению, в этом случае восстановить нормальную структуру хрящевой и костной ткани методами мануальной терапии уже не получится.
Лечение наростов на суставах рук при остеоартрозе 1-2 степени проводится с помощью методов мануальной терапии, физиотерапии и лазерного воздействия. В нашей клинике мануальной терапии курс лечения наростов на суставах пальцев рук разрабатывается индивидуально. Также доктор разрабатывает схему терапии при обнаружении наростов на крупных суставах верхних и нижних конечностей.
В курс терапии могут входит массаж и остеопатия, рефлексотерапия, лечебная гимнастика, кинезиотерапия, лазерное воздействие, физиопроцедуры и т.д.
Если вам необходимо провести эффективное и безопасное лечение наростов на костях суставов, то можете записаться на бесплатный прием в нашу клинику мануальной терапии. Здесь вам будет поставлен точный диагноз и рекомендовано лечение.
Рассекающий остеохондрит, дефекты хряща локтевого сустава
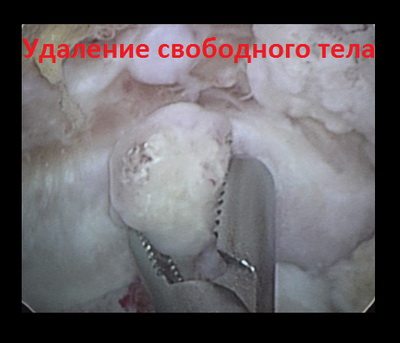
Рассекающий остеохондрит представляет собой воспалительный процесс, при котором от суставных поверхностей в локтевом суставе отделяются кусочки хряща и подлежащей кости. В результате откалывания фрагментов хряща на суставной поверхности образуются дефекты. Так как полость локтевого сустава замкнутая, отделившиеся фрагменты хряща превращаются в свободные внутрисуставные тела.
Эти тела свободно передвигаются в полости сустава и постепенно разрушают суставной хрящ локтевого сустава. Причина этого заболевания до сих пор неизвестна, хотя многие ученые связывают развитие болезни с постоянными нагрузками на локтевой сустав, например, у спортсменов. Рассекающий остеохондрит может выявляться не только в локтевом, но и в тазобедренном и коленном суставах. Современные медицинские технологии позволяют частично восстановить хрящевую поверхность сустава и удалить нежизнеспособные участки хряща. Важно, что подобные операции проводятся с использованием артроскопии через микро-надрезы кожи. При артроскопическом вмешательстве мы можем воздействовать непосредственно на проблемный участок в локтевом суставе, не повреждая здоровые ткани вокруг. Далее мы более подробно расскажем вам о причинах и симптомах этой болезни, а также о инновационных методах диагностики и лечения, рассекающего остеохондрита локтевого сустава, применяемых в нашей клинике.
Локтевой сустав — это достаточно сложный по строению сустав. Локтевой сустав относится к блоковидным. Основная функция локтевого сустава — изменение положения кисти в пространстве. Локтевой сустав образуют три кости: плечевая, локтевая и лучевая.
Благодаря сложной геометрии сустав обладает большой амплитудой движений и значительной стабильностью.
Стабильность сустава обеспечивается связками, которые натянуты между костями. Наиболее важные связки локтевого сустава называются коллатеральными, они расположены по внутренней и наружной поверхности сустава.
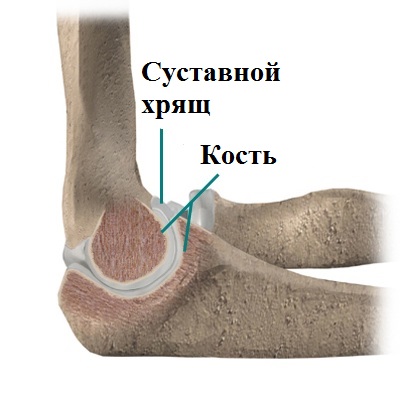
Кости внутри локтевого сустава покрыты суставным хрящом. Суставной хрящ по своей структуре очень гладкий, это облегчает скольжение костей в суставе друг относительно друга при движениях. В тоже время хрящ в локтевом суставе достаточно мягкий и прочный, этим обеспечивается амортизация костей при нагрузках.
Поблизости от локтевого сустава проходят важные нервные и сосудистые образования (локтевой, лучевой и срединный нерв, а также плечевая артерия).
Рассекающий остеохондрит разрушает хрящ и участок подлежащей кости, чаще всего на головчатом возвышении плечевой кости и головке лучевой кости. Причиной болезни является местное нарушение микроциркуляции и кровоснабжения участка кости в области локтевого сустава. Пораженная кость и хрящ начинают разрушаться и отделяться фрагментами в полость сустава. Из этих фрагментов образуются свободные тела внутри локтевого сустава.
Некоторые ученые считают, что основной причиной повреждения суставного хряща являются многократно повторяющиеся микротравмы локтевого сустава. Болезнь чаще всего поражает молодых людей от 12 до 22 лет, занимающихся спортом. Повреждается обычно наиболее нагружаемая рука или, как говорят в медицине, доминантная.
Пациенты обычно предъявляют жалобы на боли, усиливающиеся после спортивной нагрузки, и ограничение подвижности в локтевом суставе. Иногда пациенты жалуются на хруст и щелчки в локтевом суставе. При выпадении в сустав свободных тел могут наблюдаться блокады локтевого сустава. В ходе проведения врачом провокационных тестов и проб, пациент отмечает боль и нестабильность по внутренней поверхности локтевого сустава.
Уточнить диагноз можно при помощи рентгенографии, а также на основании компьютерной и магнитно-резонансной томографии. На МРТ мы достоверно можем оценить объем пораженной кости и хряща, а также выявить наличие свободных тел внутри локтевого сустава. Болезнь со временем может распространяться и переходить с одной кости на другую, например, с плечевой кости на лучевую. Прогноз при таком течении заболевания обычно хуже.
Консервативные мероприятия наиболее эффективны, когда суставной хрящ над воспаленным очагом кости еще не потерял свою целостность. Если произошло отслоение хряща и обнажилась подлежащая кость, операцию обычно не избежать. Основным принципом консервативного лечения является полное исключение нагрузок и покой локтевого сустава. Ограничения накладываются на срок от полутора до трех месяцев. Процесс восстановления хряща контролируется с помощью магнитно-резонансной томографии.
Раньше при лечении рассекающего остеохондрита практиковались открытые операции. Целью операции было удаление внутрисуставного тела или, при благоприятных условиях, обработка и рефиксация отколовшегося, но жизнеспособного фрагмента хряща на его прежнее место. Современными принципами оперативного лечения является артроскопическая малоинвазивная оценка объема поражения локтевого сустава, удаление свободных тел, дебридмент и пластика дефекта хряща и кости. Основным преимуществом операции является ее небольшая травматичность для здоровых тканей, окружающих локтевой сустав. Хирургическое вмешательство осуществляется через проколы кожи с использованием специального инструментария и оборудования.
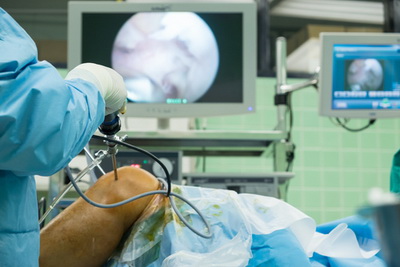
Операция начинается с выполнения диагностической артроскопии локтевого сустава. С помощью специальных зондов исследуется хрящевое покрытие суставных поверхностей на предмет размягчения и наличия трещин. Свободные тела извлекаются из полости локтевого сустава. Если откололся крупный фрагмент и его жизнеспособность сохранена, то необходимо рефиксировать его спицами, а затем металлическими или биодеградируемыми винтами Герберта. При крупных дефектах возможна мозаичная хондропластика с использованием трансплантата, заимствованного из коленного сустава.
По нашему опыту, артроскопия в большинстве случаев оказывается эффективной, однако не все спортсмены возвращаются к прежним нагрузкам.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая операция на локтевом сустава при рассекающем остеохондрите — 49000 рублей
- Пребывание в клинике
- Анестезия
- Артроскопия локтевого сустава при дефектах хряща
- Расходные материалы
* Анализы для операции в стоимость не входят
- Местная анестезия
- Локальное введение расствора глюкокортикоида (Дипроспан)
PRP-терапия, плазмолифтинг при заболевания и травмах локтевого сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов, перевязка
Предпосылки

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Как уже было оглашено выше, основной предпосылкой такового образования может стать инфецирование ВПЧ. Проникновение папилломавируса происходит через микроскопические травмы – ссадины, царапинки и трещинки. Бородавки на локтях (руки: Локоть или локтевой сустав — сочленение между плечом и предплечьем) у детей развиваются из-за падений, сдирания кожи на сгибах ног и рук. Потому локоть является одной из самых уязвимых зон поражение ВПЧ.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Высочайший риск инфецирования таковой заразой имеется у людей с нередкими приобретенными болезнями, периодическим приемом фармацевтических продуктов, а также у тех, кто нередко переносит стрессы и нервные напряжения.
Таковой косметический недостаток не представляет никакой угрозы для здоровья человека до тех пор, пока не вышло его травмирование. Покоробленная папиллома может кровоточить, болеть. Через травмированные ткани (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей) происходит проникновение патогенной микрофлоры, что может спровоцировать развитие воспалительного процесса. Чтоб избежать суровых последствий, раны нужно обрабатывать хоть каким антисептиком – йодом, зеленкой или перекисью водорода.
Предпосылки болезни
В большая части вариантов ее диагностируют в подростковом возрасте во время осмотра. Опасность костно-хрящевого экзостоза заключается в том, что он может не проявляться чрезвычайно длительное время, разрастаясь до больших размеров. Желая диагностировать его довольно просто: нарост щупается под кожей. Также новообразования видны на рентгеновском снимке.
Предпосылки (это утверждение, предназначенное для обоснования или объяснения некоторого аргумента) болезни последующие:
- травмы и повреждения в детском и подростковом возрасте, когда происходит интенсивный рост тканей;
- приобретенные болезни костной системы;
- отягощения опосля воспалительных действий в организме;
- врожденные аномалии скелета;
- излишек кальция в организме, оседающего на костях;
- наследственность.
При экзостозе может наблюдаться сходу несколько наростов. Время от времени их количество добивается пары 10-ов. Они могут быть различных размеров и форм. Встречаются наросты в виде шара, перевернутой чаши и даже в форме цветка.
Костный нарост
Костный нарост представляет собой доп часть кости, которая развивается на обычной кости. В медицины это определяется, как остеофит (экзофит). Почаще он наблюдается на суставе, по большей части на суставах спинного хребта, плеч, ног, бедер, рук и коленей. Сам нарост является безболезненным, боль инициируется в процессе трения о остальные примыкающие кости и нервишки. У людей, которым уже за шестьдесят костный нарост является обыденным явлением, это симптом ослабления позвоночника.
Самыми всераспространенными симптомами костного нароста являются боль в шее и/или спине, при этом нездоровые чувствуют эту боль при в положении посиживая или стоя. При наличии нароста в шейном отделе позвоночника тогда, чувствуется боль в плечах боль в плечах, в неких вариантах он проявляется головной болью. При патологии в поясничном отделе спинного хребта возникает боль в бедрах. Сжатие нервишек, которое может быть при наростах отзывается покалыванием, отсутствием чувствительности, прогрессивной слабостью и болями в руках и ногах.
Костные наросты в первую очередь диагностируют у людей, которые мучаются от остеопороза. Это обосновано тем, что организм нездорового, пораженного остеопорозом, старается восполнить утрату, произошедшую вследствие этой заболевания, к примеру перелом хряща в суставе кости. Для компенсации этой утраты организм начинает строить новейшие костные ткани в местах покоробленных костей. У пожилых людей, тело приступает к созданию доборной кости с целью обеспечения стабильности стареющего сустава. Костный нарост может являться симптомом подошвенного фасцита, спондилеза, спинномозгового стеноза. Факторами, влияющими на ускорение наращивания костной ткани, являются образ жизни, еда, бытовые, производственные и спортивные травмы.
Индивидуальности и предпосылки развития патологии
Почти всех пациентов тревожит происхождение экзостозов: что это, и чем они различаются от остальных доброкачественных новообразований. Традиционно болезнь затрагивает длинноватые трубчатые кости, почаще всего бедренную, малоберцовую и большеберцовую. Под действием разных неблагоприятных причин на поверхности пораженных тканей развивается хрящевой нарост. Со временем он окостеневает и продолжает выращивай за счет покрывающего его гиалинового хряща. Внутренняя часть образования имеет плотную губчатую структуру.
Почаще всего формируется единичный экзостоз (доброкачественное образование новой костной ткани на поверхности кости) кости поперечником от пары мм до 10 см и наиболее. Нарост может иметь овальную, продолговатую или некорректную форму (может означать: Форма предмета — взаимное расположение границ (контуров) предмета, объекта, а также взаимное расположение точек линии). В редких вариантах образуются множественные экзостозы объемом до 0,5-1,5 см, локализующиеся почаще всего на подногтевых поверхностях фаланг пальцев.
В отличие от остеофитов, прорастающих в канал костного мозга, экзостоз является только внешним образованием. Также остеофиты формируются лишь на краевых областях костей, а экзостозная заболевание может поражать хоть какой участок их поверхности.
Патология встречается у детей и подростков в период активного роста скелета. Традиционно ее развитие останавливается к 18-20 годам, но приблизительно в 3-5% вариантов новообразования продолжают выращивай до 30-40 лет. Почаще всего экзостоз является вторичным болезнью, развивающимся под действием наружных и внутренних неблагоприятных причин:
- Травмы (переломы, ушибы, разрывы связок);
- Инфекционное воспаление костной ткани (остеомиелит);
- Болезни суставов (бурситы, артриты);
- Аномалии развития костей, надкостницы, хрящей;
- Асептический некроз;
- Эндокринные нарушения;
- Сифилис и остальные инфекционные болезни.
Вероятные предпосылки
- Опосля удара появляется мягенькая шишка на локтевом суставе. Зрительно узреть ее можно не сходу опосля травмы. В заключение доктора указывают на перелом или смещение костного фрагмента.
- Ушиб локтя проявляется болью, мигрирующей в район плеча. Новообразование локализуется под кожей или поглубже снутри верхней конечности.
- Время от времени (форма протекания физических и психических процессов, условие возможности изменения) у человека образовался нарост на локте по причине укуса насекомого. Лучше не откладывать визит к медику. Нередко уплотнение становится красноватым, отекает, болит.
- Пореже диагностируют развитие патологии на фоне аллергических реакций на продукты питания, медикаменты, средства гигиены.
- Опухоль (патологический процесс, представленный новообразованной тканью, в которой изменения генетического аппарата клеток приводят к нарушению регуляции их роста и дифференцировки) локтя вероятна из-за нарушений правил санитарии при медикаментозной терапии. В отданном варианте она довольно опасна, ведь несвоевременное исцеление стимулирует ряд отягощений. Скопившаяся межклеточная жидкость или вода, способна привести к воспалительному процессу.
- В медицине болезнь локтевого сустава, пациентами которого почаще всего стают спортсмены, именуется бурситом. Он появляется по причине огромных физических перегрузок на соединения в локте.
Опухоль на локте может иметь злокачественную форму поражения. Новообразования возникают снутри или снаружи на правой или левой руке, тревожат пациента интенсивными болями, требуют незамедлительных хирургических манипуляций.
Шишки на локтях могут появляться из-за постоянной перегрузки на руку. Мягенькая киста, заполненная жировой тканью без боли (неприятное или мучительное ощущение, переживание физического или эмоционального страдания) в медицине называется липомой. Ежели же снутри появляется серозная жидкость, медиками диагностируется гигрома локтевого сустава. Причина развития патологии заключается в продолжительном и периодическом пережиме кровеносных сосудов.
Читайте также нужную статью о том, каковые предпосылки экзостозной заболевания и как ее вылечивать.
Предпосылки болезни
Костно-хрящевой экзостоз протекает без особенных симптомов и остается незамеченным долгое время. Выявить болезнь на ранешних стадиях удается случаем при рентгене пораженного участка, или когда нарост мощно приращён и начинает причинять неудобства нездоровому.
Экзостозы могут быть шаровидной и тонкой формы. Размеры колеблются от небольшой горошины до большого яблока. Скорое развитие патологии начинается в период полового созревания ребенка.
Болезнь поражает берцовые кости, ключицы, лопатки и нижнюю часть ноги. Пореже наросты встречаются на кистях рук и стопах. Особенный дискомфорт доставляет экзостоз пяточной кости и коленного сустава. При достижении значимых размеров они затрудняют передвижение, в неких вариантах вызывая боль.
Предпосылки формирования болезни:
- травмы и ушибы кости;
- воспалительные процессы слизистых сумок;
- аномалии надкостницы и хряща;
- остеомиелит;
- бурсит (воспаление слизистых (синовиальных) сумок преимущественно в области суставов);
- опосля хирургической операции;
- хондроматоз костей;
- сифилис;
- болезнь эндокринной системы.
Почаще всего заболевание несет наследственный нрав и говорит о нарушении обычного энхондрального окостенения. Ежели предки имеют таковую патологию, нужен постоянный осмотр малыша.
Костно-хрящевой экзостоз делят на солитарный, который представлен лишь 1 опухолью, и множественную экзостозную хондродисплазию – возникновение пары образований.
Природа хрящевого экзостоза
Перерождение клеточек гиалуронового слоя, который является местом образования новейших клеточек костной ткани, сформировывающих тело трубчатой кости, приводит к появлению нароста. Хрящевая ткань, разрастающаяся на эпифазарной пластинке, образует опухолевидное тело, которое может иметь удлиненную (линейную) или шаровидную форму.
Так как новообразование разрастается за счет внешнего хрящевого слоя, его внутренняя структура равномерно минерализуется и получает свойства костной ткани. На рентгеновских снимках экзостоза у ребенкачетко видны очертания окостеневшего тела нароста, слившегося с телом кости. При этом хрящевой слой не оставляет тени на рентгенограмме, как и обыденный хрящ.
Виды и симптомы бурсита
Дело в том, что опухоль возникает конкретно на том суставе, на который приходится большая физическая перегрузка. Для бурсита соответствующи неизменные воспаления. Так, этот процесс возникает в синовиальных сумках суставов пальцев рук, ног и позвоночника.
Развитие болезни неприметно. Потому почти все люди не принимают ко вниманию его исходные симптомы. Люди, имеющие шишки на руке, стопе или спине начинают обдумывать всю серьезность болезни, когда их суставы утрачивают свою подвижную функцию.
Часто формы заболевания классифицируют, основываясь на локализацию образования:
- приобретенная;
- острая;
- рецидивирующая.
В зависимости от места размещения опухоли может возникать различное состояние организма. Так, шишки на локте и кисти руки имеют разные симптомы. Время от времени образование не приносит мощных болевых чувств.
При этом нрав и интенсивность болей может быть различной. Эти наросты нередко меняют форму колен, пальцев, руки и кисти.
Болезнь может не поспособствовать ухудшению самочувствия или напротив, проявляться в качестве воспалительного процесса в суставах: общее недомогание, завышенная температура, отек.
Как правило, приобретенный бурсит не препятствует функционированию конечности, на которой сформировалась опухоль. В нездоровом суставе появляются противные чувства. Заболевание нередко локализуется в области:
- стопы;
- позвоночника;
- колена;
- локтя;
- кисти.
Индивидуальности приобретенной формы бурсита первым делом заключаются в больных проявлениях: длительное время пациента истязает слабенькая боль в плечевом или иных суставах.
Образование при приобретенном бурсите не постоянно развивается так мощно, что оно становится большим и зрительно приметным. Но шишку можно прощупать, в итоге чего ощущается плотное образование.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Симптомы острого бурсита немного остальные. Размеры опухоли стремительно растут. Боль становится режущей, не считая того, она наиболее интенсивна, когда человек пребывает в движении.
Шишка на плечевом, коленном или запястном суставе может стать предпосылкой общей интоксикации организма. У человека в один момент возрастает температура тела и усугубляется работа неких областей тела.
Рецидивирующий бурсит локтевого сустава может проявиться на кисти руки, позвоночнике, пальцах, локте и на остальных суставах, где имеются пригодные условия для его развития. Для этой формы заболевания свойственно повторное поражение суставов, вследствие чего нарушается их работа и возникают воспалительные процессы.
Как правило, рецидивирующий бурсит протекает в острой форме.
Читайте также:


