Бугорок листера лучевой кости
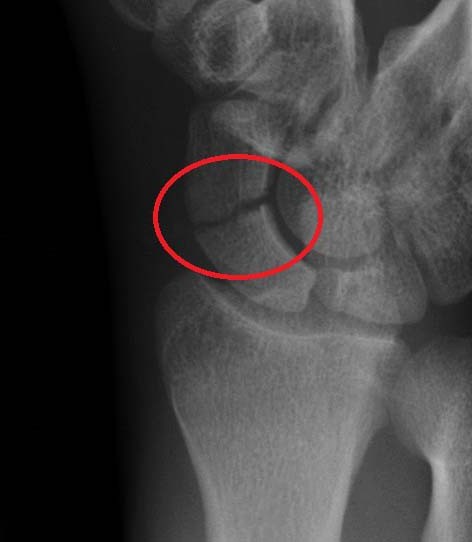
Амбулаторный пациент, 27 лет. Направлен на КТ правого лучезапястного сустава для исключения остеoнекроза (?). В направлении указано, что рентген снимки без особенностей. При осмотре, пациент жалуется на сильные боли в области дорсальной поверхностти дистального метафиза лучевой кости. Уважаемые коллеги, попробуем разобратся вместе! У меня после долгих размышлений появились определенные мысли, но я не уверен.




.jpg)




.jpg)

.jpg)




DR.Mario, на стрелке я вижу только бугорок Листера, Вы сказали, что у Вас есть мысли: намекните плз менее тонко:) может скажите, при каких движениях, в каком положении боль, есть ли в покое. а может ещё и РГ опубликуете на всяк случай.
а вообще очень красивые картинки. никогда таких не видел. вот бы всегда по таким диагнозы ставить.
- Login to post comments
не умею читать КТ.. поэтому ООчень неуверен.
1 попытка: ротационный подвывих ладьевидной кости. по-моему есть.
- Login to post comments
Благодарю за высказаные мнения. Dr.Nakonechny, стрелкой указан именно бугорок Листера (спасибо вам что напомнили его название!), имено там и болит. Пациент военный, офицер, работа в основном бумажная в офисе. На последнем кадре я как раз и вывел сухожилие длинного разгибателя большого пальца (см. снимок ниже, указан стрелками). На мой субъективный взгляд, данный бугорок в нашем случае как бы больше чем обычно и более заострен (на поперечных срезах это видно), расcтояние от верхушки бугорка до кожи, буквально пару миллиметров. Дальнейшие мои мысли уже озвучила Natali Deresh. Я думаю, что вот такая вот особенность этого злополучного бугорка и привела к тендиниту/тендинозу экстензора большого пальца, в результате появился болевой сндром. Добавлю что пациент жалуется на боли уже месяцев 6-8. Это наблюдение размещено в форуме для широкого обсуждения, я не настаиваю что мое мнение единнственно правильное, с удовольствием выслушаю любые варианты.

- Login to post comments
Ой, написала локтевой, а хотела лучевой кости. Извините, описка.
- Login to post comments
да, скорее всего диагноз окажется не совсем тривиальным. очень сложно не трогая пациента разбирать клинику.
в бугорке патологических изменений нет, кроме его формы. наверное, он таким был всегда. насколько это патологическое состояние? я немного видел кт, поэтому скажите ВЫ. если 3х мерное изображение похоже на реальное - то он выглядит как обычно. а боли то всего 6-8 месяцев. почему раньше не заболело. это определённо связано с какой-то "работой". надо его ещё помучать анамнезом:). "на чьей даче он 0,5 года назад картошку копал?"
изменений в кости нет, а болезненность при пальпации (и уже достаточно долго, чтобы кость изменилась) есть. наверное болит что-то мягкотканное. либо сухожилие, либо связка удерживатель разгибателя (стенка 3 костнофиброзного канала). если есть теносиновит - должен быть заметен отек. если болезненность точно в одной точке (а сухожилие подвижно) - наверное, дело в связке. хотя сухожилие при это не могло не пострадать тоже. есть ли поперечные сканы, на которых можно было мягкие ткани посмотреть на протяжении костно-фиброзных каналов.
я попробовал увеличить фотку: возможно это уже от того, что что-то хочется найти, а может просто от отсуствия опыта чтения КТ; но мне показалось, что структура сухожилия изменена, по сравнению с другими. вывесите картинку с бОльшим разрешением плз, елси можно. может быть там уже регенерат а не сухожилие? а может быть на других сканах найдем таки булавовидное утолщение (если у проксимального конца гребня это не оно).
я всего один раз видел лигаментит на 3 канале. (на первом - довольно часто).
- Login to post comments
Спасибо, вы не поленились подробно написать свои мысли, я тоже в своих размышлениях кружил где-то рядом. Я не могу
похвастатся большим опытом в 3D КТ реконструкциях кисти, в основном такую методику используем при сложных травмах с вывихами запястья, переломах ладьевидной косточки и т.д. Но насколько я видел, в данном конкретном случае бугорок выглядит больше чем обычно и кажется более заостренным, или просто это мне уже начинает казатся :-). Даже если я рaзмещу снимки с более высоким разрешением, добавочной нформации по структуре сухожилия это не даст. Я заказал пациенту МРТ, надеюсь что он придет на исследование и мы сможем разобратся в этой ситуации. С вашей помощью.
- Login to post comments
а если посмотреть поперечные сканы? может быть разглядим утолщение (уплотнение) связки, или изменения сухожилия
жаль, что в интернете привычная для хирурга логика "разрежем - увидим" не работает, придется ждать МРТ.
Спасибо, за интересную публикацию, буду ждать "продолжения банкета" :)
- Login to post comments
На поперечных срезах с сухожлием все тип-топ, я сделал срезы по 0.5 мм. Остается ждать!
- Login to post comments
Деструкции или остеонекроза не вижу. Указанное место- бугорок или гребень, который разделяет желобки по задней поверхности дистального метаэпифиза локтевой кости, в которых проходят сухожилия мышц-экстензоров. Он заострен, но без каких либо патологических изменений костной структуры. Возможно, травматизация сухожилия, тендиноз/тендовагинит.Еще наводит на мысль, рука правая, возможно пациент занимается определенного рода работой, направленой на нагрузку экстензоров.
- Login to post comments
да, я тоже не вижу некроза. гребень о котором Вы написали, как раз и называется бугорком Листера:)
если Дз тендовагинит подтвердится.. попробую предложить специфическую работу:
место на которе указывает срелка соответствует 3 каналу, где проходит сухожилие длинного разгибателя 1 пальца. для его травмы, раздражения нужны движения с согнутыми пальцами и кистью. иногда дело доходит до его разрыва даже. раньше это называли "болезнь барабанщика". (имелись ввиду музыканты сопровождающие войска при наступлении. во времена, когда военные носили такие смешные высокие шапки с перьями)). сейчас оно часто травмируется о костную мозоль срошегося перелома луча
- Home
- Кости черепа
- _Список всех статей
- __DropDown 1
- __DropDown 2
- __DropDown 3
- _ShortCodes
- _SiteMap
- Мембраны
- _Перечень всех статей
- Механизмы равновесия и осанки
- Регионы тела
- _Обзор всех постов
- _Video Documentation
- Контакты
Обычно вся работа с кистью собирается во всеобщую "технику Стила". Попробуем разобраться с маленькими косточками.
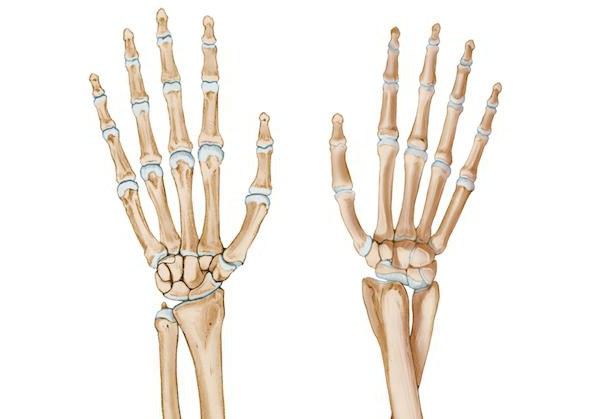
Кости запястья расположены в два ряда. Проксимальный ряд костей: ладьевидная (os scaphoideum), полулунная (os lunatum), трёхгранная (os triquetrum), гороховидная кость (os pisiforme).
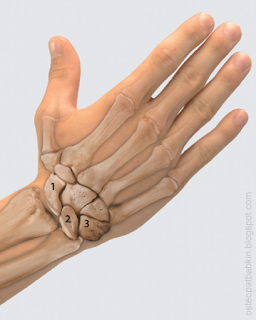
Рис. 1—ладьевидная кость, 2—полулунная кость, 3—трёхгранная кость.
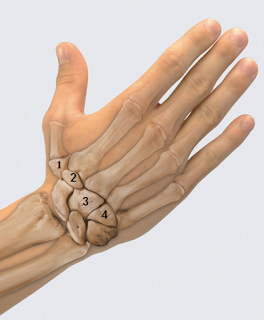
Дистальный ряд костей: кость-трапеция (os trapezium), трапециевидная (os trapezoideum), головчатая (os capitatum), крючковидная кости (os hamatum).
Шиловидный отросток лучевой кости
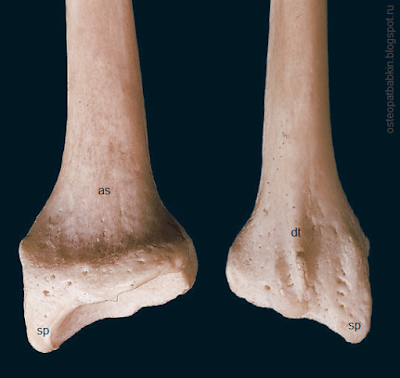
Рис. На левом рисунке нижняя часть лучевой кости спереди, на правом рисунке сзади: sp—шиловидный отросток, as—передняя поверхность лучевой кости, dt—дорсальный бугорок, или бугорок Листера.
Для пальпации шиловидного отростка мы следуем по латеральной поверхности лучевой кости в каудальном направлении до её края. И на латеральной стороне (лучевой стороне предплечья) пальпаторно мы обнаружим возвышение, продолжающееся ещё дистальнее - это и будет шиловидный отросток.
К шиловидному отростку крепится плечелучевая мышца, или m. brachioradialis.
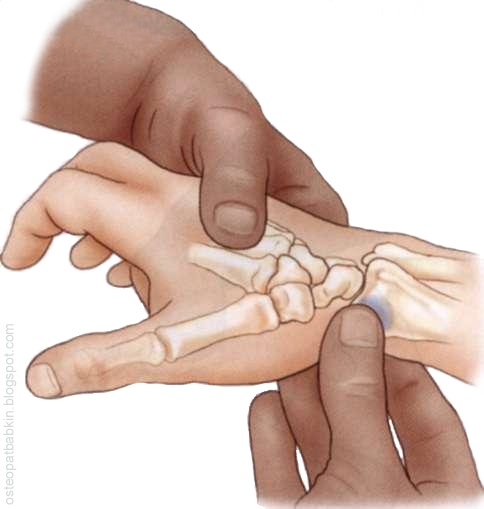
Рис. Пальпация шиловидного отростка лучевой кости.

Рис. Пальпация бугорка Листера, или апофиза дистального конца лучевой кости на тыльной (дорсальной) поверхности.
Для пальпации бугорка Листера мы следуем от шиловидного отростка по краю лучевой кости на заднюю, или тыльную сторону. Бугорок Листера будет определяться как возвышение примерно посередине задней, или тыльной части дистального "края" лучевой кости. Апофиз отделяет сухожилия длинного и короткого лучевых разгибателей кисти от длинного разгибателя большого пальца кисти.

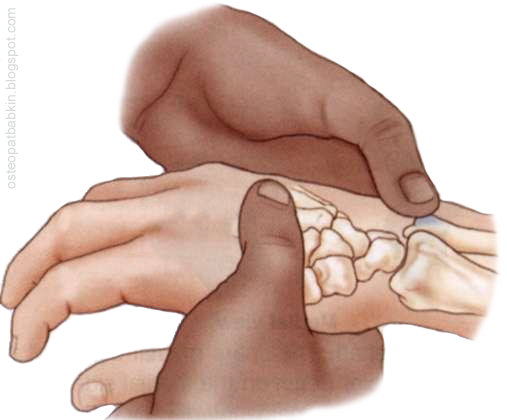
Рис. Пальпация шиловидного отростка локтевой кости.
Шиловидный отросток локтевой кости располагается на задней стороне дистального эпифиза, или головки локтевой кости. Для его пальпации мы можем следовать от бугорка лучевой кости по заднему (тыльному) краю костей предплечья медиально до возвышения на задней поверхности (у края) локтевой кости.

Пальпация ладьевидной кости.
Ладьевидная кость располагается в проксимальном ряду запястья на наружной, лучевой стороне. Спускаясь дистальнее по наружной поверхности лучевой кости мы перейдем на ладьевидную кость. Кость может быть пропальпирована с ладонной, наружной и с тыльной стороны запястья. Ладьевидная кость может быть пропальпирована дистальнее шиловидного отростка лучевой кости.
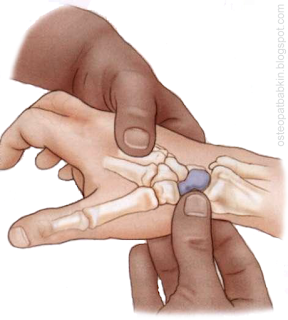
Рис. Пальпация ладьевидной кости.
Чтобы лучше определить ладьевидную кость, пациент должен совершить девиацию кисти в локтевую и в лучевую сторону в лучезапястном суставе. Ладьевидную кость будет "давить" в палец оператора при боковом наклоне, или девиации кисти в локтевую сторону. При боковом наклоне в лучевую сторону ладьевидную кость будет скрываться из под пальпирующего пальца оператора.

Рис. Пальпация ладьевидной кости в анатомической табакерке.
Чтобы лучше пропальпировать ладьевидную кость на тыльной стороне кисти, следует попрасить пациента отвести большой палец. Отведение большого пальца четко проявит анатомическую табакерку - углубление между тремя сухожилиями мышц: abductor pollicis longus [APL], extensor pollicis brevis [EPB], and extensor pollicis longus [EPL].
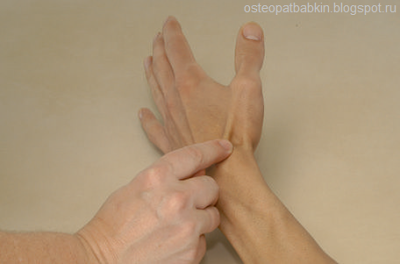
Рис. Анатомическая табакерка.
Ладьевидная кость является "дном" анатомической табакерки. Боковой наклон кисти, или девиация также пригодится, чтобы лучше определить "пол" анатомической табакерки — ладьевидную кость.

Рис. Пальпация запястно-пястного сустава большого пальца.
Для пальпации сустава мы можем сначала найти ладьевидную кость, и следовать по её наружной поверхности дистально до соединения кости-трапеции с первой пястной костью. Иногда для пальпации удобен обратный вариант. Мы можем начать пальпацию с первой пястной кости и двигаться по ней проксимально до её "края", где и будет нужный нам сустав. Чтобы более точно определить запястно-пястный сустав большого пальца, мы можем попрасить пациента активно подвигать большим пальцем. При этом мы должны более четко ощутить движение пястной кости на кости-трапеции.
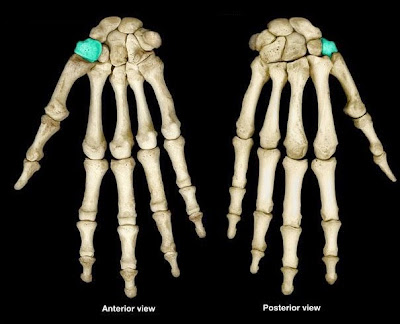
Рис. Кость-трапеция (os trapezium).
После того, как был найден запястно-пястный сустав большого пальца, оператор может сместиться немного проксимальнее по латеральной поверхности запястья и обнаружить кость-трапецию (os trapezium).

Рис. Пальпация трапеции.
Бугорок кости-трапеции также может быть пропальпирован на ладонной (передней) поверхности запястья.

Рис. Пальпация бугорка ладьевидной кости, или tuberculum ossis scaphoidei.

Рис. Показана пальпация бугорка ладьевидной кости, или tuberculum ossis scaphoidei.
Бугорки ладьевидной кости и кости-трапеции могут быть пропальпированы на ладонной (передней) поверхности запястья. Для того, чтобы найти бугорок ладьевидной кости, сначала следует нащупать на латеральной поверхности запястья саму ладьевидную кость, и далее двигаться по её поверхности вентрально (в ладонную сторону) на 0,5—1 см. до ощущения бугорка.
Похожим образом можно найти и бугорок кости-трапеции. Для этого также следует сначала найти кость-трапецию на латеральной поверхности, а затем сместиться по её поверхности в ладонную сторону примерно на 1 см. Там нас должен поджидать бугорок.

Рис. Пальпация бугорка кости трапеции, или tuberculum ossis trapezii.
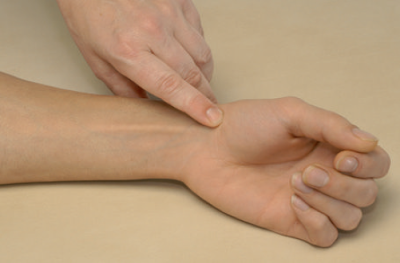
Рис. На фотографии показана пальпация бугорка кости трапеции, или tuberculum ossis trapezii.

Рис. Между бугорками ладьевидной кости и кости-трапеции обычно около 1 см. Цифрой один отмечен бугорок трапеции, а под вторым номером бугорок ладьевидной кости.
Мышца, противопоставляющая большой палец кисти (m. opponens pollicis) прикрепляется к бугорку кости-трапеции.
Короткая мышца, отводящая большой палец кисти (m. abductor pollicis brevis) крепится как к бугорку кости-трапеции, так и к бугорку ладьевидной кости.
Короткий сгибатель большого пальца кисти (m. flexor pollicis brevis) крепится к передней (ладонной) поверхности кости-трапеции.
Удерживатель мышц-сгибателей кисти, или поперечная связка запястья, или flexor retinaculum of manus, или transverse carpal ligament образует крышу карпального канала и также прикрепляется к бугоркам ладьевидной кости и кости-трапеции.

Рис. Головчатая кость (os capitatum).
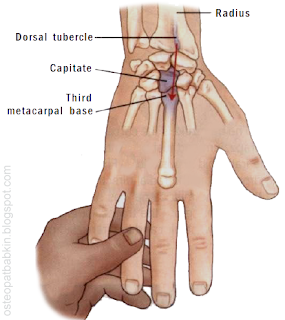
Рис. Пальпация головчатой кости.
Третья пястная кость соединяется с головчатой костью. Бугорок Листера (Lister's) лучевой кости, основание третьей пястной кости и головчатая кость - все лежат на одной прямой линии, идущей от лучезапястного сустава вдоль кисти.
Для пальпации сначала стоит найти бугорок лучевой кости, как это было описано выше. От бугорка спускаемся дистально к основанию третьей пястной кости.

Рис. Второй вариант поиска головчатой кости - от пястной кости. Среди оснований пястных костей — расширений их проксимального конца основание третьей пястной кости наиболее крупное и удобное для пальпации. С этого возвышения будем идти к головчатой кости.

Рис. После того, как было найдено основание третьей пястной кости, врач соскальзывает с этого возвышения проксимально на головчатую кость. Также следует учитывать что мышца, приводящая большой палец кисти (adductor pollicis) прикрепляется к головчатой кости с ладонной стороны.

Рис. Мышца, приводящая большой палец кисти, m. adductor pollicis (1) и m. flexor pollicis
brevis (2).

Рис. Пальпация мышцы, приводящей большой палец кисти, m. adductor pollicis.

Рис. Пальпация головчатой кости (os capitatum) в активном тесте.
Чтобы лучше определить головчатую кость, можно попросить пациента совершать сгибание и ульнарную девиацию кисти в лучезапястном суставе. Тогда головчатая кость "всплывет" под нашими пальцами.
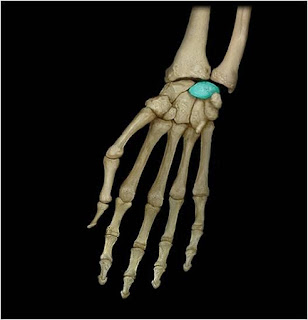
Рис. Полулунная кость (os lunatum) — кость проксимального ряда запястья.
Полулунная кость лежит в проксимальном ряду запястья между ладьевидной и трёхгранной костями. Удобнее всего полулунную кость пальпировать на задней, или тыльной стороне кисти. Для этого нужно спуститься с головчатой кости в проксимальном направлении, немного отклоняясь в сторону локтевой кости.
Область над полулунной костью будет ощущаться как углубление. После этого следует попрасить пациента совершать поочередно сгибание и разгибание в лучезапястном суставе. При сгибании полулунная кость будет "всплывать" в углублении под пальцем, а во время разгибания будет углубляться и "исчезать".

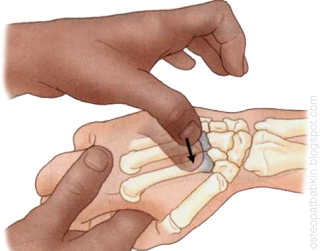
Рис. Пальпация трапециевидной кости.
Удобнее пальпировать кость с тыльной стороны кисти. Вначале следует найти основание третьей пястной кости, и "соскочить" с возвышения третьей пястной кости в радиальном направлении на соседний бугорок основания второй пястной кости. После этого мы спускаемся с возвышения основания второй пястной кости в проксимальном направлении, и оказываемся на трапециевидной кости.

Рис. Пальпация трапециевидной кости в активном тесте.
Чтобы лучше ощутить трапециевидную кость, можно попросить пациента сгибать кисть в лучезапястном суставе одновременно с ульнарной девиацией. При это движении трапециевидная кость "поднимется" и будет четче ощущаться под пальцем.

Рис. Для пальпации трехгранной кости мы можем сначала найти шиловидный отросток локтевой кости и спуститься с него строго дистально. Следующая за шиловидным отростком структура будет трехгранной костью.

Рис. Крючковидная кость (os hamatum).
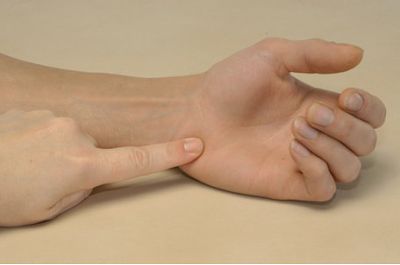
Рис. Пальпация крючковидной кости (os hamatum) и, собственно, её крючка.
Пальпация оснований пястных костей, крючковидной и трёхгранной костей на тыльной стороне кисти.

Рис. Пальпация основания пятой пястной кости.

Рис. С бугорка основания пятой пястной кости мы можем перейти на в радиальную сторону на соседний бугорок основания четвертой пястной кости.

Рис. С бугорка основания четвертой пястной кости мы можем перейти проксимально на крючковидную кость.
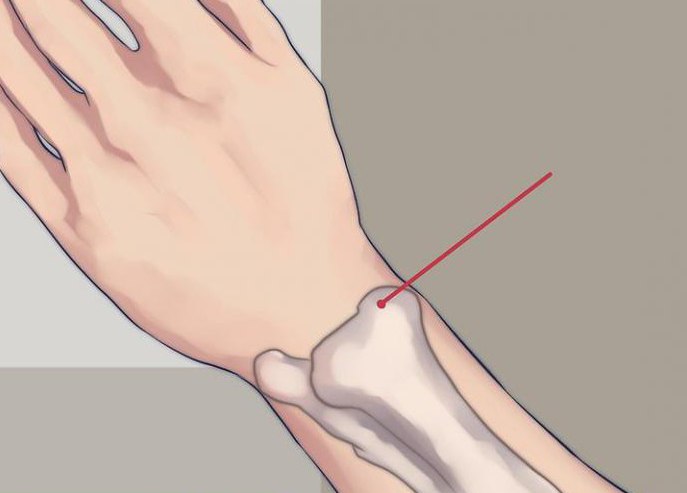
Лучевая кость представлена парным образованием, расположенным по соседству с локтевой костью, но больше кпереди и немного кнаружи от нее. Что такое шиловидный отросток лучевой кости? На латыни называют его так - processus styloideus.
Что представляет собой этот отросток
Это образование в области нижнего (дистально расположенного) эпифиза, epiphysis distalis, оно утолщено в направлении фронтальной плоскости. Именно от этой части отходит processus stuloideus radii и отлично прощупывается.
Как часто бывает перелом шиловидного отростка лучевой кости?
Травматизация этого участка высока, составляет примерно около 50 % от общего числа переломов. Чаще всего это происходит при падении на вытянутую руку. Причем гораздо чаще встречается у представительниц женского пола, нежели у мужчин. Это возникает в результате гормональных перестроек в организме женщины, процессов деминерализации костной ткани, что приводит к развитию остеопороза.
Причины переломов
Причины переломов шиловидного отростка лучевой кости следующие:
- Участие в дорожно-транспортном происшествии (ДТП).
- В зимнее время, особенно при наличии гололеда.
- Падение на руку с велосипеда, роликов, крыши.
- Занятия спортом.
- Проведение различного вида спортивных и экстремальных трюков.
- Участие в активных играх.
Разновидности переломов

- Компрессионный тип.
- Отрывной тип.
Компрессионный тип
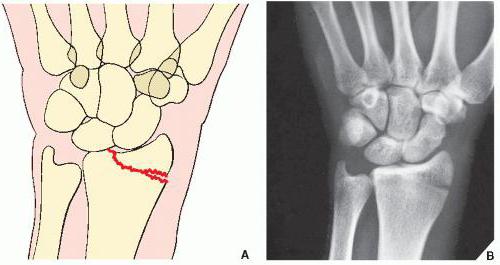
Чаще возникает после удара в область запястья кисти, в силу чего поток энергии ударного движения оттягивает шиловидный отросток лучевой кости кнаружи и немного назад, после чего распространяется на рядом расположенную ладьевидную кость и вызывает перелом данной сочленяющейся части поверхности. В результате возникает линейный перелом в месте сочленения ладьевидной и полулунной костей в виде трещины, поэтому смещение отломков отсутствует.
Необходимо провести репозицию (сопоставление) костных отломков, которую проводят закрытым доступом под применением местного обезболивания.
Клиническая картина
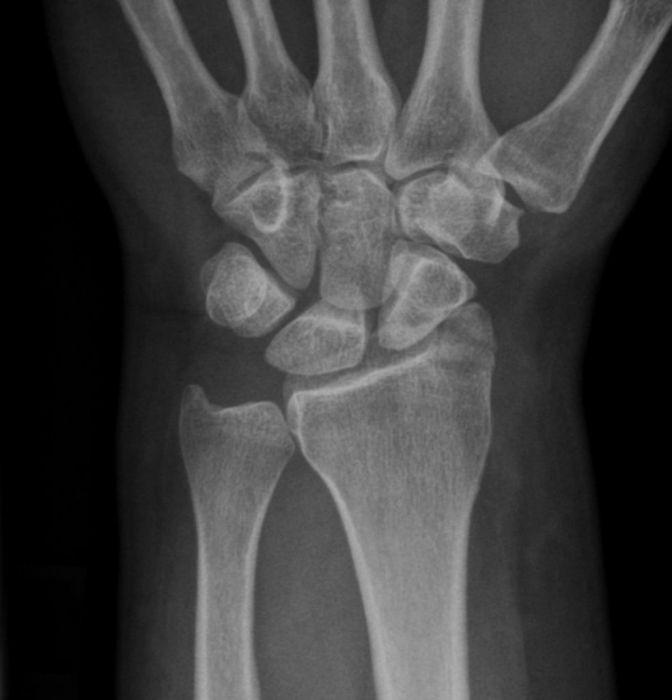
Диагностические исследования
На первом месте стоит тщательно собранный у пострадавшего анамнез заболевания. На втором месте стоит проведение рентгенологического исследования поврежденной конечности в нескольких проекциях для определения более точной картины характера перелома шиловидного отростка лучевой кости.
Неотложные мероприятия
Необходимо на место повреждения приложить холод, это может быть грелка со льдом или просто кусок льда при отсутствии под рукой первой. Так как лед оказывает сосудосуживающее воздействие, препятствует нарастанию отека, а также помимо этого оказывает, в меньшей степени выраженный, обезболивающий эффект.
Лечебные мероприятия
Для проведения репозиции врач должен взять пораженную конечность таким образом, чтобы одна рука находилась на лучезапястном суставе с его внутренней поверхности, а другой взять за противоположную сторону и плотно сжать руку потерпевшего. Сжимать нужно достаточно сильно, чтобы отломки заняли свое нормальное физиологическое положение. В противном случае некачественное проведение процедуры репозиции может привести к нарушению функционирования конечности, а в некоторых случаях влечет за собой и инвалидизацию больного.
Отрыв шиловидного отростка лучевой кости
В отличие от вышеописанного компрессионного перелома, в данном случае наблюдается полный отрыв костного элемента.
Чаще всего это наблюдается при падении на вытянутую руку, при котором запястье отклоняется вовнутрь, а шиловидный отросток отстраняется от лучевой кости и отрывается. Иногда это происходит вместе с полным вывихом лучезапястного сустава.
Шиловидные отростки лучевой и локтевой кости очень хрупкие.
Клинические проявления
Симптомы такого перелома следующие:
- Резкая боль, возникшая в первые минуты после травмы при попытке подвигать поврежденной рукой. Поэтому больной принимает наиболее выгодное и щадящее положение для этой руки.
- Слышен скрипящий звук за счет трения костных поверхностей друг о друга.
- Явления крепитации.
- Резко выраженная отечность, сопровождающаяся образованием гематом.
Диагностические мероприятия
При смещении шиловидного отростка лучевой кости необходимо провести следующие мероприятия:
- Сбор анамнеза.
- Осмотр врачом-травматологом.
- Рентгенологическое исследование в прямой и боковой проекции лучезапястного сустава.
- При необходимости возможно проведение таких дополнительных методов исследования, как, например, компьютерная томография (КТ) или ультразвуковое исследование мягких тканей (УЗИ).
Как лечить перелом шиловидного отростка лучевой кости?
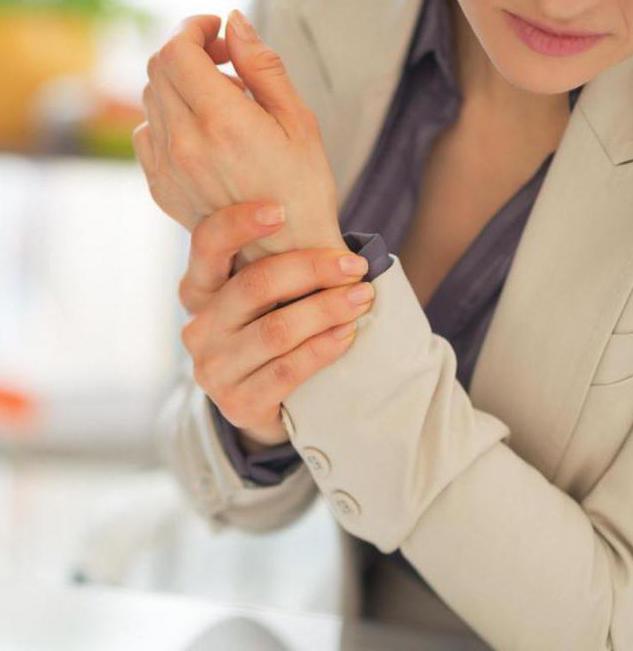
Лечение
Самое главное - провести костную репозицию с последующей иммобилизацией посредством гипсовой лонгеты, которая носится не менее одного месяца. Затем осуществляется повторное рентгенологическое исследование для того, чтобы убедиться в том, что отломки срастаются правильно. Это осуществляется для обеспечения максимальной подвижности в физиологических местах сочленений составных поверхностей.
При наличии необходимости проводится оперативное вмешательство с применением инородных средств фиксации (штифтов, винтов).
Лекарственная терапия заключается в применении витамина группы Д и препаратов, обогащенных кальцием, для максимального сокращения срока адекватного срастания костей в реабилитационном периоде, поскольку при неправильном лечении может развиться стилоидит шиловидного отростка лучевой кости.
Первая доврачебная помощь
Так как не всегда удается в первые минуты доставить пострадавшего в медицинское учреждение, то необходимо иметь представления об оказании первой помощи при помощи имеющихся подручных средств.
Прежде всего нужно обездвижить (осуществить иммобилизацию) поврежденную конечность, зафиксировать какой-либо тканью, наложить шину, это проводится с целью предупреждения таких осложнений, как кровотечения и смещения, а также предупреждения более выраженного болевого синдрома.
Проводится санитарная обработка при наличии раневой поверхности. Для этого подойдет любой антисептик, обеззараживающий раствор (перекись водорода или, например, раствор йода спиртовой). Раствор наносится на какой-либо оторванный кусок ткани или салфетку, и обрабатывается участок. Это проводится с целью обеззараживания раны перелома и предупреждения инфицирования различного вида патогенными агентами.
Плюс ко всему вышеперечисленному нельзя забывать про холод, который необходимо сразу же положить на участок перелома шиловидного отростка лучевой кости (фото представлено ниже).
Реабилитационные мероприятия
Включают в себя комплекс мероприятий, направленных на скорейшее сращение костных поверхностей между собой и более быстрое выздоровление.
Имеют место физиопроцедуры, наиболее эффективными среди которых считаются посещения ультрафиолетового облучения (УФО), магнитотерапии и УВЧ-терапии. Последняя процедура противопоказана при оперативных вмешательствах с установкой металлических конструкций.
Через полторы недели добавляются посещения процедур инфракрасной лазеротерапии, импульсного ЭП УВЧ в сочетании с магнитной стимуляцией поврежденных нервных волокон.
После удаления гипсовой лонгеты показаны занятия лечебной физкультурой с посещением курса массажа. Они стимулируют скорейшее восстановление утраченных функций конечности за счет укрепления нервно-мышечного аппарата и восстановления передачи электрической импульсации от поврежденной конечности и обратно.
Относительно питания здесь также нужно учесть, что следует больше употреблять те продукты, которые богаты кальцием и витамином Д. Это прежде всего молоко, творог, сметана, морепродукты, сыры твердых сортов, бобовые, зелень, сухофрукты (курага, чернослив), телятина, печень, а также рыбий жир.
Сроки восстановления трудоспособности
Определяются индивидуально в зависимости от общего состояния организма и наличия осложнений. Но в среднем составляют около полутора месяцев.
Возможные осложнения
Могут развиться при неправильном лечении следующие последствия:
Читайте также:


