Болит кольцевая связка лучевой кости
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Травма коллатеральной локтевой связки
Повреждение может быть как внезапный разрыв или происходит постепенное растяжение связки при повторных травмах. Эта связка редко подвергается повреждению в результате повседневной деятельности. Связка предотвращает скручивание локтя вовнутрь. При разрыве связки, как правило, самостоятельное заживление не происходит, или в результате регенерации происходит удлинение связки.
Растяжения делятся на три степени. При первой степени растяжения связки, связка не удлиненная, но болезненная. При второй степени растяжения связки, связка растягивается, но все еще функционирует. При третьей степени растяжения связка порвана и не работает.
Причины
Факторы риска
Большинство травм происходит в КЛС при метании предметов над головой, особенно у игроков бейсбола. Как правило, травма связана с повторяющимися перегрузками, что в итоге значительно ослабляет связку и в конечном итоге приводит к ее разрыву. Другие факторы риска включают:
- Контактные виды спорта (футбол, регби) и виды спорта, в которых происходят падения на вытянутую руку, что часто приводит к вывихам.
- Метательные виды спорта, такие как бейсбол и метание копья
- Виды спорта, где есть движения рукой над головой (волейбол и теннис)
- Плохое физическое состояние (слабая мышечная сила и гибкость)
- Неправильная механика броска
Симптомы

- Боль и болезненность на внутренней стороне локтя, особенно при попытках бросить мяч
- Щелчок или треск разрыва или неприятные ощущения во время травмы
- Отеки и гематомы (через 24 часа) в месте повреждения на внутренней части предплечья в области локтя и выше, если произошел разрыв.
- Невозможность броска с полной силой, потеря контроля мяча
- Скованность в локте, невозможность выпрямить локоть
- Онемение или покалывание в пальцах руки
- Нарушение функций кисти таких, как хватание и выполнение мелких движений.
Диагностика
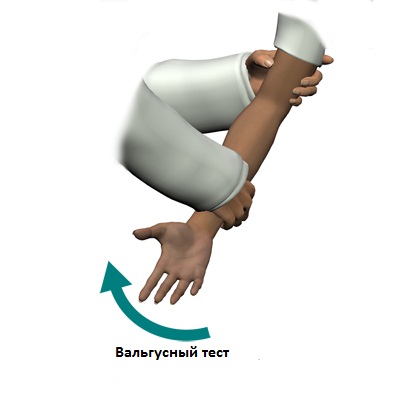
Боль над медиальной стороне локтя, болезненность непосредственно над локтевой коллатеральной связкой и специальные функциональные тесты, которые воспроизводят нагрузку на связку, могут быть полезны для диагностики повреждения этой связки. Специальные физические тесты включают в себя вальгусный стресс тест, при котором сила прикладывается к локтю, и проверяется диапазон движения. Это может быть наиболее чувствительный функциональный тест.
МРТ является лучшим методом визуализации мягких тканей локтевого сустава. Особенно хорошо визуализируются небольшие разрывы на нижней (глубокой части) связки при использовании контраста (вводимого в локоть) так, как без контраста такие повреждения не могут быть замечены.
Лечение
Легкая травма может излечиться самостоятельно.
Консервативное лечение показано большинству пациентов, которым удается вернуться к своей привычной деятельности. Консервативное лечение включает: использование НПВС (ибупрофен аспирин) анальгетики, холодные компрессы на зону травмы, ограничение нагрузки на локоть, ношение шины, физиотерапия. Оперативное лечение, как правило, требуется лишь небольшому числу пациентов с полным разрывом связки или тем, у кого есть стойкий болевой синдром, нарушения функции руки или угроза разрыва связки. Чаще всего, такими пациентами являются игроки бейсбола.
Операция "Томми Джона".
Пациентам с острым разрывом связки, при неэффективности консервативного лечения и тем, кто хочет продолжать заниматься бейсболом, требуется хирургическая реконструкция (восстановление связок, с использованием других тканей). Эта операция известна, как операция "Томми Джона" и, названа по имени игрока, чья карьера была удачно спасена, когда связка была реконструированная д-ром Франком Джобом.
Реконструкция связки может быть выполнена с использованием различных трансплантатов мягких тканей, полученных от пациента, но чаще всего осуществляется с помощью сухожилий мышцы palmaris предплечья. Объясняется это тем, что это сухожилие обеспечивает биомеханические характеристики, которые являются аналогичными родной связки, а так как нет никаких последствий от ее отсутствия, она является идеальной заменой связки. Некоторые пациенты не имеют изначально сухожилие мышцы palmaris и, следовательно, требуются альтернативные трансплантаты для реконструкции, такие как сухожилия разгибателей ног.
Осложнения лечения
Возможные осложнения консервативного лечения включают в себя:
- Невозможность возврата на предыдущий уровень занятий спортом
- Частое повторение симптомов, таких как невозможность, бросить в полную силу или расстояние, боль при бросании, и потеря контроля мяча, особенно если спортивная деятельность возобновилась вскоре после травмы
- Травма других структур локтя, в том числе хряща наружной части локтя; уменьшение объема движений в руке повреждение локтевого нерва, медиальный эпикондилит и растяжение сухожилий мышц сгибателей кисти.
- Повреждение суставного хряща, в результате развитие локтевого артрита
- Скованность в локте (снижение объема движений)
- Симптоматика невропатии локтевого нерва
Возможные осложнения оперативного лечения включают в себя:
- Хирургические осложнения, конкретно не связанные с этой операцией, такие как боль, кровотечения (редко), инфекции (
Осложнения, характерные для хирургического лечения этого заболевания:
- Невозможность восстановить нормальную стабильность
- Невозможность возврата к предыдущему уровню активности
- Травмы локтевого нерва
- Раздражение кожных областей, связанных с забором трансплантата из сухожилия мышцы palmaris
Прогноз
Повреждение локтевой коллатеральной связки обычно не заживают в полной мере при использовании консервативных методов лечения. А для возвращения в спорт требуется часто оперативное лечение. Возвращение в спорт после травмы, без хирургического вмешательства, может занять от трех до шести месяцев и может занять от девяти до 18 месяцев после операции.
Реабилитация (ЛФК) позволяет увеличить мышечную силу и выносливость. Упражнения необходимо подбирать с врачом ЛФК.
Профилактика
- Соответствующим образом проводить разминки до тренировки или соревнования
- Поддержание соответствующей мышечной силы в руке предплечье и запястье
- Использование соответствующей защитной техники при падениях и бросках
- Функциональные ортезы могут быть эффективными в профилактики травм, особенно повторных травм, в контактных видах спорта.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Растяжение связок суставов запястья довольно часто можно получить в результате падения человека на вытянутую руку. Это приводит к чрезмерному сгибанию кисти или переразгибанию. Такие травмы наиболее часто встречаются в среде людей, которые занимаются лёгкой атлетикой, спортивной гимнастикой и контактными видами спорта — хоккеем, футболом или борьбой.
Большое значение имеет умение вовремя отличить это повреждение от перелома костей запястья или лучевой кости. Перелом является более тяжёлой травмой, для которой требуется иная тактика лечения.
Сустав, с точки зрения анатомии – это сочленение костей, предполагающее наличие небольшого просвета между соединяющимися костями. Полость сустава содержит жидкость, которая уменьшает трение, амортизирует движения.
Анатомия
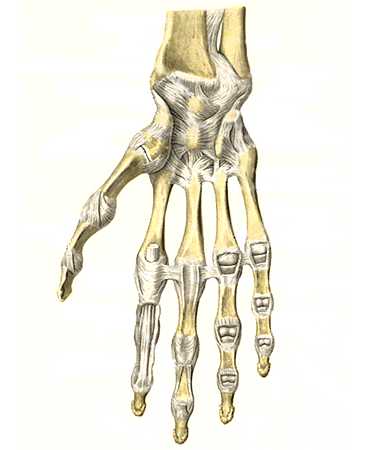
Кистевой сустав состоит из лучевой кости, костей запястья, суставного хряща и капсулы. Суставной хрящ имеет форму треугольника. Важной составляющей частью этого соединения являются связки.
Они являются объединяющим звеном между костями и обеспечивают стабильность сустава. Связки — это плотные, эластичные тяжи, состоящие из волокон соединительной ткани. Лучезапястный сустав содержит такие связки:
- боковая лучевая связка;
- боковая локтевая связка;
- тыльная лучезапястная связка;
- ладонная связка;
- межзапястная связка.
Имеющаяся капсула или суставная сумка прикрепляется сверху к лучевой кости и суставному диску, а снизу к верхнему ряду костей запястья. Говоря об анатомии можно отметить, что капсула довольно тонкая и широкая.
В движении сустава участвуют мышцы. С ладонной стороны – это сгибатели кисти и пальцев, со стороны тыла – это разгибатели.
Сустав является сложным по количеству соединяемых костей. По форме он эллипсовидный с двумя осями вращения. В суставе реализуются движения:
- отведение и приведение кисти;
- сгибание и разгибание.
Благодаря такой форме сустава также возможно вращение. Такая подвижность реализуется из-за большого количества костей, входящих в сустав. Но эта особенность имеет и негативное значение, поскольку увеличивается риск получения травмы.
Травмы
Повреждение может быть легкой степени тяжести (ушибы и растяжения связок) и тяжелой (вывихи и переломы). В зависимости от вида будет определяться выбор между такими методами диагностики, как МРТ, КТ, УЗИ или рентген, а также дальнейшее лечение.
Неправильно выбранная тактика может привести к серьезным последствиям — ограничению или даже невозможности функционирования лучезапястного сустава.
Эта травма является результатом надрыва волокнистых структур связки из-за действия большой силы. При этом анатомическая непрерывность волокон может остаться прежней. Для растяжения связок достаточно, чтобы к нему была приложена нагрузка, превосходящая эластичную ткань запястья.
Растяжение связок является результатом сгибания или разгибания выше возможностей связочного аппарата, резкого вращательного движения кистью. Повреждение не всегда проявляется сразу, иногда человек обращает на это внимание спустя какое-то время. Но обычно эта травма сопровождается такими признаками:
- Боль довольно сильная в первый момент после травмирования, позже утихает в условиях покоя, но возникает вновь при малейших движениях. Форма сустава не изменяется. В некоторых случаях болезненность появляется отсрочено. Тогда в первую очередь человек обращает больше внимания на ограничение функции руки.
- Появляются отек и припухлость мягких тканей, расположенных над местом повреждения
- Образуется кровоподтек или, в худшем случае, гематома при повреждении кровеносных сосудов.
- Нарушение объема движений может проявляться полным или частичным нарушением функции пальцев и кисти. В первое время это может произойти из-за нестерпимой боли, а затем ограничение происходит в результате появления отека, который не позволяет двигаться кисти.
- Бывают случаи, когда кожа над повреждением краснеет и становится горячей. Этот признак говорит о серьезности травмы.
В момент травмирования может быть слышен треск, который происходит в результате множественного разрыва волокон связки. В случае полного разрыва сустав становится разболтанным.
В медицине повреждение связочного аппарата классифицируется в зависимости от степени тяжести. Это очень важно для определения действий врача при лечении. Травмы делят на:
- I или легкую степень. Она характеризуется микроскопическими надрывами волокон. Боль, возникающая после травмы, не мешает функционированию кисти. Отек обычно отсутствует. Иногда возможно усиление боли при таких движения, как сгибание и разгибание.
- II или умеренную степень, для которой характерен частичный разрыв. Появляются кровоизлияния, становится заметен отек. Боль становится интенсивнее, а движения в суставе уменьшаются.
- III или тяжелую степень, которая диагностируется при полном разрыве связок. Человек чувствует очень интенсивную и резкую боль. Отек становится больших размеров, развивается гематома. Движения в суставе значительно ограничены из-за боли и отека. Становится заметным увеличение пассивной подвижности, так как связка в результате разрыва больше не ограничивает движения.
Ребенок чаще подвержен такой травме, чем взрослый человек, поскольку его связочный аппарат имеет более эластичную структуру и содержит больше воды. Это способствует легкости возникновения повреждения даже при незначительном воздействии. Кроме того, дети ведут более подвижный образ жизни, чем взрослые.

Травма приводит в основном только к повреждению мягких тканей, нервов, кровеносных сосудов. Лучезапястный сустав при этом отечен, может появиться кровоподтек. Человек жалуется на боль слабой интенсивности. Форма сустава при этом не изменяется, движения практически неограниченны.
Эта повреждение представляет собой стойкое нарушение анатомии (формы) соединяющих поверхностей сустава в результате действия физической силы. Вывих лучезапястного сустава — это редкая травма.
Вывих классифицируется как полный или неполный (подвывих). Также выделяют вправимые, невправимые и привычные вывихи. По срокам возникновения травмы:
- свежий вывих (травма получена меньше 3 суток назад);
- несвежий вывих (от 3 до 14 дней суток назад);
- застарелый вывих — повреждение произошло более 3 недель назад.
Во время получения повреждения появляется довольно резкая и сильная боль. Лучезапястный сустав значительно отекает, может образоваться гематома. Человек старается уменьшить движения в лучезапястном суставе всеми возможными способами. Вывих характеризуется изменением нормальной формы сустава.
При вывихах в сторону тыла кисти можно прощупать болезненный выступ в месте повреждения.
При ладонных вывихах конец лучевой кости ощущается в области тыльной стороны кисти, она при этом согнута. Основной признак – это отсутствие движений сустава и резкая боль при пальпации.
Половину всех травм лучезапястного сустава составляют переломы. Отличительным признаком являются прощупывание костных отломков и стойкое, значительное нарушение функции. В этом случае обязательно выполнение рентгена.
Когда нужно обратиться к врачу?

Так как травма может носить серьезный характер, то необходимо с настороженностью относится к симптомам. Обращение к врачу и выполнение рентгена обязательно в следующих случаях:
- Резкой отечности в области лучезапястного сустава.
- Боли, усиливающейся при ощупывании и движении.
- Заметное изменение формы сустава.
- Сильный болевой синдром.
- Наличие гематомы.
- Онемение кисти.
Если после ушиба в течение 2 недель сохраняются такие симптомы, как боль и отек, то лучше всего обратиться к врачу, который после проведения осмотра поставит диагноз и назначит лечение.
Диагностика травм
Врачом, который занимается данными видами повреждений является травматолог. Основу диагностики составляют клиническое и инструментальное исследования (МРТ, УЗИ, рентген). Методы визуализации сустава помогут полностью установить диагноз.
Врач для того чтобы предварительно определить состояние сустава, проводит опрос, осмотр, пальпацию (прощупывание) и определяет объем движений.
Очень важное значение имеют обстоятельства получения травмы, поэтому врач обращает на это особое внимание при расспросе пострадавшего.
Во время проведения осмотра оценивается состояние и цвет кожи, наличие отека или нетипичной формы сустава. При прощупывании обращают внимание на боль, патологическую подвижность костей.
Магнитно-резонансная томография (МРТ) травмированной кисти дает послойное изображение тканей в различных ракурсах. Метод предоставляет возможность определить количество поврежденных волокон связки и степень тяжести повреждения. Является наиболее приемлемым методом диагностики для детей.
Ультразвуковое исследование (УЗИ) – это также информативный метод обследования. Его наиболее важным достоинством является более низкая цена по сравнению с МРТ. Используют УЗИ довольно часто для того, чтобы оценить состояния связочного аппарата кисти до и после проведения лечения.
После выполнения рентгена врач-травматолог сможет с уверенностью определить характер травмы – перелом или растяжение связок. В некоторых серьезных случаях требуется также проведение компьютерной томографии. Признаки повреждений на рентгене:
- При ушибе и растяжении связок костно-травматические изменения на рентгене отсутствуют.
- Если говорить о вывихах, то можно выявить нарушение сопоставления суставных поверхностей.
- В случае перелома на рентгене будет отмечаться линия перелома, возможно смещение костных отломков.
Ввиду дешевизны этого метода диагностики, рентген можно сделать в любой больнице или травмпункте. Врач без долгого ожидания сможет уточнить диагноз.
Повреждение связок, нестабильность локтевого сустава
В некоторых видах спорта, особенно связанных с метанием, а также в теннисе и легкой атлетике, локтевой сустав испытывает серьезные нагрузки. Многократно повторяющиеся движения в локте у спортсменов этой группы приводят к постепенному износу связок вокруг локтевого сустава и формированию нестабильности. Повреждение связок локтевого сустава у обычных людей, прежде всего, связано с травматическим вывихом предплечья. Во время вывиха связки, расположенные по краям локтевого сустава, могут оказаться растянутыми или разорванными. У этой категории пациентов со временем также возможно появление признаков нестабильности в локте.
Многим из пациентов, особенно с невысокими функциональными запросами, для нормальной жизни будет вполне достаточно консервативного лечения. Однако спортсменам и людям, занимающимся тяжелым физическим трудом, вероятно, потребуется оперативное лечение, направленное на укрепление коллатеральных связок локтевого сустава. В течение последних лет разработаны новые инструменты и оборудование, позволяющее врачам лечить патологию локтевого сустава наиболее малотравматичными способами. В данном разделе мы расскажем вам о наиболее эффективных из них. Кроме того, мы подробно коснемся анатомии, а также вопросов, связанных с диагностикой заболеваний и травм локтевого сустава.
Локтевой сустав — это достаточно сложный по строению сустав. Основная функция локтевого сустава — изменение положения кисти в пространстве. Локтевой сустав образуют три кости: плечевая, локтевая и лучевая. Благодаря сложной геометрии сустав обладает большой подвижностью.
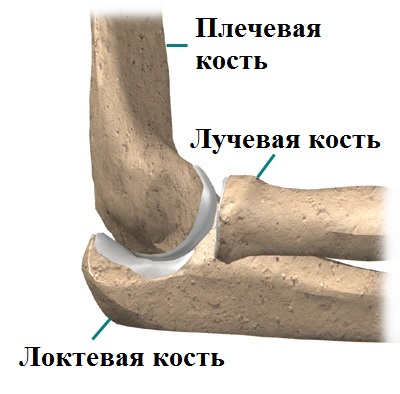
Так как локтевой сустав относится к блоковидным, он обладает значительной стабильностью. За стабильность в суставе отвечают не только связки, мышцы, но и кости. Благодаря особой форме суставных концов костей, составляющих сустав, достигается стабильность при полном разгибании и сгибании в локте. В средних положениях стабильность локтевого сустава обеспечиваются в значительной мере мягкотканными образованиями. В основном устойчивость суставу придают коллатеральные связки.
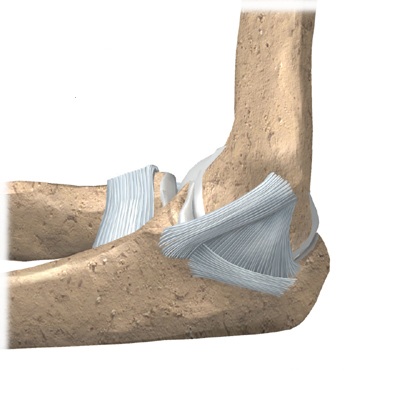
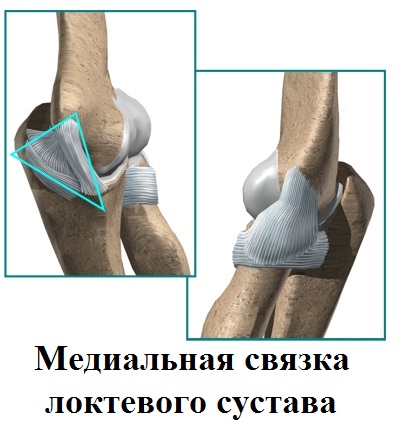
Их две: внутренняя и наружная или, по-латыни, медиальная и латеральная. Связки расположены по медиальной и латеральной поверхности сустава и соединяют плечевую кость с локтевой и лучевую с плечевой.
Коллатеральные связки могут состоять из нескольких пучков, которые натягиваются при различных углах сгибания в локтевом суставе.
Кости внутри локтевого сустава покрыты суставным хрящом. Суставной хрящ по своей структуре очень гладкий, это облегчает скольжение костей в суставе друг относительно друга при движениях. В тоже время хрящ в локтевом суставе достаточно мягкий и прочный, этим обеспечивается амортизация костей при нагрузках.
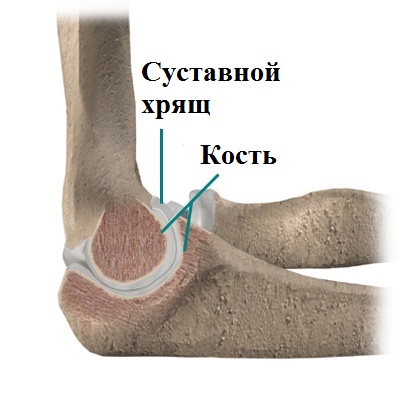
На фоне травм возможно откалывание кусочков суставного хряща в полость локтевого сустава, в результате чего может нарушаться его подвижность.
К основным сосудисто-нервным структурам, находящимся в области локтевого сустава, относятся: лучевой, локтевой, срединный нерв, а также плечевая артерия. При выраженной нестабильности в суставе, посттравматической деформации или артрозе они могут натягиваться и воспаляться.
Латеральная или наружная коллатеральная связка обычно растягивается или разрывается после тяжелого вывиха или перелома в области локтевого сустава.
Разрыв медиальной коллатеральной связки локтевого сустава после травм встречается реже. Обычно от медиальной нестабильности страдают пациенты, профессионально и давно занимающиеся метательными видами спорта.
Механизм метания через голову, лежит в основе развития различных патологических процессов плечевом и локтевом суставе. В метательных видах спорта связки медиальной поверхности локтевого сустава испытывают постоянную растягивающую нагрузку.

Многократное растяжение коллатеральной связки локтевого сустава неминуемо приводит к снижению ее прочности и в конечном итоге к разрыву. Иногда при длительных тренировках у метателей копья может проявиться клиника неврита локтевого нерва с онемением пальцев кисти. Так как нерв проходит по внутренней (медиальной) поверхности сустава, при многократных бросках рукой он также может натягиваться и воспаляться. Для спортсменов-метателей очень важными являются скорость и точность броска. При недостаточности медиальной коллатеральной связки и нестабильности локтевого сустава эти показатели значительно ухудшаются.
Пациенты обычно сообщают врачу о травме или появлении резкой боли в области локтевого сустава при выполнении броска. При осмотре врач часто отмечает костный хруст и наличие механического препятствия при движениях в локтевом суставе.

Подобные симптомы обычно свидетельствуют о наличии вокруг сустава множественных костных разрастаний и внутрисуставных свободных тел. При ощупывании места прикрепления связок пациент чувствует дискомфорт и боль.
Для оценки прочности связок локтевого сустава в арсенале врача имеются специальные нагрузочные тесты.
Если во время проведения тестов пациент чувствует неустойчивость и боль в локтевом суставе, результаты теста считаются положительными и свидетельствуют о недостаточности связок и нестабильности локтевого сустава.
Что касается лучевых методов диагностики, то магнитно-резонансная томография является золотым стандартом в оценке состояния связок локтевого сустава, а также выявлении патологии суставного хряща. Важным является отсутствие у МРТ какой-либо инвазивности для организма человека. Обычная рентгенография также дает много информации врачу при первичной оценке состояния локтевого сустава. Особенно хорошо на рентгенограммах видны костные шпоры и остеофиты, а также свободные тела внутри локтевого сустава.
Консервативные мероприятия обычно начинаются с обеспечения покоя локтевому суставу и проведения противовоспалительной и обезболивающей терапии. Назначается также активная реабилитация, включающая в себя физиолечение и лечебную физкультуру.
Физическую активность, если пациент занимается спортом, следует ограничить. В случае если консервативное лечение не привело к успеху, мы предлагаем нашим пациентам операцию.
В нашей клинике мы выполняем операцию в два этапа. На первом этапе мы проводим артроскопию локтевого сустава. Артроскопия является незаменимым методом для лечения болезней и повреждений в локтевом суставе. Вначале выполняется обычный артроскопический осмотр всех отделов локтевого сустава, а также оценивается степень повреждения коллатеральных связок.
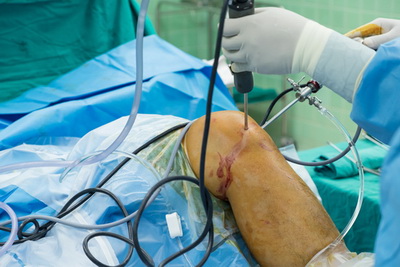
Часто при нестабильности в локтевом суставе можно выявить свободные тела и остеофиты, которые сразу же удаляются. Участки повреждения суставного хряща обрабатываются специальными инструментами и холодной плазмой.
На этом артроскопический этап операции заканчивается. У пациента забирается сухожилие длинной ладонной мышцы, из которого формируется трансплантат для пластики медиальной коллатеральной связки. Отметим, что изъятие этого сухожилия из организма никак не влияет на функцию кисти в последующем. Через небольшой разрез кожи выполняется доступ к поврежденной связке. В плечевой и локтевой кости формируются костные туннели с помощью бура.
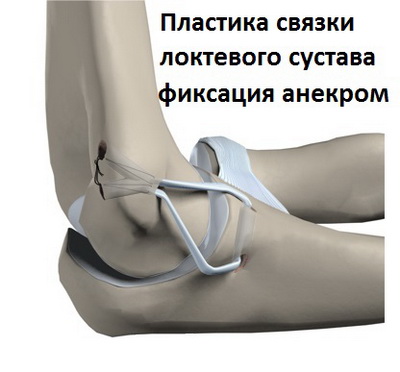
Сформированный трансплантат погружается в туннели и натягивается. Натянутый трансплантат связки фиксируется швами или анкерами. Рана ушивается, швы удаляются через 10-12 дней. По нашему мнению, подобная двух этапная техника операции является надежным и малоинвазивным способом реконструкции коллатеральной связки локтевого сустава.
На протяжении многих лет коллектив нашей клиники дарит здоровье своим пациентам. Мы отдаем приоритет современным методам лечения по малотравматичным технологиям.
Стационар оснащен комфортабельными палатами. Персонал клиники обеспечивает качественный сервис европейского уровня. О нас знают не только в Москве. У нас лечатся пациенты со всей России и стран ближнего и дальнего зарубежья. Комплексный подход к лечению пациентов, основанный на оптимальном сочетании опыта врача с новейшими технологами, — наше основное преимущество. Приходите лечиться к нам, и мы вернем здоровье вашим суставам.
Локтевой сустав — мобильное сочленение плечевой кости с предплечьем, состоящим из лучевой и локтевой костей. Он обладает двумя степенями свободы:
- сгибание и разгибание, осуществляемое относительно поперечной оси сустава;
- вращение — отведение (супинация) и приведение (пронация), происходящие вокруг продольной оси.
В процессе эволюции локтевой сустав человека получил только ему свойственные анатомические особенности и функции, которые заметно изменились и расширились в результате прямохождения: локтевой сустав, освободившись от опорной функции, заметно ослаб, в то же время он стал более подвижным, чем у животных, из-за сложных манипуляций кисти. Человеческий локоть постоянно подвергается разнонаправленным внешним усилиям, часто травмируется, и в нем подчас развиваются разные патологии. Все эти факторы вызывают боль в локтевом суставе. Почему болит локоть, каковы симптомы различных болезней локтевого сустава, как и чем лечить их — обо всем читайте далее.
Анатомия локтевого сустава
Локтевой сустав состоит из трех объединенных суставов:
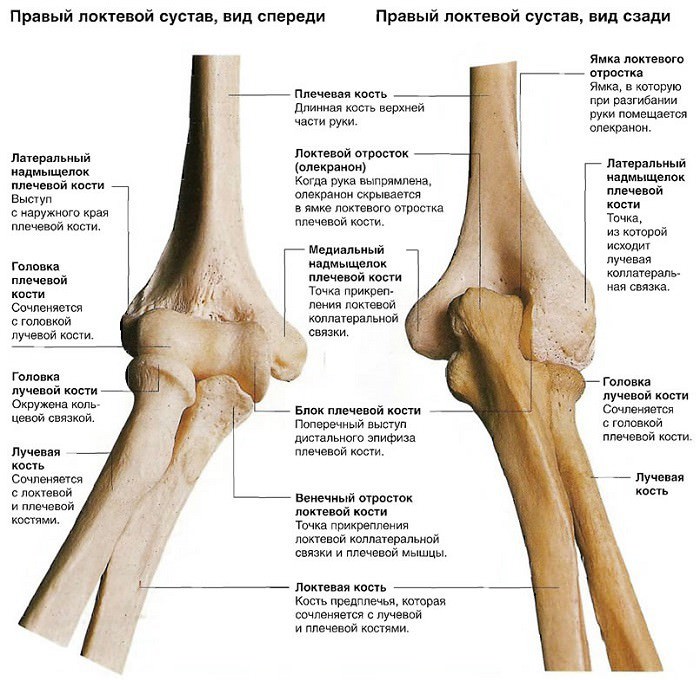
- Блоковидного плечелоктевого, имеющего сложное винтообразное строение — блок плечевой кости посредством направляющей борозды под углом сочленяется с такой же по форме вырезкой на локтевой кости, имеющей гребень, соответствующий борозде. Гребень в передней части переходит в венечный отросток, а в задней — в локтевой.
- Шаровидного плечелучевого сустава, образованный головкой мыщелка плеча и с углублением на головке лучевой кости.
- Проксимального цилиндрического лучелоктевого, образованного суставной окружностью внутренней поверхности головки лучевой кости и вырезкой под нее на локтевой кости. Сустав выполняет двойное комбинированное действия (сгибание/разгибание и вращательная супинация/пронация), за счёт симбиоза с дистальным лучелоктевым С.
Капсула сустава окружает все его поверхности, прикреплена выше их и ниже плечевых надмыщелков. Она состоит из передней и задней камеры, образующих соответственно мешковидный и задний заворот. Между капсулой и сухожилием 3-главой мышцы находится подсухожильная сумка, а позади локтевого отростка — подкожная локтевая.
Суставная капсула укреплена четырьмя связками:
- двумя коллатеральными (лучевой и локтевой), идущими соответственно от латеральных и медиальных надмыщелков плеча, прикрепляясь к лучевой и блоковидной вырезкам локтя;
- кольцевой связкой, охватывающей шейку лучевой кости, прикрепленной вместе с лучевой связкой к лучевой вырезке;
- квадратной фиброзной связкой, укрепляющей мешковидный заворот (начинается от лучевой вырезки и крепится к шейке лучевой кости).
Кровоснабжение сустава осуществляется восемью артериальными и восемью венозными ветвями, а иннервация тремя нервными — срединным, лучевым и локтевым.
Причины, из-за которых болят локтевые суставы, и их лечение
Боль в локтевом суставе может возникать из-за пороков развития, повреждений и различных заболеваний.
Это редкие врожденные патологии, к которым относятся:
- лучелоктевой синостоз;
- вывих головки лучевой кости;
- контрактуры;
- вальгусное (варусное) отклонение предплечье.
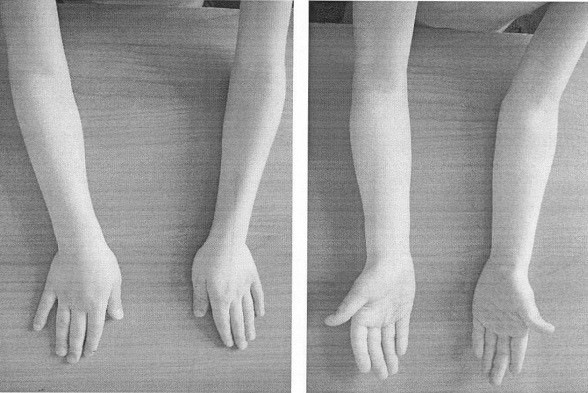
На фото — лучелоктевой синостоз (ротационные движения в локте невозможны).
Пороки развития локтевого сустава всегда сопровождаются:
- полной или частичной ограниченностью определенных движений;
- болью в направлении ограничения;
- деформациями;
- мышечной атрофией;
- трудностью держать в руках предметы и совершать иные действия:
Так, при л/л синостозе нарушается ротация; при врожденном вывихе — сгибание и разгибание.
Лечение врожденных патологий локтевого сустава в основном хирургическое, если порочное положение сустава не посредине между супинацией и пронацией, нет значительных ограничений в других направлениях и сильных болей.
По частоте травм локоть занимает одно из первых место среди прочих суставных повреждений (первое место у детей и второе у взрослых). Травмы по сути — главнейшая причина, из-за которой болит локтевой сустав.
Среди травм различают: ушибы, вывихи и переломы.
- кровоизлияниями в сустав (гемартрозом) и в ткани, его окружающие;
- возникновением синяков;
- болью при нагрузке, надавливании;
- ограниченностью движений;
- острым невритом локтевого нерва (при сильных ушибах).
- В первые несколько дней — прикладывание пузыря со льдом.
- Пункция с удалением скопившейся крови.
- Иммобилизация посредством гипсовой лонгеты на 10 дней.
- Лечебная гимнастика.
- Физиотерапия: электрофорез и фонофорез с лидазой и гидрокортизоном; инъекции этих препаратов в суставную полость.
- Благоприятно действует разработка сустава в теплой воде.
Сопровождаются такими же симптомами, как и при ушибе, и лечатся аналогично. При полном разрыве связки возникает полная боковая неподвижность локтя и сильная боль при пальпации локального участка повреждения.
Гипс при разрыве накладывается на более длительный период, чем при простом ушибе — на три недели.
Вывихи локтя классифицируются:
- по направленности (вперед, назад, кнаружи, вовнутрь);
- степени (полные/неполные);
- характеру (изолированные, расходящиеся).
Чаще всего происходят вывих локтевой и лучевой костей кзади (такая травма случается из-за падения на вытянутую руку) и подвывих головки лучевой кости.
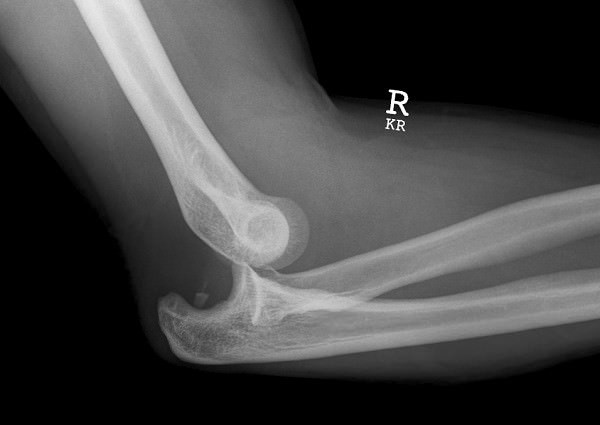
Задний вывих предплечья
Задний вывих предплечья характеризуется симптомами:
- Смещение костей предплечья назад и вверх.
- Разрыв переднего отдела суставной капсулы из-за ухода вперед дистального эпифиза локтя.
- Выступание сзади локтевой косточки, на которой натянуто сухожилие 3-главой мышцы.
- Увеличение объема сустава.
- Нарушение линии Гютера, соединяющей латеральный, медиальный мыщелки плеча и локтевой отросток — последний уходит выше нее.
- В передней области локтевого сгиба выступает блок плечевой кости.
- Резкая ограниченность движения и боль в правом или левом локте (в зависимости от того, на какую руку произошло падение). Пострадавший обычно поддерживает вывихнутое предплечье здоровой рукой.
Лечение заключается во вправлении под местным или общим наркозом:
- Лечащий врач охватывает руками плечо, отведенное на 90˚, фиксируя большими пальцами локтевой отросток, а ассистент держит кисть и вытягивает ее.
- Затем предплечье сгибают, при этом слышится щелчок, движения локтевого сустава вновь делаются свободными.
- После вправления на локоть накладывают гипсовую лонгету на период от 10 до 21 день.
- Уже на второй день начинают несложные упражнения для пальцев и кисти.
- Когда гипс снят, приступают к комплексной ЛФК и физиотерапии.
Подвывих головки лучевой кисти
Это самая распространенная травма у детей, происходящая при резком рывке ребенка за руку. В детском локте очень много хрящей и еще слабые связки, поэтому взрослым нужно это учитывать и не тянуть слишком сильно своих непослушных упирающихся детей за кисть, чтобы не травмировать их ненароком.
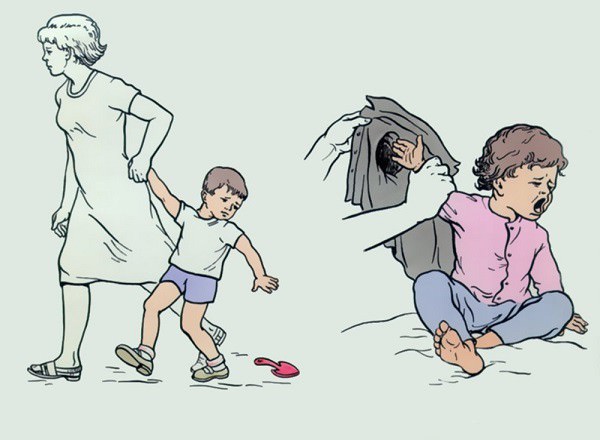
Симптомы повреждения таковы:
Вывихнутая головка защемляется кольцевой связкой, а складка капсулы головками лучевой и плечевой костей.
Вправление производят без наркоза, иммобилизация после него не нужна.
Вправление после вывиха должно осуществляться не позднее, чем через две -три недели после травмы, иначе происходит формирование застарелого вывиха — фиксации локтя в неправильном положении, устранение которого производится уже хирургическим путем.
Образование застарелого вывиха локтевого сустава- частая проблема у детей, так как диагностика вывихов и переломов в детском возрасте ведется значительно тяжелее, чем у взрослых, из-за того что некоторые компоненты локтевого сустава, например, блок плечевой кости, целиком состоят из хряща, и на снимке их просто не видно.
Причина нестерпимой острой боли в суставе левой руки или правой может быть связана с переломом локтевого сустава.
По степени тяжести и частоты — это самая серьезная и распространенная проблема локтевого сустава, особенно в детском возрасте.
Существуют внесуставные и внутрисуставные переломы локтя:
- внесуставные надмыщелковые (плоскость перелома расположена в метафизно-эпифизарной зоне);
- внутрисуставные — затрагивают область сустава.
Внесуставные переломы локтя бывают двух типов — разгибательные и сгибательные, причем первые случаются значительно чаще.
А вот внутрисуставных переломов локтевого сустава значительно больше:
- чрезмыщелковые, в сочетании эпифизеолизом;
- межмыщелковые;
- переломы латеральных и медиальных мыщелков плеча;
- переломы латеральных и медиальных надмыщелков + апофизеолиз;
- перелом головки плеча;
- перелом головки и шейки луч. кости;
- перелом отростков (локтевого и венечного).
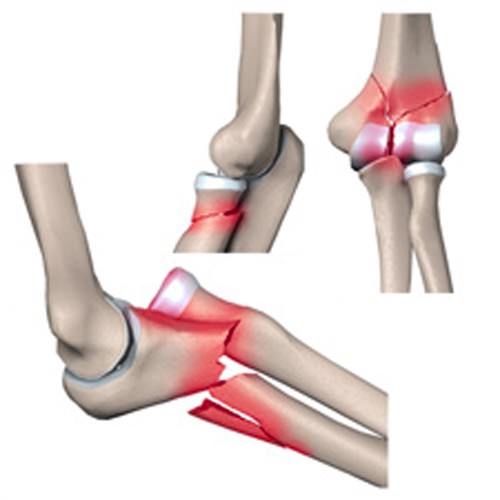
Общие клинические признаки локтевых переломов:
- Сильная боль в локтевом суставе правой или левой руки.
- Трудно двигать рукой.
- Увеличение объема и отечность локтя (причина — гемартроз в суставную полость).
- Деформация сустава и смешение оси и угла предплечья.
- Выступание сместившегося блока плечевой кости или отдельных костных фрагментов.
Методы диагностики:
- Осмотр обоих локтевых суставов и их сравнение.
- При осмотре и пальпации локтей проверяют, нет ли патологических выступов, западаний, не прощупывается ли суставная капсула (на здоровом суставе этого быть не должно).
- Определяют, правильно ли расположены друг относительно друга латеральный, медиальный надмыщелки и локтевой отросток:
- При выпрямленном локтевом суставе все эти три точки должны находиться на одной линии (линия Гютера).
- При согнутом локте они образуют треугольник Гютера — правильную равнобедренную фигуру, в которой вершина находится на локтевом отростке.
- Линия обоих надмыщелков (линия Маркса) должна быть перпендикулярна оси плечевой кости.
- Проводят дополнительные исследования:
- При помощи угломера изучают амплитуду движений.
- Рентгенографии — степень повреждения костей сустава.
- Артрографии — повреждения связок, суставной капсулы и других мягкотканных структур.
Общие принципы лечения:

- Проведение ручной одномоментной репозиции и вытяжение — преимущественный метод лечения детских локтевых переломов.
- Неудача репозиции, переломы со смещением, многооскольчатые переломы, являются основанием для проведения операции у взрослых.
- После операции проводится иммобилизация локтевого сустава при помощи гипсовой повязки (ее длительность, фиксация предплечья в каждом случае индивидуально, зависит от вида травмы и возраста, и определяются лечащим врачом).
- После снятия гипса необходима реабилитация локтевого сустава.
Причины, симптомы, лечение самых частых переломов локтевого сустава
(кроме первой строки, все переломы ниже — внутрисуставные):
Ишемическая контрактура из-за сдавленных отломками артерий.
Деформация и увеличение в объеме нижней трети плеча.
Твердое выступание на локтевом сгибе.
Сгибательный перелом надмыщелка с заклиниванием дистального конца диафиза п.к.*.
У взрослых: скелетное вытяжение или наложение ДА * Волкова-Оганесяна, либо открытая репозиция с фиксацией отломков при многооскольчатых переломах.
ИМ.* у взрослых: от 3 до 5 недель.
Смещение и разворот мыщелка на угол от 90˚ до 180˚.
Вальгусная деформация сустава.
Возможно повреждение сустава с откалыванием кусочка хряща.
Очень сильная локализованная боль.
Ограничения сгибания/разгибания и ротации.
Возможно защемление м. н,* с повреждением локтевого нерва, особенно при сочетании перелома с передним вывихом
Резкая боль при надавливании на отросток.
При расхождении отломков — только операция (сшивание отломков нитью или проволокой, фиксация шурупами и спицами, внеочаговая фиксация.
Смещение головки л.к.*. в передне-наружном направлении.
При переломе без смещения:
ИМ.* на десять дней.
Перелом со смещением или наклоне головки л. к*. > 20˚:
ОРР*: вытяжение производится за предплечье со созданием противоположной тяги за п.к.*
Предплечье отводят внутрь, придавливая пальцами отломок в задне-внутреннем направлении и фиксируют в отведенном, согнутом на 90˚ положении при помощи гипсовой лонгеты.
При неудаче — открытое вправление с трансартикулярной фиксацией.
У взрослых:
При переломе без смещения — консервативное лечение с фиксацией л. с* в промежуточном между супинацией и пронацией положении под прямым углом.
* Сокращения: ОРР — одномоментная ручная репозиция; ДА — дистракционный аппарат; ИМ. — иммобилизация; л. с — локтевой сустав; п.к. — плечевая кость; л.к. — лучевая кость; апоф. — апофизеолиз; м.н. — медиальный надмыщелок; л. н — латеральный надмыщелок; л.о. — локтевой отросток.
Самые частые болезни, приводящие к боли в локтях:
- бурсит;
- эпикондилит;
- артрит;
- хондроматоз;
- болезнь Кенига;
- артроз локтевого сустава (эпикондилоз).
В большинстве случае эти заболевания развиваются на почве травм или хронических перегрузок локтевых суставов.
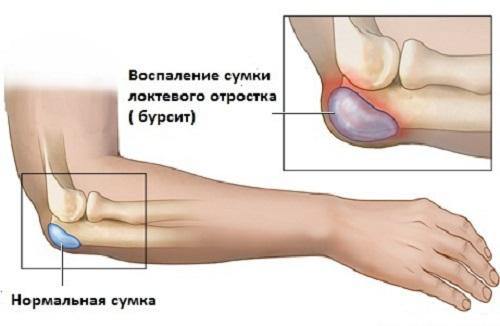
Лечение боли при всех этих патологиях связано с терапией самих недугов и устранением причин, к ним приведших.
Три заболевания из этого списка уже подробно освещены на нашем сайте в следующих статьях:
Остановимся лишь на сравнении болевых симптомов этих трех патологий:
- При гнойном бурсите боль резкая, пульсирующая, сопровождается образованием припухлости в области воспаленной синовиальной сумки, покраснением повышением местной и общей температуры.
- Эпикондилит (локоть теннисиста или гольфиста) отличается постоянными, долго не проходящими болями:
- чаще всего болит правый локоть, так как он у большинства людей ведущий и подвержен большим нагрузкам;
- боль возрастает при даже незначительных движениях;
- больно также держать в больной руке тяжелые предметы.
- Эпикондилоз проявляет себя постепенным (из года в год) нарастанием боли и ограничения движений, деформациями сустава и мышечной атрофией.
Бурсит и эпикондилоз дегенеративной природы также чаще наблюдается в правом локте, в то время как посттравматические патологии могут с одинаковой вероятностью развиваться в обоих суставах.
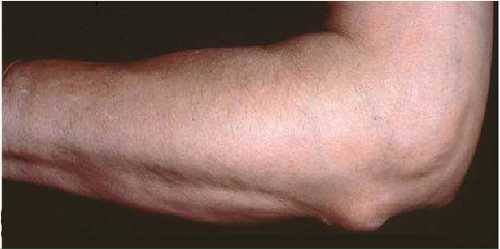
Артрит способен вызывать разные по интенсивности и окраске симптомы:
На фото: Ревматоидный артрит локтевого сустава.
- ноющие боли в локтях при посттравматическом артрите (болит ранее поврежденный сустав);
- при ревматоидном артрите — умеренные тянущие боли и двустороннее поражение локтевых суставов с частым синовитом и развивающимися контрактурами; заметны большие узлы в области сустава;
- при остром инфекционном артрите — сильнейшие боли с ограничением движений (отчего пациент непроизвольно поддерживает больное предплечье), кожная гиперемия и отеки;
- воспалительный процесс и боль в суставе левой руки или правой могут быть признаками реактивного или псориатического артрита (эти патологии имеют односторонний характер);
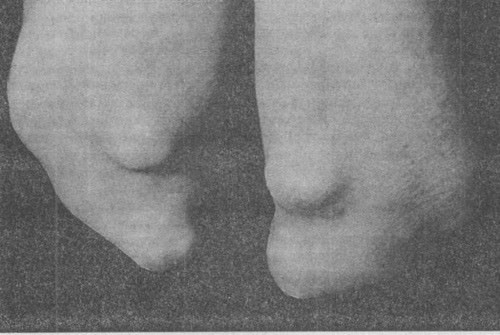
- внезапный резкий приступ боли (чаще всего ночью), распухание и покраснение локтя, лихорадка, бугристая локтевая поверхность — симптомы локтевого подагрического артрита.
На фото: Подагра локтя.
Как лечить боль при артрите
- Лечение болевого синдрома ведется при помощи НПВС и кортикостероидов. Возможно совместное введение в сустав гидрокортизона и новокаина.
- При скоплении гноя или выпота в суставе производят пункцию с удалением содержимого из полости сустава с ее последующим промыванием антисептиками и антибиотиками.
- Попутно ведется борьба с инфекциями, а при ревматоидном артрите и с аутоиммунным процессом, при помощи антибиотиков и лекарств базисной группы.
- При хроническом синовите рекомендована синовэктомия.
- Остеофиты и анкилоз удаляются путем резекции головки или ее артропластики.
Эндопротезирование на локтевом суставе проблематично и малоэффективно.
Хондроматоз локтевого сустава занимает второе место по частоте (первое место у хондроматоза колена).
- боль в правом или левом локте;
- ограничение амплитуды движений;
- наличие хондромных тел на рентгене;
- крепитация при движениях;
- выпот в суставе.
Лечение: удаление синовиальной оболочки и хондромных тел.
Болезнь Кенига — остеохондропатия локтевого сустава с образованием очага с асептическим некрозом, который затем выпадает в виде секвестра прямо в суставную полость.
Симптомы: боль и ограничение движения, вплоть до полной блокировки сустава.
Лечение: удаление выпавшего секвестра из сустава.
- Если болит рука в локтевом суставе после падения, ушиба или удара, нужно немедленно отправиться к травматологу, чтобы тот произвел осмотр, сделал рентгенографию и, если понадобится, другие исследования.
- Травматолог, ортопед или хирург нужны также, если боль в локте возникла в результате постоянных нагрузок или спортивных тренировок.
- Все непонятные боли в локтевом суставе, сопровождающиеся симптомами воспаления (отеки, покраснение, температура) требуют визита к ревматологу.
Но самостоятельно лечить локтевой сустав точно не стоит.
ЛФК — эффективный метод устранения боли в локтях.
Читайте также:


