Артрит лучезапястного сустава кисти рентген

- Что такое артрит лучезапястного сустава?
- Этиология
- Классификация
- Стадии
- Симптоматика
- Диагностика
- Как лечится?
- Диетические рекомендации
- Профилактика

Что такое артрит лучезапястного сустава?
Болезнь зачастую имеет затяжное течение с постоянными рецидивами, что нередко приводит к инвалидности и лишению пациентов трудоспособности. По этой причине артрит причислен к значимым медико-социальным проблемам, требующим постоянного контроля на государственном уровне.
Артриты лучезапястного сустава бывают первичными (появляются самостоятельно) или вторичными (возникают на фоне основного недуга). Обычно данные формы имеют общие проявления в виде артралгий, покраснений, увеличения объема сустава и местного повышения температуры.
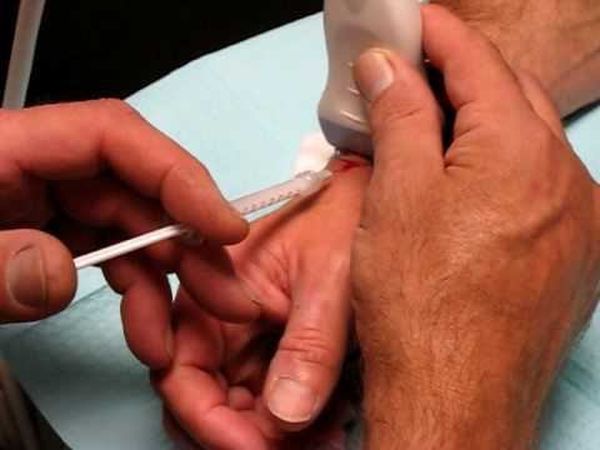
Диагностируется недуг посредством опроса, осмотра, а также применения УЗИ или рентгенографии. Основу лечения составляет противовоспалительная терапия. К артритам относят воспалительные реакции в суставах, вызванные различными причинными факторами.
Анатомическая справка: лучезапястный сустав – это подвижное сочленение запястных костей с лучевой.
Располагается оно у основания ладони со стороны большого пальца. Ответственен сустав за отведение/приведение, сгибание/разгибание, а также круговые повороты кисти.
При артрите лучезапястного сустава в патологический процесс вовлекаются суставные хрящи, капсулы, оболочки и прочие структуры. Обычно появляются боль и деформация сустава, нередко приводящая к нарушению движений в нем.
Этиология
В клинической практике выделяют две формы недуга: первичную (самостоятельную) и вторичную (проявление других болезней). Так, к первичному артриту относят:
- Инфекционное воспаление вследствие туберкулеза, гонореи, дизентерии или вирусного заражения.
- Аллергические реакции на белок или лекарственные средства.
- Ревматизм – системная воспалительная реакция с вовлечением в процесс не только сердечной мышцы, но и суставов.
- Ревматоидный артрит, отличающийся от ревматического вялым течением с преимущественным поражением мелких суставов (и их последующей деформацией).
- Подагру – нарушение обмена мочевой кислоты с отложением ее солей в полости суставов.
- Псориаз – хроническое неинфекционное заболевание кожи с появлением у трети пациентов специфического псориатического поражения суставов.
Причины вторичного артрита лучезапястного сочленения включают:
- Остеомиелит – гнойное заболевание костной системы.
- Саркоидоз с образованием в костях специфических воспалительных узелков – гранулем.
- Болезни различных органов и систем (гемофилия, злокачественные опухоли и пр.).
- Травмы запястья (вывихи и переломы).
- Остеоартроз с поражением хрящевых суставных поверхностей.
Предрасполагающим фактором является профессиональная деятельность.
Так, артритам суставов кистей подвержены работники монотонного ручного труда (обычно женщины): швеи, секретари, писательницы, пианистки, машинистки и пр.

Классификация
Артрит лучезапястного сустава бывает воспалительного и дегенеративного характеров. Первый тип связан с ревматизмом, подагрой или инфекцией. В таком случае воспаляется внутренняя оболочка суставной капсулы – синовиальная мембрана. К дегенеративному типу относят повреждение хряща в суставе из-за травм или остеоартроза.
По распространенности различают моноартрит (воспаление одного сустава), олигоартрит (поражение обоих лучезапястных сочленений) и полиартрит (когда в процесс вовлекаются и другие суставы тела). Учитывая, что изолированное поражение лучезапястных суставов является редкостью, то обычно патологический процесс протекает по типу полиартрита.
Стадии
Артрит лучезапястного сустава протекает стадийно:
- Первым этапом является инфицирование или появление первичного заболевания (подагры, псориаза, ревматизма). Симптоматика обычно скудная, отмечается легкая малоподвижность кистей (например, трудность при открывании водопроводного крана).
- На второй стадии появляется воспалительный ответ, суставы опухают, появляется боль. При движениях кистью нередко слышится похрустывание. Часто возникает ночная болезненность лучезапястных суставов. Выполнение бытовых дел становится затруднительным.
- Третий этап связан с изменением формы и конфигурации суставов кисти. Пациент испытывает сильную боль, появляется защитный спазм мышц, а кости фиксируются в неанатомическом (неправильном) положении. Больной утрачивает возможность самообслуживания.
- Последняя стадия связана с необратимыми изменениями в структурах сустава, из-за чего наступает его полное обездвиживание – анкилоз. Пациент становится инвалидом.
Симптоматика
Клиника острого артрита лучезапястного сустава начинается с резкого ухудшения общего самочувствия больного: появления лихорадки, озноба и слабости. В суставе возникают боли – артралгии, усиливающиеся при движениях. Само сочленение нередко увеличивается в размере за счет воспаления суставного мешка – синовита. В полости сустава появляется серозная (мутная), фибринозная (вязкая с белковыми хлопьями) или инфицированная (гнойная) жидкость. Кожа над суставом становится отечной, красной и горячей.
При подостром и хроническом течениях ткань оболочки сустава видоизменяется, что приводит к разрастанию плотных соединительнотканных тяжей – фиброзу. Пациенты жалуются на легкую припухлость суставной области и болезненность, которая имеет волнообразный характер: боль нередко усиливается в ночное время суток и исчезает, ослабевает днем.
Постепенно происходит деформация сочленения, появляются костно-хрящевые наросты – экзостозы. Со временем сустав полностью утрачивает подвижность, что делает невозможным сгибание/разгибание и вращение кистью.

Диагностика
Постановка диагноза проводится на основании клинических данных, физикального осмотра и комплексной консультации ревматолога. Для подтверждения артрита лучезапястного сустава назначают рентгенографию в двух проекциях (возможно использование специального увеличительного рентгена).
В целях исключения сопутствующих патологий или уточнения основного диагноза применяют УЗД, компьютерную или магнитно-резонансную томографии, радионуклидную сцинтиграфию.
В некоторых случаях проводится артроскопия – лечебно-диагностическая манипуляция, связанная с введением в сустав камеры и микроинструментов. Таким образом уточняется состав и флора суставной жидкости, наличие в ней белка. В ходе процедуры возможно взятие биологического материала – части суставной оболочки для последующего микроскопического исследования.
Как лечится?
Некоторые виды артрита лучезапястного сустава требуют специфического (этиотропного) лечения: так, при инфекционном поражении назначаются антибиотики широкого спектра действия (Цефотаксим, Азитромицин), но выписывать препараты может только ваш врач. Если причиной воспаления служит подагра, используют Колхицин в остром периоде и Аллопуринол в качестве поддерживающей терапии. При аллергическом артрите показаны антигистаминные средства (Димедрол, Супрастин).
Общая терапия
Неспецифическое лечение артрита состоит в применении противовоспалительных средств: Ибупрофена, Напроксена, Диклофенака. При неэффективности указанных препаратов или повышенной индивидуальной чувствительности используют кортикостероиды: Метипред, Целестон, Декадрон. Данные средства относятся к гормональным и могут применяться как системно (внутрь), так и местно (в виде внутрисуставных инъекций).
Реабилитация
На этапе выздоровления больным рекомендуется физиотерапия: электрофорез с новокаином, ультрафиолетовое облучение, фонофорез с кортикостероидами и амплипульстерапия. Подобное лечение приводит к легкой анестезии и снижению воспалительного ответа.
Для предотвращения тугоподвижности лучезапястного сустава назначается гимнастика для рук, а также массаж кистей. Комплексная терапия дополняется санаторно-курортным отдыхом с элементами грязелечения и бальнеотерапии.
Вспомогательные методики
Для нормализации качественного состава крови (избавления от антител при аутоагрессии иммунной системы или очистки плазмы от уратов при подагре) используют каскадную фильтрацию плазмы или плазмаферез. При тяжелых формах артрита лучезапястного сустава в его полость могут вводиться стволовые клетки, которые снижают воспаление и стимулируют восстановление суставного хряща.
Оперативное лечение
В зависимости от характера и степени поражения проводятся хирургические вмешательства: с целью иссечения суставной оболочки (синовэктомия) или суставных поверхностей (резекция сустава). Также применяют обездвиживание лучезапястного сочленения (артродез), малотравматичные артроскопические операции или тотальную замену сустава на эндопротез.
Диетические рекомендации
Диета при артрите лучезапястного сустава не имеет строгих ограничений. Но если причиной воспаления является подагра, то больным рекомендуют исключить продукты с высоким содержанием пуринов: жирное мясо и рыбу, субпродукты, чай, какао-напитки, шоколад, щавель и бобовые.
При аллергическом артрите необходимо избегать попадания в организм аллергена. Так, наиболее частыми пищевыми провокаторами аллергии являются яичный белок, цитрусовые (апельсины, мандарины), клубника, малина, орехи и пр.
Общие диетические рекомендации включают увеличение суточного количества белка (за счет нежирных сортов мяса и рыбы). Больным необходимо употребление холодца, бульонов, рыбьего жира и желе из-за высокого содержания в данных продуктах коллагена – основного белка хрящей суставов.
Разнообразить меню можно гарнирами из овощей, круп и макаронных изделий. Среди термической обработки блюд стоит предпочитать тушение, варку и готовку на пару. Использование перца и специй ограничивается лишь индивидуальным вкусом.
Питьевой режим должен составлять не менее 1,5-2 литров чистой воды в сутки. При этом показатели могут варьироваться в зависимости от физиологической потребности организма в определенное время года.
Профилактика
Профилактировать артрит лучезапястного сустава можно, если:
- вовремя излечивать инфекции (туберкулез, гонорею, дизентерию или вирусные заболевания);
- не допускать попадания в организм аллергенов (веществ-провокаторов) при отягощенности организма аллергией;
- своевременно диагностировать и корректировать ревматизм, ревматоидный артрит, остеоартроз, остеомиелит, саркоидоз, подагру и псориаз;
- поддавать терапии болезни различных органов и систем (гемофилия, злокачественные опухоли и пр.).
- предотвращать травмы запястья (вывихи и переломы).
Необходимо помнить, что предрасполагающим фактором является профессиональная деятельность. Поэтому артрит кистей чаще всего встречается у женского пола, занятого монотонным ручным трудом: швей, секретарей, писательниц, пианисток, машинисток и других профессий.
Артрит лучезапястного сустава – это крайне изменчивая патология, которая в зависимости от формы может иметь доброкачественное течение или приводить к необратимым деформациям сустава с развитием тугоподвижности. Помните: отсутствие должной диагностики и лечения грозит инвалидизацией пациентов!
Причины артрита лучезапястного сустава
Как правило, артрит лучезапястного сустава не развивается как самостоятельная болезнь, а является следствием полученных травм или перенесенных инфекционных заболеваний. Причины могут быть разными, но провоцирует дегенеративные изменения суставов запястья кисти руки воспалительный процесс. При любом виде артрита, прежде чем подобрать метод лечения, нужно определить этиологию заболевания.

К общепризнанным факторам относятся:
- инфекционные заболевания. Артрит возникает как следствие перенесенной инфекции и может быть спровоцирован любым из ее видов;
- повреждения конечностей. Вследствие перелома, ушиба, повреждения связок возникает воспалительный процесс. В данном случае следует говорить о посттравматическом артрите кистевого сустава;
- наследственная предрасположенность. Велика вероятность возникновения болезни у людей, чьи близкие родственники болеют артритом;
- сбои иммунной системы организма. Сбой в работе иммунной системы, при котором суставные и околосуставные ткани воспринимаются как чужеродные и атакуются организмом. В этом случае диагностируется ревматоидный вид заболевания;
- сопутствующие факторы. При переохлаждении или постоянной нагрузки на запястье, избыточный вес, частые заболевания.
Признаки и симптомы
Выраженность признаков и симптомов при артрите лучезапястного сустава зависит от продолжительности процесса воспаления и от причины возникновения болезни.

- Воспалительный процесс. Человек еще не видит и не чувствует признаков болезни, но развитие патологии уже начинается. Пораженные ткани теряют способность противостоять нагрузке, далее следует повреждение хрящевой ткани, дегенеративные изменение костей, возникновение артроза.
- Боли. Боль появляется внезапно и присутствует постоянно, усиливаясь при любых движениях кисти и пальцев. Параллельно с проявлением болевого синдрома возможно возникновение жжения и покалывания.
- Скованность. Поворачивать кисть и шевелить пальцами практически невозможно. Для совершения элементарных действий приходится разминать руку.
- Проявления отеков и покраснения тканей. Кожа в области воспаления припухает и краснеет, возможно локальное повышение температуры. Отечность проявляется в самом начале появления артрита в лучезапястном суставе, гиперемия проявляется на стадии активного прогресса заболевания.
- Появление суставного скрипа в запястьях при движении.
- Психосоматические расстройства: общая слабость, резкие перепады настроения, сонливость.
На поздних стадиях заболевания могут проявляться следующие признаки: деформация ткани, поражения внутренних органов, высокая температура.
Диагностика заболевания

Общая для всех видов артрита симптоматика усложняет диагностику. Для постановки диагноза используют международный классификатор болезней, в котором описаны все клинические проявления артритов, специфическая симптоматика.
Выделяют четыре основных группы: остеоартрит, инфекционный и ревматоидный артрит, другие виды. Лечат заболевания исходя из разновидности артрита. Но в первую очередь ревматолог должен осмотреть пациента и назначить диагностику: анализы крови, мочи и ПЦР-анализы, рентген, МРТ и другие. После диагностических исследований врач подбирает методику лечения и препараты.
Методы лечения
Диагностировав артрит запястья руки, лечение подбирается согласно виду и стадии болезни. На ранних стадиях наиболее эффективным является медикаментозное лечение. Параллельно возможно использование народных средств для устранения проявления внешних признаков (например, отечности) и обезболивания. Для разработки сустава лечение медикаментами совмещают с физиотерапевтическими процедурами и лечебной физкультурой.
При лечении артрита лучезапястного сустава также назначаются лечебная гимнастика, гирудотерапия, массажи. Гимнастика эффективно восстанавливает подвижность сустава, особенно эффективной и наименее болезненной будет водная гимнастика. Гирудотерапия способствует активизации иммунной системы, притоку крови и нейтрализации болевого синдрома. Массаж снимает спазмы и скованность. Нередко рекомендуют лечение гомеопатическими средствами, назначают витамины и микроэлементы, однако только параллельно с другими методами.

Препараты
Лечить лучезапястный сустав желательно на ранних стадиях. Тогда возможна устойчивая ремиссия артрита и шанс избежать хирургического вмешательства. Традиционно ревматологи назначают такие препараты:
Хирургический путь
Если лечение артрита лучезапястного сустава с помощью медикаментозных препаратов на данной стадии уже неэффективно по причине деформации суставов (новообразования на запястье, деформация пальцев), тогда хирургического вмешательства не избежать. После полной клинической диагностики и осмотра пациента ревматолог может назначить операцию.
На данном этапе не обойтись без использования магнитно-резонансной терапии для определения степени поражения сустава и причин, по которым воспаление возникло. Хирургическим путем восстанавливают подвижность суставов, снимают хронический болевой синдром, решают вопросы дренажа гнойных образований, рассечения суставной капсулы.
По желанию пациента возможно проведение пластической операции для восстановления внешнего вида кисти.
Народные методы

Артрит лучезапястного сустава лечат и с помощью средств народной медицины. Но следует помнить, что заменить традиционное лечение они не могут, однако прекрасно подойдут в качестве профилактики рецидива и в комплексе с медикаментами. Они не только помогут в борьбе с болезнью, но и не навредят, так как абсолютно безопасны. Наиболее распространенными народными методами являются: диета, лечение пчелами и травами.
Диета должна быть щадящей, лучше посоветоваться с врачом, какие продукты следует исключить. Использование продуктов пчеловодства или практика укусов пчелами возможна лишь в случае отсутствия аллергии. Употребление травяных настоек и чаев для снятия боли и воспаления также очень популярно. В данном случае важно не переборщить. Лучше всего будет следовать советам компетентных специалистов.
Прогноз для пациента
Прогноз зависит от стадии заболевания, состояния здоровья больного, наличия сопутствующих заболеваний. Эффективное лечение на ранних стадиях может привести к полному выздоровлению.
На позднем этапе болезни деформационные и деструктивные изменения необратимы.
Из этого видео вы узнаете о том, как можно самостоятельно вылечить боль в лучезапястном суставе, кисти и пальцах.
Ревматоидный артрит — аутоиммунное заболевание, которое характеризуется поражением соединительной ткани, входящей в структуру суставов. Патология хроническая, прогрессирующая.
Одной из классификаций заболевания, на основании которой подбирается тактика проводимого лечения, является выявление рентгенологической стадии ревматоидного артрита. На основании данных исследований можно судить о длительности и активности процесса.
- Классификация заболевания по рентгенологическим стадиям
- Первая стадия
- Вторая стадия
- Третья стадия
- Четвёртая стадия
- Эрозии костей при патологии
- Лечение и профилактика ревматоидного артрита
- Видео
Классификация заболевания по рентгенологическим стадиям
Патогенетическим механизмом развития ревматоидного артрита является аутоиммунная перекрёстная реакция. Антигенная структура гемолитического стрептококка, относящегося к группе В, по своему строению сходна с соединительной тканью организма человека. 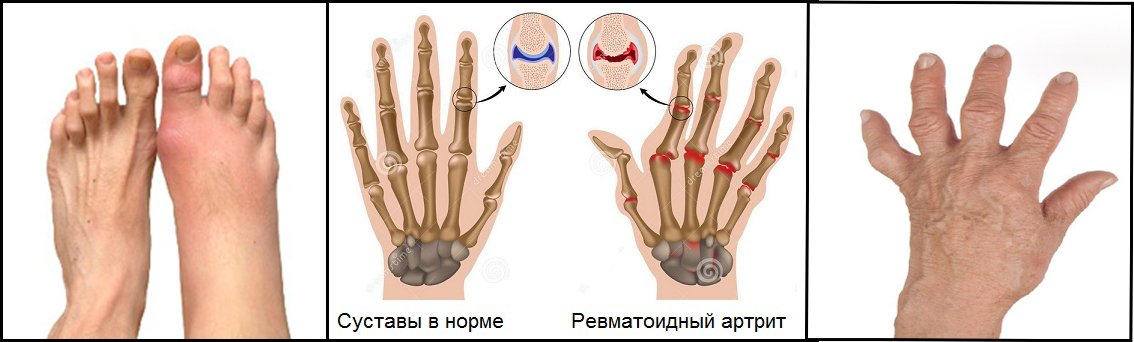
При инфицировании микроорганизмом (острый или хронический тонзиллит, пиелонефрит, кишечная патология) возможно повреждение выработанными антителами собственных тканей. В первую очередь страдают суставы. С каждой новой ревматической атакой область поражения расширяется и изменения становятся необратимыми и тяжёлыми.
На ранних стадиях при первых признаках на рентгенограмме можно и не выявить изменений. Но чем дальше прогрессирует процесс, тем явными становятся повреждения. Выделяют четыре рентгенологические стадии патологии.
Первая стадия характеризуется как самая лёгкая, изменения обратимы и излечимы. Клинически пациент жалуется на утреннюю скованность в движениях кистей, визуально отмечаются отеки в районе мелких суставов пальцев рук. Чаще признаки связывают с недавно перенесённой инфекционной патологией (ангиной, тонзиллитом, инфекцией мочевыводящих путей, стрептодермией и др.).
Первыми страдают мелкие суставы кистей рук, стоп. Рентгенологические признаки первой стадии ревматоидного артрита:
- преимущественное воспаление мягкотканого компонента, имеющее вид уплотнений структур над поражённым суставом;
- незначительное сужение межсуставной щели, которое не визуализируется на рентгеновском снимке;
- начальные проявления остеопороза в виде локальных просветлений костных структур и разрыхления только суставных поверхностей.
Клинически вторая стадия проявляется в виде сильной тугоподвижности рук в течение нескольких часов, преимущественно утром и к вечеру. Изменения более выражены, проявляются в виде отёчности и видимой деформации, манипулятивные движения кистей значительно затруднены (пациенту трудно вдеть пуговицу в петлю, нитку в иголку, завязать шнурки).
В области суставов пальпируется уплотнение, часто присоединяются кожные проявления в виде ревматоидных узелков, кожа над ними гиперемирована. Боли в ногах носят острый характер, ходьба затруднена, наблюдается хромота.
Вторая рентгенологическая стадия заболевания разделяется на две подгруппы, в зависимости от степени повреждений в виде эрозии суставной поверхности:
- подгруппа А второй рентгенологической стадии характеризуется отсутствием эрозий на суставных поверхностях, на снимке выявляют околосуставной остеопороз в виде кист (локальные просветления костных структур), участков костных уплотнений и более заметное сужение щели между суставными поверхностями;
- подгруппа Б второй рентгенологической стадии патологии помимо основных проявлений характеризуется появлением эрозий поверхностей суставов, не более, чем в четырёх местах.
Клинически характеризуется полной неподвижностью мелких суставов. Патология распространяется на крупные: лучезапястные, локтевые, коленные, голеностопные, верхний плечевой пояс и даже межпозвоночные сочленения в редких случаях. Пациент испытывает затруднения при ходьбе вследствие выраженного болевого синдрома и тугоподвижности коленных суставов.
Кости становятся хрупкими из-за выраженного дегенеративного процесса. Учащаются случаи подвывихов, вывихов, патологических переломов. Заживление повреждений длительное, требует проведения оперативных вмешательств.
Третья степень ревматоидного артрита на рентгене:
- образование единого костного блока в районе мелких суставов кистей;
- более 5 участков эрозии костной ткани;
- сужения суставных щелей мелких и крупных суставов;
- появление остеопорозных кист;
- формирование кальцификатов мягких тканей (ревматоидные узелки), которые на снимке выглядят как участки затемнения округлой формы, диаметром до 2 см в районе мягкотканого компонента вокруг суставов (чаще кисти, локтевые, коленные).
Терминальная стадия ревматоидного процесса, которая необратимо инвалидизирует больного. Выполнение простейших бытовых действий невозможно из-за выраженного болевого синдрома и стойких контрактур суставов (неподвижность). У пациента атрофируются мышцы из-за отсутствия движений. Человек не может обслуживать себя самостоятельно (поесть, сходить в туалет) и требует регулярной помощи.
По результатам рентгенографии суставов выявляют следующие изменения:
- отсутствие суставной щели с уплотнением в области сочленения и формированием анкилозов (контрактур суставов) и субхондральных остеосклерозов (из-за усиления трения хрящевых структур при отсутствии суставной щели они кальцифицируются и склерозируются, становятся плотными, теряют амортизационные возможности);
- на суставных поверхностях формируются костные наросты — остеофиты, имеющие заострённую форму;
- остеопороз может перерасти в остеонекроз.
Эрозии костей при патологии
Эрозии костных структур делят на три вида:
- Краевая или поверхностная — выявляется уже на второй стадии в суставах, где отсутствует хрящевая структура и трение более жёсткое.
- Компрессионная — происходит из-за усугубления процесса и провала кости в месте повреждения.
- Деформирующая — формируется из-за разрушения костной пластины, визуально наблюдается видимая деформация кости, характерна для 4 стадии патологии.
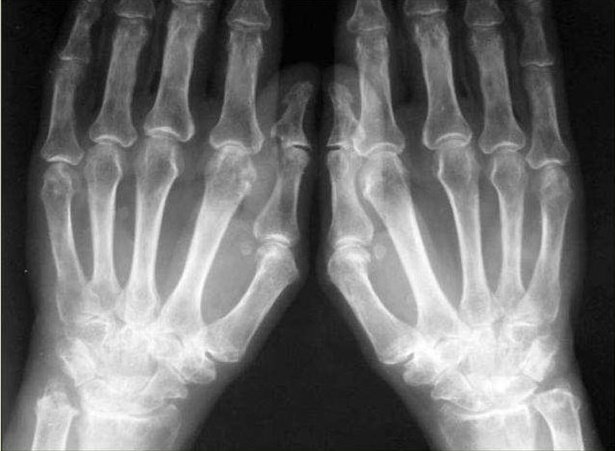
Единичные эрозии костей запястья
При появлении эрозий костей излечить заболевание практически не удаётся. Длительная многокомпонентная терапия помогает лишь приостановить прогрессирующий процесс.
Лечение и профилактика ревматоидного артрита
Лечением патологии занимается врач ревматолог. Лечение заболевания комплексное и многокомпонентное:
Профилактикой ревматоидного артрита является своевременное и правильное лечение инфекционных заболеваний и недопущения появления хронических очагов. На начальных стадиях (1-2) необходимо развивать мелкую моторику кистей, рук — это помогает избежать стойких изменений благодаря нормальной гемодинамике.
Таким пациентам рекомендовано начать вышивать, вязать, рисовать. Также требуется правильно питаться для профилактики дегенеративных патологий хрящевых и костных структур.
Ревматоидный артрит — серьёзная патология, которая на крайних стадиях развития приводит к инвалидизации пациента. Развиваться заболевание может как во взрослом, так и в детском возрасте. Прогрессирование приводит к ухудшению общего самочувствия и появлению стойких необратимых изменений в области суставов.
Видео
Симметричное полиартикулярное поражение синовиальных суставов скелета конечностей.
Веретеновидный отек околосуставных мягких тканей, очаговый остеопороз и сужение суставной полости в сочетании с краевыми и центральными эрозиями — отличительные признаки заболевания. Первые эрозии часто обнаруживают в пястно-фаланговых и проксимальных межфаланговых суставах кисти и шиловидном отростке локтевой кости.

А. Ревматоидный артрит. Остеопения и эрозивные артритические изменения с поражением кисти и запястья с относительным сохранением дистальных межфаланговых суставов.
За исключением краевых эрозий, типично начинающихся на участках обнаженной суставной поверхности кости, лишенной защитного хрящевого покрова, также отмечаются компрессионные эрозии, вызванные разрушением пораженной остеопорозом кости, и поверхностные эрозии, вызванные резорбцией костной ткани под воспаленными сухожилиями.

Рис.1 А. Ревматоидный артрит. Тяжелая остеопения и эрозивные артритические изменения, сопровождаемые подвывихами/вывихами и ульнарной девиацией в II-V пястно-фаланговых суставах, подвывихом локтевой кости в лучезапястном суставе и ладьевидно-полулунным разобщением.
Рис.1 В. Ревматоидный артрит — плечевой сустав: распространенные эрозивные изменения в плечевом суставе и резорбция дистального конца ключицы.
Труднее оценивать с помощью традиционной рентгенографии синовит, приводящий к накоплению жидкости в суставах, сумках и сухожильных влагалищах. Развитие заболевания приводит к полному разрушению пораженного сустава и в конечном итоге к срастанию костей, хотя последнее встречается нечасто. Подвывихи и вывихи возникают часто.

Рис.2 А. Ревматоидный артрит. Концентрическое (аксиальное) сужение суставного пространства, сопровождаемое остеопенией, эрозиями и мелкими субхондральными кистами. Начинающееся формирование остеофитов показательно для ранних вторичных дегенеративных изменений.
Рис.2 В. Ревматоидный артрит. Мелкие эрозии (стрелка) с минимальным склерозом окружающей ткани по задне-верхней поверхности пяточной кости. Генерализованная остеопения и массивный выпот в голеностопном суставе (наконечники стрелок).
В кисти сгибательные и разгибательные контрактуры приводят к деформациям пальцев в виде бутоньерки или лебединой шеи, деформации большого пальца, как у путешествующего автостопом, и локтевой девиации в пястно-фаланговых суставах. В запястье, кроме дорсального подвывиха дистального конца локтевой кости, возникает нестабильность как при ладонном сгибании, так и при дорсальном.

Рис.3 А. Ревматоидный артрит. Ранние эрозии в области зуба сопровождают передний атланто-аксиальный подвывих.
Рис.3 В. Кистозный ревматоидный артрит. Мелкие, четко отграниченные субхондральные кисты, некоторые из них имеют склерозированные края — преобладающий рентгенографический признак.
Эрозии могут прогрессировать до распространенного остеолиза в дистальном участке ключицы, локтевом суставе и дистальном участке локтевой кости. Хронический разрыв вращательной манжетки четко виден по усиливающемуся подъему головки плечевой кости (сужение пространства между плечевой костью и нижней поверхностью акромиона, который приобретает типично вогнутый вид), что часто встречается на поздней стадии. В позвоночнике характерно диффузное сужение дискового пространства и фасеточных суставов без формирования остеофитов.

Рис.4 Ревматоидный артрит коленного сустава. Субхондральные внутрикостные кисты и трабекулярный отёк костного мозга (белые стрелки), а так же сужение суставной щели на фоне тотальной атрофии суставного хряща (желтая стрелка).

Рис.5 Ревматоидный артрит срединного атланто-осевого (С1-2) сустава. Поствоспалительное анкилозирование позвонков (желтые стрелки на рис. 5а), Расхождение и нетравматический подвывих С1 и С2 позвонков в суставе Крювилье на фоне лизиса крестообразной связки с последующие эрозией зуба С2 (стрелки на рис. 5b,c).

Рис.6 Ревматоидный артрит лучезапястного сустава на рентгенографии (а) и на МРТ в режиме STIR (b,c) демонстрирует сужение суставных щелей, сглаживание суставных поверхностей, выпот (синовит) и воспалительный трабекулярный отёк костного мозга.
Обнаруживают в 75%, в легких (легочной фиброз и ревматоидные узелки), плевре (односторонний или реже двусторонний выпот в плевральную полость, обычно не сочетающийся с паренхиматозным заболеванием легких), сердечно-сосудистой системе (перикардит, миокардит, аортит и васкулит) и лимфатической системе (легкая аденопатия и редко спленомегалия).
При кистозном ревматоидном артрите четко отграниченные субкортикальные образования, часто со склерозированными краями, являются преобладающим рентгенографическим признаком, часто в отсутствие выраженного остеопороза, сужения суставного пространства и эрозий. При данном состоянии 50% пациентов являются серонегативными; предрасположенность по полу отсутствует.
Поражение соединительной ткани, сопровождаемое гиперчувствительностью III типа, преобладающее среди женщин, проявляется клинически скованностью по утрам, отеком околосуставных тканей, особенно запястья, кисти и стопы, и подкожными узелками на дорсальной поверхности в местах, подвергающихся давлению [например, локтевой отросток (олекранон)].
Высокая СОЭ и положительный ревматоидный фактор в 90% случаев бывают характерными лабораторными находками.
Синдром Фелти: ревматоидный артрит, сопровождаемый спленомегалией и нейтропенией.
Синдром Шегрена: заболевание соединительной ткани с сухим кератоконъюнктивитом, ксеростомией и симптомами со стороны суставов, сходными с таковыми при ревматоидном артрите
Читайте также:


