Антибиотики при ушибе локтя
Коротко о бурсите
Бурсит локтевого сустава — воспалительный процесс в суставной сумке, сопровождающийся скоплением экссудата (серозной жидкости) или гноя (в случае присоединения бактериальной инфекции). Скапливающаяся при остром воспалении жидкость растягивает суставную сумку, а при переходе патологических процессов в хроническую форму ее стенки с внутренней стороны покрываются фибрином.
В зависимости от причины воспаления, выделяют бурсит локтевого сустава:
- асептический (неинфекционный);
- инфекционный (неспецифический, вызванный стрептококками или стафилококками, или специфический, спровоцированный гонококками, бледной трепонемой, палочкой Коха).
Инфекционный бурсит сопровождается скоплением в суставной сумке гнойного содержимого. Инфекция может проникнуть в полость через открытую рану, во время проведения операции либо с током крови и лимфы при бактериальных инфекциях, протекающих в организме.
Антибиотики при бурсите локтевого сустава применяются только для лечения специфического или неспецифического инфекционного воспаления, проявляющегося:
- отеком локтя (припухлостью, мягкой на ощупь);
- покраснением кожи в области пораженного локтевого сустава;
- болью в области воспаления;
- повышением температуры, лихорадкой, общим недомоганием (при острой форме воспалительных процессов);
- флегмоной (разлитое гнойное воспаление в близлежащих тканях жировой клетчатки, на фоне которого может развиться тошнота и рвота, спутанность сознания).
Также антибиотики могут применяться в терапии раневого и травматического, серозного бурсита локтевого сустава для профилактики инфекционных осложнений.
Антибактериальная терапия
Если диагностирован инфекционный бурсит локтевого сустава, лечение антибиотиками назначается только после определения вида возбудителя. Для этого проводятся пункция и последующий бактериологический анализ жидкости (экссудата), скапливающейся в синовиальной сумке. Затем с учетом чувствительности выявленного возбудителя к тем или иным антибактериальным средствам подбирается оптимальный препарат.
От бурсита локтя назначаются антибиотики следующих групп:
- тетрациклины;
- цефалоспорины;
- линкозамиды;
- аминогликозиды;
- фторхинолоны;
- полусинтетические пенициллины.
Препаратами выбора чаще выступают антибиотики группы тетрациклинов или цефалоспоринов. Если же выявленный возбудитель проявляет устойчивость к этим веществам или у пациента существуют противопоказания к их применению, подбираются антибиотики других групп. При тяжелом течении патологических процессов врач может назначить одновременный прием антибиотиков двух групп. Лекарственные средства применяются в форме таблеток или вводятся инъекционно. Также проводится дренаж (промывание) суставной сумки локтевого сустава антибактериальными растворами.
Тетрациклины характеризуются широким спектром противомикробного действия. Проявляют активность по отношению к стафилококкам и стрептококкам, бледной трепонеме, поэтому применяются в терапии неспецифического инфекционного бурсита локтевого сустава и специфического воспаления, вызванного возбудителем сифилиса. Гонококки и палочка Коха устойчивы к тетрациклинам.
Чаще всего от бурсита назначают:
- Тетрациклин.
- Рондомицин.
- Доксициклин.
Лекарственные средства принимаются перорально. Точную дозировку, кратность и продолжительность приема указывает доктор.
Тетрациклины противопоказано применять при лейкопении, нарушении работы печени и почек, индивидуальной непереносимости основного или вспомогательных компонентов препарата. Также антибиотики не назначаются беременным и кормящим женщинам, детям младше 8 лет.
Цефалоспорины также относятся к препаратам широкого спектра действия, проявляют активность по отношению к большинству грамположительных и грамотрицательных бактерий. По химической структуре, механизму действия и спектру противомикробной активности антибиотики классифицируют на 4 группы. В лечении бурсита локтевого сустава применяют преимущественно антибиотики:
- 3 поколения — Цефтриаксон, Цефотаксим;
- 4 поколения — Цефепим.
Препараты выпускаются только в форме порошка для приготовления инъекционного раствора, вводятся внутримышечно или внутривенно. Стандартная доза для взрослого составляет 1-2 г в сутки. Однако точную дозировку и продолжительность терапии устанавливает доктор.
Цефалоспориновые антибиотики не назначают при повышенной чувствительности к основному либо вспомогательным компонентам препаратов, почечной и печеночной недостаточности, энтерите, колите, в период беременности и грудного вскармливания.
Антибиотики аминогликозидного ряда классифицируются на 4 группы по химической структуре, механизму действия и спектру противомикробной активности. В лечении бурсита препаратами выбора становятся аминогликозидные антибиотики:
- 2 поколения — Гентамицин;
- 3 поколения — Амикацин;
- 4 поколения — Изепамицин.
Аминогликозиды характеризуются широким спектром противомикробной активности, оказывают мощное бактерицидное действие. Применяются при бурсите локтевого сустава, вызванном грамотрицательными микроорганизмами, в форме инъекций (вводятся внутримышечно или внутривенно).
Аминогликозиды характеризуются высокой токсичностью, и не всегда могут применяться в терапии бурсита локтевого сустава. Противопоказаниями к назначению являются повышенная чувствительность к аминогликозидам или вспомогательным компонентам, тяжелые поражения почек, воспаление слухового нерва, поражение нервных окончаний (невриты) и мышечной ткани (миастении), беременность и период лактации.
К группе линкозамидов относятся природный антибиотик Линкомицин и его полусинтетический аналог Клиндамицин. Препараты характеризуются узким спектром действия, проявляют активность по отношению к грамположительным коккам и неспорообразующим анаэробным патогенным микроорганизмам. Назначаются при инфекционных поражениях костей и суставов, в том числе при бурсите, если воспаление вызвано чувствительными к препаратам микроорганизмами.
Антибиотики применяются перорально (таблетки) либо вводятся внутримышечно или внутривенно (раствор для инъекций). Дозы и продолжительность курса терапии определяет доктор.
Противопоказано применять линкозамиды при колите, энтерите, аллергии на линкозамиды или вспомогательные компоненты препаратов, в период беременности и грудного вскармливания.
Фторхинолоны также проявляют антибактериальную активность ко многим инфекционным микроорганизмам.
В терапии бурсита могут применяться:
- Офлоксацин (Заноцин, Офлоксин) — фторхинолон 1 поколения, действующий преимущественно на грамотрицательные бактерии.
- Спарфлоксацин (Спарфло) — антибиотик 2 поколения, также действующий в основном на грамотрицательную флору, в том числе на бактерии, устойчивые к фторхинолонам 1 поколения.
- Моксифлоксацин (Авелокс) — препарат 3 поколения, характеризующийся наибольшим спектром противомикробной активности (по сравнению с антибиотиками 1 и 2 поколения).
- Антибиотики фторхинолоновой группы — сильнодействующие вещества, имеющие наибольшее число противопоказаний и чаще других вызывающие побочные реакции со стороны различных органов и систем организма.
Противопоказано назначать фторхинолоны пациентам с эпилепсией, сердечной аритмией и хронической сердечной недостаточностью, брадикардией, почечной недостаточностью, аллергией на основной или вспомогательные компоненты, другие средства этой группы. Лекарственные средства запрещено принимать пациентам младше 18 лет, беременным и кормящим женщинам.
Полусинтетические пенициллины от бурсита локтя применяют в ситуациях, когда назначение антибиотиков других групп становится невозможным по медицинским показаниям.
Обычно препаратами выбора становятся:
- Оксациллин;
- Карбенициллин;
- Амоксициллин.
Препараты могут назначаться в форме таблеток или инъекций. Инъекционный раствор Амоксициллина (Аугментин) вводится внутривенно (струйно либо капельно), не предназначен для внутримышечных уколов. Раствор Оксациллина и Карбенициллина вводят внутримышечно либо внутривенно.
Пенициллиновые антибиотики не назначают пациентам с повышенной чувствительностью к пенициллинам и цефалоспоринам, функциональными нарушениями работы печени, почечной недостаточности.
Средства для устранения боли и воспаления
Помимо антибиотиков при инфекционном бурсите локтя назначаются препараты других групп.
| Группа препаратов | Действие | Особенности применения |
|---|---|---|
| Нестероидные противовоспалительные средства (Диклофенак, Ибупрофен, Индометацин, Мелоксикам, Нимесулид, Кетопрофен) | Уменьшают отек, боль и воспаление, оказывают жаропонижающее действие | Применяются в форме таблеток, суппозиторий или инъекций, а также наружно (мази, гели, кремы) |
| Глюкокортикостероиды (Гидрокортизон, Преднизолон, Кеналог, Дипроспан) | Оказывают мощное противовоспалительное и обезболивающее действие | Вводятся инъекционно в суставную сумку пораженного сустава при тяжелом течении гнойного воспаления, когда приема НПВС оказывается недостаточно |
Инфекционный бурсит — серьезное заболевание, приводящее к развитию остеомиелита, флегмоны или абсцесса, угрожающее не только здоровью, но и жизни пациента. Избежать опасных последствий поможет только своевременное лечение инфекционного бурсита локтевого сустава антибиотиками, которые доктор подбирает индивидуально в зависимости от вида возбудителя инфекции, тяжести течения воспалительного процесса, возраста и сопутствующих патологий пациента.
Бурсит – заболевание суставов воспалительного характера, часто возникающее, как осложнение артрита. Но бывает, что патология проявляется вследствие других причин, таких как инфекционное заражение, травмы или длительное физическое напряжение. Болезнь поражает крупные суставы: плечевые, коленные, тазобедренные. Чаще остальных встречается бурсит локтевого сустава.
Лечение антибиотиками назначают в случае сильного воспалительного процесса, который не поддается нестероидным противовоспалительным средствам.
Бурсит

При бурсите воспаляется слизистая оболочка суставной полости, которую называют синовиальной сумкой. В здоровом состоянии в бурсе есть только синовиальная жидкость. При воспалении происходит патологическое увеличение количество жидкости за счет скопления экссудата, состоящего из плазмы крови с патологическими включениями.
Бурсит классифицируется по нескольким признакам:
- Локализация;
- Клиническое течение;
- Причина воспаления;
- Характер инфекционного заражения;
- Состав экссудата.
Бурсит чаще поражает крупные суставы, однако в отдельных случаях развивается и в мелких.
Распространен бурсит коленного и локтевого сустава, реже встречается бурсит голеностопа и суставов пальцев стопы или кисти.
По характеру клиники бурсит бывает:
- Острый, возникающий в результате травмы;
- Подострый, появляется при обострении хронического;
- Хронический, причиной которого бывают постоянные механические раздражения при больших физических нагрузках регулярного характера.
Воспаления в суставной сумке бывают:
- Асептическое, при котором патология возникает вследствие механического воздействия;
- Инфекционное, причиной патологии является инфекционный возбудитель:
- Неспецифический, вызываемый стафилококками или стрептококками;
- Специфический, возникает на фоне сложных инфекций:
- Туберкулез;
- Гонорея;
- Сифилис;
- Бруцеллёз.
![]()
Асептический бурсит в процессе развития болезни может перейти в инфекционную фазу. Это происходит потому, что болезнетворные бактерии попадают в бурсу через расширенные поры воспаленной дермы на пораженном участке либо с кровотоком при общей инфекции.
По составу экссудата:
- Серозный, состоит из плазмы, в которой есть незначительное количество кровяных сгустков небольшого размера, характерен для асептической формы бурсита;
- Гнойный, при котором плазма содержит болезнетворные микроорганизмы, усугубляющие воспалительный процесс, мертвые лейкоциты и другие разрушенные клетки;
- Геморрагический, в этом случае в плазме много погибших эритроцитов. Кровяные сгустки крупного размера 2 – 3 мм в диаметре;
- Фибринозный, в плазме большое количество фибрина – разновидности кровяного белка.
![]()
Три последних вида – следствие развития инфекционной формы заболевания, и часто антибиотики при бурсите с таким составом экссудата являются оптимальной формой медикаментозной терапии.
Симптомы
Главным симптом, который определяется визуально и не требует специальных исследований – опухоль на больном суставе, достигающая 10 сантиметров в диаметре. Она появляется за счет скопления экссудата.
- Боль разной интенсивности и характера. Синдром проявляется в виде ноющего ощущения с локализацией в пораженном участке или сильным, острым пострелом с отдачей в разных направлениях по конечности. Ночью болевой синдром усиливается;
- Повышение местной температуры и покраснение кожного покрова;
- Общая температура тела 38° – 40° (в острой форме);
- Пульсация в пораженном участке;
- Отек кожной и мышечной ткани в месте поражения и вокруг него;
- Скованность движения за счет отложения солей в воспаленной сумке сустава;
- Увеличение лимфоузлов в месте пораженного сустава;
- Тошнота и общее недомогание, слабость во всем теле.
![]()
При хроническом бурсите симптомы носят несколько приглушенных характер, а температура тела повышается только в подострой форме либо при обострениях.
Причины возникновения и факторы риска
Бурситы возникают по ряду причин, среди которых и другие заболевания:
- Повреждения суставов вследствие полученных травм: ушибов, вывихов;
- Физические нагрузки, носящие длительный характер: перегрузки при занятиях спортом, тяжелый физический труд, плоскостопие, обувь на высоких каблуках;
- Лишний вес, при котором происходит давление на суставы;
- Инфекционные заболевания воспалительного характера, когда возбудители проникают в сустав с током крови:
- ОРВИ и грипп;
- Воспаления верхних дыхательных путей, бронхит, воспаление легких;
- Отит;
- Попадание возбудителей через раны:
- Пневмококки;
- Стафилококки;
- Стрептококки;
- Гнойные заражения при:
- Рожистом воспалении;
- Фурункулезе;
- Пролежнях;
- Остеомиелите;
- Абсцессе;
- Нарушение метаболизма;
- Артриты, в том числе подагра;
- Аллергия и другие аутоиммунные сбои, провоцирующие артриты;
- Токсические отравления, в том числе пищевые, алкогольные и другие.
![]()
![]()
![]()
![]()
Диагностика
При обнаружении симптомов бурсита необходимо немедленно обратиться к врачу. Первичный осмотр при этом заболевании проводит травматолог или хирург, который назначает дальнейшие исследования. Когда будут получены результаты, в зависимости от причин развития патологии, могут подключаться ревматологи и эндокринологи.
Хотя клиническая картина при бурсите ярко выражена и с легкостью определяется при визуальном осмотре, для эффективного лечения необходимо выяснить глубину поражения тканей, наличие инфекции и вид возбудителя.
При первичном осмотре врач осторожно пальпирует пораженный участок, определяя характер боли. Для того чтобы определить глубину и объем поражения внутрисуставного пространства назначают рентген или МРТ. Это делается для того, чтобы определить наличие сопутствующего артрита или отсечь наличие такового в клинической картине.
От точности поставленного диагноза зависит последующая комплексная терапия.
![]()
Основным при диагностике бурсита является выяснение инфекционного характера заболевания. Если он подтверждается, важно точно определить вид возбудителя, и его чувствительность к антибиотикам. Для этого осуществляют пункцию – при помощи шприца из бурсы берут образец экссудата и выполняют бактериологическое исследование. Определив вид инфекции, осуществляют подбор антибиотика, способного ее уничтожить.
Если правильно и вовремя определить возбудителя и способы воздействия на него, лечение бурсита антибиотиками даст быстрый результат, и можно будет обойтись консервативными методами без хирургического вмешательства.
Лечение
Лечение бурсита осуществляют в трех направлениях:
- Устранение воспаления и болевого синдрома;
- Устранение экссудата;
- Устранение причин развития патологии.
При асептическом бурсите терапевтический комплекс включает:
- Полный покой конечности;
- Компрессы со льдом или с холодным раствором соли для понижения местной температуры;
- Нестероидные противовоспалительные средства для снятия воспаления и болевого синдрома, в случае если это не приносит облегчения, назначают кортикостероиды, которые могут вводить в сустав;
- При сложных патологиях чтобы удалить экссудат назначают пункцию;
- Если это не помогает, может быть назначена хирургическая операция по удалению бурсы.
![]()
Если определён инфекционный характер бурсита, к терапии подключают антибиотики:
- Приходится несколько раз удалять экссудат при помощи пункций или дренировать сустав;
- Одновременно промывают бурсу антисептиками, в частности антибиотиками;
- В тяжелых случаях требуется хирургическое вмешательство, при котором иссекают бурсу.
После этого лечат, как гнойную раневую поверхность. Терапия может иметь длительный характер.
Антибиотики
Антибактериальная терапия зависит от типа возбудителя, который определяется при биохимическом анализе экссудата, поскольку те или иные бактерии более чувствительны к разным видам лекарственных препаратов.
Однако губительному воздействию подвержены и другие живые клетки, поэтому эта группа препаратов имеет побочные эффекты и противопоказания, о которых необходимо знать.
![]()
- Угнетение иммунитета;
- Развитие дисбактериоза желудка и кишечника;
- Головокружения, головные боли, потеря сознания;
- Тошнота, сухость во рту, запор или диарея, налет на языке, горечь во рту;
- Изменения в составе крови и ее консистенции, что может приводить к образованию тромбов;
- Аллергические реакции, в том числе высыпания, крапивница, отек гортани (Квинке);
- Болезненная реакция на солнечный свет или другие источники ультрафиолетового излучения (фотосенсибилизация);
- Снижение уровня витаминов группы В;
- Кандидозные поражения ротовой полости рта (стоматит) и/или вульвы (вульвовагинит).
- Индивидуальная непереносимость активного вещества препарата;
- Печеночная или почечная недостаточность;
- Микозы;
- Беременность и лактация;
- Возраст до 8 лет.
![]()
В двух последних случаях, антибиотики назначают только в крайних случаях по жизненным показаниям, когда риск вреда здоровью от их применения ниже, чем от текущей патологии.
При бурситах назначают антибиотики общего действия, которые применяют:
- Перорально или в виде внутримышечных инъекций;
- Внутривенные инъекции назначают в случае тяжелого протекания болезни со значительным повышением общей температуры тела, ярко выраженной отечностью тканей;
- Введение раствора антибиотиков внутрь суставной сумки после откачки экссудата (промывание сустава);
- Наружно в виде мазей для заживления раневых поверхностей.
Для снижения негативного воздействия антибиотиков на организм терапию следует проводить на фоне приема пробиотиков. Это восстанавливает и поддерживает на должном уровне собственную флору в желудке и кишечнике.
Для того чтобы избежать возникновения грибкового поражения (кандидоза), принимают антибиотики из группы полиенов. Эти вещества на клеточном уровне поражают мембраны грибов, не давая им размножаться.
![]()
Для быстрого выведения антибиотиков из организма во время приема, рекомендовано обильное питье в объеме не менее 2 литров в сутки, для чего подойдут такие напитки, как:
- Несладкий чай;
- Минеральные воды без газа;
- Кипяченая вода.
Для лечения бурсита антибиотиками применяют следующие препараты:
1) Противобактериальные антибиотики общего действия:
2) Противомикозные антибиотики:
- Нистатин;
- Вильпрафен;
- Азицин;
- Макропен;
- Цифран.
- Линекс;
- Бифиформ;
- Лацидофил;
- Апибакт;
- Вагилак (при вульвовагинитах).
![]()
Ушиб в области локтя – явление не редкое. Этой травме подвержены взрослые и дети. Спутниками этих травм являются разрывы капилляров в мягких тканях, поражение тканей, расположенных вокруг локтя, вывихи, растяжения связок, в особо тяжелых случаях – переломы. Врачи диагностируют два типа ушиба локтевого сустава:
- полный,
- частичный.
Если нарушена целостность суставного локтевого соединения, к примеру, фиброзной капсулы, или повреждена хрящевая поверхность, произошел разрыв или повреждение суставной сумки, такие нарушения принято называть частичным повреждением локтя.
При ушибе в области локтя сразу или через некоторое время появляются специфические симптомы, не заметить которые невозможно:
- кровоизлияния,
- синяки и гематомы,
- боли, возникающие при разрыве капилляров, нервных окончаний, тканей, хрящей.
Различают следующие основные причины ушибов локтя:
- Самая частая причина падение. Это может произойти в гололед, человек может упасть дома с табуретки или со стремянки, лестницы. При падении большинство из нас рефлекторно сгибают и подставляют локоть, а потому неудачное приземление происходит на согнутый локтевой сустав.
- Не менее распространенная причина – механическое воздействие на локтевой сустав. Возможная причина тупой сильный удар, чрезмерное сдавливание сустава, сильный толчок. Кожа при ушибе не повреждается, остается целой, а внутренние ткани и мелкие кровеносные сосудики – капилляры – лопаются, образуя гематомы, синяки.
- Причина ушиба локтевого сустава у деток – гиперактивность. Детки бегают, играют, прыгают, толкают друг друга, и, естественно, падают, получают травмы.
- В группе риска спортсмены, занимающиеся рискованными с точки зрения падений видами спорта – фигурным катанием, волейболом, бодибилдингом, футболом, американским футболом и другими. При столкновении друг с другом, падении или ударе спортсмены получают ушибы мягких тканей и суставов.
Интересно почитать что делать при ушибе руки.
Тяжесть ушиба, состояние пострадавшего, дальнейшие возможные осложнения зависят от того, насколько сильным был удар, какова была высота падения.
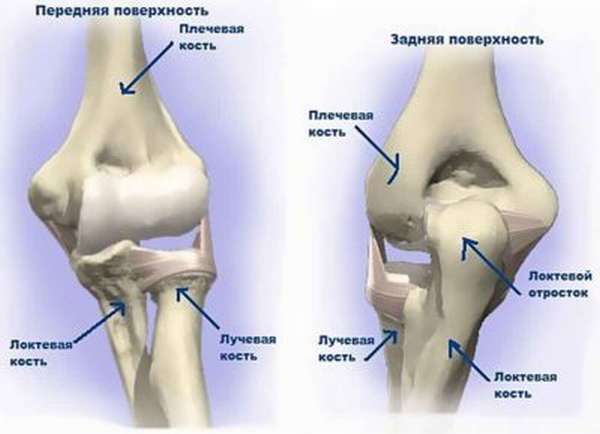
Как устроен локтевой сустав
![]()
Локтевой сустав имеет три основные составляющие:- плечевая кость,
- кость локтевая,
- кость лучевая.
Заключены они в суставную оболочку или капсулу. Кости соединены между собой суставами:
- плечелоктевым,
- плечелучевым,
- проксимально лучелоктевым.
Под суставной оболочкой (капсулой) находится заполненная особой жидкостью синовиальная сумка. Благодаря наличию в ней жидкости смазываются суставы, трение костей в суставах уменьшается, следовательно, предотвращается изнашивание костей и суставов.
Клиническая картина
![]()
Ушиб в области локтя при падении может сопровождаться трещинами и переломами локтевого сустава, повреждением нервных окончаний, сосудов.
Отличается ушиб от перелома локтя клинической картиной выраженного характера:
- болями разной степени в самом локтевом суставе, при попытке движения руки вверх-вниз, при сгибании-разгибании,
- отечностью отеки могут быть большими, ярко выраженными, слабыми,
- гематомой, которая формируется вокруг травмированного локтя из-за разрыва в мягких тканях микрокапилляров, мелких сосудов, разрыва волокон тканей,
- сложностью шевелить рукой – сустав скован, движения его ограничены,
- повышенной температурой кожи в области ушиба,
- может произойти кровоизлияние в полость сустава, что чревато развитием гемартроза.
Интересно также почитать вывих локтевого сустава.
Первая помощь при сильном ушибе локтя
![]()
Для предотвращения последствий травмы пострадавшему необходимо оказать первую помощь при сильном ушибе локтя. Алгоритм первой помощи таков:- Травмированную конечность обездвиживаем с помощью косынки, платка, ткани, бинта или медицинской повязки. Подвязываем локоть под углом в 45 градусов – это угол считается анатомически правильным для локтя. Нельзя сгибать и разгибать конечность, если ушиб сопровождается переломом – отломки кости могут нанести вред сухожилиям, капиллярам и мягким тканям. Можно придать поврежденной конечности возвышенное положение – под локоть подложить валик и разместить руку чуть выше уровня груди. При таком положении уменьшается отечность, останавливается венозное кровотечение, уменьшаются болевые ощущения.
- Прикладываем к пострадавшей области лед иди холодный компресс – это снимет боль и уберет отечность. Непосредственно к поврежденному месту прикладывать холод нельзя, лучше завернуть лед в салфетку. Вместо льда можно использовать любые замороженные продукты. Снимают боль холодные компрессы, примочки.
- Дайте пострадавшему Анальгин или другое обезболивающее средство. Можно предложить седативные средства – настойку валерианы или таблетки.
Нельзя использовать для подвязки локтя конструкции и повязки с утягивающим эффектом, они могут оказывать на травму давление, которое еще сильнее травмирует локоть, спровоцирует различные осложнения, если есть вывих или перелом.
Как лечить ушиб локтя
При сильном ушибе локтя не следует двигать рукой пострадавшего, пытаться дергать и поправлять ее, лучше сразу обратиться к врачу-травматологу, чтобы он исключил наличие вывихов и переломов. Самый информативный диагностический метод – рентген. Он покажет, сопровождается ли травма переломом, имеется ли вывих сустава. Если врач, посмотрев результаты рентгенологического исследования, подтвердил наличие ушиба и отсутствие других травм, можно лечить ушиб локтя дома медикаментозным методом и народными средствами.
Только тяжелые травмы требуют врачебного наблюдения, в некоторых случаях пострадавшего могут госпитализировать. Особенно это касается тех, у кого плохая свертываемость крови, или имеются проблемы с суставами. Алгоритм лечения таков: после травмы на поврежденный участок прикладывается холод, затем, когда пройдет отек – тепло. Теплые компрессы, мази, грелки рассасывают гематомы, сформировавшиеся на ушибленном месте.
Действенную терапию оказывают мази с противовоспалительным эффектом, обезболивающие кремы, гели. Помимо помощи традиционными методами, прекрасно справляются с симптомами ушибов рецепты народной медицины. Интересно почитать лечение ушиба руки при падении.
![]()
ВАЖНО! Если на месте ушиба есть ссадины, царапины, порезы, мази лучше не применять до полного заживления ссадин.
Мази, которые уменьшают боль и снимают воспаление:
- Найз, Кетанол, Феброфид, индометациновая. Курс лечения составляет 6-7 дней.
- Хорошо справляются с отечностью и гематомами Долобене и Индовазин.
- Уменьшат воспалительный процесс, снимут опухоль кремы и мазы, в состав которых входит бодяга Бадяга 911.
- Лиотон, Гепариновую мазь, Тромблесс можно чередовать или применять в тандеме с народными средствами. Эти препараты снимают отечность и устраняют воспаление.
Препараты будут действовать эффективнее, если использовать для обездвиживания локтя локтевой бандаж или эластичный бинт.
Лечение ушиба локтя в домашних условиях можно начать с луковых примочек или других действенных средств собственного приготовления.
![]()
Трем лук на терке или пропускаем через соковыжималку. Из полученного сока делаем примочки и прикладываем на больное место на всю ночь.
Травяной отвар заживляет ушибы и уменьшает отечность. Можно сделать отвары из листьев окопника, цветов пижмы, лекарственного аира, барбариса. 1-2 столовые ложки травы заливаем стаканом кипятка и даем настояться 20-25 минут. Остудить и прикладывать примочки к ушибу течение дня.
Настойки спиртовые – эффективное средство для лечения ушибов. Для их приготовления можно использовать водку или медицинский спирт. Настаивать средство нужно не меньше 7 дней.
Мед с соком алоэ снижает отечность. На свежесрезанный лист алоэ намазываем мед и прикладываем к ушибленному месту. Вместо листа можно взять ложку сока алоэ и смешать его с медом. Алоэ-медовый компресс фиксируется повязкой.
![]()
Картофельный компресс способствует быстрому лечению ушибов. Потереть картошку на терку и приложить кашицу к больному месту, зафиксировать повязкой, оставить на пару часов. Картофель обладает противовоспалительным и обезболивающим эффектом.
Возможные последствия ушиба локтя
Ушиб может спровоцировать следующие опасные последствия:
- Гемартроз. Из-за травмы могут быть повреждены сосуды, кровь скапливается в суставе, двигательные функции локтя нарушаются. Больной ощущает распирающую боль в локте после сильного ушиба из-за значительной опухоли и сильной отечности.
- Синяки или гематомы (сильные кровоподтеки на месте ушиба). На месте сильного удара или травмы разрываются мелкие сосуды, образуются кровоподтеки.
- Бурсит. Скопление жидкости в околосуставной сумке считается одним из серьезных последствий ушибов.
- Тендинит – осложнение, при котором повреждены сухожилия или связки сустава. При тендините больной ощущает резкие боли в локте.
- Синовит. Жидкость собирается внутри сустава.
- Самые серьезные осложнения – перелом, трещина надмыщелка плечевой кости или вывих, которые маскируются под обыкновенные ушибы.
Читайте также: