Спондилез и боль в лопатках
Рассказываем всё о боли в лопатках, которая может указывать на различные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта.

Боль в лопатках может указывать на разнообразные заболевания: от потянутых мышц до повреждения позвоночника и инфаркта. Даже если боль слабая и не распространяется по грудной клетке, не лишним будет посетить специалиста.
Как могут болеть лопатки?
Очаг боли может располагаться как в самой лопатке, так и в области вокруг неё, посередине между лопаток и под ними. Именно по расположению можно сделать первые выводы, что именно оказалось причиной дискомфорта. Даже внутренние органы могут отдавать болью в верх спины из-за близко расположенных нервов.
Боль в лопатках может быть различной остроты, интенсивности и длительности. Слабая боль с онемением обычно говорит о физической усталости мышц. Тянущая — о патологии позвоночника. Острая и сильная боль, особенно под лопатками — знак патологии внутренних органов, требующих незамедлительного вмешательства.
Причины боли в лопатках
Среди причин можно выделить три основных группы: это заболевания позвоночника, патологии органов, а также боль, не связанная с внутренними проблемами организма.
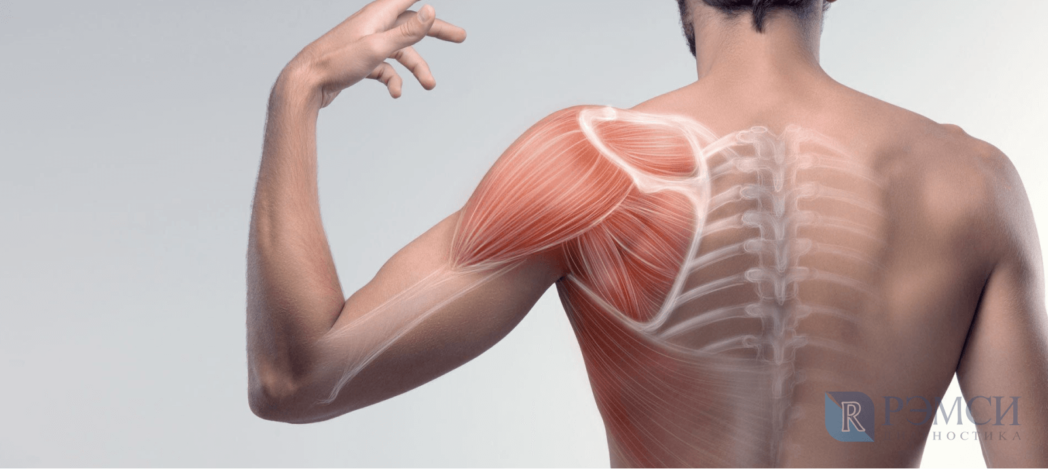
Боль от патологии позвонков — тянущая и долгая. Из-за того, что она достаточно слабая, больной зачастую долго её игнорирует, не видя в таком симптоме серьёзных проблем. Среди болезней позвоночника, боль от которых распространяется в область лопаток, можно выделить:
- остеохондроз шейного отдела сопровождается онемением пальцев, скованностью движений в плечах, частыми головными болями. Ноющая боль будет концентрироваться в области лопаток и основании шеи;
- межпозвоночная грыжа — выпячивание межпозвонкового диска в окружающее пространство. При начальной стадии болезни боль терпима, хоть и причиняет дискомфорт и сковывает движения. Запущенная грыжа вызывает нестерпимую боль и требует оперативного вмешательства из-за угрозы потери подвижности;
- из-за кифоза и сколиоза могут болеть искривлённые участки позвоночника, в том числе и между лопатками. Боль при этом будет усиливаться при движении и распространяться на спину;
- протрузия (смещение) межпозвонкового диска в шейном или грудном отделе. Она вызывает постоянную тянущую боль и онемение из-за защемления нервов. В случае отсутствия лечения, на её месте начнёт формироваться грыжа.
Проблемами позвоночника занимаются невролог и ортопед. После сбора анамнеза они могут предложить разные виды обследований:
- рентген грудного отдела позвоночника: самые простые снимки, которые покажут состояние костной ткани. Если на них не будет видно патологий, то, скорее всего, проблема заключена в соседних органах;
- МРТ грудного отдела покажет самые чёткие снимки. Именно с помощью магнитно-резонансной томографии лучше всего обследовать связки, межпозвоночные диски и окружающие мягкие ткани, чтобы найти грыжи, протрузии и защемления нервных окончаний;
- КТ грудного отдела будет полезно, чтобы определить поражение или травму костной ткани.
До тех пор, пока не будет установлена причина и местонахождение патологии, анализы крови или внутрисуставной синовиальной жидкости мало что могут показать. Однако вас могут направить на общие анализы для определения состояния организма.
В спину может отдавать боль со всей грудной клетки: сердце, лёгкие, желудок, желчный пузырь. Эти ощущения сложно спутать с болью от, например, остеохондроза: все острые состояния внутренних систем отзываются резкой болью — под лопатки, между рёбер, в бок. Изменится общее настроение: вы почувствуете слабость, головокружение и одышку.
Вызвать болезненные ощущения в лопатках могут:
- болезни сосудов и сердца: лёгкие приступы стенокардии легко снимаются лекарственными препаратами. Но если боль в груди и спине не стихает, падает давление, бледнеет кожа — высока вероятность инфаркта, поэтому нельзя откладывать вызов скорой помощи;
- проблемы в пищеварительной системе: обострение язвы желудка, панкреатит и холецистит. Острые приступы заболеваний — перфорация язвы, закупорка желчного протока — будут сопровождаться жгучей нестерпимой болью в животе, у лопаток, сбоку;
- отклонения в работе почек: пиелонефрит, почечные колики. Боль концентрируется в нижней части лопаток и пояснице, сопровождается тошнотой, болезненностью при мочеиспускании и слабо повышенной температурой;
- заболевания дыхательной системы: плеврит и пневмония. Боль в лопатках сопровождает каждый вдох, повышается температура тела, может начаться кашель. Именно жар и кашель — главные признаки, по которым можно определить патологию лёгких. Обычно эти болезни развиваются после тяжело перенесённого гриппа или ОРВИ.
В случае острых состояний — инфаркта, перфорации язвы, приступа холецистита — необходимо срочно вызывать скорую помощь. Если вас беспокоит терпимая боль, и вы точно знаете, что со спиной у вас всё в порядке — следует проверить органы грудной клетки. Стоит обратиться к терапевту, который более точно определит проблему и направит к нужному специалисту. Самостоятельно определить нахождение патологии тяжело.
Но если вам известно о своих болезнях, которые могут вызвать подобный дискомфорт, то, разумеется, стоит сразу же обратиться к узкоспециализированным врачам: гастроэнтрологу, кардиологу или пульмонологу. У них можно узнать, какие обследования вам могут пригодиться:
- электрокардиограмма и УЗИ сердца: при подозрении на заболевания сердечно-сосудистой системы;
- УЗИ органов брюшной полости: обследование покажет информацию о почках, печени, поджелудочной железе, желчном пузыре;
- флюорограмма или КТ лёгких: для определения состояния дыхательной системы;
- гастроскопия: при подозрении на язвенную болезнь желудка.
Не лишним будет сделать общие и биохимические анализы крови и мочи, а при подозрении на пневмонию сдать мазок из зева.
Причины боли при исключении патологий
А что делать, если позвоночник полностью здоров, в органах брюшной полости не нашли отклонений, но вы продолжаете чувствовать боль в лопатках? Её причин может быть множество, от травм до стрессов:
- травма лопатки: вывих или перелом;
- растяжения мышц спины из-за высоких физических нагрузок;
- неправильная осанка, лишний вес, долгое нахождение в неудобной позе: всё это приводит к мышечному напряжению, часто несимметричному, из-за статичного перенапряжения мышц;
- неудобное спальное место также приведёт к зажатой позе и напряжению в мышцах;
- стресс: он влияет на самочувствие не прямо, а косвенно. В нервном напряжении мы часто сутулимся и принимаем неудобные позы. Это также приводит к перенапряжению и усталости спины.
В случае травмы лопатки или растяжения мышц, следует обратиться к травматологу. Все остальные причины устраняются куда легче: стоит обратить внимание на организацию спального места, следить за положением тела и добавить в свой распорядок дня хотя бы простую гимнастику для расслабления мышц спины. Если же все эти действия не помогли, не занимайтесь самолечением и скорее идите к врачу.
Спондилез — это обобщенный термин, которым называют хроническое невоспалительное заболевание позвоночника и которое сопровождается постепенным изнашиванием и разрушением фиброзного кольца межпозвонкового диска, уплотнением передней продольной связки и образованием краевых костных разрастаний (остеофитов) тел позвонков вдоль оси позвоночника.
Спондилез очень коварное заболевание, так как он длительное время не имеет клинических проявлений. Постепенно под влиянием различных причин ткани позвоночного столба теряют эластичность, появляются дополнительные костные разрастания в местах избыточной нагрузки — остеофиты, которые распространяются от позвонка к позвонку и приводят к их сращению. При дальнейшем прогрессировании процесса начинают страдать сосуды, нервы, мышечная ткань и близлежащие органы.
Данным заболеванием почти одинаково страдают как мужчины, так и женщины старше 50 лет. Но первые признаки появляются уже в возрасте 20-30 лет.
Причины возникновения спондилеза
- остеохондроз позвоночника (из-за нарушения амортизирующей функции межпозвонкового диска травмируются окружающие ткани, вследствие чего образуются остеофиты, которые в свою очередь раздражают нервные окончания в связочном аппарате позвонков и поддерживают стойкий болевой синдром);
- нарушение метаболизма, эндокринные заболевания (нарушение обменных процессов в межпозвонковых дисках, а особенно в фиброзном кольце и в области передней продольной связки приводит к постепенному снижению эластичности и способности к амортизации межпозвонковых суставов);
- переохлаждение (при нем нарушается иннервация и кровоснабжение позвонков и связок);
- тяжелые физические нагрузки (давление на позвонки значительно усиливается, что приводит к более быстрому стиранию позвонков);
- возрастные изменения;
- травмы и деформации позвоночника.
Клиническая картина
У спондилеза есть два основных проявления заболевания – это болевой синдром и ограничение подвижности позвоночника.
Болевой синдром возникает из-за разрастаний остеофитов, которые могут сдавливать сосуды и нервные корешки, а в тяжелых случаях и спинной мозг.
Боль может возникнуть в любом отделе позвоночника в зависимости от расположения патологического процесса. При изменениях в шейном отделе позвоночника появляется боль в области шеи с распространением в плечи, руки, лопатки и затылочную область. Если изменения возникают преимущественно в грудном отделе позвоночника, то боль может локализоваться не только непосредственно в области грудного отдела и между лопаток, но и отдавать по межреберным промежуткам (что может имитировать, например, клиническую картину инфаркта миокарда или заболевание желудка). Если же изменения появляются в пояснично-крестцовом отделе позвоночника, то боль локализуется в пояснице. Боль носит ноющий, тупой характер. Провоцировать ее может резкое движение или переохлаждение, но иногда она может появляться и в состоянии покоя.Ограничение движений наблюдается в любом отделе позвоночника, где происходит разрастание остеофитов (шейный, грудной или пояснично-крестцовый отделы). В тяжелых случаях может наблюдаться полная обездвиженность пораженного отдела позвоночника.
Диагностика
Диагностировать спондилез можно с помощью рентгена позвоночника, на котором можно обнаружить снижение высоты дисков, деформацию суставов и костные разрастания
Для более подробного обследования назначают компьютерную или магнито-резонансную томографию.
Лечение
Так как спондилез — это хроническое заболевание, связанное с развитием дегенеративных процессов, то излечить полностью его нельзя. Можно только перевести в стадию ремиссии, поэтому применяют симптоматическую терапию. Для купирования воспалительного процесса, болевых ощущений и спазма чаще всего назначают нестероидные противовоспалительные препараты, обезболивающие средства и миорелаксанты. Кроме медикаментозной терапии, отличные результаты в лечении дает физиотерапевтическое лечение, массаж, иглорефлексотерапия и другие вспомогательные методики. Поддерживать здоровье позвоночника помогают систематические занятия лечебной физкультурой.
Боль в спине – симптом явных неполадок внутри организма. Каких именно – сразу не скажешь. Они могут быть связаны с опорно-двигательным аппаратом или отражать состояние внутренних органов; являться реакцией на нервные раздражители или на инфекционно-воспалительный процесс.
Какие могут быть боли в области лопаток
Особенность проявления боли может навести на мысль о ее причине.
Резкая прерывистая боль, которая чаще проявляется при движении – признак ущемления нервных корешков и сердечных болей; в более редких случаях – последствия воспалительного процесса, сколиоза, остеохондроза или результат иррадиации боли от внутренних органов.
Ноющая тупая больсвидетельствует о проблемах с позвоночником или повреждении прилегающих мягких тканей (остеохондроз, фибромиалгия, межпозвонковая грыжа). Реже тупой болью может отдаваться язвенная болезнь желудка или ишемия сердца.
Сильная, почти нестерпимая боль может навести на мысль об инфаркте (сопровождается потерей сознания, аритмией, скачками артериального давления), панкреатите (вздутый живот и дополнительные симптомы со стороны ЖКТ), невралгии (затруднения с дыханием), протрузии (выпячивание) межпозвонкового диска.
Существуют и особые болевые ощущения, которые можно идентифицировать на основании субъективного восприятия:
- колющая боль – воспалительные заболевания внутренних органов (пиелонефрит, плеврит, холецистит, язвенная болезнь);
- с эффектом жжения – признак ишемической болезни сердца, стенокардии;
- тянущая боль – возможное проявление миофасциального синдрома (резкий спазм мышечных волокон).
На деле определиться с причиной боли намного сложнее. В области лопаток сходятся нервные окончания от ряда внутренних органов, поэтому причины того, что у вас болит спина в области позвоночника между лопатками, могут быть самыми неожиданными: как говорится, болит пятка, а отдает в голову.
При вдохе вовлекаются в работу 12 пар ребер, грудина, прилегающие отделы позвоночника и пояса верхних конечностей, диафрагма, легкие, трахея и бронхи, десятки контролирующих мышц, связок и фасций, а также оказывается влияние на расположенные в области груди сердце и прилегающую часть ЖКТ. Однозначно и сразу ответить, что из всего этого разнообразия провоцирует болезненные ощущения под лопаткой при вдохе невозможно.
- Воспалительные и дегенеративные патологии тканей позвоночного столба (остеохондроз, спондилоартроз) приводят к деградации хрящевых дисков, а в тяжелых случаях и самих позвонков. Поврежденные ткани становятся чувствительными и отзываются болью при любом неосторожном движении, в том числе при глубоком вдохе. Эта проблема носит название межреберной невралгии.
- Врожденные или приобретенные патологии строения позвоночника (сколиозы, кифозы) лишают позвоночник его амортизирующей функции. Происходит ослабление мышечного корсета и прямохождение превращается в проблему. При этом нервные корешки, которые отходят от спинного мозга при любом неосторожном движении ущемляются и провоцируют боль различной степени интенсивности.
- Пневмония, плеврит (оболочка легких при воспалении утолщается и становится более чувствительной, что провоцирует характерные болезненные ощущения при вдохе) и проблемы с сердцем в качестве одного из симптомов имеют загрудинную боль в области лопаток, которая усиливается при вдохе. Воспаления дыхательной системы при этом чаще всего сопровождаются кашлем, повышенной температурой и одышкой.
- Сердечные патологии. Самая страшная – инфаркт миокарда, которому предшествует приступ стенокардии.
- Чем глубже дыхание, тем ниже опускается диафрагма, оказывая давление на прилегающие печень, поджелудочную железу, желудок. Наличие патологий в этой зоне (язва желудка, панкреатит, холецистит) может отражаться коликой в грудном отделе.
Боль не всегда располагается по центру или охватывает весь грудной отдел. Она может смещаться в область левой или правой лопатки.
Если болит спина в области лопаток слева, это может говорить о патологиях сердца. Боль в ограниченной зоне подлопаточной области свидетельствует о перикардите (воспалении околосердечной сумки). Если она расходится от лопаток на всю левую половину тела, следует подозревать стенокардию или даже инфаркт. В более редких случаях левосторонняя боль может быть следствием язвы желудка.
Если болит спина в области правой лопатки – это говорит об отдающей (иррадиирующей) боли при коликах желчного пузыря. Закупорка протоков желчными камнями провоцирует спазм и нестерпимую боль режуще-колющего типа. Очень часто эта проблема сопровождается тошнотой и рвотой. Более редкий вариант правосторонней подлопаточной боли – заболевания почек. При остром нефрите или пиелонефрите спина болит в области правой лопатки с восходящим направлением болезненных ощущений в правое плечо и шею. Дополнительно проблема сопровождается частым мочеиспусканием и “грызущей” болью в области поясницы.
На заметку! При патологиях позвоночного столба может болеть спина в области лопаток, как справа, так и слева – все зависит от локализации патологического процесса.
Такой тип боли – результат самой распространенной патологии позвоночного столба – остеохондроза. Проблема характеризуется тупой ноющей болью, которая становится сильнее к вечеру и может исчезать после длительного сна.
На ранних этапах развития патологии болезненные ощущения в области лопаток и шеи могут возникнуть вследствие перенапряжения мускулатуры. При слабом мышечном корсете позвоночные структуры деформируются – появляются шейный и/или грудной сколиоз, кифоз, что при отсутствии своевременных мер может стать причиной невралгии, нарушения мозгового кровообращения, затрудненного дыхания, а также межпозвонковой грыжи и преждевременного износа дисков – спондилоартроза.
Кроме того, спина болит в области лопаток и шеи при артрите плечевого сустава, стенозе (сужении) спинномозгового канала. Нехарактерные причины болезненных ощущений в шейно-лопаточной зоне:
- лимфаденит, вызванный ангиной (болит горло и спина в области лопаток);
- острая герпетическая инфекция;
- резкий приступ желчекаменной болезни, отдающий в правую лопатку и далее – в шею;
- острый тиреоидит;
- стенокардия (инфаркт);
- панкреатит;
- онкологическое поражение легких с метастазами;
- хронический миофасциальный синдром.
Причины боли между лопаток
С учетом вышеперечисленного, среди причин подлопаточных болей можно выделить несколько групп:
- нарушение образа жизни;
- травмы;
- инфекционно-воспалительный процесс;
- заболевания внутренних органов.
Причины патологии позвоночного столба, которые мы можем контролировать:
- недостаток питания и микроэлементов (дефицит кальция, фосфора, магния, цинка, кремния, белка приводит к деградации хрящевой и костной ткани);
- малоподвижность (наблюдаются мышечные спазмы, ослабление мышечного корсета провоцирует искривление позвоночника, грыжи);
- тяжелый труд с неправильным перераспределением нагрузки (провоцирует преждевременное изнашивание скелетных структур, мышечные боли и травмы);
- частые переохлаждения (запускает развитие воспалительного процесса в тканях).
На заметку! Отдельно стоит упомянуть гормональный фон организма. При сбоях эндокринной системы может наблюдаться активная потеря организмом кальция. Именно поэтому болит спина в области лопаток у женщин, спортсменов-бодибилдеров, людей, проходящих лечение стероидами. При вынашивании ребенка ситуация также может усугубиться. На фоне дефицита микроэлементов возрастает нагрузка на мышечно-связочный аппарат, поэтому у многих женщин спина болит в области лопаток даже после родов.
Как лечить боль в лопатке
Следует помнить, что боль в спине – всего лишь симптом внутренней проблемы, и порядок лечебных мер должен быть напрямую связан с ее устранением. Если вы обнаружили, что у вас болит спина в области лопаток и позвоночника, следует обязательно обратиться к терапевту. Он поможет разобраться с симптомами и направит на лечение к узкому специалисту. Если боль вызвана заболеванием внутренних органов, потребуется диагностическое обследование с выявлением точного диагноза и назначением соответствующего лечения.
Чем скорее вы обратитесь к врачу, тем больше вероятности успешного решения проблемы и быстрого восстановления после болезни.
При остром воспалительном и дегенеративном процессе костно-хрящевых структур назначают консервативное медикаментозное лечение обезболивающими препаратами, противовоспалительными средствами (гормональной и негормональной природы), хондропротекторами, сосудорасширяющими препаратами, миорелаксантами, витаминно-минеральными комплексами.
Исключив основную причину боли, можно заняться восстановлением функциональной активности опорно-двигательного аппарата. Для этого применяют лечебную гимнастику, массаж, физиопроцедуры.
Самое безболезненное и верное решение для предотвращения болей в области спины – это выполнение следующих профилактических мероприятий:
- Уделите внимание гигиене сна, особенно, если у вас ночью болит спина в области лопаток или шеи. Приобретите ортопедический матрас, удобную подушку. Ровная, в меру жесткая спальная поверхность поддерживает анатомическую форму изгибов, снимает мышечные спазмы и предотвращает искривление позвоночного столба.
- Следите за осанкой в любой ситуации. Если собственных усилий для этого недостаточно, воспользуйтесь корректирующим корсетом.
- Оборудуйте свое рабочее место удобным креслом с ортопедическим эффектом. Дополнительно можно использовать специальные валики под спину и шею.
- При длительной сидячей работе старайтесь делать регулярные пятиминутные перерывы. Несколько приседаний и махов руками помогут слегка расслабить мышечные зажимы и спазмы.
- Придерживайтесь сбалансированной диеты. Это обеспечит опорно-двигательную систему необходимым запасом питательных веществ.
Но самое главное – двигайтесь. Только постоянная физическая активность позволит поддерживать работоспособность тела в первозданной форме. Помните: то, что не используется – деградирует.

Спондилёз – хроническое дегенеративно-дистрофическое заболевание позвоночника. Это нарастание на позвонках костной ткани в форме шипов и отростков (остеофитов или спондилофитов), приводящее к деформации позвонков, сужению позвоночного канала и межпозвонковых отверстий. При деформирующем спондилезе дегенеративные процессы приводят к сращиванию позвонков, что сказывается на функциях организма и приводит к различным патологиям (в частности, утрате подвижности).
Заболевание может развиваться в разных отделах позвоночника. Наиболее часто встречается шейный спондилез. Согласно медицинским данным, доля заболевания шейного отдела позвоночника постоянно увеличивается. На втором месте по распространенности – спондилез поясничного отдела.

Причины развития и патологическая анатомия
Развитию спондилёза способствуют следующие факторы:
- малоподвижный и неподвижный образ жизни, длительная работа за компьютером, длительное нахождение в сидячем или полусогнутом положении,
- нарушения осанки (сколиоз),
- плоскостопие,
- нарушения обмена веществ, связанные с возрастом, заболеваниями эндокринной системы,
- статические физические перегрузки позвоночника,
- травмы надкостницы,
- последняя стадия остеохондроза,
- инфекции,
- опухоли, разрушающие ткани позвонков.

Основные симптомы спондилеза позвоночника
Главными симптомами на первой стадии болезни являются нарушения подвижности позвонков. В этот период заболевание может протекать без болевых ощущений. Наблюдается быстрая утомляемость при физических нагрузках, общая слабость. Однако далее с развитием патологии боль появляется и усиливается. Она чувствуется не только при нагрузках, но и в состоянии покоя. Больному становится всё труднее найти безболезненное положение тела. Боль становится его практически постоянным спутником.
С остеохондрозом болезнь роднит присутствие такого характерного признака, как спазмы мышц. Однако есть существенное различие: в отличие от остеохондроза, при спондилезе даже прощупывание наростов на позвонках вызывает боль. При остеохондрозе поражается фиброзная ткань внутри позвоночных дисков. При спондилёзе деформации происходят снаружи позвонка.

Диагностика и дифференциальная диагностика
При данном заболевании меняется сама форма позвонков: снижается высота межпозвоночных дисков, появляются выраженные остеофиты. Поэтому патология отчетливо просматривается на рентгеновском снимке. Для диагностики используются также КТ и МРТ позвоночника, также позволяющие определить измененные участки визуально. Остеофиты имеют форму клювовидных или заостренных отростков на передней или боковой поверхности позвонков. Болезнь поражает 1-2 сегмента, при поясничном спондилезе иногда до 3-х.
Диагностика должна проводиться комплексно. Обязательно сдаются анализы. При исследовании крови обычно обнаруживается повышенный уровень СОЭ, что говорит о наличии воспалительного процесса.

Спондилез шейного отдела позвоночника
Семь шейных позвонков – самые хрупкие и уязвимые. Именно их кости и хрящи поражаются спондилезом чаще остальных. Между тем проходящая через них шейная артерия питает ткани головного мозга.
К этому могут добавиться также головные боли. У пациента могут наблюдаться шум в ушах, головокружения, проблемы со зрением, слухом. Всё это напоминает проявления другого заболевания – остеохондроза.
Спондилез грудного и поясничного отделов позвоночника

При поясничном спондилезе боли локализуются в области поясницы или пояснично-крестцовой зоне. Один из симптомов этого вида заболевания – начинающаяся хромота во время ходьбы. Могут неметь верхние части ног, поверхность ягодиц. Медицина называет эти явления признаками корешковой радикулопатии.
Несколько реже встречается грудной спондилез. При такой форме заболевания боли беспокоят в средней и нижней части позвоночника, иногда они отдают в грудину, грудную клетку. Чаще всего боль чувствуется с одной стороны.
Лечение спондилеза позвоночника: препараты и методики
Лечение спондилеза позвоночника нужно начинать уже на ранних стадиях. Откладывать визит к доктору нельзя: это чревато осложнениями, первое из которых связано с ограничением подвижности позвоночника.

Больному показаны массаж, ЛФК, физиотерапевтические процедуры: ультразвук, электрофорез, динамические токи. Ряд процедур направлен также на укрепление мышц в области позвоночника и прилегающих к ним частям тела, восстановление хрящевой ткани. Без операции наросты на костной ткани позвонков не исчезнут, но вполне реально не дать им разрастаться дальше. Хирургическое вмешательство применяется редко, обычно – в случае угрозы поражения спинного мозга.
Активно используются терапевтические методы – в первую очередь, для снятия боли и воспаления. Применяются нестероидные противовоспалительные препараты (ибупрофен, кетонал, индометацин, диклофенак и др.). Остеофиты и деформацию позвонков ликвидировать с помощью лекарств невозможно, они призваны лишь улучшить самочувствие и остановить прогрессирование болезни.
При обострениях болевых проявлений назначают анальгетики, проводят новокаиновую блокаду. Лечение длится в течение нескольких дней, пока болезнь не перейдет в стадию ремиссии. Затем следует обязательно пройти курс массажа, лечебной физкультуры, физиопроцедур. Иными словами, если заболевание уже успело перейти в хроническую форму, нужно заниматься профилактикой обострений (вторичной профилактикой). Если работа человека по-прежнему остается сидячей и малоподвижной, он должен каждые полчаса-час менять позу, потягиваться либо вставать, делать гимнастику.
При спондилезе крайне нежелательно применять мануальную терапию, вытяжение позвоночника и интенсивный массаж. Рекомендуется уменьшить физические нагрузки на организм в целом.

Полезны точечный массаж, иглоукалывание, лечение лазером, стоун-терапия (прогревание области позвоночника нагретыми камнями). Самое главное – лечение должно проводиться комплексно. Как правило, сначала снимается боль, затем проводятся процедуры по укреплению позвоночника, а также всего организма.
В последние годы применяется новое поколение лекарств – хондропротекторы. Их особенность состоит в способности воздействовать непосредственно на очаг заболевания благодаря содержанию компонентов, защищающих хрящевую ткань. Сырьё для получения этих веществ – некоторые виды рыбы и тропические растения (авокадо, отдельные виды сои). Хондропротекторы помогают при многих патологиях, при которых разрушаются межсуставные хрящи: артрозе, грыже, протрузии, остеохондрозе, спондилоартрозе, артрите, периартрите. Их применение актуально, в том числе, при заболеваниях позвоночника.
Прогноз
То, что при спондилезе позвоночника лечиться бесполезно, – миф. Прогноз лечения в общем благоприятный, при условии, что лечебные процедуры проводятся на регулярной основе. Начинать лечение рекомендуется как можно раньше. Для профилактики заболевания необходимо следить за своим рационом, весом, физической активностью, избегать чрезмерных нагрузок на позвоночник при выполнении физической работы, занятиями спортом. При наличии каких-либо заболеваний опорно-двигательного аппарата – своевременно заниматься их лечением во избежание осложнения в виде спондилеза.
Осложнения
При отсутствии лечения спондилез может привести к инвалидности. Сосудистые нарушения, сопровождающие проявления болезни, ведут к нарушению питания, а затем дисфункции различных органов.
Хроническая стадия спондилеза опасна из-за возможности развития сопутствующих заболеваний опорно-двигательного аппарата: остеоартроз, радикулит, межпозвоночная грыжа (протрузия).
Читайте также:


