Скелетное вытяжение при переломе суставного отростка лопатки
Среди всех переломов костей грудной клетки и верхней конечности, повреждение лопатки встречается относительно редко. Это связано с тем, что она защищена довольно крупным мышечным массивом, препятствующим ее травмированию. Но в то же время, эта травма сложно поддается лечению: строение этой кости и ее расположение предполагает довольно проблематичное оперативное устранение ее переломов.
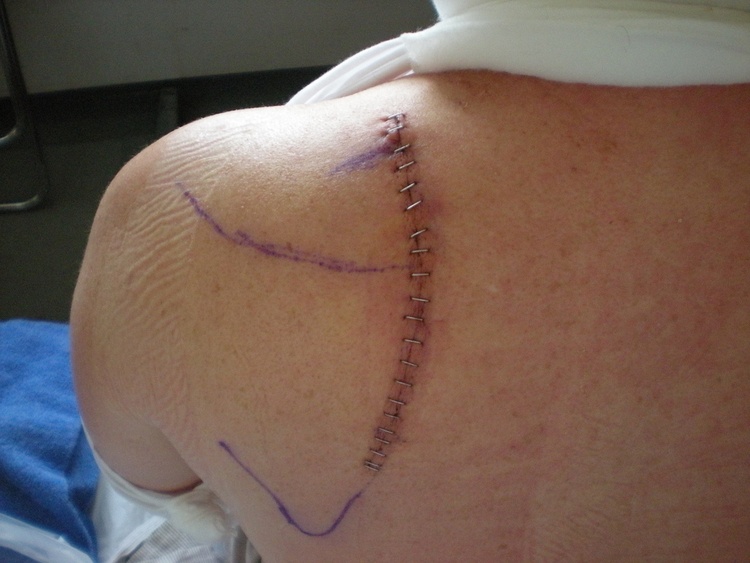
Фото 1. Перелом лопатки - редкая и сложная травма. Источник: Flickr (Matt Maness).
Строение лопатки
Лопаточная кость относится к поясу верхних конечностей. Расположена она в верхней трети спины, прилежит своей передней поверхностью к ребрам и фиксирована мощным мышечным каркасом. Она состоит из плоского тела, наиболее высоко выступающего акромиального отростка, расположенного под ним клювовидного отростка, отходящей от тела шейки и расположенной на ней суставной впадины. Посредством лопатки происходит соединение плечевой кости и ключицы. Тело лопатки обладает передней и задней поверхностью, верхним, позвоночным и латеральным (наружным) краем и верхним, нижним и латеральным углом.
От тела отходит ость лопатки, разделяющая крупные группы мышц, она имеет клювовидный и акромиальный отростки.
Плечевая кость также контактирует с суставной поверхностью лопатки, отграниченной от тела шейкой.
Кроме того, вокруг нее расположены над- и подостные, подлопаточная, трапециевидная, широчайшая и продольные позвоночные мышцы.
Сухожилия бицепса, большой грудной и множества более мелких мышц прикрепляются к лопатке.
Это интересно! Тело лопатки само по себе является крайне хрупким. Толщина костной ткани на некоторых участках не превышает 1 мм, а при рассматривании через лучи света просвечивается. Прочность этой кости обеспечивается за счет того, что она не несет осевую нагрузку и со всех сторон плотно фиксирована довольно крупными мышцами.
Причины в зависимости от вида перелома лопатки
Повреждение тела кости и акромиального отростка происходит при прямом воздействие вследствие ударов, падений или сдавлений. Остальные виды переломов связаны с опосредованным воздействием травмирующего фактора через иные костные структуры, как правило, через плечевую кость.
Данная травма происходит вследствие сильных ударов по спине, падений на спину. Перелом ости может быть как изолированным, так и сочетаться с повреждениями тела лопаточной кости. В связи с прочной фиксацией над- и подостистыми мышцами, смещения возникают крайне редко. Из-из мышечного каркаса перелом редко диагностируется, часто ошибочно принимаясь за ушиб.
Подобная травма развивается из-за прямых ударов по области надплечья. За счет тяги мышц плечевого пояса происходит смещение костного отломка, нарушение или потеря функции плечевого сустава.
Подобная травма наблюдается вследствие падения с упором на вытянутые руки. Резкий удар головки плечевой кости по суставной впадине приводит к травмированию последней. Суставная впадина часто повреждается с образованием одного или множества свободных костных обломков, что значительно усложняет последующее лечение. Этот перелом относится к внутрисуставным и всегда сопровождается повреждением суставной поверхности.
Перелом шейки происходит при сходных обстоятельствах, что и перелом суставной впадины, однако линия повреждения проходит вне без затрагивания плечелопаточного сустава. Смещение наблюдается довольно часто, визуально деформация может напоминать вывих плеча.
Клювовидный отросток прикрыт сверху акромиальным, в связи с чем его переломы от прямого воздействия травмирующего фактора невозможны. Травма развивается из-за чрезмерно сильного воздействия головки плечевой кости на отросток во время падения на вытянутые руки. Клювовидный отросток довольно прочно фиксирован связочным аппаратом, дельтовидной мышцей и вместе с суставной впадиной образует плечевой сустава, за счет чего его смещение происходит крайне редко.
Происходят в связи с прямым воздействием травмирующего фактора на тело лопаточной кости. Линия перелома отграничивает угол от тела лопатки. Смещение наблюдается крайне редко из-за прочной фиксации мышечным каркасом.
Данные виды перелома тела лопатки являются самыми сложными в связи с тем, что способствуют образованию двух и более крупных обломков кости. И если продольные или поперечные переломы могут протекать без смещения, то многооскольчатые всегда сопровождаются смещением костных обломков, что может способствовать повреждению огибающий артерий.
Признаки перелома лопатки
Клиника перелома бывает довольно разнообразной в зависимости от прохождения линии его прохождения и обстоятельств травмы. К постоянным признакам любого вида перелома относятся:
- Отекмягких тканей;
- Болезненность при движении рукой со стороны повреждения, невозможность поднять прямую руку выше плеча или вовсе;
- Деформация травмированной области вследствие смещения костных обломков или наличия гематомы при повреждении сосудов.
Важным моментом в определении наличия травмы является выяснение обстоятельств ее получения. Для перелома лопатки характерны прямые удары по спине, надплечью, падения на спину или с упором на вытянутые руки.
Если повреждению способствовал прямой удар, нанесенный по спине или надплечью, то в его месте будут наблюдаться ссадины, подкожные кровоизлияния. При переломах тела лопаточной кости часто наблюдаются сопутствующие повреждения ребер.
Перелом суставной впадины происходит вследствие падения на вытянутые руки и всегда сопровождается выраженными болевыми ощущениями при движениях в плечевом суставе, значительным снижением его подвижности, кровоизлиянием в суставную полость.
Обратите внимание! Даже значительные внутрисуставные гематомы могут быть незаметны из-за фиксирующей сустав мощной дельтовидной мышцы, однако незначительное ее напряжение будет вызывать сильные болевые ощущения.
Первая помощь
Без применения дополнительных методов диагностики в виде рентгенографии, достоверно определить наличие или отсутствие перелома лопатки может быть довольно затруднительно, особенно при его локализации в области тела, ости или клювовидного отростка. Повреждения суставной впадины и акромиального отростка определяются проще за счет возможности визуально оценить состояние данных структур и функцию верхней конечности. В связи с данными особенностями, на догоспитальном этапе следует:
- Наложить повязку Дезоили косыночную на руку со стороны повреждения, максимально обездвижив ее;
- При болевом синдроме обеспечить пострадавшего анальгетиками;
- При подозрении на кровоизлияние в плечевой сустав, повреждение артерий, огибающих лопатку, приложить холод в месте повреждения.
Накладывание повязки Дезо требует не только достаточного количества бинта, но и определенных навыков оказания первой медицинской помощи. Более реальным представляется применение косыночной повязки. Во-первых, техника ее наложения крайне проста, во-вторых, для нее требуется квадратный кусок ткани, скатерти или иного довольно плотного материала, со стороной около 1 м.
Методы диагностики
Основной метод диагностики перелома лопатки – рентгенографическое исследование. Для этого выполняется снимок в боковой и прямой проекции. При этом, для последнего необходимо отведение руки под прямым углом. Некоторые виды повреждений требуют дополнительных проекций. При наличии многооскольчатых переломов тела или суставной впадины возможно проведение КТ с целью определения локализации всех костных осколков.
Лечение перелома костей лопатки
Как и при лечении любых иных переломов, существует три способа лечения травм лопатки: консервативные (иммобилизация), полуконсервативный (скелетное вытяжение) и оперативный.
Это интересно! Оперативное лечение травм данной локализации, в отличии от всех остальных видов травм, показало довольно скудный результат, слабо оказывающий влияние на скорость выздоровления. Скорее всего, это связано с отсутствием значительно нагрузки на лопатку, выполняющей функцию рычага для верхней конечности.
Показана при травмах тела (в т.ч. углов и ости) отростков и отростков лопатки. Фиксация производится благодаря специальной торакобрахиальной повязке, накладываемой одновременно на грудную клетку и плечо.
При этом, верхняя конечность иммобилизируется под прямым углом относительно грудной клетки с незначительном сгибанием в локтевом суставе. Данная позиция верхней конечности позволяет максимально расслабить мышцы плечевого пояса и снизить болевой синдром. При необходимости проводится инфильтрационное введение анестезирующего препарата в область травмы.
Репозиция костных обломков при, необходимости, проводится вручную под кратковременным наркозом. Переломы акромиального и клювовидного отростков можно фиксировать при помощи косыночной повязки, значительно более удобной в бытовом плане.
Полуконсервативное лечение производится при переломах суставной впадины со смещением. Тяга направляется так, чтобы рука находилась в отведенном от туловища положении, как и при иммобилизации.
В первые дни лечения проводится мануальная репозиция костных обломков. Скелетное вытяжение требует достаточно длительного (порядка 3 – 4 недель) пребывания в постели, что может быть неприемлемо для тяжелобольных или пожилых пациентов.
Операция проводится при наличии множества костных обломков любой локализации. При этом, оно довольно проблематично за счет мощного мышечного массива на спине и труднодоступности плечевого сустава. Хирургическое вмешательство должно применяться только при полной бесперспективности консервативного или полуконсервативного лечения.
Операция заключается в постановке скоб или пластин на тело лопатки, акромиальный и клювовидный отростки. Описано эндопротезирование плечевого сустава (замена раздробленного собственного на искусственный имплантат) в виде установки одной суставной впадины или суставной впадины вместе с головкой плечевой кости. Данная методика исключает какую-либо значительную нагрузку на прооперированную руку в дальнейшем, из-за чего должна проводиться только в крайних случаях.
Возможные осложнения и последствия
Значительные осложнения могут развиваться при внутрисуставных переломах лопатки. Нарушение целостности суставного хряща и кровоизлияние в полость сустава формируют обстоятельства, при которых высок риск развития деформирующего артроза с прогрессирующей утратой функции сустава.
Реабилитационный период
Восстановление после травм лопатки начинается уже с первых дней вне зависимости от выбора метода лечения. Основная деятельность направлена на предотвращение атрофии мышц верхней конечности.
Реабилитационный период вне зависимости от типа лечения занимает от 4 до 6 недель. Костная ткань за это время успевает полностью срастись и минерализироваться. При этом, как иммобилизация, так и скелетное вытяжение не занимают более 3 – 4 недель.

Фото 2. Для восстановления подвижности конечностей нужно выполнять комплекс упражнений. Источник: Flickr (kenga86).
Уже с первых дней лечения следует начинать занятия для гимнастики мышц кисти и предплечья. При этом, выполняются всевозможные мелкие движения пальцами рук, вращения, сгибания и разгибания в лучезапястном суставе. Если позволяет ситуация, то задействуется еще и локтевой сустав.
После окончания скелетного вытяжения или иммобилизации необходимо ежедневно проводить стандартный комплекс разминочных упражнений для плечевого пояса и верхних конечностей.
Это важно! От любых силовых упражнений (подъем грузов, жим лежа, приседания со штангой, тяги верхнего или нижнего блока, подтягивания и т.д.) следует отказаться на срок от 2 до 3 месяцев с момента получения травмы.
Основной рацион питания во время реабилитации должны составлять свежие фрукты и овощи, красное мясо, говяжья печень, молочные продукты.
Из медикаментов рекомендуется принимать препараты кальция и витамина D (Остеогенон, Кальций-D3, Бивалос).

Доля переломов лопатки составляет 0,3-1,5% от всех переломов костей человеческого тела. Это говорит о том, что переломы лопатки встречаются достаточно редко.
Они, как правило, сочетаются с повреждениями ключицы или ребер.
Чаще происходит травмирование шейки лопатки, реже встречается перелом тела лопатки, и совсем редко перелом акромиального отростка. Изолированный перелом нижнего угла лопатки практически не встречается.
Анатомия

Она имеет плоскую треугольную форму и располагается от II до VII ребра грудной клетки по задней поверхности.
Лопатка имеет три угла (верхний, латеральный и нижний) и внешне напоминает трудовой инструмент – лопату, что и дало название кости.
Строение лопатки представлено ее телом, клювовидным отростком, остью, которая переходит в акромиальный отросток, шейкой и суставной впадиной лопатки.
Причины

Переломы шейки лопатки, суставной впадины возникают при падениях на внешнюю поверхность плечевого сустава, на отведенную верхнюю конечность, на участок изогнутого локтевого сустава в положении отведения.
Переломы надплечевого и клювообразного отростков возникают вследствие прямой травмы.
При вывихах ключицы вследствие различного натяжения клювообразно-ключичной связки или в случае разного внезапного натяжения короткого сухожилия двуглавой мышцы возникают отрывные переломы верхушки или части клювообразного отростка.
Симптомы переломов

Внешняя часть подключичной ямки сглажена, функция верхней конечности нарушена.
Пальпаторно обнаруживается резкая боль на высоте деформации.
Достаточно часто удается обнаружить под кожей конец центрального отломка, выступающей крепитации отломков.

При смещениях отломков выявляется асимметрия сравнительно с противоположной стороной.
Наблюдается острая боль при пальпации клювообразного отростка.
При активном сгибании предплечья и при импульсном напряжении двуглавой мышцы в месте локализации клювообразного отростка происходи усиление боли.
Смещение клювообразного отростка возникает при разрыве надплечевой и клюво-ключичной связок.

Гематома поднимает мышцы, образуя подушковидные деформацию.
Пальпаторное обследование выявляет болезненность тела лопатки или ее углов.
Невозможно импульсное напряжение мышц лопатки, пояса верхних конечностей.
Могут быть со смещением и без смещения отломков.

Характерным локальным симптомом является асимметрия уровня плечевых суставов.
На стороне повреждения выступает надплечевой конец лопатки, контур плечевого сустава сохраняет свою овальность. Над- и подключичные ямки сглажены.
При пальпации плечевой сустав безболезненный, боль локализуется вне плечевого сустава на задней поверхности и на верхней внутренней стороне свода подмышечной ямки, а у худых пострадавших удается пропальпировать смещение отломков суставного конца лопатки.
Активные и пассивные движения в плечевом суставе невозможны, болезненные, имеющиеся патологические движения вне плечевого сустава.
Осевое давление извне на головку плечевой кости обостряет боль.

Кроме того, при нижних вывихах головка пальпируется в подмышечной ямке или ниже клювообразного отростка. Рука при переломах шейки лопатки не отведена, а приведена и прижата к туловищу.
При ушибах участок плечевого сустава дефигурирован за счет сглаживания его контуров в месте действия травмирующего фактора, а при наличии гемартроза он приобретает шарообразную форму.
Активные и пассивные движения хотя и ограниченные, но возможны.
При пальпации боль локализуется в соответствии с местом удара, при гемартрозах имеется симптом флюктуации. Осевое нажатие на плечо, участок головки плечевой кости боли не вызывает.
Первая помощь
При подозрении на перелом лопатки пострадавшему нужно дать обезболивающее.
Независимо от типа перелома, плечо нужно отвести в сторону и вложить в подмышечную впадину ватно-марлевую подушку. Руку согнуть в локте и подвесить к шее на косынке.
В медицинское учреждение транспортировать в положении сидя.
Диагностика
Рентгеновское исследование уточняет диагноз.
Лечение

Для иммобилизации используют повязки Дезо, укрепляющие гипсовые бинты, отводящие шины, торакобрахиальные гипсовые повязки.
Верхняя конечность отводится до 90° с передней девиацией до 30° при локтевом суставе, согнутом до 90-100°. В таком положении исчезает напряжение мышц пояса верхней конечности и блокируются дополнительные движения отломков лопатки.
Назначается лечебная физкультура для пальцев, кисти, локтевого сустава.

Скелетное вытяжение длится 4 недели, после чего его снимают. Конечность укладывают на клиновидную подушку и проводят курс лечебной физкультуры в течение 2 недель. Трудоспособность восстанавливается через 2 месяца после травмы.
Оперативное лечение проводится в случаях, когда перелом шейки сочетается с переломом суставной впадины и консервативным путем невозможно достичь восстановления конгруэнтности суставной поверхности.
Реабилитация
Вне зависимости от метода лечения, после перелома лопатки необходима иммобилизация шине на протяжении трех недель.
После снятия шины необходимо начать лечебную гимнастику для разработки сустава. Пациент выполняет общеразвивающие упражнения, а также упражнения для разработки пальцев, мышц плеча и лучезапястного сустава.
Спустя две недели рекомендуется выполнение маховых движений руки, а через шесть недель с момента травмы к упражнениям можно добавить нагрузки.
В полном объеме работоспособность плеча и сустава восстановиться не менее чем через три месяца.

Рис. 70. Скелетное вытяжение при переломах плечевой кости на шине ЦИТО приставкой Назаретского.
1 — скоба; 2 — направляющая трубка узла связи; 3 — пружина узла тяги; 4 — опорная муфта; 5 — упор на конце трубки для пружины;
6 — крючок с винтовой
7 — гайка, сжимающая пружину
муфты, другой — для пружины. Трубка надевается на длинный конец металлического крючка с винтовой нарезкой по всей длине. Принцип действия: при зацепленном на скобу крючке и фиксированной опорной муфте при навертывании гайки пружина сжимается, создавая тягу.
Шина ЦИТО укрепляется к телу больного гипсовыми бинтами. После отвердения гипса проводится спица через локтевой отросток локтевой кости. Под местной анестезией осуществляется одномоментная репозиция. В большинстве случаев одномоментной тяги достаточно для сопоставления отломков. После этого тяга по оси уменьшается до 3—4 кгс, плечо и предплечье фиксируются к шине гипсовыми кольцами. На 2—3-й день после репозиции производится рентгеновский контроль, по необходимости сила тяги на аппарате может быть увеличена или уменьшена, на 8—10-й день она уменьшается до 1—2 кгс. Вытяжение осуществляется 4—6 нед.
Преимущества методики: эффективное вытяжение сохраняется на протяжении всего периода репозиции и ретенции, используются стандартные шипы и аппараты.
Очень удобна при лечении переломов плечевой кости система постоянного вытяжения, разработанная в Харьковском институте протезирования, ортопедии и травматологии им. М. И. Ситенко (рис. 71). Больного укладывают на спину,

Рис. 71. Скелетное вытяжение при переломе плечевой кости по методике Харьковского института травматологии и ортопедии.
Рис. 73. Надмыщелковый разгибательный перелом плечевой кости.
а — типичное смещение отломков; б — схема постоянного вытяжения — скелетное вытяжение за локтевой отросток (1), вытяжение по длине предплечья (2) и противовытяжение петлей за плечо кзади (3).
травмированное плечо устанавливают в вертикальном по отношению к продольной оси туловища положении. Это положение плеча удерживается тягой за спицу, проведенную типично через локтевой отросток. Предплечье сгибают под

Рис. 74. Надмыщелковый сгибательный перелом плечевой кости.
а — типичное смещение отломков; б — схема постоянного скелетного вытяжения — скелетное вытяжение за локтевой отросток (1), дополнительная тяга за эту же спицу кзади (2), противовытяжение петлей за плечо кпереди (3).
прямым углом и удерживают тягой от накожного вытяжения. Чтобы уравновесить собственную тяжесть предплечья и избавить больного от рефлекторного напряжения мышц, под средний отдел подводят фланелевую петлю. Для упрощения этого мы подвешиваем предплечье в гипсовой лонгете к надкроватной раме. На рис. 72 показана рентгенограмма клинического наблюдения лечения вытяжением перелома плечевой кости.
Особенно сложны для лечения надмыщелковые переломы плечевой кости. Возможные варианты смещения отломков и направление тяг для репозиции их постоянным вытяжением показаны на рис. 73 и 74. На рис. 75 показан рентгеновский снимок клинического наблюдения лечения вытяжением подмыщелкового разгибательного перелома плечевой кости.
Система постоянного вытяжения на постели при лечении переломов плечевой кости особенно приемлема у больных с сочетанными повреждениями груди, живота, таза, ног, когда наложение шины ЦИТО на туловище противопоказано.
ФУНКЦИОНАЛЬНОЕ ЛЕЧЕНИЕ ПЕРЕЛОМОВ ПЛЕЧЕВОЙ КОСТИ
При функциональном лечении переломов плечевой кости первый этап — первичная лечебная иммобилизация осуществляется постоянным вытяжением по харьковской методике (см. рис. 71). Устраняются смещение по длине и угловое смещение. Через 12—14 дней по исчезновении острых симптомов
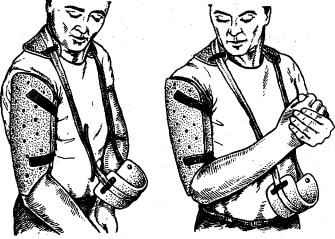
Рис. 76. Функциональная повязка на плечо из поливика.
и отека накладывается функциональная повязка из гипса или поливика (рис. 76). После наложения повязки локтевой сустав устанавливается в положении сгибания под углом 90° при помощи подвязки, состоящей из манжетки для предплечья и воротника. В повязке мышцы плечевого пояса должны быть расслаблены с целью предупреждения развития варусной деформации плеча. Занятия начинаются сразу после наложения повязки — пассивные маятникообразные движения в локтевом суставе в положении его сгибания, пассивное отведение плеча при наклоне туловища кпереди. При наклонах туловища кпереди предплечье поддерживается здоровой рукой. Поддерживающей манжетой с воротником больной пользуется в течение 2 нед. Затем можно приступить к активным движениям в локтевом суставе, вращательным движениям в плечевом суставе.
Предупреждение угловой деформации осуществляется за счет плотного прилегания повязки к плечу и силы тяжести. Функциональная дистракционная нагрузка обеспечивает образование периостальной костной мозоли, которая удерживает отломки в правильном положении в процессе дальнейшего лечения.
Сроки ношения функциональной повязки — 8—10 нед. Можно рекомендовать больным носить повязку дольше необходимого срока вплоть до рентгенологического срастания перелома. Повязка не доставляет неудобств и подстраховывает больного от случайных травм.
ДЕМПФЕРИРОВАННОЕ СКЕЛЕТНОЕ ВЫТЯЖЕНИЕ
ПРИ ЛЕЧЕНИИ ПЕРЕЛОМОВ ПОЗВОНОЧНИКА
ПОВРЕЖДЕНИЯ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА
Наиболее распространенным приемом вытяжения при лечении переломов и переломовывихов шейных позвонков является вытяжение петлей Глиссона. Однако повседневные наблюдения убеждают, что больные плохо переносят вытяжение этой петлей. Они жалуются на постоянные боли в месте сдавления лица, подбородка, шеи. Петля препятствует приему пищи, негигиенична из-за загрязнения. Иногда наблюдаются затруднения дыхания и возникают пролежни в области подбородка [Селиванов В. П., 1971; Уотсон-Джонс, 1972>. Больные не выдерживают длительного вытяжения даже небольшими грузами, поэтому часто нарушают режим вытяжения, снимают петлю, а подчас и совсем отказываются от вытяжения ею. На ограниченные возможности репозиции переломовывихов шейных позвонков петлей Глиссона указывала Е. А. Савченко (1960). По данным автора, репозиция петлей Глиссона оказалась успешной только у 3 из 61 больного. Принципу постоянного вытяжения не отвечают рекомендации авторов [Крупко И. Л., 1967; Трубников В. Ф., 1971; Новаченко Н. П., Эльяшберг Ф. Е., 1972] привязывать петлю Глиссона к спинке кровати. Больные, подтягиваясь на руках к спинке, ослабляют всякий раз силу вытяжения.
В настоящее время при лечении переломов и вывихов шейных позвонков большинство авторов отдают предпочтение постоянному скелетному вытяжению. Оно осуществляется специальными клеммами, скобами, проволокой, шелком, капроновыми нитями, петлями и крючками за скуловые дуги. Скоба W. Crutschfield (1937), основоположника скелетного вытяжения за череп, не нашла распространения в нашей стране. Отечественные травматологи пользуются клеммой 3. В. Базилевской и скобой ЦИТО (ее выпускает медицинская промышленность).
L. Zorn (1940) осуществлял скелетное вытяжение проволочными петлями за теменные бугры. Проволоку проводил через 2 фрезевых отверстия. Оригинальная скоба сконструирована А. Р. Балобановым и В. С. Бирюковым (1972). Она позволяет наложить скелетное вытяжение за череп, пользуясь одним фрезевым отверстием и не мешает при перемещении больного на бок. С. Reimers (1953) при лечении переломо-

Рис. 77. Скоба для вытяжения за череп (конструкции В. В. Ключевского).
1 — пружина; 2 — пружина между полудугами скобы; 3 — полудуги скобы; 4 — опорные бранши, вставленные в шарикоподшипниковые блоки.
вывихов шейных позвонков скелетное вытяжение осуществлял за скуловые дуги проволокой. В. П. Селиванов и М. Н. Никитин (1971) использовали рукоятки от проволочной пилы Джильи.
Более распространен метод скелетного вытяжения за череп. Однако вытяжение за теменные бугры имеет свои недостатки: бравши скоб после введения в теменные кости при движениях скобы вращаются, ускоряя рассасывание костной ткани вокруг металла. Это не обеспечивает прочного сцепления с костью, и скоба соскальзывает с черепа. Возможность соскальзывания скобы ЦИТО, особенно при несимметричном ее наложении, по нашему мнению, является причиной того, что во многих общехирургических и травматологических отделениях, где лечатся больные с переломами, хирурги скелетному вытяжению предпочитают вытяжение за петлю Глиссона.
Для скелетного вытяжения за череп В. В. Ключевским сконструирована скоба (рис. 77), которая отличается от существующих следующим: опорные бранши вставлены в шариковые подшипники, поэтому при движениях скобы они остаются неподвижными в кости: бранши и щечки к ним сделаны из титана; упрощен и более надежен механизм фиксации обеих половин скобы; между полудугами скобы вставлена пружина.
Показаниями к демпферированному скелетному вытяжению за череп являются переломы и переломовывихи шейных
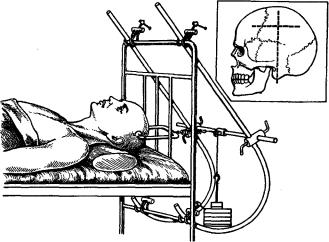
Рис. 78. Скелетное вытяжение за череп.
позвонков без повреждения и с повреждением спинного мозга, а также после ламинэктомии, до и после выполнения стабили-
зирующих операций на телах позвонков (передний спондилодез).
Места фиксации за череп — точки пересечения горизонтальных линий, проходящих через наиболее выпуклые точки теменных костей, с вертикальными линиями, проходящими через вершины сосцевидных отростков (рис. 78). Бранши скоб должны быть введены симметрично. Вытяжение осуществляется грузами до 12 кг в период репозиции и 4—5 кг — в период ретенции. Сроки вытяжения — 8—10 нед. В дальнейшем 10—12 нед шейный отдел позвоночника иммобилизуется торакокраниальной гипсовой повязкой. На рис. 79 показаны возможности скелетного вытяжения за теменные бугры при лечении больного с вывихом С„.
У больных с повреждением спинного мозга для предупреждения пролежней и облегчения ухода В. Г. Елизаров, В. В. Ключевский (1974) осуществляли демпферированное скелетное подвешивание за таз и нижние конечности (рис. 80, 81).
Скелетное подвешивание больных к надкроватным рамам за таз и нижние конечности позволяет равномерно распределить нагрузку на все спицы; допускает достаточный объем движений в суставах ног при занятиях лечебной физкультурой и во время электрогимнастики, что предупреждает развитие контрактур; способствует предупреждению миогенных

Рис. 80. Демпферированное подвешивание больного к надкроватным рамам для предупреждения пролежней (объяснение в тексте).
контрактур благодаря подвешиванию ног в среднефизиологическом положении.
Подвешивание за таз осуществляется так, чтобы больной лежал на лопатках. Граница чувствительных и трофических расстройств при любом уровне поражения спинного мозга почти никогда не поднимается выше лопаток, и поэтому небольшая нагрузка на них не приводит к возникновению пролежней.
Частым осложнением скелетного подвешивания больных с повреждением спинного мозга является смещение спиц и связанное с этим нагноение тканей вокруг них. При подвешивании больных за спицы, натянутые в дугах, в первую очередь смещаются те, которые проведены через крылья подвздошных костей. Для предупреждения смещения необходимо пользоваться ступенеобразно изогнутыми спицами. Спицу проводят дрелью, лучше ручной. На стороне, противоположной предполагаемому смещению (при скелетном подвешивании — наружной), крампонными шипцами формируют ступенеобразный изгиб высотой 3—4 мм, после чего изгиб спицы проводят через мягкие ткани до упора в кость (рис. 82).
Лучше скелетное подвешивание за таз осуществлять без скоб. Для этого с каждой стороны проводят по 4 ступенеобраз-
Читайте также:


