Шиловидный отросток плечевой кости
Предплечье состоит из двух длинных трубчатых костей- локтевой (расположенная медиально) и лучевой (расположенная латерально).
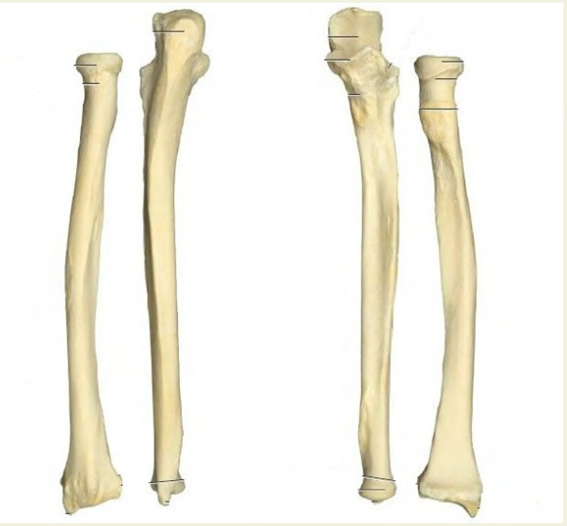
Каждая кость состоит из диафиза и двух эпифизов. Диафизы этих двух костей имеют форму треугольной призмы, каждая из них имея по 3 поверхности и по 3 края: передняя поверхность (facies anterior), задняя поверхность (facies posterior), латеральная поверхность у лучевой кости (facies lateralis) и медиальная поверхность у локтевой кости (facies medialis).
Из всех краёв, тот который расположен к межкостному пространству называется межкостный край ( margo interossea).
Размеры эпифизов у этих двух костей различаются: верхний эпифиз у локтевой кости больше чем у лучевой, в то время как нижний эпифиз лучевой кости больше чем у локтевой.
Локтевая кость (ulna)
Рис. 2. Правая локтевая кость. Вид спереди

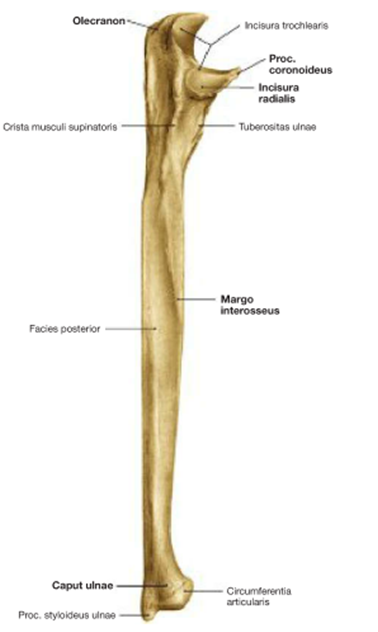
Проксимальный эпифиз состоит из 2 отростков: задний – локтевой (olecranon) и передний –венечный (processus coronoideus). Между этими отростками находится блоковидная вырезка (incisura trochlearis), которая сочленяется с блоком плечевой кости (trochlea humeri). На латеральной поверхность венечного отростка находится вырезка для лучевой кости (incisura radialis) – для сочленения с головкой лучевой кости (caput radii). Ниже венечного отростка находится бугристость локтевой кости (tuberositas ulnae).
Дистальный эпифиз состоит из 2 образований: головка (caput ulnae) cо суставной окружностью (circumferintia articularis) для локтевой вырезки лучевой кости (incisura ulnaris) и шиловидный отросток (processus styloideus) с медиальной части головки.
Рис. 3. Правая локтевая кость. Вид сзади
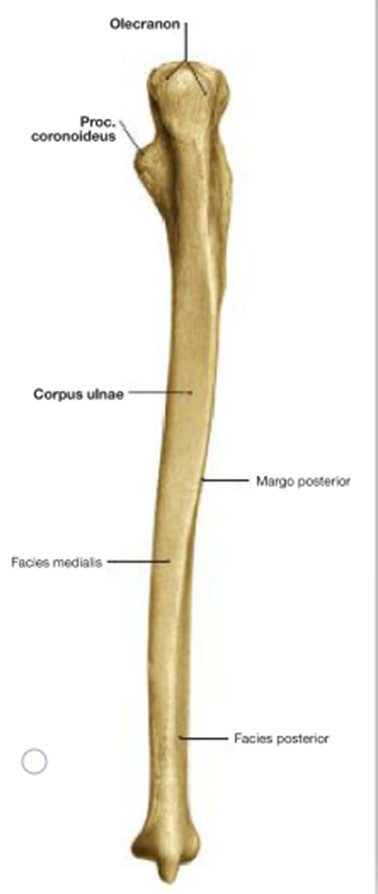
Рис. 4. Правая локтевая кость. Вид с лучевой стороны
Ручное исследование:
- На уровне проксимального эпифиза пальпируется локтевой отросток (особенно в сгибвнии предплечья);
- На уровне диафиза пальпируется весь задний край;
- На уровне дистального эпифиза пальпируется головка и шиловидный отросток;
- Локтевой отросток находится на одной линии с медиальным и латеральным надмыщелками в разгибании, а в сгибании они формируют треугольник.
Эти ориентиры хорошо пальпируются даже при больших отёках и представляют клинический интерес при вывихах и переломах.
Лучевая кость (radius)
Рис. 5. Лучевая кость. Вид спереди
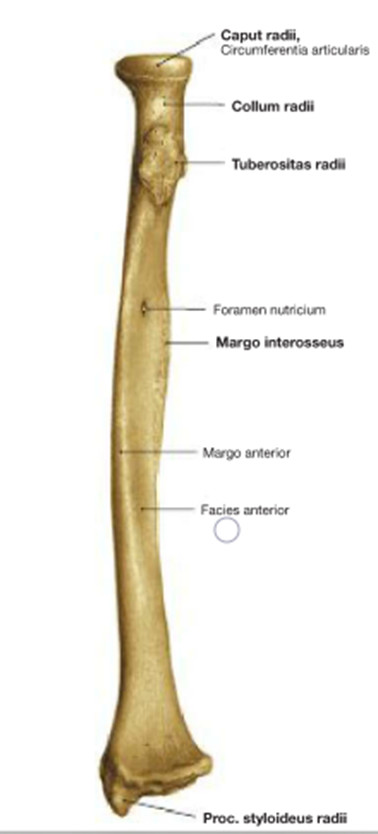
Проксимальный эпифиз состоит из 3 элементов:
1 - головка (caput radium) с вдавлением на верхней поверхности- суставная ямка (fovea articularis) – которая соответствует головки мыщелка плечевой кости (capitulum humeri) и окружность головки (circumferentia articularis) которая соответствует лучевой вырезке на локтевой кости (incisura radialis);
2 - шейка (collum radii) – узкий участок между головкой и диафизом;
3 - бугристость лучевой кости (tuberositas radii) - находится ниже шейки и является местом прикрепления для двухглавой мышцы плеча (m. biceps brachii).
Дистальный эпифиз:
- на медиальной части находится локтевая вырезка (incisura ulnaris) для сочленения с головкой локтевой кости;
- латеральная часть продолжается выступом, называемый шиловидным отростком (processus styloideus).
Рис. 6. Лучевая кость. Вид сзади
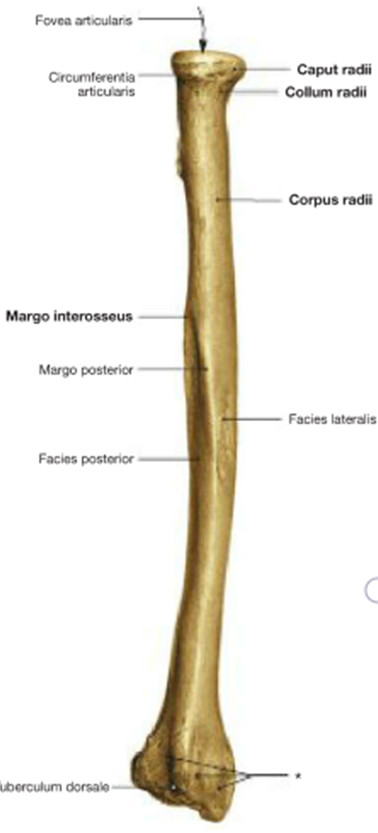
Рис. 7. Лучевая кость. Вид с локтевой стороны
Ручное исследование:
- Во время вращательных движениях, под латеральным надмыщелком можно пальпировать головку лучевой кости;
- В дистальной части можно пальпировать шиловидный отросток.
Лучевая кость – парная кость предплечья, расположенная рядом с локтевой костью. По статистике половина всех травм приходится на перелом верхних конечностей, а перелом лучевой кости является самым распространенным случаем. Это объясняется инстинктивной природой – при падении, в поиске опоры человек всегда стремится выставить руку вперед, и это приводит к перелому шиловидного отростка.
Данная травма по международной классификации болезней (МКБ-10) относится к разделу S52 – перелом костей предплечья.
Причины травмы
Перелом шиловидного отростка возникает чаще всего не от прямого воздействия механической силы, а, как правило, от отдачи. Человек падает на разогнутую в локте руку рефлекторно и в момент падения на лучевую кость приходится чрезмерная нагрузка.
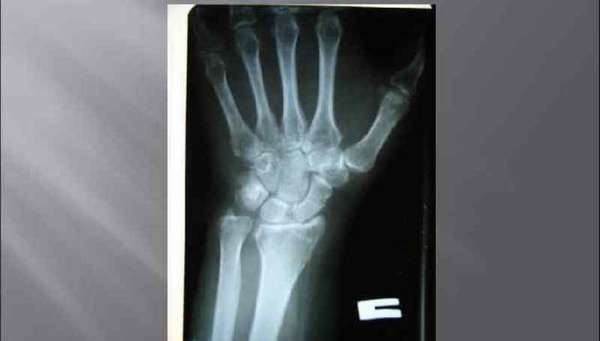
Травма имеет выраженный сезонный характер, и частота случаев перелома возрастает в период поздней осени и зимы, особенно во время гололедицы.
Читайте также: Как лечить перелом кисти
Погодные условия не единственный фактор, также выделяют следующие причины:
- дорожно-транспортные происшествия,
- занятия активными видами спорта (роликовые коньки, скейт, велосипед и т.д.),
- спортивные и профессиональные травмы (например, неудачный прыжок или неправильно выполненный акробатический трюк),
- активные игры.
Разновидности переломов
Выделяют следующие типы переломов шиловидного отростка:
- Компрессионный перелом.
- Отрывной перелом шиловидного отростка.
Образуется от удара запястьем о лучевую кость, таким образом, что основная его сила приходится на ладьевидную кость. Сила удара оттягивает шиловидный отросток лучевой кости в наружную сторону и немного назад.
Знаете ли вы: Как лечить компрессионный перелом поясничного отдела позвоночника?
Так как ладьевидная кость непосредственно связана с шиловидным отростком, происходит линейный перелом в месте сочленения ладьевидной и полулунной костей. Данный перелом имеет вид небольшой трещины и характеризуется отсутствием смещенных отломков.
Этот тип перелома встречается в медицинской практике достаточно редко. В этом случае, в отличие от компрессионного перелома, происходит полный отрыв костного элемента.
Травма происходит в результате падения на разогнутую в локте руку, при этом запястье резко смещается внутрь, либо происходит полный вывих лучезапястного сустава.
Помимо этих видов, выделяют перелом лучевой кости в типичном месте т.к. в результате этой травмы шиловидный отросток также может оторваться. Различают перелом шиловидного отростка лучевой кости без смещения и со смещением.
Перелом со смещением лучевой кисти в свою очередь бывает двух видов:
- разгибательный (перелом Коллеса),
- изгибающий (перелом Смита).
Также существует перелом шиловидного отростка локтевой кости, при котором на фото рентгенографии видна деформация контуров конца локтевой кости.
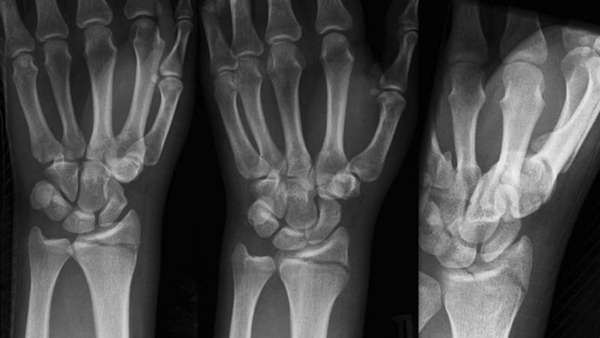
Симптомы
Клиническая картина компрессионного типа:
- Сильная отечность, распространяющаяся на соседние ткани.
- Болезненность и дискомфорт в месте перелома.
- Ощущение натянутости кожного покрова.
- Ограничение двигательной способности верхней конечности.
- При попытке пошевелить конечностью слышен отчетливый звук крепитации (хруст).
- К месту перелома увеличен приток крови, кожа имеет красный цвет и возможно присутствие гематом.
Клиническая картина травмы отрывного типа:
- Сразу же после травмы пострадавший испытывает резкую боль при любой попытке пошевелить рукой.
- Отечность, сопровождающаяся гематомами.
- Деформация лучезапястного сустава.
- Хруст за счет трения костей при попытке пошевелить суставом.
- Онемение пальцев руки.
- Усиление болевых ощущений в момент постукивания по ладони, при ходьбе во время движений руками.
Первая помощь при таких переломах
Во время ожидания приезда бригады скорой помощи необходимо правильно оказать первую помощь пострадавшему. Для того чтобы снизить болевые ощущения, предотвратить возможное кровотечение и смещение, следует выполнить иммобилизацию конечности. Обездвижить руку можно любыми подручными средствами – зафиксировать тканью, либо наложить специальную шину.
Поверхность раны нужно обязательно обработать антисептическим препаратом, обеззараживающим раствором, например, перекисью водорода, спиртовым раствором йода. Это позволит избежать заражения различными патологическими микроорганизмами.
Для того чтобы уменьшить отечность и снизить боль, рекомендуется каждые 15 минут прикладывать к месту перелома лед или охлажденный предмет.
Для лучшего эффекта можно дать пострадавшему обезболивающее средство, например, нестероидный противовоспалительный препарат такой как: Диклофенак, Кетопрофен и т.д.
Диагностика перелома
На первоначальном этапе врач собирает анамнез заболевания, в процессе беседы с пациентом уточняет обстоятельства падения и время. Далее производит осмотр, после которого пострадавший направляется на рентгенографию лучезапястного сустава в двух проекциях (прямой и боковой).

В случае необходимости получения более детальной информации о состоянии мягких тканей, назначают компьютерную томографию, либо ультразвуковое исследование.
Лечение
Первостепенным лечением перелома шиловидного отростка компрессионного типа будет процедура под названием репозиция (сопоставление) костных отломков. Процедуру проводят при помощи местного или общего обезболивания в зависимости от сложности травмы.
Для того чтобы выполнить репозицию, врач одной рукой берет пострадавшего за внутреннюю сторону лучезапястного сустава, второй – за его наружную сторону. После этого он плотно сжимает конечность потерпевшего так, чтобы костные отломки заняли свое физиологичное положение. Далее кисть отводят в сторону локтя и накладывают гипсовую лонгету.
Манипуляция должна выполняться с достаточной силой, чтобы избежать повторного смещения.
Некачественное выполнение процедуры грозит больному нарушениями функций конечности и может стать причиной инвалидности.
Лечение при отрывном типе перелома также заключается в репозиции и последующей иммобилизации (обездвиживании) травмированной конечности. Врач берет пострадавшего за большой палец, а остальные пальцы резко оттягивает в противоположную сторону.
Если процедура выполнена правильно, то происходит сопоставление отломка шиловидного отростка и лучевой кости. Иммобилизация конечности осуществляется при помощи гипсовой повязки, которую следует носить в течение одного месяца.
Для того чтобы оценить правильность срастания костных отломков, через неделю после травмы и перед снятием гипса назначают контрольную рентгенографию.
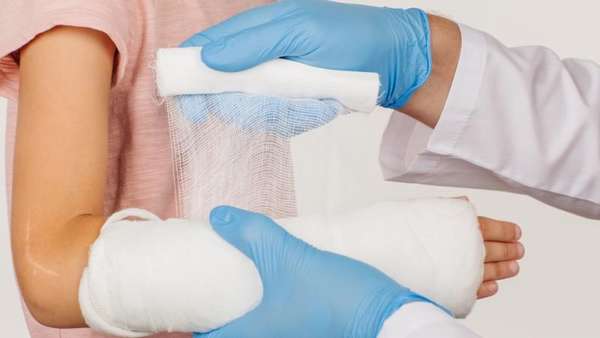
В особо сложных случаях отрывной перелом шиловидного отростка требует проведения хирургической операции с применением фиксирующих средств (винтов, штифтов, пластин). Если происходит перелом шиловидного отростка локтевой кости, то лечение будет иметь аналогичную схему.
Лекарственная терапия заключается в приеме препаратов кальция в сочетании с витамином Д. Так как препараты имеют накопительный эффект их назначают на весь срок лечения, до полного восстановления подвижности травмированной конечности.
При выраженном болевом синдроме назначаются нестероидные противовоспалительные препараты и противоотечные средства. Для восстановления хрящевой ткани показан прием хондропротекторов.
Реабилитация после травмы
Реабилитационные мероприятия проводятся с целью ускорения процесса сращения костных поверхностей друг с другом и восстановление подвижности лучезапястного и локтевого суставов.
Во время ношения гипсовой лангеты рекомендуется чаще двигать пальцами. Это будет способствовать разработке мышц предплечья и улучшит кровообращение в кисти. Также в этот период назначают следующие физиотерапевтические процедуры:
- Ультрафиолетовая терапия.
- Магнитотерапия.
- Ультравысокочастотная терапия (УВЧ).
Ультравысокочастотная терапия противопоказана при наличии металлических фиксирующих приспособлений, установленных для правильного сращивания места перелома.
Через полторы недели к комплексу физиотерапии могут быть добавлены:
- Инфракрасная лазеротерапия.
- Импульсное электромагнитное поле ультравысокочастотной терапии (ЭП УВЧ).
- Магнитная стимуляции поврежденных нервных волокон.

После снятия гипсовой повязки для восстановления показаны занятия лечебной физкультурой и курс массажа. Комплекс лечебной физкультуры должен включать в себя статические и динамические упражнения. В сочетании с массажем умеренная физическая нагрузка будет способствовать укреплению нервно-мышечного аппарата, повышению тонуса мышц и восстановлению нормального кровообращения в тканях.
Наиболее полезны такие упражнения как: сгибание и разгибание руки в области запястья, движения кистью в разные стороны и круговые. По мере тренированности для нагрузки можно взять обычную губку, либо ручной эспандер с постепенным увеличением его степени жесткости.
Сроки восстановления и могут ли быть осложнения
Срок восстановления будет определяться сложностью травмы, состоянием организма и характером проводимого лечения. В среднем для полного восстановления поврежденной конечности достаточно полтора месяца.
Возможные осложнения:
- Гнойно-септические – возникают за счет проникновения инфекции на любом этапе оказания помощи. Чаще встречается при переломах открытого типа и имеет риск развития сепсиса.
- Неправильное сращение костей (например, формирование ложного сустава), деформация конечности. Это бывает, если человек снял гипс раньше положенного времени
- Остеомиелит – гнойно-септическое заболевание костного мозга и костной ткани.
- Косметический дефект (выпирание шиловидного отростка).
- Нейротрофические осложнения.
- Поражения кровеносных сосудов и нервного пучка (синдром контрактуры – ограничение пассивных движений в суставе).
Заключение
Избежать развития осложнений можно путем соблюдения рекомендаций, назначенных врачом-травматологом. Своевременно и правильно оказанная доврачебная и врачебная помощь является основой для скорого выздоровления.
В большинстве случаев протекающих без осложнений перелом шиловидного отростка лучевой кости имеет благоприятный прогноз и быстрые сроки восстановления.
Кости предплечья
Кости предплечья относятся к длинным трубчатым костям. Их две: локтевая кость, ulna, лежащая медиально, и лучевая radius, расположенная на латеральной стороне. Тела обеих костей имеют трехгранную форму с тремя поверхностями и тремя краями.
Одна поверхность задняя, другая — передняя и третья у radii — латеральная, у ulna — медиальная. Из трех краев один острый. Он отделяет переднюю поверхность от задней и обращен в сторону соседней кости, ограничивая межкостное пространство, отчего его называют margo interossea.
На передней поверхности тела находится сосудистое отверстие, foramen nutricium (diaphyseos), ведущее в соименный канал для сосудов. Кроме этих признаков, общих для обеих костей, имеется ряд особенностей для каждой кости в отдельности.
Локтевая кость
Локтевая кость, ulna. Верхний (проксимальный) утолщенный конец локтевой кости (эпифиз) разделяется на два отростка: задний, более толстый, локтевой отросток, olecranon, и передний, небольшой, венечный, processus coronoideus.
Между этими двумя отростками находится блоковидная вырезка, incisura trochlearis, служащая для сочленения с блоком плечевой кости. На лучевой стороне венечного отростка помещается небольшая incisura radialis — место сочленения с головкой лучевой кости, а спереди под венечным отростком лежит бугристость, tuberositas ulnae, место прикрепления сухожилия m. brachialis.
Нижний (дистальныи) конец локтевой кости несет круглую, с плоской нижней поверхностью головку, caput ulnae (эпифиз), от которой с медиальной стороны отходит шиловидный отросток, processus styloideus (апофиз). Головка имеет по своей окружности суставную поверхность, circumferentia articularis, место сочленения с соседней лучевой костью.
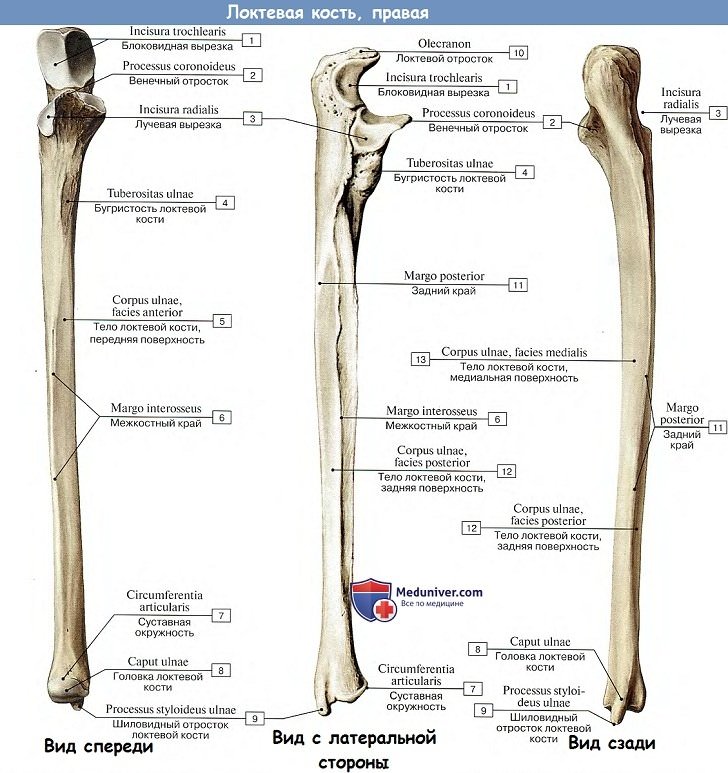
Видео №1: нормальная анатомия локтевой кости
Лучевая кость
Лучевая кость, radius. В противоположность локтевой имеет более утолщенный дистальныи конец, чем проксимальный. Проксимальный конец образует округлую головку, caput radii (эпифиз), с плоским углублением для сочленения с capitulum humeri. Треть или половина окружности головки также занята суставной поверхностью, circumferentia articularis, причленяющейся к incisura radialis локтевой кости.
Головка луча отделяется от остальной кости шейкой, collum radii, тотчас ниже которой с переднелоктевой стороны выделяется бугристость, tuberositas radii (апофиз), место прикрепления двуглавой мышцы плеча. Латеральный край дистального конца (эпифиза) продолжается в шиловидный отросток, processus styloideus (апофиз).
Находящаяся на дистальном эпифизе суставная поверхность, facies articularis carpea, вогнута для сочленения с ладьевидной и полулунной костями запястья. На медиальном крае дистального конца луча имеется небольшая вырезка, incisura ulnaris, место сочленения с circumferentia articularis головки локтевой кости.
Окостенение. Дистальныи отдел плечевой кости и проксимальные отделы костей предплечья развиваются за счет отдельных точек окостенения, возникающих в шести пунктах: в эпифизах (capftulum humeri — на 2-м году, caput radii — на 5 —6-м году, olecranon — на 8 — 11-м году, trochlea — на 9 — 10-м году) и апофизах (epicondylus medialis — на 6 —8-м году и lateralis — на 12 — 13-м году) (рис. 44). В trochlea и olecranon точки окостенения бывают множественными. Поэтому на рентгенограмме области локтевого сустава в детском и юношеском возрасте наблюдается большое число костных фрагментов, наличие которых усложняет дифференциальную диагностику между нормой и патологией. В силу этого знание особенностей окостенения области локтевого сустава является обязательным. К 20 годам наступают синостозы. В случае неслияния костного ядра olecrani с локтевой костью может остаться у взрослого непостоянная кость, os sesamoideum cubiti, или patella cubiti.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гигантский шиловидный отросток, направленный своим телом сверху-кпереди и вовнутрь, достигает своим концом нижнего полюса небной миндалины. Он проходит в непосредственной близости от латеральной поверхности лицевого нерва, между наружной и внутренней сонными артериями. Отклонения шиловидного отростка кнаружи или кнутри приводит к его контакту с одной из сонных артерий и раздражению сонного симпатического сплетения, что обусловливает возникновение соответствующего синдрома: синдром внутренней сонной артерии проявляется болями в теменной и орбитальной областях, а синдром наружной сонной артерии - болями в нижней части височной и ретроорбитальной областях.
При значительном отклонении шиловидного отростка кнутри его конец может достигать ствола языкоглоточного нерва, а при длине отросток 5 см он может достигать капсулы небной миндалины. В этом случае, проникая через верхний констриктор глотки, шиловидный отростка приходит в контакт с небным нервным сплетением, образованным волокнами языкоглоточного и язычного нервов.
Клинические проявления этой аномалии развития шиловидного отростка, как уже отмечалось выше, возникают приблизительно к 40-му году жизни и, в зависимости от направления шиловидного отростка, они могут заключаться в болях при глотании или при поворотах головы. Иногда возникает транзиторная афония. В некоторых случаях конец шиловидного отростка может находиться в непосредственной близости к шейным позвонкам, в этом случае при повороте головы может возникать соприкосновение шиловидного отростка с II или III шейным позвонком, что вызывает у больного ощущение скребущего звука. Раздражение концом шиловидного отростка небного сплетения приводит к так называемой стилалгии, проявляющейся односторонними болями в глотке, иррадиирующими в соответствующие височно-нижнечелюстной сустав и наружный слуховой проход. Боли, иррадиирующие в ухо и возникающие при глотании, обусловлены раздражением языкоглоточного нерва который проходит по задней поверхности шилоязычной мышцы и заканчивается в основании языка, образуя язычное нервное сплетение, разветвляющееся в области слепого отверстия и концевой борозды языка. Боли в ухе иррадиируют по барабанному нерву, который берет начало в яремном узле языкоглоточного нерва, вступает в барабанный канал, входное отверстие которого находится на нижне-задней стенки каменистой части височной кости, и иннервирует слизистую оболочку, барабанную перепонку и слуховую трубу. Стилалгия по своей выраженности может симулировать эссенциальную невралгии языкоглоточного нерва. Синдром гигантского шиловидного отростка нередко приводит к развитию у больных канцерофобии.
Диагноз в некоторых случаях можно установить при бимануальной пальпации со стороны глотки и угла нижней челюсти: при пальпации слева обследующий устанавливает одноименный указательный палец на область нижнего полюса миндалины позади передней дужки, где пальпируется плотный слегка податливый тяж. Одновременно указательным пальцем правой руки осуществляет давление позади угла нижней челюсти. Производят также и рентгенологическое обследование - боковые рентгенограммы черепа и особенно важные снимки в лобно-носовой проекции, при которой удлиненные шиловидные отростки визуализируются на фоне орбит и верхнечелюстной пазухи.
Лечение гигантского шиловидного отростка хирургическое - наружным доступом к области шилососцевидного отверстия (опасность повреждения лицевого нерва) или трансфарингеально с предварительным удалением соответствующей небной миндалины и доступом через ее нишу. При этом способе после удаления небной миндалины в ее нише под пальпаторным контролем II пальца кисти, нащупывающего шиловидного отростка, производят вертикальный разрез и выделяют тупым распатором конец шиловидного отростка, на который надевают кольцо щипцов Люка. После этого высепаровывают тело шиловидного отростка, продвигая шипцы кверху на 2-3 см. Затем шиловидный отросток скусывают, а на рану в нише небной миндалины накладывают 2-3 кетгутовых шва. Близость сонных артерий требует от хирурга большой осторожности при выполнении этого оперативного вмешательства.

[1], [2], [3], [4], [5], [6], [7], [8], [9]

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гигантский шиловидный отросток, направленный своим телом сверху-кпереди и вовнутрь, достигает своим концом нижнего полюса небной миндалины. Он проходит в непосредственной близости от латеральной поверхности лицевого нерва, между наружной и внутренней сонными артериями. Отклонения шиловидного отростка кнаружи или кнутри приводит к его контакту с одной из сонных артерий и раздражению сонного симпатического сплетения, что обусловливает возникновение соответствующего синдрома: синдром внутренней сонной артерии проявляется болями в теменной и орбитальной областях, а синдром наружной сонной артерии - болями в нижней части височной и ретроорбитальной областях.
При значительном отклонении шиловидного отростка кнутри его конец может достигать ствола языкоглоточного нерва, а при длине отросток 5 см он может достигать капсулы небной миндалины. В этом случае, проникая через верхний констриктор глотки, шиловидный отростка приходит в контакт с небным нервным сплетением, образованным волокнами языкоглоточного и язычного нервов.
Клинические проявления этой аномалии развития шиловидного отростка, как уже отмечалось выше, возникают приблизительно к 40-му году жизни и, в зависимости от направления шиловидного отростка, они могут заключаться в болях при глотании или при поворотах головы. Иногда возникает транзиторная афония. В некоторых случаях конец шиловидного отростка может находиться в непосредственной близости к шейным позвонкам, в этом случае при повороте головы может возникать соприкосновение шиловидного отростка с II или III шейным позвонком, что вызывает у больного ощущение скребущего звука. Раздражение концом шиловидного отростка небного сплетения приводит к так называемой стилалгии, проявляющейся односторонними болями в глотке, иррадиирующими в соответствующие височно-нижнечелюстной сустав и наружный слуховой проход. Боли, иррадиирующие в ухо и возникающие при глотании, обусловлены раздражением языкоглоточного нерва который проходит по задней поверхности шилоязычной мышцы и заканчивается в основании языка, образуя язычное нервное сплетение, разветвляющееся в области слепого отверстия и концевой борозды языка. Боли в ухе иррадиируют по барабанному нерву, который берет начало в яремном узле языкоглоточного нерва, вступает в барабанный канал, входное отверстие которого находится на нижне-задней стенки каменистой части височной кости, и иннервирует слизистую оболочку, барабанную перепонку и слуховую трубу. Стилалгия по своей выраженности может симулировать эссенциальную невралгии языкоглоточного нерва. Синдром гигантского шиловидного отростка нередко приводит к развитию у больных канцерофобии.
Диагноз в некоторых случаях можно установить при бимануальной пальпации со стороны глотки и угла нижней челюсти: при пальпации слева обследующий устанавливает одноименный указательный палец на область нижнего полюса миндалины позади передней дужки, где пальпируется плотный слегка податливый тяж. Одновременно указательным пальцем правой руки осуществляет давление позади угла нижней челюсти. Производят также и рентгенологическое обследование - боковые рентгенограммы черепа и особенно важные снимки в лобно-носовой проекции, при которой удлиненные шиловидные отростки визуализируются на фоне орбит и верхнечелюстной пазухи.
Лечение гигантского шиловидного отростка хирургическое - наружным доступом к области шилососцевидного отверстия (опасность повреждения лицевого нерва) или трансфарингеально с предварительным удалением соответствующей небной миндалины и доступом через ее нишу. При этом способе после удаления небной миндалины в ее нише под пальпаторным контролем II пальца кисти, нащупывающего шиловидного отростка, производят вертикальный разрез и выделяют тупым распатором конец шиловидного отростка, на который надевают кольцо щипцов Люка. После этого высепаровывают тело шиловидного отростка, продвигая шипцы кверху на 2-3 см. Затем шиловидный отросток скусывают, а на рану в нише небной миндалины накладывают 2-3 кетгутовых шва. Близость сонных артерий требует от хирурга большой осторожности при выполнении этого оперативного вмешательства.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
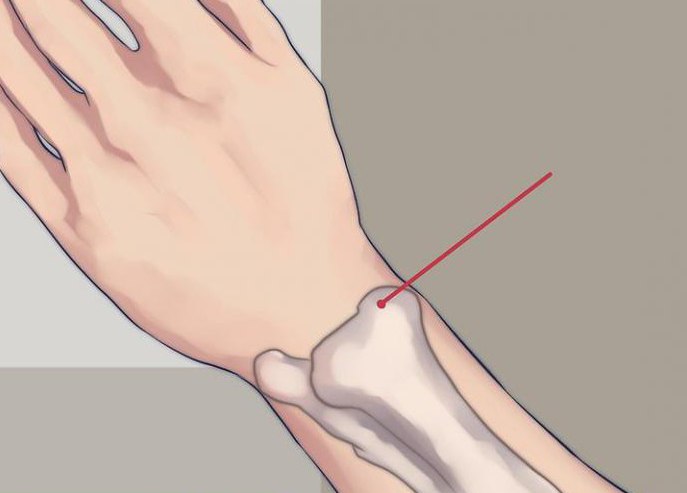
Лучевая кость представлена парным образованием, расположенным по соседству с локтевой костью, но больше кпереди и немного кнаружи от нее. Что такое шиловидный отросток лучевой кости? На латыни называют его так - processus styloideus.
Что представляет собой этот отросток
Это образование в области нижнего (дистально расположенного) эпифиза, epiphysis distalis, оно утолщено в направлении фронтальной плоскости. Именно от этой части отходит processus stuloideus radii и отлично прощупывается.
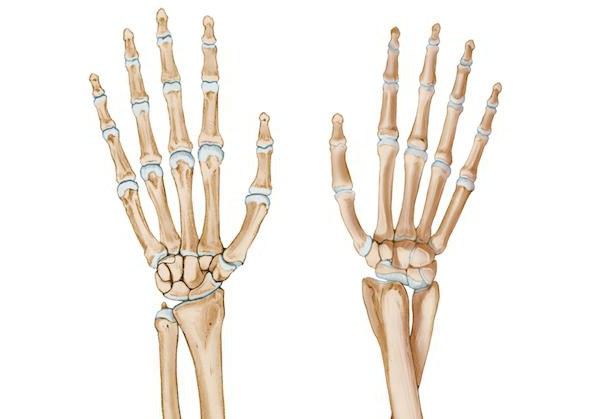
Как часто бывает перелом шиловидного отростка лучевой кости?
Травматизация этого участка высока, составляет примерно около 50 % от общего числа переломов. Чаще всего это происходит при падении на вытянутую руку. Причем гораздо чаще встречается у представительниц женского пола, нежели у мужчин. Это возникает в результате гормональных перестроек в организме женщины, процессов деминерализации костной ткани, что приводит к развитию остеопороза.
Причины переломов
Причины переломов шиловидного отростка лучевой кости следующие:
- Участие в дорожно-транспортном происшествии (ДТП).
- В зимнее время, особенно при наличии гололеда.
- Падение на руку с велосипеда, роликов, крыши.
- Занятия спортом.
- Проведение различного вида спортивных и экстремальных трюков.
- Участие в активных играх.
Разновидности переломов

- Компрессионный тип.
- Отрывной тип.
Компрессионный тип
Чаще возникает после удара в область запястья кисти, в силу чего поток энергии ударного движения оттягивает шиловидный отросток лучевой кости кнаружи и немного назад, после чего распространяется на рядом расположенную ладьевидную кость и вызывает перелом данной сочленяющейся части поверхности. В результате возникает линейный перелом в месте сочленения ладьевидной и полулунной костей в виде трещины, поэтому смещение отломков отсутствует.
Необходимо провести репозицию (сопоставление) костных отломков, которую проводят закрытым доступом под применением местного обезболивания.
Клиническая картина
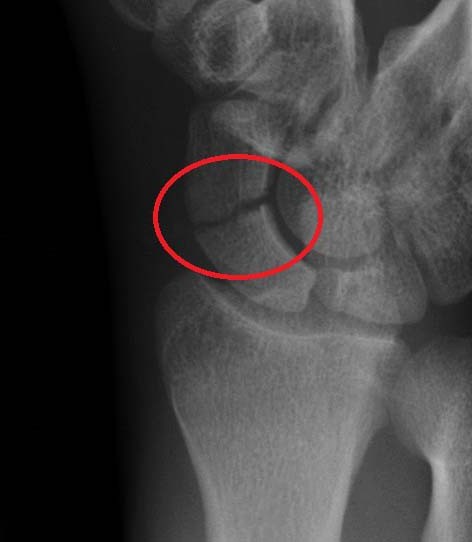
Диагностические исследования
На первом месте стоит тщательно собранный у пострадавшего анамнез заболевания. На втором месте стоит проведение рентгенологического исследования поврежденной конечности в нескольких проекциях для определения более точной картины характера перелома шиловидного отростка лучевой кости.
Неотложные мероприятия
Необходимо на место повреждения приложить холод, это может быть грелка со льдом или просто кусок льда при отсутствии под рукой первой. Так как лед оказывает сосудосуживающее воздействие, препятствует нарастанию отека, а также помимо этого оказывает, в меньшей степени выраженный, обезболивающий эффект.
Лечебные мероприятия
Для проведения репозиции врач должен взять пораженную конечность таким образом, чтобы одна рука находилась на лучезапястном суставе с его внутренней поверхности, а другой взять за противоположную сторону и плотно сжать руку потерпевшего. Сжимать нужно достаточно сильно, чтобы отломки заняли свое нормальное физиологическое положение. В противном случае некачественное проведение процедуры репозиции может привести к нарушению функционирования конечности, а в некоторых случаях влечет за собой и инвалидизацию больного.
Отрыв шиловидного отростка лучевой кости
В отличие от вышеописанного компрессионного перелома, в данном случае наблюдается полный отрыв костного элемента.
Чаще всего это наблюдается при падении на вытянутую руку, при котором запястье отклоняется вовнутрь, а шиловидный отросток отстраняется от лучевой кости и отрывается. Иногда это происходит вместе с полным вывихом лучезапястного сустава.
Шиловидные отростки лучевой и локтевой кости очень хрупкие.
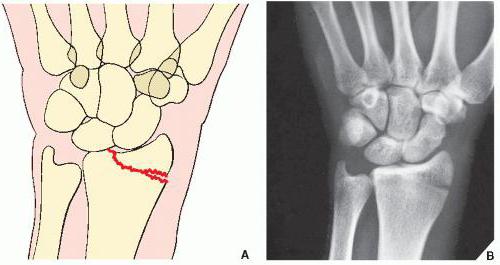
Клинические проявления
Симптомы такого перелома следующие:
- Резкая боль, возникшая в первые минуты после травмы при попытке подвигать поврежденной рукой. Поэтому больной принимает наиболее выгодное и щадящее положение для этой руки.
- Слышен скрипящий звук за счет трения костных поверхностей друг о друга.
- Явления крепитации.
- Резко выраженная отечность, сопровождающаяся образованием гематом.
Диагностические мероприятия
При смещении шиловидного отростка лучевой кости необходимо провести следующие мероприятия:
- Сбор анамнеза.
- Осмотр врачом-травматологом.
- Рентгенологическое исследование в прямой и боковой проекции лучезапястного сустава.
- При необходимости возможно проведение таких дополнительных методов исследования, как, например, компьютерная томография (КТ) или ультразвуковое исследование мягких тканей (УЗИ).
Как лечить перелом шиловидного отростка лучевой кости?
Лечение
Самое главное - провести костную репозицию с последующей иммобилизацией посредством гипсовой лонгеты, которая носится не менее одного месяца. Затем осуществляется повторное рентгенологическое исследование для того, чтобы убедиться в том, что отломки срастаются правильно. Это осуществляется для обеспечения максимальной подвижности в физиологических местах сочленений составных поверхностей.
При наличии необходимости проводится оперативное вмешательство с применением инородных средств фиксации (штифтов, винтов).
Лекарственная терапия заключается в применении витамина группы Д и препаратов, обогащенных кальцием, для максимального сокращения срока адекватного срастания костей в реабилитационном периоде, поскольку при неправильном лечении может развиться стилоидит шиловидного отростка лучевой кости.
Первая доврачебная помощь
Так как не всегда удается в первые минуты доставить пострадавшего в медицинское учреждение, то необходимо иметь представления об оказании первой помощи при помощи имеющихся подручных средств.
Прежде всего нужно обездвижить (осуществить иммобилизацию) поврежденную конечность, зафиксировать какой-либо тканью, наложить шину, это проводится с целью предупреждения таких осложнений, как кровотечения и смещения, а также предупреждения более выраженного болевого синдрома.
Проводится санитарная обработка при наличии раневой поверхности. Для этого подойдет любой антисептик, обеззараживающий раствор (перекись водорода или, например, раствор йода спиртовой). Раствор наносится на какой-либо оторванный кусок ткани или салфетку, и обрабатывается участок. Это проводится с целью обеззараживания раны перелома и предупреждения инфицирования различного вида патогенными агентами.
Плюс ко всему вышеперечисленному нельзя забывать про холод, который необходимо сразу же положить на участок перелома шиловидного отростка лучевой кости (фото представлено ниже).
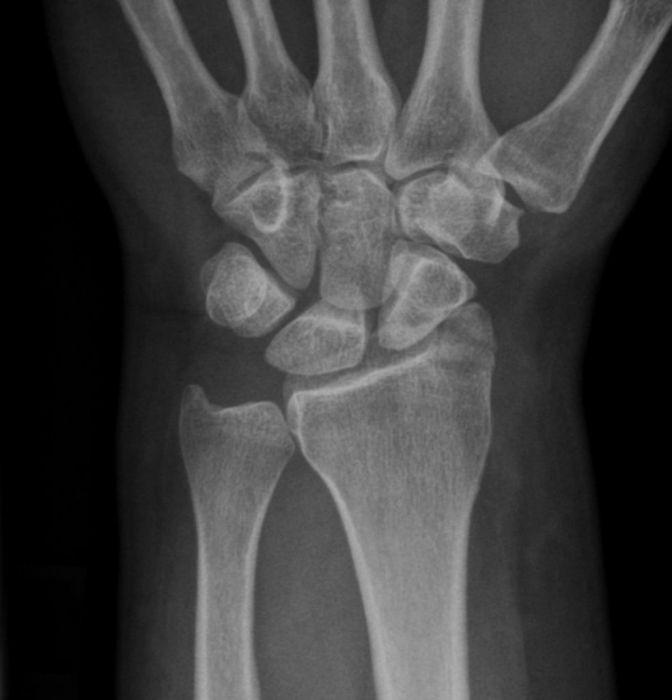
Реабилитационные мероприятия
Включают в себя комплекс мероприятий, направленных на скорейшее сращение костных поверхностей между собой и более быстрое выздоровление.
Имеют место физиопроцедуры, наиболее эффективными среди которых считаются посещения ультрафиолетового облучения (УФО), магнитотерапии и УВЧ-терапии. Последняя процедура противопоказана при оперативных вмешательствах с установкой металлических конструкций.
Через полторы недели добавляются посещения процедур инфракрасной лазеротерапии, импульсного ЭП УВЧ в сочетании с магнитной стимуляцией поврежденных нервных волокон.
После удаления гипсовой лонгеты показаны занятия лечебной физкультурой с посещением курса массажа. Они стимулируют скорейшее восстановление утраченных функций конечности за счет укрепления нервно-мышечного аппарата и восстановления передачи электрической импульсации от поврежденной конечности и обратно.
Относительно питания здесь также нужно учесть, что следует больше употреблять те продукты, которые богаты кальцием и витамином Д. Это прежде всего молоко, творог, сметана, морепродукты, сыры твердых сортов, бобовые, зелень, сухофрукты (курага, чернослив), телятина, печень, а также рыбий жир.
Сроки восстановления трудоспособности
Определяются индивидуально в зависимости от общего состояния организма и наличия осложнений. Но в среднем составляют около полутора месяцев.
Возможные осложнения
Могут развиться при неправильном лечении следующие последствия:
Читайте также:


