Разрыв плечевого сплетения у кошки
г. Балаково, ул. Трнавская, д 4. тел. +7-987-356-69-05
Вы здесь
Плечевое сплетение – группа нервов расположенных в подмышечной области, между плечелопаточным суставом и грудной клеткой, они отвечают за проведение нервных стимулов к передней конечности (от пальцев до верхушки лопатки) и части грудной клетки. Отрыв плечевого сплетения развивается при механическом повреждении целостности данной группы нервов. Основная причина отрыва плечевого сплетения у кошек и собак – травматические воздействия на область его расположения, это может произойти при дорожно-транспортной травме, при падении с высоты, при различных ранениях (огнестрельных, укушенных, колотых), значительном вытягивании передней конечности и повреждении во время различных хирургических вмешательств. Дорожно-транспортное происшествие и падение животного с высоты – самые частые причины отрыва плечевого сплетения у мелких домашних животных.
Признаки отрыва плечевого сплетения развиваются вскоре после травматического воздействия на него, они значительно варьируют в зависимости от степени повреждения нервных тканей. Отрыв плечевого сплетения сопровождается нарушением нервной проводимости в той или иной степени выраженности и для него характерна хромота передней конечности. Повреждение одной из частей плечевого сплетения ведет к тому что животное не может двигать плечом и сгибать локтевой сустав, в этом случае оно способно опираться на грудную конечность но отмечается выраженная хромота при перемещении. При повреждении другой части плечевого сплетения, животное вообще не способно опираться на грудную конечность, при перемещении пальцы подогнуты и не опираются на подушечку (часто развиваются поражения кожи от постоянного трения). При повреждении всего плечевого сплетения – у животного отмечается полная потеря чувствительности в грудной конечности.
Также, при отрыве плечевого сплетения может развиваться такая патология, как Синдром Горнера, он проявляется сужением зрачка глаза и выпадением (протрузией) третьего века на стороне поражения, зрение при этом не нарушается.
Отрыв плечевого сплетения диагностируется на основании истории заболевания (предшествующая травма) и неврологического обследования, при этом врач ветеринарной клиники проводит оценку чувствительности в различных областях грудной конечности. Ввиду того, что основная причина отрыва плечевого сплетения – травма животного, проводится диагностика и лечение сопутствующих поражений, для этого чаще всего используется радиографическое (рентгенологическое) исследование.
Для точной оценки характера повреждения плечевого сплетения могут понадобиться узко специализированные тесты, такие как измерение скорости проведения и электромиография. Данные виды исследования могут быть проведены опытным специалистом в специализированной ветеринарной клинике.
При лечении отрыва плечевого сплетения – нет достоверных средств которые хоть как то могут повлиять на восстановление нервов, поэтому терапия отрыва плечевого сплетения в основном поддерживающая и симптоматическая. Ввиду того, что животное при данном заболевании не способно должным образом перемещать свою конечность и она может получать различные механические травмы – используются различные средства защиты, такие как специальные ботинки. Ряд животных при отрыве плечевого сплетения могут повреждать пораженную конечность своими же зубами (самоповреждение), в таких случаях может быть использован защитный воротник.
При неполной потере чувствительности, физиотерапевтические процедуры способны ускорить процесс восстановления функции, для данных целей выполняется массаж и пассивные движения в конечности несколько раз в день. При полной потере чувствительности, показана ампутация конечности, это избавляет животное от боли и улучшает его качество жизни. Характер лечения отрыва плечевого сплетения для конкретного животного – следует обсуждать непосредственно с врачом ветеринарной клиники.
Прогнозы отрыва плечевого сплетения зависят от тяжести повреждения нервов. При неполном разрыве нервов, они иногда могут восстанавливать должную им функцию, но данный процесс занимает многие месяцы. Отрыв плечевого сплетения сопровождающийся полной потерей чувствительности (особенно глубокой болевой чувствительности) сопровождается необратимыми нарушениями функции грудной конечности. При постановке диагноза отрыва плечевого сплетения, проводится полное информирование владельца о самом заболевании и его прогнозах, затем на протяжении 2-4 недель исследуется степень повреждения нервов, и если за данный период времени функция конечности не улучшается, то врач ветеринарной клиники рекомендует провести ампутацию конечности. Максимальное время, в течение которого восстановление все же возможно занимает 3-4 месяца после травматического воздействия, но при этом должна сохраняться чувствительность в пораженной конечности.

Фото 1. Котенок с отрывом плечевого сплетения, доставлен на прием волонтерами группы помощи бездомным животным. Поводом обращения послужила хромота на переднюю конечность, при обследовании выявлено значительное снижение чувствительности, рентген не определил переломов.
Ветеринарная клиника доктора Шубина. г. Балаково
Повреждения нервов возникают вследствие травм (рана, ушиб), действия инфекционных, токсических, аллергических и других факторов. Нервы нередко повреждаются при сдавливании инородными телами, обломками костей, опухолями. В статье мы расскажем о том, как определить и вылечить болезнь.
Повреждения нервов возникают вследствие травм (рана, ушиб), действия инфекционных, токсических, аллергических и других факторов. Нервы нередко повреждаются при сдавливании инородными телами, обломками костей, опухолями.
Перерезывание, или разрыв нерва сопровождается его дегенерацией, которая протекает по Валеровскому типу. Периферический конец нерва сразу теряет функцию и испытывает выраженные некробиотические и некротические изменения. На первой стадии дегенерации наблюдаются набухания, вакуолизация, варикозное утолщение осевых цилиндров, фрагментация и распад нервных волокон с образованием так называемых овоидов. Структура миелиновой оболочки изменяется на 3—4-й день, на 5-й день миелин начинает превращаться в жир.
В центральном отрезке, связь осевых цилиндров которого с нервными клетками остается регенерация нерва. В результате разращения клеток швановской оболочки и осевых цилиндров на центральном конце нерва образуется утолщение, так называемая колба роста. Если концы перерезанного нерва не сместились в сторону или по длине и в промежутке между ними залегает тонкий слой новообразованной соединительной ткани, то растущие осевые цилиндры сравнительно легко проникают в дистальный, погибший отрезок нерва и, постепенно удлиняясь, пронизывают его всю длину. Концевой этап ренеповрежденной, изменения захватывают ограниченный участок.
Если вследствие ранения образовался массивный рубец, то для регенерации в участке поврежденного нерва возникают неблагоприятные условия. Рубец толщиной более 1 см представляет непреодолимое препятствие на пути роста осевых цилиндров. В этом случае на конце роста центрального отрезка нерва формируется опухолеобразное разращение густого сплетения нервных волокон.
Раздавливание нерва происходит вследствие грубой травмы. При этом наблюдается его сплющивание, частичный разрыв, разволокнение, кровоизлияния из сосудов нерва и другие изменения, однако без признаков полного рассоединения. Такая травма сопровождается ретроградным типом перерождения, в основе которого лежат прогрессирующие воспалительные изменения, свойственные восходящему невриту. Ретроградное перерождение нерва наступает в случае тяжелой инфекции (чума) или интоксикации организма. Нередко функция нерва угасает навсегда вследствие дегенерации его центрального отрезка и соответствующих групп клеток центральной нервной системы.
Повреждения крупных нервных стволов (седалищный нерв) сопровождаются характерными изменениями одноименного нерва с противоположной стороны (вакуолизация, очаговое разрыхление, варикозное утолщение) вследствие рефлекторных нарушений трофической функции нервной системы. Как правило, наблюдается потеря возбудимости и проведения импульсов, являющихся основными симптомами поражения.
Ушиб нерва возникает при падениях, ударах и в других случаях, что сопровождается кровоизлияниями, разрушением миелиновой оболочки, а также отдельных нервных волокон. Наблюдается мононуклеарная инфильтрация, поврежденные осевые цилиндры дегенерируют. Нередко в участке повреждения разрастается удлиненный рубец. Функциональные нарушения могут быть очень стойкими. Часто наблюдается парез отдельных мышц, иннервируемых поврежденным нервом, реже — паралич. Через две недели можно заметить явления атрофии мышц. В первые дни надавливание на нервный ствол вызывает сильную боль.
Сдавливание нерва может быть вызвано давлением гипсовой повязки, костной мозоли, экзостоза, опухоли, длительным лежанием на твердой поверхности (например, на операционном столе), что характеризуется ишемией, распадом миелиновых оболочек, первичной дегенерацией осевых цилиндров в участке повреждения. Наблюдаются парезы, иногда параличи, в последнем случае регнерация нерва весьма затруднена.
Парез (ослабление) и паралич (выпадение) двигательных функций могут иметь центральное или периферическое происхождение и зависеть от повреждения двигательных центров (центральные) или проводящих путей (периферические). Наблюдаются повреждения двигательного или чувствительного нерва. При поражении смешанного нерва нарушения двигательных функций более выражены. Поражения возникают вследствие травмирования, токсических или инфекционных воздействий или ишемии, иногда их причиной может быть авитаминоз.
При повреждении периферического двигательного нейрона развиваются гипотоничные и атоничные параличи с последующей атрофией парализованных мышц; при поражении центрального двигательного нейрона возникает спастический паралич. Для параличей предлопаточного, лучевого, бедренного и других смешанных нервов характерно быстрое развитие нейрогенной атрофии мышц, через 4—5 недель она четко выражена.
При парезах атрофия слабо выражена или отсутствует, однако функция движения заметно нарушена. При парезах и параличах двигательных нервов происходит изменение мышечного тонуса: чаще наблюдается гипотония, реже — гипертония.
Диагноз ставят с учетом симптомов, учитывая, какие мышцы иннервируются данным нервом. Например, при параличе лучевого нерва выпадает функция мышц разгибателей локтевого, запястного и пальцевых суставов; конечность в состоянии покоя согнута, а во время движения суставы полностью не разгибаются. При параличе бедренного нерва выпадает функция четырехглавого мускула бедра— сгибается коленный и ниже расположенные суставы, их активное разгибание становится невозможным.
Прогноз. При сотрясении и ушибе нервов прогноз благоприятный — поражение сравнительно быстро заканчивается излечением. При перерезывании, разрыве, длительном сдавливании или раздавливании нерва прогноз от осторожного до неблагоприятного, в случаях аллергических и токсических параличей — неблагоприятный.
Лечение комплексное с использованием медикаментозных, физиотерапевтических, а в случае необходимости и хирургических методов (сшивание нерва).
С целью устранения болевой реакции и восстановления питания пораженного участка нерва применяют короткую новокаиновую блокаду, ионогальванизацию 1 % раствором новокаина, легкий массаж и согревание (соллюкс, грелка ). Для восстановления мышечного тонуса и специфического влияния на передачу нервного импульса целесообразно использовать ионогальванизацию стрихнином или инъекции его с вератрином в возрастающих дозах. Эти инъекции следует сочетать с вибрационным и ручным массажами. Нередко проводят курс инъекций прозерина и никотиновой кислоты.
Заметный лечебный эффект при перерезывании или разрыве нерва дают инъекции 6 % раствора витамина В, который участвует в синтезе ацетилхолина (собакам 0,5 3 мл) в сочетании с лидазой (30—90 ЕД), что способствует прорастанию нервов через рубцы.
При параличах смешанных нервов в пораженные мускулы в несколько точек инъецируют витамин В12 (50 200 мг на одну инъекцию), который ускоряет регенерацию поврежденного нерва. Кроме того, инъецируют витамин Вб, как фактор роста нервов. Целесообразно делать новокаиновые блокады соответствующих симпатических узлов (например, звездчатого), что способствует кровоснабжению и улучшению функционального состояния нерва. При появлении признаков восстановления двигательных функций используют прогулки и массаж, а также лазеротерапию, рефлексолазеротерапию или рефлексотерапию.
Невриты
Наблюдают воспаление отдельного нерва (неврит), нескольких нервов (полиневрит), нервного сплетения (плексит), нервных корешков и соответствующих нервов (радикулоневрит). Различают серозные, гнойные, интерстициальные невриты, которые по своему течению могут быть острыми или хроническими, восходящими или нисходящими.
Заболевания вызывают механические, токсические, инфекционные, холодовые и другие факторы, иногда В-авитаминоз.
В острой стадии заболевания, особенно при интерстициальном неврите, возникает выраженная болезненность, утолщение нервного ствола, сопровождающееся гиперестезией (повышенной чувствительностью), иногда анестезией, гипотонией мышц, гипергидрозом в области разветвления нерва. При паренхиматозных невритах снижается или исчезает нервная проводимость. При интерстициальных и серозных невритах повышается возбудимость, что сопровождается зудом (парестезия), стремлением кусать или расчесывать пораженный участок. При невритах двигательных нервов возникает гипотония мышц или признаки пареза.
В случаях восходящих невритов гнойная инфекция распространяется по лимфатическим щелям нерва и может достигнуть спинного мозга; при нисходящих невритах процесс распространяется в обратном направлении.
Диагноз ставят на основании симптомов.
Местно применяют физиотерапевтические процедуры (соллюкс, лампа Минина, облучение гелийнеоновым лазером), перорально — болеутоляющие препараты (пирамидон, аспирин, аналгин, баралгин), местное обезболивание 0,5 % раствором новокаина, тримекаина. Рекомендуется проводить периневральные инъекции 0,5 % раствора новокаина на 20° спирте. При ревматических невритах вводят витамин В66, В12, салицилаты. При инфекционных невритах инъецируют антибиотики, сульфаниламиды и соответствующие гиперимунные сыворотки.
Плечевое сплетение, plexus brachialis, образовано вентральными ветвями последних шейных и первых грудных спинномозговых нервов, поэтому нервные волокна из некоторых сегментов спинного мозга могут входить в состав разных нервов, идущих на грудную конечность. Плечевое сплетение располагается сбоку от позвоночного столба и проходит двумя-тремя нервными стволами или в виде отдельных нервов вместе с подключичной веной и артерией краниально от первого ребра по вентральной части средней лестничной мышцы, m. scalenius medius. Участие отдельных сегментов при построении плечевого сплетения значительно варьирует у собак. По Allam et al. (1952) сплетение, однако, всегда состоит из вентральных ветвей от 6-го шейного до первого грудного нервов, у 20 % собак также включает волокна от 5 грудного нерва, у 17% — от 2 грудного нерва, а у 3% — из волокон от 5 шейного до 1 грудного нервов.
У кошек в формировании плечевого сплетения участвуют вентральные ветви от 6-го шейного до первого грудного нервов (Reimers, 1925: Goshal, 1972). Если при дальнейшем описании нервов различия между собаками и кошками не указаны, учитываются данные по обоим видам животных.
В области плеча иннервация отдельных мышц и участков кожи также осуществляется нервами, не формирующими плечевое сплетение. Так, кожа над дорсальным краем лопатки также иннервируется ответвлениями дорсальных ветвей шейных и грудных нервов, идущими в кожу: у собак — 6 шейного, а также 2 и 3 грудных нервов; у кошек — 6 шейного и 1 —3 грудных нервов (Kitchel et al., 1980, 1982). Краниолатерально от плеча кожа иннервируется кожными ветвями вентральной ветви 5 шейного нерва, а каудолатерально от плеча - ветвями межреберно-плечевого нерва, n. intercostobrachialis, из идущих в кожу ветвей 2 и 3 межреберных нервов. Из мышц области плеча трапециевидная мышца (m. trapezius), ключично-головная, m. cleidocephalicus и грудино-головная мышца (m. stemocephalicus) иннервируются добавочным нервом (n. accessorius), а плечеатлантная мышца (m. omotransversarius), а также ромбовидная мышца (m. rhomboideus) со своими 3 частями — вентральными ветвями шейных нервов.
Из плечевого сплетения выходят следующие ветви:
Надлопаточный нерв, n. suprascapularis содержит волокна из 6 и 7 шейных нервов. Вместе с надлопаточными артерией и веной (a. et. v. suprascapularis) проходит между подлопаточной мышцей (m. subscapularis) и предост-ной мышцей (m. supraspinatus) вокруг латерального края лопатки и иннервирует предостную мышцу, а также заостную (m. infraspinatus). Под акромионом лопатки надлопаточный нерв отдает одну тонкую ветвь на латеральную поверхность плечелопаточного сустава. Только у кошек этот нерв отсылает на переходе над краниальной частью лопатки одну тонкую ветвь к коже, к медиальной и краниальной части плеча. Волокна данной ветви, в основном, происходят из 6 шейного нерва. У собак из этого же сегмента, и часто вместе с надлопаточным нервом, происходит ключично-плечевая ветвь, ramus cleidobrachialis. Эта ветвь вскоре отделяется от надлопаточного нерва и входит с медиальной стороны в ключично-плечевую мышцу, m. cleidobrachialis. Нервные волокна из 6 шейного сегмента пересекают дорсальный край зтой мышцы и участвуют в иннервации кожи краниальной и медиальной поверхности плеча.
2—3 подлопаточных нерва, nn. subscapulares берут начало от 6 и 7 шейных нервов и проходят косо к медиальной поверхности дистальной четверти подлопаточной мышцы (m. subscapularis).
2—3 краниальных грудных нерва, nn. pectorales craniales, формируются из волокон 6 — 8 шейных нервов. Число их различается у разных животных. Краниальные грудные нервы проходят вентрально и иннервируют грудные поверхностные мышцы (mm. pectorales super-ficiales).
Каудальные грудные нервы, nn. pectorales caudales достигают, проходя каудовентрально, тремя-четырьмя ветвями глубокой грудной мышцы (m. pectoralis profundus). Каудальные грудные нервы образуются из 8 шейного и 1, а иногда и 2, грудных нервов.
Длинный грудной нерв, n. thoracicus longus, включает, прежде всего, волокна из 7 шейного нерва, прилегает к латеральной поверхности зубцов вентральной зубчатой мышцы груди, m. serratus ventralis thoracis, и на всем протяжении отдает ветви.
Грудоспинной нерв, n. thoracodorsalis, иннервирует широчайшую мышцу спины (m. latissimus dorsi) формируется ответвлениями 7 шейного или 1 грудного нервов, или обоих. Направлен каудодорсально на медиальную поверхность широчайшей мышцы спины и сопровождает грудоспинные артерию и вену, a. et v. thoracodorsalis.
Латеральный грудной нерв, n. thoracicus lateralis, является моторным нервом для кожной (грудобрюшной) мышцы туловища (m. cutaneus trunci) и формируется волокнами от 8 шейного до 2 грудного нервов (Sharp et al., 1991). Проходит на границе между широчайшей мышцей спины и глубокой грудной мышцей и сопровождается латеральной грудной артерией и веной, a. et v. thoracica lateralis.
Мышечно-кожный нерв, n. musculocutaneus формируется у собак из волокон 7-го шейного нерва и содержит иногда также волокна 8, а в некоторых случаях, и 6 шейного нервов. У кошек данный нерв формируется из волокон как 6, так и 7 шейных нервов. Проходит медиально по плечу, где лежит впереди плечевой артерии, а. brachialis. Его тонкая ветвь входит с каудальной стороны в коракоидно-плечевую мышцу (m. coracobrachialis). Эта ветвь, однако, может выходить из плечевого сплетения с волокнами из 8 шейного или 1 грудного нервов, или из обоих. Мощная ветвь в мышцы, ramus muscularis proximalis, достигает двуглавой мышцы плеча (m. biceps brachii) с каудальной стороны дистально от перехода ее сухожилия в мышечное брюшко. Как правило, сопровождает краниальную окружную артерию и вену плеча, a. et. v. circumflexa humeri cranialis, и может отдавать ветвь к m. coracobrachialis. В дистальной трети плеча у собак мышечно-кожный нерв посылает связывающую ветвь медиально над a. brachialis к проходящему каудально срединному нерву. Между концевым участком двуглавой мышцы плеча и плечевой костью этот нерв разделяется на дистальные мышечные ветви, ramus muscularis distalis, и медиальный кожный нерв предплечья, п. cutaneus antebrachii medialis. ramus muscularis distalis проходит в дистальной части плечевой мышцы (m brachialis), в то время как п. cutaneus antebrachii medialis — над латеральной поверхностью сухожилия двуглавой мышцы и продолжается в локтевой сгиб. По пути отдает тонкую ветвь на краниальную поверхность капсулы локтевого сустава. В локтевом сгибе проходит через фасции предплечья и разветвляется для иннервации кожи на медиальной поверхности предплечья до пясти. При пересечении с областями кожи, где иннервация осуществляется поверхностной ветвью, ramus superficialis, лучевого нерва (n. radialis) и кожным каудальным нервом предплечья, n. cutaneus antebrachii caudalis, локтевого нерва (n. ulnaris), его автономная область в медиальной части предплечья сильно ограничивается и заканчивается дистально уже до запястья.
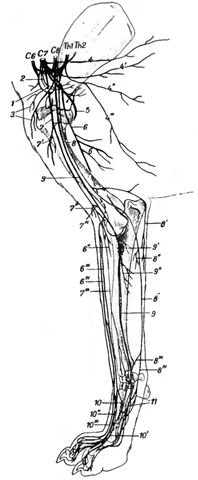
Рис. 1. Полусхематическое изображение нервов правой передней конечности собаки (по Seiferle, 1992)
С6- С8 и Тh1 — Тh2 вентральные ветви 6 — 8 шейных и 1 — 2 грудных нервов в виде корешков плечевого сплетения
1 надлопаточный нерв; 2 подлопаточные нервы; 3 краниальные грудные нервы; 4 длинный грудной нерв, 4' грудоспинной нерв, 4" латеральный грудной нерв, 4" ’каудальный грудной нерв; 5 добавочный нерв; 6 лучевой нерв, 6' мышечные ветви для трехглавой мышцы плеча, 6" мышечные ветви для экстензоров запястного сустава и суставов пальцев, 6'” медиальная ветвь, б IV латеральная ветвь поверхностной ветви лучевого нерва (ramus superficialis n. radialis); 7 мышечно-кожный нерв, 7 его проксимальная мышечная ветвь; 7" его дистальная мышечная ветвь, 7"’ кожный медиальный нерв предплечья (n cutaneus antebrachii medial is), 7 IV его ветвь, связывающая со срединным нервом; 8 локтевой нерв, 8' кожный каудальный нерв предплечья (n. cutaneus antebrachii caudalis), 8' мышечные ветви, 8'” дорсальная ветвь, 8 IV пальмарная ветвь; 9 срединный нерв, 9' межкостный нерв предплечья, 9" мышечные ветви; 10 общий дорсальный пальцевый нерв I (п. digitalis dorsalis communis I), 10' собственный дорсальный неосевой пальцевый нерв II (n. digitalis dorsalis proprius II abaxialis), 10” общий дорсальный пальцевый нерв II (n digitalis dorsalis communis II), 10'” общий дорсальный пальцевый нерв III (n. digitalis dorsalis communis III); 11 пальмарные нервы пясти
Хромота из-за патологии плечевого сустава может оказаться одним из самых сложных для диагностики случаев. В большей части хромота обусловлена повреждением мягких тканей. Изменения, видимые на рентгеновских снимках, неспецифичны и не позволяют поставить диагноз, за исключением случаев рассекающего остеохондрита (РОХ). Хотя для визуального исследования мягкотканных структур плеча можно использовать МРТ, артроскопия может служить как для диагностики, так и для лечения и, следовательно, является самым экономически эффективным методом в случаях хромоты у собак, обусловленной патологией плечевого сустава.
Плечевой сустав – очень подвижный сферический сустав, в котором возможно приведение, отведение, вращение вокруг оси и круговое движение, при этом основными движениями являются сгибание и разгибание. Стабильность плечевого сустава обеспечивается как пассивными механизмами (не требующими затрат мышечной энергии), так и активными (требующими мышечной работы). Нормальный угол при стоянии 135o, а размер суставной впадины лопатки приблизительно соответствует размеру суставной поверхности плечевой кости. Силы, действующие при опоре, в основном сконцентрированы в средней и каудальной части суставной впадины лопатки. Ранее полагали, что за поддержание стабильности сустава ответственны мышцы-вращатели плеча, однако теперь установлено, что значительную роль в стабильности играют суставная капсула и суставно-плечевые связки.
Пассивные механизмы стабилизации сустава включают медиальные (МСПС) и латеральные (ЛСПС) суставно-плечевые связки, суставную капсулу, вогнутую суставную поверхность, усиленную суставным хрящом и суставной губой, силы сжатия между суставными поверхностями и ограниченное количество синовиальной жидкости, стабилизирующей сустав за счет когезии между суставными поверхностями. МСПС спускается от медиальной поверхности надсуставного бугорка лопатки, пересекая плечевой сустав, и прикрепляется к суставной капсуле у места соединения шейки плечевой кости и малого бугорка, тогда как ЛСПС спускается от латерального края суставной впадины лопатки к шейке плечевой кости и каудальной части большого бугорка.
Самыми распространенными причинами хромоты, связанной с плечевым суставом, являются нестабильность плечевого сустава, РОХ каудальной части головки плечевой кости и повреждение сухожилия двуглавой мышцы. Артроскопия стала методом диагностики и лечения заболеваний плечевого сустава, так как обеспечивает превосходную визуализацию внутрисуставных структур при минимальной инвазивности.
Артроскопия плечевого сустава
Показания к артроскопии плечевого сустава включают РОХ головки бедренной кости, нестабильность сустава, тендосиновит сухожилия двуглавой мышцы плеча, повреждение сухожилия подлопаточной мышцы и переломы хряща. Благодаря артроскопии плечевого сустава стало возможно диагностировать и лечить причины хромоты, сложно поддававшиеся диагностике ранее. Сухожилие двуглавой мышцы (рис. 1), Y-образная медиальная суставно-плечевая связка (МСПС) (рис. 2) и каудальная часть головки плечевой кости хорошо визуализируются.
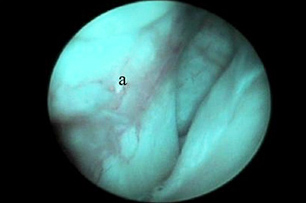 | 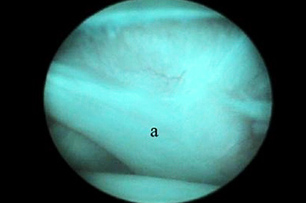 | 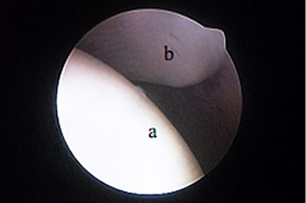 |
| Рис. 1. Место прикрепления сухожилия двуглавой мышцы на надсуставном бугорке хорошо визуализируется с помощью артроскопа. Артроскоп можно продвинуть ниже через межбугорковую борозду для оценки состояния сухожилия по его ходу вдоль борозды. Рис. 2. Медиальная суставно-плечевая связка (МСПС) хорошо визуализируется с помощью артроскопа (а). Рис. 3. Каудальная часть головки плечевой кости (а) и суставная впадина лопатки (b). | ||
Артроскопическое исследование позволяет визуализировать суставно-плечевые связки и оценить их целостность с помощью зонда. Это устраняет неопределенность, присутствующую при постановке диагноза нестабильности плечевого сустава по результатам только ортопедического обследования. Медиальная нестабильность плечевого сустава – распространенное нарушение у собак при разрыве МПСП. Диагноз ставится по результатам пальпации под седацией (увеличение угла отведения в плечевом суставе) и артроскопической визуализации разорванной несостоятельной МСПС. Возможные варианты лечения медиальной нестабильности плечевого сустава включают артроскопическое термическое сокращение капсулы (за счет стягивания коллагена) с помощью аппарата для радиочастотной (РЧ) абляции (рис. 4, 5) или наложение швов с медиальной стороны.
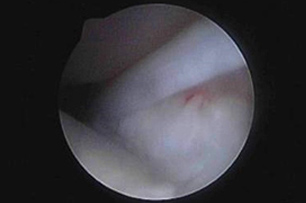
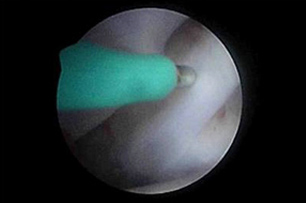
Рис. 4. Оценка несостоятельной МСПС.
Рис. 5. Термическое сокращение капсулы с помощью РЧ зонда.
Сухожилие двуглавой мышцы берет начало от надсуставного бугорка и суставной губы плечевого сустава, на краниальной части суставной впадины. Сухожилие проходит через краниомедиальную часть головки плечевой кости по межбугорковой борозде и спускается ниже вдоль плечевой кости, где располагается мышечно-сухожильное соединение. Начало сухожилия находится в пределах сустава, но вне синовиальной оболочки. При этом сухожилие не движется в борозде, а наоборот, плечевая кость движется относительно сухожилия. Синовиальная сумка начинается от плечевого сустава и на большем своем протяжении лежит в межбугорковой борозде. К нарушениям сухожилия двуглавой мышцы относятся частичный или полный разрыв, отрыв сухожилия двуглавой мышцы от надсуставного бугорка, тендинит, разрывы в средней части, разделение сухожилия надвое, вывих сухожилия и тендосиновит.
Тендосиновит двуглавой мышцы – воспаление сухожилия двуглавой мышцы в месте его прикрепления, сухожильного влагалища и суставной сумки в пределах межбугорковой борозды плечевой кости. Воспаление может быть вызвано травмой, суставной мышью в сухожильном влагалище двуглавой мышцы или поражением внутренних структур сустава, например нестабильностью плечелопаточного сустава. Причина первичного повреждения неизвестна, предполагаемые причины включают перегрузку и хроническую многократную травму. Хроническая многократная травма приводит к биомеханическому напряжению и воспалительной реакции. Макроскопические патологические изменения включают гиперемию суставной сумки, приводящую к образованию выпота в суставе, хронический синовит, приводящий к гиперплазии синовиальной оболочки сумки, размягчение хряща межбугорковой борозды с образованием остеофитов по краям и метастатическое обызвествление сухожилия двуглавой мышцы. Возможно образование спаек между сухожилием и сухожильным влагалищем. Гипоксия сухожилия из-за нарушения кровоснабжения способствует хондроидной метаплазии и обызвествлению сухожилия двуглавой мышцы. Нормальное синовиальное пространство и гладкая поверхность скольжения межбугоркового желоба обычно замещается пролиферативной синовиальной оболочкой и в большинстве случаев фиброзными спайками. Иногда в суставе образуется обызвествленная или хрящевая ткань. Болезнь часто поражает крупных собак среднего и пожилого возраста. Хроническая хромота обычно ослабевает в покое, но усиливается при физических нагрузках. Боль, возникающая при скольжении сухожилия вдоль кости, ограничивает амплитуду движения в плечевом суставе во время фазы вынесения конечности. Диагноз ставится на основании болезненности при пальпации кожи над сухожилием в межбугорковом желобе при одновременном сгибании плеча и разгибании локтя, а также по рентгеновским снимкам, на которых можно увидеть обызвествление и остеофиты в межбугорковой борозде, а также ее контуры.
С помощью артрографии с контрастом можно выявить неравномерности и дефекты заполнения по ходу сухожилия, соответствующие пролиферативной синовиальной оболочке, спайкам между сухожильным влагалищем и сухожилием или суставной мыши.
УЗИ считается полезным неинвазивным инструментом оценки сухожилия двуглавой мышцы. Артроскопия – самый рациональный метод лечения таких состояний, так как позволяет визуализировать сухожилие двуглавой мышцы в месте его прикрепления и иссечь сухожилие в пределах борозды артроскопическим способом (рис. 6-8). Кроме того, она позволяет оценить воспаление сухожилия двуглавой мышцы, развившееся вторично на фоне другой внутренней патологии сустава. Для лечения тендосиновита двуглавой мышцы можно применять артроскопическую тенотомию с помощью лезвия скальпеля или прибора для радиочастотной абляции. Это менее инвазивная техника, чем тендодез, при сходных результатах.
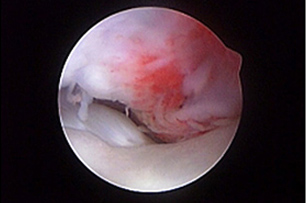 | 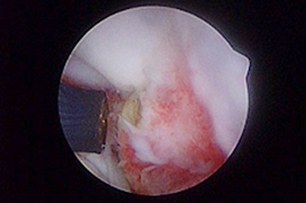 | 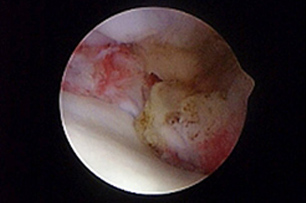 |
| Рис. 6. Тендосиновит в месте прикрепления сухожилия двуглавой мышцы с разрывом волокон и гиперемией сухожилия. Рис. 7. Тенотомия сухожилия двуглавой мышцы с помощью радиочастотного зонда. Рис. 8. Снимок после тенотомии, сухожилие двуглавой мышцы скользит дистально в межбугорковой борозде. | ||
РОХ чаще всего поражает каудальную часть головки плечевой кости, клинические признаки часто развиваются в возрасте 6-12 месяцев. Заболевание может быть двусторонним, однако обычно у собаки развивается односторонняя хромота. К клиническим признакам относится периодическая хромота с сохранением опоры на конечность, болезненностью при разгибании/сгибании плеча и с атрофией плечевых мышц, из-за которой начинает выступать ость лопатки.
Рентгенография – распространенный диагностический инструмент; на снимках в медиолатеральной проекции обычно видны дефекты каудальной части головки плечевой кости. При подозрении на РОХ, если характерные изменения не видны в медиолатеральной проекции, следует сделать снимки при нагрузке, с вращением плеча наружу и вовнутрь. Пораженный участок иногда располагается не на средней линии, поэтому при развороте сустава он может лучше визуализироваться. Также выявить РОХ можно с помощью артрографии.
Хирургическая артротомия с каудолатеральным, краниолатеральным или каудальным доступом для удаления хрящевого фрагмента обычно дает превосходный результат. Однако методом выбора считается артроскопия, позволяющая удалить хрящевой фрагмент при минимальной инвазивности, а также оценить наличие суставных мышей, особенно во влагалище сухожилия двуглавой мышцы, что невозможно с помощью стандартной артротомии. Через каудальное артроскопическое отверстие можно легко визуализировать характерные изменения при РОХ и удалить хрящевой фрагмент. Для удаления каких-либо оставшихся фрагментов хряща и для шлифовки краев хрящевого дефекта можно использовать артроскопический шейвер. Агрессивный кюретаж хрящевого ложа в настоящее время считается неприемлемым из-за повреждения подхрящевой костной пластинки. Исследования возможности восстановления дефектов вследствие РОХ коленного сустава с помощью хрящевых аллотрансплантатов показали успешные результаты.
Читайте также:


