Патологический перелом плечевой кости при метастазах
Метастазы в костях — явление вторичного ракового заболевания, при котором раковые клетки мигрируют в костные ткани и образуют злокачественные опухоли. Метастазирование происходит на поздних стадиях развития рака и сопровождается болью, повышением уровня кальция в плазме крови, нарушением кровотока и переломами.
- Причины
- Симптомы
- Гиперкальциемия
- Патологические переломы
- Спинномозговая компрессия
- Виды
- Остеобластический
- Остеолитический
- Диагностика
- Лечение
- Операция
- Химиотерапия
- Лечение бисфосфонатами
- Иммунотерапия
- Сколько живут с метастазами в костях
- Профилактика
- Видео: Метастазы в костях
- Анонимные отзывы
Причины
Появление mts (метастазов) в костях обусловлено распространением раковых клеток по кровеносным сосудам из первично пораженного органа в костные ткани, развиваясь в злокачественные опухоли. Чаще всего раковые клетки мигрируют из первично пораженных щитовидной, предстательной и молочной желез, легких, почек, а также при Саркомах, лимфомах и лимфоме Ходжкина. Реже встречаются метастазы из шейки матки, яичников, ЖКТ и мягких тканей и очень редко из других органов. Наиболее частую локализацию имеют метастазы в кости с обильным кровоснабжением: кости таза, рук, ног, грудной клетки, позвоночник, череп, костный мозг и в ребрах. Не редко метастазы обнаруживаются в тазобедренном суставе, плечевом и коленном суставах. При раке груди у женщин, при раке щитовидной железы, почек и легких метастазы могут пойти в мечевидный отросток, тело и рукоятку грудины, а также в подвздошную кость, ребра, тазовые, тазобедренные кости и кости плеча.
Опухоли нарушают работу остеобластов и остеокластов — больших многоядерных клеток, ответственных за регуляцию строения и разрушения костных тканей в процессе клеточного обновления.
Хирургическое вмешательство, патологические переломы и прочие осложнения метастазирования могут вызвать хилостаз (застой лимфы), что приводит к отекам. Метастазы в костях могут причинять сильные боли, например, при меланоме позвоночника или опухоли седалищной кости, которая может сдавливать нерв.
Ведущие клиники в Израиле



Симптомы
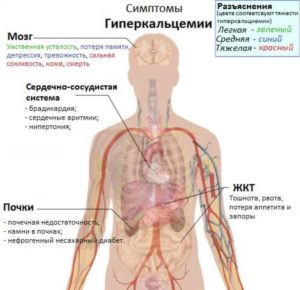
Основные симптомы вызывают гиперкальциемия, патологические переломы и спинномозговая компрессия. Также отмечается повышенная температура из-за активного метаболического процесса и ускоренного деления клеток.
У трети пациентов метастазы в костях вызывают гиперкальциемию. Кальций, входящий в состав костей, при эрозии кости высвобождается и попадает в кровь. Гиперкальциемия вызывает ряд симптомов:
Нервная система:
- Нестабильность психики;
- Заторможенность;
- Депрессия;
- Расстройство умственной деятельности.
Сердечно-сосудистая система:
- Понижение давления;
![]()
- Аритмия.
ЖКТ:
- Отсутствие аппетита;
- Тошнота;
- Рвота;
- Язвенные образования.
Мочевыделительная система:
- Увеличенное образование мочи;
- Почечная недостаточность;
- Интоксикация.
Пораженный метастазами участок кости становится хрупким из-за сбоя в работе остеобластов и остеокластов, что приводит к патологическим переломам. Патологические переломы появляются, если повреждено более половины внешнего костного слоя. Перелом может спровоцировать несильный удар или же очевидная причина может вовсе отсутствовать. От метастатических поражений чаще всего страдают бедренные кости, грудной и поясничный отдел позвоночника.
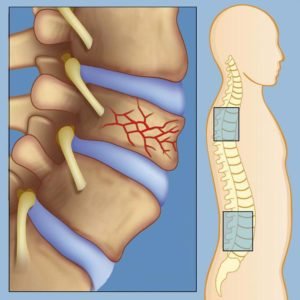
До 5% пациентов с mts в позвоночнике подвергаются развитию спинномозговой компрессии, из которых в более половины случаев метастазы обнаруживаются в грудном позвоночном отделе. Разрастающаяся опухоль или обломки кости от перелома могут сдавливать спинной мозг, что приводит к зачастую необратимому параличу, если вовремя не обнаружить нарушение. В случае уже развившегося паралича лишь одному из десяти пациентов удается восстановить двигательную функцию.
Если компрессии способствовало постепенное увеличение опухоли, то признаки сдавливания спинного мозга бывают долго не замечены, в отличие от случая, когда к компрессии приводит сдвинувшийся обломок позвонка.
Остеобласты и остеокласты — основные клетки, участвующие в нормальном обновлении костных тканей. При метастазах в костях нарушается аллостаз (способность организма реагировать на нетипичные изменения и осуществлять гомеостаз – саморегуляцию), из-за чего клетки начинают работать с патологическим уклоном, организм не справляется с регуляцией клеточных процессов и в костях возникает субтотальное поражение.
Остеобласты — это строительные клетки скелета, которые заполняют собой пустые участки, производят межклеточное вещество (матрикс) и превращаются в клетки костной ткани (остеоциты). Если из-за метастазов в костях происходит сбой работы остеобластов, то в костях образовываются остеосклеротические очаги (иначе склеротические, т. е. уплотнения) — такие нарушения называются остеобластическими или бластическими, а образование уплотнений остеобластическим процессом.
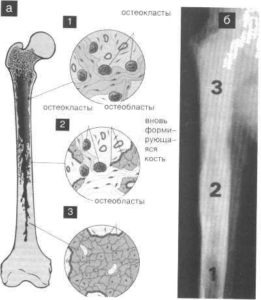
Остеолитическими называют нарушения в костях, при которых происходит деструкция костной ткани. Что это такое? Остеокласты разрушают костную ткань, чтобы дать возможность образоваться новым костным клеткам. Сбой в их работе приводит к неконтролируемому разрушительному процессу, при котором образуются отверстия в костях. Кости становятся хрупкими и ломкими, легко ломаются и трескаются.
Редко встречаются метастазы в костях, приведшие к одному единственному типу повреждения и проявление повреждений чаще всего смешанного типа, с признаками как уплотнения тканей на отдельных участках, так и разрушения.
Диагностика
Чтобы проверить наличие метастазов, существует ряд процедур для диагностики на разных стадиях развития заболевания:
- Сцинтиграфия — обследование путем ввода радиоактивных изотопов для получения двумерного изображения, где проявляются пораженные участки, которые выглядят как белые пятна. Помогает узнать о присутствии метастазов на раннем этапе их развития;
- Рентгенография — позволяет выявить характер поражения, заметный только на поздних стадиях;
- Компьютерная или магниторезонансная томография дают трехмерное изображение скелета;
- Биохимическое исследование крови для проверки уровня кальция в плазме крови и диагностики гиперкальциемии;
- Биопсия — позволяет точно определить злокачественность новообразований и поставить окончательный диагноз.
Лечение
Лечение назначается врачом-онкологом на основании данных анализа крови, локализации первичных и вторичных раковых образований, стадии разрушения и разновидности поражения костей (остеобластические и остеолитические лечатся по-разному). Основное направление лечения заключается в устранении тяжелых осложнений для улучшения качества жизни пациента. Если болят позвоночник и кости, то прибегают к обезболиванию. Как лечить метастазы онколог определяет после всех необходимых диагностических процедур.
Лечение заключается в применении медикаментозных средств, таких как гормональные препараты, бисфосфонаты, препараты для повышения иммунитета и процедуры местного воздействия: облучение и хирургические операции. Чтобы снять боли, назначают обезболивающие. К народным средствам относятся отвары трав, припарки, в том числе народные средства от боли, например, мазь из корня окопника, которой лечат, нанося на больное место.
Оперативное вмешательство производится в случае, если пошли тяжелые осложнения, такие как перелом, спинномозговая компрессия, потеря подвижности конечностей или паралич. Оперативным путем удаляются опухолевидные образования. Если необходимо восстановить структуру костей, устанавливаются поддерживающие штифты и пластины. Операцию показано делать при благоприятной картине заболевания и хорошем общем состоянии пациента. В иной ситуации рекомендуется для поддержки костей использовать приспособления для фиксации.
Для проведения операции остеосинтеза (сращения костей посредством сплавов металла) рекомендуется использовать титан, чтобы избежать металлоза – окисления металла и проникновения его частиц в мышечную ткань. При сильной деформации кости после удаления опухоли в некоторых клиниках пластический хирург проводит пластическую операцию на кость или эндопротезирование суставов.
Химиотерапия и лучевая терапия назначаются для уничтожения раковых клеток, предупреждения дальнейшего развития метастазов. Курс химии и облучения подготавливает пациента к операции и поддерживает после нее. Лучевой терапией называется просвечивание ионизирующим излучением, которое разрушает раковые клетки, либо введение препаратов стронций-89 или самарий-153. Постлучевые осложнения требуют реабилитации по окончанию курса.
Бисфосфонатные препараты оказывают значительную помощь в замедлении секундарных изменений (вторичных раковых образований) в целом и разрушения костей в частности, подавляя неконтролируемую работу остеобластов и обеспечивая баланс между разрушительным и восстановительным процессом.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Клинические причины данного типа повреждения практически не отличаются от симптоматики травматических повреждений. Диагностика направлена на выявление не только перелома, но и его причины.
Лечат патологический перелом плечевой кости оперативными методами.
Общие данные
Провокатором, на фоне которого возникает описываемое повреждение, могут стать врожденные и приобретенные болезни костной ткани. Силовое воздействие – это только толчок к возникновению перелома.
Частота возникновения описываемого нарушения закономерно повышается с возрастом. Причины следующие:
- наблюдается возрастное истощение котной ткани;
- у людей старшего и пожилого возраста чаще появляются системные поражения костной ткани, на фоне которых возникает описываемый патологический перелом.
Все участки плечевой кости страдают одинаково часто.
Причины патологических переломов плечевой кости
Любой процесс, который способствует обеднению и ослаблению костной ткани, является причиной возникновения описываемой патологии.
Патологический перелом плечевой кости возникает, как правило, при таких заболеваниях и патологических состояниях, как:
- опухоли – добро- (реже) и злокачественные (чаще);
- сбой метаболизма на фоне нарушения питания костной ткани;
- нарушение ее развития;
- ряд инфекционных патологий.
Для возникновения патологического перелома плечевой кости на фоне злокачественной опухоли не имеет принципиального значения, является она первичной либо метастатической (возникшей из клеток, занесенных кровью или лимфой из новообразований другой локализации).
Нередко причиной такого перелома может оказаться метастатическая опухоль, образовавшаяся буквально из различимой только микроскопически группы злокачественных клеток, которые мигрировали из других органов или тканей.
Описаны две болезни, которые играют существенную роль в возникновении патологических переломов большинства костных структур человеческого организма – в том числе плечевой кости. Это:
- болезнь Реклингхаузена – генетически детерминированная (определенная) болезнь, при которой в организме возникает целый ряд новообразований;
- болезнь Педжета – сбой повторного использования (утилизации) элементов тех тканей, которые отжили свое.
К появлению патологического перелома плечевой кости чаще всего приводят следующие злокачественные новообразования других органов и систем, способствующие развитию метастазов:
- опухоли почки – чаще всего это рак;
- неоплазии легких;
- первичное либо метастатическое раковое поражение желудка.
К метаболическим нарушениям со стороны костной ткани, при которых часто развивается патологический перелом плечевой кости, являются следующие нарушения:
- снижение концентрации минеральных веществ в костной ткани с ее последующим размягчением;
- усиление хрупкости костей из-за вымывания из них минеральных соединений;
- замещение костной ткани соединительной.
Первые два нарушения чаще всего выявляются на фоне инволютивных возрастных изменений костной ткани (то есть, у пожилых людей), последнее – в любом возрасте при некоторых системных патологиях (тех, которые поражают не только плечевую кость, но и все костные структуры организма).
- физические – радиоактивное облучение, аномальные температуры (повышенные и пониженные), механическое воздействие на живот матери;
- химические – ряд лекарств, агрессивные бытовые, промышленные, сельскохозяйственные соединения;
- инфекционные – поражение определенными бактериями и вирусами матери, на фоне которых развиваются аномалии плода. Чаще всего это краснуха, герпес, цитомегаловирус и некоторые другие;
- эндокринные – в основном патологии щитовидной железы;
- экологические – проживание в условиях атмосферного воздуха, загрязненного вредными соединениями, употребление загрязненных продуктов и воды;
- вредные привычки беременной – курение, употребление алкоголя и наркотических веществ.
Из-за врожденного нарушения строения кости такие дети подвержены риску возникновения патологических переломов – в частности, плечевой кости.
Само по себе присоединение инфекции не является поводом для разрушения костной ткани с последующим возникновением патологического перелома – возбудитель только инициирует ряд патологий, способствующих его развитию. Так, инвазия стафилококка в мягкие ткани, окружающие плечевую кость, роли для возникновения перелома не играет, но если на ее фоне развивается остеомиелит (гнойное расплавление костной ткани с образованием патологических ходов), то кость ослабевает, возникает перелом. Из специфических инфекций роль в развитии описываемого заболевания играют:
- палочка Коха – вызывает туберкулез различных органов и тканей;
- бледная трепонема – провоцирует развитие сифилиса (в данном случае играет роль прогрессирование патологии в виде третичного сифилиса).
Факторами, которые способствуют развитию патологических переломов плечевой кости, могут выступать нарушения со стороны не только костной ткани, но и других структур. Чаще всего это:
- дегенеративно-дистрофическое поражение суставов;
- различные заболевания нервной системы – ее поражение бледной трепонемой и нарушение проводимости с последующим развитием парезов и параличей.
Как такие нарушения могут спровоцировать возникновение патологического перелома? В первом случае страдает плавность движений в суставах, из-за чего нагрузка ложится на диафизы костей. Во втором случае нарушается механизм нормальных движений, вследствие чего распределение нагрузки на костную ткань меняется – нарушается целостность костной ткани, ослабленной на фоне остеосклероза, остеомаляции и так далее.
Развитие патологии
В большинстве случаев патологический перелом плечевой кости появляется при вымывании минеральных веществ из костных тканей. Если такой дефицит имеется, то он, как правило, затрагивает равномерно ткань всей кости – переломы могут возникнуть в любом месте. Реже данное нарушение наблюдается в виде очагов – из-за этого у ряда пациентов в одной и той же ослабленной локации возникают повторные переломы.
Патологические переломы плечевой кости могут быть:
- по локализации – диафизарные и внутрисуставные. Диафизарные переломы, в свою очередь, бывают проксимальных отделов кости (тех, которые ближе к плечевому суставу), средней части плеча, дистальных отделов (возникающих ближе к локтевому суставу);
- по степени поражения – неполные (в виде трещин костной ткани) и полные. Полные переломы, в свою очередь, бывают без смещения отломков кости и с их смещением;
- по нарушениям со стороны кожного покрова – закрытые (без ранения кожи) и открытые (с ее ранением);
- по наличию осложнений – неосложненные и осложненные.
Диафизарными называют те патологические переломы плечевой кости, при которых поражена любая локация фрагмента, расположенного между суставными концами плечевой кости.
Линия патологического перелома при данном повреждении очень вариабельна – равно как и ее протяженность. По некоторым особенностям такие переломы могут быть:
- с вдавливанием костных участков друг в друга;
- с формированием крупных трещин;
- со смещением коркового слоя соседних участков буквально друг на друга.
Симптомы патологического перелома плечевой кости
Основными проявлениями патологического перелома плечевой кости являются:
- боли;
- отек мягких тканей;
- нарушение функции двух суставов, частью которых является плечевая кость – плечевого и локтевого.
Характеристики болей следующие:
Отек мягких тканей при патологических переломах незначительный – это касается и описываемого заболевания.
Отличие клинической картины травматического и патологического перелома плечевой кости заключается в том, что во втором случае возможно появление своеобразных предвестников. Это:
- чувство дискомфорта в месте будущего нарушения целостности кости;
- нарушение формы кости;
- ухудшение функций плеча из-за болевых ощущений в нем при нагрузке.
Пациент может не знать о наличии у него той или иной патологии костной ткани, поэтому возникновение патологического перелома плечевой кости будет достаточно внезапным. В ряде случаев именно перелом становится первым признаком такого нарушения костной ткани.
Локальные патологии, на фоне которых появляется патологический перелом плечевой кости, встречаются реже (например, опухоли) – большей частью такие нарушения относятся к системным, с вовлечением в патологический процесс других костных структур. Поэтому возникновение патологического перелома плечевой кости служит своеобразным маяком про возможность возникновения переломов и в других локациях.
Диагностика
Клиническая картина при появлении описываемой патологии выражена слабо. Поэтому по одних только жалобах пациента поставить диагноз невозможно – используются дополнительные методы исследования (физикальные, инструментальные, лабораторные). В диагностике важной является не только постановка диагноза, но и установление причины перелома.
При изучении анамнеза (истории) необходимо уточнить у пациента следующее:
- наличие таких же переломов у родственников;
- диагностирование системных болезней у пациента;
- наличие болезненных ощущений перед возникновением перелома.
При физикальном обследовании определяется следующее:
- при осмотре – отечность мягких тканей в области перелома, возможная деформация области плеча. Пациент старается щадить пораженный участок, придерживает пострадавшую руку здоровой рукой;
- при пальпации (прощупывании) в месте перелома отмечается болезненность.
Так как костные отломки могут не смещаться, измерение пораженной конечности может быть неинформативным.
Инструментальные методы исследования, которые применяются в диагностике патологического перелома плечевой кости, следующие:
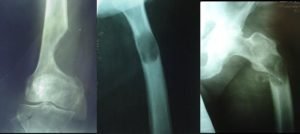
- рентгенография – при этом делают снимки в прямой, боковой, а при необходимости и в косых проекциях, обнаруживают линию перелома. Также в ряде случаев может быть выявлена патология, которая привела к развитию описываемого нарушения – в частности, опухоль;
- компьютерная томография (КТ) – компьютерные срезы позволяют оценить состояние глубоких слоев костной ткани, что является важным в диагностике их системных нарушений;
- радиоизотопное исследование – пациенту вводят фармакологический препарат с радиоактивными изотопами, который распределяется в организме (в частности, в костных тканях). После этого проводят томографическое исследование, благодаря чему обнаруживают нарушение со стороны костной ткани, на фоне которого и возник патологический перелом плечевой кости;
- биопсия – забор костных тканей для изучения под микроскопом. Позволяет идентифицировать патологию, которая могла привести к слабости костной ткани с последующим формированием перелома.
Из лабораторных методов исследования чаще всего применяются:
- общий анализ крови – повышенное количество лейкоцитов (лейкоцитоз) и СОЭ сигнализирует про воспалительный характер заболевания, ставшего фоном для появления патологического перелома, резкое увеличение СОЭ – про наличие злокачественного новообразования;
- биохимический анализ крови – при остеолитических процессах, которые могут спровоцировать развитие патологических переломах, часто выявляются гиперкальциемия (повышенное содержание кальция в крови), при остеопластических (опухолевых) нарушениях отмечается уменьшение количества кальция и повышение уровня щелочной фосфатазы в сыворотке крови;
- биохимический анализ мочи – часто при патологическом переломе в моче обнаруживают большое количество кальция. Следует понимать причинно-следственный характер: перелом возникает как результат нарушения кальциевого обмена, а не наоборот;
- гистологическое исследование – под микроскопом изучают тканевое строение биоптата;
- цитологическое исследование – под микроскопом изучают клеточное строение биоптата.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику в данном случае проводят между:
- различными формами патологического перелома плечевой кости;
- заболеваниями и патологическими состояниями, на фоне которого он возник.
Осложнения
Патологический перелом плечевой кости могут сопровождать такие осложнения, как:
![]()
ухудшение подвижности плечевого и локтевого суставов – сочленений, которые формирует плечевая кость;- травматический шок – нарушение микроциркуляции в тканях на фоне выраженного болевого синдрома;
- кровотечение и кровопотеря;
- жировая эмболия – закупорка сосуда жировым эмболом, образующимся при переломе трубчатых костей, к которым относится и плечевая кость;
- нарушение питания мышц и, как результат, их ослабление;
- флеботромбоз – воспалительное поражение венозной стенки с образованием на ее внутренней поверхности тромба (сгустка крови);
- трофические язвы – образование дефектов мягких тканей из-за нарушения их питания;
- раневая инфекция – развивается при открытых переломах.
Последнее осложнение могут сопровождать осложнения вторичные – это:
- остеомиелит – гнойное поражение костной ткани с формированием дефектов на месте гниения и свищей (патологических ходов, которые проходят от поверхности кости через мягкие ткани);
- сепсис – генерализованное распространение инфекционного агента по всему организму с током крови и/или лимфы, которое может привести к формированию вторичных гнойных очагов в разных органах и тканях;
- менингит – воспалительное поражение оболочек мозга;
- энцефалит – воспаление мозговой ткани.
Лечение патологического перелома плечевой кости
В лечении описываемого нарушения имеет значение не только ликвидация костного дефекта, но купирование тех заболеваний, которые привели к слабости костной ткани и возникновению патологического перелома плечевой кости. Это нетривиальная задача: для диагностики таких провокаторов может потребоваться время, тогда как перелом требует немедленной коррекции, при этом его лечение может быть малоэффективным из-за слабости костной ткани.
Описываемое нарушение лечат хирургическими методами, консервативная терапия в данном случае играет роль вспомогательной.
Объем операции во многом зависит от того заболевания, которое привело к слабости костной ткани и, как следствие, к возникновению перелома. Если это системные патологии, то хирургическое вмешательство сводится к репозиции костных отломков (их смещению с целью восстановления правильной формы плечевой кости) и закреплению металлических приспособлений – проволоки, винтов, пластин различного размера. В ряде случаев показан остеометаллосинтез при помощи компрессионно-дистракционного аппарата Илизарова – конструкции с использованием необходимого количества металлических спиц, которая устанавливается снаружи плечевой кости.
Если патологическое поражение затрагивает фрагмент плечевой кости локально, то проводят следующие операции:
- при остеомиелите участок кости, подвергшийся нагноению, удаляют, в случае больших размеров его замещают синтетическим или натуральным трансплантатом;
- такую же манипуляцию проводят при опухолевом поражении кости, которое спровоцировало возникновение патологического перелома. При этом новообразование ликвидируют
Консервативная терапия направлена на ликвидацию патологий, ставших причиной описываемого нарушения целостности кости. Назначения следующие:
- при остеомиелите – ликвидация инфекционного агента с помощью антибактериальных препаратов;
- при остеомаляции – коррекция водно-солевого и минерального обмена;
- при туберкулезе костей – назначение противотуберкулезных препаратов
и тому подобное.
Важнейшую роль играет период реабилитации. Такие пациенты требуют индивидуального похода при выполнении упражнений ЛФК, которые назначаются для восстановления функции верхней конечности со стороны поражения. Другие назначения – это:
- массаж;
- физиотерапевтические методы лечения;
- диета – употребление продуктов с большим содержанием витаминов и микроэлементов;
- витаминотерапия в виде инъекций или приема аптечных комплексов.
Профилактика
Причин возникновения описываемого заболевания может быть много. При этом профилактические мероприятия сводятся к таким действиям, как:
- диагностика и лечение патологий, на фоне которых костная ткань ослабевает, из-за чего и возникает патологический перелом – в данном случае плечевой кости;
- для предупреждения возникновения таких врожденных патологий – обеспечение нормальных условий беременности;
- профилактические осмотры у терапевта, эндокринолога и других специалистов для выявления заболеваний, провоцирующих слабость костной ткани и патологические переломы;
- правильное питание – употребление пищи с достаточным количеством минеральных соединений (в частности, содержащих кальций). Это молоко, творог, белая фасоль, консервированные лосось и сардины, апельсины, капуста, семена кунжута и некоторые другие.
Прогноз
Прогноз при патологическом переломе плечевой кости разный – от благоприятного до сомнительного. Системные патологии, вследствие которых наступает слабость костной ткани, лечатся с затруднением, часто не излечиваются и требуют коррекции на протяжении всей жизни пациента, чтобы предупредить возникновение повторного перелома.
Прогноз ухудшается при внутрисуставной патологическом переломе плечевой кости – для хирургической коррекции такого дефекта требуется ювелирное мастерство оперирующего врача, чтобы обеспечить конгруэнтность (сопоставимость) суставных поверхностей.
Если кость была поражена локально, то при укреплении проблемного участка прогноз улучшается. Но реабилитация будет длительной.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,174 просмотров всего, 3 просмотров сегодня
Метастазирование раковых клеток в кости и развитие вторичных опухолей, единичных или множественных метастазов происходят сравнительно часто — у каждого 2—5-го больного в течение первых 3 лет, реже через 10, 20 и даже 27 лет после удаления первичной опухоли.
При сборе анамнеза необходимо обращать особое внимание на удаление у больного опухолей и помнить, что метастатическое поражение кости может быть выявлено ранее первичной опухоли у больного любого возраста. Нам пришлось оперировать больного 27 лет с опухолевым поражением VII позвонка, которое оказалось метастазом рака желудка, протекавшим бессимптомно.
По сборным литературным данным, наиболее часто метастазы обнаруживают в позвоночнике (36 %), костях таза и крестца (18 %), бедренной кости (11 %), ребрах (10 %), реже — в черепе (6 %), плечевой кости (4 %), нижней челюсти (3 %), грудине (2,5 %), лопатке, ключице (2 %), еще реже — в костях стопы, большеберцовой кости, кисти, малоберцовой кости, лучевой кости, верхней челюсти, локтевой кости, надколеннике, костях запястья. Злокачественные опухоли различных органов дают метастазы с различной частотой: опухоли молочной железы — 44%, легких и бронхов — 18 %, предстательной железы — 6 %, женских половых органов — 6 %, щитовидной железы — 5 %, желудочно-кишечного тракта — 2,5 %, мочевого пузыря — 2,5 %, почек — 1,6 %, печени и желчных путей — 0,5 %, яичек —0,5 %, опухолей пищевода, кожи, поджелудочной железы, слюнных желез, гортани, костей — в пределах 0,25—0,02 %; метастазируют также разнообразные опухоли — меланома, лимфогранулематоз, хемодектома, хорионэпителиома, лимфома, ретинобластома, нейробластома и т.д.
Группа сотрудников Онкологического научного центра им. Н.Н.Блохина [Комаров И.Г. и др., 1996] представили анализ 645 историй болезней пациентов с метастазами рака из невыявленного первичного очага. Несмотря на появление новых методов обследования больных, выявить первичный опухолевый очаг иногда невозможно (cancer of unknown primary, или CUPсиндром). По данным И.Г.Комарова и др., морфологическое строение метастазов в 21 % случаев составляли аденокарциномы, в 19 % — недифференцированный рак, в 10 % — плоскоклеточный рак, в 9 % — солидный рак, в 8 % — меланома, по 2 % — карциноид и апудома. 77 % больных получали полихимиотерапию, 32 % из них в сочетании с лучевой терапией. При аденокарциноме чаще применялась комбинация адреномицина, винкристина, циклофосфана, при метастазах герминогенных опухолей — циклофосфан, биомицин, платидиам, вепизид, блеомицин.
Общепризнано, что метастазы чаще возникают в костях, богатых сосудами, с развитой капиллярной сетью, медленным кровотоком, с красным костным мозгом (позвоночник, кости таза, ребра, верхний конец бедренной кости и т.д.). Несомненно, для некоторых локализаций рака метастазы чаще возникают в костях определенных регионов, связанных с первичным очагом лимфатическими путями.
При патологических переломах лечебная тактика зависит в первую очередь от нозологической формы опухоли, характера патологического процесса, стадии развития опухоли, от того, первичная ли это опухоль или метастаз.
1. Если перелом наступил на месте одного из множественных метастазов, надежды на излечение и даже длительный срок жизни нет, при этом основной задачей является как можно скорее вернуть больному возможность передвигаться, обслуживать себя. Применяют стабильный остеосинтез отломков, обычно интрамедуллярный с ограниченной резекцией опухоли и применением цемента. Одновременно назначают полихимиои гормонотерапию.
2. При единичном метастазе с возможностью удаления первичной опухоли назначают полихимиотерапию и через 3 нед после организации гематомы выполняют резекцию пораженной кости в пределах здоровых тканей (или удаление всей кости), полноценное замещение дефекта кости одним из видов эндопротезов для диафиза или для суставного конца — тотальный эндопротез сустава с диафизной частью необходимой длины. Удаляют первичную опухоль, назначают целенаправленную химиотерапию. Возможна обратная последовательность — удаление первичной опухоли; за это время на месте перелома гематома прорастает соединительной тканью и при операции хирургу легче ориентироваться. Возможно и одномоментное выполнение обоих оперативных вмешательств.
3. Перелом длинной кости, проходящий через злокачественную первичную опухоль кости — саркому, более не является безусловным показанием к ампутации конечности, как это было еще сравнительно недавно. Если целесообразно сохранить конечность, проводят консервативное лечение перелома и одновременно начинают курс химиотерапии. Нередко перелом происходит во время проводимой химиои лучевой терапии, при этом лечение не прекращают. В период от 3 нед до 2 мес, когда гематома организуется на месте перелома, в зависимости от нозологической формы опухоли, ее чувствительности к химиопрепаратам и другим многочисленным факторам хирург одним блоком с соблюдением всех правил абластики резецирует пораженный участок кости и замещает его эндопротезом, аллогенной костью.
G.Delpine и соавт. (1989) сообщили о 10 больных с переломами, проходившими через саркоматозную опухоль; 7 человек были живы в течение 5— 10 лет без рецидива опухоли и метастазов, функция конечности восстановлена. Этот важнейший вопрос рассматривается в целом ряде статей, но изучен он еще недостаточно.
4. Возможны операции удаления целой плечевой или бедренной кости с замещением эндопротезом.
5. Производят операции экстирпации целой кости без замещения (лопатка, кости предплечья, кисти).
6. При поражении позвонков чаще выполняют ламинэктомию для освобождения спинного мозга от давления и фиксацию этого участка позвоночника металлическими фиксаторами. Нужно помнить, что при внезапном сдавлении спинного мозга и появлении нижней параплегии ламинэктомия считается срочной операцией, она должна производиться как можно раньше: если больной поступает вечером, то ночью ламинэктомию должен выполнять дежурный врач; обязательно кусочек опухоли направляют на микроскопическое исследование.
7. При ограниченном единичном поражении тела позвонка принято производить абластичную спондилэктомию с последующей костной пластикой и фиксацией позвоночника.
Нами оперировано 17 больных с метастазами в позвоночник, грудину, плечевую, бедренную и другие кости. Эти операции, хотя и не спасают больных, но продлевают им жизнь, избавляют от болей, при патологических переломах возвращают больным возможность ходить, предотвращают наступление нижней параплегии и т.д., т.е. улучшают качество жизни.
При патологическом переломе на месте метастаза гипернефромы оперировать в течение первой недели не следует, поскольку в области перелома хирург обнаружит без четких границ гематому и ткань метастаза. Наиболее благоприятное время — 12—14-й день, когда гематома организуется и появляется капсула: метастаз можно удалить по границе организовавшейся гематомы ее капсулы. Удалять метастаз через 4—6 нед после перелома не рекомендуется, так как метастаз и гематома начинают хорошо кровоснабжаться из окружающих тканей и при выделении возникает кровотечение, как это бывает при повреждении метастаза гипернефромы в кость.
Один из наших больных с множественными метастазами гипернефромы и патологическим переломом диафиза бедренной кости после ограниченной резекции концов отломков, электрокоагуляции, интрамедуллярной фиксации массивным титановым штифтом и дополнительной фиксации отломков цементом получил возможность ходить с костылем, жил 14 мес, за неделю до смерти защитил диссертацию на степень доктора наук.
8. Патологические переломы при гигантоклеточной опухоли — остеобластокластоме часто возникают или от небольшой травмы, или в стационаре за несколько дней до операции. Наш опыт позволяет советовать отложить операцию, не делать ее в течение 10—14 дней после перелома, когда в ответ на перелом резко возрастает коагуляция крови. У одного больного накануне операции произошел перелом через опухоль, нижний метафиз бедренной кости. Мы оперировали его на следующий день, т.е. через 17 ч после перелома; в послеоперационном периоде развился тяжелейший флебит с резкой гиперкоагуляцией, резчайшим отеком всей конечности. На лечение флебита понадобилось более 4 мес, сосудистые изменения остались на годы.
9. Патологические переломы при хондросаркоме костей болезни Олье— Маффуччи происходят как в диафизарной, так и в метафизарной областях.
Поскольку переломы чаще возникают при растущем очаге пролиферации хрящевой ткани, приводящей к истончению кортикального слоя кости, что указывает на активный рост диспластического очага и возможность его озлокачествления, следует рекомендовать у взрослых больных сегментарную резекцию диафиза, резекцию суставного конца с замещением дефектов аутокостью на сосудистой ножке, аллокостью, эндопротезами с тотальными протезами суставов, и, наконец, не исключены показания к удалению всей кости с последующим ее замещением эндопротезами.
11. При переломах по поводу юношеских кист чаще проводят консервативное, а затем хирургическое лечение.
В заключение можно сказать, что для решения вопроса о возможности проведения сохранной операции при патологическом переломе, проходящем через злокачественную или доброкачественную опухоль (диспластический процесс), необходима верификация патологического процесса с применением всех известных диагностических методов.
С.Т.Зацепин
Костная патология взрослых
Читайте также: