Остеохондроз жар в плечах
Достаточно часто в последние годы врачебным диагнозом становятся ВСД и шейный остеохондроз, симптомы которых наблюдаются у многих людей. Наиболее часто ВСД заболевают женщины разных возрастов. Нередко недостаточно квалифицированные специалисты неверно определяют диагноз. Только после проведения множества диагностических процедур определяется настоящая первопричина — остеохондроз шейного отдела позвоночника. А ведь у 90% больных основной причиной ВСД становится остеохондроз.
Шейный остеохондроз и ВСД довольно часто наблюдаются одновременно у одного пациента. Сказать, какое из заболеваний является первопричиной и ведет к появлению второго, достаточно сложно. Главная опасность остеохондроза — это его длительная незаметность, когда симптомы долго и скрытно развиваются. Вегетососудистая дистония же достаточно опасна своей непредсказуемостью.
Дистония по вегетососудистому типу — это различные нарушения работы вегетативной системы. Эта система несет ответственность за нормальное функционирование всех внутренних органов и систем. Нарушение вегетативной системы проявляется в разобщенном протекании таких нервных процессов, как возбуждение и торможение.
Остеохондроз характеризуется уменьшением пространства между позвонками и сжатием межпозвоночных сосудов, и, как следствие, недостаточным поступлением питательных веществ с кровью к головному мозгу.
Спутать ВСД с шейным остеохондрозом довольно просто даже профессионалу, не говоря о пациентах. При остеохондрозе разрушаются ткани хрящей и костей, образующих позвоночник в шейном отделе. Это ухудшает проходимость кровотока, что обуславливает появление ВСД.
Причинами появления ВСД на фоне шейного остеохондроза являются:
- сжатие нервов;
- пережатие сосудов;
- ослабление мышц плечевого пояса и шеи.
К причинам появления этих проблем относят низкую физическую активность, нарушение осанки, перегрузку позвоночника.
Шейный остеохондроз и ВСД имеют 4 общие стадии развития:
- Мышцы спины быстро утомляются, ощущается дискомфорт.
- Возникают сильные боли, невозможность переносить длительную физическую нагрузку.
- Боли усиливаются, становятся более частыми, чувствительность пораженной области нарушается.
- Боль становится хронической, поражаются другие участки позвоночника.
Остеохондроз и ВСД, симптомы которых имеют свойство маскироваться под другие заболевания, классифицируются по симптоматике в зависимости от системы организма, в которой проявляются:
- Симптомы в сердечно-сосудистой системе. Это могут быть учащение или замедление пульса, дискомфорт в грудине, чувство пульсирования сосудов. При приступах паники, вызванных ВСД, появляется риск остановки сердца.
- Симптомы в пищеварительной системе. Появляются проблемы с пищеварительной системой, среди которых могут быть изжога, вздутие, диарея, возможны рвотные позывы, дискомфорт в животе, частые походы в туалет.
- Симптомы дыхательной системы. Больному не хватает воздуха, часто появляются трудности со вздохом, одышка в покое, невозможность набрать больше воздуха в грудь. При панических атаках появляется ощущение тяжести в груди, страх задохнуться.
- Неврологические симптомы. Человек становится раздражительным, излишне эмоциональным. Более остро реагирует на перемены погоды, порой сонлив, апатичен, либо, наоборот, пациента мучает бессонница.
- Другие проявления. Сюда можно отнести изменение температуры тела, перепады артериального давления, повышенное потоотделение. Человека бросает в жар или в холод, он ощущает прилив тепла к лицу и конечностям.
Часто при ВСД и шейном остеохондрозе возникают головные боли, обмороки, это происходит вследствие нарушения венозного оттока крови.
По этой же причине возникает шум в ушах, потемнение в глазах, депрессия, апатичность. Появляются неадекватные чувства тревоги и страха. Защемление нервов проявляет себя в онемении конечностей, нарушении их чувствительности, понижении тонуса мышц и упадком сил. В запущенных случаях у женщин может нарушаться менструальный цикл, у мужчин появляются проблемы с потенцией.
Оба заболевания относятся к ряду неврологических, поэтому для эффективного лечения необходимо обратиться к грамотному неврологу. Также важно самостоятельно изучить и применять базовые знания по лечению, чтобы не допустить появления таких заболеваний, как ВСД и остеохондроз. Для лечения данных заболеваний необходим комплексный и грамотный подход. В первую очередь, нужно понять, что основной причиной появления симптомов ВСД является остеохондроз. Больному следует осознать это и то, что главная его проблема не панические атаки, тахикардия или головные боли, а именно защемление нервов в шейно-грудном отделе и гипертонус мышц плечевого пояса и шеи.
Может ли быть температура при остеохондрозе? Остеохондроз (синоним ДДПП) — это заболевание, сопровождающие болевыми ощущениями в спине. Боль в спине появляется из-за того, что в дисках позвоночника происходят разрушительные процессы. При этом хрящевые структуры становятся дефектными, а как известно, именно они обеспечивают подвижность, а также гибкость позвоночника. Дополнительно в позвонках возможны изменения.
Остеохондроз влияет на работу следующих органов: сердце, почки, легкие и желудочно-кишечный тракт.
Заболевание может развиваться незаметно долгое время и дать о себе знать в любой момент. Как правило, это заболевание возникает в возрасте от 30 лет, но иногда развитие остеохондроза происходит гораздо раньше. И к сожалению, с каждым годом развитие в раннем возрасте набирает обороты. Разницы в половой принадлежности нет.
Данное заболевание может возникнуть по разным причинам:
- серьезная травма позвоночника;
- физические сильные нагрузки;
- слабые мышцы спины;
- постоянное нахождение в неудобном положении.
Виды остеохондроза бывают следующими: шейный остеохондроз, поясничный, грудной, совместный остеохондроз. Каждая форма заболевания характеризуется определенными симптомами.
Симптомы болезни в поясничном отделе:
- боли в пояснице;
- боль при движении;
- ограничение подвижности;
- болевые синдромы определенных участков ног;
- боль в пояснице.
Симптомы болезни в грудном отделе:
- болевые ощущения в груди;
- боли между лопатками;
- боли в сердце.
Симптомы болезни в шейном отделе:

Многих людей, столкнувшихся с этой проблемой, волнует такой вопрос, бывает ли температура при остеохондрозе и если да, то с чем это связано?
Так как при остеохондрозе многие симптомы сбивают с толку как больного, так и врача, то проводится полное обследование организма, чтобы правильно выявить причины появившихся симптомов.

В некоторых случаях возможно повышение температуры, так как происходит травмирование мышц и связок, а также нервных окончаний.
Бывает незначительное повышение, а в некоторых случаях повышение температуры достигает высоких градусов.
Большинство специалистов считают, что температура является следствием не самой болезни, а сопутствующих воспалительных процессов. Необходимо запомнить, что только регулярные посещения врача приведут к хорошему результату. Опытный специалист подберет нужные медикаменты, необходимую программу лечения.
Остеохондроз шейного отдела сопровождается как болевыми ощущениями, частым головокружением, так и повышением температуры. На первоначальном этапе заболевания человек чувствует ослабление организма, сонливость, апатию, боли при поворачивании шеи в разные стороны, немного повышается температура.
Температура при остеохондрозе шейного отдела бывает 2 видов:
- нормальной — 36,6-37,2ºС, если температура остается в норме, то очаг еще не воспалился или уже пошел на спад;
- повышенной — это означает, что внутри позвонков есть очаги инфекции или заражения.
При отклонении от нормы нужно сразу же обратиться к врачу, который назначит необходимые анализы: МРТ позвоночника и взятие биохимии на анализ.
Как и при остеохондрозе шейного отдела позвоночника, температуру можно разделить на:
- нормальную, очаг пошел на свой спад, или очаг только назревает;
- отклонение от нормы, необходимо срочное принятие таблеток, которые уменьшат боль и снизят температуру.
Нужно обратить внимание, если при остеохондрозе грудного отдела поднимается высокая температура, то это может быть сигналом того, что, возможно, развиваются такие заболевания, как:
- инфаркт миокарда;
- воспаление легких (пневмония);
- туберкулез.
При остеохондрозе температура повышается от дополнительных очагов воспаления. При протрузии возникает боль в конечностях тела или межреберье. А воспалительные процессы становятся причиной повышения температуры.
При синдроме позвоночной артерии сдавливаются артерии нервных сплетений в мягких тканях шейного отдела, которые могут вызвать в мозге нарушение кровообращения. Поэтому, если мучают головные боли, которые при ходьбе или запрокидывании головы усиливаются, если появляется тошнота или нарушается зрение и ухудшается слух, то моментально обратитесь к врачу.
Если не лечить стеноз, то в позвоночнике возникают изменения. При увеличении давления на нервные окончания чувствуются боли и возникают воспаления.
Также на повышение температуры могут повлиять:
- невротическое расстройство;
- фибромиалгия (мышечно-скелетная боль);
- неврологические заболевания, которые развиваются на фоне воспаления во внутричерепных структурах;
- миофасциальный болевой синдром (спазм мышц).
Температура означает, что заболевание уже в запущенной форме. В связи с этим недуг не терпит самолечения, чтобы не развились новые заболевания. Доверьтесь профессионалу, так как данная болезнь приводит к кислородному голоданию головного мозга. необходимо следовать наставлениям врачей. Если принимать стандартные жаропонижающие, то это может быть опасно, так как они могут нанести вред здоровью организма. Если вы решили попробовать народные средства, то сначала посоветуйтесь со своим врачом.
Практически каждый человек сталкивался когда-либо с проблемой жара в области спины. У кого-то жжение почти не заметно и появляется достаточно редко, другие же мучаются из-за этого состояния систематически, а сами проявления недомогания очень болезненны.
Большинство больных за помощью в больницу не спешит, считая это лишь переутомлением и перенапряжением мышц.
Однако причины ощущения жара в спине могут быть самыми разными, начиная болезнями позвоночника и заканчивая сахарным диабетом и ветрянкой.
Сразу обратиться желательно к терапевту общей направленности, а затем, определив причину болезни, тот вас перенаправит к нужному специалисту.
Рассмотрим основные причины, являющиеся наиболее распространенными:
Для начала необходимо определить причину приливов жара в спине, руках. Несмотря на неудобства, которые доставляет жжение в спине, важно обратиться к терапевту или врачу общей практики, чтобы избежать появления осложнений.
По результатам осмотра вас могут перенаправить к неврологу, урологу, гинекологу. Для избавления от жара в спине доктор должен выяснить причину при подробном осмотре:
- При переохлаждении позвоночника применяются спазмолитики в виде таблеток, гелей, инъекций. Мази не просто утоляют боль, а разогревают нездоровый участок, улучшая циркуляцию крови в нем.
- Для устранения боли врач может назначить .
Если жар появился в результате растяжения мышечных волокон и связок, защемления нервных окончаний, смещения позвоночных дисков, используются сначала обезболивающие препараты, затем средства от воспаления.
Лечение сопровождается физиопроцедурами, ношением бандажа, иглоукалыванием (), лечебно-оздоровительной физкультурой (ЛФК). Пациенту в этот отрезок времени необходимо соблюдать покой и, по возможности, постельный режим.
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Здравствуйте, у меня всд и шейный
. Два дня назад, когда лежала, бросило в жар и началась тряска. Бывает небольшое онемение левой руки и ноги. После засыпания, бывает просыпаюсь. Кидает в жар и наступает какой-то страх. Подскажите что поделать можно. До этого проколола
10 дней. Сейчас пью пикамилон в таблетках, можно ли к нему добавить
? (бывают проблемы с желудком:
Уважаемая Екатерина! Для подробного ответа мне недостаточно информации — сколько Вам лет, сопутствующие заболевания? По приведенной Вами информации могу сказать, что такие ощущения не связаны с
и нужно провести обследования у
. Это может быть нарушение функции щитовидной железы и нарушение сердечного ритма. С уважением, Жигалова Е. Н.
Здравствуйте. Помогите чем можете, в 16 лет поставили остеохондроз шейного отдела , спустя пол года началось давление , головные боли. Пошел в невропатологу, выписали мильгамму( по… Всего ответов (1)
Заключение: МРТ-картина кифоза, остеохондроза грудного отдела позвоночника. Гемангиома ТН10 позвонка. Проблемы обостряются в период с декабря по февраль месяцы. Хотелось бы получит… Всего ответов (1)
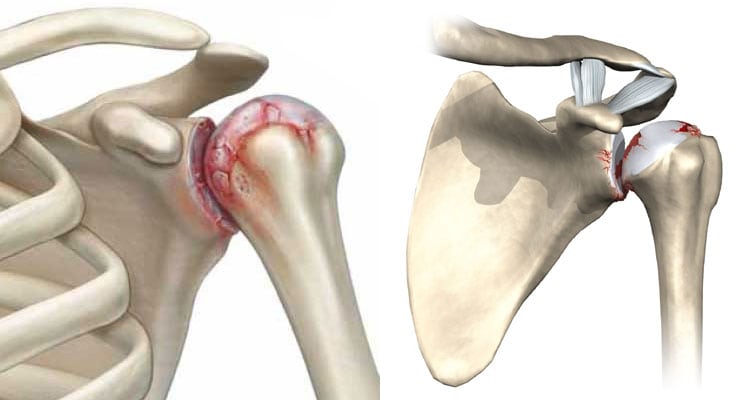
Первые симптомы плечевого остеохондроза появляются на фоне значительного поражения хрящевых тканей. А на начальном этапе дегенеративно-дистрофическая патология протекает без каких-либо клинических проявлений. Поэтому пациенты обращаются к врачу с жалобами на уже выраженные боли, хруст при сгибании и разгибании сустава, скованность движений. В основе механизма развития плечевого остеохондроза всегда лежит нарушение трофики (питания тканей). А спровоцировать дефицит питательных и биоактивных веществ могут лишний вес, малоподвижный образ жизни, чрезмерные физические нагрузки.
Наиболее информативна в диагностике заболевания рентгенография. При необходимости проводится артроскопия, МРТ, КТ, УЗИ. В терапии используются фармакологические препараты, пациентам также рекомендовано ношение бандажей, массаж, физиопроцедуры. Если консервативное лечение неэффективно, то больному показано хирургическое вмешательство.
Характерные особенности заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Остеохондроз поражает не только хрящевые структуры позвоночника, но и практически все суставы в организме человека. Особенно подвержены деструкции гиалиновые хрящи крупных сочленений, одним из которых является плечевое. Расстройство трофики приводит к обезвоживанию тканей, потерей ими около 30% влаги. Хрящи утрачивают эластичность, упругость, не способны далее выполнять свою амортизирующую функцию. Их поверхность высыхает, на ней образуется сеть микротрещин, размеры которых постоянно увеличиваются при любой значительной динамической нагрузке.
Остеохондротические процессы могут запустить различные внешние и внутренние негативные факторы:
- недостаток в рационе продуктов с витаминами и микроэлементами, необходимыми для построения гиалиновых хрящей;
- эндокринные и метаболические расстройства, нарушения кроветворения и кровообращения;
- врожденные аномалии строения плечевого сустава;
- предшествующие травмы — вывихи, внутрисуставные и внесуставные переломы, разрывы связок, другие повреждения связочно-сухожильного аппарата;
- избыточный вес.

У молодых людей остеохондроз плечевого сустава чаще развивается на фоне повышенных физических нагрузок. При подъеме тяжестей или интенсивных спортивных тренировок хрящевые ткани микротравмируются. Вначале это никоим образом не сказывается на функциональной активности сустава. Но при повторной нагрузке площадь поражения увеличивается, а вскоре появляются и первые признаки патологии.
Старики и пожилые люди наиболее подвержены развитию плечевого остеохондроза по множеству причин. Это уменьшение выработки коллагена, прогрессирование деструктивных процессов и снижение скорости восстановительных, неспособность хрящей удерживать влагу. Ослабевают и мышцы, стабилизирующие при сгибании и разгибании суставные структуры. При патологии 2 и 3 степени эту функцию начинают выполнять истончившиеся и разросшиеся края костных пластинок.
Клиническая картина
Ведущий симптом остеохондроза плечевого сустава — боль. На начальной стадии возникают слабые дискомфортные ощущения после тяжелых нагрузок, что обычно принимается человеком за мышечную усталость после физической работы. Постепенно выраженность деструктивно-дегенеративных изменений в хрящах повышается, как и интенсивность болевого синдрома. Болезненные ощущения возникают не только днем, но и в ночное время при изменении положения тела. Для плечевого остеохондроза характерны и другие симптомы:
- хруст при сгибании или разгибании сустава, поднятии руки или ее отведении за спину. Специфические щелчки сопровождают разрушение хрящей даже на начальном этапе, могут предшествовать появлению болезненности;

- тугоподвижность характерна для остеохондроза 2 и 3 степени тяжести. Причинами ограничения и скованности движений становятся повышенный мышечный тонус, расстройство иннервации, истончение хрящевой прослойки между костными головками, формирование остеофитов (костных наростов);

- плечо принимает вынужденное положение на конечном этапе патологии. А на начальной стадии человек намеренно избегает совершать движения, провоцирующие болезненные ощущения;
- нередко изменяется оттенок кожи над больным плечом, что хорошо заметно в сравнении со здоровым. Появляется характерная синюшность, свидетельствующая об ухудшении кровообращения в суставе;
- в утренние часы плечо немного отекает, а затем припухлость исчезает из-за выработки в организме гормоноподобных веществ;
- кожа над суставом становится влажной и прохладной на ощупь. Такое состояние наблюдается при ухудшении двигательных функций в результате расстройства микроциркуляции и кровообращения;
- на конечном этапе развития остеохондроза снижается мышечная сила, а объем мышц заметно уменьшается из-за малоподвижности сочленения.
Помимо характерных для остеохондроза любой локализации симптомов, возникают и специфические клинические проявления. При сочетанном поражении плеча и шейных межпозвоночных дисков нарушается кровообращение на участке от шеи до предплечья. Человек страдает от частых головных болей, головокружения, подъема артериального давления, быстрой утомляемости, нарушении координации движений.

При плечевом остеохондрозе в редких случаях отмечаются парестезии, онемение пальцев рук, снижение мышечной силы кистей. При быстром прогрессировании деструктивного процесса боли в плече могут иррадиировать в предплечья, заднюю поверхность шеи, верхнюю часть грудной клетки.
| Стадии плечевого остеохондроза | Клинические проявления и рентгенографические признаки |
| Первая | В клинической картине присутствуют лишь дискомфорт в плече после физических нагрузок. На снимках визуализируются небольшие участки с поврежденными хрящевыми тканями и одиночные остеофиты |
| Вторая | Выраженность болевого синдрома нарастает, сопровождается снижением объема движений и отечностью. На изображениях заметно формирование большого количества костных наростов, изменение контуров суставной щели |
| Третья | Боли несколько ослабевают из-за стабилизации суставных структур разросшимися краями костных пластинок. Плечо тугоподвижно, человек с трудом может выполнять работу по дому |
Для плечевого остеохондроза характерна частая смена ремиссий и рецидивов. При обострениях все симптомы проявляются ярко — боли пронизывающие, резкие, отдающие в соседние участки тела. Во время ремиссии ощущается слабая болезненность в плече и шее, усиливающаяся при смене погоды или переохлаждении.
Диагностика
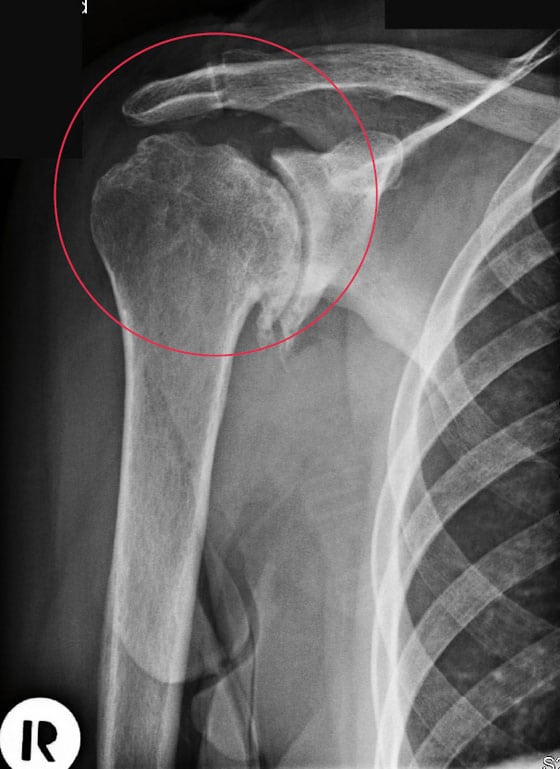
Предварительный диагноз выставляется при первичном осмотре на основании его жалоб, наличия в анамнезе предшествующих травм или системных заболеваний. На остеохондроз указывают болезненность при пальпации, снижение интенсивности боли при подъеме руки, изменение оттенка кожи. Основная роль в исследовании состояния плечевого сустава отводится рентгенографии. Она наиболее информативна при обнаружении изменений в костных и хрящевых структурах.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Для выявления дегенеративных изменений в мягких тканях, связках, мышцах, сухожилиях проводится МРТ или КТ. С помощью артроскопии при необходимости суставная полость обследуется изнутри.
Симптомы остеохондроза плеча очень схожи с клиническими проявлениями артроза, артрита, периартрита. Поэтому проводятся диагностические дифференциальные мероприятия для исключения этих патологий.
Тактика лечения
Симптомы и лечение остеохондроза плечевого сустава взаимосвязаны. Патология пока полностью не поддается терапии. Поэтому лечение направлено на устранение болезненной симптоматики, купирование деструктивных процессов, частичное восстановление разрушенных хрящей.
При острых болях пациенту показано ношение жестких или полужестких ортезов, надежно фиксирующих сочленение.

На этапе ремиссии рекомендуется использовать эластичные бандажи, не ограничивающие подвижность сустава, но препятствующие возникновению на него нагрузок. Предупредить рецидив помогает сон на ортопедических матрасах и подушках. Это способствует и улучшению кровообращения, микроциркуляции, стимулирует регенерацию поврежденных соединительнотканных структур.
Для ускорения кровообращения в плечевом суставе, устранения дефицита питательных веществ, нормализации трофики проводятся физиотерапевтические процедуры:
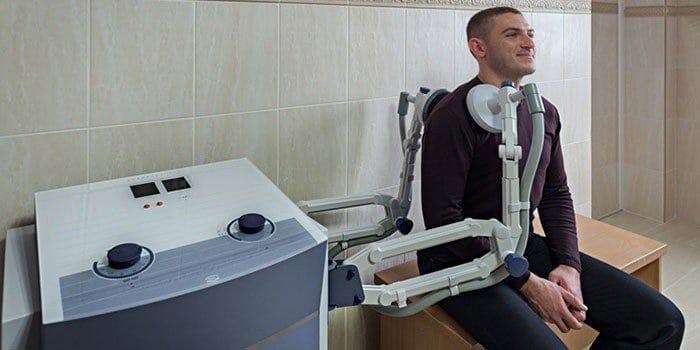
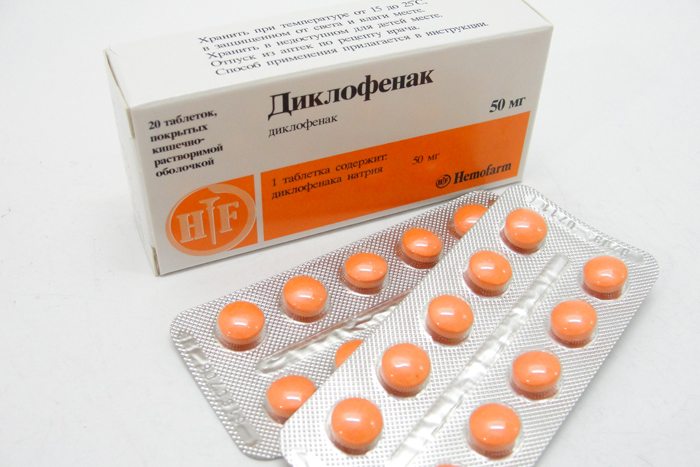
Для устранения болей используются нестероидные противовоспалительные средства — Диклофенак, Кетопрофен, Ибупрофен, Мелоксикам.
При их неэффективности проводятся медикаментозные блокады с глюкокортикостероидами Дипроспаном, Триамцинолоном, Дексаметазоном. На этапе ремиссии целесообразно использовать в качестве обезболивающих средств мази с согревающим действием, например, Капсикам или Финалгон.

В лечении остеохондроза хорошо зарекомендовала себя гирудотерапия, или терапия медицинскими пиявками. На область плеча устанавливается от 3 до 5 кольчатых червей, которые вместе со слюной впрыскивают в кровь биологически активные вещества с противовоспалительным, антиэкссудативным, анальгетическим действием.
Также пациентам рекомендован массаж воротниковой зоны, мануальная терапия, иглоукалывание.

Но наиболее высокой клинической эффективностью обладает лечебная физкультура. Ежедневное выполнение упражнений способствует укреплению мышечного корсета, стабилизирующего структуры сустава. Во время тренировок ускоряется кровообращение, хрящевые ткани насыщаются кислородом и питательными веществами.
Как забыть о болях в суставах и остеохондрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от ОСТЕОХОНДРОЗА существует! Читать далее >>>

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Частое жжение при остеохондрозе — это признак поражение нервного волокна. Оно отвечает за иннервацию разных органов и систем. Если дегенеративные дистрофические процессы в хрящевых тканях межпозвоночных дисков зашли слишком далеко, то возникает угроза компрессии корешковых нервов или спинного мозга. В этом случае начинают появляться различные неврологические нарушения. Жжение – это один из признаков поражения вегетативной нервной системы.
Для того, чтобы понять, почему возникает жжение при остеохондрозе, нужно разобраться в двух аспектах. Первое – строение и функции позвоночго столба. Второе – суть остеохондроза и патологические изменения, которые наблюдаются при данном заболевании.
Начнем с основ анатомии и физиологии. Позвоночный столб отвечает за несколько важнейших функций. Мы будем рассматривать опорную и защитную. Опорная функция – позвоночный столб обеспечивает нормальное положение всех внутренних органов грудной клетки и брюшной полости. В том числе и крупных кровеносных сосудов, отвечающих за кровоснабжение сердца, легких, головного мозга, печени, кишечника и т.д. При нарушении правильного положения внутренних органов возникает компрессия и ишемия. Это может стать причиной появления чувства жжения в животе, грудной клетке, голове, области сердца и т.д.
Защитная функция позвоночника заключается в том, что внутри него проходит спинномозговой канал. О расположенного внутри него спинного мозга отходят парные корешковые нервы. Они обеспечивают иннервацию всего тела, работоспособность внутренних органов, кожную чувствительность, мышечную двигательную активность и т.д. Это основа вегетативной нервной системы. При разрушении межпозвоночных хрящевых дисков при остеохондрозе возникает риск компрессии твердой оболочки спинного мозга, корешкового нерва или нервного сплетения.
Каждый нерв содержит в себя сенсорные (чувствительные), моторные (двигательные) и смешанные типы волокна. Жжение появляется в том случае, если поражаются смешанные и сенсорные типы нервного волокна.
Позвоночный столб состоит из отдельных тел позвонков. Они вместе с дугообразными боковыми отростками образуют овальное отверстие спинномозгового канала. Через фораминальные отверстия в боковых телах позвонков отходят корешковые нервы. Каждый позвонок отделен от соседнего с помощью межпозвоночного хрящевого диска. Он состоит из плотной оболочки (фиброзное кольцо) и студенистого желеобразного тела (пульпозное ядро). Межпозвоночный диск лишен собственной кровеносной сети и может получать жидкость и питание только в ходе диффузного обмена с окружающими мышечными тканями и замыкательной пластинкой, разделяющей его и расположенный рядом позвонок.
Если на позвоночник оказывается повышенное давление, например, при избыточной массе тела, то замыкательная пластинка склерозируется и начинается процесс дегенерации межпозвоночного диска. Это начальная стадия остеохондроза. Провоцируется болевой синдром и спазм паравертебральных мышц. Они также прекращают предоставлять хрящевой ткани жидкость и растворенные в ней питательные вещества. Это следующая стадия остеохондроза. При ней фиброзное кольцо начинает забирать жидкость из расположенного внутри пульпозного ядра. При этом диск теряет высоту и физиологическую форму. Появляется протрузия, при которой межпозвоночный диск выходит за пределы тел соседних позвонков. Он начинает оказывать давление на корешковые нервы, их ответвления, нервные сплетения и другие мягкие ткани. Третья стадия остеохондроза – разрыв фиброзного кольца и выпадение межпозвоночной грыжи.
Жжение при остеохондрозе может появляться на второй и третьей стадии. Это негативные клинические признаки, говорящие опытному доктору о том, что дегенеративные дистрофические процессы в позвоночном столбе развиваются активно и могут привести к серьезным последствиям для здоровья пациента.
Если у вас появилось жжение на фоне остеохондроза, рекомендуем незамедлительно обратиться на прием к неврологу или вертебрологу. В Москве можно записаться на бесплатный прием к этим специалистам прямо сейчас. Для этого используйте номер телефона, указанный на данной странице. Также вы можете заполнить форму обратной связи, расположенную внизу страницы.
В нашей клинике мануальной терапии в Москве первичный прием вертебролога и невролога для каждого пациента проводится совершенно бесплатно. В ходе консультации доктор проведёт осмотр и поставит предварительный диагноз. По мере необходимости будут рекомендованы дополнительные обследования. После постановки точного диагноза врач разработает для вас индивидуальный курс лечения.
Причины жжения при остеохондрозе шейного отдела
Шейный остеохондроз жжение вызывает в воротниковой зоне и верхних конечностях. Это связано по большей части с частым перенапряжением мышц в области шеи и воротниковой зоны.
Остеохондроз шейного отдела жжение может давать даже на начальной стадии своего развития. Первичные дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков нарушают их эластичность. В результате этого компенсаторная нагрузка перекладывается на мышцы. Они спазмируются, в них нарушаются процессы кровоснабжения. Появление характерного жжения и чувства перенапряжения, невозможности расслабить мускулы самостоятельно – это отличительные признаки того, что в толще мышечного волокна развиваются некротические ишемические процессы. Если своевременно оказать правильную медицинскую помощь, то функция мышечного волокна будет восстановлена.
Если на это жжение шеи при остеохондрозе не обратить внимание, то далее будут происходить следующие патологические изменения:
- спазмированные мышцы утратят способность обеспечивать диффузное питание хрящевой ткани фиброзного кольца межпозвоночного диска;
- поверхность фиброзного кольца будет подвержена обезвоживанию, утрате эластичности и растрескиванию;
- затем на поверхности фиброзного кольца начнется отложение солей кальция, что сделает невозможным в дальнейшем процесс диффузного питания и восполнения жидкости;
- начнется забор жидкости из структуры пульпозного ядра;
- межпозвоночный диск утратит высоту и нормальную форму, начнет оказывать давление на корешковые нервы.
В результате этого ощущение жжения может появиться в любой части верхней конечности. И этот клинический признак будет говорить врачу о том, что у пациента запушенная стадия остеохондроза, возможно осложнённого протрузией или межпозвоночной грыжей.
Не игнорируйте клинические проявления на ранней стадии их появления. Своевременно обращайтесь к врачу за медицинской помощью.
Жжение при грудном остеохондрозе
Грудной остеохондроз жжение может давать в разных отделах. В первую очередь распространение неприятного ощущения происходит по межреберным промежуткам. Поражаются межреберные нервы и дыхательная мускулатура. Межреберная невралгия очень часто устанавливается в качестве не совсем адекватного диагноза. На само деле у пациента присутствует жжение при остеохондрозе грудного отдела, но для диагностики этого заболевания требуется проведение дополнительных обследований. Поэтому участковому терапевту проще поставить диагноз межреберной невралгии и назначить стандартное лечение. Оно включает в себя нестероидные противовоспалительные препараты, сосудорасширяющие средства и витамины группы В. В принципе подобная фармакологическая терапия успешно справляется с симптомами как межреберной невралгии, так и грудного остеохондроза. Безусловно, никакого реального лечебного эффекта она не оказывает. Поэтому заболевание развивается дальше и вскоре жжение в груди при остеохондрозе появляется вновь с удвоенной силой.
Важно не спутать жжение в грудной клетке при остеохондрозе с приступом стенокардии или ишемии миокарда. В случае поражения сердечной мышцы может развиваться острый инфаркт миокарда. Это состояние угрожающее жизни пациента. Нужно незамедлительно вызывать бригаду скорой медицинской помощи.
Помните о том, что грудной остеохондроз жжение в груди дает крайне редко. Но зато часто на фоне поражения корешковых нервов развивается нарушение иннервации коронарной кровеносной системы. Это становится потенциальной причиной развития ишемической болезни сердца с частыми приступами стенокардии.
Может ли быть жжение при остеохондрозе
Многие пациенты сомневаются в том, может ли быть жжение при остеохондрозе или стоит искать другие причины появления подобных негативных проявлений. На самом деле чувство жжения относится к парестезиям. Это поражение нервного волокна. И оно действительно может быть спровоцировано сахарным диабетом, диабетической ангиопатией и нейропатией, токсическим воздействием спирта, курения, тяжелых металлов, некоторых лекарственных веществ.
Примерно в 10 % клинических случаев ощущение жжения связано с дефицитом микроэлементов и витаминов. И таким образом организм сигнализирует о том, что нервное волокно не регенерирует и подвергается опасности некроза.
Если вы прочитали статью, то сами понимаете, бывает ли жжение при остеохондрозе и стоит ли оставлять без внимания данный клинический симптом. Мы рекомендуем вам не заниматься самостоятельной диагностикой своего состояния. Обращайтесь за медицинской квалифицированной помощью своевременно. Это позволит сохранить свою активность, здоровье и свободу движений до глубокой старости.
Что делать при чувстве жжения при остеохондрозе
Если появилось жжение в спине при остеохондрозе, то не надо сразу же использовать различные мази. Попросите другого человека осмотреть поверхность кожи. Если там видны высыпания, пузырьки, заполненные серозной прозрачной жидкостью, то нужно как можно быстрее обратиться к дерматологу. Это клинические проявления опоясывающего лишая – серьезного заболевания, вызываемого вирусом герпеса.
Если чувство жжения при остеохондрозе сопровождается ощущением чрезмерного напряжения мышц и при этом кожные высыпания остывают, то можно использовать мази с разогревающими и противовоспалительными составами. Также можно посетить массажиста, который купирует мышечный спазм и гипертонус. После восстановления нормального процесса микроциркуляции крови и лимфатической жидкости начнется процесс восстановления хрящевой ткани межпозвоночных дисков и окружающих их тканей.
Жжение тела при остеохондрозе говорит о том, что снижена высота межпозвоночного диска и оказывается компрессионное давление на корешковые нервы. Поэтому лечение опытный врач всегда начнет с мануального вытяжения позвоночго столба. Эта процедура позволит быстро и безопасно купировать болевой синдром и устранить ощущение жжения.
Затем разрабатывается индивидуальный курс речения. В нашей клинике мануальной терапии в основе лечения дегенеративного дистрофического заболевания позвоночного столба лежит лечебная гимнастика и кинезиотерапия. За счет улучшения состояния паравертебральных мышц мы добиваемся восстановления диффузного питания хрящевой ткани межпозвоночных дисков. Процесс регенерации фиброзного кольца можно запустить с помощью рефлексотерапии. Ускорить этот процесс позволяет лазерное воздействие и физиотерапия. Для улучшения микроциркуляции крови и лимфатической жидкости применяется остеопатия. Улучшить эластичность всех мягких тканей позволяет профессиональный массаж.
Если вас беспокоит жжение кожи при остеохондрозе или иные негативные проявления, то рекомендуем прямо сейчас записаться на бесплатный прием невролога, вертебролога или ортопеда в нашей клинике мануальной терапии. Доктор проведёт осмотр, поставит диагноз и расскажет обо всех перспективах применения методов мануальной терапии в вашем индивидуальном случае.
Читайте также:


