Каменный бурсит плечевого сустава рентген картина
При рентгенологическом исследовании плечевого сустава, производимом по поводу плечевых болей, бурсита, периартрита, нередко обнаруживается наличие обызвествлений в периартикулярных тканях, известных под названием известкового, или каменного, бурсита.
Плечевые боли отличаются своим тягостным течением. Они уже давно интересуют клиницистов. Грубер в числе первых описал это страдание под названием bursitis subdeltoidea. Несколько позже Дюплей представил эти боли в виде определенного синдрома - лопаточно-плечевого периартрита - periarthritis humero-scapularis. В клинике плечевые боли - проявления воспалительных процессов в периартикулярных тканях - уже стали трактоваться как болезнь Дюплея.
В рентгеновскую эру при плечевых болях часто обнаруживали обызвествления в области локализаций слизистых сумок. Появился диагноз - bursitis calcarea, или каменный бурсит. Первые описания этой болезни относятся к 1907 - 1908 гг.
Каменный бурсит наблюдается главным образом в области плечевого сустава. В области других суставов подобные обызвествления наблюдаются крайне редко и без болевых проявлений. В последние годы достоверно определено, что каменный бурсит является обызвествлением не слизистых сумок, а сухожилий мышц и их влагалищ и правильнее называть это обызвествление не бурситом, а тендинитом или перитендинитом обызвествленным.
Обызвествление слизистых сумок наблюдается редко и притом вторично - по продолжению процесса. Ховорт из 23 случаев каменного бурсита, в которых он произвел операцию, лишь в одном определил обызвествление слизистой сумки. Зандштрем при патологоанатомическом исследовании 13 препаратов обызвествленных бурситов находил обызвествления не в слизистых сумках, а в сухожилиях мышц и главным образом в околосухожильных тканях - перитендинозные обызвествления.
Обызвествления локализуются в сухожилиях мышц - надостной, подостной, малой круглой и подлопаточной. Более часто они определяются в сухожилии надостной мышцы, вблизи прикрепления последнего к кости (рис. 25).
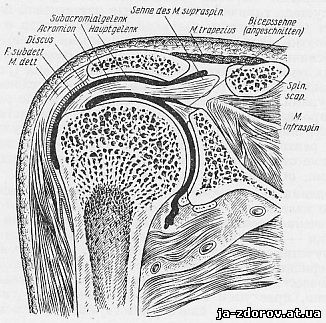
Рис. 25. Распил плечевого сустава. Видно расположение сухожилия надостной мышцы, соответствующее тени обызвествления.
Гистологические исследования показывают значительно выраженные дегенеративные изменения соединительной ткани с развитием фибро-картилягинозных элементов с наличием депозита известковых солей. Участки скоплений известковых солей определяются как внутри сухожилий в местах наиболее резко выраженной дегенерации, так и в тканях, расположенных непосредственно у сухожилий. Известковые скопления представляются в форме или густой массы, или сухих крошковатых аморфных отложений. В некоторых препаратах наряду с обызвествлениями определялись и костные структуры - гетерогенные окостенения. Зандштрем и Вальгрен показали в гистологических исследованиях выраженные некробиотические изменения в сухожилиях и их влагалищах, причиной которых является нарушение кровообращения - просвет артерий в тканях препаратов значительно сужен за счет гиперплазии внутренней и гипертрофии средней оболочки. Большинство авторов видит причину некроза в недостаточности кровоснабжения сухожилия, связываемой с травматическим моментом. Однако в половине случаев известковых бурситов травма как причина их не отмечается.
Рентгеновская картина обызвествлений сухожилий в области плечевого сустава типична: имеются тени известковой плотности, расположенные обычно между головкой плечевой кости и плечевым отростком лопатки. Эти тени бывают одиночными (чаще) или множественными, величиной в горошину, фасоль и несколько больше. В редких случаях тени достигают 1,5 - 2 см и даже больше (рис. 26). Форма обызвествлений чаще округлая, овальная, реже угловатая, с неровными контурами. Величина теней обызвествлений не адекватна клиническим проявлениям заболевания. Иногда обызвествления значительной величины протекают бессимптомно и обнаруживаются случайно при рентгенографии сустава по какому-либо поводу. Иногда же маленькие отложения известковых солей сопровождаются тягостными болями, ограничением подвижности конечности.
Наблюдения над динамическим состоянием обызвествлений показывают, что известковые отложения часто увеличиваются или уменьшаются в течение месяцев и лет, но имеются наблюдения более быстрого изменения - в течение недель (рис. 27). Обызвествления исчезают часто при лечении и иногда самопроизвольно. Отмечается исчезновение извести в периоды обострений и появление в периоды отсутствия болей. Обычно обызвествления исчезают или уменьшаются вслед за обострением болезни, приступом болей и это объясняется гиперемией при воспалительном процессе, благоприятствующей рассасыванию солей извести.
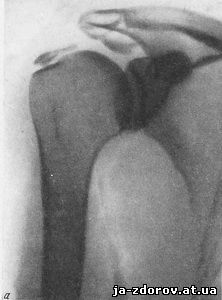
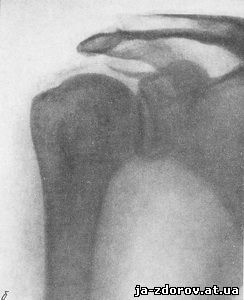
Рис. 27. Динамика процесса обызвествления сухожилия надостной мышцы.
а - декабрь; на рентгенограмме определяется обызвествление сухожилия почти на всем протяжении;
б - февраль; уменьшение тени обызвествления;
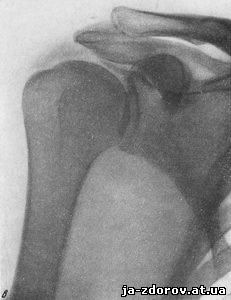
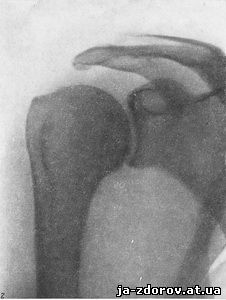
в - апрель; определяются малые тени обызвествления;
г - июнь; полное исчезновение тени обызвествления. В таком же порядке исчезали и клинические симптомы.
Обызвествление сухожилий наблюдается преимущественно в пожилом возрасте - в возрасте старше 40 лет и позже, несколько чаще у женщин. Правый плечевой сустав поражается чаще левого, вероятно, вследствие большей активности правой руки в работе. Двустороннее поражение наблюдается очень редко.
В течении процесса известкового бурсита следует различать несколько фаз.
Обызвествление - отложение известковых солей в периартикулярных тканях - это уже поздняя фаза процесса, сопровождающаяся тяжелыми дегенеративными изменениями, гиалинозом.
В литературе известен еще так называемый трохантерный бурсит. Он представляется на рентгенограмме тенью отложений извести у большого вертела. По форме и локализации это обызвествление следует трактовать как обызвествление сухожилий ягодичных мышц, а не слизистых сумок. И, действительно, Зандштрем в случае трохантерного бурсита установил на операции обызвествление в толще сухожилия грушевидной и ягодичной мышц. В слизистой же сумке известковых отложений не было.
Этиология трохантерного бурсита неясна. Многие авторы считают причиной обызвествления травму, отождествляя его с тенью Пеллегрини-Штида, т. е. рассматривают это обызвествление как параартикулярное, послетравматическое, возникшее в результате организации кровяного сгустка. Трохантерный бурсит никогда не проявляется такой тягостной, острой клиникой, как бурсит плечевого сустава.
Надежная дверная ручка Metal-Bud, отличное качество по низкой цене.
Что показывает рентген локтевого сустава
Локтевой сустав человека ежедневно подвергается нагрузкам и внешним воздействиям. Физическое напряжение, незаметные на первый взгляд привычки, такие как неправильное расположение рук при работе за компьютером или во время управления автотранспортом, могут привести к болезням, для диагностики которых необходим рентгенография.
Во время рентгена лучи проходят через ткани обследуемого органа и проецируются на рентгеновской пленке. Кости поглощают меньше всего лучей, поэтому на рентгенограмме их изображение будет отличаться белесостью.

Объектами исследования для врача-рентгенолога являются составляющие подвижного соединения, образованного отделами костей:
- плечевым;
- локтевым,
- лучевым.
Вместе они участвуют в формировании 3 подвижных соединений костей, заключенных в единую капсулу:
- Плечелоктевого — его формирует головчатое возвышение плечевой кости и ямка, находящаяся на головке луча. Соединение имеет 1 поперечно расположенную ось вращения. Форма сустава близка к шаровидной.
- Плечелучевого — оно образовано сочленением головки мыщелка плечевой кости с ямкой головки луча. Внешний вид сустава по форме напоминает шар; он способен совершать движение вокруг 2 осей.
- Проксимального лучелоктевого — формируется суставной окружностью локтевой кости и лучевой вырезкой, расположенной на локтевой кости. Благодаря суставу возможно осуществление сгибательно-разгибательной функции руки, движений лучевой кости вращательного характера, поворота кисти внутрь (пронация) и наружу (супинация).
Сустав удерживают 2 связки — катаральная и латеральная, а также группа мышц.
При проведении рентгенографии врач оценивает состояние прилегающих к суставу костей, выявляет области костных разрастаний, участки с отложением кальция, измеряет величину суставной щели.
Направление на обследование локтевого сустава дает врач, к которому пациент обращается для выявления причины и лечения заболевания. Это может быть семейный врач или узкопрофильный специалист:
- ревматолог — проведет диагностику и назначит лечебные мероприятия по устранению заболеваний воспалительного характера;
- травматолог — поможет при болях, вызванных травмой;
- ортопед — определит направление лечения при деформации органа;
- онколог — поставит диагноз и выберет тактику лечения при опухолевых образованиях;
- невролог — назначит лечение, если боли возникли по причине повреждения нервов.
При получении травмы необходимо обратиться в травмпункт, где врач проведет осмотр и направит на рентген. В иных случаях процедура проводится в диагностических центрах, медучреждениях, где имеется соответствующее оборудование и специалисты.

Средняя цена рентгенографии локтевого сустава в 1 проекции составляет 500 руб., в двух — 1200 руб. Однако в зависимости от уровня престижности клиники, класса оборудования, количества проекций стоимость процедуры может достигать 9500 руб.
Рентгенологическое исследование показано, если в области локтевого сустава наблюдаются:
- болезненность органа в состоянии покоя или при совершении действий;
- нарушения подвижности органа;
- краснота или синюшность кожного покрова;
- отек тканей;
- увеличение местной температуры в зоне поражения, общей температуры тела;
- косорукость, характеризующаяся отклонением кисти лучевой и локтевой костей от продольной оси.
Крайне не рекомендуется проводить исследование следующим группам пациентов:
- женщинам, вынашивающим ребенка;
- матерям в период лактации;
- детям до 15 лет;
- пациентам, которым противопоказано любое движение, способное привести к ухудшению состояния.
Важно! Перед проведением рентгенографии необходимо предупредить врача о наличии противопоказаний.
Во время процедуры, органы, которые не подлежат обследованию, тщательно накрываются просвинцованным фартуком.
Для диагностики состояния мышц, сухожилий, связок рекомендуются другие методы обследования — УЗИ, КТ, МРТ.
Цель рентгенологического исследования локтевого сустава — выявление заболеваний по результатам проведенной диагностики. Врач-рентгенолог изучает и описывает полученные снимки в следующих случаях:
- Переломы костных структур на месте локтевого сгиба расцениваются как сложные повреждения и могут локализоваться в локтевом отростке, головке или шейке луча, венечном отростке локтевой кости, надмыщелке плеча. Переломы могут быть оскольчатыми, поперечными, косыми компрессионными, со смещением и без него. С помощью рентгенологического обследования оценивается характер повреждений сустава и прилегающих к нему отделов костей.
- Вывих локтевого сустава характеризуется острой болью, невозможностью сгибания руки, отечностью. При переломе к этим симптомам присоединяется изменение цвета кожного покрова в области локтя, онемение пальцев. При вывихе на рентгенограмме просматривается, что суставные поверхности располагаются на расстоянии друг от друга. Суставная головка находится вне суставной впадины при вывихе и частично отходит от впадины при подвывихе. Рентген позволяет оценить, в каком направлении произошло смещение. Руководствуясь этой информацией, врач вправляет вывих.

Рентген локтевого сустава диагностирует следующие заболевания:
Достоверная диагностика характера опухолевого образования возможна только при взятии тканей на биопсию.
Для лучшей визуализации костных тканей, формирующих локтевой сустав, снимки делаются в 3 проекциях:
- Прямая задняя проекция. Пациент располагается сбоку от стола или ложится на него. Врач отводит обследуемую конечность в сторону стола, максимально разогнув ее в локтевом суставе. При этом кисть поворачивают таким образом, чтобы ее внешняя сторона касалась стола (положение супинации). Рентгенограмма может быть сделана при согнутом локтевом суставе, тогда предплечье руки должно касаться кассеты задней поверхностью, а локоть согнут строго на 90˚. В результате такой укладки получается снимок, позволяющий изучить состояние и размеры суставной щели, оценить структурные изменения костных тканей, контуры суставообразующих костей: плечевой и 2-х костей предплечья.
- Боковая проекция. Во время исследования пациент располагается боком к поверхности стола, рука находится на столе в согнутом положении, кисть — ладонью вниз (положение пронации). Направление руки должно совпадать с направлением туловища, а угол локтевого сгиба составлять строго 90˚. В результате на рентгенограмме отчетливо видны: проксимальные эпифизы (верхние отделы) локтевой и лучевой костей предплечья; шейка и головка лучевой кости; дистальный участок плечевой кости.
- Аксиальная проекция. Пациент располагается сбоку от стола или повернут к нему лицом. Рука максимально прижата к столу тыльной поверхностью плеча и при этом согнута в локте таким образом, чтобы пальцы кисти прикасались к ключице. По снимкам, сделанным при такой укладке, врач может оценить состояние локтевого отростка и блок кости плеча, где расположен задний отдел поверхности сустава.

Визуальное отражение локтевого сустава на рентгенограмме в боковой проекции обязательно, поскольку только при использовании двух проекций можно получить данные о характере изменений в суставе и примыкающих к нему отделах костей.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рентгенография занимает не более 10 мин. Еще около 15 мин рентгенолог описывает снимок, заключение которого может содержать указание конкретного диагноза или перечисление наиболее вероятных заболеваний, сущность патологических процессов.
Благодаря рентгенографии возможна быстрая и качественная диагностика болезней локтевого сустава с минимальными затратами материальных средств и времени пациента.
Что такое бурсит плечевого сустава и как его лечить

Рано или поздно, но каждый сталкивается с болью в суставах, невозможностью поднять руку и другими симптомами. Руку развело, перетрудил… Называем по-разному. А на самом деле это бурсит плечевого сустава. Что же это такое?

Воспаление синовиальной сумки сустава в медицине получило название бурсит. Сама синовиальная сумка представляет собой щелевидную полость, заполненную синовиальной жидкостью. Основная функция – обеспечение скольжения выпуклой части кости в мягких тканях и снижение трения.
В случае бурсита может произойти увеличение объёма синовиальной сумки плечевого сустава и увеличение давления её на близлежащие ткани. Сразу же появляется резкая боль, подвижность сустава резко снижается.
Основные клинические симптомы бурсита плечевого сустава – припухлость околосуставных тканей, местное повышение кожной температуры, локальная болезненность в области сумки, гиперемия кожи.

Если имеются симптомы бурсита сустава – визит к врачу откладывать нельзя. Хотя это заболевание не наносит существенного вреда здоровью человека и при начальной стадии его можно лечить самостоятельно, если воспаления будут проявляться достаточно часто бурсит перейдёт в хроническую форму, лечение которой довольно нелёгкая задача.
Наиболее часто бурситу подвержены мужчины в возрасте до 35 лет, хотя группа риска более обширна. В неё входят
- Люди, чьи профессии связаны с повышенной нагрузкой на суставы – спортсмены, грузчики;
- Пациенты с ослабленным иммунитетом – прошедшие курс кортикостероидов, имеющие диабет I или II типа, хронические алкоголики;
- Пациенты с ревматическими заболеваниями.

Спровоцировать бурсит могут травмы плечевого сустава – ушибы, растяжения, а также инфекции, отложения солей в синовиальной сумке. Кроме этого, развитие патологии может произойти и без каких-либо видимых причин.
Основные симптомы бурсита в синовиальной сумке плечевого сустава – болезненность в передней и боковой части плеча, невозможность закинуть руку за голову. Болевые ощущения увеличиваются в ночное время.
При остром развитии бурсита болевые ощущения начинаются внезапно, достаточно сильны, усиливаются при движении. При обеспечении покоя пострадавшему плечевому суставу могут пройти без какого-либо лечения.

После двух-трёх воспалений бурсит может перейти в хроническую форму. В этом случае боль значительно меньше, имеет ноющий характер, под кожей ощущается как будто каменный бугорок, кожные покровы без видимых изменений и нормальной температуры. Хронический бурсит может беспокоить достаточно длительное время, тем более к врачу обращаются нечасто, успокаивая себя тем, что просто излишне нагрузили руку.
Диагностировать бурсит плечевого сустава может только специалист, основываясь на общей истории заболевания, совокупности симптомов, а при необходимости и на дополнительных исследованиях.
Обратите внимание: дополнительные исследования при бурсите назначаются, как правило, для того чтобы исключить другие причины болезненных ощущений.

Обычно для уточнения картины заболевания назначают следующую диагностику:
- Анализ крови. Его данные позволят исключить ревматологические и метаболические заболевания.
- Микроскопия содержимого воспалённой синовиальной сумки (исследование пунктата) – для определения инфекции и исключения подагры.
- Рентген или МРТ плечевого сустава – для определения присутствия остеофитов.
Полученные результаты позволяют достоверно диагностировать бурсит и назначить адекватное лечение.

В случаях острого бурсита плеча главное правило лечения – покой. Врач может назначить и нестероидные противовоспалительные лекарства, анестетики назначают только в случаях очень сильных болей. Покой суставу обеспечивают за счёт наложения бандажа либо фиксирующей повязки.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечить можно и физиопроцедурами:
- Электрофорез с использованием новокаина либо лидокаина;
- Ультразвук, фонофорез в совокупности с противовоспалительными мазями;
- Парафиновые аппликации;
- Местные примочки с нафталоном или бромидом йода.
Хорошо помогает массаж больной области пакетом со льдом. Для проведения такого массажа обязательно нужно защитить кожу тканью. В некоторых случаях помогают горячие компрессы.

Важно! Решение о том, что целесообразнее – холод или тепло должен принимать только врач!
В случаях, когда бурсит спровоцирован инфекционным заболеванием, назначается курс антибиотиков.
Стойкий результат может дать только комплексное лечение, включающее в себя:
- Медикаментозную терапию;
- Физиопроцедуры;
- Лечебные гимнастические упражнения;
- Мануальная терапия;
- Иглоукалывание в области плечевого сустава.
В восстановительный период важно беречь сустав от излишней нагрузки, нередко специалисты рекомендуют ношение специальных ортопедических приспособлений, для исключения травмирующих движений.
Хронический бурсит плечевого сустава значительно сложнее поддаётся лечению. Нередко в запущенной форме он требует хирургического вмешательства, особенно при угрозе перехода в гнойную форму. Во время операции удаляется излишняя жидкость из синовиальной сумки, происходит промывание сумки антисептическими растворами. Обычно требуется 5-6 подобных процедур. Если они не приводят к желаемому результату – врач может принять решение о полном или частичном удалении синовиальной полости.
В комплексе с традиционным лечением можно применять и народные рецепты лечения бурсита плечевого сустава. Компрессы из капустных листов – известное средство в борьбе с воспалением. Перед прикладыванием листа к поражённой области необходимо удалить толстые прожилки и слегка отбить его молотком.
Хорошо помогает смесь яблочного уксуса с мёдом – 1 ложка уксуса и 1 ложка мёда на 1 стакан воды. В течение дня нужно выпить весь стакан.
Можно втирать в воспалённый сустав смесь сливочного масла с прополисом – на 10 г масла 1,5 г прополиса. Это поможет быстрее снять воспаление и уменьшить болевые ощущения.
Обратите внимание! При любом ухудшении состояния при использовании народных рецептов необходимо сразу же прекратить процедуры и сообщить об этом своему лечащему врачу!

Хотя бурсит и не относится к заболеваниям, которые могут значительно повлиять на жизнь пациента, тем не менее относиться к нему легкомысленно не стоит. В первую очередь, потому что подвижность суставов – это гарантия активной жизни. Поэтому лучше заранее побеспокоиться и не допускать перехода воспаления в хроническую и тем более в гнойную форму. Для этого достаточно выполнять несложные правила:
- Не допускать перегрузки плечевых суставов.
- Обязательно обрабатывать антисептиком любые повреждения кожного покрова.
- Своевременно лечить инфекционные заболевания.

Боли в плече вызывают массу неудобств на работе и в повседневной жизни. Причин появления боли множество. Одной из них является бурсит плечевого сустава. Оставлять без лечения недуг нельзя, это грозит серьезными осложнениями. Бурсит на ранних стадиях хорошо поддается лечению традиционным методами.
Причины заболевания
Что такое бурсит плечевого сустава и как правильно его лечить? Это воспалительное заболевание, которое локализуется в суставной сумке (бурсе). Плечо — очень уязвимое место. Оно чаще остальных страдает от подобного воспаления. Развивается болезнь в результате травмирования или длительной нагрузки на сустав. На фоне этого в околосуставной сумке начинает скапливаться выпот, что и приводит к ее воспалению.
Травма плеча — достаточно распространенное явление. Развивается болезнь у профессиональных спортсменов. Зачастую страдают теннисисты, хоккеисты, боксеры и т. д. Помимо травм и физических нагрузок к развитию недуга могут привести и другие факторы, например, инфекция. Попадают в бурсу патогенные микроорганизмы вместе с кровью или через открытую рану. Болезнетворные микроорганизмы быстро развиваются и приводят к гнойному бурситу.

Достаточно распространенное явление-травма плеча
Зачастую диагностируется патология на фоне нарушенных обменных процессов. Такая форма в медицине называется известковой. Лечение непростое. Оно включает не только прием медикаментов, но и полную коррекцию образа жизни.
Разновидности и симптомы недуга
Распознать бурсит плеча можно по таким признакам:
Клиническая картина может изменяться в зависимости от локализации воспаления. Установить точное месторасположение очага воспаления можно только после полного обследования.

Болевые ощущения нарастают по мере прогрессирования недуга
В медицине различают три вида бурсита плечевого сустава:
- Субдельтовидный.
- Подклювовидный.
- Субакромиальный.
Субдельтовидный бурсит плечевого сустава возникает в результате травмирования плеча. Этой форме присуща боль по наружной поверхности плеча. Она может иррадиировать в локоть или лопатку. При пальпации боль усиливается и прощупывается небольшое уплотнение. Подвижность руки ограничивается. Субдельтовидная сумка имеет большую окружность, поэтому отек без лечения может перерасти в опухоль. При остром поражении может наблюдаться высокая температура тела, лихорадка, тошнота и рвота.
Подклювовидный бурсит плечевого сустава имеет другую симптоматику. Боль проявляется не всегда. При сгибании плеча может ощущаться дискомфорт. Подклювовидная форма приводит к слабости бицепса, из-за чего человек не может переносить предметы. Зачастую эта форма протекает с нагноением суставного экссудата. При этом будет наблюдаться недомогание, слабость, озноб и лихорадка.
Субакромиальная форма бурсита считается самой легкой. Болевой синдром проявляется только при подъеме руки выше головы. Сила мышц не нарушается, но амплитуда движений все же снижается. Среди общей симптоматики может наблюдаться апатия, слабость и высокая температура.

Самой легкой считается субакромиальная форма бурсита
Диагностика
Ключевым методом диагностики считается компьютерная томография (КТ). Исследование представляет собой серию рентгеновских снимков. С их помощью врач оценивает хрящевые, костные и мягкие ткани, определяет подвывихи и вывихи, толщину манжеты ротаторов плечевой кости.
Если полученных сведений недостаточно для постановки диагноза, то назначается МРТ. Это исследование дает возможность полностью визуализировать все структуры сустава. Для получения полной клинической картины назначается радионуклидное исследование, сцинтиграфия, термография. Если причиной бурсита является травма, то может назначаться артроскопия.
Помимо инструментальных исследований назначаются лабораторные тесты: общий и развернутый анализ крови и анализ мочи. На наличие очага воспаления в организме указывает высокий уровень лейкоцитов, повышенная СОЭ, увеличенное количество С-реактивного белка.

МРТ назначается для постановки диагноза
Лечение
Оставлять без внимания бурсит плечевого сустава нельзя. Симптомы будут только усиливаться и лечение в таком случае будет длительным и сложным. Полностью избавиться от бурсита плеча непросто. При своевременном обращении за помощью можно значительно облегчить общее состояние. Единой схемы терапии не существует. Подбором медикаментов, дозировки и курса лечения занимается врач. Для каждого пациента разрабатывается индивидуальная схема, при которой врач учитывает стадию недуга, наличие осложнений, сопутствующих заболеваний, имеющихся противопоказаний.
Медикаментозное лечение применяется, если воспаление сумки плечевого сустава диагностировано на ранней стадии.
В таком случае лечение направлено на:
- купирование боли и очага воспаления;
- улучшение подвижности руки;
- предотвращение обострений;
- недопущение инвалидности.
Лекарственные препараты назначаются строго врачом. Самолечение недопустимо. Оно может усугубить течение болезни и спровоцировать осложнения. В борьбе с бурситом назначаются противовоспалительные, антибактериальные и обезболивающие лекарства.
Помимо НПВС, больному показаны гормональные препараты. Они нормализуют обменные процессы и деятельность иммунной системы.

Строго врачом назначаются лекарственные препараты
Хороший результат в лечении бурсита показывает мануальная терапия. Она улучшает кровоток, нормализует обменные процессы, придает тонус мышцам. Проводить массаж в период обострения запрещено. Даже легкие движения могут усилить боль.
Лечебный эффект показывает и физиотерапия. При бурсите применяется электрофорез, магнитотерапия, иглоукалывание. Нормализовать обменные процессы, вернуть былую подвижность поможет ЛФК. Начинаются занятия с легких движений с минимальной амплитудой. При улучшении самочувствия нагрузка увеличивается. Проводить тренировки нужно каждый день.
Народные средства лечения
Прекрасным дополнением к комплексному лечению бурсита являются народные средства. Они не лечат болезнь, но помогают бороться с неприятными симптомами.
В домашнем лечении применяются:
- Капустный лист. Он быстро снимает воспаление и боль. Промойте лист с мылом под проточной водой. Срежьте грубые жилы и отбейте его рукоятью ножа (до появления сока). Приложите лист к плечу и сверху накройте пленкой. Держите компресс 3-4 часа. Затем поменяйте лист на новый. Для усиления эффективности смажьте лист медом или чесноком.
- Сирень. Настойка на цветках сирени уменьшает очаг воспаления и улучшает общее состояние пациента. Залейте 100 гр. цветков сирени 250 мл водки. Поставьте емкость в темное место на семь дней, периодически взбалтывая. Растирайте больное место ежедневно. После растирки укутайте плечо теплым шарфом.

К комплексному лечению бурсита прекрасным дополнением являются народные средства
- Картофель. Отварной или сырой картофель натрите на терке. Полученную кашицу приложите к плечу. Сверху накройте пакетом. Вместо картофеля можно делать примочки из свеклы.
- Прополис. Залейте 15 гр. прополиса стаканом спирта. Оставьте настой на 5-7 дней в темном месте. Смочите марлю в жидкости и приложите к плечевому суставу. Меняйте компрессы каждые 15-20 минут.
- Хвоя. Залейте 1 кг молодых шишек, веточек и иголок ели или сосны 5 л воды. Хвоя должна настояться сутки. Поставьте емкость на плиту и прокипятите содержимое 20-30 минут. Остудите готовый отвар и добавьте в ванну с водой. Принимайте ванну 30 минут.
Цены на лечение
Стоимость лечения зависит от многих факторов:
- региона проживания;
- стадии заболевания;
- статуса клиники;
- квалификации врача.
Реабилитация и профилактика
Период восстановления после лечения недуга может занять от месяца до нескольких лет. Пациенту даются строгие указания, которые следует неукоснительно соблюдать. В противном случае бурсит может обостриться.
В период реабилитации рекомендуется соблюдать диету. Предпочтения следует отдавать овощам и фруктам, крупам, молочным продуктам, рыбе. Отказаться нужно от тяжелых гарниров, фаст-фудов, полуфабрикатов, мяса, острых приправ, шоколада. Из напитков разрешается пить зеленый или травяной чай, отвар шиповника, минеральную воду, морс, компот. Кушать нужно 5 раз в день.
Восстановиться помогает ЛФК, массаж, санаторно-курортное лечение и физиопроцедуры.
Профилактика болезни заключается в ведении здорового образа жизни. Отказаться нужно от алкоголя и курения. Крайне осторожно нужно относиться к поднятию тяжестей. Нагрузка должна быть умеренной без рывков. При обнаружении вирусных и бактериальных заболеваний следует незамедлительно приступать к лечению, чтобы предотвратить распространение инфекции по организму.
Во избежание бурсита следует избегать переохлаждения и травматизации сустава. В случае травмирования нужно наложить повязку и зафиксировать руку в статическом положении.
Если все же признаки бурсита проявились, то затягивать с лечением не стоит. Это грозит серьезными осложнениями.
Читайте также:


