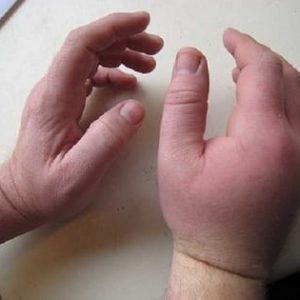
Что такое патологический перелом левой плечевой кости
Плечевая кость относится к длинным костям, отличается своеобразными топографо-анатомическими взаимоотношениями с окружающими тканями и часто поражается костными опухолями. Участвуя в разнообразной деятельности человека, она испытывает значительную физическую нагрузку, что обусловливает возникновение патологических переломов, имеющих свои особенности. Проявление новообразования в виде патологических переломов, иногда неоднократных, деформации и укорочения сегмента конечности, возникновение рецидивов после лечения - все это определяет актуальность данной проблемы и заставляет искать новые пути ее решения.
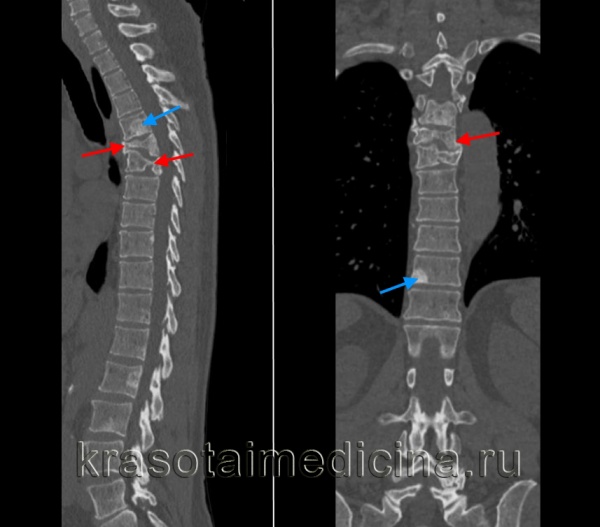
В клинике травматологии и ортопедии Астраханской медицинской академии на базе Александро-Мариинской областной клинической больницы и Областной детской клинической больницы с 1965 по 2005 год находилось на лечении 1327 больных с опухолями и опухолеподобными поражениями костей, 194 из них с локализацией в плечевой кости. Патологические переломы плечевой кости встречались в возрасте от 2 до 54 лет и составили 34,0% среди поражений плечевой кости на фоне следующих опухолей: хондробластома - 1, гигантоклеточная опухоль - 3, солитарная костная киста - 40, аневризмальная костная киста - 10, фиброзная дисплазия - 11, метафизарный фиброзный дефект - 1. Патологические переломы плечевой кости в 2 раза чаще встречаются у лиц мужского пола. Повреждения левой конечности (36) преобладали над правой (30). По уровню возникновения повреждения распределились следующим образом: проксимальный метафиз - 25, диафиз в верхней трети - 21, в средней трети - 19 и в нижней трети - 1. В проксимальном отделе плеча часто встречаются трещины (неполные переломы) или надломы с проседанием метафизарного отдела. Все переломы, располагающиеся в проксимальном отделе, были внесуставными. В зависимости от отношения очага деструкции к плоскости излома преобладают фокальные переломы (линия перелома проходит через очаг поражения), встречаются перифокальные (линия перелома проходит по границе очага деструкции с очагом поражения).
При патологических переломах плеча предпочтительна активная хирургическая тактика, поскольку позволяет раньше восстановить анатомию и функцию пораженной конечности. В нашей клинике оперативное лечение патологическихпереломов плечевой кости предусматривает проведение трех циклов последовательного замораживания жидким азотом и самопроизвольного оттаивания костных отломков и остаточной костной полости после внутриочаговой или краевой резекции. Криодеструкцию осуществляют инсталляцией жидкого азота в костную полость или криораспылением. При свежих и срастающихся переломах плечевой кости криодеструкцию проводят после внутриочаговой резекции и репозиции отломков в случае смещения. При сросшихся патологических переломах без смещения отломков и достаточной прочности коркового вещества также предпочтительнее выполнение внутриочаговой резекции, но при неравномерном поражении кортикального слоя по периметру кости иногда возможно использование краевой резекции. Вторичную деформацию сегмента в результате неправильной консолидации отломков устраняют после резекции патологического очага и криодеструкции посредством остеотомии с последующей пластикой дефекта и стабилизацией отломков массивным кортикальным трансплантатом, наподобие внутрикостного штифта.
Из 66 пациентов с патологическими переломами плеча оперирован 61: внутриочаговая резекция - 5, внутриочаговая криохирургическая резекция - 41, краевая резекция - 1, сегментарная резекция - 7, сегментарная криохирургическая резекция - 5, резекция суставного конца - 2. Период собственных наблюдений мы условно разбили на 3 периода. До 1976 года, когда криохирургия еще только пробивала себе путь в костную онкологию, в лечении патологических переломов плеча предпочтение безоговорочно отдавалось сегментарным резекциям (6) и резекциям суставного конца (2), требующим впоследствии длительной иммобилизации и долгого реабилитационного периода. В следующий период с 1977 по 1989 год, когда криохирургия в нашей клинике стала всесторонне изучаться и широко осваиваться, внутриочаговые резекции (18) уже заняли доминирующее положение в лечении, составив ощутимую конкуренцию сегментарным резекциям (5). И с 1990 года, когда криохирургия в костной онкологии получила признание, при лечении патологических переломов плеча беспрекословно господствуют внутриочаговые резекции (28). Этот факт, несомненно, должен приветствоваться, так как сохранение пусть тонкой, но все же собственной костной стенки благотворно влияет на репаративный процесс, а, следовательно, способствует полноценному восстановлению органотипической структуры и анатомической формы кости.
Таким образом, многолетний опыт лечения больных с патологическими переломами плечевой кости показал, что эффективным способом лечения являются криохирургические реконструктивно-пластические вмешательства. Применение различных их видов обусловлено размерами патологического очага, степенью истончения кортикальной пластинки кости и возможностью ее сохранения. В настоящее время в лечении патологических переломов при данной патологии предпочтительным методом является внутриочаговая резекция кости, она отвечает принципам сберегательного и в то же время радикального оперативного вмешательства.
Демичев Н.П., Тарасов А.Н., Горбатенко А.И.
ГОУВПО "Астраханская государственная медицинская академия Росздрава "
Клинические причины данного типа повреждения практически не отличаются от симптоматики травматических повреждений. Диагностика направлена на выявление не только перелома, но и его причины.
Лечат патологический перелом плечевой кости оперативными методами.
Общие данные
Провокатором, на фоне которого возникает описываемое повреждение, могут стать врожденные и приобретенные болезни костной ткани. Силовое воздействие – это только толчок к возникновению перелома.
Частота возникновения описываемого нарушения закономерно повышается с возрастом. Причины следующие:
- наблюдается возрастное истощение котной ткани;
- у людей старшего и пожилого возраста чаще появляются системные поражения костной ткани, на фоне которых возникает описываемый патологический перелом.
Все участки плечевой кости страдают одинаково часто.
Причины патологических переломов плечевой кости
Любой процесс, который способствует обеднению и ослаблению костной ткани, является причиной возникновения описываемой патологии.
Патологический перелом плечевой кости возникает, как правило, при таких заболеваниях и патологических состояниях, как:
- опухоли – добро- (реже) и злокачественные (чаще);
- сбой метаболизма на фоне нарушения питания костной ткани;
- нарушение ее развития;
- ряд инфекционных патологий.
Для возникновения патологического перелома плечевой кости на фоне злокачественной опухоли не имеет принципиального значения, является она первичной либо метастатической (возникшей из клеток, занесенных кровью или лимфой из новообразований другой локализации).
Нередко причиной такого перелома может оказаться метастатическая опухоль, образовавшаяся буквально из различимой только микроскопически группы злокачественных клеток, которые мигрировали из других органов или тканей.
Описаны две болезни, которые играют существенную роль в возникновении патологических переломов большинства костных структур человеческого организма – в том числе плечевой кости. Это:
- болезнь Реклингхаузена – генетически детерминированная (определенная) болезнь, при которой в организме возникает целый ряд новообразований;
- болезнь Педжета – сбой повторного использования (утилизации) элементов тех тканей, которые отжили свое.
К появлению патологического перелома плечевой кости чаще всего приводят следующие злокачественные новообразования других органов и систем, способствующие развитию метастазов:
- опухоли почки – чаще всего это рак;
- неоплазии легких;
- первичное либо метастатическое раковое поражение желудка.
К метаболическим нарушениям со стороны костной ткани, при которых часто развивается патологический перелом плечевой кости, являются следующие нарушения:
- снижение концентрации минеральных веществ в костной ткани с ее последующим размягчением;
- усиление хрупкости костей из-за вымывания из них минеральных соединений;
- замещение костной ткани соединительной.
Первые два нарушения чаще всего выявляются на фоне инволютивных возрастных изменений костной ткани (то есть, у пожилых людей), последнее – в любом возрасте при некоторых системных патологиях (тех, которые поражают не только плечевую кость, но и все костные структуры организма).
- физические – радиоактивное облучение, аномальные температуры (повышенные и пониженные), механическое воздействие на живот матери;
- химические – ряд лекарств, агрессивные бытовые, промышленные, сельскохозяйственные соединения;
- инфекционные – поражение определенными бактериями и вирусами матери, на фоне которых развиваются аномалии плода. Чаще всего это краснуха, герпес, цитомегаловирус и некоторые другие;
- эндокринные – в основном патологии щитовидной железы;
- экологические – проживание в условиях атмосферного воздуха, загрязненного вредными соединениями, употребление загрязненных продуктов и воды;
- вредные привычки беременной – курение, употребление алкоголя и наркотических веществ.
Из-за врожденного нарушения строения кости такие дети подвержены риску возникновения патологических переломов – в частности, плечевой кости.
Само по себе присоединение инфекции не является поводом для разрушения костной ткани с последующим возникновением патологического перелома – возбудитель только инициирует ряд патологий, способствующих его развитию. Так, инвазия стафилококка в мягкие ткани, окружающие плечевую кость, роли для возникновения перелома не играет, но если на ее фоне развивается остеомиелит (гнойное расплавление костной ткани с образованием патологических ходов), то кость ослабевает, возникает перелом. Из специфических инфекций роль в развитии описываемого заболевания играют:
- палочка Коха – вызывает туберкулез различных органов и тканей;
- бледная трепонема – провоцирует развитие сифилиса (в данном случае играет роль прогрессирование патологии в виде третичного сифилиса).
Факторами, которые способствуют развитию патологических переломов плечевой кости, могут выступать нарушения со стороны не только костной ткани, но и других структур. Чаще всего это:
- дегенеративно-дистрофическое поражение суставов;
- различные заболевания нервной системы – ее поражение бледной трепонемой и нарушение проводимости с последующим развитием парезов и параличей.
Как такие нарушения могут спровоцировать возникновение патологического перелома? В первом случае страдает плавность движений в суставах, из-за чего нагрузка ложится на диафизы костей. Во втором случае нарушается механизм нормальных движений, вследствие чего распределение нагрузки на костную ткань меняется – нарушается целостность костной ткани, ослабленной на фоне остеосклероза, остеомаляции и так далее.
Развитие патологии
В большинстве случаев патологический перелом плечевой кости появляется при вымывании минеральных веществ из костных тканей. Если такой дефицит имеется, то он, как правило, затрагивает равномерно ткань всей кости – переломы могут возникнуть в любом месте. Реже данное нарушение наблюдается в виде очагов – из-за этого у ряда пациентов в одной и той же ослабленной локации возникают повторные переломы.
Патологические переломы плечевой кости могут быть:
- по локализации – диафизарные и внутрисуставные. Диафизарные переломы, в свою очередь, бывают проксимальных отделов кости (тех, которые ближе к плечевому суставу), средней части плеча, дистальных отделов (возникающих ближе к локтевому суставу);
- по степени поражения – неполные (в виде трещин костной ткани) и полные. Полные переломы, в свою очередь, бывают без смещения отломков кости и с их смещением;
- по нарушениям со стороны кожного покрова – закрытые (без ранения кожи) и открытые (с ее ранением);
- по наличию осложнений – неосложненные и осложненные.
Диафизарными называют те патологические переломы плечевой кости, при которых поражена любая локация фрагмента, расположенного между суставными концами плечевой кости.
Линия патологического перелома при данном повреждении очень вариабельна – равно как и ее протяженность. По некоторым особенностям такие переломы могут быть:
- с вдавливанием костных участков друг в друга;
- с формированием крупных трещин;
- со смещением коркового слоя соседних участков буквально друг на друга.
Симптомы патологического перелома плечевой кости
Основными проявлениями патологического перелома плечевой кости являются:
- боли;
- отек мягких тканей;
- нарушение функции двух суставов, частью которых является плечевая кость – плечевого и локтевого.
Характеристики болей следующие:
Отек мягких тканей при патологических переломах незначительный – это касается и описываемого заболевания.
Отличие клинической картины травматического и патологического перелома плечевой кости заключается в том, что во втором случае возможно появление своеобразных предвестников. Это:
- чувство дискомфорта в месте будущего нарушения целостности кости;
- нарушение формы кости;
- ухудшение функций плеча из-за болевых ощущений в нем при нагрузке.
Пациент может не знать о наличии у него той или иной патологии костной ткани, поэтому возникновение патологического перелома плечевой кости будет достаточно внезапным. В ряде случаев именно перелом становится первым признаком такого нарушения костной ткани.
Локальные патологии, на фоне которых появляется патологический перелом плечевой кости, встречаются реже (например, опухоли) – большей частью такие нарушения относятся к системным, с вовлечением в патологический процесс других костных структур. Поэтому возникновение патологического перелома плечевой кости служит своеобразным маяком про возможность возникновения переломов и в других локациях.
Диагностика
Клиническая картина при появлении описываемой патологии выражена слабо. Поэтому по одних только жалобах пациента поставить диагноз невозможно – используются дополнительные методы исследования (физикальные, инструментальные, лабораторные). В диагностике важной является не только постановка диагноза, но и установление причины перелома.
При изучении анамнеза (истории) необходимо уточнить у пациента следующее:
- наличие таких же переломов у родственников;
- диагностирование системных болезней у пациента;
- наличие болезненных ощущений перед возникновением перелома.
При физикальном обследовании определяется следующее:
- при осмотре – отечность мягких тканей в области перелома, возможная деформация области плеча. Пациент старается щадить пораженный участок, придерживает пострадавшую руку здоровой рукой;
- при пальпации (прощупывании) в месте перелома отмечается болезненность.
Так как костные отломки могут не смещаться, измерение пораженной конечности может быть неинформативным.
Инструментальные методы исследования, которые применяются в диагностике патологического перелома плечевой кости, следующие:
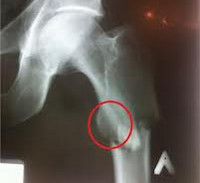
- рентгенография – при этом делают снимки в прямой, боковой, а при необходимости и в косых проекциях, обнаруживают линию перелома. Также в ряде случаев может быть выявлена патология, которая привела к развитию описываемого нарушения – в частности, опухоль;
- компьютерная томография (КТ) – компьютерные срезы позволяют оценить состояние глубоких слоев костной ткани, что является важным в диагностике их системных нарушений;
- радиоизотопное исследование – пациенту вводят фармакологический препарат с радиоактивными изотопами, который распределяется в организме (в частности, в костных тканях). После этого проводят томографическое исследование, благодаря чему обнаруживают нарушение со стороны костной ткани, на фоне которого и возник патологический перелом плечевой кости;
- биопсия – забор костных тканей для изучения под микроскопом. Позволяет идентифицировать патологию, которая могла привести к слабости костной ткани с последующим формированием перелома.
Из лабораторных методов исследования чаще всего применяются:
- общий анализ крови – повышенное количество лейкоцитов (лейкоцитоз) и СОЭ сигнализирует про воспалительный характер заболевания, ставшего фоном для появления патологического перелома, резкое увеличение СОЭ – про наличие злокачественного новообразования;
- биохимический анализ крови – при остеолитических процессах, которые могут спровоцировать развитие патологических переломах, часто выявляются гиперкальциемия (повышенное содержание кальция в крови), при остеопластических (опухолевых) нарушениях отмечается уменьшение количества кальция и повышение уровня щелочной фосфатазы в сыворотке крови;
- биохимический анализ мочи – часто при патологическом переломе в моче обнаруживают большое количество кальция. Следует понимать причинно-следственный характер: перелом возникает как результат нарушения кальциевого обмена, а не наоборот;
- гистологическое исследование – под микроскопом изучают тканевое строение биоптата;
- цитологическое исследование – под микроскопом изучают клеточное строение биоптата.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику в данном случае проводят между:
- различными формами патологического перелома плечевой кости;
- заболеваниями и патологическими состояниями, на фоне которого он возник.
Осложнения
Патологический перелом плечевой кости могут сопровождать такие осложнения, как:
![]()
ухудшение подвижности плечевого и локтевого суставов – сочленений, которые формирует плечевая кость;- травматический шок – нарушение микроциркуляции в тканях на фоне выраженного болевого синдрома;
- кровотечение и кровопотеря;
- жировая эмболия – закупорка сосуда жировым эмболом, образующимся при переломе трубчатых костей, к которым относится и плечевая кость;
- нарушение питания мышц и, как результат, их ослабление;
- флеботромбоз – воспалительное поражение венозной стенки с образованием на ее внутренней поверхности тромба (сгустка крови);
- трофические язвы – образование дефектов мягких тканей из-за нарушения их питания;
- раневая инфекция – развивается при открытых переломах.
Последнее осложнение могут сопровождать осложнения вторичные – это:
- остеомиелит – гнойное поражение костной ткани с формированием дефектов на месте гниения и свищей (патологических ходов, которые проходят от поверхности кости через мягкие ткани);
- сепсис – генерализованное распространение инфекционного агента по всему организму с током крови и/или лимфы, которое может привести к формированию вторичных гнойных очагов в разных органах и тканях;
- менингит – воспалительное поражение оболочек мозга;
- энцефалит – воспаление мозговой ткани.
Лечение патологического перелома плечевой кости
В лечении описываемого нарушения имеет значение не только ликвидация костного дефекта, но купирование тех заболеваний, которые привели к слабости костной ткани и возникновению патологического перелома плечевой кости. Это нетривиальная задача: для диагностики таких провокаторов может потребоваться время, тогда как перелом требует немедленной коррекции, при этом его лечение может быть малоэффективным из-за слабости костной ткани.
Описываемое нарушение лечат хирургическими методами, консервативная терапия в данном случае играет роль вспомогательной.
Объем операции во многом зависит от того заболевания, которое привело к слабости костной ткани и, как следствие, к возникновению перелома. Если это системные патологии, то хирургическое вмешательство сводится к репозиции костных отломков (их смещению с целью восстановления правильной формы плечевой кости) и закреплению металлических приспособлений – проволоки, винтов, пластин различного размера. В ряде случаев показан остеометаллосинтез при помощи компрессионно-дистракционного аппарата Илизарова – конструкции с использованием необходимого количества металлических спиц, которая устанавливается снаружи плечевой кости.
Если патологическое поражение затрагивает фрагмент плечевой кости локально, то проводят следующие операции:
- при остеомиелите участок кости, подвергшийся нагноению, удаляют, в случае больших размеров его замещают синтетическим или натуральным трансплантатом;
- такую же манипуляцию проводят при опухолевом поражении кости, которое спровоцировало возникновение патологического перелома. При этом новообразование ликвидируют
Консервативная терапия направлена на ликвидацию патологий, ставших причиной описываемого нарушения целостности кости. Назначения следующие:
- при остеомиелите – ликвидация инфекционного агента с помощью антибактериальных препаратов;
- при остеомаляции – коррекция водно-солевого и минерального обмена;
- при туберкулезе костей – назначение противотуберкулезных препаратов
и тому подобное.
Важнейшую роль играет период реабилитации. Такие пациенты требуют индивидуального похода при выполнении упражнений ЛФК, которые назначаются для восстановления функции верхней конечности со стороны поражения. Другие назначения – это:
- массаж;
- физиотерапевтические методы лечения;
- диета – употребление продуктов с большим содержанием витаминов и микроэлементов;
- витаминотерапия в виде инъекций или приема аптечных комплексов.
Профилактика
Причин возникновения описываемого заболевания может быть много. При этом профилактические мероприятия сводятся к таким действиям, как:
- диагностика и лечение патологий, на фоне которых костная ткань ослабевает, из-за чего и возникает патологический перелом – в данном случае плечевой кости;
- для предупреждения возникновения таких врожденных патологий – обеспечение нормальных условий беременности;
- профилактические осмотры у терапевта, эндокринолога и других специалистов для выявления заболеваний, провоцирующих слабость костной ткани и патологические переломы;
- правильное питание – употребление пищи с достаточным количеством минеральных соединений (в частности, содержащих кальций). Это молоко, творог, белая фасоль, консервированные лосось и сардины, апельсины, капуста, семена кунжута и некоторые другие.
Прогноз
Прогноз при патологическом переломе плечевой кости разный – от благоприятного до сомнительного. Системные патологии, вследствие которых наступает слабость костной ткани, лечатся с затруднением, часто не излечиваются и требуют коррекции на протяжении всей жизни пациента, чтобы предупредить возникновение повторного перелома.
Прогноз ухудшается при внутрисуставной патологическом переломе плечевой кости – для хирургической коррекции такого дефекта требуется ювелирное мастерство оперирующего врача, чтобы обеспечить конгруэнтность (сопоставимость) суставных поверхностей.
Если кость была поражена локально, то при укреплении проблемного участка прогноз улучшается. Но реабилитация будет длительной.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,173 просмотров всего, 2 просмотров сегодня
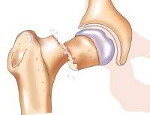
Патологический перелом – это нарушение целостности кости в области ее патологической перестройки. Возникает в результате незначительного травмирующего воздействия: падения с небольшой высоты, неинтенсивного удара или даже обычного напряжения мышц. Причиной развития является остеопороз, остеомиелит, злокачественные и доброкачественные новообразования костной ткани и некоторые другие заболевания. Клинические проявления обычно стертые, может наблюдаться боль, отек, ограничение функции конечности. Диагноз устанавливают на основании рентгенографии, МРТ, КТ, сцинтиграфии, биопсии и других исследований. Лечение чаще оперативное.
МКБ-10
- Причины
- Симптомы патологического перелома
- Диагностика
- Лечение патологического перелома
- Цены на лечение
Общие сведения
Патологический перелом – повреждение кости, прочность которой снижена в связи с каким-то заболеванием или патологическим состоянием. Наибольшее значение в силу своей распространенности, вероятных осложнений и возможного неблагоприятного исхода имеют патологические переломы при остеопорозе, нередко возникающие у людей пожилого и старческого возраста. Чаще всего в клинической практике встречаются патологические повреждения позвонков, шейки бедренной кости и дистального эпифиза лучевой кости.
Характерной особенностью данного вида повреждений является затруднение консолидации вследствие патологических изменений костной ткани. Из-за этого больные долго остаются обездвиженными, что становится причиной развития пролежней и застойных пневмоний, формирования тяжелых контрактур и т. д. Это, а также необходимость удаления опухоли при доброкачественных и злокачественных новообразованиях, обуславливает высокую частоту оперативных вмешательств. Лечение патологических переломов в зависимости от причины их возникновения могут осуществлять травматологи-ортопеды и онкологи.

Причины
Чаще всего патологическими переломами осложняются новообразования костей и фиброзные остеодистрофии. По статистике, патологическое нарушение целостности кости наблюдается в 50-60% солитарных кист. Немного реже травматические повреждения возникают при фиброзной дисплазии. При болезни Педжета и болезни Реклингхаузена кости ломаются в 40-50% случаев, при гигантоклеточных опухолях – в 15% случаев.
Своеобразные микропереломы всегда возникают при остеохондропатиях и в большинстве случаев – при врожденном сифилисе и детской цинге. Реже кости ломаются при остеомаляции и рахите и очень редко – при гемофилии. Патологическим переломом можно считать и нарушение целостности формирующейся костной мозоли, то есть, рецидив травматического перелома. Целостность кости также часто нарушается при анкилозах, в таких случаях атрофированная кость ломается поблизости от сустава. Многие специалисты относят к патологическим повреждениям переломы атрофированного и анкилозированного позвоночника при болезни Бехтерева.
Симптомы патологического перелома
Отличительной особенностью таких повреждений является слабая выраженность симптомов по сравнению с обычными травматическими переломами. Возможны незначительные или умеренные боли и нерезкая отечность пораженного сегмента. В ряде случаев такие переломы становятся первым проявлением патологического процесса в кости у людей, ранее считавших себя здоровыми. Достаточно часто патологическому нарушению целостности кости предшествуют костные деформации, неопределенные спонтанные боли или боли при нагрузке.
Значительное смещение фрагментов наблюдается очень редко. Часто возникают компрессионные поражения, надгибы, крупные трещины, вдавления и переломы трубчатых костей в виде подзорной трубы (поперечные повреждения, при которых истонченный корковый слой одного отломка надвигается на другой костный фрагмент). Патологическая подвижность и крепитация при подобных травмах отсутствуют, кровоизлияние может быть слабо выражено или вовсе не выражено. Все перечисленное затрудняет диагностику и становится причиной позднего обращения пациентов к врачам.
Диагностика
Диагноз выставляется с учетом жалоб, характерного анамнеза (незначительная травма), данных осмотра и дополнительных методов обследования. Наибольшее значение имеет рентгенография. Для более точной оценки состояния костей и окружающих мягких тканей также могут использоваться МРТ и КТ. При подозрении на метастазы большое значение приобретает сцинтиграфия, позволяющая в четыре раза чаще обычной рентгенографии выявлять метастатические поражения. При подозрении на остеопороз показана денситометрия. В некоторых случаях характер патологического процесса удается установить только при помощи биопсии.
Определенную диагностическую ценность имеют и лабораторные исследования. Для остеолитических процессов характерно выделение гидроксипромина, гиперкальциурия и гиперкальциемия. При остеопластических поражениях наблюдается снижение уровня кальция и повышение уровня щелочной фосфатазы в сыворотке крови. Вместе с тем, данные анализов в большинстве случаев не специфичны и могут рассматриваться только в качестве дополнительного диагностического критерия.

Лечение патологического перелома
Лечебная тактика определяется с учетом основного заболевания, а также локализации и характера повреждения. Целью хирургического вмешательства может быть сокращение сроков лечения в стационаре, ликвидация болевого синдрома, облегчение ухода за пациентом, ранняя активизация больного и улучшение его психоэмоционального состояния, а также уменьшение вероятности развития осложнений: пролежней, тромбофлебита, трофических язв, застойных пневмоний, гиперкальциемии и т. д.
Метод оперативного вмешательства выбирают с учетом особенностей патологического процесса. При доброкачественных опухолях выполняют резекцию пораженного участка (в ряде случаев – с замещением образовавшегося дефекта алло- или гомотрансплантатом) в сочетании с накостным или внутрикостным остеосинтезом. При онкологических поражениях на первый план нередко выходит не увеличение продолжительности, а улучшение качества жизни пациента.
Вместе с тем, при успешном лечении основного заболевания патологические переломы, являющиеся осложнением злокачественных опухолей, достаточно успешно срастаются, что также необходимо учитывать при выборе оперативной тактики. При поражении сустава или околосуставной области по возможности осуществляют эндопротезирование, при нарушении целостности диафиза – сегментарную резекцию в сочетании с укреплением поврежденного участка костным цементом или замещением дефекта трансплантатом. Отломки фиксируют, используя гвозди, пластины, штифты, винты или устанавливая аппараты Илизарова.
Читайте также: