Что такое диастаз плечевого сустава
Павел К. 22 Ноябрь 2013, 21:32
Если же у нее дествительно имеется "непереносимость" всех металов (плохо верится, но допустить можно), то как вариант можно предложить взять малоберцовую кость, обработать канал в плече до её диаметра и внедрить "костный" стержень без блокирования.
Alexander Artemiev 22 Ноябрь 2013, 23:09
Для чистоты эксперимента засунул ей под ортез плеча стержень от аппарата, несколько дней уже носит, не звонила. )
По закону парных случаев, еще подобная больная ждет решения проблемы, операционная сестра.
О результатах доложу.
Рассматривается вариант микрохирургического вмешательства.
Я лично подумывал использовать спицы из углепластика или типа того. Лет 10 назад кто-то мне такие предлагал, постараюсь найти концы.
С уважением ААА
| Re: дефект-диастаз левой плечевой кости Отправитель: Arshak Mirzoyan 22 Ноябрь 2013, 23:10 |
| Саныч, свяжись с Колей Клюшиным из центра Илизарова, через него я лет 7 назад приобрел спицы с углеродным покрытием, при металлозе оправдали себя на все 100. Выпускает какой-то, не помню, завод за Уралом Удачи, Аршак Мирзоян |
| [ Ответить ] |
Djoldas Kuldjanov, M.D. 24 Ноябрь 2013, 16:43
А по поводу металлоза? Для изготовления конструкции применяются различные сплавы. Титан является инертным, но оставляет темные пятна в местах соприкосновения с мягкими тканями. Винты и пластины, изготовленные из нержавеющий стали, чистые, и понятие "металлоз" встречается только в реконструктивной литературе. Возможно, наличие кобальта, аллюминия, хрома и молибдена в составе протеза приводит к появлению химически агрессивного состава? Применение одновременно разных по потенции материалов (титан с нержавейкой) меняет химию среды..
В данном случае отсутствуют симптомы металлоза, потому что не видны обьективные данные, такие, как наличие боли, образование локальных некротических участков, формация кист и псевдотуморов. Но явно видны следы неудачной фиксации и слабой хирургической техники.
Прежде, чем искать причину в образовании ложного сустава ношением пирсинга или других предметов и украшений, будет правильным проследить за качеством хирургической техники. Возможно, сегодня улучшился контроль за качеством материалов, и ограничен допуск “гаражных конструкций”. Но мне кажется, что до сих пор на рынке существует остаток различных дешевых “клонов” известных брендов.
Косметичный вид конечности является важном фактором, но под видом косметичности не стоит отказаться от хирургических доступов, если надо. Современная ортопедия признает гибкость и универсальность специалиста при выборе методов лечения.
Спор, какой из методов лучший - дело бесполезное. Любой метод хорош, когда специалист владет им в совершенстве и неудобный для кого окажется самым востребованным. Очевидно, Александр выберет более знакомый для него метод Илизарова. Его переубедить так же трудно, как Челнокова заставить отказаться от гвоздя, или Мацукатова от метода Илизарова. Метод Илизарова для плеча неудобный, но при мотивации пациента на выздоровление со временем прывыкают к неудобствам.
Для успеха, по моему, нет смысла искать специальные титановые или другие спицы. Неправильное введение спиц является главной причиной, и осложнение может случится даже при использовании самых супер “заряженных-квантовыми частицами” спиц.
Плечо неплохо перенесит укорочение до 3 см, а дефект 6 см лучше заместить. Метод удлинения по Илизарову длителен и трудоемок, а остальные методы без открывания очага не получатся. Возможно, множественные операции повлияли на состояние мягких тканей, и если условия позволяют, тогда я бы поставил гвоздь с титановым или любым другим кейджем. Трубка-кейдж ограничит аутокость изнутри и создаст стабильность после блокировки.
Это очень частный тип ОП, открытых нами и интегрированных в протокол МС много лет назад. Они отличаются от травматических диастазов, где есть суставные разделения с разрывом связок. Здесь мы говорим о функциональной стадии поражений, где сустав блокирован расходящейся позицией при сохранении анатомического единства. Фасциальное натяжение остается растянутым раздельно по суставной поверхности, и это со временем ведет к самопроизвольной реорганизации костей (переключение, способствующее к разворачиванию берцовых костей). Такое суставное расширение ведет к внутрикостным разрастаниям, которые становятся причиной полностью неизлечимого хронического суставного растяжения. Проблема суставного расширения затем становится проблемой внутрикостных разрастаний, перерождения тканей старых растяжений, которые уже никогда не возвращают полностью нормальную функцию.
Как и в суставных диастазах, эти внутрикостные разрастания соответствуют поперечным внутрикостным линиям силы от поражения: происходит компрессирующее вклинение костных фрагментов друг в друга.
Положительный пресс-тест является знаком диастазного поражения (и внутрикостного разрастающегося поражения, который приходит со временем). Тест напряжения для суставного диастаза вызывает вклинение костных фрагментов друг в друга. Положительный тест, другими словами, ригидность суставного поперечника, показывает обнаруживает недостаточное суставное схождение с или без внутрикостного разрастания, связанного с этим.
Функциональное диастазное поражение часто ведет к гипермобильности сустава. Ввиду того, что диагностика диастаза становится трудным в течение общей оценки конечностей, то и результат будет негативным. Однако, тестирование суставного диастаза и ее медленной эволюции в внутрикостное поражение не включается в общее развитие суставов конечностей. Вместо этого мы ищем это в течение тестирования разных функциональных единиц - внутрикостные линии сжатия (глава 10).
Суставной диастаз и внутрикостные разрастающиеся поражения трудно поддаются коррекции с помощью классической техники. Худшим выбором мог бы быть толчковый тип манипуляции, который в противоположность к ее стремлению, часто увеличивает нестабильность диастаза. Цель заключается в сближении суставных поверхностей. К счастью, применение отдачи прямо против тканевого сопротивления позволяет нам очень просто уменьшить это поражение диастаза, как и внутрикостные разрастающиеся поражения.
В верхних и нижних конечностях мы находим следующие диастазные поражения суставов:
· Дистальное радио-ульнарное сочленение;
· Проксимальное радио-ульнарное сочленение;
· Дистальное тибиа-фибулярное сочленение (наиболее часто следует латеральному растяжению сустава);
· Проксимальное тибиа-фибулярное сочленение.
На уровне таза мы также находим диастазные поражения крестцово-подвздошного сочленения и диастаз симфиза, часто у женщин после беременности.
Поражения диастазов - конечно одно из наиболее злокачественных поражений, т.к. они малознакомы, трудно понимаемы, сложны в подходе для обычной техники мануальной терапии. МС позволяет нам не только разместить эти типы ОП в крепкий кейс, но также обеспечить практиков удобной техникой диагностики (пресс-тест) и коррекции (отдача).
Определенные индивидуальные суставные единицы могут показать один или более клинических симптомов (боль, функциональные затруднения и т.д.), иногда даже жесткие тесты натяжения будут негативными. Эта ситуация, на первый взгляд, не такая уж головоломка, она просто соотносится с вопросом гипермобильности спрашиваемого сегмента. Что бы ни было причиной, избыток движения в суставной структуре поражает суставную механику точно, сколько же фиксация той же структуры. Так, очевидно, все минорные мобилизации или сильные манипуляции гипермобильного сегмента будут только ухудшать проблему. В остеопатии нам следует никогда не лечить структуру, которая не фиксирована, даже если она причина привода больного на лечение и, даже если он настаивает. Мы не должна быть ослеплены симптомом, а нам нужно смотреть на причину. Обычно гипермобильность сегмента только компенсация одного или многих ограничений, расположенных в другом месте. Путем регулирования первичного или доминантного поражения, где он найден, мы будем быстро и эффективно устранять гипермобильность в суставной единице, не работая непосредственно с ней.
В определенных случаях, когда минорные движения анализируются, костно-суставная единица с негативным общим тестом может привести к одному или большему числу параметров ограничения подвижности. Эта ситуация заметна при острых случаях и свежих состояниях, т.к. механизм повреждений еще не успевает запуститься. Например, при недавних растяжениях лодыжек или колена общий тест будет отрицательным. Растяжение, которое в стадии ограниченного воспаления не будет создавать достаточное фасциальное натяжение для блока суставной единицы. Однако, даже если они не достаточно важны для фиксации всего сегмента (и вместо этого участвовать в тотальном ОП), эти ограничения могут иметь достаточно болезненный эффект и нарушить местную биомеханику, и поэтому мы должны лечить их.
Лечение острых и свежих поражений следует двум разным протоколам: нормализация доминантного поражения конечностей функциональной единицы; и симптоматическое регулирование всех минорных поражений вовлеченного сегмента. Так, для острого растяжения правой лодыжки (для которого общий тест негативный) мы начинаем лечение с нейтрализации одного или нескольких доминантных поражений конечностей. Например, левое колено, затем правое бедро, так функциональная единица полностью будет нормализована. По достижении общего баланса мы можем фокусировать наше терапевтическое действие на растяжение регулированием всех незначительных нарушений области стопы и лодыжек (протокол такого лечения представлен в главе 15).
Это симптоматическое вмешательство, хотя оно стоит обособленно относительно индивидуальной единицы, будет оказывать быстрый эффект, который частично оценен в определенных обстоятельствах. Но как только машина скорой помощи ремонтирует никогда не замененные детали, необходимость прямого обращения симптомов временами никогда не будет причиной потери вида общей натуры остеопатического лечения.
Применение свободных некровоснабжаемых костных трансплантатов целесообразно при замещении костных дефектов до 4-6 см: губчатый трансплантат, перестраиваясь, реваскуляризируется и замещается полноценной костью в течение 4-7 месяцев. Диафизарные дефекты костей плеча и предплечья свыше 6 см целесообразно замещать свободными реваскуляризированными костными трансплантатами с осевым типом кровоснабжения. Основным требованием к фиксации при этом являются минимальное разрушение системы кровоснабжения трансплантата и реципиентной зоны, стабильность остеосинтеза.
Анализ методов лечения применяемых для ликвидации обширных дефектов длинных трубчатых костей верхней конечности показал, что микрохирурги осуществляют фиксацию реваскуляризированных трансплантатов интрамедуллярными конструкциями с обязательным использованием гипсовой иммобилизации в течение длительного времени. Формирование контрактур смежных суставов воспринимается, как неизбежность. При использовании аппарата Илизарова достаточно часто возникают трансфиксационные контрактуры, инфекционные осложнения; конструкция громоздка, что создает значительные неудобства для больного.
Цель исследования - разработка методики лечения пациентов с сегментарными дефектами длинных костей верхней конечности на основе комбинированного напряженного остеосинтеза (КНО) (патенты РФ №№ 1750665, 2250085) с использованием в качестве пластического материала свободных реваскуляризированных и ротированых комплексов тканей.
При комбинированном напряженном остеосинтезе через оба костных фрагмента и трансплантат проводят спицу, концы которой выводят за пределы кости. Один конец спицы накостно фиксируют при помощи упорной площадки, а второй с управляемым усилием натягивают в чрескостном модуле на основе одного стрежня-шурупа или пары спиц. Спица по костно-мозговому каналу проводится только пробиванием. Использование дрели недопустимо, так как это приведет к миксированию костно-мозговой полости, а также при этом можно сломать спицу.
Проведенные на основе новой медицинской технологии № ФС-2005/021 (Патент РФ № 2246139) биомеханические тесты показали, что жесткость при комбинированном напряженном остеосинтезе плеча и предплечья, несмотря на то, что было использовано меньшее количество чрескостных элементов, в 1,5-2 раза (для различных нагрузок) выше, чем при стандартной компоновке аппарата Илизарова, принятой за эталон. Однако величины смещения на стыке проксимального фрагмента с трансплантатом показали необходимость использования дополнительной опоры для проксимального фрагмента. Его соединяют с модулем для натяжения осевой спицы, а через 2,5-3 месяца демонтируют.
Метод апробирован при лечении 14 пациентов с дефектами костей предплечья и 9 больных с сегментарными дефектами плечевой кости. У всех в анамнезе было не менее 2-3 операций в течение 5-7 лет существования дефект-диастаза. Использованы кожно-костные трансплантаты на основе малоберцовой и лучевой костей длиной 7-14 см в виде свободных трансплантатов и ротированных на сосудистой ножке.
Опыт работы показал, что при длительно существующих (3-7 лет) дефектах плечевой кости целесообразно с согласия пациента отдавать предпочтение острому укорочению сегмента и перекрытию стыка костных фрагментов ротированным лоскутом, включающим фрагмент лучевой кости. Устранение неравенства длин конечностей может быть выполнено вторым этапом.
Апробация метода показала, что применение комбинированного напряженного остеосинтеза позволяет минимально травмировать сосудистую систему кровоснабжаемых трансплантатов и костных фрагментов, обеспечивая при этом достаточно жесткую фиксацию, и раннее восстановление функции конечности. При комбинированном напряженном остеосинтезе предплечья к концу периода фиксации были улучшены ротационные движения, которые значительно ограничены в предоперационном периоде. Используемые при КНО внешние опоры имеют минимальные габариты и не причиняют существенного дискомфорта пациенту. Средние сроки фиксации составили 240 дней при пересадке свободных комплексов тканей и 210 при ротации несвободных лоскутов. Поверхностное воспаление в области выхода чрескостных элементов зарегистрировано у 2 больных. На результат лечения это не повлияло.
Диагностика, симптомы, лечение
![]()
Диастаз: причины и симптомы- Диагностика диастаза
- Лечение диастаза (консервативное и хирургическое)
- Операция по ушиванию диастаза
- Возможна ли профилактика диастаза?
Среди многочисленных напастей, с которыми приходится сталкиваться женщине на тропе войны за красоту, можно выделить одну из самых распространенных – диастаз прямых мышц живота. Что же это за проблема, затрагивающая, согласно статистическим данным, 40% женщин (особенно недавно ставших матерями) и даже 1,5% мужчин?
Разобраться в этом вопросе нам помог пластический хирург Рустам Амангельдыевич КУРМАНБАЕВ, специалист Центра эстетической медицины UMG.

Наш эксперт: пластический хирург Рустам Амангельдыевич Курманбаев.
Повышал квалификацию на курсе по пластической хирургии в клинике Clinica da Lagoa, Dr. Jose Antonio Beramendi, Рио-де-Жанейро, Бразилия, и на курсе по реконструктивной и эстетической хирургии в университетской клинике Сharite, Берлин, Германия.
* Фотографии пациенток Рустама Амангельдыевича до и после операции мы убрали под спойлеры, поскольку такие снимки нравятся не всем нашим читательницам. Если вы интересуетесь пластической хирургией - не поленитесь туда заглянуть, результаты операций поражают!
Диастаз: причины и симптомы
- Рустам Амангельдыевич, каковы причины возникновения диастаза прямых мышц живота?

- Каковы симптомы диастаза?
” - Когда пациентка напрягает брюшной пресс, в зоне диастаза наблюдается килеобразное продольное выпячивание, бугорок. Особенно хорошо такое выпячивание бывает заметно, если пациентку в положении лежа попросить поднять голову и ноги.
- Врач может пальцами прощупать внутренние края мышц, определить вертикальный дефект между ними, а при необходимости даже измерить ширину дефекта с помощью линейки.
Диагностика диастаза
- Можно ли самостоятельно диагностировать у себя диастаз?
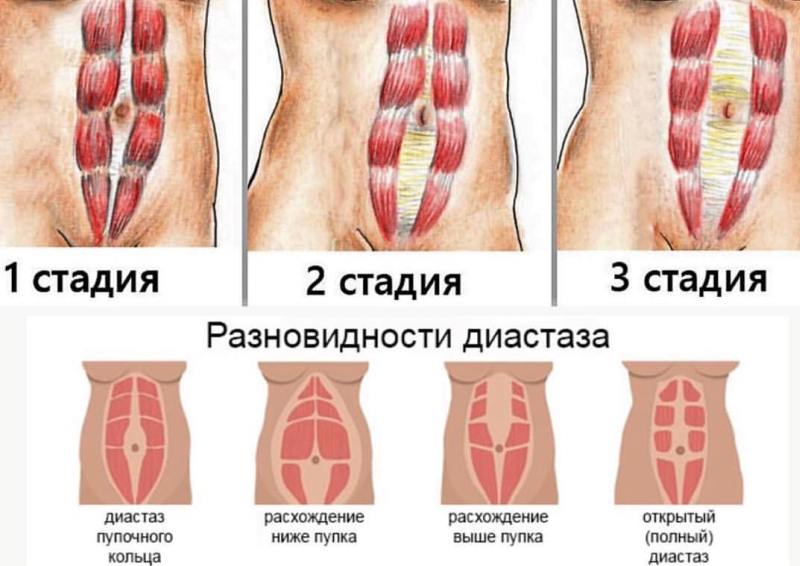
- Конечно. Пациент видит у себя округленный живот, который только немного подтягивается при напряжении мышц, но не становится плоским. Это первая степень диастаза. Расстояние между мышцами, образующими белую линию, варьируется в пределах 5-7 см.
Вторая степень – живот круглый даже при максимальном напряжении мышц, их расхождение превышает 7 см.
Третья степень – расширение белой линии живота превышает 10 см, сам живот большой и обвислый.
” - Есть тест для самостоятельного определения диастаза. Необходимо лечь на спину на ровной поверхности и согнуть ноги в коленях так, чтобы стопы полностью соприкасались с полом. Далее одну руку завести за голову, другую – положить под прямым углом к серединной линии примерно около пупка.
- Расслабившись, следует кончики пальцев неспешно погружать в живот, одновременно оторвав плечи и грудную клетку от пола как при выполнении упражнения на прокачку пресса. Кончиками пальцев начинайте прощупывать белую линию живота, чтобы найти края прямых мышц живота. На ощупь можно определить, есть ли расхождение между ними и какова его ширина.
- Диагностика диастаза очень проста. Еще раз повторюсь, что это можно сделать самостоятельно, лежа на спине и приподняв ноги, можно воспользоваться помощью тренера (при условии, что он достаточно компетентен – тут уж судите сами), можно обратится к хирургу, к пластическому хирургу.
Лечение диастаза (консервативное и хирургическое)
- Как избавиться от этой неприятной проблемы? Когда требуется хирургическое вмешательство, и есть ли какие-то альтернативный варианты, например, ношение бандажа?
- При второй и третьей степени диастаза мышцы никогда не сойдутся сами. Их надо только сшивать. Ношение бандажа диастаз не уберет, но я рекомендую носить его перед операцией по ушиванию диастаза. Внутренние органы привыкают к определенному положению, и, когда операция произведена, пациент гораздо лучше себя чувствует.
- Можно ли справиться с диастазом физическими упражнениями?
- В спортзале любой грамотный тренер знает варианты упражнений для прокачки мышечного каркаса и устранения первой степени диастаза.
- А если диастаз есть у женщины с лишним весом, ей лучше сначала прооперироваться, а потом худеть, или наоборот?
- Диастаз практически всегда есть у женщин с излишней массой тела. Я говорю своим пациенткам так: ко мне следует приходить в комфортном состоянии, со своим стабильным обычным весом, без всяких жестких диет. Ничего не нужно специально менять – ни образ жизни, ни систему питания, ни систему тренировок. Пластический хирург при осмотре скажет, где отнять, где прибавить. Операцию по устранению диастаза можно делать вместе с липосакцией, абдоминопластикой. Можно все сделать за раз, можно поэтапно. Я всегда делаю талию полностью: убираю жир вкруговую, убираю лишнюю кожу, сшиваю диастаз, делаю красивый пупок. Красота! (Улыбается).
- В каких случаях оперироваться нужно обязательно?
” - Не нужно паниковать, но обязательно обратитесь за консультацией к хирургу, а в острых случаях (если можно заподозрить ущемление грыжи) – за экстренной помощью.

Операция по ушиванию диастаза
- А как проводиться современная малотравматичная операция по ликвидации диастаза?
- В тех случаях, когда убирается только диастаз, делается небольшой разрез внизу, сантиметров 5-7, ушиваются мышцы до мечевидного отростка, до грудной клетки, и все зашивается. Все четко, быстро, малотравматично.
Диастаз представляет собой расхождение прямых мышц живота, причиной которого чаще всего является растяжение белой линии.
Наиболее распространенная классификация степеней диастаза, которую можно встретить на просторах русскоязычного интернета, гласит, что существует три степени диастаза. Чем больше расхождение прямых мышц, тем выше степень диастаза:
- Первая степень – 5-7 см;
- Вторая степень – 7-10 см;
- Третья степень - более 10 см.
Но следует сразу оговориться, что эта классификация принята только в России среди врачей-хирургов. Cогласно современной научной литературе понятие нормы и патологии для диастаза отличается от принятого у нас. Так, у здоровых нерожавших женщин в возрасте 20- 45 лет диастаз определялся как:
- >16 мм в точке на 2 см ниже пупка
- >15 мм на уровне мечевидного отростка грудины
- >22 мм в точке выше пупка на 3 см
Соответственно, расхождение менее 16 мм в точке на 2 см ниже пупка, менее 15 мм на уровне мечевидного отростка и менее 22 мм в точке выше пупка являются… Нормой! Но при одном условии – только в случае отсутствия симптомов диастаза.
Основные факторы, провоцирующие возникновение диастаза:
- Беременность, причем с каждой беременностью риск диастаза увеличивается, а степень диастаза может прогрессировать
- Ослабленные, нетренированные или неправильно тренированные мышцы живота (прежде всего прямые мышцы живота) и тазового дна.
Также свой вклад в развитие диастаза может давать наследственность, неправильная осанка, операции на брюшной стенке (в том числе и кесарево сечение), значительные колебания веса во время беременности, а также особенности осанки и телосложения.
- появление пупочных грыж;
- риск опущения органов малого таза
- нестабильная работа пищеварительной системы;
- проблемы с осанкой и боли в спине;
- сложности при родовых потугах;
Диагностика диастаза.
Чтобы определить, относятся ли все эти риски к вам или нет, для начала необходимо точно диагностировать диастаз. Здесь крайне важен комплексный подход – необходимо не только убедиться в наличии расхождения, но и оценить степень контроля над мышцами, натягивающими белую линию живота. Также важно подтвердить наличие расхождения мышц современными медицинскими методами. Золотым стандартом диагностики диастаза является УЗИ белой линии живота.
Для начала можно сделать простой и показательный тест на диастаз в домашних условиях (он же тест самодиагностики диастаза)
- Исходное положение лежа на спине
- Одну руку положить под голову, другую на живот так, чтобы кончики пальцев располагались перпендикулярно белой линии примерно на уровне пупка.
- Приподняв голову (только голову и верхнюю часть лопаток, остальная спина прижата к полу), мягко погрузить пальцы в живот
- Двигая кончиками пальцев вдоль белой линии живота, можно на ощупь найти медиальные края прямых мышц, а также определить их расхождение и измерить его ширину.
- Оптимально сделать это как минимум в трех точках: на уровне пупка, примерно посередине между пупком и грудиной и посередине между пупком и лонным сочленением
- Необходимо оценить наличие симптомов диастаза: выбухания живота, валика над белой линией, провала между мышцами и др.
Видео по самодиагностике диастаза:
Если расхождение достаточно широкое, и вы обнаружили у себя симптомы диастаза – не отчаивайтесь, выход есть! В ваших силах скорректировать диастаз – взять его под контроль, уменьшить и вернуться к активному образу жизни без вреда для здоровья. Это можно сделать с помощью специальных комплексов восстановительных упражнений и соблюдая несложные правила безопасности в обычной жизни.
Противопоказания при диастазе.
- В обычной жизни:
- вставать и ложиться следует через бок
- носить тяжесть (в том числе малыша) следует симметрично нагружая спину (рюкзаки вместо сумок на одно плечо и пакетов, в случае ношения малыша - эргорюкзаки, слинги-шарфы, а не хипситы и слинги с кольцами)
- поднимать тяжести следует не за счет мышц спины, а за счет ног, при этом в момент усилия нужно подтягивать мышцы тазового дна
2. Чтобы исключить прогрессирование диастаза, следует очень избирательно подходить к вопросу выбора спортивных упражнений. Избегать нужно тех упражнений, которые провоцируют повышение давления в брюшной полости и напряжение прямых мышц брюшного пресса, в частности:
- упражнения, включающие подъем плеч из положения лежа;
- упражнения, включающие полный или частичный подъем туловища;- подъем ног;
- классические скручивания;- упражнения, в которых органы брюшной полости давят на брюшную стенку за счет силы тяжести: планки и их различные вариации, отжимания от пола;
- боковые планки
- наули
Этот список запретных упражнений будет постепенно сокращаться с освоением техник контроля натяжения белой линии.
Выбирая упражнения для коррекции диастаза, рекомендуем вам ориентироваться на следующие критерии:
Мы предлагаем вам познакомиться с базовыми упражнениями, необходимыми для освоения навыка координации глубоких мышц. Несмотря на кажущуюся простоту эти упражнения несут огромную пользу и закладывают основу для правильной работы глубоких мышц.
1. Диафрагмальное дыхание – учимся расслаблять живот. Это необходимо, поскольку при напряженном животе правильная тренировка глубоких мышц невозможна.
Со вдохом постепенно и плавно расширяйте грудную клетку, направляйте нижние ребра в стороны и расслабляйте живот. С выдохом ребра и живот без каких-то специальных усилий верните в изначальное положение.
Тренируйте этот тип дыхания в разных позах (сидя, стоя, лежа) и при любой возможности.
2. Выравнивание стоя (Тадасана) – положение, в котором нагрузка на брюшную стенку распределяется наиболее оптимально. Это комфортное положение, не сковывающее ваши естественные движения и дыхание.
Стопы на ширине таза, пальцы ног разведены в стороны. Коленные чашечки слегка подтяните мышцами вверх, таз выровнен (седалищные кости направлены в пол), копчик слегка подкручен внутрь, а в пояснице при этом сохраняется естественный прогиб. Плечи расслаблены и отведены вниз и назад, лопатки равномерно прижаты к спине, макушкой легонько тянитесь в потолок. Отстройте позу и сделайте в ней несколько циклов диафрагмального дыхания. Практикуйте выравнивание как только у вас появляется возможность – если вы стоите у плиты, в очереди в магазине, моете посуду и т.д.
Видео-инструкция:
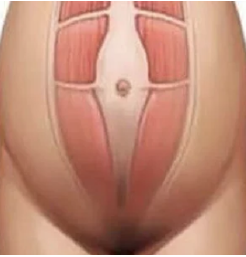
Растяжение сухожильного апоневроза прямых мышц, расположенного по средней линии живота, отмечается у 1% населения. Физиологический диастаз брюшной мускулатуры наблюдается у младенцев и у 66–100% беременных в 3 триместре гестационного периода. Стойкому выраженному расхождению мышц более подвержены женщины субтильного телосложения, выносившие больше одного ребенка, мужчины среднего и старшего возраста, страдающие абдоминальным ожирением.
Возникновению заболевания способствует длительное повышение внутрибрюшного давления в сочетании с нарушением структуры волокон, формирующих срединную сухожильную мембрану передней брюшной стенки. По мнению специалистов в сфере пластической и абдоминальной хирургии, наиболее распространенными причинами расхождения прямых мышц являются:
- Беременность. Рост матки приводит к значительному растяжению стенки живота и увеличению брюшного давления. Ситуация усугубляется расслабляющим действием релаксина, который угнетает синтез коллагеновых волокон и стимулирует их распад, вследствие чего соединительная ткань становится более эластичной. Мышечный диастаз более выражен при многоплодии, многоводии, вынашивании крупного плода, ранее перенесенных кесаревых сечениях, раннем начале физических тренировок после родов.
- Несостоятельность мышечно-сухожильных структур. Недоразвитие мускульных волокон стенки живота провоцирует физиологическое расхождение пучков прямых мышц у новорожденных. Младенческий абдоминальный диастаз чаще наблюдается при недоношенности детей. Расширение белой линии вследствие дистрофических изменений тканей у взрослых женщин и мужчин встречается редко.
Пусковым моментом формирования диастаза прямых мышц живота становится длительное растяжение брюшной стенки, обусловленное ростом матки, большим объемом висцерального жира, нарушениями пищеварения при употреблении новорожденным продуктов, вызывающих метеоризм. Под действием распирающих нагрузок прямые мышцы расходятся, а соединяющая их белая линия растягивается.
Усугубляющим фактором становится ослабление межмышечного апоневроза вследствие несостоятельности волокон при коллагенопатиях, разрыхлении соединительной ткани.
Восстановление размеров межмышечного апоневроза может нарушаться при ранних интенсивных тренировках для восстановления физической формы, поскольку сокращение прямых мышц пресса с одновременным повышением внутрибрюшного давления фиксирует белую линию в растянутом состоянии. Аналогичный эффект оказывает тяжелая физическая работа, расстройства, при которых кратковременно интенсивно напрягается брюшной пресс (запор, кашель). Сохранение диастаза при резком похудении обусловлено более медленным сокращением сухожильных волокон, которые не успевают подтянуться за уменьшающимся в объеме животом.
Систематизация форм абдоминального диастаза проводится с учетом локализации участка растяжения и расстояния между внутренними краями прямых мышц. Такой подход позволяет определиться с тактикой ведения пациента и объемом хирургического вмешательства (при его необходимости). Пластические и абдоминальные хирурги различают следующие виды и степени растяжения белой линии:
- По локализации диастаза. Выделяют надпупковый, подпупковый, смешанный варианты (с одновременным расхождением прямых мышц выше и ниже пупка). Растяжение апоневроза в области эпигастрия чаще диагностируется у мужчин, в мезогастральной и гипогастральной области — у женщин после родов.
- По выраженности диастаза. При расхождении I степени расстояние между краями прямых абдоминальных мышц составляет от 2 до 5 см, при II степени — от 5 до 7 см, при III степени — больше 7 см. Чем более выражено растяжение, тем тяжелее клиническая симптоматика и сложнее предполагаемая операция.
При прогрессировании заболевания отмечаются нарушения моторики кишечника (метеоризм, запоры), тошнота. У 66% женщин с послеродовым растяжением апоневроза наблюдается дисфункция мышц диафрагмы таза, которая клинически проявляется недержанием мочи в момент кашля, чихания. При выраженном диастазе могут выявляться признаки атрофии мускулатуры живота, венозного застоя в сосудах нижних конечностей.
При значительном расхождении краев прямых мышц (7 см и более) у пациентов нередко формируются грыжи пупочного кольца и белой линии живота, которые обусловлены наличием дефектов апоневроза и выходом органов брюшной полости вместе с брюшиной под кожу. Частым осложнением заболевания является спланхноптоз — опущение внутренних органов вследствие ослабления мускулатуры живота, что клинически проявляется хроническими запорами вплоть до развития кишечной непроходимости, тошнотой, тахикардией, головокружениями. При дискоординации работы мышц возникает чрезмерная нагрузка на позвоночник, которая может привести к постоянным болям в спине, нарушению осанки.
Постановка диагноза не представляет затруднений, поскольку диастаз прямых мышц живота всегда сопровождается характерной клинической картиной. Диагностический поиск при тяжелой стадии заболевания направлен на выявление возможных осложнений и нарушений в работе внутренних органов. План обследования пациента включает следующие физикальные и инструментальные методы:
- Пальпация живота. Определить наличие диастаза позволяет тест: больного просят лечь на спину, согнув ноги в коленях, и напрячь брюшной пресс. При этом врач может пропальпировать выступающие валики по краям прямых мышц и оценить ширину расхождения. Метод недостаточно эффективен у пациентов с избыточной массой тела вследствие затруднений при проведении пальпации.
- УЗИ брюшной стенки. Сонография – доступное неинвазивное исследование, с его помощью визуализируют растяжение и истончение белой линии, которыми сопровождается увеличение расстояния между прямыми мышцами. При использовании ультразвукового метода можно определить наличие таких осложнений, как грыжи передней стенки живота, опущение брюшных органов.
- Рентгенография. Обзорная рентгенография ОБП дает возможность оценить размеры и взаимное расположение внутренних органов. У 84% пациентов наблюдается гастроптоз различной степени выраженности. Метод также помогает дифференцировать диастаз с другими патологическими состояниями, сопровождающимися сходной клинической картиной.
Дифференциальная диагностика диастаза выполняется с врожденными аномалиями развития соединительной ткани, грыжами белой линии и пупочного кольца, хроническими заболеваниями пищеварительного тракта (гастритами, энтероколитами), болезнями мочеполовой системы. Кроме осмотра абдоминального и пластического хирурга пациенту рекомендованы консультации гастроэнтеролога, уролога, гинеколога, младенцам — неонатолога или педиатра.
Тактика ведения пациента определяется длительностью существования апоневротического растяжения, его степенью и типом. При развитии диастаза на фоне желудочно-кишечных, бронхолегочных и других заболеваний обязательно назначается лечение основной патологии. В младенческом возрасте используется выжидательный подход с принятием решения об оперативном укреплении брюшной стенки после 6 месяцев при наличии сопутствующих грыж и после 12 месяцев при сохранении диастаза и выраженной клинической симптоматике.
Период наблюдения за женщиной после родов обычно составляет не менее года, при этом физиологическим считается растяжение апоневроза мышц живота до 2,0–2,5 см, сохраняющееся в течение первых 6–8 послеродовых недель. Женщинам с расхождением абдоминальных мышц показано ношение бандажа на протяжении 2–4 месяцев после родов, отказ от использования слингов, коррекция питания для обеспечения нормальной дефекации, поддерживание живота при кашле и чихании.
Оперативное лечение диастаза проводится при расхождении мышц живота 2-3 степени, наличии сопутствующей пупочной грыжи. У женщин хирургическое вмешательство выполняется не ранее, чем спустя год после родов при отсутствии планов на новую беременность и хорошем состоянии брюшной мускулатуры. С учетом степени и характера растяжения, состояния окружающих тканей применяются различные виды операций:
- Эндоскопическая абдоминопластика. Во время вмешательства может устанавливаться сетчатый аллотрансплантат, сшиваются краевые участки прямых мышц, укрепляются грыжевой сеткой потенциально слабые зоны апоневроза. Возможно одновременное проведение герниопластики. Преимуществом малоинвазивной операции является минимальный косметический дефект, однако этот метод неприменим при необходимости иссечения избыточной ткани.
- Пластика диастаза через разрез или проколы. Традиционное ушивание диастаза (использование сетчатого имплантата) рекомендовано при наличии дряблых и растянутых участков кожи, которые планируется удалить в процессе операции. В ходе герниопластики используется сетчатый имплантат и накладываются швы на влагалища прямых мышц. При значительных отложениях подкожного жира проводится абдоминопластика.
Читайте также:
- Акупунктурные точки при болях в плечевом суставе
- Снимок рентген плечевого сустава ребенка
- Согревающий компресс на предплечье
- Упражнения для развития гибкости верхнего плечевого пояса
- Смещение лопатки в каудальном направлении
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.


