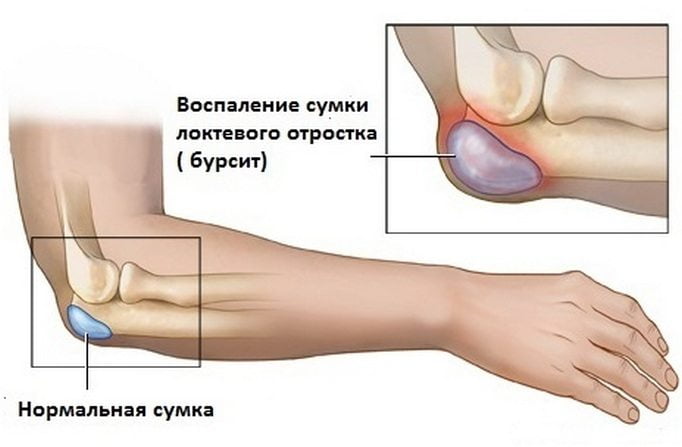
Бурсит локтевого и плечевого сустава
Бурсит локтевого сустава — воспалительное заболевание, поражающее синовиальную сумку. Асептический или инфекционный патологический процесс по характеру течения бывает острым, подострым, хроническим. Основными причинами развития бурсита становятся предшествующие травмы, повышенные нагрузки, частые монотонные движения рукой, системные воспалительные и дегенеративно-дистрофические заболевания. Ведущие симптомы патологии — боли, усиливающиеся при сгибании и разгибании локтя, формирование упругого уплотнения в воспаленной области, отечность мягких тканей и ограничение объема движений.
Диагноз выставляется на основании внешнего осмотра пациента и результатов инструментальных исследований: рентгенографии, МРТ, КТ. Бактериологические анализы позволяют установить видовую принадлежность инфекционных агентов, их резистентность к препаратам. Терапия острого бурсита консервативная. При выявлении хронического или гнойного заболевания проводится иссечение синовиальной сумки.
Причины и провоцирующие факторы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Синовиальная сумка (бурса) — небольшая щелевидная полость, которая выстлана оболочкой и отграничена от окружающих тканей капсулой. Внутри нее находится синовиальная жидкость, питающая гиалиновые хрящи и предупреждающая повреждение костных структур при их смещении относительно друг друга. Если на локтевой сустав воздействуют нагрузки, превышающие пределы его прочности, то в синовиальной оболочке начинает развиваться воспалительный процесс. Это происходит и при совершении монотонных движений рукой в течение длительно времени, например при проведении малярных работ. В результате микротравмирования тканей в синовиальной сумке вырабатывается больше жидкости, чем требуется для защиты тканей от быстрого изнашивания. Бурса растягивается, увеличивается в размерах, провоцируя снижение функциональной активности локтевого сустава. При хроническом течении бурсита происходят деструктивные процессы:
- формируются спайки;
- на месте тканей синовиальной сумки образуются фиброзные очаги;
- появляются области с кальцификатами (скоплениями кристаллов кальция).
Причиной гнойной патологии становится проникновение в полость сустава патогенных микроорганизмов, чаще всего бактерий. Это возбудители гонореи, сифилиса, бруцеллеза, туберкулеза. Развитие неспецифического бурсита провоцируют стрептококки, энтерококки. При травмах, сопровождающихся нарушением целостности кожи (порезы, проколы) в синовиальную сумку проникают золотистые и эпидермальные стафилококки. Сразу после инфицирования бактерии начинают размножаться, выделяя в окружающее пространство токсичные продукты своей жизнедеятельности. Итогом становится воспаление бурсы и накопление в ней гнойного экссудата. Микробы могут переноситься потоком крови из первичных очагов, сформированных ими в других органах. Поэтому бурсит часто диагностируется при следующих заболеваниях:
- фурункулез;
- остеомиелит;
- карбункулы;
- пролежни;
- трофические язвы.
Предрасполагающими к воспалению бурсы факторами становятся артрозы, артриты, ревматоидные, реактивные, инфекционные, подагрические. Развитие патологии провоцируют метаболические и эндокринные заболевания (тиреотоксикоз, сахарный диабет), нарушения кроветворения, резкое снижение иммунитета, длительный прием глюкокортикостероидов.
Клиническая картина
Для острого бурсита характерно накопление в синовиальной сумке экссудата с примесями крови или сывороточной жидкости. Клинически это проявляется припухлостью локтевого сустава, нерезкими или умеренно выраженными болями. Отек локализуется непосредственно под кожей, еще более ограничивая движения. Боли при сгибании и разгибании локтя усиливаются, нередко иррадиируют в предплечья, кисти рук. Кожа над сочленением краснеет, становится горячей на ощупь из-за перенаполнения кровью сосудов.
Ухудшения общего самочувствия больного обычно не происходит. У ослабленных людей изредка наблюдается повышение температуры тела до субфебрильных значений и быстрая утомляемость. В области локтя формируется небольшое болезненное, упругое и эластичное уплотнение, немного смещающееся при пальпации. Если на него надавить, то внутри образования ощущается перемещение жидкости (флуктуация).
- интенсивность болей постоянно возрастает, они становятся дергающими, распирающими;
- сустав отечен, гиперемирован, горячий;
- даже при легком прикосновении к локтю ощущается сильная болезненность;
- объем движений существенно снижается;
- увеличиваются регионарные лимфатические узлы.
Гнойный инфекционный бурсит сопровождается признаками общей интоксикации организма. Температура тела может повышаться несколько раз в течение дня, возникают озноб, лихорадочное состояние, усиливается потоотделение. Наблюдаются сонливость, слабость, упадок сил, головные боли, головокружения. У детей нередко расстраиваются пищеварение и перистальтика.
Если человек не обращается за медицинской помощью, то патологический процесс стремительно распространяется на соседние соединительнотканные структуры. Развивается абсцесс, образуются свищи, флегмоны, повышается вероятность возникновения остеомиелита.
Диагностика
Диагноз часто выставляется на основании клинической картины — покраснения и отечности локтевого сустава, наличия флуктуирующего упругого уплотнения. На бурсит указывает предшествующая травма, системные патологии в анамнезе. Если заболеванием поражены глубоко расположенные лучелоктевые или межкостные синовиальные сумки, то проводится МРТ. Исследование позволяет оценить степень повреждения тканей, установить стадию воспалительного процесса. Рентгенография показана при подозрении на сопутствующую суставную патологию, спровоцировавшую развитие бурсита.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
С помощью пункции извлекается синовиальная жидкость для серологических или бактериологических анализов. Посев биологических образцов в питательные среды помогает установить вид инфекционного возбудителя, а по количеству сформировавшихся колоний судят о степени обсемененности бурсы и тяжести воспаления.
Консервативное лечение
Терапия острого асептического бурсита проводится хирургом в условиях амбулатории. При необходимости выполнятся пункция синовиальной сумки для извлечения накопившего экссудата. Затем ее полость промывается антисептиками, а при сильном воспалительном процессе обрабатывается растворами глюкокортикостероидов (Дипроспан, Дексаметазон, Триамцинолон) в комбинации с анестетиками Лидокаином или Новокаином. После наложения тугой повязки пациенту показано дальнейшее лечение бурсита локтевого сустава в домашних условиях. Ему рекомендуется прикладывать холод (пакет, наполненный льдом и обернутый тканью), принимать нестероидные противовоспалительные препараты. Обычно в лечебные схемы включаются следующие НПВС:
- таблетки, капсулы, драже — Кетопрофен, Кеторолак, Диклофенак, Индометацин, Нимесулид. Больной должен одновременно принимать ингибиторы протонного насоса (Эзомепразол, Пантопразол) для предупреждения изъязвления слизистой желудка;
- мази, гели, кремы — Долгит, Нурофен, Найз, Фастум, Вольтарен, Кеторол, Артрозилен. Наружные средства наносятся на локоть 2-3 раза в день на протяжении 1-2 недель.

При диагностировании гнойного бурсита требуется проведение антибиотикотерапии препаратами, к которым чувствительны патогенные микроорганизмы. Наиболее часто практикуется применение макролидов (Азитромицина, Кларитромицина, Эритромицина), полусинтетических защищенных пенициллинов (Аугментина, Флемоклава, Азитрокса), цефалоспоринов (Цефтриаксона, Цефазолина, Цефотаксима). Антибиотиками обрабатывается синовиальная сумка после извлечения гнойного экссудата, а затем они принимаются перорально в определенном врачом режиме дозирования. Для повышения терапевтической эффективности антибиотикотерапии в лечебные схемы могут быть включены противомикробные средства из группы сульфаниламидов.
После купирования воспаления НПВС или глюкокортикостероидами пациентам рекомендованы прогревания. Для проведения процедур используются грелки или полотняные мешочки, наполненные горячей морской солью. С этой целью применяются наружные средства, обеспечивающие разогревание — Капсикам, Финалгон, Випросал, Апизартрон.
В период реабилитации проводятся 5-10 сеансов физиотерапевтических процедур — УВЧ-терапия, магнитотерапия, лазеротерапия, электрофорез, фонофорез. Ускорить выздоровление помогает классический, вакуумный, аккупунктурный массаж, аппликации с озокеритом, парафином, бальнеолечение. Для восстановления всех функций сустава пациенту рекомендованы ежедневные занятия лечебной физкультурой с постепенным увеличением нагрузок.
Операция при бурсите локтевого сустава
Если локтевой бурсит принял хроническое рецидивирующее течение, то использование препаратов нецелесообразно. Частые пункции также безрезультативны, так как после извлечения экссудата он вскоре вновь накапливается в синовиальной сумке. В плановом порядке проводится иссечение бурсы с использованием местной анестезии.
После выполнения дугообразного разреза врач вводит раствор Новокаина. Это позволяет улучшить видимость границ между синовиальной сумкой и мягкими тканями. С помощью зажима производится отслаивание бурсы, а затем она полностью иссекается. Хирург обязательно внимательно обследует поле для обнаружения и извлечения небольших кусочков капсулы. Кожа ушивается, а рана дренируется с помощью одного или двух резиновых выпускников. Если иссекаемая капсула крупного размера, то практикуется постановка резиновой полутрубки. Далее рука сгибается в локте, проводится тугое бинтование таким образом, чтобы кожные покровы соприкасались с мягкими тканями.
В период реабилитации проводится УВЧ-терапия для ускорения регенерации за счет улучшения кровообращения и микроциркуляции. Хирург снимает швы через 10 дней, после чего пациенту показана лечебная физкультура для разработки сустава.
При бурсите прогноз на полное выздоровление благоприятный. Исключение составляет гнойная форма, при которой в патологический процесс быстро вовлекаются расположенные поблизости с локтем соединительнотканные структуры. В таких случаях повышается вероятность контрактуры, что существенно ограничивает движения и требует дополнительного лечения.
Содержание:
В области суставов практически всегда наблюдается активное движение костей, сухожилий и связок, из-за которого возникает трение. Для уменьшения трения и улучшения скольжения суставов нужна синовиальная жидкость, которая находится в околосуставных сумках, также называемых бурсами. В некоторых случаях в этих бурсах начинается воспалительный процесс, который может быть:
- гнойным (с образованием гноя, причиной появления которого обычно являются микроорганизмы);
- серозным (самая легкая форма воспалительного процесса, при которой наблюдается воспаление без образования гноя);
- геморрагический ( сопровождающийся кровоизлиянием в полость сустава).
Развитие такого воспаления и называется бурситом.

Каковы причины развития локтевого и плечевого бурситов?
Плечо и локоть — именно те суставы, которые чаще всего страдают от такого воспаления. Бурсит обычно возникает после их травмирования или же в результате продолжительной нагрузки на эти суставы. Различные удары, падения, продолжительная нагрузка на сустав — все это приводит к тому, что околосуставная сумка воспаляется и заполняется жидкостью.

Бурсит плечевого сустава имеет те же причины развития, но он чаще поражает именно спортсменов, у которых вид спорта предполагает широкие амплитудные махи руками. При этом различают субакромиальный и субдельтовидный бурсит в зависимости от того, какая именно сумка воспалилась.
Кроме перегрузок и травм бывают и другие причины развития этого воспаления. Так, при некоторых заболеваниях в бурсу попадают болезнетворные микроорганизмы, из-за которых развивается гнойный бурсит локтевого или плечевого сустава. Впрочем, в некоторых случаях инфекция в околосуставную сумку попадает просто через открытую рану — результат будет тем-же.
Отдельно стоит упомянуть известковый бурсит — эта форма заболевания обычно вызвана нарушением обмена веществ, потому лечение его — задача довольно сложная, которая включает в себя не столько медикаменты, сколько правильное питание и лечебную физкультуру. При такой форме болезни происходит отложение солей кальция, что в некоторых случаях приводит к ухудшению подвижности сустава.
Симптомы бурсита
Бурсит локтевого или плечевого сустава всегда начинается с отека. Обычно отек появляется через время после получения травмы или продолжительной перегрузки. В первое время он не является проблемой, поскольку движение в суставе не ограничивает и болевых ощущений не приносит. Именно поэтому люди зачастую игнорируют этот первый симптом.

Но в это время воспалительный процесс постепенно развивается, а околосуставная сумка начинает постепенно увеличиваться — это происходит из-за застоя синовиальной жидкости. Через время сустав начинает болеть, движения в нем также начинают ограничиваться из-за болевых ощущений. Над пораженной областью краснеет кожа, локально повышается температура.
Если синовиальная жидкость не инфицирована, то симптомы этим и ограничиваются. Но если в нее попали болезнетворные микроорганизмы, то ситуация резко ухудшается, поскольку развивается гнойный бурсит. В этом случае появляются также признаки интоксикации организма — недомогание, озноб, головная боль и повышение температуры тела до 39-40 градусов. Если при этом не проводится надлежащее лечение, то появляется опасность развития гнойного артрита.
Хроническая форма бурсита отличается от острой регулярными обострениями состояния и скудностью симптомов, что у в некоторой мере осложняет диагностику. Хронический бурсит локтевого и плечевого сустава серьезно снижает работоспособность человека, при этом консервативное лечение уже не будет достаточно эффективным.
Как лечат это заболевание?
Лечение такого заболевания как плечевой или локтевой бурсит является достаточно сложным, хотя бытует ошибочное мнение, что от него можно избавиться полностью народными средствами. Сам курс лечения во многом зависит от причин развития воспаления, а большинство народных методов способно только уменьшить болевой синдром. Естественно, это в некоторой мере поможет при серозной форме болезни, хотя и увеличивается риск перехода ее в хроническую. Но при гнойном воспалении никакие прогревания и припарки пользы не принесут, поскольку они никак не могут устранить инфекцию.
Лечение бурсита локтевого сустава, например, начинается с достаточно сложной диагностики, при которой проводится даже пункция сустава, а только потом назначаются соответствующие лекарства. Пока не определена форма заболевания — ни один врач не возьмется назначить полноценный курс лечения. При этом можно выделить только несколько основных пунктов, на которые опирается любой специалист при выборе лечения.
Независимо от формы заболевания одними из первых назначаются нестероидные противовоспалительные препараты. Их задача проста и понятна — снять боль и уменьшить воспаление. Но такие лекарства не получится принимать долго из-за их побочных эффектов, потому при продолжительном лечении дозы НПВП либо уменьшаются, либо они заменяются другими препаратами. При легкой форме их вообще используют в виде гелей и мазей.
Если серозный бурсит локтевого или плечевого сустава предполагает в основном лечение мазями и покой, то при гнойной форме требуется лечение антибиотиками, причем таблетки далеко не всегда оказываются достаточно эффективными и практически всегда необходимо оперативное вмешательство. В этом случае проводится пункция сумки, потом ее промывают специальными растворами (в основном — антибактериальными растворами и кортикостероидами) и дренируют до тех пора, пока воспаление не пройдет.

При хронической форме болезни также часто нужно хирургическое вмешательство, но тут уже речь идет не о пункции, а о бурсэктомии — иссечении пораженной суставной сумки.
Применяемые при лечении физиотерапевтические методы обычно помогают только уменьшить болевой синдром и отек. Такие методы, как и немедикаментозные народные средства, хорошо помогают при серозном бурсите, но практически бесполезны при гнойном.
В структуре гнойных хирургических патологий острые воспаления суставов составляют около двадцати процентов. Следует отметить, что лечение данных состояний всегда сопровождается значительными трудностями, высоким риском быстрого развития осложнений и частыми рецидивами воспалительных процессов.
Факторами риска развития бурситов являются:
- частые физические перегрузки и травмы;
- наличие сахарного диабета, подагры, ревматоидного артрита, системной красной волчанки и т.д.;
- злоупотребление спиртными напитками;
- длительная терапия системными глюкокортикостероидными препаратами.
У мужчин данное заболевание встречается значительно чаще, чем у женщин.
Гнойный бурсит локтевого сустава чаще всего встречается у садовников, механиков, кровельщиков, строителей, бейсболистов, гимнастов, баскетболистов, легко и тяжелоатлетов. Симптомы бурсита плеча чаще всего отмечаются у лиц, профессионально занимающихся плаванием, теннисом или бадминтоном. Также бурсит плечевого сустава часто встречается у пациентов старше 50-ти лет после незначительных травм плеча, тяжелой физической работы, подъема тяжестей, работ на земельных участках и т.д.
Код заболевания по МКБ10 для бурсита локтевого сустава:
- М70.2 — при поражении локтевого отростка;
- М70.3 – для других бурситов локтевого сустава.
Бурсит кисти классифицируется как М70.1, а бурсит плеча – М75.5.
Чем опасно заболевание?
Чаще всего хирургам приходится сталкиваться с острыми гнойными бурситами локтевых, плечевых и коленных суставов. Как правило, при своевременном лечении, первые эпизоды бурсита не сопровождаются развитием серьезных осложнений. Однако, заболевание склонно к частым рецидивам, возникающим даже при минимальном травмировании конечности.
При позднем обращении в больницу гнойный бурсит может осложниться свищом со спонтанным вскрытием и дренированием гнойника, развитием бактериемии, сепсиса и токсического шока.
Развитие гнойного бурсита также может привести к некрозу и расплавлению стенок суставной сумки с последующим прорывом гноя в суставную полость, способствуя развитию тяжелого гнойного артрита.
При этом распространение воспаления на хрящевую и костную ткань может приводить к развитию гнойно-деструктивных остеоартритов, параартикулярных флегмон, эпифизарных остеомиелитов и панартритов. В тяжелых случаях воспаление может становиться причиной полного разрушения внутрисуставной хрящевой ткани и самой кости.
В связи с этим, медикаментозное лечение при бурсите является обязательным, при этом все препараты должен назначать только специалист (лечение бурсита плечевого сустава проводит врач-хирург). Самолечение недопустимо и может привести к развитию тяжелых осложнений и частых последующих рецидивов заболевания.
Что такое бурсит?
Бурсой называют анатомическое образование, находящееся под кожей, имеющее собственную синовиальную оболочку. В зависимости от расположения, бурса может сообщаться (надколенниковая бурса) или не сообщаться (локтевая бурса) с окружающими тканями. В бурсах содержится синовиальная жидкость, снижающая трение и давление в суставах во время выполнения различных движений. Кроме амортизирующей функции, синовиальные сумки выполняют защитную роль, поглощая удар (при небольших травмах) и уменьшая риск серьезного повреждения сустава.
Воспаление синовиальных сумок (бурсит) сопровождается увеличением проницаемости капилляров и накоплением в полости бурсы патологической воспалительной жидкости и белкового экссудата, приводя к появлению болезненности и припухлости (вздутия) в области пораженного сустава.
Причины развития бурситов
Подавляющее число гнойных бурситов связано с бытовыми травмами перечисленных зон. При этом, для развития бурсита может быть достаточно микротравмы кожных покровов, покрывающих область сумки.
Также, бурситы могут возникать после огнестрельных повреждений суставов, открытых и закрытых переломов, а также вследствие инъекционных или оперативных вмешательств (чаще всего, это инъекции наркотических веществ, самостоятельное вскрытие крупных гнойников в домашних условиях и т.д.). У пациентов с деформирующими артрозоартритами, ревматоидными полиартритами или диабетическими остеоартропатиями, постинъекционные гнойные бурситы часто связаны с введением в полость сустава стероидных средств.
Достаточно часто наблюдается и занос инфекции из близко расположенных к бурсе очагов гнойной инфекции (рожистые воспаления конечности, крупные фурункулы, флегмоны, абсцессы, инфицированные пролежни, загноившиеся раны и т.д.).
Причиной развития септических бурситов является любая гноеродная флора, попавшая в результате травмы в полость сумки. Наиболее частыми возбудителями воспалительного процесса в синовиальных сумках являются стафилококки, стрептококки, эшерихия коли, энтеробактер, ацинетобактер и синегнойная палочка.
У пациентов с различными иммунодефицитными состояниями септические бурситы могут возникать из-за грибов рода Кандида или микобактерий туберкулеза.
В некоторых случаях воспаление при бурситах может носить асептических характер. Такое воспаление развивается при закрытых травмах сустава, не сопровождающихся заносом инфекции и при системных заболеваниях (чаще всего при подагре, заболевании Бехтерева, СКВ (системная красная волчанка) или ревматоидном артрите).
Классификация бурситов
В зависимости от длительности заболевания, бурсит может быть острым, рецидивирующим и хроническим.
По характеру воспалительного процесса, бурситы разделяют на серозные и гнойные.
По расположению воспалении, бурситы плечевого сустава разделяют на:
- субакромиальный бурсит плечевого сустава (подакромиальный) – воспалительный процесс при этом локализуется в области акромиально-ключичного сустава (соединения акромиального отростка лопаточной кости с суставной поверхностью ключицы);
- субдельтовидный бурсит плечевого сустава (поддельтовидный) – воспаление локализовано в области одноименной мышцы;
- подклювовидный бурсит плечевого сустава (субкоракоидальный) – воспалительный процесс локализирован в области клювовидного отростка лопаточной кости.
По характеру воспалительного процесса выделяют:
- каменный бурсит плечевого сустава (известковый), сопровождающийся отложением в синовиальной жидкости бурсы солей кальция, с формированиями очагов кальциноза;
- калькулезный бурсит плечевого сустава – сопровождается образованием в синовиальной сумке кальциевых отложений. Как правило, наблюдается на фоне хронического бурсита. Характерной особенностью воспаления является появление сильных ночных болей в плече.
Симптомы и лечение бурсита локтевого сустава
При развитии инфекционного (гнойного) бурсита локтевого сустава отмечается ухудшение общего состояния. Повышается температура тела, появляется лихорадка, ломота в мышцах и суставах, слабость, тошнота, снижение аппетита.
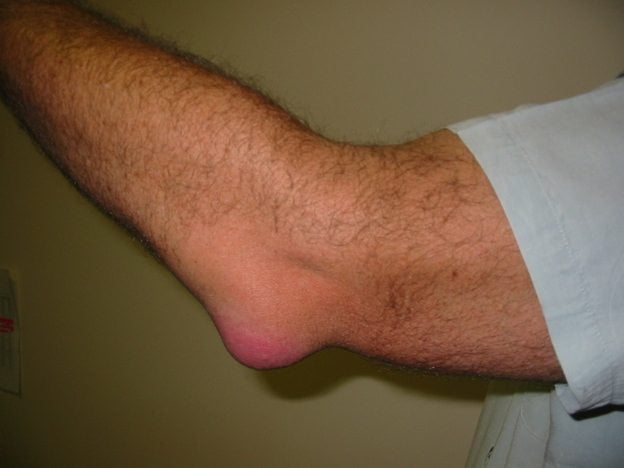
Местные симптомы проявляются отеком над локтевым суставом, появлением уплотнения, припухлости. При осмотре выявляют плотное неподвижное округлое образование, при этом отек тканей может распространяться за его пределы. Кожные покровы гиперемированы, горячие на ощупь. Может отмечаться симптом флюктуации (ощущение колебаний жидкости или гноя при пальпации).

фото бурсита локтевого сустава
Гнойный бурсит локтевого сустава также сопровождается резко выраженной болезненностью, усиливающейся при пальпации или движении. Движения в суставе ограничены болевым синдромом. Резкое ограничение или невозможность движений в суставе могут свидетельствовать о присоединении гнойного артрита.

На фото показан бурсит локтевого сустава
При серозном бурсите локтевого сустава общая симптоматика (лихорадка, симптомы общей интоксикации и т.д.) отсутствует, болевой синдром менее выражен. Симптом флюктуации не выявляется. Движения в суставе сохраняются, но могут быть ограничены болевым синдромом.
При осмотре также выявляется округлое неподвижное образование.
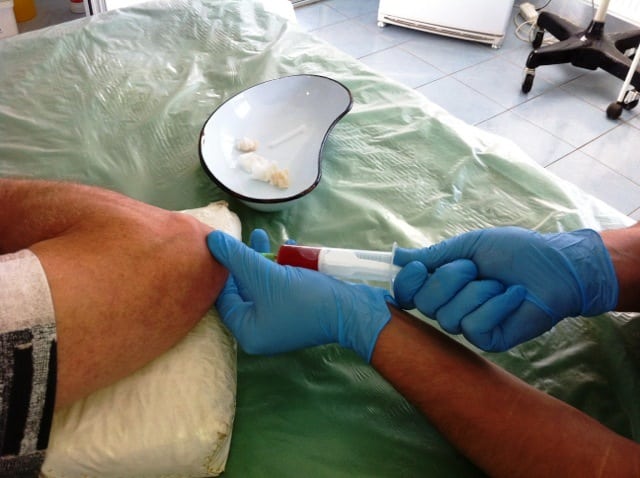
Для удаления патологического экссудата, а также с целью проведения дифференциальной диагностики бурсита проводится пункция локтевого сустава. При подтверждении гнойной этиологии воспаления проводится также микробиологическая диагностика экссудата с последующим посевом на чувствительность к антибактериальным препаратам.
С целью подтверждения диагноза показано проведения УЗИ сустава, рентгена, МРТ или контрастной бурсографии.
В связи с высоким риском развития осложнений и рецидивов, в домашних условиях лечение бурситов не проводится. Все медикаментозное лечение должно назначаться хирургом. Объем терапии зависит от тяжести состояния больного и типа бурсита.
Основным методом лечения является выполнение пункции, с последующим проведением тугого бинтования и назначением магнитотерапии. С целью ограничения подвижности конечности могут применяться специальные бандажи.
При гнойных бурситах проводят вскрытие и дренирование гнойной полости, с ее промыванием растворами антибиотиков и антисептиков. Антибиотики при бурсите локтевого сустава могут назначаться как инъекционно, так и перорально, в зависимости от тяжести состояния больного и риска развития гнойного артрита и других осложнений. Как правило, применяют ингибиторозащищенные пенициллины, цефалоспорины или макролиды.
При посттравматических бурситах может быть показано введение растворов гидрокортизона с антибиотиками. Системные антибиотики при бурсите локтевого сустава назначаются в случае, если воспаление носит гнойный характер.
Для уменьшения отека и снятия болевого синдрома назначают НПВС (нимесулид, диклофенак). Противовоспалительная мазь от бурсита локтевого сустава используется как дополнение к основному лечению. Могут применяться мази с диклофенаком, пироксикамом, кетопрофеном (Вольтарен, Финалгель, Кетопрофен и т.д.).
После стихания воспалительного процесса назначают курсы ЛФК, массажа, физиотерапевтических процедур (УФО, фонофорез, озокерит и т.д.).
Симптомы и лечение бурсита плечевого сустава
Воспаление синовиальной сумки плечевого сустава проявляется резко выраженным болевым синдромом, усиливающимся во время движения рукой или при проведении пальпации. При калькулезных и каменных бурситах отмечается усиление болевого синдрома ночью.
При осмотре выявляется отек, припухлость и покраснение кожи. При тяжелых гнойных бурситах может отмечаться затек гноя под лопаточную кость, а также дельтовидные и грудные мышцы. При пальпации определяется симптом флюктуации.
При гнойном воспалении отмечается повышение температуры, слабость и лихорадка.

Бурсит плечевого сустава: фото
В домашних условиях лечение бурсита не проводится. Вся медикаментозная терапия должна назначаться хирургом. Препараты для лечения субакромиальных, субдельтовидных и подклювовидных бурситов плечевого сустава используются те же, что и при лечении бурсита локтевого сустава.
Наиболее эффективным способом лечения, позволяющим минимизировать риск развития осложнений и рецидивов, является пункция плечевого сустава.
Статья подготовлена
врачом-инфекционистом Черненко А .Л.
Бурсит плечевого сустава представляет собой типичное воспаление суставной сумки. В большинстве случаев страдает нижняя секция и сумка боковых сочленений. Чаще всего провоцирующим фактором болезни выступают травматические повреждения, обусловленные повышенными нагрузками или давлением на сустав.
Суть патологии
Под этим термином понимают воспалительное поражение определенной синовиальной сумки – бурсы, которая находится в районе плечевого сустава. В большинстве случаев происходит поражение субакромиальной и субдельтовидной сумок.
Хроническая форма асептического бурсита обычно встречается у людей, которые в силу профессиональных особенностей вынуждены постоянно нагружать плечевые суставы. Этой болезни в большей степени подвержены мужчины. Инфекционные формы патологии встречаются у людей любого пола и возраста.
При воспалительном процессе оболочка бурсы продуцирует больший объем жидкости. Размеры сумки увеличиваются, и она напоминает наполненный мешок. На состав жидкости влияет тип воспаления. При асептическом процессе в полости накапливается серозный экссудат. Если присоединяется инфекция, воспаление приобретает гнойный характер.
Острый гнойный бурсит 
или длительное наличие асептического воспаления провоцирует появление спаек, рубцовых изменений, фиброзных очагов и симптомов кальцификации.
Классификация
Существует несколько видов бурсита. По клиническому течению патологии выделяют такие виды недуга:
- Острый – характеризуется резким появлением сильной боли, которая нарастает при любых движениях сустава. В зависимости от расположения воспаления дискомфорт может иметь разные проявления. При бурсите плечевого сустава у человека возникают трудности с отведением руки за голову. Над больным суставом появляется болезненная точка, а дискомфорт отдает в шею или руку. Чаще всего в пораженной зоне наблюдается отечность и покраснение, может увеличиваться локальная температура.
- Хронический – для него характерна небольшая боль, которая присутствует значительно дольше острой. Эта разновидность недуга сопровождается появлением плотного образования в районе пораженного плеча. Над этой зоной кожа подвижна и сохраняет нормальный внешний вид. Функции руки не страдают, но может наблюдаться продолжительное снижение двигательной активности.
При воспалительном поражении плечевого сустава любые неаккуратные движения вызывают болевой синдром. Чем острее протекание недуга, тем более выраженным является болевой синдром.

Помимо этого, в медицине выделяют такие разновидности бурсита, которые имеют определенные особенности:
- Известковый – в этом случае наблюдается продолжительное воспаление синовиальной сумки, которое приводит к скоплению кальция и его превращению в известь. При адекватной терапии воспалительного процесса болезнь имеет благоприятный прогноз.
- Калькулезный – для него характерно отложение большого количества кальция в синовиальной сумке. Это можно четко визуализировать с помощью рентгеновского снимка. Обычно калькулезный бурсит плечевого сустава лечится исключительно оперативным способом.
- Субакромиальный – в этом случае воспаляется одноименная синовиальная сумка. Это нарушение является сравнительно простой разновидностью синдрома вращательной манжеты плеча. Субакромиальный бурситхарактеризуется дискомфортом, который проявляется в случае подъема руки над головой и пропадает при ее свободном свисании вдоль тела.
- Субдельтовидный и субкоракоидальный – характеризуются поражением суставных сумок соответствующей локализации.
Ключевым симптомом любой формы воспаления является болевой синдром. Дискомфорт появляется при выполнении рукой вращательных движений или отведении конечности назад. Также сильная боль возникает при пальпации больного сустава.
Клиническая картина
Основным признаком патологии является боль разной степени выраженности. Помимо этого, выделяют следующие симптомы бурсита плеча:
- Отеки и покалывание в пораженной зоне;
- Гиперемия кожи в районе локализации воспалительного процесса;
- Небольшое увеличение температурных показателей;
- Общая слабость и повышенная утомляемость верхней конечности.
Такие симптомы бурсита плечевого сустава характерны для острого течения недуга и каменной разновидности болезни. При хроническом типе патологии все признаки имеют волнообразное течение. Это означает, что периоды нарастания дискомфорта сменяются уменьшением боли.

Субакромиальный бурсит плечевого сустава характеризуется такими проявлениями:
- Ввыраженный болевой синдром – он присутствует не только при движении, но и в спокойном состоянии;
- Общая слабость в руке;
- Дискомфорт при пальпации пораженного участка;
- Гнойные и кровянистые примеси в жидкости плечевой сумки.
Диагностические исследования
Чтобы выявить патологию, нужно обратиться к опытному врачу. Обычно поставить правильный диагноз помогает анализ клинической картины.

Однако иногда требуются дополнительные исследования:
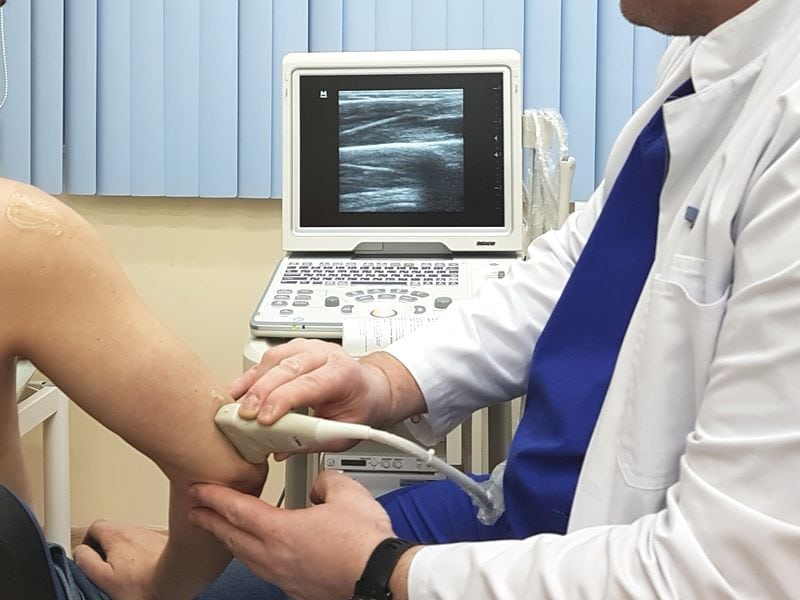
- Рентгенография. С ее помощью можно выявить глубокий бурсит, который не удается обнаружить при обыкновенном осмотре.
- Ультразвуковое исследование. Эта процедура помогает визуализировать жидкость, которая скопилась в суставной сумке.
- Магнитно-резонансная томография. Это исследование показано в самых сложных ситуациях, когда другие методики не дают нужной информации.
- Пункция. Это безболезненный укол, который нередко выполняют под местной анестезией. С его помощью удается проанализировать иммунологическое и бактериологическое содержимое бурсы.
Методы лечения
Обычно для терапии 
применяют сразу несколько методов. Конкретную схему подбирают в зависимости от особенностей течения болезни. Лечение бурсита плечевого сустава может включать такие составляющие:
- Применение лекарственных средств;
- Лечебная гимнастика;
- Массаж и мануальная терапия;
- Физиотерапия;
- Использование народных рецептов;
- Хирургическое вмешательство.
Лечение бурсита плеча начинают с обеспечения пораженной зоне максимального покоя. Для этой цели применяют различные повязки. Они могут быть давящими или фиксирующими.
Одновременно для купирования болевого синдрома необходимо делать холодные компрессы. Для этого 3 раза в сутки к пораженной области прикладывают лед и держат 15 минут. Стоит учитывать, что горячие компрессы строго запрещены – они могут спровоцировать гнойное воспаление.
Чтобы справиться с дискомфортом, нередко назначают анальгетики. В ортопедии обычно используют нестероидные противовоспалительные средства для перорального приема – ибупрофен, бруфен, диклофенак, наклофен и т.д. Эти лекарства не только оказывают обезболивающий эффект, но и помогают справиться с воспалением.

Чаще всего врачи рекомендуют принимать по 1 таблетке препарата 2-3 раза в сутки. В зависимости от стадии болезни суточный объем может быть увеличен до 600-1200 мг активного компонента.
Однако стоит учитывать, что такие препараты имеют достаточно серьезные противопоказания. К ним относят язвенное поражение пищеварительных органов, бронхиальную астму, гипертоническую болезнь, недостаточность сердца, проблемы в работе печени или почек.
Такие средства нельзя использовать при беременности. Также большинство из них противопоказано детям младше 6 лет. К побочным эффектам этой категории лекарств относят головные боли, тошноту, крапивницу, ощущение зуда, диспепсические явления, учащение пульса и т.д.
Если воспалительный процесс обусловлен травматическим повреждением, показано применение околосуставной блокады. Она подразумевает одновременное введение в пораженную область местных анестетиков – лидокаина, новокаина, и гормональных препаратов – дексаметазона, дипроспана.
Этот метод отличается высокой эффективностью и практически не вызывает побочных реакций. С его помощью можно быстро справиться с болью и прекратить воспалительный процесс.
Терапия инфекционного 
бурсита требует введения в околосуставные сумки гормональных средств в сочетании с антибактериальными препаратами – клиндамицином, цефалексином. При гнойном и серозном воспалении выполняется пункция.
Благодаря проведению этой процедуры удается промыть полость сумки антисептическими средствами и антибиотиками, а также удалить из нее скопившийся экссудат. Всего может проводиться несколько таких процедур. Их выполняют до полного очищения сумки от жидкости.
Пероральное применение антибиотиков показано при гнойном бурсите. Чаще всего врачи выписывают цефалексин. Для борьбы с патологией нужно принимать по 1 таблетке каждые 6 часов.
Иногда не удается обойтись без госпитализации и внутривенного введения антибиотиков. Такие методы требуются при ослаблении иммунитета, риске заражения крови, появлении межмышечных и подкожных флегмон. При гнойном бурсите врач может проводить вскрытие синовиальной полости и устанавливать дренаж, с помощью которого удаляют воспалительный выпот.
Довольно часто бурсит плеча лечат с помощью мазей с содержанием нестероидных противовоспалительных компонентов. С помощью таких средств удается справиться с болью, купировать воспаление и устранить отек.

К наиболее действенным препаратам для лечения бурсита плечевого сустава относят следующее:
- Фастум гель;
- Вольтарен гель;
- Дип рилиф;
- Финалгель;
- Феброфид;
- Нимесулид;
- Нурофен.
Указанные средства проникают через кожу и скапливаются в клетчатке, мышцах, полости суставов. Препараты нужно наносить на пораженные участки и аккуратно втирать в кожу. Это необходимо делать 2-3 раза в сутки.
Обязательным элементом 
лечения бурсита является физиотерапия. Чаще всего такие процедуры назначают при хронической форме недуга. Также они рекомендованы после устранения симптомов острой формы болезни.
К наиболее действенным методикам можно отнести следующее:
- Лазерное воздействие;
- Лучевая терапия;
- Иглоукалывание;
- Ультразвуковое воздействие;
- Электрофорез.
Чтобы быстрее справиться с симптомами воспалений – отеком и припухлостью, могут применяться спиртовые компрессы и парафиновые аппликации.
ЛФК при бурсите плечевого сустава обеспечивает восстановление подвижности сустава. Упражнения должен подбирать врач в индивидуальном порядке. Основным условием для начала занятий является устранение воспаления.
Главным упражнением для восстановления двигательной активности является обыкновенное покачивание рукой в плечевом суставе. Когда боль исчезнет, можно увеличивать скорость движений.

Этот метод применяется в самых сложных случаях. Он показан при появлении гнойных последствий бурсита. Хирургическое вмешательство проводят под общим наркозом.
В ходе операции вскрывают воспаленную бурсу и помещают в нее дренаж. Благодаря этому из сустава выводится экссудат. После проведения хирургического вмешательства назначают терапевтические процедуры.
Лечение бурсита плечевого сустава в домашних условиях проводится с помощью народных рецептов. Такие средства чаще всего применяют при хроническом протекании болезни, когда стандартные методы не дают нужных результатов.
Однако важно учитывать, что такие средства не дадут результатов при травматических повреждениях или скоплении гнойного содержимого. В такой ситуации заниматься самостоятельным лечением бурсита категорически запрещено.
Как лечить бурсит плечевого сустава в домашних условиях? К наиболее действенным средствам стоит отнести различные компрессы, ванны с отварами лекарственных растений, растирания натуральными мазями.
Перед началом лечения обязательно следует ознакомиться с возможными ограничениями. При остром бурсите или развитии гнойных осложнений местные средства применять нельзя, поскольку они могут спровоцировать обострение гнойного процесса.
Многие растительные средства можно применять внутрь. Лечебные травы имеют выраженные антимикробные и антисептические характеристики, что позволяет быстро справиться с воспалением.
Существует довольно много эффективных рецептов, которые позволяют устранить патологию:
- Сырой картофель. Овощ необходимо измельчить при помощи терки и приложить полученную массу к проблемной области. Сверху компресс следует обернуть пленкой и зафиксировать шерстяной тканью. Процедуру рекомендуется выполнять на ночь. Лечение проводят до устранения неприятных симптомов.
- Корень лопуха.
![]()
Чтобы сделать эффективный компресс, нужно взять 1 столовую ложку измельченного корня растения, добавить стакан кипятка и варить 10 минут. Оставить на 40 минут настаиваться. В полученном отваре смочить хлопковую ткань, свернуть ее в несколько слоев и приложить к пораженной области. Сверху поместить пергамент и зафиксировать шерстяной тканью. Процедуру делают вечером перед сном. Чтобы добиться хороших результатов, потребуется не менее 20 компрессов. - Гортензия. Листья этого полезного растения нужно прикладывать к пораженному плечу. Это рекомендуется делать перед сном. Процедуру повторяют до исчезновения всех неприятных проявлений.
- Настойка окопника. Это средство можно приобрести в аптеке. Его применяют для обработки воспаленного сустава. Сверху рекомендуется приложить свежие листья подорожника и утеплить пораженную область шерстяной тканью. Такие компрессы выполняют до полного выздоровления.
- Каланхоэ. Листья этого растения можно отбить и приложить к воспаленному участку. Затем компресс следует утеплить и оставить на ночь. Терапию проводят в течение 1 недели.
- Золотой ус. Для лечения патологии нужно взять 1 большую ложку измельченного растения, добавить 250 мл кипятка и готовить 5 минут на слабом огне. Оставить на 1 час настаиваться, процедить и смочить в отваре марлю. Прикладывать к пораженной области, обматывать пленкой и шерстяной тканью. Процедуру следует делать перед сном.
- Чай из семян сельдерея. Небольшую ложку сырья нужно залить стаканом кипятка и оставить настаиваться. Процедить и пить по утрам и на ночь.
- Капустные листья. Их нужно слегка отбить и приложить к больному плечу. Компресс рекомендуется утеплить. Менять листья необходимо каждые 5 часов.
Профилактика
Чтобы избежать появления воспаления плеча, нужно придерживаться таких рекомендаций:
- Уменьшить физическую активность, снизить нагрузки на суставы;
- Вести здоровый образ жизни, отказаться от вредных привычек;
- Делать упражнения в перерывах между тяжелой работой;
- Правильно питаться, употреблять много кальция и витаминов;
- Вовремя выявлять и лечить инфекционные патологии;
- Полноценно отдыхать.
Появление бурсита плечевого сустава можно назвать достаточно серьезной проблемой. Эта патология вызывает выраженный дискомфорт и приводит к отрицательным последствиям для здоровья.
Читайте также:



