Боли в левой лопатке при аневризме аорты
Аневризма — это аномальная выпуклость, возникающая на стенках артерии. Стенки артерий достаточно толстые и прочные, мышечные волокна, из которых они состоят, позволяют выдерживать интенсивное давление крови. Однако при наличии слабого участка в стенке артерии давление вызывает распирание этого участка, таким образом формируется аневризма.
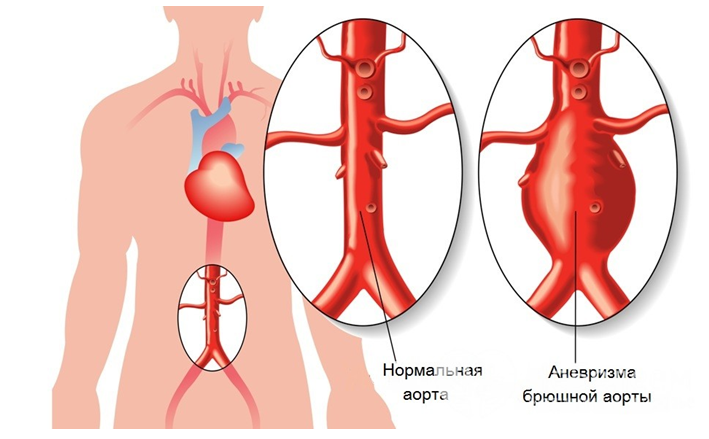
Аневризма аорты может развиваться в двух частях этой артерии:
- брюшная часть, проходящая через нижнюю часть брюшной полости — аневризма брюшной аорты;
- аневризма грудной аорты, развивающаяся в области грудной полости. Этот вид аневризмы встречается реже, однако оба вида одинаково опасны для здоровья и жизни человека.
В зависимости от внешнего вида аневризма может быть:
1. веретенообразной
2. мешковидной.
Небольшие аневризмы обычно не представляют никакой угрозы. Тем не менее, они способны увеличить риск: образования атеросклеротических бляшек в месте аневризмы, которые вызывают дальнейшее ослабление стенок артерии; образования и отрыва тромба, следовательно, повышения риска инсульта; увеличения размеров аневризмы, а значит, сжатия близлежащих органов, что вызывает болевые ощущения; разрыва аневризмы.
Основным осложнением аневризм любой локализации является их расслоение с последующим возможным разрывом (летальность — 90%).
Причины и факторы риска
Основными причинами аневризмы являются заболевания и состояния, способствующие снижению прочности и эластичности сосудистой стенки:
- атеросклероз стенки аорты (по различным данным, от 70 до 90%); воспаление аорты (аортит) сифилитического, гигантоклеточного, микотического характера;
- травматическое повреждение;
- врожденные системные заболевания соединительной ткани (например, синдром Марфана или Элерса — Данлоса);
- аутоиммунные заболевания (неспецифическийаортоартериит);
- ятрогенные причины, обусловленные лечебными манипуляциями (реконструктивные операции на аорте и ее ветвях, катетеризация сердца, аортография).
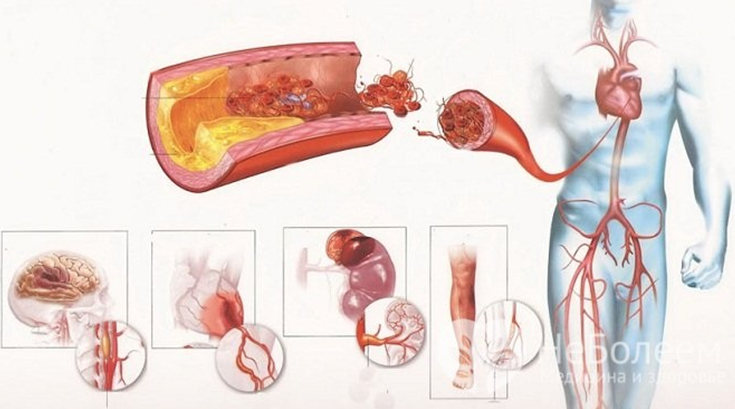
Факторы риска развития атеросклероза и образования аневризмы:
- мужской пол (частота встречаемости аневризм у мужчин в 2–14 раз выше, чем у женщин);
- курение (при скрининговой диагностике 455 человек в возрасте от 50 до 89 лет в отделении сосудистой хирургии Московского областного научно-исследовательского клинического института были выявлено, что 100% пациентов с аневризмами абдоминального отдела аорты имели стаж курения более 25 лет, а в результате Уайтхолльского исследования доказано, что жизнеугрожающие осложнения аневризм у курильщиков возникают в 4 раза чаще, чем у некурящих);
- возраст старше 55 лет;
- отягощенный семейный анамнез;
- длительная артериальная гипертензия (АД выше 140/90 мм рт. ст.);
- гиподинамия;
- избыточная масса тела;
- повышение уровня холестерина крови.
Также говорят о расслаивающей аневризме, формирующейся вследствие разрыва внутренней оболочки с последующим ее расслоением и образованием второго ложного канала для кровотока.
В зависимости от локализации и протяженности расслоения выделяют 3 типа патологии:
1. Расслоение начинается в восходящей части аорты, продвигается по дуге (50%).
2. Расслоение происходит только в восходящей части аорты (35%).
3. Расслоение начинается в нисходящей части аорты, продвигается вниз (чаще) или вверх (реже) по дуге (15%).
В зависимости от давности процесса расслаивающая аневризма может быть:
острой (1–2 дня от момента появления дефекта эндотелия);
подострой (2–4 недели);
хронической (4–8 недель и более, до нескольких лет).
СИМПТОМЫ АНЕВРИЗМЫ АОРТЫ
Для аневризмы дуги аорты характерны:
При аневризме нисходящей части аорты появляются:
- боли в левой руке (иногда до самих пальцев) и лопатке;
- при давлении на межреберные артерии может развиться недостаточность кислородного питания спинного мозга, из-за этого неминуемы парезы и параличи;
- в случае постоянного длительного давления большой аневризмы на позвонки возможно даже их смещение;
- в более легких случаях из-за давления на межреберные нервы и артерии — боли, как при радикулите или невралгиях.
Самые частые жалобы при аневризме брюшного сегмента аорты:
- ощущение переполнения желудка и тяжести в эпигастрии (верхнем этаже живота), которое больной поначалу пытается объяснить перееданием или патологией желудка;
- отрыжка;
- в ряде случаев — рвота рефлекторного характера (появляется как реакция на давление аневризмы аорты на близко расположенные органы и ткани);
- при пальпировании прощупывается напряженное, похожее на опухоль пульсирующее образование. Иногда больные самостоятельно могут выявить у себя эту пульсацию.
ДИАГНОСТИКА АНЕВРИЗМЫ АОРТЫ И ЕЕ УСЛОЖНЕНИЙ
ЛЕЧЕНИЕ И ОПЕРАЦИЯ ПРИ АНЕВРИЗМЕ АОРТЫ
Если поставлен диагноз аневризмы, но не наблюдается ее прогрессирования — врачи берут на вооружение консервативную тактику: дальнейшее внимательное наблюдение сосудистого хирурга и кардиолога — контролирование общего состояния, артериального давления, пульса, повторное выполнение электрокардиографии и других более информативных методов, чтобы уследить за возможным прогрессированием аневризмы и вовремя заметить предпосылки для осложнений аневризмы; гипотензивная терапия — для того, чтобы уменьшить давление крови на истонченную стенку аневризмы; антикоагулянтное лечение — чтобы профилактировать образование кровяных сгустков и возможной последующей тромбоэмболии средних и мелких сосудов; снижение количества холестерина в крови (с помощью как медикаментозной терапии, так и диеты). К хирургическому вмешательству прибегают в таких случаях: большие по размеру аневризмы (не менее 4 см в диаметре) или при быстром увеличении размеров (на полсантиметра за полгода); осложнения, которые угрожают жизни пациента — разрыв аневризмы и другие; осложнения, которые хоть и не критичны с точки зрения летального исхода, но резко понижают качество жизни больного — например, надавливание на близлежащие органы и ткани, что вызывает болевой синдром, чувство одышки, рвоту, отрыжку и тому подобные симптомы.
ПРОГНОЗ ПРИ АНЕВРИЗМЕ АОРТЫ
Аневризма аорты — нозология, которая должна постоянно находиться под усиленным контролем со стороны врачей. Причина — возможные осложнения, которые в большинстве случаев угрожают жизни человека. Со временем морфологически аневризма прогрессирует (измененная стенка становится все тоньше и тоньше, выпячивание увеличивается). Жизнь и здоровье больному можно сберечь только благодаря тщательнейшему наблюдению за течением болезни и в случае необходимости — безотлагательному оперативному вмешательству.
ПРОФИЛАКТИЧЕСКИЕ МЕРЫ
Аневризма аорты может влиять на окружающую ткань, в том числе на проходящие по соседству нервные стволы, не только путем сдавления и смещения, но и вовлечением в воспалительный процесс и рубцеванием окружающей аневризму соединительно-тканной клетчатки. Больше чем в половине случаев наблюдаются невралгические боли, локализация которых зависит от места аневризмы и вовлеченных в страдание нервов. Нередко невралгические боли являются первым и единственным симптомом аневризмы. При аневризме восходящей аорты боли носят опоясывающий и стягивающий характер и нередко иррадиируют в область левой лопатки и плеча. Боли обычно не поддаются антиневралгическому лечению, имеют пульсирующий характер и лишь иногда ослабевают или исчезают при определенном положении больного, что объясняется уменьшением при таком положении давления на нерв.
По обеим сторонам аорты проходят блуждающие нервы. После вступления этих нервов в грудную клетку от них идут назад возвратные нервы, направляющиеся к гортани. Правый возвратный нерв огибает правую подключичную артерию, левый — дугу аорты. Кроме того, левый ствол симпатического нерва приходит в соприкосновение с нисходящей частью аорты. Эти топографические отношения объясняют нервные симптомы, которые вызывает растущая аневризма в зависимости от своего положения.
При достаточно большой аневризме или ее локализации в дуге аорты появляются признаки сдавления возвратного нерва. Возникают приступы удушья, затруднения глотания, кашель, охриплость. Вслед за этими симптомами раздражения, а иногда и минуя их, появляются симптомы паралича возвратного нерва. Необходимо иметь в виду, что обычно наступает паралич левого возвратного нерва, который дает мало симптомов и нередко обнаруживается только при ларингоскопическом исследовании. Фонация сохраняется благодаря компенсации со стороны правой голосовой связки; лишь иногда голос делается высоким или хриплым.
При сдавлении левого возвратного нерва вначале может появиться раздражение в виде тахикардии. В дальнейшем паралич нерва вызывает брадикардию.
Значительно реже в процесс вовлекается блуждающий нерв. При этом наблюдаются приступы усиленного дыхания, удушья, судорожного кашля. При раздражении сердечных ветвей происходит ускорение пульса.
Сдавление левого симпатического ствола ведет к появлению на этой стороне синдрома Клода Бернара — Горнера. При сдавлении диафрагмального нерва отмечается постоянная икота и односторонний паралич диафрагмы. Потоотделение на левой стороне лица понижено, она несколько краснее правой. Нередко, особенно при вовлечении I шейного симпатического узла, наблюдается симптом Клода Бернара — Горнера.
Иногда стенки аневризмы, прилегая к позвонкам, разрушают их, проникают в спинномозговой канал, сдавливают спинной мозг и вызывают картину компрессионного миелита. В таких случаях заболевание может быть принято за злокачественную опухоль или сифилис. Правильный диагноз удается поставить при сериальном рентгеновском исследовании.
Менее известны изменения со стороны нервной системы при расслаивающей аневризме аорты, локальном расширении аорты с кровоизлиянием в стенку последней. Если при этом происходит и разрыв адвентиции, то быстро наступает смерть, вследствие обширного кровоизлияния.
В случаях, когда кровоизлияние ограничивается самой стенкой аорты и распространяется вдоль нее, происходит закупорка больших ветвей аорты. При этом внезапно появляются сильные боли в груди, которые отдают в голову, челюсти, шею, живот, руки и менее часто — в ноги. Мозговые симптомы могут появляться при распространении кровоизлияния до сонной артерии. Параличи конечностей и спинальные явления развиваются при вовлечении в процесс (закупорке) аа. iliaca. Из 300 случаев аневризм, описанных в литературе, в 45 отмечены симптомы со стороны нервной системы.
Примером может служить следующее наше наблюдение.
Больной П., 60 лет, в течение последних 5 лет находится под врачебным наблюдением по поводу гипертонической болезни. В декабре 1948 г. утром после сна внезапно почувствовал сильные боли в груди, распространяющиеся на живот и спину, и был вынужден вновь лечь в постель. Спустя некоторое время боли несколько уменьшились. При попытке встать больной обнаружил резкую слабость и чувстсво онемения в левой ноге; в правой ноге также появились парестезии, но слабость в ней была меньше, чем в левой. На следующий день боли в спине резко усилились, и больной был доставлен в клинику.
При поступлении: вялый паралич нижних конечностей с отсутствием коленного и ахилловых рефлексов и проводниковым расстройством всех видов чувствительности от уровня D8-9. При исследовании спинномозговой жидкости отклонений от нормы не найдено. Артериальное давление 200/110 мм ртутного столба. Лейкоцитоз крови 112 000, РОЭ 42 мм в час. На электрокардиограмме никаких признаков инфаркта миокарда. При рентгеновском исследовании грудной клетки обнаружена аневризма восходящей части аорты. Через 2 дня состояние больного резко ухудшилось, наступила одышка. Больной потерял сознание и умер на 3-й день пребывания в клинике.
На аутопсии обнаружена расслаивающая аневризма, распространяющаяся от поперечной части аорты до подвздошных артерий. Разрыв аорты произошел на уровне отхождения левой подключичной артерии и распространился дистально до отхождения подвздошных артерий. В разрыв включены устья межреберных и поясничных артерий. При микроскопическом исследовании в головном мозгу найдены выраженные явления атеросклероза сосудов. В спинном мозгу, на уровне среднегрудных сегментов, находится очаг размягчения. В верхнегрудном отделе спинного мозга видны множественные периваскулярные кровоизлияния, рассеянные в белом и сером веществе .
Аналогичный случай описали М. В. Кочергин и Э. И. Еселевич, которые не обнаружили выраженных изменений в спинном мозгу.
В 2 случаях разрыва аневризмы аорты, описанных Л. Г. Ерохиной, А. С. Огурцовой и Н. П. Могилевчик, остро развивавшаяся вялая параплегия ног наступила внезапно, при явлениях коллапса. При гистологическом исследовании авторами найдены диффузные дегенеративные изменения клеток головного и спинного мозга аноксемического характера и распад миелина в краевой зоне нижнегрудного отдела спинного мозга.
Поражения центральной и периферической нервной системы при разрыве аорты наступают вследствие нарушения кровоснабжения и ишемических синдромов:
1. Ишемический некроз периферических нервов . Клиническая картина представляет собой паралич конечностей с анестезией и выпадением сухожильных рефлексов. Конечность обычно холодна на ощупь, пульс на ней не прощупывается.
2. Ишемический некроз спинного мозга , который, характеризуется вялым параличом нижних конечностей с проводниковыми расстройствами чувствительности и задержкой мочи. Поражение спинного мозга обусловливается закупоркой межреберных и поясничных артерий.
3. Ишемический некроз головного мозга , вызывающий ступор или кому с гемиплегией вследствие распространения кровоизлияния до a. carotis или a. Innominata из-за нарушения притока крови в бассейны средней и передней мозговой артерии.
Поражения головного мозга не всегда зависят от механической закупорки артерий, отходящих от дуги аорты. Иногда потеря сознания, судороги, гемиплегии возникают при отсутствии блокады артерий, снабжающих кровью головной мозг. В этих случаях мозговые явления объясняются шоком и внезапным падением артериального давления.
При тромбозе аорты также наступает параплегия, которая сопровождается болями в конечностях, лопатке, вдоль позвоночника, в промежности, ногах. Л. Г. Ерохина, А. С. Огурцова и Н. П. Могилевчик сообщили о 2 случаях тромбоза аорты, когда больные совершенно не чувствовали боли. У них при явлениях коллапса внезапно развилась параплегия с расстройством сфинктеров и выпадением пульса на бедренных артериях.
В большинстве случаев невскрывшиеся аневризмы аорты не вызывают болей, иногда же последние могут быть очень сильными. Это особенно наблюдается при локализации аневризмы в дуге аорты и распространении ее кверху. В этих случаях боль вызывается давлением на межреберные нервы и париетальную плевру.
И. А. Вильк, С. Г. Моисеев и другие отмечают, что при разрывах в области дуги аорты боли возникают в области сердца, за грудиной, иррадиируют в лопатку и вдоль позвоночника. По мнению Л. Г. Ерохиной, А. С. Огурцовой и Н. П. Могилевчик, уровень проводниковых расстройств чувствительности в известной мере может служить опорным пунктом для определения места образования тромба в аорте.
Для безошибочной интерпретации изменений при анализе ЭКГ необходимо придерживаться приведённой ниже схемы её расшифровки.
В рутинной практике и при отсутствии специального оборудования для оценки толерантности к физической нагрузке и объективизации функционального статуса больных с умеренно выраженными и тяжёлыми заболеваниями сердца и лёгких можно использовать тест ходьбы в течение 6 мин, соответствующий субмаксимальн.
С таким симптомом, как боль под левой лопаткой сзади со спины, приходится сталкиваться довольно часто. Этот сигнал вашего организма может означать наличие в нем серьезных проблем и, поэтому, ни в коем случае не следует заглушать его обезболивающими средствами. Среди множества патологических состояний, сопровождающихся таким симптомом, серьезные кардиологические, желудочно-кишечные и неврологические заболевания. Рассмотрим подробнее возможные причины этого явления.
Принято считать, что основной причиной болей под лопаткой с левой стороны спины, является инфаркт. Это совсем не так и, на самом деле, чаще всего такой симптом возникает из-за язвенной болезни желудка.
Особенности проявления боли в этом случае следующие:
- нарастающий характер;
- сезонность болевых ощущений;
- ослабевание после рвоты;
- связь с приемами пищи.
На язвенную болезнь указывают также присутствие изжоги либо отрыжки. Около 75% больных испытывают облегчение после рвоты, которая возникает на вершине болевых ощущений без предварительной тошноты. Иногда больные язвой по этой причине пытаются вызывать ее искусственно. Такая боль может ощущаться не только в области левой лопатки, но и присутствовать в области эпигастрия, иррадиировать в левый сосок и за грудину. Почти всегда имеется какая-то связь с приемами пищи: боли могут быть голодными, ранними, поздними, ночными. Если такая связь обнаружена, язвенную болезнь можно считать подтвержденной.
Сильная боль, отдающая в ключицы и под лопатку, возникает при прободении язвы. В этом случае наблюдаются:
- холодный пот;
- характерная поза с подтянутыми к животу коленями;
- снижение артериального давления;
- уменьшение частоты сердечных сокращений.
Намного реже в левой стороне спины возникают боли, вызванные острым панкреатитом. Для него более характерны опоясывающие и схваткообразные болевые ощущения. Чаще всего они носят внезапный характер и возникают в эпигастрии с отражением в левую сторону туловища – в грудь, область сердца, под левую лопатку.
В этом случае больной описывает свои болевые ощущения достаточно красочно. Помимо них его беспокоят такие сопутствующие симптомы:
- чувство сдавленности и тяжести в грудной клетке;
- жар в груди;
- отсутствие определенного места локализации болей;
- болезненные ощущения в области сердца;
- чувство дрожи и страха;
- нехватку воздуха;
- беспокойство.
Нельзя сказать, что при этом болит только в области левой лопатки. Боль то переходит на левую руку, то уходит в область ключицы, то опускается на низ живота. Больные испытывают ощущение нехватки воздуха, чувство остановки сердца и сжатия горла. Грудная клетка в это время кажется им сдавленной или охваченной чувством жара.
Только на третьем месте среди причин болей под левой лопаткой находится инфаркт миокарда. Это угрожающее для жизни состояние проявляет себя приступообразными болями в грудной клетке, отдающими в левую челюсть, левую руку и левую лопатку. Болевые ощущения с преобладанием жжения при этом первоначально проявляются в загрудинной области и распространяются по левой стороне. Локализация и иррадиация болей те же, что при стенокардии. Отличительными особенностями болевых ощущений при инфаркте являются:
Болевые ощущения при инфаркте отличаются большой интенсивностью и заставляют некоторых больных закричать. Отдельные пациенты жалуются на сильное онемение запястий в сочетании с длительной загрудинной болью. Возникает она чаще в ночные или предутренние часы и продолжается, как правило, более получаса, а иногда и несколько часов.
В большинстве случаев заболевание вызвано атеросклерозом коронарных артерий. Приступы стенокардии чаще всего происходят при физической и эмоциональной нагрузке, после резкого переохлаждения или перегревания организма, приема алкоголя, а также острой и тяжелой пищи.
Постоянная боль под левой лопаткой может свидетельствовать о развивающейся левосторонней пневмонии, а также сухом плеврите. Подтверждением наличия этих болезней является усиление болевых ощущений при кашле, чихании и просто глубоком вдохе. Если боль действительно вызвана воспалением легких, то она может несколько утихать в горизонтальном положении и при поворотах тела в здоровую сторону. Как правило, для этого заболевания характерны следующие симптомы:
- сухой или, гораздо реже, мокрый кашель;
- наличие в мокроте примеси гноя или крови;
- субфебрильная температура тела;
- одышка, чувство нехватки воздуха.
Болевые ощущения всегда направлены в сторону пораженного легкого, они имеют среднюю интенсивность и ноющий характер, локализованы под левой лопаткой в одну болевую точку.
Болевые симптомы при легочных заболеваниях почти всегда говорят о присутствии плеврита. При этом боли иногда могут проявлять себя как незначительное покалывание под лопаткой, усиливаясь при глубоком вдохе до режущих и пронизывающих ощущений. В большинстве случаев при плеврите наблюдается резкий болевой симптом колющего характера, интенсивность которого пропорциональна глубине дыхания.
Некоторые заболевания опорно-двигательного аппарата могут также сопровождаться болевым симптомом в области левой лопатки. Чаще всего так проявляет себя шейный остеохондроз. Он беспокоит односторонними ноющими болями внизу затылочной кости, которые усиливаются при движениях головы и постоянно отдают в руку и под лопатку. Помимо болевых ощущений при этой патологии возникают следующие симптомы:
- онемение верхних конечностей;
- парестезии рук;
- головокружение;
- головные боли.
В начале заболевания болевые ощущения являются неясными и иррадиируют в сторону ущемления корешков. Тянущие и спонтанно утихающие боли часто проходят после согревания или купания в теплой ванне. Со временем они становятся все более и более привычными, возникая после сна либо долгой сидячей работы, требующей статического напряжения. Распространяются они книзу от затылка – по руке, вдоль спины, включая лопатку.
Еще одним заболеванием, типичным признаком которого служат боли под левой лопаткой, является межреберная невралгия. Она является частым следствием остеохондроза и проявляется прострелами и интенсивными болями опоясывающего характера, отдающими вправо или влево, в том числе и под лопатку. Болевые ощущения, вызванные межреберной невралгией, разливаются вдоль межреберных мышц и усиливаются при кашле, глубоком дыхании, наклонах. Наиболее резкие и сильные эпизодические боли в области левой лопатки вызваны именно этим заболеванием. Они, тем не менее, стихают при согревании и расслаблении болевой зоны.
В пользу межреберной невралгии говорит наличие болезненности при ее пальпации. Об укоренившемся характере болезни и затяжном деформирующем процессе в позвоночнике говорит наличие характерного жжения под лопаткой. Важно в этом случае не спутать эти ощущения с проявлениями стенокардии.
Если межреберная невралгия сочетается с плевритом, боль принимает опоясывающий характер.
Боль под левой лопаткой может быть вызвана также лопаточно-реберным синдромом, что означает заболевание мышцы, поднимающей лопатку. Она прикреплена к поперечным отросткам верхних шейных позвонков. Если эта мышца травмирована, переохлаждена или просто перегружена, она не в состоянии нормально выполнять свою функцию, состоящую в наклонах шеи и поднятиях лопатки.
Лопаточно-реберный синдром заявляет о себе ноющей, достаточно интенсивной болью в надплечьях, областях над и под лопаткой. Характерным признаком этой патологии является наличие хруста при движениях плечами и руками. Длительное статическое напряжение и постоянные динамические нагрузки создают ситуацию, когда боль становится постоянной, усиливающейся под воздействием холода или сквозняка.
Аневризма аорты может влиять на окружающую ткань, в том числе на проходящие по соседству нервные стволы, не только путем сдавления и смещения, но и вовлечением в воспалительный процесс и рубцеванием окружающей аневризму соединительно-тканной клетчатки. Больше чем в половине случаев наблюдаются невралгические боли, локализация которых зависит от места аневризмы и вовлеченных в страдание нервов. Нередко невралгические боли являются первым и единственным симптомом аневризмы. При аневризме восходящей аорты боли носят опоясывающий и стягивающий характер и нередко иррадиируют в область левой лопатки и плеча. Боли обычно не поддаются антиневралгическому лечению, имеют пульсирующий характер и лишь иногда ослабевают или исчезают при определенном положении больного, что объясняется уменьшением при таком положении давления на нерв.
По обеим сторонам аорты проходят блуждающие нервы. После вступления этих нервов в грудную клетку от них идут назад возвратные нервы, направляющиеся к гортани. Правый возвратный нерв огибает правую подключичную артерию, левый - дугу аорты. Кроме того, левый ствол симпатического нерва приходит в соприкосновение с нисходящей частью аорты. Эти топографические отношения объясняют нервные симптомы, которые вызывает растущая аневризма в зависимости от своего положения.
При достаточно большой аневризме или ее локализации в дуге аорты появляются признаки сдавления возвратного нерва. Возникают приступы удушья, затруднения глотания, кашель, охриплость. Вслед за этими симптомами раздражения, а иногда и минуя их, появляются симптомы паралича возвратного нерва. Необходимо иметь в виду, что обычно наступает паралич левого возвратного нерва, который дает мало симптомов и нередко обнаруживается только при ларингоскопическом исследовании. Фонация сохраняется благодаря компенсации со стороны правой голосовой связки; лишь иногда голос делается высоким или хриплым.
При сдавлении левого возвратного нерва вначале может появиться раздражение в виде тахикардии. В дальнейшем паралич нерва вызывает брадикардию.
Значительно реже в процесс вовлекается блуждающий нерв. При этом наблюдаются приступы усиленного дыхания, удушья, судорожного кашля. При раздражении сердечных ветвей происходит ускорение пульса.
Сдавление левого симпатического ствола ведет к появлению на этой стороне синдрома Клода Бернара - Горнера. При сдавлении диафрагмального нерва отмечается постоянная икота и односторонний паралич диафрагмы. Потоотделение на левой стороне лица понижено, она несколько краснее правой. Нередко, особенно при вовлечении I шейного симпатического узла, наблюдается симптом Клода Бернара - Горнера.
Иногда стенки аневризмы, прилегая к позвонкам, разрушают их, проникают в спинномозговой канал, сдавливают спинной мозг и вызывают картину компрессионного миелита. В таких случаях заболевание может быть принято за злокачественную опухоль или сифилис. Правильный диагноз удается поставить при сериальном рентгеновском исследовании.
Менее известны изменения со стороны нервной системы при расслаивающей аневризме аорты, локальном расширении аорты с кровоизлиянием в стенку последней. Если при этом происходит и разрыв адвентиции, то быстро наступает смерть, вследствие обширного кровоизлияния.
В случаях, когда кровоизлияние ограничивается самой стенкой аорты и распространяется вдоль нее, происходит закупорка больших ветвей аорты. При этом внезапно появляются сильные боли в груди, которые отдают в голову, челюсти, шею, живот, руки и менее часто - в ноги. Мозговые симптомы могут появляться при распространении кровоизлияния до сонной артерии. Параличи конечностей и спинальные явления развиваются при вовлечении в процесс (закупорке) аа. iliaca. Из 300 случаев аневризм, описанных в литературе, в 45 отмечены симптомы со стороны нервной системы.
Примером может служить следующее наше наблюдение.
Больной П., 60 лет, в течение последних 5 лет находится под врачебным наблюдением по поводу гипертонической болезни. В декабре 1948 г. утром после сна внезапно почувствовал сильные боли в груди, распространяющиеся на живот и спину, и был вынужден вновь лечь в постель. Спустя некоторое время боли несколько уменьшились. При попытке встать больной обнаружил резкую слабость и чувстсво онемения в левой ноге; в правой ноге также появились парестезии, но слабость в ней была меньше, чем в левой. На следующий день боли в спине резко усилились, и больной был доставлен в клинику.
При поступлении: вялый паралич нижних конечностей с отсутствием коленного и ахилловых рефлексов и проводниковым расстройством всех видов чувствительности от уровня D8-9. При исследовании спинномозговой жидкости отклонений от нормы не найдено. Артериальное давление 200/110 мм ртутного столба. Лейкоцитоз крови 112 000, РОЭ 42 мм в час. На электрокардиограмме никаких признаков инфаркта миокарда. При рентгеновском исследовании грудной клетки обнаружена аневризма восходящей части аорты. Через 2 дня состояние больного резко ухудшилось, наступила одышка. Больной потерял сознание и умер на 3-й день пребывания в клинике.
На аутопсии обнаружена расслаивающая аневризма, распространяющаяся от поперечной части аорты до подвздошных артерий. Разрыв аорты произошел на уровне отхождения левой подключичной артерии и распространился дистально до отхождения подвздошных артерий. В разрыв включены устья межреберных и поясничных артерий. При микроскопическом исследовании в головном мозгу найдены выраженные явления атеросклероза сосудов. В спинном мозгу, на уровне среднегрудных сегментов, находится очаг размягчения. В верхнегрудном отделе спинного мозга видны множественные периваскулярные кровоизлияния, рассеянные в белом и сером веществе .
Аналогичный случай описали М. В. Кочергин и Э. И. Еселевич, которые не обнаружили выраженных изменений в спинном мозгу.
В 2 случаях разрыва аневризмы аорты, описанных Л. Г. Ерохиной, А. С. Огурцовой и Н. П. Могилевчик, остро развивавшаяся вялая параплегия ног наступила внезапно, при явлениях коллапса. При гистологическом исследовании авторами найдены диффузные дегенеративные изменения клеток головного и спинного мозга аноксемического характера и распад миелина в краевой зоне нижнегрудного отдела спинного мозга.
Поражения центральной и периферической нервной системы при разрыве аорты наступают вследствие нарушения кровоснабжения и ишемических синдромов:
1. Ишемический некроз периферических нервов . Клиническая картина представляет собой паралич конечностей с анестезией и выпадением сухожильных рефлексов. Конечность обычно холодна на ощупь, пульс на ней не прощупывается.
2. Ишемический некроз спинного мозга , который, характеризуется вялым параличом нижних конечностей с проводниковыми расстройствами чувствительности и задержкой мочи. Поражение спинного мозга обусловливается закупоркой межреберных и поясничных артерий.
3. Ишемический некроз головного мозга , вызывающий ступор или кому с гемиплегией вследствие распространения кровоизлияния до a. carotis или a. Innominata из-за нарушения притока крови в бассейны средней и передней мозговой артерии.
Поражения головного мозга не всегда зависят от механической закупорки артерий, отходящих от дуги аорты. Иногда потеря сознания, судороги, гемиплегии возникают при отсутствии блокады артерий, снабжающих кровью головной мозг. В этих случаях мозговые явления объясняются шоком и внезапным падением артериального давления.
При тромбозе аорты также наступает параплегия, которая сопровождается болями в конечностях, лопатке, вдоль позвоночника, в промежности, ногах. Л. Г. Ерохина, А. С. Огурцова и Н. П. Могилевчик сообщили о 2 случаях тромбоза аорты, когда больные совершенно не чувствовали боли. У них при явлениях коллапса внезапно развилась параплегия с расстройством сфинктеров и выпадением пульса на бедренных артериях.
В большинстве случаев невскрывшиеся аневризмы аорты не вызывают болей, иногда же последние могут быть очень сильными. Это особенно наблюдается при локализации аневризмы в дуге аорты и распространении ее кверху. В этих случаях боль вызывается давлением на межреберные нервы и париетальную плевру.
И. А. Вильк, С. Г. Моисеев и другие отмечают, что при разрывах в области дуги аорты боли возникают в области сердца, за грудиной, иррадиируют в лопатку и вдоль позвоночника. По мнению Л. Г. Ерохиной, А. С. Огурцовой и Н. П. Могилевчик, уровень проводниковых расстройств чувствительности в известной мере может служить опорным пунктом для определения места образования тромба в аорте.
Читайте также:


