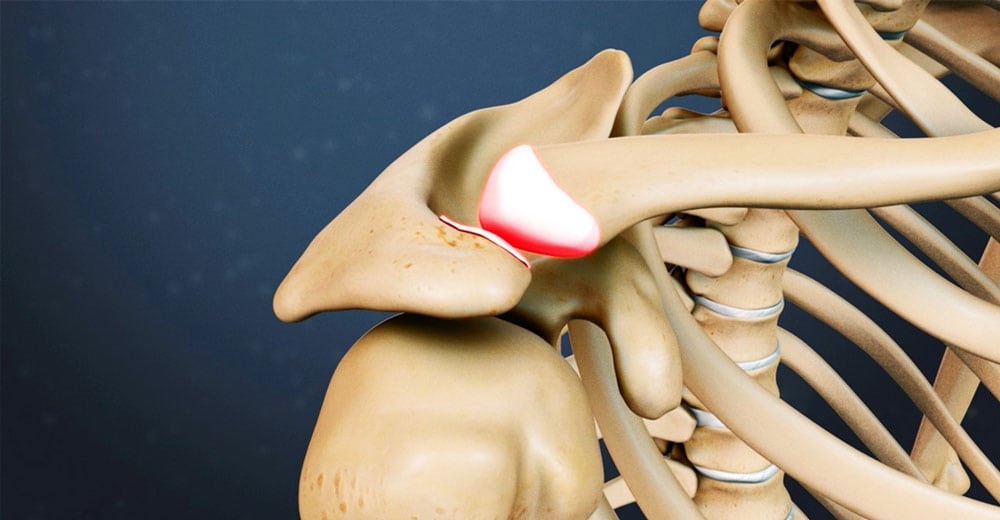
Акромиальный отросток плечевой кости
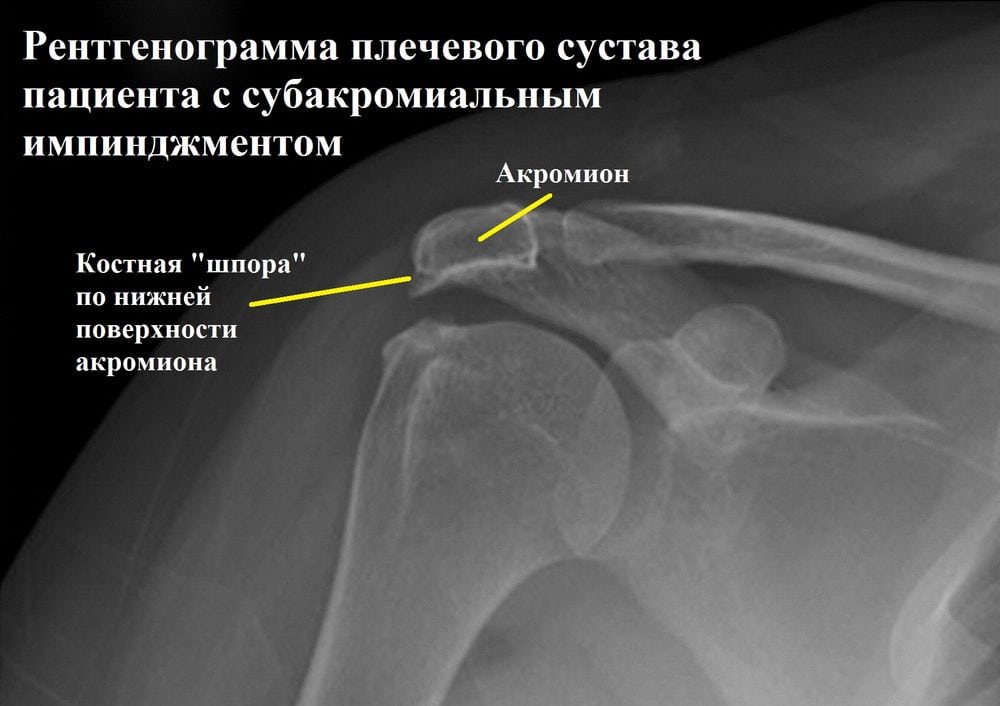
В медицине импиджмент-синдромом называют патологическое соударение суставных поверхностей костей, формирующих плечевой, тазобедренный, голеностопный или другой крупный сустав. Патология вызывает защемление суставных структур, сильные боли и ухудшение трудоспособности. Со временем у многих больных в пораженном суставе развивается деформирующий остеоартроз.
Немного анатомии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Чтобы понять механизм развития болезни, нам нужно разобраться с особенностями строения плечевого сустава. Он образован двумя структурами: головкой плечевой кости и акромионом лопатки. Сама по себе акромиальная суставная впадина неглубокая, а плечевой сустав плохо укреплен связками. Все это обеспечивает хорошую подвижность руки. С другой стороны, из-за этого происходит большинство вывихов плеча.
По краю акромиальной впадины сустава располагается суставная губа, охватывающая головку плечевой кости. Снаружи плечелопаточное соединение окружено мышечными сухожилиями, которые формируют вращательную манжету. Она вплетается в синовиальную капсулу, выполняет укрепляющие и поддерживающие функции. Эта структура чаще всего ущемляется при импиджмент-синдроме.
Что такое импиджмент плечевого сустава
Импиджмент-синдром – это аномальное соударение акромиального отростка лопатки и головки плеча при движениях в верхней конечности. Болезнь возникает из-за патологического сужения субакромиального пространства. К последнему может приводить деформация костей или увеличение объема мягких тканей при бурсите плеча и кальцинирующем тендините.
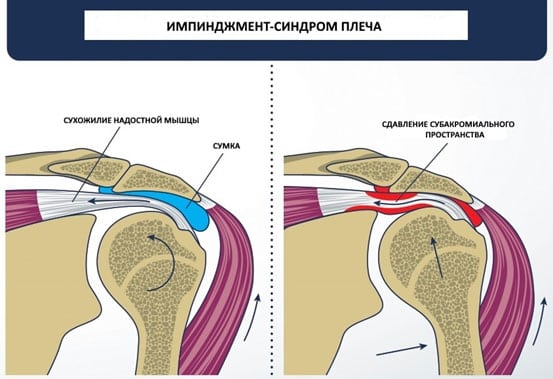
Причиной патологии становится мышечный дисбаланс, вызывающий изменения траектории движения головки плечевой кости. Это приводит к захвату мягких тканей и их дальнейшей травматизации.
- Субакромиальный (наружный). Характеризуется ущемлением вращательной манжеты плеча. Со временем в ней развиваются дегенеративные изменения.
- Внутренний. Сопровождается защемлением или разрывом суставной губы, расположенной по краю акромиальной впадины.
В большинстве случаев у пациентов выявляют субакромиальный импичмент синдром плечевого сустава. По статистике, повреждения ротационной манжеты можно обнаружить более чем у 30% лиц старше 70 лет. Внутренний импиджмент в клинической практике встречаются редко. Его выявляют у спортсменов. По статистике, импиджмент-синдром правого плечевого сустава встречается чаще, чем левого.
Характерные симптомы заболевания
Клинические признаки болезни специфичны и позволяют поставить правильный диагноз в 90% случаев. Пациенты с импиджмент-синдромом жалуются на появление болей во время поднятия и опускания руки. Неприятные ощущения беспокоят их при надевании верхней одежды, резких движениях плечом, освоении новых видов спорта и т. д.
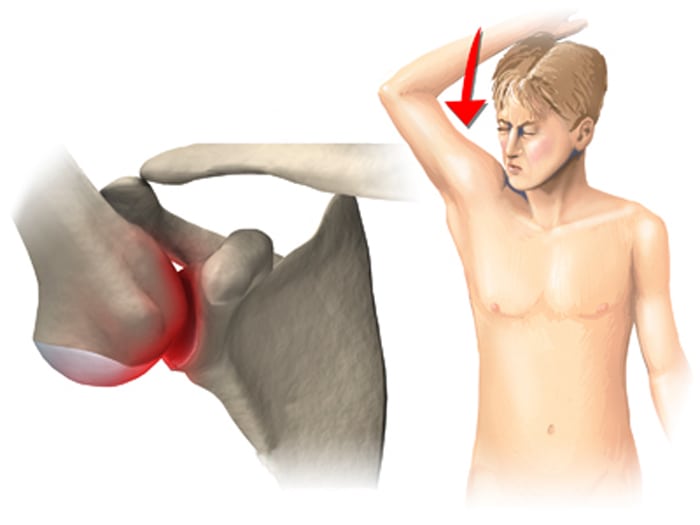
Таблица 1. Диагностические тесты, помогающие выявить заболевание
Причины появления боли при выполнении теста
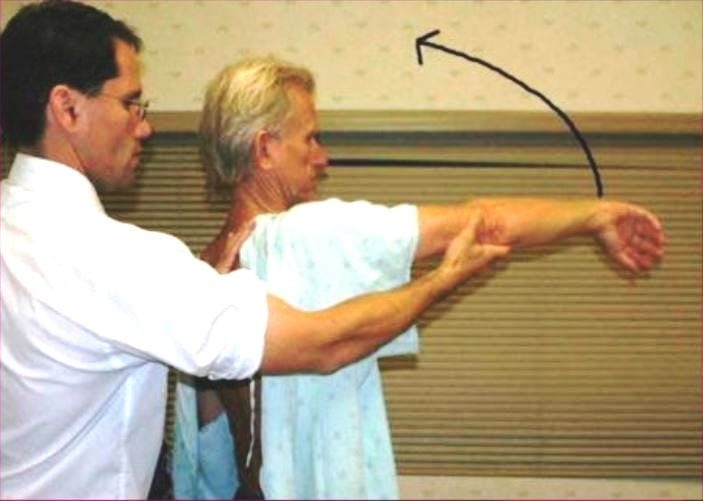
Появление болезненных ощущений при поднятии конечности на 160-180 градусов указывает на повреждение ключично-акромиального сустава. Патологию не следует путать с плечевым импиджментом.
Методы диагностики
Сначала врач осматривает пациента и проводит диагностические тесты. На основе клинических симптомов он может поставить предварительный диагноз. Однако для его подтверждения необходимы дополнительные методы исследования.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Суть теста заключается в субакромиальном введении местного анестетика (Новокаин, Лидокаин). Манипуляцию выполняют с соблюдением всех правил асептики. Исчезновение болей после инъекции косвенно указывает на импиджмент-синдром.
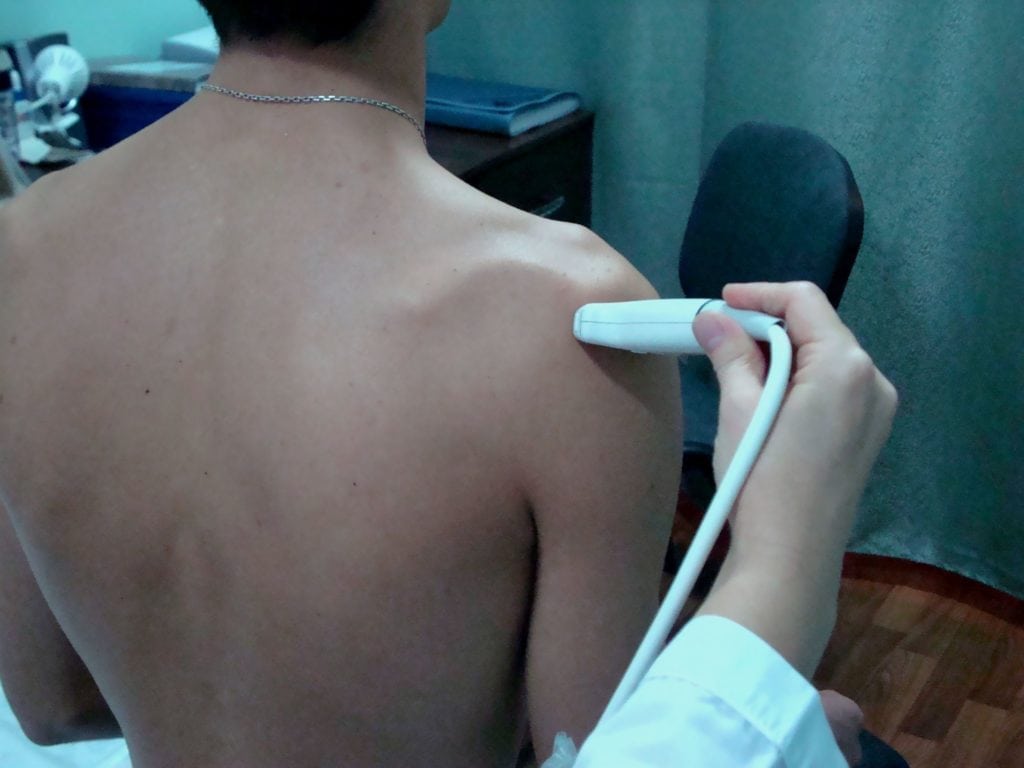
Ультразвуковое исследование позволяет выявить ассоциированные с импиджментом изменения в мягких тканях. Это характерное для бурсита утолщение стенок суставной сумки и скопление в ее полости выпота. У многих больных обнаруживают патологические изменения сухожилий. На УЗИ они проявляются их повышенной эхогенностью и утолщением.
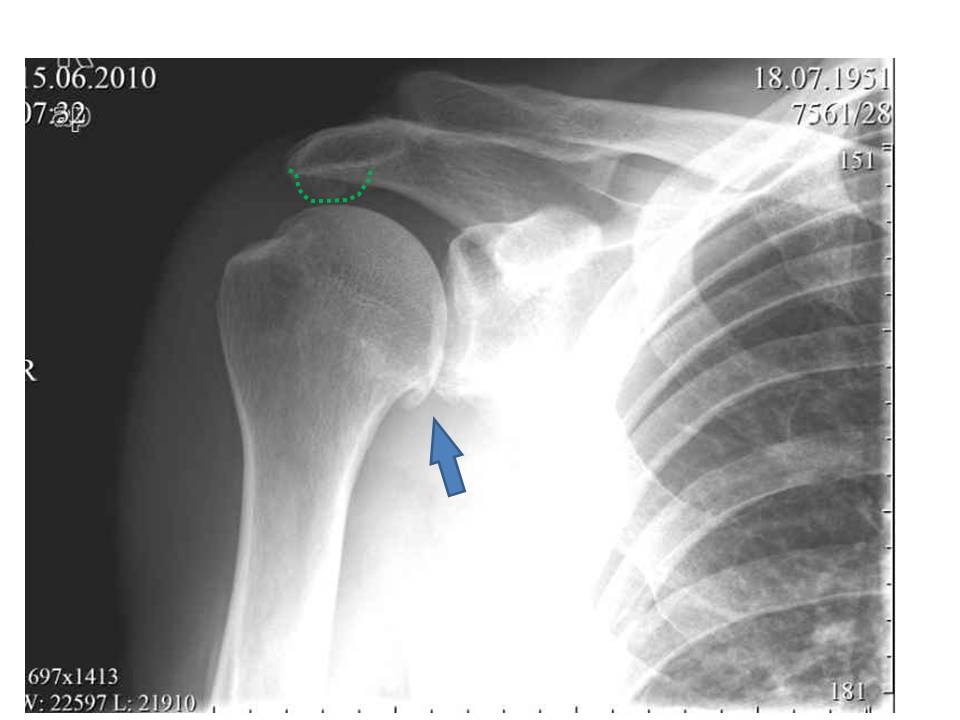
Необходима для визуализации костных структур плечевого сустава. С помощью рентгенологического исследования врачи оценивают состояние клювовидно-акромиальной связки, акромиально-ключичного сустава и плечелопаточного соединения. При импиджменте специалисты выявляют децентрацию головки плечевой кости, патологические изменения большого бугорка, оссификацию связок и признаки артроза плечевого сустава.
Таблица 2. Диагностически значимые показатели при импиджменте
| Форма акромиона | Акромиальный отросток лопатки может иметь плоскую, изогнутую или крючкообразную форму. Особенности строения акромиона в значительной мере определяет вероятность развития импиджмент-синдрома |
| Критический угол плеча (CSA) | Характеризуется наклоном плечевого сустава и степенью его покрытия акромиальным отростком. Вероятность развития импиджмента повышается при угле более 35 градусов |
| Акромогумеральный индекс (AI) | Высчитывается по формуле AI = GA/GH, где GA – расстояние от поверхности акромиальной впадины до латеральной поверхности акромиона, а GH – расстояние до латеральной поверхности головки плеча. Импиджмент-синдром чаще всего развивается у лиц с высоким акромогумеральным индексом |
Магнитно-резонансная томография позволяет оценить состояние всех мягких тканей плечевого сустава (вращательной манжеты, мышц, суставной капсулы и сумки). Естественно, это дает врачу необходимые для постановки диагноза сведения. Чувствительность МРТ при плечевом импиджменте — довольно высокая (92-93%), однако из-за высокой цены этот метод используют редко.
Лечение импичмент-синдрома плечевого сустава
Четких критериев выбора метода лечения импиджмента пока что не существует. Однако консервативную терапию чаще всего применяют в первые 3-6 месяцев болезни. Поскольку на начальных стадиях у больного отсутствуют значительные повреждения мягких тканей, врачам удается добиться улучшения с помощью лекарственных средств и физиотерапии.
При неээфективности консервативного лечения или длительном течении болезни человеку требуется операция. Перед хирургическим вмешательством врачи тщательно обследуют пациента и согласовывают с ним все необходимые детали.
В первую очередь, врачи советуют больным максимально ограничить движения в больном плече. При ярко выраженном болевом синдроме пациенту могут временно надевать косыночную повязку. Больной носит ее по несколько часов в день.
Методы консервативной терапии:
- нестероидные противовоспалительные средства. Для борьбы с болью пациентам на протяжении 1-2 недель вводят лекарства из группы НПВС. Клинические исследования подтвердили, что они обеспечивают гораздо лучший эффект, чем плацебо;
- инъекции кортизона. Введение кортикостероидов особенно эффективно в первые 8 недель. Оно помогает быстро купировать боль и улучшить подвижность плеча. Кортизон вводят в мягкие ткани рядом с сухожилиями, но не в сами сухожилия;
- физиотерапия. Больным назначают тепловые процедуры, лекарственный электрофорез, массаж и специальные упражнения. Все это помогает быстрее справиться с болью и увеличить объем движений в плече;
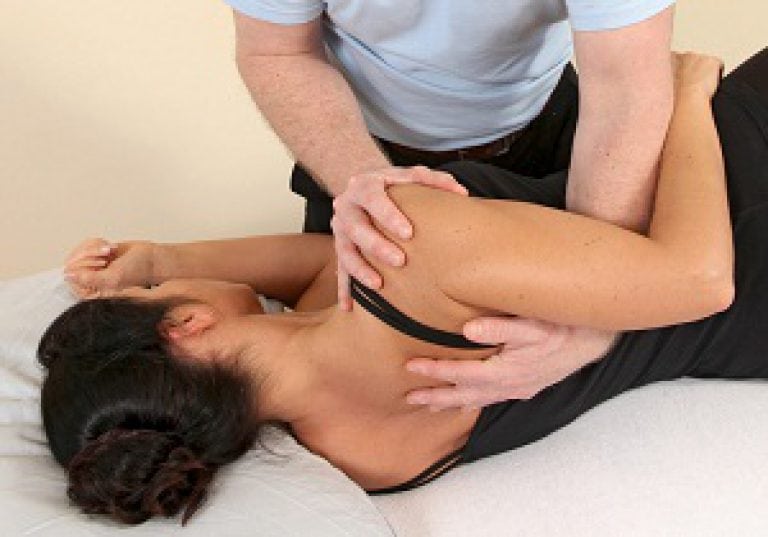
- ударно-волновая терапия. Используется при кальцинирующем тендините. Низкоэнергетичные ударные волны дробят отложившиеся в сухожилиях соли кальция, облегчая боль и способствуя выздоровлению.
По статистике, в операции нуждается около 30% больных с импиджмент-синдромом. В большинстве случаев хирургическое вмешательство позволяет полностью излечить патологию. Существует ряд факторов, наличие которых значительно повышает вероятность неудачного исхода лечения.
Предикторы неблагоприятного исхода операции:
- тяжелая атрофия или жировое перерождение мышц;
- повреждение более двух сухожилий;
- предоперационное расстояние между акромионом и головкой плечевой кости менее 7 мм;
- нарушение наружной ротации конечности.
Сегодня золотым стандартом лечения импиджмента считается субакромиальная декомпрессия в комплексе с бурсэктомией. В ходе хирургического вмешательства врач удаляет передне-нижнюю и нижне-боковую части акромиона, выполняет резекцию клювовидно-акромиальной связки. Вместе с этим он иссекает воспаленную субакромиальную сумку.
К неудачному исходу операции может привести неправильная постановка диагноза, неадекватное определение показаний или технические ошибки во время хирургического вмешательства.

Механизм развития

Плечевой сустав является одной из самых сложных структур опорно-двигательной системы человека. Суставная впадина образована ключицей и акромиальным отростком лопатки, в ней находится головка плечевой кости.
Шарообразная форма сустава обеспечивает значительный объем движений верхней конечности в различных плоскостях, включая вращение (ротация плеча). Увеличение глубины суставной впадины и повышение стабильности плечевого сустава обеспечивается губой из соединительной ткани, локализующейся вокруг впадины, а также манжетой, сформированной из плечелопаточных связок и мышц, обеспечивающих вращение плеча (ротаторы).
Под акромиальным отростком лопатки локализуется мышца, которая является одной из наиболее уязвимых структур плеча. Результатом ее повреждения является синдром сдавления ротатора плеча или импинджмент синдром.
Причины
Субакромиальный импинджмент синдром является полиэтиологическим патологическим состоянием. Это означает, что к сдавливанию субакромиальной мышцы плечевого сустава может приводить воздействие значительного количества провоцирующих факторов, к которым относятся:
После определения фактора, который провоцирует синдром сдавления ротатора плеча, лечение обязательно включает мероприятия, направленные на устранение его последующего воздействия.
В зависимости от преимущественной локализации сдавливания субакромиальной мышцы выделяют 2 основных вида импинджмент синдрома:
- Внутренний импинджмент синдром плечевого сустава. Сдавливание мышцы происходит между клювовидным отростком и головкой плечевой кости, а также между надостной и подлопаточной мышцами. Это приводит к развитию нестабильности плечевого сустава, а также к патологическим изменениям манжеты. Такой вид заболевания встречается относительно редко.
- Наружный субакромиальный импинджмент синдром. Является результатом патологических изменений, приводящих к уменьшению промежутка между акромио-ключичным сочленением, клювовидным отростком и клювовидно-акромиальной связкой. Такая форма патологии встречается наиболее часто.

При развитии патологического процесса на фоне изначального изменения анатомического соотношения структур плеча имеет место первичное заболевание. Если сдавливание мышцы ротатора произошло на фоне перенесенной травмы или патологического процесса, то диагностируется вторичный субакромиальный синдром.
Симптомы
Субакромиальный синдром плечевого сустава имеет достаточно характерную клиническую симптоматику, которая включает несколько симптомов:
- Боль, которую провоцирует подъем руки вверх. Она вначале имеет невыраженную интенсивность, но по мере прогрессирования заболевания может усиливаться и беспокоить человека в покое (в том числе и во сне).
- Болевые ощущения во время прощупывания (пальпации) плечевого сустава. При этом они могут распространяться в надключичную область и вниз по руке.
- Ограничение подвижности в пораженном патологическим процессом суставе, которое часто сопровождается интенсивными болевыми ощущениями.
В дальнейшем субакромиальный импинджмент синдром плечевого сустава проявляется истончением (атрофия) мышц и связок плеча с выраженным снижением их тонуса и прочности.
Диагностика
Достоверная диагностика факта наличия импинджмент синдрома, а также его вида, характера и выраженности сдавливания субакромиальной мышцы проводится при помощи современных методик визуализации внутренних структур плеча, к которым относятся:
- Рентгенография. Исследование проводится в прямой и боковой проекции. Оно позволяет визуализировать грубые изменения.
- Магнитно-резонансная или компьютерная томография с послойным сканированием тканей.
- Ультразвуковое исследование с оценкой объема синовиальной жидкости.
- Артроскопия. Метод визуальной диагностики, включающий непосредственный осмотр структур сустава при помощи введенной в его полость трубки с видеокамерой и освещением.

Дополнительно для выявления заболевания и его дифференцирования от других патологических состояний проводится импинджмент-тест Neer, суть которого заключается во введении в сумку субакромиального отростка лидокаина. При наличии синдрома сдавливания болевые ощущения после инъекции снижаются.
Как лечить импинджмент синдром плечевого сустава?
Лечение патологического сдавливания мышцы ротаторной манжеты является комплексным. Оно включает проведение консервативной терапии, хирургического вмешательства, а также последующую реабилитацию пациента для полного восстановления нормального функционального состояния плеча. Выбор направления и объема терапевтических мероприятий врач проводит на основе результатов клинического обследования и методик дополнительной диагностики.
Импинджмент синдром плечевого сустава – лечение без операции
Консервативная терапия назначается при небольших изменениях в структурах плеча и невыраженном сдавливании субакромиальной мышцы. Она включает несколько мероприятий, к которым относятся:
- Обеспечение функционального покоя для сустава.
- Использование нестероидных противовоспалительных лекарственных средств для снижения выраженности воспаления в тканях.
- Непосредственное введение глюкокортикостероидов (гормональные препараты, обладающие выраженным противовоспалительным эффектом) в область акромиального отростка, которое назначается коротким курсом не чаще 1-го раза в неделю.
- Физиотерапевтические процедуры, к которым относится магнитотерапия, озокерит, грязевые ванны, электрофорез с противовоспалительными препаратами.
- Леченая физкультура (ЛФК), которая проводится для постепенного восстановления функционального состояния плечевого сустава, а также уменьшения степени сдавливания субакромиальной мышцы.
Консервативное лечение может назначаться в качестве монотерапии или для подготовки пациента к выполнению хирургического вмешательства.
Импинджмент синдром плечевого сустава – операция
Хирургическое вмешательство назначается врачом при выраженном сдавливании субакромиальной мышцы или в случае отсутствия необходимого эффекта после проводимой в течение 4-х месяцев консервативной терапии. Основной целью операции является освобождение ущемленной мышцы (субакромиальная декомпрессия), для чего выполняется пластика (акромиопластика) тканей и структур плечевого сустава.
Данный вид хирургического вмешательства проводится при помощи использований 2-х основных методик:
- Операция открытым доступом. Для проведения пластики выполняются широкие разрезы кожи, подкожной клетчатки, фасций мышц, а также суставной капсулы и субакромиальной сумки, что сопровождается значительной травматизацией тканей и более длительным периодом реабилитации пациента.
- Артроскопическое хирургическое вмешательство. Для доступа к внутренним структурам используется артроскоп и специальный микроинструментарий, который вводится через небольшие разрезы. Под визуальным контролем на экране монитора врач выполняет все необходимые манипуляции.

В современных медицинских клиниках артроскопия является методикой выбора, так как не приводит к значительной травматизации тканей. Это сокращает длительность реабилитационного периода, а также сводит к минимуму возможность развития осложнений.
Реабилитация
Длительность периода реабилитации, необходимого для восстановления функционального состояния плечевого сустава, зависит от выраженности патологических изменений, а также от используемой методики хирургического вмешательства.
После выполнения артроскопической операции восстановительный период значительно меньше, что сокращает время пребывания пациента в стационаре. Дальнейшая реабилитация (нормализация функционального состояния плеча) тоже проходит быстрее.
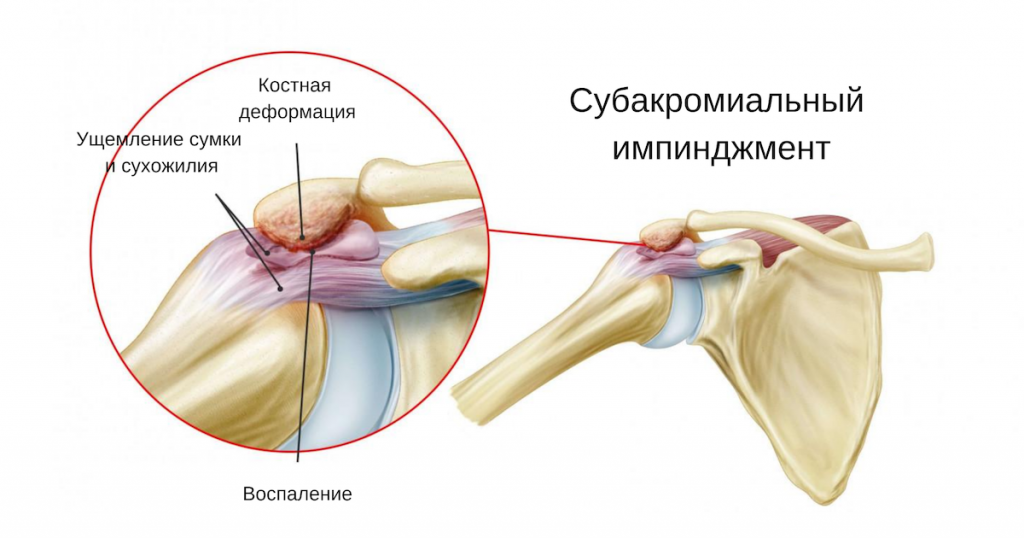
Термин субакромиальный импинджмент-синдром (САИС), под которым понимается боль в плече при поднятой руке, был впервые введен в 1972 г. доктором Чарльзом Ниром. В его основе – импинджмент (биомеханическое защемление) структур, расположенных в субакромиальном пространстве. САИС рассматривается как симптоматическое раздражение субакромиальных структур между клювовидно-акромиальной дугой и головкой плечевой кости при подъеме руки выше плеча или головы. По мнению многих экспертов, это одна из наиболее частых причин боли в плече.
Классификация
Нир выделил четыре типа импинджмент-синдрома плеча.
1/ Первая степень: возраст 40 лет, мелкие разрывы ротаторной манжеты, субакромиальная декомпрессия и некрэктомия/хирургическая коррекция.
4/ Четвертая степень: возраст >40 лет, большие разрывы ротаторной манжеты, субакромиальная декомпрессия с хирургической коррекцией.
Классификация Нира в свое время послужила ключом к пониманию патологии плечевого сустава. Позже у САИС были выделены четыре подтипа в зависимости от того, был ли это наружный или внутренний импинджмент.
Первичный наружный импинджмент связан со структурными изменениями в плече-лопаточном суставе, в результате которых механически сужается субакромиальное пространство. К этим изменениям относят изменение объема костей, образование остеофитов, неправильное положение костей после переломов или разрастание субакромиальных мягких тканей. Указанные патологии могут быть как врожденными, так и приобретенными. Форма акромиального отростка или лопатки может сыграть большую роль при восстановлении и лечении после первичного наружного импинджмент-синдрома.
Вторичный наружный импинджмент связан с ненормальной лопаточно-грудной кинематикой и изменением силового баланса. Это приводит к функциональному нарушению центрирования головки плечевой кости, что влечет за собой смещение центра вращения при подъеме руки. Причина указанных проблем – слабость мышц ротаторной манжеты (функциональная нестабильность) в сочетании со слабыми связками и капсулой плечевого сустава (микро-нестабильность). Обычно обструкция происходит в клювовидно-акромиальном пространстве из-за переднего смещения головки плечевой кости. При первичном импинджменте повреждение происходит в субакромиальном пространстве. Обычно вторичный импинджмент происходит у более молодых пациентов и сопровождается болью спереди и сбоку плеча. Симптомы, как правило, специфичны для определенных занятий, в том числе тех, где происходит удар рукой сверху вниз.
Внутренний импинджмент, возможно, наиболее частая причина боли в задней части плеча у спортсменов с сильной высокой подачей. Причина кроется в ущемлении сухожилий ротаторной манжеты плеча (а именно – задней поверхности надостной мышцы и передней поверхности подостной мышцы) между большим бугорком плечевой кости и задне-верхней частью суставной губы. В основном данный синдром наблюдается при частом выполнении движений, когда рука находится выше головы. Данное положение становится патологическим во время максимальной наружной ротации, при передней капсулярной нестабильности, дисбалансе мышц плече-лопаточного комплекса и/или чрезмерной нагрузке на мышцы ротаторной манжеты плеча. Все перечисленное вместе приводит к потере контроля над плечом и лопаткой.
Определение/Описание
Diercks и соавт. определяют СБС как совокупность нетравматичных, унилатеральных проблем с плечом, которые вызывают боль, локализованную вокруг акромиона, обычно усиливающуюся во время или после подъема руки. По сути, это собирательный термин, который описывает боль, вызванную любым повреждением какой-либо структуры или структур в пределах субакромиального пространства. Таким образом, данный термин включает все состояния, связанные с субакромиальными структурами: субакромиальный бурсит, кальциноз предплечья, тендинит бицепса или дегенерация сухожилий ротаторной манжеты.
Распространенность заболевания
Субакромильный болевой синдром – наиболее частое заболевание плеча, на долю которого приходится от 44% до 65% всех жалоб на боль в плече. Частота этих жалоб увеличивается с возрастом. Пик заболеваемости приходится на старший возраст – после шестидесяти лет.
Этиология
Вопрос об этиологии заболевания все еще является открытым. Предполагают, что его механизм может быть связан с внутренними и внешними факторами, а также их комбинацией. К ним относятся мышечный дисбаланс и анатомические факторы, которые влияют на субакромиальное пространство, различные формы акромиона, его передний наклон, его угол, латеральная экстензия акромиона относительно головки плечевой кости. Костные изменения в нижнем акромиально-ключичном суставе или клювовидно-акромиальной связке также могут влиять на субакромиальной пространство.
И хотя принято считать, что в патогенезе заболевания участвуют сразу несколько факторов, остается несколько важных нерешенных вопросов. А именно — какая субакромиальная структура первой страдает в результате патологии и каковы механизмы, вызывающие боль?
Клинически значимая анатомия
Субакромиальное пространство – это пространство, расположенное под акромионом (между верхним краем головки плечевой кости и акромиальным отростком лопатки). Данное пространство ограничено акромионом и клювовидным отростком (которые являются частью лопатки), соединенные с помощью клювовидно-акромиальной связки.
Размер субакромиального пространства – около 1 см. Оно состоит из следующих структур:
- Клювовидно-акромиальная дуга, состоящая из акромиона, клювовидного отростка и клювовидно-акромиальной связки.
- Головка плечевой кости.
- Подакромиальная сумка.
- Сухожилия мышц ротаторной манжеты (подостной, надостной, малой круглой и подлопаточной).
- Сухожилия длинной головки бицепса плеча.
- Капсула плечевого сустава.
Клиническая картина
Диагностика
Подробный сбор анамнеза и клиническое обследование – необходимые составляющие для постановки диагноза СБС. Необходимо отметить, что какого-то одного теста недостаточно для диагностирования истинной патологии плечевого сустава, поэтому необходимо использовать комбинацию различных тестов.
Про ротаторную манжету плеча читайте тут.
Голландская ортопедическая ассоциация выпустила руководство по диагностике и лечению субакромиального болевого синдрома, в котором рекомендует проводить следующие тесты:
- Тест Хокинса-Кеннеди.
- Тест болезненной дуги.
- Тест на сопротивление подостной мышцы (наружной ротации).
Комбинация указанных тестов имеет более высокую прогностическую ценность.
- Если положительны сразу три теста, то вероятность, что у пациента СБС — 10,56.
- При двух положительных тестах вероятность составляет 5,03
- Один положительный тест — 0,90.
- При отсутствии положительных тестов вероятность наличия синдрома — 0,17.
Для того, чтобы исключить разрыв ротаторной манжеты, необходимо выполнить следующие тест:
Рентгенограмма может помочь установить анатомические изменения, а также выявить кальцификацию или артрит акромиально-ключичного сустава. Рекомендуется выполнять рентгенограмму в трех проекциях:
- Передне-задняя проекция: снимок выполняется с 30-градусной наружной ротацией плеча, что помогает оценить плечевой сустав и обнаружить субакромиальные остеофиты или склероз большого бугорка плечевой кости.
- Боковая проекция: с ее помощью возможно увидеть субакромиальное пространство и дифференцировать патологию.
- Аксиальная проекция: помогает визуализировать акромион и клювовидный отросток, а также кальцификацию клювовидно-акромиальной связки.
Также возможно оценить субакромиальное пространство. МРТ может помочь выявить полный или частичный разрыв сухожилий ротаторной манжеты, а также воспалительные процессы. УЗИ и артрография применяются при подозрении на разрыв ротаторной манжеты или в сложных случаях.
УЗИ плеча относится к специфическим и чувствительным методам визуализации. Его диагностическая точность высока и сопоставима со стандартным МРТ, что позволяет выявить частичные или полные разрывы ротаторной манжеты.
Руководства, выпущенные Голландской ортопедической ассоциацией, рекомендуют использовать ультразвук как наиболее полезный и экономичный метод визуализации в случае неудачи первого периода консервативного лечения. Ассоциация рекомендует сочетать УЗИ с обычной рентгенографией плечевого сустава для определения остеоартроза, костных аномалий и наличия/отсутствия отложений кальция. В руководствах также подчеркивается, что в случаях, когда надежное УЗИ не доступно или не позволяет сделать окончательный вывод, то показано МРТ плечевого сустава. МРТ также следует использовать у пациентов, допущенных к хирургическому восстановлению разрыва вращательной манжеты, чтобы оценить степень ретракции и жировой инфильтрации.
В случае, если необходимо исключить любую внутрисуставную аномалию или частичное повреждение вращательной манжеты, то возможно провести МРТ-исследование с внутрисуставным контрастированием. Предпочтительно, чтобы во время обследования плечо было отведено и находилось в наружной ротации.
Существует целый ряд патологических состояний, которые легко спутать с субакромиальным болевым синдромом. Тщательное физикальное обследование должно исключить следующие заболевания:
Лечение
Лечение зависит от возраста, активности и общего состояния здоровья пациента. Цель лечения состоит в том, чтобы снизить боль и восстановить функцию. Первой линией лечения является консервативное лечение, которого следует придерживаться как минимум год до улучшения и восстановления функции сустава. Хирургическое вмешательство следует рассматривать лишь в том случае, если пациент не реагирует на всестороннее неоперативное лечение.
Консервативное лечение состоит из покоя, сокращения активностей, провоцирующих синдром, например – движений, когда руки находятся выше головы, НПВС для снятия боли и отека, физической терапии и инъекций в субакромиальную область. Кортизон часто назначается из-за его противовоспалительных и обезболивающих свойств, однако применять его необходимо с осторожностью и избегать приема при наличии боли, обусловленной проблемами с сухожилиями.
Нет убедительных доказательств, что операция более эффективна, чем консервативное лечение. Хирургическое вмешательство показано только в том случае, если не удается снизить боль и восстановить функцию консервативным методом. В зависимости от характера и тяжести травмы используются определенные хирургические техники, однако четких предпочтений среди них нет.
Хирургическое восстановление порванных тканей, особенно надостной мышцы, длинной головки бицепса или капсулы сустава. Следует иметь в виду, что разрыв ротаторной манжеты не является показанием для операции.
- Бурсэктомия или удаление субакромиальной сумки плечевого сустава.
- Субакромиальная декомпрессия для увеличения субакромиального пространства путем удаления костных шпор или выступов на нижней стороне акромиона или коракоакромиальной связки.
- Акромиопластика для увеличения субакромиального пространства с помощью удаления части акромиона.
- Артроскопическая акромиопластика – менее инвазивная процедура по сравнению с открытой операцией, а также требует меньшего времени для реабилитации.
Современные исследования свидетельствуют о том, что нет разницы между открытым вмешательством и артроскопической операцией с точки зрения функционирования плеча и осложнений. Открытая бурсэктомия, вероятно, даст тот же клинический результат, что и бурсэктомия с акромиопластикой.
Существуют убедительные доказательства того, что контролируемая неоперативная реабилитация уменьшает боль в плече и улучшает функциональное состояние сустава. В случае, если у пациента нет разрыва, который требует хирургического лечения, то первой линией терапии должно стать консервативное лечение (уровень доказательности 4).
Про наиболее эффективные упражнения для подлопаточной мышцы читайте здесь.
Физическая терапия включает:
- Терапия RICE (покой, холод, возвышенное положение и компрессия) – применяется в острой фазе для снижения боли и отека.
- Упражнения на стабилизацию и постуральную коррекцию.
- Упражнения на мобильность.
- Упражнения на развитие силы.
- Растяжка, в том числе капсулярный стречинг.
- Приемы мануальной терапии.
- Акупунктура.
- Электрическая стимуляция.
- Ультразвук.
- Низкоуровневая лазерная терапия оказывает положительное влияние на все симптомы, за исключением мышечной силы (уровень доказательности 1b).
- Инъекции кортикостероидов в первые 8 недель.
- Экстракорпоральная ударно-волновая терапия высокой интенсивности не рекомендуется в острую фазу. УВТ высокой интенсивности более эффективна, чем низкой интенсивности (уровень доказательности 2a).
В острый период терапия должна быть нацелена прежде всего на снижение болевого синдрома, после чего можно переходить к силовым упражнениям. Такая очередность необходима, чтобы избежать травмы в будущем. Физические упражнения сами по себе доказали свою эффективность, однако их сочетание с мануальной терапией обеспечивает дальнейшее увеличение мышечной силы. Упражнения – краеугольный камень в терапии субакромиального импинджмента, однако исследования не обнаружили никакой разницы при проведении занятий дома или в клинике (уровень доказательности 1b).
Силовые упражнения должны включать (уровень доказательности 1a):
- Укрепление ротаторной манжеты плеча: упражнения на наружную ротацию с использованием эспандеров, горизонтальную абдукцию.
- Укрепление нижней и средней порции трапециевидной мышцы (отжимания, унилатеральные вращения лопаткой, билатеральные наружные вращения плеча, унилатеральная депрессия лопатки).
- Укрепление нижней порции трапециевидной мышцы – важная часть физической терапии. У пациентов с субакромиальным импинджментом эта часть слабее, чем средняя и верхняя порции указанной мышцы (уровень доказательности 3b).
Специальная программа реабилитации, куда входят эксцентрические упражнения на укрепление ротаторной манжеты, а также эксцентрические и концентрические упражнения для стабилизаторов лопатки, хорошо зарекомендовала себя в части снижения боли и улучшения функции плеча (уровень доказательности 1b).
Было доказано, что мобилизация мягких тканей эффективна для нормализации мышечного спазма и других тканевых дисфункций. Также при СБС эффективны суставные мобилизации для восстановления объема движения (уровень доказательности 3b).
Комбинация физической терапии и хирургического вмешательства дает лучшие клинические результаты, чем только физическая терапия (уровень доказательности 2b).
Движения ротаторной манжеты, над которыми необходимо особенно тщательно работать при СБС – это внутреннее и наружное вращение, а также отведение. Важно помнить, что ротаторная манжета выполняет не только функцию вращения, но и стабилизирует плечевой сустав. Таким образом, чем сильнее мышцы ротаторной манжеты, тем меньше защемление. Для начала рекомендуется выполнять по 10-40 повторений по 3-5 раз в неделю и использовать дополнительные веса (4-8 кг).
Пациентам со второй стадией импинджмента может потребоваться формальная программа физической терапии. Изометрическая растяжка может быть полезна для восстановления объема движения. Также рекомендуется выполнять изотонические упражнения с фиксированным, а не переменным весом. В связи с чем упражнения для плеча в данном случае лучше выполнять со стабильным весом, а не резиновым лентами. Акцент делается на количество повторов, а не на вес, и в упражнениях используется малый вес. Иногда полезны специальные спортивные техники, особенно для улучшения таких движений как бросок, подача или движения во время плавания. Кроме того, могут быть полезны такие методы физиотерапии, как электрогальваническая стимуляция, ультразвуковое лечение и поперечный фрикционный массаж (уровень доказательности 2b).
Читайте также:


