Жжение в сухожилии стопы

После 30 лет многие женщины все чаще испытывают ощущение тяжести и усталость ног к концу рабочего дня, боль и жжение по ходу вен, появляются отеки и судороги. Крайне важно сразу обратить внимание на эти проявления и задуматься об использовании средств от варикоза, которые могут предупредить развитие заболевания, разумеется, посоветовавшись с врачом.
Подробнее о препарате АНГИОНОРМ ® .


Парестезии — явление, при котором нижние конечности периодически могут неметь, возникает ощущение ползанья мурашек по коже, легкое покалывание или жжение в ногах. Это один из признаков варикоза.

АНГИОНОРМ ® содержит в своем составе 3 активных ангиопротектора: флавоноиды, эсцин (в составе семян конского каштана) и витамин C (в составе плодов шиповника). Препарат предназначен для лечения варикоза вен*.
*в составе комплексной терапии
Жжение и покалывание в ногах — неспецифический симптом, который может быть вызван как обычной физиологией, например, сильной усталостью, так и серьезными патологиями в организме, такими как варикоз. И если в первом случае беспокоиться практически не о чем, то во втором — последствия могут быть самыми серьезными. Точно определить причины покалывания и жжения может только врач.
Причины жжения и покалывания в ногах
На языке врачей покалывание в ногах называется парестезия. Ощущается этот неприятный симптом как воздействие множества иголок на мягкие ткани и чаще всего локализуется в области ниже колена. Специалисты делят покалывания на физиологические и патологические.
Физиологические покалывания
В эту группу входит сразу несколько причин, вызывающих парестезию.
- Длительное нахождение конечностей в статичном положении. Очень часто покалывания и жжение наблюдаются утром сразу после сна. Вызывается это пережатием кровотока и нервных окончаний, поскольку во время сна человек способен неконтролируемо принять неудобную позу и находиться в ней несколько часов.
- Ношение сдавливающей или неудобной обуви. Причина появления покалывания и жжения в этом случае такая же, как и в предыдущем пункте.
- Перемерзание ног. После долгого пребывания на холоде в несоответствующей погодным условиям обуви в пальцах ног и стопах может ощущаться жжение, онемение и покалывания вплоть до сильной боли. Это происходит из-за того, что под воздействием низкой температуры кровеносные сосуды сужаются, а в тепле начинают быстро расширяться, что вызывает неприятные симптомы.
- Травма нижних конечностей. Любое механическое повреждение может передавить нерв или повредить его, вызывая онемение и покалывание не только в месте травмы, но и в соседних тканях.
- Курение. Многие курильщики со стажем регулярно жалуются на неприятные ощущения в ногах, которые вызывает недостаток кислорода, получаемого клетками, нехватка витамина С, нарушение кровотока и вредное воздействие на органы дыхания.
- Обезвоживание организма. Особенно внезапное обезвоживание также может вызвать ощущения жжения и покалывания, вплоть до судорог. Организм вместе с влагой теряет необходимые ему минеральные вещества, такие как кальций, магний, натрий, что и провоцирует неприятные симптомы.
Если покалывание и жжение были вызваны физиологическими причинами, то обычно они довольно быстро проходят и не требуют никакого медицинского вмешательства.
Патологические причины
К ним следует относиться очень серьезно, поскольку в этом случае жжение и покалывание говорят о наличии сбоев в работе отдельных органов, систем или даже всего организма в целом.
Варикозная болезнь вызывается слабостью мышечных стенок поверхностных вен и неполноценностью их клапанного аппарата. Ощущения покалывания и жжения характерны обычно для ранних стадий заболевания. При его развитии в ногах усиливается чувство тяжести, боль, возникают судороги, отеки голеней, постепенно приобретающие регулярный характер. Болезнь иногда протекает достаточно медленно, но при отсутствии должного лечения на поздних стадиях на ногах, под кожей пациента, начинают ярко выступать вены, формируя тяжи и узлы. Из-за трофических нарушений, сопровождающих развитие варикозной болезни, кожа на ногах становится сухой, гиперпигментированной и постепенно истончается. Могут развиться осложнения в виде трофических язв, дерматитов, экземы, острых тромбофлебитов, и даже гангрены и тромбоэмболии легочной артерии.
Не секрет, что многие наши соотечественники идут к врачам только в том случае, если симптомы того или иного заболевания становятся почти невыносимыми. В случае же с покалыванием и жжением в ногах многие просто не обращают на них внимания до тех пор, пока не возникнут более серьезные проявления болезни. Лечить же запущенное заболевание гораздо сложнее, чем его же, но на ранней стадии.
Иными словами, посещение врача необходимо в любом случае, даже если симптомы беспокоят не слишком часто — возможно это первый этап болезни. К тому же определить истинный источник покалывания может лишь специалист, и всегда лучше перестраховаться и оградить себя от серьезных последствий.
Если же жжение и покалывания возникают систематически, мешают нормальному ночному отдыху, делают человека раздражительным, при этом нарушается целостность кожных покровов и появляются другие дополнительные признаки развития патологии — визит к врачу становится жизненно необходимым.
Если ощущение иголок в ногах возникает впервые, врач может назначить антигистаминный препарат, а при сильной боли — даже анальгетик. Но после этого терапевт обязательно направит больного на консультацию сразу к нескольким профильным специалистам — неврологу, сосудистому хирургу, флебологу, дерматологу, эндокринологу, для того чтобы выявить истинную причину неприятных ощущений в ногах и начать необходимую терапию.
Для выявления заболевания, которое является главной причиной возникновения покалывания и жжения в ногах, обычно применяют целый комплекс лабораторных и клинических исследований. Прежде всего проводится физикальный осмотр больного, собирается анамнез и текущая клиническая картина. Затем назначается ряд исследований:
- Общий анализ крови — показывает снижение уровня эритроцитов и гемоглобина, уменьшение количества тромбоцитов, изменения СОЭ.
- Биохимический анализ крови — необходим для определения уровня холестерина из-за возможного атеросклеротического поражения сосудов, количества мочевой кислоты (подагра).
- Общий анализ мочи — выявляет повышение уровня белка и эритроцитов.
- Содержание глюкозы в крови — показывает наличие сахарного диабета.
- Электрокардиография и УЗИ сердца — проверка на наличие сердечно-сосудистых патологий.
- Рентгенография органов малого таза и нижних конечностей — позволяет уточнить происхождение неприятных ощущений.
В зависимости от текущей клинической картины могут быть назначены дополнительные исследования. Например, при подозрении на варикозную болезнь проводится дуплексное сканирование сосудов нижних конечностей, коронография, МРТ и КТ вен с контрастом, серологический анализ для выявления ревматоидного фактора для исключения ревматоидного артрита, определение лодыжечно-плечевого индекса и т.д.
Главная задача обследования — исключить наличие серьезных патологий, характеризующихся подобной симптоматикой и назначить адекватное лечение. Например, при выявлении грибкового поражения, скорее всего, врач назначит медикаментозную терапию с использованием в сочетании пероральных средств и специальных мазей. При нервном расстройстве пациенту будет рекомендован прием седативных препаратов, а если симптомы носят физиологический характер — устранение причины, их вызывающей.
В том случае, если у пациента диагностировано одно из опасных заболеваний, например нарушение кровообращения в нижних конечностях, то ему будут назначены препараты, способствующие улучшению кровотока и препятствующие закупорке сосудов. Поскольку в одной статье невозможно рассмотреть методы лечения всех заболеваний, характеризующихся жжением и покалыванием, подробно расскажем о терапии варикозной болезни — указанный симптом один из самых распространенных при этом заболевании.
Лечение варикозной болезни, как мы упомянули выше, обязательно должно быть системным, то есть включать два вида воздействия — медикаментозное и немедикаментозное.
Медикаментозная терапия — основа в лечении и профилактике варикозной болезни. Она должна выполнять две главных задачи: устранение уже имеющихся клинических симптомов и осуществление коррекции и профилактики начавшихся осложнений (трофической язвы, дерматита, экземы, тромбофлебита).
Наиболее эффективна медикаментозная терапия именно на начальных стадиях развития варикоза, поскольку последовательная курсовая терапия венотониками (флеботониками/флебопротекторами) позволяет остановить развитие заболевания и снизить риск возможных осложнений. При этом согласно рекомендациям международной и российской ассоциации флебологов, для повышения эффективности медикаментозной терапии варикоза необходим комплекс мер, направленных на коррекцию всего спектра нарушений в работе системы венозного кровообращения.
Во-первых, необходимо восстановить работу сосудистых клапанов, которые при варикозе ослабевают и начинают пропускать кровь в обратном направлении (венотонизирующее действие).
И, в третьих, необходимо позаботиться о кровообращении, способствуя свободному прохождению крови через сосуд: снижению ее вязкости и риска образования тромбов (антиагрегантное действие).
Как правило, с этими задачами успешно справляются активные вещества-ангиопротекторы, произведенные из лекарственного растительного сырья. Среди них наибольшей популярностью как у флебологов, так и среди потребителей пользуются:
- Флавоноиды (диосмин, гесперидин, авикулярин, кверцетин и другие) — производные из экстрактов цитрусовых (диосмин, гесперидин), а также ягод и плодов красных и фиолетовых цветов (авикулярин, кверцетин) и т.д. Являются мощными антиоксидантами и обладают венотонизирующим, противовоспалительным действием.
- Эсцин — производное из экстракта каштана конского. Обладает выраженным венотонизирующим действием, а также способствует улучшению кровообращения: снижению вязкости крови, улучшению микроциркуляции крови в ногах и выведению жидкости.
- Рутин (троксерутин, оксерутин и другие) или витамин Р. Наиболее богата им черноплодная рябина (в 100 мл содержится до 2000 мг), а также цитрусовые, шиповник, красные овощи, гречневая крупа и т.д. Рутин способствует укреплению стенок кровеносных сосудов, снижению их ломкости и проницаемости.
- Витамин С — наибольшее количество которого содержится в плодах шиповника (до 6 раз выше, чем в цитрусовых). Витамин С часто называют витамином здоровых сосудов: он принимает участие в синтезе коллагена и эластина — белков соединительной ткани, которые являются своеобразным строительным материалом для укрепления и защиты стенок сосудов, а также способствует уменьшению их ломкости и проницаемости.
Для повышения эффективности вместе с пероральными препаратами назначают гели и мази местного действия, чтобы снять отечность и улучшить состояние кожи ног.
Немедикаментозная терапия варикоза включает в себя диетотерапию, ношение медицинского компрессионного белья, занятия лечебной физкультурой. В сложных или запущенных случаях возможно хирургическое вмешательство.
В любом случае, лечение должно назначаться врачом и только на основе проведенной диагностики. Быстро избавиться от жжения и покалывания в ногах, вызванного той или иной патологией, очень сложно. Терапия проводится в течение достаточно длительного времени, а ее успех зависит от многих причин, одна из которых — правильный выбор препарата.
Синдром Гопалана, более знакомый людям как жжение в ступнях ног – достаточно распространённое заболевание. Его основным симптомом является ощущение жжения в ногах. Дополнительными симптомами могут стать боли разной степени интенсивности, чувство тяжести и скованности в ногах, сильный зуд. Возникновение, продолжительность и интенсивность дискомфорта зависят от индивидуальных особенностей организма человека и причин, его вызывающих.
Классификация причин жжения в ступнях

Жжение стоп может быть вызвано целым спектром различных раздражителей. Наиболее частыми среди них становятся такие естественные причины, как синтетика, тесная обувь из искусственных материалов в совокупности с длительным пребыванием на ногах. Результатом подобного сочетания очень часто становятся боль и жжение в ногах. В этом случае особо переживать по поводу своего здоровья чаще всего не следует.
Необходимо пересмотреть свой взгляд на жизненный уклад, приводящий появлению регулярных жгучих ощущений в ногах. Подобные единичные случаи чаще всего безопасны, но регулярное их повторение имеет уже не настолько радужные перспективы.
Безобидные провокаторы, вызывающие жжение в стопах ног – не единственная угроза для здоровья, обладающая подобной симптоматикой. Целый спектр серьезных заболеваний внутренних органов и систем в качестве симптома о происходящих в организме нарушениях сигнализируют таким же образом. И среди них встречаются болезни, которые требуют не только незамедлительного лечения, но и могут подразумевать необходимость срочного изменения уклада собственной жизни.
Регулярный дискомфорт в виде жжения ступни предполагает, что вам непременно нужно обратиться к врачу. Чем раньше удастся выявить причину жжения — тем быстрее от нее возможно избавиться и предотвратить развитие серьезного заболевания.
Естественные и искусственные раздражители

Регулярное жжение в стопах нередко рассматривается в качестве симптома хронической или острой болезни пациента. Но для этого требуется проведение диагностики, которая позволит исключить случайный характер возникновения дискомфортных ощущений. Существуют варианты, когда они в определённой степени могут считаться нормой, так как являются результатом естественных биологических процессов. Например, ступни ног нередко могут гореть у женщин во время беременности, а также людей, страдающих ожирением. Причиной для этого становится повышение массы тела и соответственно нагрузки на подошвы ног. Аналогичная ситуация нередко наблюдается также после травмы ступней, разновидностей которых существует достаточно много.
Нередко ощущения жжения становятся результатом несогласованного или обязательно приема различных лекарственных препаратов. Нередко они наблюдаются у больных, которым прописывается курс:
- антиретровирусных препаратов против ВИЧ;
- препараты для проведения химиотерапии;
- витамина В6 при передозировке;
- сильных лекарственных средств, вроде изониазида, амиодарона, метморфина и других с аналогичными побочными эффектами.
Рассматриваемые дискомфортные ощущения встречаются даже после проведения операции, никак не связанной с ногами – шунтирования желудка. Появление и развитие симптома может наблюдаться через несколько недель и даже месяцев с момента завершения операции. Причиной для появления дискомфортных ощущений в этом случае обычно становится нейропатия, которая провоцируется ухудшением всасывания желудком витаминов группы В.
Когда жжение является опасным симптомом

Жжение подошвы ног в определенном ряде случаев представляет собой симптом опасных патологий конечности в частности и любой из систем организма в целом. Регулярные проявления дискомфортного синдрома – повод обратиться к врачу для установки причин. Ведь помимо усталости или синтетических материалов одежды и обуви его может вызывать:
- периферийная нейропатия – заболевание, вызванное повреждением черепных или спинальных нервных волокон;
- нарушения метаболизма – дефицит витамина В, подагра, сахарный диабет и аналогичные опасные системные заболевания;
- микозы и онихомикозы – грибковые заболевания поражающие пальцы ног, ногтевую пластину или подошву ступни;
- сосудистые заболевания нижних конечностей – тромбофлебит, варикоз, облитерирующий эндартериит.
Многие из упомянутых заболеваний угрожают не только здоровью стоп ног, но и всего организма в целом. Особенно если они до этого не были диагностированы и именно дискомфортные ощущения в нижних конечностях стали поводом для обращения в поликлинику. Опасность синдрома Гопалана привязана к возрасту пациента, так как в молодые годы его чаще всего вызывает именно активный образ жизни и чрезмерные нагрузки на ноги. В то же время в старшем возрасте подобные дискомфортные ощущения, особенно сопровождаемые дополнительными симптомами, могут быть весьма опасны. Ведь каждый из них может указать на серьезное нарушение здоровья:
- мышечная слабость и нетвердая походка – на периферическую нейропатию;
- неправильная осанка и косолапая ходьба – на плоскостопие;
- эмоциональная нестабильность, бессонница, забывчивость, судорожные сокращения мышц ног у беременных – признак нехватки В-витаминов;
- припухлости на ногах и судороги – на развитие варикоза;
- сухой растресканный эпидермис, зуд, заметные изменения внешнего вида ногтей – грибковая инфекция;
- перемежающаяся хромота с онемением – целый спектр опасных заболеваний, таких как облитерирующий эндартериит;
- дрожащие конечности, суставные боли, появление тофусов – развитие подагры;
- случаи потери сознания, постоянная жажда, плохой сон, похудание при сохранении нормального аппетита – подозрение на сахарный диабет.
Методы лечения синдрома Гопалана

Причины и лечение синдрома Гопалана включают в себя широкий спектр вариантов, так как дискомфортное ощущение в ногах может выступать симптомом внушительного числа недугов. В том числе являться обыкновенной аллергической реакцией на ношение синтетики. Поэтому начинать любое лечение допустимо только после точной диагностики и выявления фактора, вызвавшего синдром Гопалана заболевания. Это очень важно, так как медикаментозное лечение некоторых вариантов болезней способно нанести вред заметный организму или спровоцировать рецидив ряда системных заболеваний.
В случае если стопы пациента сильно беспокоят из-за простой аллергической реакции на искусственные материалы одежды или обуви, для лечения нередко достаточно использования терапевтических антигистаминных средств. Для более серьезных патологий подход требуется иной, так как назначаемый медикаментозный комплекс следует тщательно сопоставлять с лечением недуга, вызвавшего дискомфортное жжение. Медициной широко применяются такие средства, как:
- антимикозные препараты для лечения грибковых заболеваний;
- витамины группы В для устранения В-авитаминоза;
- антиоксиданты и антидепрессанты как противосудорожные средства;
- трициклические антидепрессанты как средство, помогающее при периферической нейропатии;
- бигуаниды, меглитиниды, препараты сульфонилмочевины и ингибиторы альфа-глюкозидаз – средства, помогающие в лечении синдрома Гопалана у пациентов с сахарным диабетом;
- антикоагулянты, когда жжение вызвано тромбофлебитом;
- препараты для лечения подагры и глюкокортикостероиды;
- венотоники, антигипоксанты, капиллярно-стабилизирующие средства для купации прогресса варикозного расширения вен.
Самостоятельное лечение серьезных заболеваний без предварительного диагноза от опытного специалиста чаще всего заканчивается усугублением дегенеративных процессов, протекающих в организме. Нередко к этому добавляется появление медикаментозных повреждений слизистой оболочки желудка и печени из-за неконтролируемого приёма медицинских препаратов. Запомните, причин, почему горят ступни, существует достаточно много. И многие из них без точного диагноза и верно выбранного курса лечения несут серьезную угрозу здоровью.
Воспаление связок стопы, или тендинит, характеризуется воспалением связочных тканей и постепенным их отмиранием. При такой патологии очень важно своевременно диагностировать заболевание и начать лечение. Если лечение отсутствует, со временем могут поражаться мышцы стопы, что приводит к проблемам при передвижении. Тендинит возникает в результате травм, частых физических нагрузок, под влиянием инфекционных недугов или особенностей пожилого возраста, вследствие приема некоторых лекарственных препаратов.
Болезнь проявляется резким болевым синдромом, гиперемией, хрустом, отечностью в пораженной области. Диагностируют воспаление связок стопы с помощью МРТ, УЗИ, рентгена, на основании анализов. При тендините поврежденную конечность фиксируют повязкой. Чтобы устранить боли, назначают обезболивающие препараты. Также помогают быстро купировать симптоматику магнитотерапия, ЛФК и удобная ортопедическая обувь. Избежать развития тендинита помогают расслабляющие ванночки, специальные стельки.
Что это такое
Тендинит стопы – это воспаление связки, которая размещена на стопе. Патология опасна тем, что воспаление разрушает сухожилия и вызывает дистрофию этих тканей. Патологии подвержены люди преклонного возраста и спортсмены, которые много двигаются – футболисты, бегуны.
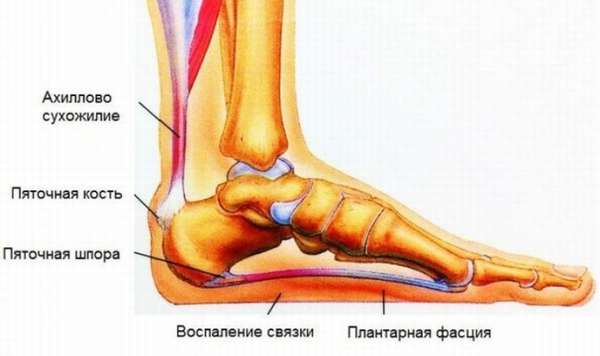
Существует такое понятие, как биомеханика стопы – это сгибы и разгибы ступни при передвижении. Этот процесс регулируется мышечными тканями и сухожилиями. Когда человек идет или бежит, связки растягиваются и стягиваются. Следует отметить, что связочный аппарат стопы обладает своим запасом прочности, и при чрезмерной физической нагрузке ткань сухожилий может растягиваться настолько, что отрывается от костей, или просто нарушается ее структура. Как следствие начинается воспаление, а при отсутствии лечения – дегенеративно-дистрофический процесс.
Связки содержат большое количество коллагена, обеспечивающего их эластичность. С возрастом коллагена становится меньше, из-за чего теряется растяжимость сухожилий. Волокна, составляющие ткань, разрываются при растягивании, и возникает некроз, начинают откладываться кальциевые соли.
Причины возникновения

Главной причиной возникновения тендинита считается хроническая травматизация или регулярные физические нагрузки на ногу, а именно на стопу и голеностоп. К факторам, вызывающим воспаление связок голеностопного сустава, можно отнести:
- физическую нагрузку,
- пожилой возраст,
- инфекционные процессы,
- патологическое развитие скелета,
- негативное воздействие лекарств.
Часто тендинит стопы диагностируют у спортсменов, которые занимаются бегом. У таких людей часто происходят вывихи и другие повреждения стопы, что может спровоцировать начало воспаления и развитие дегенеративных процессов. Также при ушибах или ударах травмируются нервные окончания, волокна мягких тканей. Причем сила удара может казаться незначительной.
Неправильный метаболизм приводит к недостатку кальция для кости и суставов голеностопа. При этом возникают своеобразные наросты, мешающие правильному функционированию стопы. У пожилых людей из-за возраста начинают разрушаться костные ткани и хрящи. Не являются исключением и мышцы голеностопа. Чтобы избежать таких деструктивных изменений, необходимо пройти курс лечения витаминами и минералами, действие которых направлено на поддержание костной структуры. При наличии ран и ссадин на ступне под кожный покров проникают болезнетворные бактерии, вызывающие воспаление.
Симптомы

Воспаление сухожилия стопы в острой и хронической форме характеризуется выраженной симптоматикой. Главным признаком тендинита считается резкая боль в стопе. В зависимости от тяжести воспаления, она может возникать только при ходьбе или присутствовать все время, значительно усиливаясь при касании поврежденного места. Со временем боль становится постоянной.
Практически одновременно появляется болезненность в связках голеностопа. Это обуславливается тем, что при нарушенном функционировании стопы нагрузка усиливается на отделы нижней конечности, которые расположены выше. На кожном покрове в месте локализации воспалительного процесса отмечается гиперемия, что является признаком распространения болезни на хрящевую и костную ткань. Там, где локализован очаг воспаления, при движении слышится характерный хруст. В районе голени и стопы формируется отек.
Методы диагностики

При обращении пациента с характерными жалобами врач-травматолог проводит диагностику конечности для постановки диагноза. Комплексную диагностику тендинита стопы проводят с использованием таких методик:
- Лабораторные анализы – дают возможность выявить наличие инфекций в сухожилиях суставов. Зачастую достаточно сдать кровь, кал и мочу на анализ, чтобы получить результат.
- Рентгенография – считается наиболее эффективным методом диагностики воспаления сухожилий стопы. Также при помощи рентгенологических снимков можно выявить наличие костных наростов и дегенеративно-дистрофических патологий в костных тканях.
- Компьютерная и магнитно-резонансная томография – с их помощью определяется место разрыва сухожилия. Также благодаря этим методам обнаруживаются повреждения или растяжения мышечных тканей, полученных во время чрезмерной физической нагрузки.
- Ультразвуковое исследование – этот метод назначается, когда необходимо комплексное обследование костных и хрящевых тканей. С помощью УЗИ обнаруживаются изменения структуры связок и сухожилий.
Лечение
В обязательном порядке назначается прохождение физиотерапии, а именно ультразвука, магнитотерапии и т.д. Для укрепления сухожилий подбирают специальные упражнения. Лечебная физкультура также активизирует кровоток, что благоприятно сказывается на выздоровлении. Если необходима коррекция плоскостопия, используют специальные стельки и ортопедическую обувь.
В редких случаях консервативные методы лечения не приносят желаемого результата, и возникает необходимость оперативного вмешательства. В таких случаях проводят ушивание или резекцию поврежденных тканей.
Проводить терапию тендинита в домашних условиях народными средствами можно с разрешения врача. Категорически запрещено самолечение, так как оно нередко приводит к инвалидности. После выздоровления обязательно нужно пройти реабилитационный курс, так как сухожилие может вторично воспалиться при новой физической нагрузке.

Известно много народных методов, при помощи которых можно снизить воспалительный процесс и болезненную симптоматику. Однако использовать их можно только с разрешения врача. Эффективными считаются следующие способы лечения тендинита:
- Для ускорения выздоровления рекомендуется добавлять в пищу куркумин.
- Измельченный сассапарель и корень имбиря залить кипятком, настаивать несколько часов. Принимать полученную смесь трижды в день по одной чайной ложке.
- Перегородки грецких орехов, настоянные на водке, оказывают противовоспалительный эффект. Для приготовления настоя нужно взять горсть перегородок и залить 500 гр водки. Настаивать 10-14 дней в темном прохладном месте. Пить дважды в день по чайной ложке.
Профилактика

Чтобы избежать тендинита, рекомендуется носить максимально комфортную обувь. При занятиях спортом голеностопный сустав должен быть достаточно крепко зафиксирован. В случае, когда на стопу продолжительное время оказывается напряжение, рекомендуется для расслабления регулярно ее массажировать и делать контрастные ванны. При симптоматике плоскостопия применяют специальную обувь или ортопедические стельки.
Осложнения
Опасность такой болезни, как тендинит, заключается в изменении структуры сухожилий и развитии гнойной инфекции. Такое осложнение может спровоцировать потерю главных функций стопы. Своевременная терапия дает возможность излечить патологию и остановить воспаление. Часто во время прохождения терапевтического курса пациент вынужден полностью прекратить двигательную активность нижней конечностью.
Читайте также:


