Жидкость в коленном суставе при беременности
Синовит является травмированием синовиальной оболочки и её последующим воспалением со скоплением экссудата (жидкость) в полости повреждённого сустава.
У детей чаще всего встречается синовит колена, гораздо реже диагностируется тазобедренный синовит. Заболевания других суставов являются исключительными случаями.
Имеется классификация детского синовита по типу синовиальной жидкости, выделяют:
- геморрагический,
- гнойный,
- серозный,
- и слипчатый.
Также деление на типы происходит в зависимости от происхождения синовита.
Причины
Причины развития синовита у беременных могут быть разнообразными. Существует классификация болезни в зависимости от причин возникновения патологии.
- Травматический. Любая травма сустава может спровоцировать развитие воспаления, поскольку иммунитет беременной ослаблен. Кроме этого по мере увеличения массы тела происходит увеличение нагрузки на костно-мышечный скелет будущей мамы, что усиливает риски суставных повреждений и воспаления.
- Инфекционнный. Опасные вирусы и бактерии могут попасть в синовиальную жидкость через кровь, лимфу, через повреждённые участки кожи. Опасность представляют носители любых инфекций.
- Реактивный. Развивается в следствие токсикоза, аутоиммунных нарушений, воспалительных процессов во внутренних органах.
- Аллергический. Воспаление происходит как реакция на аллерген (чаще на лекарство, канцерогенные продукты питания).
- Транзиторный. Его причины полностью не изучены. У беременной может развиваться из-за длительной ходьбы или невылеченного гриппа.
- Хронический синовит развивается в случае отсутствия адекватного лечения острых форм синовита любого типа.
Симптомы
Острый синовит имеет яркую клиническую картину. У беременных из-за ослабления иммунитета признаки заболевания особенно явные.
- Постоянный болевой синдром в области травмированного сустава,
- припухлость кожи в поражённом участке, а затем и отёк всей конечности,
- ограничение подвижности сустава,
- изменение формы травмированной конечности (руки скрючиваются, ноги искривляются),
- субфебриальная температура тела,
- быстрая утомляемость и общая слабость.
Симптоматика хронической формы слабо выражена, в период гестации симптомы заболевания могут списать на физиологические изменения.
Для постановки диагноза и выявления причин заболевания врач проводит ряд процедур:
- сбор анамнеза,
- внешний осмотр пациентки,
- анализ крови и мочи,
- пункция,
- сбор выпота,
- исследование синовиальной жидкости,
- УЗИ конечностей.
Осложнения
При своевременном лечении острой формы синовита прогноз воспаления самый благоприятный. Лечебный курс может составлять до 10 дней, в течение которого будут сохраняться болезненные ощущения и ограниченность движения.
Отсутствие должного лечения провоцирует дальнейшее развитие болезни, которое чревато для беременной:
- обездвижевание сустава,
- гнилистые процессы в костях,
- сепсис,
- заражение малыша,
- внутриутробные патологии ребёнка,
- летальный исход из-за заражения крови.
Лечение
При появлении признаков болезни будущая мама должна показаться ортопеду и хирургу. Не отказывайтесь от пункции. Это безопасная и безболезненная процедура, которая даёт максимальную и верную информацию о воспалительных процессах в суставах.
При изменений кожных покровов и снижении сгибательной функции руки или ноги незамедлительно обращайтесь к специалистам.
Если списать всё на ход беременности, то со временем синовит перейдёт в хроническую трудноизлечимую форму, которая по мере прогрессирования будет повреждать соседние ткани и органы.
Лечение, назначенное врачом, необходимо провести в полной мере. При прекращении лечебного курса после исчезновения симптомов также велик риск перехода болезни в бессимптомную хроническую форму.
Использование методов народной медицины - под запретом, в виду большого количества возможных побочных эффектов, негативно действующих на ход беременности и развитие ребёнка.
В период лечения необходимо создать условия по полному обездвижению повреждённого сустава. Соблюдайте постельный режим, создайте комфортные условия в своей комнате (отсутствие сквозняков, регулярные проветривания, влажность не ниже 60%, температура воздуха около 20С).
После изучения полученных результатов диагностики врач разрабатыает индивидуальную схему лечения, которая может состоять из одного или комплекса допустимых методов:
- фармакотерапия - приём спасзмальгетиков и обезболивающих препаратов,
- удаление заражённой суставной жидкости из травимрованной оболочки,
- фиксация сустава - с использованием тугих повязок или гипса,
- физиотерапевтические процедуры - ЛФК, в зависимости от срока беременности могут назначить фонофорез или парафинотерапию,
- частичное или полное удаление синовиальной оболочки сустава, назначается в запущенных случаях.
Профилактика
Существуют специальные правила, соблюдая которые можно избежать развития синовита в период беременности:
- соблюдение правил безопасности во время прогулок, занятий физкультурой,
- отказ от профессиональных занятий спортом,
- минимизация физической нагрузки, обращение к хирургу сразу после любых травм и ушибов,
- регулярное прохождение медосмотров,
- своевременное лечение инфекций,
- регулярное проведение физкультуры и гимнастики,
- занятия плаванием,
- приём витаминов, общее укрепление иммунитета.
Внутри синовиальной оболочки находится небольшое количество жидкости (выпота), которая смазывает хрящ и предотвращает его стирание. Из-за нарушений нормального функционирования организма жидкость может менять свою природу (становиться гуще или жидковатей), скапливаться или высыхать. Любое отклонение от нормы приводит к деформации хряща и считается патологией.
Накапливаться в синовиальной оболочке жидкость начинает из-за воспалительного процесса, медики называют такое скопление синовитом. Это происходит из-за удара, ушиба, сопутствующего заболевания суставов, проблем с обменом веществ или переутомления.
Основные причины и факторы риска жидкости в коленном суставе
Следующие состояния могут привести к появлению жидкости:
• Травмирование колена: удары, ушибы, вывихи, растяжения и разрывы связок, переломы.
• Болезни суставов: артриты и артрозы.
• Другие болезни: новообразования, нарушения кровотока.
Среди факторов риска выделяют такие:
• Природное старение. Чаще подвергаются синовиту люди пожилого возраста, так как их суставы уже очень восприимчивы к различным заболеваниям.
• Профессиональный спорт. Футболисты и баскетболисты чаще обращаются с подобными жалобами к врачу. Ведь нагрузки на колени, которым подвергаются ихние ноги, гораздо выше нормы.
• Избыточный вес. Лишние килограммы дают дополнительный перегруз и служат предпосылкой к массе различных заболеваний.
Симптомы и диагностика выпота в коленном суставе
Жидкость в коленном суставе, лечение которой зависит от симптоматики, имеет проявления, характерные для большинства болезней суставов. Это могут быть такие симптомы жидкости в коленном суставе: припухшая коленка, невозможность выполнять большинство движений ногой, сильная боль, краснота и повышение температуры кожных покровов.
Жидкость в колене сама по себе является симптомом, сообщающим о наличии проблем со здоровьем суставов.
Врачу для постановки диагноза недостаточно только осмотра пациента и сбора анамнеза, поэтому будет назначен целый список анализов:
• Рентгенография. Именно снимок дает возможность определить деформацию сустава.
• УЗИ и МРТ. Оба метода имеют одинаковую эффективность, отличаются лишь в стоимости.
• Анализы мочи и крови. Помогают выявить инфекции, воспаления, изменения в составе крови.
• Пункция из сустава. Образец выпота проверяется на наличие инородных вкраплений.
• Артроскопия. Метод заключается в осмотре коленного сустава с помощью артроскопа, который через надрез вводится прямо в ткани.
Лечение жидкости в коленном суставе
Независимо от диагностирования причин появления воды в колене лечение на первом этапе будет состоять из дренирования колена и приема нестероидных противовоспалительных препаратов. Процедура откачивания жидкости проводится без наркоза или под местной анестезией. С помощью шприца и специальной иглы удаляется излишняя жидкость, а в полость сустава вводят антибиотики для профилактики инфицирования. После коленный сустав обездвиживается при помощи наколенника или ортопедической повязки.
В дальнейшем комплекс для лечения жидкости в коленном суставе может варьироваться. Но приблизительная схема такова:
• Обезболивающие лекарства (Ибупрофен, Диклофенак, Нимесил);
• Прием антибиотиков широкого спектра действия.
• Иньекции глюкокортикостероидных гормонов (Дексаметазон, Преднизол).
• Операция. Лечение жидкости в коленке может выполняться с помощью хирургического вмешательства (Артроскопия, Артроцентез или Эндопротезирование).
Кроме вышеперечисленного списка, можно порекомендовать несколько простых мероприятий для облегчения общего состояния:
• Расслабить больной сустав, ограничить нагрузки, избегать переутомления.
• Холодный компресс поможет справиться с болью и уменьшить отеки.
• Нужно знать такую позу, чтобы больная нога была выше уровня тела. Можно использовать подушку или валик.
• Без рецепта в аптеке можно купить самые простое обезболивающее (Ибупрофен, Анальгин). Но их прием тоже нужно контролировать, ведь довольно быстро появляется привыкание.
Чтобы не ждать, пока начнется скапливаться жидкость в коленке, лечение которой трудоемкий и затратный процесс, нужно перестать халатно относиться к своему здоровью, ведь хронические болезни и повреждения суставов напрямую способствуют скоплению выпота. Регулярные походы на прием к врачу и безукоризненное следование его рекомендациям поможет избежать нежелательных последствий. А легкая зарядка укрепит мышцы, улучшит кровоток и снизит возможность появления лишних килограммов.
Народные рецепты против воды в колене
Лавровое масло. Но 100 граммов любого растительного масла нужна столовая ложка измельченного лаврового листа. Настоять неделю в темном месте, затем втирать в больной сустав 3 раза в день.
Ржаная настойка. В пол-литра кипятка добавить четверть стакана ржаных зерен, проварить 15-20 минут. В холодный и процеженный отвар добавить чайную ложку барбариса, 200 граммов меда и стопку водки. Настоять в темном месте не меньше 3 недель, употреблять перед каждым приемом пищи по 40 мл.
Мазь из окопника. 100 граммов травы добавить в растопленный смалец (тоже 100 гр.), пересыпать смесь в стеклянную посуду и выдержать в холодильнике около недели. Использовать для легкого самомассажа утром и вечером.
Каждый элемент в организме человека – это уникальное сочленение, которое несет знаменательную функцию. Говоря о коленном суставе, его роль не возможно переоценить, ведь такое сложное и прочное соединение ежедневно берет на себя самые сильные нагрузки.

При этом все движения по сгибанию и разгибанию при давлении веса происходят незаметно и безболезненно. Такой эффект наблюдается при отсутствии патологий, наличия гладкой поверхности хрящей и наличия в суставе синовиальной жидкости, которая заполняет полость.
Строение коленного сустава
Травматизм сустава редко проходит незаметным, так как повреждения истончают ткани, делая сустав ранимым. Помимо этого в нем может появляться и скапливаться экссудат – жидкость, которая влечёт за собой массу неприятных последствий. В любом случае изменения не проходят незаметно и требуют немедленного обращения к специалисту.
В человеческом теле именно коленный сустав считается самым большим, и, тем не менее – наиболее травматичным. Все время на него припадает вся сила тяжести массы человеческого тела, он участвует в движении. А потому, травмы – вещь распространенная.

Сам сустав образуется из поверхности хрящевой ткани, которая отвечает за соразмерность сочленений, а именно:
- латеральной;
- медиальной;
- также имеется мениск.
Внутри сустава есть жидкость, которая имеет название синовиальной. Она насыщает и промазывает поверхности сустава, предотвращая преждевременную изнашиваемость. Однако со временем или при недобросовестном отношении к собственному здоровью, травмирования в суставе могут развивать не только последствия повреждений, но и болезни.
Что такое синовит?
Синовит представляет собой воспаление синовиальной оболочки, так называется то место, где происходит скопления жидкости в суставе. Скопление жидкости в оболочках по сути является последствием заболевания синовит.
Как правило, первопричиной могут быть:
- Травмирования.
- Инфицирование.
- Аллергия.
- Заболевание эндокринной системы.
- Нарушение обмена веществ и прочее.

Развитие недуга синовии начинается с того, что собирает в большом объеме выпот, все сопровождается болевым ощущением, при этом наблюдается ограничение подвижности сустава. Если жидкость собирается только в верхней части колена в районе чашечки, то говорят о супрапателлярном синовите.
Откуда появляется лишняя жидкость в колене?
Появление излишней жидкости в полости может наблюдаться из-за:
- Повреждения мениска.
- Скопление кровоизлияния из-за травмы в мениске.
- При повреждении связок, их разрыве или растяжении.
- При переломе.
- При трещинах.
Кроме того, в суставе может развиваться эндометрий. Об образовании жидкости в больном колене может говорить припухлость, отек и резкая смена температуры тела.
Недостаток синовиальной жидкости
Помимо излишка и скопления жидкости в коленном суставе, может наблюдать и недостаток синовиальной жидкости. При этом в колено делают внутрисуставные уколы, то есть производят эндопротезирование синовиальной жидкости, чтобы восстановить нехватку и привести в норму объем смазки.
Уменьшение в объеме этой жидкости происходит из-за:

- Снижения защитные свойств иммунитета.
- Инфекционных болезней, которые направлены на быстрый темп вывода жидкости.
- Недостаток водного баланса в организме.
- Неправильное питание и неправильный образ жизни.
- Сверхсильные нагрузки на организм, а также на сустав.
Другие симптомы
Параллельно может повышаться головная боль, кода краснеет, образовываются уплотнения. С этого момента можно говорить о том, что начинает набираться в суставной мешок жидкость.
Причины
Почему же происходит накопление жидкости в суставе? Метод лечения определяется постановкой диагноза. Определить причину накопления жидкости можно за счет рассмотрения той или иной этиологии. Скопиться жидкость может из-за заболеваний, которые поражают колено.
| Причины скопления жидкости | Проявление и признаки |
| Трещины, переломы в кости | Болевой синдром, повышение температуры, отек в суставе |
| Травма мениска | Отечность, увеличение в объеме сустава |
| Разрывы и растяжение | Болезненность, повышение температуры, покраснение кожи, понижение двигательной функции |
| Повреждение целостности суставной капсулы | Увеличение сустава в объеме, болезненность |
| Гемартроз | Выделение крови в жидкости, вместо выпота |
| Синовит | Выделение гнойного экссудата в ранах и ушибах колена |
| Болезнь Бехтерева | Воспаление инфекционного характера, возникающее околосуставной сумки. |
| Остеоартроз | |
| Бурсит | |
| Артрит | Воспаление на фоне аллергической реакции, инфицирование и нагрузки на одну и ту же группу мышц. |
| Артроз | Развивается на фоне процесса старения, по мере изнашивания сустава. |
| Опухоли | Отечность скованность в двоении |
| Псевдоподагра | Болевой синдром, отечность |
Причины скопления жидкости в коленном суставе у ребенка
Независимо от возраста, колени могут быть подвержены травматизму. Что уж и говорить о детях, у которых познание мира происходит через активную двигательную функцию. Частые передвижения, максимальные, для их возраста, нагрузки приводят неуклонно к травмам.
Чаще всего, причинами накоплений в суставах могут быть:

- в связи с деформациями;
- переломами;
- вывихи;
- развитие болезней (Осгуда-Шлаттера);
- растяжки мышц и сухожилий;
- тяжелые повреждения тканей и прочего.
Диагностика
Жидкость – это следствии развития той или иной проблемы. При обращении к специалисту, определяется первоисточник, для дальнейшей постановки диагноза и определения схемы лечения.
Прежде всего назначаются:
- Рентген, на котором видно наличие или отсутствие трещин, переломов, деструкции или развития артрита.
- МРТ, который позволяет определить даже самый незначительный дефект или аномалию в суставе, а также окружающих тканях.
- Ультразвуковое исследование, которое диагностирует причину отечности, причины болевого спазма. При этом, с помощью УЗИ можно определить наличие артрита и болезнь связок и сухожилий.
- Анализ крови и мочи. Эти исследования позволяют говорить о наличии или отсутствии инфекций. К примеру, при развитии болезни Лайма только анализ крови может точно говорить о проблеме. Также можно узнать о разного рода воспалениях, развитии такой болезни, как подагра и прочего.
- Артроцентез или аспирация в суставе. Такое действие позволяет отсосать и произвести выкачку жидкости из сустава, а потом взять ее для дальнейшего исследования на предмет нахождения в ней бактерий, микроорганизмов, кристаллов кислоты или крови.
- Артроскопия. Проводиться под наблюдением специалиста, в виде небольшого оперативного вмешательства. В сустав вводят специальный аппарат который позволяет осмотреть врачу поверхность тканей и взять для исследования материалы тканей.
Лечением проблем с суставами прежде всего занимается врач – терапевт. Именно с его приема начинается дальнейшее обращение пациента к хирургу, а затем лечить у ортопеда. Хирург поможет убрать избыток жидкости и избавиться от сопутствующих симптомов.
Методы лечения
На практике используют медикаментозную терапию и хирургическое лечение.
Этот метод основывается на показаниях клинических исследований и включает в себя приме таких препаратов:
- Противовоспалительные препараты нестероидной группы. К ним относят Ибупрофен, Диклофенак, Лорноксикам, Кетопрофен и прочие.
- Антибиотикотерапию, которую используют при наличии инфицирования. Курс приема антибиотиков очень длительный.
- Гормоны кортикостероидной группы. К таки группе относят вещества, которые имеют противовоспалительно действие – Метилпреднизолон, Дексаметазон.
При повреждении мениска в суставе есть необходимость провести такую процедуру как иммобилизация сустава. Она представляет собой фиксацию травмированного места за счет лонгеты или ортеза на колено, при этом гипс не накладывают. Затем принимают препарты нестероидной группы, проходят исследование на рентгенографическом аппарате.
Хирургически иммобилизация происходит путём сшивания и удаления оторвавшихся частиц.
Иммобилизация — процедура неприятная и длительная. Необходимость процедуры состоит в том, что после фиксации, снимается нагрузка на сустав, соответственно дальнейшее травмирования и разрыв минимизируются. Особенно актуально это у подростков и детей, которые часто гипермобильны.
Как только специалист принимает решение о иммобилизации, принимаются меры:
- ограничение физической нагрузки;
- фиксация сустава;
- наложение компресса;
- прием противовоспалительных препаратов, хондопротекторов, прохождение физиопроцедур.
Консервативное лечение предполагает использование нескольких групп препаратов.
Нестероидные противовоспалительные препараты, с помощью которых снимают воспаление и основные симптомы:
- Аспирин.
- Анальгин.
- Диклофенак.
- Кетопрофен.
Принимают препараты, которые понижают температуру, вызванную воспалением:
- Ибупрофен.
- Парацетамол.
- Индометацин.
Для борьбы с нагноениями и инфекциями применяют антибиотики.
Могут применятся антибиотики из группы цефалоспоринов или гликолипидов:
- Цефоксим.
- Цефтриаксон.
- Цефотаксин.
- Ванкомицин.
- Нимид.
Сустав мажут Фастум или Волтарен-гелем. Применяют антигистаминные препараты – Тавегил или Супрадин. Поливитамины прирменяют для восстановления здоровья.
Физиотерапия происходит исключительно после получения всех клинических анализов.
Она включает в себя проведение физиотерапевтические мероприятия, которые направлены на укрепление мышц и связок сустава:
- магнитотерапию;
- фонофорез и электрофорез с использованием лекарства Гидрокортизон;
- УВЧ и парафиновые аппликации на сустав;
- прогревания и озокеритовые аппликации.
Если альтернативные методы лечения не приводят к положительному результату, врач принимает решение проводить терапию хирургическим путем.
Инвазивные хирургические процедуры, относящиеся к операционным методам решения проблемы, включают в себя:
- Артроцентез. Такая процедура подразумевает удаление избытка из полости жидкости, за счет чего наблюдается купирование болевого синдрома и отека. После такого вмешательства могут закачать внутрь кортикостероидный гормон, который препятствует развитию воспалительного процесса.
- Артроскопия. Проводится с целью исключить разрыв. Во время процедуры вводиться небольшое оборудование.
Перед проведением процедуры откачки в организм вводят наиболее сильные в группе анальгетические препараты, анестезию. После получения материала — проводят исследование.
Народные средства
Лечение народными средствами, в некоторой степени – положительное мероприятие. При должном отношении, можно купировать боль, уменьшить воспаление. Однако без устранения первопричины – то есть без должного традиционного лечения, положительного эффекта не добиться.
Для лечения проблем в коленном суставе могут применять такие средства как:
- Масло из лавровых листов. Такое масло готовиться из смеси измельчённого листа лавра закипяченного в 200 гр масла растительного. Настой оставляют на 7 дней в темном месте. Смазывать поврежденное место не менее трех раз в день.
- Мазь из окопника. Это средство изготовляется самостоятельно из травы – окопника. Для приготовления я нужно измельчить траву, добавить в такую кашку около 200 гр свиного сала и оставить в холодном месте на 5 дней. После того как смесь настоится растирать колено утром и вечером. Сверху накладывают эластичный бинт.
- Отвар из ржи. Для приготовления отвара необходимо 100 гр зерен прокипятить в 1 литре жидкости не менее 20 минут. Затем в смеси добавить 200 гр водки, 10 гр барбариса и 500 гр меда. Напиток настаивается не менее 14 дней в темном, холодном месте. Принимают его три раза в день по 60 мл.
Чем грозит скопление жидкости в коленном суставе?
Болезни суставов неизбежно приводят к тому, что они становятся восприимчивыми, ломкими. Помимо ограничения двигательной функции, возникают новообразования, которые приводят, порой, к фатальным последствиям.
Как правило, скопление жидкости – нередко последствие инфицирования. Попав в сустав, любого рода инфекция поражает его, повлекшая за собой необратимые негативные осложнения в виде полного разрушения сустава. Поэтому необходимо быстро вылечить больное колено.
Прежде всего, среди наиболее частых последствий скопления жидкости, начинает разрушаться хрящ, который грозит постепенным перемещением на костную ткань. Это вызывает потерю возможности ходить, приводит к инвалидности. В медицинской практике бывали случаи развития септического шока, при которых был летальный исход.

Можно ли откачать жидкость из коленного сустава дома?
Самолечение не приводит к позитивному результату. Самостоятельно устранить первоисточник болезни невозможно, без проведения клинических обследований. Самопроизвольное вытекание жидкости бывает очень редко.
Показанием для откачивания экссудата служат такие симптомы:
- Гной.
- Гематома или киста.
- Необходимость промыть полость антисептиком.
- Введение антибиотика.
В любом случае, жидкость необходимо удалять немедленно, а в домашних условиях провести все быстро и без последствий – не возможно и может быть просто опасным.
Сколько стоит откачать жидкость из коленного сустава?
Стоимость операции по откачиванию накопившегося экссудата в суставе колена в клиниках Москвы:
Выкачать жидкость в Санкт-Петербурге обойдется:
Стандартная процедура, в зависимости от региона России стоимость на проведение откачки экссудата имеет диапазон цен от 850 рублей и до 3750 рублей.
Во время вынашивания ребенка женщину подстерегают многие неприятные моменты и опасности. Одной из самых распространенных неприятностей можно считать боль в коленных суставах. Она может возникать по ряду причин. Почему болят колени при беременности, что делать в таком случае?
Особенности строения суставов
Любой сустав в человеческом теле постоянно находится в движении. Это обусловлено тем, что благодаря этому достигается подвижность тела. Сустав представляет собой хрящевое место соединения двух костей, промежуток между которыми заполнен синовиальной жидкостью для обеспечения подвижности. Сустав окружен сухожилиями и связками, при помощи которых к нему крепятся мышечные волокна.
Боль в суставах может возникать из-за различных патологий как непосредственно сустава, так и тканей, расположенных рядом.
Физиологические причины боли
В период беременности женское тело в короткие сроки претерпевает множество изменений. Некоторые из них незаметны для будущей мамы, а некоторые способны значительно ухудшить качество жизни. Почему болят колени при беременности? Среди естественных физиологических причин можно выделить следующие:
Увеличение массы тела, которое происходит во время вынашивания плода и повышает нагрузку на все суставы тела, в том числе и коленные.
Из-за большого живота центр тяжести смещается вперед, поэтому нагрузка на колени увеличивается.

Изменение гормонального фона, а именно выделение большого количества гормона релаксина, который необходим для подготовки к родам. Гормон размягчает хрящи и увеличивает эластичность связок. Вследствие этого процесса связки коленного сустава уже не так крепко фиксируют его, повышается нагрузка.
Нехватка кальция, так как в процессе формирования ребенок забирает большое количество полезных витаминов и микроэлементов из питания матери, до организма женщины полезные вещества доходят в меньшем количестве. Проблема решается употреблением витаминных комплексов или сбалансированным питанием.
Если болят колени при беременности вследствие описанных выше факторов, то в большинстве случаев проблема решается самостоятельно после родов.
Психологические причины
Даже желанная беременность - это огромный стресс. Причем не только для женского организма, но и для психики будущей мамы. Почему болит колено при беременности? Среди психологических причин часто выделяют депрессивные состояния, которые могут возникать вследствие таких факторов:
Боязнь необратимых изменений в теле. Неудовлетворенность внешним видом своего тела, так как в процессе вынашивания плода оно очень сильно меняется.
Повышенная чувствительность к внешним факторам, из-за чего появляется раздражительность, излишняя эмоциональность.

Изменение привычного круга общения.
Смена ритма жизни, необходимость посещения медицинских учреждений, а также проведение большого количества времени в одиночестве.
Также у будущей мамы появляются вполне естественные страхи по поводу здоровья ребенка.
Патологические причины
Если при беременности болят ноги ниже колена или коленные суставы, то причины данного состояния могут быть связаны также с патологическими процессами в организме. К ним можно отнести следующие:
Получение физических травм - вывих, перелом, ушиб.
Воспалительный процесс в соединительной ткани коленного сустава.
Аутоиммунные заболевания - системная красная волчанка или васкулит.
В некоторых случаях болевые ощущения могут быть связаны с защемлением седалищного нерва.
К кому обращаться?
Если болят колени на ранних сроках беременности, то рекомендовано обратиться к врачу общей практики, так как причины неприятных ощущений могут быть не всегда связаны с патологическими процессами в коленных суставах. Если терапевт подозревает какое-либо заболевание, то в его компетенции направить беременную женщину узким специалистам - хирургу, ревматологу, травматологу, ортопеду, остеопату.
Диагностика
Специалисты узкой направленности обязаны осмотреть беременную женщину, выяснить симптомы, а также провести ряд дополнительных клинических исследований, которые могут понадобиться для постановки правильного диагноза. Чаще всего используются такие методы диагностики:
Пальпация. Для того чтобы выяснить точную локализацию болезненных ощущений в коленном суставе.
Проба Тренделенбурга, которая помогает выяснить работоспособность клапанов вен нижних конечностей.
Ультразвуковая диагностика для визуальной оценки состояния коленного сустава.
Магнитно-резонансная или компьютерная томография используется в редких случаях, так как она считается вредной для плода, однако, в некоторых случаях без нее нельзя обойтись.
Рентгеновский снимок необходим при подозрении на механическую травму конечности.
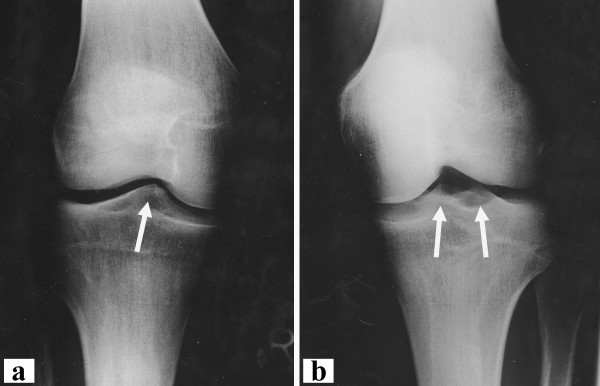
Также в некоторых случаях необходима биопсия синовиальной жидкости из сустава, общий и биохимический анализ крови.
Первая помощь
Если болят колени при беременности на 40 неделе, то неприятные ощущения могут быть вызваны банальным переутомлением. Оно может быть связано со значительно увеличившимся весом беременной женщины, смещением центра тяжести, и как следствие - повышенной нагрузкой на коленные суставы. В данном случае адекватной первой помощью для женщины является полноценный отдых в лежачем положении.
Если боль не ушла и после качественного отдыха, то следует обратиться в поликлинику за дополнительными обследованиями.
Народные методы лечения
Вынашивание ребенка - это особенный период в жизни каждой женщины, во время которого большое количество классических медикаментозных препаратов является нежелательным к использованию. В связи с этим многие доктора прибегают к лечению народными средствами, которые считаются безопасными. Популярны следующие методы терапии:
Жир нутрии является прекрасным способом снять боль. Достаточно тонким слоем нанести его на больное место. Через некоторое время дискомфорт и неприятные ощущения уйдут.
Теплая ванна с отваром березовых и хвойных листьев. Для приготовления средства понадобится около 500 г сушеных трав, которые необходимо заварить в 4 л воды. После этого отвар нужно процедить и влить в ванну с теплой водой. Принимать водные процедуры рекомендовано ежедневно по 20 минут.

Повязка с медом и солью помогает, если болят колени при беременности. Для этого понадобится 1 ст.л. натурального меда, который нужно смешать с 1 ст.л. поваренной соли. Массу нужно завернуть в марлю или легкую материю, а затем приложить к больному месту на 30 минут. Средство обладает противовоспалительным действием. Пчелиный мед следует применять только в том случае, если отсутствует индивидуальная аллергическая реакция.
Сосновые почки с сахаром. Для приготовления средства необходимо взять 300 г зеленых сосновых почек, перемешать с 300 г сахара, заполнить содержимым банку и поставить на 5 суток в темное прохладное место. Спустя 5 суток почки дадут сок и часть сахара растворится. Полученной смесью необходимо натирать больное место каждый вечер. Спустя 30 минут массу рекомендовано смыть теплой водой.
Применение обыкновенной косметической глины может значительно улучшить состояние. Для этого ее нужно развести водой, согласно инструкции, а затем толстым слоем нанести на больные суставы. Рекомендовано повторять процедуру ежедневно.
Измельченные плоды конского каштана нужно залить водкой и выдержать на водяной бане около 20 минут. Полученная смесь также применяется для купирования болевых ощущений и снятия воспаления.
Если болят колени при беременности, то стандартный курс лечения народными средствами составляет около 14 дней. Следует также помнить о том, что любые методы лечения, даже народные, следует применять только с разрешения лечащего врача.
Медикаментозная терапия
Если сильно болят колени при беременности, то единственным выходом из положения может быть использование лекарственных средств для купирования неприятных ощущений и дискомфорта. Чаще всего применяются следующие препараты:
"Парацетамол" при повышении температуры тела, если она вызвана воспалительным процессом в коленных суставах.
Гель "Малавит" обладает слабым обезболивающим и противовоспалительным действием. Применяется наружно, непосредственно на кожу колена.
"Фастум-гель" можно использовать исключительно в первых двух триместрах беременности. В третьем триместре вынашивания плода применение данного средства не рекомендовано.

Гель "Траумель С" - гомеопатическое средство, которое снимает отечность и купирует болевые ощущения.
К сожалению, при беременности нельзя использовать большое количество медикаментов, поэтому начинать лечение заболевания можно только после родов и прекращения лактации. До этого момента рекомендовано только купировать боль средствами, которые не имеют влияния на плод.
Также некоторые ортопеды рекомендуют на период беременности обзавестись ортопедической обувью. Для того чтобы предотвратить развитие заболеваний суставов, которые связаны с неправильным распределением веса.
Если болят колени во время беременности, но этот дискомфорт связан с получением травмы, то врач-травматолог может назначить ношение повязки из эластичного бинта (при растяжениях), наложить гипс или порекомендовать использование ортеза.
Лечение после родов
Если болят колени при беременности на поздних сроках, то вполне логичным является начинать лечение после рождения ребенка. В таком случае лечение назначается более существенное, нежели местное обезболивание. Оно включает в себя такие методы:
Лечебная физкультура, которая направлена на укрепление мышц нижних конечностей.
Инъекции кортикостероидных препаратов, которые оказывают мощное противовоспалительное действие. Часто применяются следующие лекарственные препараты: "Преднизолон" или "Дексаметазон".
Физиотерапевтические процедуры - ультразвуковая терапия, электрофорез, дарсонваль, помогают быстрее восстановить функции сустава.
Хирургическое вмешательство может потребоваться в запущенных случаях. Оно может быть направлено на полную замену сустава или восстановление его подвижности без использования имплантов.
Если болят колени при беременности на поздних сроках, то для уменьшения дискомфорта может быть назначена мануальная терапия. Массаж позволяет улучшить кровообращение в поврежденной конечности, а также уменьшить болевые ощущения.
В некоторых случаях женщине предлагается испытать на себе акупунктуру - иглоукалывание. Данный метод не относится к официальной медицине, однако, многочисленные отзывы женщин со всего мира доказывают его эффективность.
Особенности питания
Если болят колени во время беременности, то, в первую очередь, рекомендовано пересмотреть свой рацион питания. Все дело в том, что ребенку для правильного развития требуется большое количество витаминов, макро и микроэлементов, поэтому если повседневный рацион будущей мамы не включает в себя полезные продукты, то плоду приходится брать их из резервных запасов материнского организма. На функции костной и суставной ткани положительно влияет кальций, а при его недостатке она начинает разрушаться. Для того чтобы боль в коленях не возникала из-за нехватки кальция, в ежедневный рацион необходимо включить следующие продукты питания:
Молочные и кисломолочные продукты - молоко, твердый сыр, творог, кефир и другие.
Различные виды мяса.
Речная и морская рыба.
Также в рацион беременной женщины обязательно должны входить сезонные овощи, зелень и злаки.

Для поддержания организма многие врачи рекомендуют принимать витаминные комплексы. Желательно начать их употребление еще на стадии планирования беременности, чтобы организм сумел запасти полезные вещества.
Профилактические меры
Что делать, если болят суставы колен при беременности? Гораздо легче предотвратить появление дискомфорта, нежели потом заниматься лечением. Для этого рекомендовано придерживаться следующих мер профилактики:
Уменьшение нагрузки на коленные суставы включает в себя слежение за весом. Важно набирать вес в пределах нормы.
В последнем триместре беременности, когда вес ребенка максимален, а центр тяжести смещен вперед нужно как можно больше времени уделять отдыху.
Ношение удобной обуви позволяет значительно снизить нагрузку на ноги и позвоночник.
Ежедневный самомассаж позволит улучшить кровообращение, а также ток лимфы. Это позволит избежать застоя и неприятных ощущений, связанных с ним.
Важно не пренебрегать ношением специального бандажа для беременных, который не только поддерживает живот внушительных размеров, но и распределяет нагрузку на ноги.
Некоторые доктора также могут порекомендовать ношение компрессионного белья для того, чтобы избежать появление варикоза.
Читайте также:


