Врожденный вывих коленного сустава у новорожденных
Для того, чтобы понять, что такое вывих коленного сустава и как предотвратить его появление, необходимо иметь представление о причинах его появления. В первую очередь, вывих коленного сустава можно получить при нанесении повреждения самому суставу в результате физического воздействия на него, как прямого, так и не прямого. У новорожденных детей вероятность получения физической травмы, приводящей к вывиху коленного сустава, достаточно низкая и не распространена в лечебной практике. Второй причиной появления данной травмы является врожденный вывих. При этом можно однозначно сказать, что данной травмой страдают в основном девочки, ввиду особенности развития.
Вывих коленного сустава, как одно из проявлений дисплазии у ребенка и вызвано недостаточным развитием связок.
Причины
К возможным причинам появления вывиха коленного сустава у новорожденного можно отнести несколько вариантов. Основная причина, встречающаяся у новорожденных - это травматическое повреждение, полученное в результате физического воздействия на сустав. В ввиду того, что суставы и связки у новорожденных недостаточно развиты, любое падение или неаккуратность родителей, поднимающих ребенка за руки, может привести к получению травмы.
К наименее распространенным и при этом более серьезным причинам возникновения вывиха коленного сустава у новорожденных относятся патологическое или врожденное недоразвитие сустава. Возможно получение травмы при родах при неправильном прилежании ребенка в утробе матери. Факторами, влияющими на развитие патологии, являются врожденные или приобретенные аномалии, проблемы при беременности у матери.
Симптомы
В случае получения вывиха коленного сустава в процессе родовой деятельности или рождения ребенка с врожденной патологией, врачи, как правило, ставят диагноз на первых днях жизни ребенка и назначают лечение.
При травматическом вывихе коленного сустава у новорожденного проводится визуальный осмотр, пальпация сустава и обращается внимание на конфигурацию коленного сустава. Первичными визуальными признаками являются:
- Видимая деформация сустава;
- Отек тканей в месте повреждения;
- Частичное или полное ограничение подвижности коленного сустава;
Ввиду того, что ребенок не может указать на то, что у него болит, родители могут понять о болезненном состоянии ребенка по повышенной температуре тела ребенка, жаре, капризах, а также по неестественным положениям ножки ребенка, отсутствующей соосности поврежденных конечностей.
При малейшем подозрении необходимо обездвижить предполагаемую поврежденную поверхность и обратиться к врачу.
Первичный диагноз в случае травматического вывиха может быть очевиден, но полное представление о повреждении может только врач. Для окончательной постановки диагноза и проведения правильного и оперативного лечения проводятся исследования специалистами, которые состоят из:
- Первичный осмотр ребенка врачом;
- Рентген поврежденного сустава для определения расположения составных частей сустава;
- УЗИ мягких тканей для оценки степени их повреждения;
- Осмотр сустава и конечности неврологом с целью проверки целостности нервных волокон;
После проведения исследований, врачом ставится окончательный диагноз и назначается соответствующее лечение. Полнота исследования и наличие результатов лабораторных исследований позволяют врачу поставить правильный диагноз и назначить соответствующее лечение. Родители должны понимать, что чем быстрее будет назначено и проведено лечение, тем больше шансов избавиться от травмы без последствий.
Осложнения
К последствиям вывиха коленного сустава при запоздалом или самостоятельном лечении можно отнести возможность повреждения сосудов, нервов и связок. При этом повышается вероятность проведения хирургического лечения и как следствие, более длительного периода реабилитации и ограничения подвижности сустава. При неправильном или халатном лечении возможно повторение вывиха, а тем самым увеличивается вероятность развития привычного вывиха, который гораздо более неприятен во всех отношениях.
При сильных повреждении кровеносных сосудов и нервных окончаний может понадобиться сложная операция по восстановлению сустава. При этом стоит отметить, что у детей послеоперационный период проходит гораздо легче и быстрее, чем у взрослых.
Лечение
В том случае, если Вы заподозрили у своего новорожденного ребенка вывих коленного сустава, то не пытайтесь вправить его самостоятельно, так как это может привести к еще более значительным повреждениям сустава. При любом подозрении на вывих необходимо полностью обездвижить руку, насколько это возможно, привязав её бинтом к телу и, наложив холодный компресс, обратиться в медицинское учреждение. Скорость принятия решения о госпитализации и правильность диагностирования травмы напрямую влияют на дальнейшее выздоровление.
Лечить вывих коленного сустава у новорожденного необходимо только специалисту и любые действия по восстановлению работоспособности конечности должен выполнять только врач. Есть 2 способа лечения данной травмы-нехирургический и хирургический.
Нехирургический метод применятся в нетяжелых случаях и состоит из:
- Обезболивание поврежденного участка, используется местный наркоз;
- Вправление вывиха ручным способом;
- Обездвиживание поврежденной конечности, срок составляет порядка 2-3 недель и выполняется при помощи гипсовой повязки.
Применение хирургического метода обосновано в тяжелых случаях, когда вывих осложнен переломом и разрывом сухожилий, связок сосудов и нервов. При операции восстанавливаются поврежденные части сустава, возможно проведение пластики сустава.
У новорожденных, как правило, восстановление происходит достаточно быстро и без осложнений.
Профилактика
Для предотвращения появления вывиха коленного сустава у новорожденного есть несколько способов- это перинатальная и постнатальная профилактика.
Перинатальная профилактика включает в себя:
- Постоянное наблюдение врачом во время протекания беременности с выполнением назначаемых процедур (ультразвуковое исследование плода, сдача анализов, выполнение рекомендаций врача);
- Своевременное обращение к врачу при возникновении проблем со здоровьем;
- Отказ от таких вредных привычек как курение и употребление алкоголя;
- Внимательный контроль за артериальным давлением будущей мамы.
Постнатальная профилактика заключается в следующем:
- Широкое свободное пеленание;
- Выполнение лечебной гимнастики с ребенком;
- Внимательность и аккуратность родителей при занятиях с ребенком, не допускать резких и неестественных движений ножками ребенка.

Врожденный вывих в коленном суставе [ВВК] встречается реже, чем врожденный вывих в тазобедренном суставе, в 30-50 раз или в 100 раз.
У женщин ВВК встречается чаще по сравнению с мужчинами. Соотношение девочек и мальчиков составляет 10:3. Двухстороннее симметричное поражение коленных суставов встречается в 1/3 случаев; в остальных 2/3 случаев процесс затрагивает один сустав.
ВВК сочетается с общими и локальными проявлениями дисплазии ОДС. При вывихе колена обнаруживают аплазию либо гипоплазию крестообразных связок, переудлинение задней крестообразной связки с ее истончением, недоразвитие либо отсутствие надколенника, отсутствие супрапателлярного заворота, фиброз четырехглавой мышцы. При ВВК диагностируют сопутствующую дисплазию тазобедренного сустава в 45%, эквиноварусную стопу — в 31%, вывих в локтевом суставе в 10%. При ВВК встречается недоразвитие малоберцовой кости, латеральный подвывих в голеностопном суставе и подвывих в под таранном суставе. Вывих в коленном суставе обнаруживают при заболеваниях с диаметрально противоположными суставными проявлениями. ВВК имеет место при артрогрипозе, для которого характерна контрактура суставов, а также при синдромах Дауна, Ларсена, Эллисаван Кревельда, при которых имеется избыточная подвижность сочленений.
Для образования вывиха во внутриутробном периоде имеет значение сочетание множественных признаков дисплазии с особенностями строения коленного сустава. Вывиху голени способствуют маловодие и ягодичное предлежание, при котором имеется разгибание в коленных суставах и сгибание в тазобедренных суставах. Разгибание колена в условиях большого скоса кзади плато большеберцовой кости облегчает ее смещение вперед по мыщелкам бедра. В норме движение голени ограничивают крестообразные связки, закладка которых происходит на 8-10-й неделе внутриутробного развития. При врожденном недоразвитии связок отсутствует препятствие к соскальзыванию большеберцовой кости. Смещение голени вперед относительно бедра приводит к увеличению разгибательного момента четырехглавой мышцы и уменьшению сгибательного момента задней группы мышц бедра. Возникает внутриутробный мышечный дисбаланс. Преобладание тяги разгибателей способствует смещению вперед большеберцовой кости вместе с точками прикрепления мышц-сгибателей голени. Происходит изменение вектора мышц-сгибателей, которые начинают действовать как разгибатели голени, что еще больше увеличивает разгибательный момент в коленном суставе. Сближение точек фиксации четырехглавой мышцы приводит к нарушению ее сокращения и дегенерации.
Развивается контрактура мышцы, которая приводит к тугоподвижности коленного сустава. По некоторым данным, ограничению движений колена в наибольшей степени способствует контрактура прямой порции четырехглавой мышцы. В основу классификации ВВК положена градация степени вывиха по Левёф, Пайс, согласно которой все дистопии в суставе подразделяются на рекурвацию, подвывих и вывих.
Классификация ВВК по Левёф и Пайс.
- Рекурвация коленного сустава. Незначительное смещение большеберцовой кости относительно бедренной. Угол переразгибания коленного сустава составляет 15-20°, угол сгибания — 90°.
- Подвывих. Средняя степень смещения большеберцовой кости относительно бедренной. Сохранение частичного контакта между бедренной и большеберцовой костями. Угол переразгибания голени достигает 45°, угол сгибания — 0°.
- Вывих. Смещение большеберцовой кости вперед и вверх относительно бедренной кости. Полное разобщение суставных концов. Переразгибание голени выражено настолько, что у лежащего ребенка при сгибании в тазобедренном суставе стопа находится рядом с головой.
При осмотре новорожденного обращает на себя внимание переразгибание ноги в коленном суставе. При вывихе есть полное смещение голени впереди бедра, при подвывихе — частичное смещение. На передней поверхности сустава видны поперечные кожные складки, на задней поверхности имеется тугое натяжение кожи. В подколенной ямке при пальпации прощупываются задняя и средняя суставные поверхности мыщелков бедра. В коленном суставе имеется контрактура. Активные движения ограничены в пределах 10-15°. При пассивном сгибании голени происходит сокращение мышц-сгибателей, которые смещены вперед, что вызывает упругое сопротивление движению. При сгибании голени усиливается ее смещение в переднем направлении. Имеются симптомы передней и боковой нестабильности сустава.
У ребенка ко времени достижения возраста самостоятельного передвижения рекурвация коленного сустава вызывает нарушение опороспособности ноги и резко препятствует ходьбе. Нелеченный ребенок осваивает передвижение с помощью четырех конечностей, опираясь на ноги и на руки. При опоре на ногу, переразогнутую в коленном суставе, возникает сгибание и отведение в тазобедренном суставе, что способствует образованию вальгуса коленного сустава. Освоение самостоятельной ходьбы на двух ногах происходит как при подвывихе, так и при вывихе колена. Сроки начала и становления локомоции задерживаются, а ходьба значительно отличается от нормальной. При переходе ребенка из горизонтального в вертикальное положение бедренная кость в коленном суставе оказывается в неустойчивом положении без поддержки большеберцовой кости. Связки и мышцы коленного сустава не способны удержать бедро на одной вертикальной оси с голенью. Под действием веса тела бедро, которое смещено кзади от голени, опускается вниз по крутому скату эпифиза больше-берцовой кости, в результате чего голень оказывается впереди бедра. Дистальный отдел бедра оказывает давление на голень сзади, что способствует наклону колени вперед. Мышцы-сгибатели голени оказываются смещенными кпереди относительно диафиза бедра и не выполняют своей стабилизирующей функции. Бедро в суставе удерживается благодаря капсульно-связочным структурам. Под давлением бедра происходит растяжение крестообразных связок и задней части капсулы коленного сустава. Наступает сгибание коленного сустава, что приводит к изменению положения ОЦМ.
Для удержания центра тяжести в пределах площади опоры происходит ряд вторичных изменений в кинематической цепи ОДС: увеличение сгибания тазобедренного сустава, разгибания голеностопного сустава и дуги поясничного лордоза. Образуется позная сгибательная синергия, которая по сравнению с разгибательной установкой является более физиологичной, так как позволяет легче перейти от покоя к ходьбе и требует относительно меньших энергозатрат для поддержания равновесия тела. При сгибательной установке нижних конечностей нарушена К-стратегия удержания равновесия, для которой необходима большая амплитуда подвижности в коленном суставе.
Сгибательная установка конечностей у ребенка с ВВК оказывает влияние на ходьбу. Ограничение движений в коленном суставе приводит к уменьшению длины шага. В период переноса ноги по воздуху отмечается уменьшение клиренса стопы. В фазу переднего толчка стопа контактирует с опорой всей подошвенной поверхностью. В фазу опоры на всю стопу в коленном суставе голень смещается вперед и вверх, что амортизирует ходьбу. Продолжительность одноопорной фазы увеличена. Мышечная недостаточность и медленная ходьба приводят к уменьшению выраженности пиков реакции опоры на ее графике.
Смещение бедра вниз относительно голени приводит к внутренней ротации бедра, что вызывает вальгус в коленном суставе и вальгус заднего отдела стопы. На фоне увеличения разгибания в голеностопном суставе вальгус заднего отдела стопы приводит к установке переднего отдела стопы в положение супинации, что ограничивает пронацию стопы и внутреннюю ротацию голени в фазу переднего толчка и фазу стояния на одной ноге. Вальгус коленного сустава вызывает компенсаторное отведение бедра с целью предотвращения соударения с контрлатеральным коленным суставом во время ходьбы. Происходит ослабление отводящих мышц и преобладание приводящих мышц, что усугубляет вальгус колена. Постепенно в коленном суставе образуется сгибательно-приводящая контрактура с уменьшением амплитуды движений, в большей степени активных и в меньшей степени пассивных. Самостоятельная ходьба возможна при контрактуре до 20°.
Для диагностики ВВК производят рентгенографию и УЗИ.
ВВК дифференцируют с врожденной рекурвацией коленного сустава, при которой имеется переразгибание в коленном суставе. Суставные концы бедренной и больше-берцовой костей находятся в конгруэнтном состоянии и соответствуют друг другу на протяжении амплитуды движения вплоть до положения гиперэкстензии, когда наступает дисконгруэнтность суставных концов.
ВВК дифференцируют с подвывихом голени, вызванным врожденным отсутствием одной либо обеих крестообразных связок. Считается, что отсутствие передней крестообразной связки не является абсолютным фактором дислокации, действие которого во всех случаях приводит к вывиху. Аплазия крестообразной связки является причиной дестабилизации сустава и привычного переднего подвывиха голени при сгибании колена. Имеются положительные симптомы передней нестабильности, которые в половине случаев сопровождаются симптомами боковой нестабильности. На рентгенограмме при врожденном отсутствии крестообразных связок отмечают гипоплазию мыщелков бедренной, большеберцовой костей и межмыщелкового возвышения большеберцовой кости, а также недоразвитие надколенника и его дистонию. На УЗИ выявляют отсутствие крестообразных связок. Дети с отсутствием крестообразных связок способны к активным движениям без выраженного нарушения походки, которое повсеместно имеется при ВВК.
Лечение
Лечение ВВК осуществляют с помощью консервативных и оперативных методов.
Консервативные мероприятия начинают на первой неделе жизни. Делают закрытое вправление вывиха. Возможности репозиции зависят от выраженности деформации. Переразгибание с углом до 40° поддается вправлению относительно легко. Для репозиции производят тракцию голени по оси, во время которой вначале делают разгибание голени, а затем ее сгибание. Для установки суставных концов в правильное положение оказывают давление на дистальную часть бедра и на проксимальную часть голени в противоположных направлениях. Накладывают гипсовую повязку в положении сгибания колена сроком на 4 недели или 8 недель. Каждые 2 недели делают смену гипсовых повязок, увеличивая при этом угол сгибания. При достижении угла 90° гипс снимают. Надевают стремена Павлика, которые носят вначале на протяжении суток, а затем по ночам в течение 2-3 месяцев. У детей с углом разгибания больше 40° при неэффективности однократной репозиции накладывают кожную тракцию за голень в положении ребенка на животе. Добиваются вправления, после чего накладывают Гипсовую повязку с углом сгибания колена 45-60°. Путем смены гипсовых вязок угол сгибания доводят до 100°.
При невозможности удержать положение костей в гипсовой повязке прибегают к фиксации костей спицами. Под наркозом делают закрытую ручную репозицию с вытяжением голени по оси и давлением на бедро и голень в противоположных направлениях. Достигнутое положение суставных концов фиксируют тремя спицами, одну из которых вводят через бедренную кость в большеберцовую, и две перекрещивающиеся — через большеберцовую кость в бедренную. Накладывают гипсовую повязку сроком на 6-8 недель.
Сочетание ВВК с другими проявлениями дисплазии влияет на тактику лечения больного. При сочетании ВВК с вывихом или подвывихом в тазобедренном суставе вначале делают ручную репозицию вывиха колена. Конечность иммобилизируют задней шиной на всю ногу в положении сгибания колена под углом 45°. Затем накладывают кожную тракцию на бедро, которое находится в шине, сроком на 2 недели и добиваются вправления вывиха тазобедренного сустава. Надевают либо кокситную гипсовую повязку, в которой периодически делают редрессацию в коленном суставе, либо стремена Павлика. При сочетании ВВК с относительно легкой дисплазией тазобедренного сустава делают ручную репозицию вывиха колена с иммобилизацией колена гипсовой повязкой под углом 45°. После того как достигнуто сгибание колена, надевают стремена Павлика для коррекции дисплазии тазобедренного сустава.
Показанием к оперативному лечению является отсутствие эффекта от консервативных мероприятий. Показателем безуспешности лечения у ребенка двух лет является угол сгибания в коленном суставе менее 45° после 8 недель тракции. Основным оперативным вмешательством является открытое вправление вывиха коленного сустава, которое осуществляют передне-медиальным доступом. Удаляют фиброзную ткань, производят релиз капсулы сустава по передней и боковым поверхностям, релиз илиотибиального пучка и вправление вывиха. При затруднении вправления голени делают капсулотомию или капсулэктомию. При укорочении четырехглавой мышцы делают ее V-Y пластику. Накладывают кокситную гипсовую повязку сроком на 6 недель. При перерастяжении или при полном отсутствии крестообразных связок делают их пластику, после чего накладывают гипсовую лонгету под углом сгибания 10-15 о£оком на 6 недель. После снятия лонгеты носят ортез с ограничением сгибания колена от 20° до 90°. При значительном наклоне плато больше-берцовой кости кзади делают ее переднюю клиновидную остеотомию. При безуспешном вправлении вывиха из-за несоответствия длины мышц длине костей делают сегментарную остеотомию бедренной кости с фиксацией интрамедуллярным стержнем. При сочетании вывиха в тазобедренном суставе с ВВК, который невозможно вправить консервативными методами, делают одновременно операцию открытого вправления в коленном суставе и закрытое вправление в тазобедренном суставе, после чего фиксируют нижнюю конечность единой кокситной гипсовой повязкой.
По сравнению с консервативными методами лечения операция считается менее эффективной. После закрытого вправления вывиха амплитуда разгибания-сгибания составляет 3-94°, после кожной тракции и редрессации — 0-120°. После оперативного вмешательства амплитуда разгибания-сгибания в коленном суставе составляет 11-80°. Результаты операций оказываются сравнительно низкими в связи с действием следующих факторов:
- относительно тяжелый контингент пациентов, у которых консервативное лечение оказалось неэффективным;
- позднее проведение хирургического вмешательства — операция удлинения четырехглавой мышцы, сделанная в возрасте старше 2 лет, менее эффективна, чем произведенная в молодом возрасте;
- нестабильность коленного сустава или его тугоподвижность, которая развивается по мере роста после операции пластики связок;
- тугоподвижность коленного сустава после артротомии или капсулэктомии, проведенной в раннем возрасте.
После завершения лечения на первом году жизни самостоятельная ходьба начинается обычно в 1,5 года. Сроки начала ходьбы отдаляются при остаточной деформации сустава, при сочетании вывиха с нестабильностью сустава, а также при двухстороннем ВВК. У ребенка в возрасте до 2 лет нарушения ходьбы имеются при восстановлении сгибания колена менее 40°. При сгибании колена больше 60° нарушения ходьбы практически незаметны. Для ускорения освоения ходьбы и с целью предотвращения развития вторичных изменений в суставах дети носят профилактическую обувь.
Колено – крупный сустав в организме человека. Коленное сочленение образовано соединением трех костей:
- бедренной;
- большеберцовой;
- надколенника или, по-другому, коленной чашечки, который представлен костью овальной формы и размещен в передней части (наверху) колена.

Функция надколенника – защитная, поскольку исключительно этой кости сустав защищен от внешних травматических воздействий.
Еще коленная чашечка участвует в помощи четырехглавой мышце выполнять сгибательную функцию. Из-за опорной функции коленного сочленения выдерживается нагрузка всего тела в положении сидя и стоя. И к дополнительным функциям можно отнести сгибательно-разгибательную работу.
По результатам медицинской статистики вывих колена наблюдается очень редко. Все возникающие травмы сводятся в основном к растяжению. А вывих представляет смещение одних костных образований по отношению к другим. В результате этого контакт между дистальным концом бедренной кости и верхним концом голени утрачивается.
Повреждения коленного сустава представлены в виде вывиха или подвывиха голени, и вывиха надколенника. Этиологическим фактором подобных изменений в колене может быть травмирование, а в некоторых вариантах артроз.
Врожденная патология колена – редко встречающаяся патология в ортопедии, статистически примерно один случай на тысячу человек. В соответствии со статистическими данными ежегодно рождается 50 новорожденных с подобным патологическим состоянием. Оно не имеет наследственной предрасположенности и формируется во II половине беременности.
Эта патология в основном проявляется у девочек. Терапия предусматривает иммобилизацию сочленения с помощью лонгета, гипсовой повязки либо шины. При более тяжелых вариантах предусматривается оперативное вмешательство, и исключительно с трехмесячного возраста. Родителям не следует игнорировать эту патологию, поскольку при отсутствии адекватного лечения ребенок не в состоянии самостоятельно удержаться на ногах и, соответственно, не сможет обрести навыки хождения.
Симптомокомлекс и этиологические факторы
Этиологическим фактором может явиться любое движение. При осмотре такая травма имеет отличия от другой в виде деформации надколенника, ведущей к нарушению способности колена изменять собственное положение и возвращения сустава в обычное положение. Травмированный ощущает болевой синдром, который сопровождается отечностью.
Главные признаки вывиха:
- резкая болезненность на месте травмирования;
- снижение чувствительности в зоне повреждения;
- формирование отечности;
- отсутствие пульса (невозможность пальпирования) ниже уровня травмы.
Медпомощь показана при следующих при знаках:
- травмированный ощущает сильную боль;
- состояние шока для организма;
- в области повреждения образуется распространенная отечность;
- внезапная лихорадка;
- деформация коленного сустава;
- чувство холода и онемения в конечности;
- отсутствие пульса ниже уровня травмы.
Вследствие травмирования коленное сочленение меняется в форме и теряет подвижность, что привод к укорочению конечности. При смещении коленной чашечки во время подвывиха пострадавший жалуется на резкую боль. При физикальном осмотре определяется увеличение размеров колена кпереди и его сплющенность по бокам.
Вследствие надавливания на подколенное сочленение стопа остается холодноватой и бледноватой. Отмечается потеря кожной чувствительности, а повреждение малоберцового нерва приводят к потере возможности тыльно согнуть стопу и, соответственно, к свободному свисанию.
Первая медпомощь
При травмировании необходимо срочно иммобилизировать конечность. Для этого подойдет шина либо иное другое средство. Если нарушено кровообращение требуется уменьшить смещение костных структур. С этой целью надо аккуратно и не быстро потянуть за стопу, одновременно подтягивая голень в противоположном от смещения направлении. Далее на место травмирования необходимо наложить холод либо лед.
Проводя первую помощь, следует быть особо аккуратным, поскольку неосторожное действие может нанести дополнительную травму с усугублением ситуации. Далее травмированный подлежит транспортировке в травмпункт, где сустав будет осмотрен врачом, и при необходимости будет проведено дренирование сустава от накопившейся жидкости.
Диагностирование и лечение
Диагностика осуществляется в условиях травматологического отделения и предусматривает:
- рентгенографическое исследование на предмет целостности кости;
- артериографическое обследование на предмет повреждения кровеносных сосудов;
- допплерография либо УЗИ;
- неврологическое обследование оценивает степень подвижности ступни;
- пульсометрия оценивает наличие пульса.
Травматолог определяет индивидуальное лечение травмы.
Медицинский работник проводит мероприятия по вправлению вывиха. Далее с помощью шины фиксирует травмированное колено. Восстановления связочного аппарата — это наиболее трудный лечебный этап. В определенных вариантах пациенту предлагают операцию как первоначальную медпомощь. В реабилитационный период врач проводит наблюдение за пациентом. В посттерапевтический период конечность постепенно разрабатывается, в результате чего возвращается мышечный тонус. Лишь продолжительный курс физиотерапевтических процедур может восстановить функции колена. Эффективны также ЛФК, массаж, правильный рацион и прием витаминных комплексов. Особенность терапии вывиха колена состоит в его продолжительности (до нескольких месяцев).
Врожденный вывих бедра относится к часто встречающимся патологиям опорно-двигательной системы. Раннее обнаружение и его своевременное лечение — важные задачи современной ортопедии. В основе профилактики инвалидности лежит проведение адекватной терапии сразу после диагностирования заболевания. Полное выздоровление без развития каких-либо осложнений возможно при лечении детей с первых дней жизни
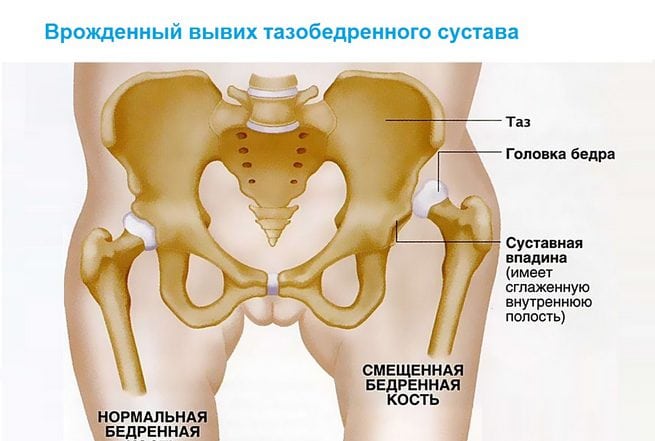
Врожденный вывих обнаруживается у одного новорожденного из 7000 обследуемых. Девочки подвержены развитию внутриутробной аномалии в 5 раз чаще, чем мальчики. Двустороннее поражение тазобедренного сустава выявляется почти в два раза реже одностороннего.
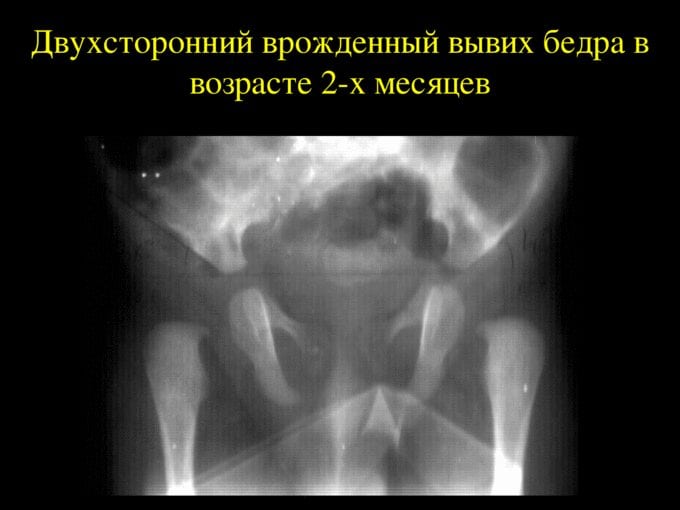
Если врожденный вывих не диагностирован, или медицинская помощь не была оказана, то консервативная терапия не увенчается успехом. Избежать инвалидизации ребенка в этом случае можно только с помощью хирургической операции.
Характерные особенности патологии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Анатомическими элементами тазобедренного сустава являются бедренная кость и вертлужная впадина тазовой кости, форма которой напоминает чашу. Ее поверхность выстлана эластичным, но прочным гиалиновым хрящом, выполняющим амортизирующую функцию. Эта соединительная ткань с упругим межклеточным веществом предназначена для удержания головки бедренной кости внутри сочленения, ограничения движений со слишком высокой амплитудой, способных повредить сочленение. Хрящевые ткани полностью покрывают головку кости бедра, обеспечивая ее плавное скольжение, возможность выдерживать серьезные нагрузки. Анатомические элементы тазобедренного сустава соединяет связка, снабженная множеством кровеносных сосудов, через которые в ткани поступают питательные вещества. В структуру тазобедренного сустава входит также:
- синовиальная сумка;
- мышечные волокна;
- внесуставные связки.
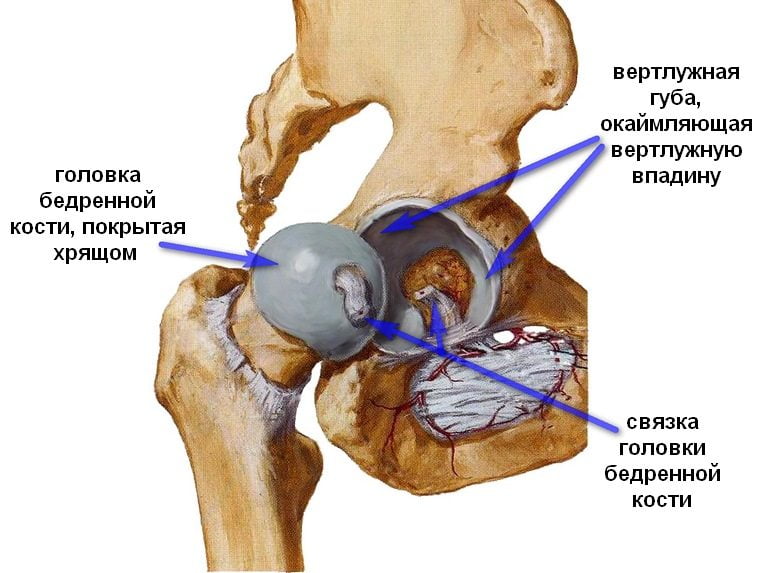
Такое сложное строение способствует надежному креплению головки бедренной кости, полноценному разгибанию и сгибанию сочленения. При дисплазии некоторые структуры развиваются неправильно, что становится причиной смещения головки бедра по отношению к ацетабулярной впадине, ее соскальзывания. Чаще при врожденном вывихе бедра у детей обнаруживаются такие анатомические дефекты:
- уплощение впадины, выравнивание ее поверхности, видоизменение чашеобразной формы;
- неполноценное строение хряща на краях впадины, его неспособность удерживать головку бедренной кости;
- анатомически неправильный угол, образованный головкой и шейкой бедра;
- чрезмерно удлиненные связки, их слабость, спровоцированная аномальным строением.
Любой дефект становится причиной вывихов, подвывихов бедренной головки. При его сочетании с плохо развитыми мышцами ситуация еще более усугубляется.
Причины и провоцирующие факторы
Почему возникает врожденный вывих тазобедренного сустава, ученые спорят до сих пор. Существуют различные версии развития патологии, но у каждой из них пока нет достаточно убедительной доказательной базы. Установлено, что примерно 2-3% аномалий являются тератогенными, то есть формируются на определенном этапе эмбриогенеза. Выдвинуто несколько теорий о том, что может служить анатомической предпосылкой к возникновению ортопедической патологии:
- преждевременные роды, спровоцированные нарушением кровообращения между плацентой и плодом;
- дефицит микроэлементов, жиро- и водорастворимых витаминов в организме женщины во время вынашивания ребенка;
- наследственная предрасположенность, гипермобильность суставов, вызванная особенностями биосинтеза коллагена;
- травмирование женщины во время беременности, воздействие на нее радиационного излучения, тяжелых металлов, кислот, щелочей и других химикатов;
- травмирование новорожденного во время его прохождения по родовым путям;
- нарушения правильного развития и функционирования отдельных органов и систем плода из-за неполноценной трофики тканей;
- резкие колебания гормонального фона, недостаточная или избыточная выработка гормонов, которые влияют на продуцирование клеток костных и хрящевых тканей;
- прием женщиной фармакологических препаратов различных групп, особенно в первом триместре, когда у плода формируются основные органы всех систем жизнедеятельности.
Все эти факторы становятся причиной свободного выпадения бедренной кости из ацетабулярной впадины при определенном движении. Врожденный вывих тазобедренного сустава следует дифференцировать от приобретенной патологии, обычно возникающей в результате травмирования или развития костных и суставных заболеваний.
Классификация
Врожденному вывиху бедра у новорожденных предшествует дисплазия. Таким термином обозначаются последствия нарушения формирования отдельных частей, органов или тканей после рождения или в период эмбрионального развития. Дисплазия — это анатомическая предпосылка к вывиху, который пока не произошел, так как формы соприкасающихся суставных поверхностей соответствуют друг другу. Симптоматика патологии отсутствует, а диагностировать изменения в тканях можно только с помощью инструментальных исследований (УЗИ, рентгенография). Наличие клинической картины характерно для таких стадий заболевания:
- предвывих. Тазобедренное сочленение полностью сформировано, но головка бедренной кости периодически смещается. Она самостоятельно возвращается в анатомически правильное положение, но при отсутствии врачебного вмешательства патологическое состояние прогрессирует;
![]()
- подвывих. Поверхности элементов тазобедренного сустава изменены, а их соотношение нарушено. Головка бедренной кости расположена не в самой ацетабулярной впадине, а у ее наружного края. Любое пассивное или активное движение может спровоцировать вывих;
![]()
- вывих. Изменения затронули суставную впадину, головку и шейку бедра. Суставные поверхности сильно смещены по отношению друг к другу. Головка бедренной кости расположена над впадиной.
![]()
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При выборе метода терапии обязательно учитывается участок расположения анатомического дефекта. При дисплазии вертлужной впадины он локализован в ацетабулярной врезке. Аномалия обнаруживается и на головке бедра.
Клиническая картина
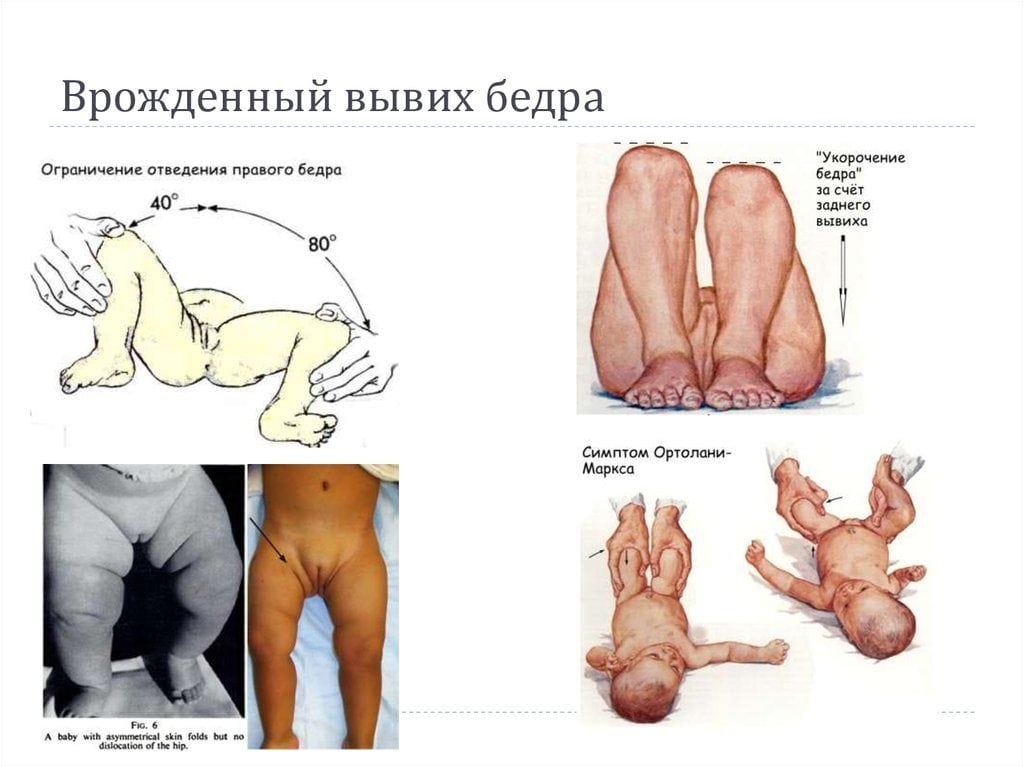
Признаки врожденного вывиха бедра не являются специфическими. Даже опытный ортопед не диагностирует заболевание только после осмотра пациента. На патологию может указывать разная длина ног из-за смещения головки бедренной кости. Для ее обнаружения детский ортопед укладывает новорожденного на горизонтальную поверхность и сгибает ноги в коленях, располагая пятки на одном уровне. Если одно колено выше другого, то ребенку показано дальнейшая инструментальная диагностика. Для патологии характерны такие клинические проявления:
- ассиметричное расположение ягодичных и ножных складок. Для осмотра врач укладывает новорожденного сначала на спину, затем переворачивает на живот. При нарушении ассиметричного расположения складок и их неодинаковой глубине существует высокая вероятность дисплазии. Этот симптом также неспецифичен, а иногда вообще является анатомической особенностью. У крупных младенцев на теле всегда много складок, что несколько затрудняет диагностику. К тому же иногда подкожная жировая клетчатка развивается неравномерно, и впоследствии ее распределение нормализуется (обычно через 2-3 месяца);
- объективный признак заболевания — резкий, немного приглушенный щелчок. Этот симптом проявляется в положении лежа на спине с разведенными ногами. Характерный щелчок слышится при отведении поврежденной конечности в сторону. Причина его возникновения — вправление бедренной кости в вертлужную впадину, принятие тазобедренным суставом анатомически правильного положения. Щелчок сопровождает и обратный процесс, когда ребенок совершает пассивное или активное движение, и головка ведра выскальзывает из вертлужной впадины. По достижении детьми 2-3 месяцев этот симптом утрачивает свою информативность;
- у детей с врожденным вывихом бедренного сустава после 2 недель жизни возникает ограничение при попытке отвести ногу в сторону. У новорожденного связки и сухожилия эластичные, поэтому в норме можно отвести его конечности таким образом, чтобы они легли на поверхность. При повреждении сочленения отведение ограничено. Иногда наблюдается псевдоограничение, особенно при обследовании грудничков до 4 месяцев. Оно происходит за счет возникновения физиологического гипертонуса, также требующего коррекции, но не столь опасного, как вывих.
Диагностирование
Помимо клинического обследования для выставления диагноза проводятся инструментальные исследования. Несмотря на информативность рентгенографии при выявлении патологий опорно-двигательного аппарата, новорожденным показано УЗИ. Во-первых, оно абсолютно безопасно, так как не возникает лучевая нагрузка на организм. Во-вторых, при проведении УЗИ можно с максимальной достоверностью оценить состояние всех соединительнотканных структур. На полученных изображениях хорошо визуализируются костная крыша, расположение хрящевого выступа, локализация костной головки. Результаты интерпретируют с помощью специальных таблиц, а критерием оценки служит угол наклона ацетабулярной впадины.
Рентгенография показана с 6 месяцев, когда начинают окостеневать анатомические структуры. При постанове диагноза также рассчитывается угол наклона впадины. Используя рентгенологические снимки, можно оценить степень смещения головки бедра, обнаружить запаздывание ее окостенения.
Основные методы терапии
Лечение врожденного вывиха бедра проводится консервативными и оперативными методами. При обнаружении патологии в терапии используются шины для полной иммобилизации конечности. Ортопедическое приспособление накладывается при отведении и сгибании тазобедренного, коленного сочленений. Головка бедренной кости сопоставляется с впадиной, а это позволяет суставу правильно формироваться, развиваться. Лечение, проведенное новорожденному сразу после выявления патологии, практически всегда бывает успешным.
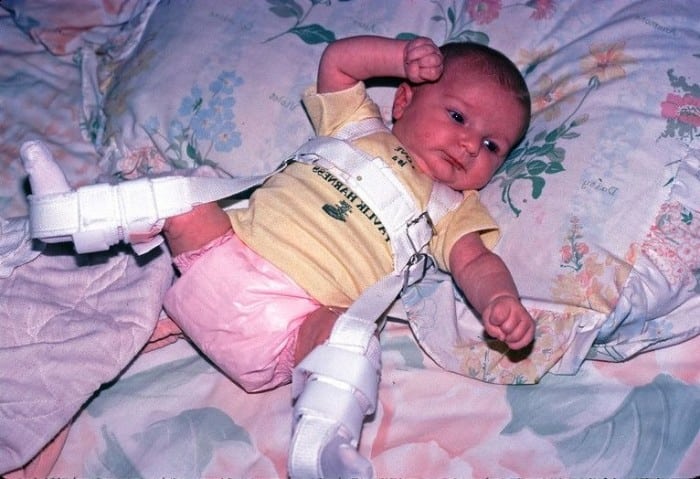
Своевременной считается терапия детей до 3 месяцев. По мере окостенения тканей вероятность благоприятного исхода консервативного лечения снижается. Но при сочетании определенных факторов с помощью наложения шины возможно полное выздоровление ребенка старше 12 месяцев.
Хирургическая операция также проводится сразу после диагностирования. Ортопеды настаивают на вмешательстве до пятилетнего возраста ребенка. Детям до 13-14 лет показано внутрисуставное хирургическое вмешательство с углублением ацетабулярной впадины. При оперировании подростков и взрослых внесуставным методом создается хрящевой ободок. Если врожденный вывих диагностирован поздно, осложнен нарушениями функционирования сустава, то проводится эндопротезирование.
Последствиями нелеченного врожденного вывиха бедра у взрослых становятся ранние диспластические коксартрозы. Патология проявляется обычно после 25 лет болевым синдромом, тугоподвижностью тазобедренного сустава, нередко приводит к потере работоспособности. Избежать такого развития событий позволяет только обследование новорожденного детским ортопедом, незамедлительно проведенная терапия.
Читайте также: