Упражнения после хондропластики коленного сустава

Приседание с мячом за спиной. Пациент стоит, придавливая поясницей к стене большой тренировочный мяч (физиобол). При этом стопы должны быть чуть впереди коленей, то есть пациент стоит, слегка наклонившись назад. Выполняют приседания такой глубины, которая возможна, но желательно, чтобы сгибание в колене было до 90 градусов. По крайней мере, к этому надо стремиться, и если так глубоко присесть не получается, это получится позже – надо только поработать. Приседая, удерживают мяч, который перекатывается по спине.
Тренировка баланса стоя на валике. Петлю длиной около 1 метра из эластичной лены крепят к стене на высоте 15 сантиметров от пола. Пациент стоит лицом к стене в 70 сантиметрах от нее, петлю надевают на здоровую ногу, а больной ногой стоят на валике. При этом больная нога слегка согнута в колене. Начинают махи здоровой ногой назад и вбок, стараясь сохранить баланс на больной ноге. Туловище при этом держат прямо.
Динамическая тренировка баланса с эластичной лентой на здоровой ноге. Свободные концы эластичной ленты длиной около 2 метров привязывают к неподвижному объекту примерно на 20 см выше пола (например, к перекладине шведской стенки). Таким образом, получают петлю длиной около 1 метра. Стоя на больной ноге, пациент одевает эту петлю на здоровую ногу так, чтобы петля располагалась на уровне лодыжек (щиколоток). При этом пациент должен стоять примерно в 60-70 сантиметрах от стены. Стоять нужно так, чтобы колени были слегка согнуты, но туловище нужно держать прямо. Здоровой ногой (на которую надета петля из эластичной ленты) начинают махи в сторону. Это упражнение тренирует мышцы обеих ног, но прежде всего тренируется согласованная работа мышц – так называемая тренировка баланса.
Степ-ап упражнения с визуальным контролем. Упражнение начинают с низким степом (высотой 10 см). Пациент стоит перед степом на полу и делает медленный шаг здоровой ногой вперед, поднимаясь на степ. При этом вес тела держится на больной ноге, что также будет тренировать баланс. Перед пациентом должно быть зеркало, так чтобы пациент мог смотреть на себя со стороны, контролируя положение стоп и бедер – очень важно следить за тем, чтобы при подъеме на степ не происходило заваливания вбок на больной ноге. Далее возвращаются в исходную позицию и повторяют упражнение. Если упражнение выполняется правильно, то высоту степа постепенно увеличивают (15 и 20 сантиметров).
Степ-даун упражнения с визуальным контролем. Упражнение начинают с низким степом (высотой 10 см). Пациент стоит на степе и делает медленный шаг здоровой ногой вперед, спускаясь со степа. При этом вес тела держится на больной ноге, что также будет тренировать баланс. Перед пациентом должно быть зеркало, так чтобы пациент мог смотреть на себя со стороны, контролируя положение стоп и бедер – очень важно следить за тем, чтобы при спуске со степа не происходило заваливания вбок на больной ноге. Далее возвращаются в исходную позицию и повторяют упражнение. Если упражнение выполняется правильно, то высоту степа постепенно увеличивают (15 и 20 сантиметров).
Тест степ-даун. Этот тест позволяет оценить эффективность тренировки баланса. Для упражнения нужен степ, который устанавливают на тест-платформу стабиллометра. Пациент встает больной ногой на степ и затем поднимает здоровую ногу. Выдерживает паузу, и затем спускается со степа, начиная шаг здоровой ногой. Нужно стараться, чтобы подъем и спуск со степа были медленными.
Изокинетическая оценка функции коленного сустава. Для выполнения этого теста нужен специальный тренажер типа Biodex. Оценивают силу мышц бедра в изокинетическом режиме, а показатели сравнивают со здоровой ногой. В ходе теста пациента просят сгибать и разгибать ногу с максимальной скоростью, а измерения производят несколько раз, чередую ноги.
Миниприседания на клиньях. Пациент ставит ноги на специальные подставки: здоровую ногу – на ровную подставку, а больную – на подставку, имеющую наклон кнутри. Высота подставок по наружному краю должна быть одинаковой. Выполняют миниприседания до уровня сгибания в коленном суставе в 45 градусов. При приседании колени смотрят прямо.
Тренировка разгибания в тазобедренном суставе. Упражнение выполняется на специальном тренажере. При выполнении упражнения важно не допускать движений в позвоночнике, особенно в поясничном отделе - ведь именно поясницей пациент будет стараться компенсировать ограничение разгибания в тазобедренном суставе.
Тренировка баланса. Пациент стоит на платформе стабиллометра Biodex Balance System на одной ноге, а реабилитолог придает платформе различные колебания. Пациент должен удержать равновесие, стараясь не опираться руками о поручни.
Упражнения на велотренажере с короткими педалями. Пациент выполняет упражнение на велотренажере с короткими педалями длиной 10 сантиметров. Высота сиденья при этом регулируется так, чтобы в нижнем положении педали нога была полностью выпрямлена.
Прыжок на одной ноге. Пациент старается прыгнуть максимально далеко, оттолкнувшись одной ногой и приземлившись на ту же ногу. Показатели здоровой и больной ноги сравнивают, что позволяет оценить эффективность реабилитационной программы и принять решение о возможности увеличения сложности тренировок.
Бег приставными шагами с сопротивлением. Пациент одевает на талию петлю длинной эластичной ленты, другой конец которой закреплен к стене. Выполняют бег вбок приставными шагами, растягивая ленту. Возвращаются в исходное положение такими же приставными шагами.
Ходьба по подводной беговой дорожке. При условии полной эпителизации послеоперационной раны возможна ходьба по подводной беговой дорожке. Ценность этого тренажера обусловлена тем, что он позволяет вырабатывать нормальную походку в условиях уменьшенного за счет силы Архимеда веса тела. Ходьба по подводной беговой дорожке при погруженном в воду туловище до уровня чрезсосковой линии позволяет снизить осевую нагрузку на конечность на 60-75%, а при погружении в воду до уровня талии – на 40-50%.
Пожалуйста, помните о том, что самостоятельная реабилитация может быть опасной. Проконсультируйтесь со своим врачом о целесообразности выполнения того или иного упражнения применительно к вашей ситуации.
Заболевания коленного сустава в результате травмы, дегенеративных изменений или инфекционного процесса существенно влияют на качество жизни. Постоянная боль и ограничение физической активности сопровождают повсюду.

Одним из радикальных методов лечения таких заболеваний является замена или эндопротезирование коленного сустава.
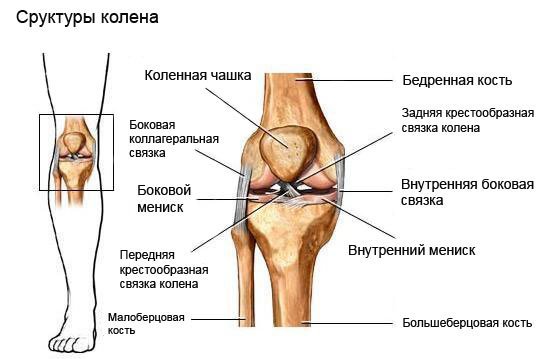
Строение колена
Коленный сустав относится к блоковидным суставам и в его функцию входит сгибание и разгибание голени. Коленный сустав образуют бедренная, большеберцовая кость и коленная чашечка. Коленная чашечка накрывает коленный сустав сверху и защищает его от травм и повреждений.
Своеобразными амортизаторами колена служат мениски, которые расположены между бедренной и большеберцовой костью, и суставная капсула с синовиальной жидкостью.
Когда требуется операция на коленном суставе?
К показаниям оперативного вмешательства на коленном суставе относят следующие состояния:
- Разрушение хрящевой ткани (как полное, так и частичное), в том числе, которое вызывает артроз.
- Боли, не ослабевающие после приема обезболивающих средств.
- Ограничение движений в колене.
- Деформация коленного сустава в результате травм, инфекционного процесса и др.
- Ожирение тяжёлой степени.
Противопоказания
К противопоказаниям к операции можно отнести такие заболевания, как:

- Инфекционное поражение и паралич ног.
- Туберкулёз и сахарный диабет.
- Склонность к кровотечениям и тромбоз вен.
- Злокачественные опухоли.
- Заболевания сердечно-сосудистой и дыхательной системы в стадии декомпенсации.
- Психические нарушения.
Виды операций
Существует множество видов вмешательств на суставе. Давайте рассмотрим самые распространённые из них.
К данному вмешательству прибегают в том случае, когда консервативное лечение уже неэффективно. Возможно тотальное эндопротезирование – полная замена элементов сустава, или частичное эндопротезирование – замена некоторых элементов сустава.
Протез состоит из металлической, пластиковой или керамической конструкции, но чаще всего используют сплав металла и пластика. Эндопротез фиксируют на цементной основе с костным наполнителем для пожилых людей или на бесцементной основе (механически) – для молодых людей.
Перед операцией обязательно проводят:
- обзорную рентгенографию;
- артроскопию;
- общий анализ и биохимический анализ крови;
- анализ крови на RW, ВИЧ, гепатит;
- определение группы крови и резус-фактора;
- общий анализ мочи;
- ЭКГ;
- общее обследование органов и систем.

Одна из самых эффективных и при этом малоинвазивных операций, проводится не только на коленном, но и на тазобедренном суставе.
Хирург назначает артроскопию, если необходимо:
- Уточнить диагноз.
- Сделать биопсию тканей для гистологического исследования.
- Провести пластику связок и мениска.
- Выполнить резекцию мениска.
- Подготовить пациента к артротомии.
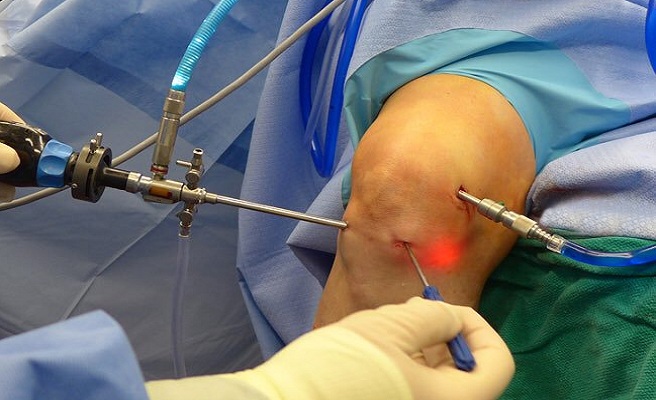
Для этого хирург под местной анестезией производит несколько разрезов 6-10 мм и вводит артроскоп, который освещает полость сустава и проводит все необходимые манипуляции.
При упорном воспалительном процессе в коленном суставе проводят артротомию. Эта хирургическая операция проходит под местной инфильтрационной или эпидуральной анестезией.
Она заключается в иссечении нежизнеспособных участков ткани, удалении инородных элементов (кровяных сгустков, инородных тел и др.) и резекции пораженных суставных поверхностей.
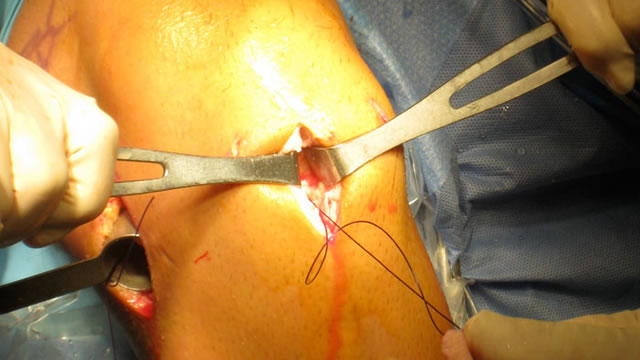
Вмешательство завершается дренированием до полного исчезновения воспаления и последующей иммобилизацией сустава аппаратом внешней фиксации.
Такие операции становятся необходимыми при разрыве связок, полученном при различных травмах. Существуют два основных способа оперативного вмешательства: открытый – артротомия, и эндоскопический – артроскопия. Также ее называют менискэктомия.
Выбор техники зависит от ключевых факторов, а именно:
- характер повреждения;
- возраст;
- состояние пациента;
- клинические показания.

Особенностью оперативного вмешательства на связках и менисках является своевременное оказание помощи, так как связки имеют особенность быстро укорачиваться, деформироваться и терять свою эластичность, а если поврежден мениск, то возникает атрофия мышечной ткани и скопление суставной жидкости.
Хондропластика – это операция по замене пораженного хряща с его последующей коррекцией. Она осуществляется с помощью эндоскопа, который вводят полость сустава через маленькие надрезы.
Существует несколько видов хондропластики:
- мозаичная;
- абразивная;
- с помощью коллагеновых мембран;
- коблационная;
- горячая (250 гр.);
- холодная (30-40 гр.)

Если надколенник полностью изношен или находится в стадии разрушения, а консервативное лечение неэффективно, хирурги прибегают к пателлярному эндопротезированию. В настоящее время разработано множество эндопротезов, отвечающих всем современным требованиям.

Основные этапы реабилитации после операции
Этапы реабилитации после операции описаны в данной таблице
Лёжа производим сокращение четырёхглавой мышцы бедра.
Общие принципы реабилитации
Методы восстановления и реабилитации после операции подбираются для каждого пациента индивидуально, однако существуют общие принципы:

- Раннее начало реабилитационных мероприятий.
- Индивидуальный план реабилитации для каждого пациента.
- Этапность реабилитации.
- Комплексность использования всех доступных реабилитационных мероприятий.
- Непрерывность реабилитации.
- Контроль за реабилитационными мероприятиями.
- Социальная направленность.
Методы восстановления
Лечебные упражнения после операции необходимы для разработки сустава и мышц.
В первые дни после операции старайтесь выполнять упражнения лежа:

Помните, что все предписания нужно выполнять несколько раз в день, комплексно. Если вас сопровождают неприятные ощущения, обязательно сообщите об этом врачу.
При положительной динамике заболевания пробуйте выполнить те же лечебные упражнения с опорой на что-то устойчивое.
Упражнения для разработки мениска принято делить на два этапа:
- Вводный этап – в течение первых двух дней после операции.
- Основной этап – на третий день и последующих неделях.
На вводном этапе все предписания выполняйте лёжа:
- Сгибательные и разгибательные движения умеренном темпе 15 раз.
- В положении сидя двигайте ногой в умеренном темпе 15 раз.
- Не сгибая ногу в коленном суставе, поднимите и опустите по очереди здоровую и прооперированную ногу 14 раз.

Переходя к основному этапу, необходимо помнить, что главная составляющая положительного результата – периодичность, постепенность и комплексность упражнений.
Упражнения основного этапа:
- В положении лежа упритесь локтями и неповрежденной согнутой ногой в горизонтальную поверхность. Аккуратно поднимитесь и опуститесь (от 4 до 7 раз), не опираясь на поврежденный сустав.
- Встаньте на четвереньки и, аккуратно отталкиваясь руками, присядьте на корточки (9 раз).
- Возьмите некрупные предметы пальцами ног и переложите 20 раз.
- Постарайтесь поднять стопами надувной мячик.
- Руками упритесь о краешек стула, аккуратно присядьте (5-7 раз).
- Встаньте у опоры. Перекатывайтесь на стопах обеих ног с пяток на носок 20 раз.
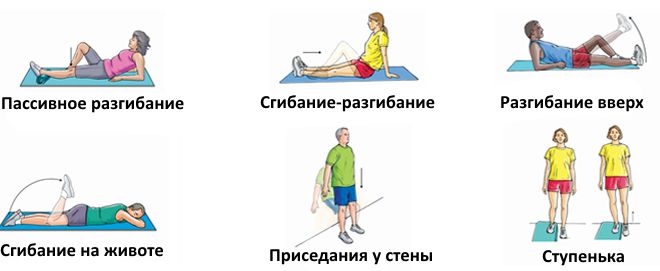
Лечебная гимнастика – это еще не все мероприятия, которые необходимо проводить для полной реабилитации. Важны физиотерапия и массаж.
Физиотерапия становится решением следующих задач:

- Стимулирование мышечной деятельности, не давая мышцам потерять тонус и атрофироваться.
- Быстрое заживление тканей после операции.
- Увеличение кровообращения в области сустава.
- Стимулирование обменных процессов.
- Уменьшение болевых ощущений.
Среди наиболее эффективных методов физиотерапии наиболее значимы следующие виды:
- Лазерная терапия.
- Электромиостимуляция.
- Электрофорез.
- Ударноволновая терапия.
- УВЧ-тepапия.
- Парафинолечение.

Массаж является отличным дополнением к физиотерапии, он призван решать следующие задачи:
- Уменьшение боли.
- Увеличение микроциркуляции в прооперированной области.
- Расслабление мышц.
- Профилактика тромбов.
Отличным дополнением к реабилитационной терапии выступают тренажеры для разработки суставов. Они приспособлены для совершения движений в коленном суставе определенной амплитуды и объема движений, которые при необходимости можно менять.
Самые известные – это аппарат OptiFlex 3 Knee CPM и французский реабилитационный аппарат механотерапии Кинетек Спектра производства Kinetec S.A. Кроме того, общедоступной альтернативой тренажерам являются велотренажеры.

В период реабилитации после операции на коленном суставе очень важно не допустить рецидива, для этого врач выписывает следующие группы препаратов:
- Антибактериальные препараты. Одним из самых распространенных являются цефалоспорины 3 поколения: Цефтриаксон и Цефатаксим.
- Хондропротекторы: Хондрогард, Дона.
- Обезболивающие нестероидные препараты: Нимесулид, Мовалис.
Восстановление в санатории – одна из лучших возможностей реабилитации в наши дни. Если нет никаких осложнений, вы можете получить путевку уже через 2 недели после операции.
Какие при этом плюсы:
- Специально обученный персонал, который поможет выполнять физические упражнения.
- Массажисты, которые профессионально делают комплекс массажных мероприятий.
- Тренажеры, помогающие разрабатывать колено с учетом индивидуальных показаний каждого пациента.
- Комплекс физиопроцедур и соблюдение режима и диетических рекомендаций.
Домашнее восстановление
Дома необходимо не забывать о физических упражнениях. Также важно полностью выполнять назначения врача и не пренебрегать выписанными препаратами.
Упражнения, разработанные доктором Бубновским, помогают восстановиться и уменьшить болевой синдром.
Описание упражнений:
- Возьмите ледяную подушку (продаются в аптеке), укутайте её в полотенце, обмотайте колени. Аккуратно опуститесь на колени и делайте шаги. Постепенно увеличивайте время упражнения.
- Сядьте с выпрямленными ногами, делайте наклоны вперед, стараясь коснуться пальцев ног руками.

Ко второму уровню лечебных движений следует переходить, освоив первый уровень:
- Приседания. Упритесь на что-то твердое, ноги шире плеч. Колени согните на 90 градусов. 1 подход по 20 приседаний, причем их количество увеличивайте постепенно, до 5 в день. Затем попробуйте выполнять упражнение без поддержки.
- Встаньте на колени, руки вытяните перед собой, на выдохе медленно опуститесь между стоп, таз опустите.
- Лягте на спину, ноги должны быть слегка раздвинуты. Плавно согните сначала левую ногу, а потом правую. Следите, чтобы пятка не поднималась. Ненадолго зафиксируйтесь и вернитесь на исходную.
Возможные осложнения эндопротезирования
Самые распространенные осложнения после эндопротезирования:
- Инфекционное поражение эндопротезов.
- Тромбоз вен ног.
- Смещения эндопротеза.

Дают ли инвалидность при эндопротезировании?
К счастью, операция по замене коленного сустава не является показанием к инвалидности.
Однако инвалидность могут присвоить в следующих случаях:
- 2 стадия артроза и выше.
- Деформирующий остеоартроз в сочетании с анкилозом или укорочением конечности.
- Двухстороннее эндопротезирование с тяжелыми последствиями.
Замена коленного сустава по квоте
Существует государственная программа, которая дает возможность проведения операции эндопротезирования бесплатно, в рамках квоты.
Список документов, нужных для постановки в очередь:
- Направление врача.
- Заявление пациента.
- Копия паспорта.
- Страховой полис.
- Идентификационный номер.
- Договор с медицинским учреждением.
- Документ, подтверждающий статус инвалида (при наличии).
Ожидание очереди может длиться от 3 месяцев до нескольких лет, так как спрос очень высок.
Стоимость операции по замене сустава колена
| Город/страна | Стоимость операции | Стоимость реабилитации |
| Москва | 200 тыс рублей | 100-150 тыс рублей |
| Санкт-Петербург | 190 тыс рублей | 100-130 тыс рублей |
| По России | 170 тыс рублей | 90-130 тыс рублей |
| Израиль | 18 000 долларов | 3000 долларов |
Где можно сделать операцию по замене коленного сустава?
В Москве:
В Санкт-Петербурге:
В Израиле:
- Реабилитационный комплекс упражнений
- Раннее восстановление
- Позднее восстановление
- Примеры упражнений
- Физиотерапия
- Хирургическое восстановление мениска
Хрящевая прослойка в коленном суставе, расположенная между поверхностями бедренной и большой берцовой кости, называется мениск. Он выполняет функцию амортизатора и стабилизатора, но при некоторых видах нагрузки, в особенности во время занятий спортом, может произойти его разрыв. Травма эта одна из самых частых и занимает около 75% всех закрытых повреждений коленного сустава.
Восстановление мениска после разрыва возможно при помощи сшивания специальной нитью. Если же это выполнить нельзя, то производят его удаление. В некоторых случаях проводят имплантацию синтетических протезов, которые берут на себя функции мениска.
Реабилитация после операции заключается в лечебной физкультуре и физиотерапии, продолжительность данного периода восстановления зависит от характера травмы.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Если резекция мениска (его полное или частичное удаление) была выполнена артроскопическим путем*, то комплекс по восстановлению можно начинать через 1-7 дней после операции.
* То есть с помощью специального видеооборудования через два прокола с боков коленного сустава.
Если же при травме были повреждены связки или удаление мениска выполнялось открытым методом, то лечебную физкультуру придется отложить, потому что на первое время колену необходим покой. Та же ситуация наблюдается и в случае сшивания краев мениска, которым необходимо срастись, прежде чем вновь нагружать колено. Период этот может занимать до 5-7 недель после операции в зависимости от индивидуальных особенностей.
Основные цели, которые преследует ранняя реабилитация после операции, включают:
- нормализация кровообращения в поврежденном суставе и устранение воспаления;
- укрепление мышц бедра с целью стабилизации колена;
- профилактика контрактуры (ограничения объема движений).
Лечебную физкультуру нужно проводить в разных положениях тела:
- сидя, пассивно разгибая оперированную ногу, подложив под пятку валик;
- стоя на здоровой конечности;
- лежа, напрягая мышцы бедра на 5-10 секунд.
Все эти упражнения возможно выполнять только с разрешения лечащего врача при отсутствии выпота (воспалительной жидкости) и крови в суставе после операции.
Задачами поздней реабилитации являются:
Для этого наиболее эффективны занятия в тренажерном зале и в бассейне. Очень полезна езда на велосипеде и ходьба. Не стоит забывать, что первые несколько недель после резекции мениска не желательно приседать на корточки и бегать.

Физиотерапия в послеоперационном периоде направлена на улучшение кровообращения и обмена веществ в области коленного сустава, а также ускорение процессов регенерации. Для этих целей эффективны массаж, лазеротерапия, магнитотерапия и электростимуляция мышц.
Массаж необходимо проводить при отечности и ограничении подвижности колена. Для большей эффективности целесообразно обучить пациента самомассажу, который он будет выполнять несколько раз в день. Сам сустав в раннем послеоперационном периоде массировать не рекомендуется. Для выполнения остальных физиопроцедур нужно будет посещать поликлинику.
Мениск выполняет важную роль в нормальной работе коленного сустава, поэтому во время операции его не удаляют полностью, а стараются сохранить максимальное количество неповрежденной ткани. Существует два основных метода восстановления мениска после травмы хирургическим путем:
- Наложение шва, который выполняют в случаях линейного разрыва, если от момента повреждения прошло не более недели. Накладывать его имеет смысл только в зоне хорошего кровоснабжения. В противном случае, ткань никогда не срастется и через какое-то время произойдет повторный разрыв.
- К протезированию мениска с помощью специальных полимерных пластинок прибегают достаточно редко, обычно при обширном разрушении и удалении большей части хрящевой ткани. Кроме того, существует возможность трансплантации донорских свежезамороженных тканей.
В заключении стоит напомнить, что если с вами случилась травма колена – необходимо обратиться к опытному травматологу. Доктор определит характер повреждения и проведет необходимое лечение. Выполнение простых упражнений для реабилитации и восстановления функции мениска после операции уже очень скоро позволит забыть о неприятном происшествии и вернуться к прежней активной жизни.

- Мениск колена: причины, симптомы повреждения и лечение
- Боли в коленном суставе: причины и мощное лечение
- Боли в коленях: правильное лечение традиционными и народными методами
- Повреждение мениска коленного сустава — что делать?
- Что делать, если болит колено при сгибании? Причины и лечение
Лечение коленного сустава при помощи хондропластики

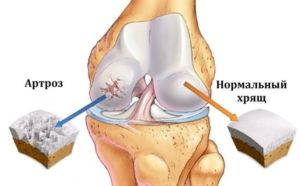
В норме хрящ у здорового пациента должен быть гладким, с ровной и упругой поверхностью. Он обеспечивает нормальную работу всего опорно-двигательного аппарата. Но, в силу негативного влияния внутренних и внешних первопричин, он может разрушаться. И в большинстве случаев врачи практикуют его восстановление при помощи эндопротезирования.
Но поскольку данная операция довольно травматичная и дорогостоящая, то проводится она только в тех случаях, когда консервативные методы лечения не дают положительной динамики. При локальных повреждениях сустава, его структурной ткани врачи прибегают к помощи хондропластики.
Хондропластика представляет собой операцию, проводимую на суставах и направленную на полное устранение дефекта и восстановление пораженного хряща. Проводят ее на самых разных областях опорно-двигательного аппарата, на мелких и крупных суставах. Но чаще всего операция проводится на тазобедренных и коленных, реже – на голеностопных суставах с применением специального эндоскопа.
Показаниями к этой процедуре являются серьезные травмы сустава, а также:
- поражения хрящевой ткани, их разрушение в силу негативного влияния инфекционного процесса;
![]()
дегенеративные изменения в структуре хряща, обусловленные нарушением обменных процессов;- деформирующий артроз и повреждение мениска;
- артрит и микротрещины, когда восстановить сустав можно минимальным оперативным вмешательством;
- переломы, когда повреждения незначительны и не требуют слишком сложного и долгосрочного восстановления.
К существующим противопоказаниям к проведению хондропластики относятся нестабильность суставной ткани и диагностирование вальгусной, варусной деформации, а также воспалительный или инфекционный процесс в стадии обострения, заболевания крови и повреждение кожных покровов в месте проведения операции.
Хондропластика может проводиться несколькими методами и потому условно делится на следующие виды:
- Мозаичная пластика. В этом случае пациенту вставляют имплантаты, взятые из собственного хряща в том участке, где нагрузка на него минимальна. Проведенная операция позволяет остановить разрушительные процессы и максимально восстановить подвижность сустава. Такие восстановленные участки отличаются от здоровых меньшей подвижностью, но болевой синдром при этом снижается. В период реабилитации пациенту стоит придерживаться всех рекомендаций врача и снизить физическую нагрузку на сустав.
- Абразивная хондропластика — это восстановление хряща значительных размеров, например, при артрозе и артрите. При оперативном вмешательстве удаляют поврежденный хрящ до появления участков кровотечения – это и будет стимулировать естественный процесс образования новых, здоровых тканей фиброзного типа и их постепенное замещение на соединительный и хрящевой тип. Процесс реабилитации предусматривает использование обезболивающих препаратов и ограничение в подвижности сустава, прохождение курса физиотерапевтических процедур.
- Коблационная пластика – это хирургическое вмешательство, при котором пораженный участок иссекают посредством электродов, то есть происходит его разрушение при помощи электрического тока. Эта процедура бывает холодной и горячей. Горячий способ имеет свой минус: под влиянием высоких температур разрушается и здоровая ткань. При холодном методе (также называемом холодно-плазменной абляцией) под влиянием тока образуется рубец, удерживающий дальнейшее разрушение здоровых тканей. Показаниями для проведения процедуры врачи называют удаление мениска и шлифовку хряща, а также изменение формы поврежденной связки.
Решение о том или ином методе оперативного вмешательства выбирает именно специалист. В этом случае важно учитывать плюсы и минусы каждого вида оперативного вмешательства.
| Вид оперативного вмешательства | Плюсы | Минусы |
| Мозаичная хондропластика | В этом случае нет необходимости в установке искусственного хряща, а сам процесс стимулирует восстановление своей собственной хрящевой структурной ткани, разрастание нового, здорового хряща. | Период реабилитации достаточно долгий – он может варьировать от полугода до нескольких лет, но при этом высок риск развития патологических изменений при использовании нездоровой ткани, как своей собственной, так и донора. |
| Абразивная операция | При проведении процедуры используют собственные стволовые клетки хряща, а операция может проводиться на больших участках. Все это в совокупности дает положительный терапевтический эффект при больших пораженных площадях сустава и его структурной ткани. | Замена хрящевой ткани не дает полного восстановления подвижности сустава, как и не может в полной мере убрать сам дефект. Все это позволяет лишь на время отсрочить необратимость проведения более сложного оперативного вмешательства. |
| Коблация | При этой процедуре идет минимальное повреждение здорового хряща, что позволяет свести к минимуму риск побочных эффектов и сократить период реабилитации. | Этот метод дает низкие показатели эффективности при глубоком патологическом процессе. Если поражение сустава расположено в глубоких структурных слоях, приходится прибегнуть к более сложным оперативным вмешательствам. |

Больше всего дефекты хрящевой ткани возникают именно в коленном суставе. В особенности, если причиной его повреждения стали артрит и микротрещины, перелом и деформирующий артроз, а также негативное влияние инфекции и внешней травме. Как отмечают врачи, данная процедура — это скорее способ отсрочить более сложную операцию по замене сустава или же отдельных его составляющих.
Оперативное вмешательство на колене проводится при помощи специального астроскопа. При проведении операции на ранних этапах течения болезни она дает стойкий, а главное положительный, терапевтический эффект.
Перед процедурой пациент проходит полный медосмотр и МРТ хрящевой ткани и его структур, сдает ряд анализов, таких как общий анализ крови и мочи.
Процедура хирургического вмешательства начинается с микрообработки в зоне самого дефекта, провоцирующей тем самым процесс естественной регенерации и восстановление пораженных структурных тканей поврежденного сустава.
Далее идет трансплантация предшественников хондрогенных клеток соединительного типа ткани на деформированный участок. Мозаичный метод позволяет перекрыть собственные пораженные клетки и участки имплантатами хрящевой ткани.
При остеохондрозе любое нарушение может замещаться собственными здоровыми или донорскими хрящами размером от 4 до 15 мм.
Костно-хрящевой трансплантат забирают с наружной части бедренной кости, который свободен от максимальных физических нагрузок. Как вариант, возможно установление и искусственных имплантатов, либо полученных у донора.
После проведенной операции, в период реабилитации необходимо снизить нагрузку на сустав и пройти курс ЛФК, подобранный в индивидуальном порядке реаниматологом.
В качестве недостатков врачи выделяют следующее:
- Непосредственно в месте введения в поврежденный сустав стволовых клеток, собственных или донорских, формируется хрящ, который может существенно уступать по своим рабочим свойствам родному, гиалиновому суставу.
- Хондропластика представляет собой временную меру, отсрочку проведения более сложного вмешательства хирургов, эндопротезирования и установки искусственного протеза.
- В процессе пересадки клеток хряща (как собственных, так и донорских) возрастает риск усугубления ситуации и патологического процесса внесением новых негативных изменений в их структуру.
Но, как отмечают врачи, при всех существующих рисках и возможных осложнениях, хондропластика представляет собой единственный вариант для пациента продлить жизнь хряща пораженного сустава, сохранить его подвижность и не допустить последующего прогрессирования разрушительного процесса. В особенности это важно, если установка эндопротеза на данном этапе течения болезни не представляется возможным.
Стоимость хондропластики коленного сустава варьируется от 8 500 рублей до 120 000 рублей, в зависимости от сложности операции, метода хирургического вмешательства и клиники.
Отзывы пациентов свидетельствуют о довольно длинном периоде полного восстановления и, в то же время, эффективности процедуры.
Читайте также:



