Тромбоз вен нижних конечностей рентген
Традиционный рентген не дает возможности осмотреть на результирующем изображении структуру сосудов. Решение данной проблемы было найдено в практически безопасном методе венозного обследования. Флебография вен – так называется способ рентгена сосудистой системы с последующим выделением ее элементов на снимке.
Флебография вен: что это такое? Зачем ее проводят?
Флебография – это вид диагностического мероприятия, заключающийся в проведении рентгена вен с применением контрастного препарата. Задача метода – произвести оценку состояния глубоких сосудов различных участков тела.
Также описываемую процедуру определяют как рентгеноконтрастную восходящую флебографию, поскольку вещество, поступающее в вену, распространяется по системе снизу вверх.
Необходимость в проведении подобного рентгенологического исследования возникает при подтверждении факта наличия тромбоза глубоких вен и дифференциации этого заболевания с другими патологиями. Что конкретно можно увидеть на флебограммах? Процедура дает возможность рассмотреть:
- присутствие и степень поражения глубоких сосудов;
- патологический сброс крови из поврежденных вен в поверхностную сосудистую систему;
- поражения клапанного венозного аппарата;
- врожденные аномалии в строении венозной системы.
На наличие той или иной патологии доктору могут указать следующие явления: дефекты наполнения сети, изменение направления распределения контраста, резкий обрыв распространения вещества.
Особенности процедуры

Диагностика сосудистых заболеваний, предусматривающая введение рентгеноконтрастного вещества, проводится практически на любом участке тела. Чаще всего к подобной мере прибегают при выявлении патологий сосудов ног, вен малого таза и головного мозга.
Каждая из упомянутых процедур имеет свою специфику в процессе подготовки пациента к флебографии и проведении исследования.
К проведению флебографии вен нижних конечностей прибегают при следующих обстоятельствах:
- наличие кровяного сгустка в полости глубокого сосуда голени, бедра;
- варикозное расширение вен на ногах (для подтверждения предполагаемого диагноза);
- нарушения трофики тканей, имеющие неясную природу. Речь идет об отечности, болевом синдроме, язвенных дефектах;
- отсутствие эффективности консервативного лечения варикоза;
- необходимость во взятии венозного участка в целях шунтирования коронарных артерий.
Флебография нижних конечностей отличается высокой результативностью, доступностью и относительной безопасностью.
Утром в день проведения процедуры пациенту можно выпить только стакан воды, кушать не рекомендуется. Это ограничение связано с вероятным проявлением необычной реакции организма на введение контраста. Ответом на контрастный препарат может быть тошнота, переходящая в рвоту.
Процедура проводится в рентгенологическом отделении. Обследование осуществляется по следующему алгоритму:
- Перед тем как ввести препарат, больного укладывают на стол.
- Специалистом определяется вена в области голени или стопы, в которую будет вводиться контрастное вещество.
- Под действием местной анестезии вена прокалывается или немного надрезается.
- Доктор вводит препарат в количестве около 20 мл.
- Если необходимо, на конечность накладывают жгут в целях наилучшего распределения препарата по венозной сети.
- Проводится серия снимков, жгут снимают.
- В исследуемый сосуд вводят немного физраствора.
На этом процесс рентгеноконтрасной восходящей флебографии ног завершается – пациент может ожидать результатов.
Продолжительность сеанса – 30-40 минут, максимум час. Обычно пациент не испытывает дискомфорта. В некоторых случаях отмечается боль при проколе сосуда и небольшая тошнота, головокружение в процессе введения препарата.
Венографию (ангиографию) головного мозга назначают при диагностике или оценке результатов консервативной или оперативной терапии следующих патологий:
- тромбоз синусов вен;
- закупорка сосудов Галена, внутренней венозной системы головного мозга;
- спутанность сознания, мигрени, сонливость, обморочное состояние;
- ранее развивающийся энцефалит, менингит в случае высокого риска образования тромбов;
- подозрение на опухоль венозного синуса твердой оболочки органа.
Отличается такой вид диагностики отсутствием необходимости во введении контраста (чаще всего). В качестве альтернативы применяется МРТ, позволяющая получить объемный снимок сосудистой системы мозга.
Особых подготовительных мер до проведения диагностики принимать не нужно. Кушать можно в любой период, в том числе и непосредственно перед обследованием.
Перед тем как войти в кабинет, пациента попросят снять с себя все предметы из металла (часы, украшения и пр.). Здесь же предстоит оставить и некоторые прочие вещи (съемные зубные протезы, кредитки, слуховой аппарат и др.).
Диагностика сосудов головного мозга с помощью томографа проводится традиционным способом:
- Пациент проходит в кабинет и укладывается на передвигающийся стол, который со временем переместится в центр кольца.
- Если необходимо, больному вводят контрастное вещество.
- В случае психических отклонений и плохого контроля пациента на этом этапе человеку вводят и седативные препараты.
- Пациента закрепляют специальными ремнями, врач покидает кабинет и остается следить за ходом процедуры из соседнего помещения.
- Стол постепенно движется внутрь тоннеля, аппарат улавливает и регистрирует сигналы, отраженные от сосудистой системы головного мозга.
- На выходе получаются снимки для последующего врачебного анализа.
В ходе процедуры пациенту необходимо оставаться в неподвижном положении для обеспечения наивысшей результативности обследования.
Обычно больной не испытывает болевых ощущений в процессе диагностики, длительность которой составляет 20-30 минут.
К проведению рентгеноконтрастной восходящей флебография органов малого таза прибегают чаще всего в онкологических клиниках. Основными показаниями к процедуре выступают:
- подозрение на новообразование;
- разрастание опухоли;
- исследование метастазирования в лимфоузлы по ходу подвздошных сосудов;
- оценка результатов осуществленной лучевой терапии;
- аномалии в развитии венозной сети;
- варикоз вен;
- тромбоз.
Различают несколько видов подобных процедур: тазовая флебография с введением контрастного вещества в костную ткань таза, в сосуды бедра или в мышцы детородного органа.
Как и в случае с любым рентгеноконтрастным обследованием, подготовка к процедуре предусматривает ограничение приема пищи накануне исследования по причине вероятной тошноты при использовании контраста. В день проведения манипуляции пациенту можно пить воду.
Флебография через матку проводится инвазивным способом, поэтому может сопровождаться некоторым дискомфортом для больного. Процедура выглядит следующим образом:
- В ходе гинекологического осмотра в шейку матки вводится проводник, продвигающийся ко дну детородного органа.
- Когда проводник достигает маточного дна, делается укол стенки органа не более чем на 4 мм.
- Через катетер вводится контрастный препарат.
- Спустя 20 минут делаются снимки для оценки состояния органа. Вся процедура занимает около 30-ти минут.
Риск перфорации маточной стенки минимизируется, если применяются проводники не металлические, а фторопластовые.
Осложнения и противопоказания
Самый неблагоприятный исход процедуры – анафилактическая реакция на контрастный препарат. Состояние проявляется в форме заметного отека тканей, возбуждения, страха приближающейся смерти, помутнения в глазах, низкого давления, удушья. При подобных обстоятельствах пациент может умереть, если не будет проведена соответствующая помощь.

В процессе прохождения контраста по венам у больного может проявиться тошнота, ощущение тепла и небольших колик в области введения вещества. В редких случаях появляется легкая боль. При внутривенном введении препарата может возникнуть перфорация сосуда, развиться флебит в месте прокола.
Внутриматочное поступление лекарства очень редко приводит к прободению органа, развитию эндометрита. При МРТ-диагностике побочные явления и осложнения неощутимы.
В таблице ниже приведем ряд обстоятельств, при которых рентгеноконтрастная флебография противопоказана. Здесь же отобразим ограничения в случае МРТ – диагностики:
Итак, флебография венозной сети помогает сделать оценку состояния клапанного аппарата, проходимость сосуда и выявить тромб. Посредством этого диагностического метода можно определить причину отека, трофических нарушений ног, поставить диагноз в случае хронического тазового болевого синдрома, а также исследовать сосудистую систему головного мозга при подозрении на синусовый тромбоз и опухоль. Манипуляция может предусматривать контрастирование вен и рентген или только МРТ. Флебография доступна, хорошо изучена и относительно безопасна для здоровья.
Видео: Флебография после склерозирования левой яичковой вены до и после
Тромбоз нижних конечностей – это заболевание, которое присуще женщинам и мужчинам, однако представительницы прекрасного пола страдают от него чаще.
Патология может возникать вследствие различных факторов, но ранняя диагностика тромбоза позволяет избежать большинства серьёзных осложнений.

Различают тромбоз вен поверхностных и глубоких. В первом случае, болезнь можно увидеть невооруженным глазом. Во втором, диагностика затрудняется из-за глубокого нахождения сосудов в толще голени или бедра. Рассмотрим, какие передовые методы диагностики (выявления) тромбоза вен нижних конечностей существуют.
Причины
Прежде чем узнать, как выявить и лечить тромбоз, нужно разобраться в специфике болезни. Причинами патологического состояния являются:
- Травмы конечностей.
- Варикозное расширение вен.
- Нарушения свертываемости крови.
- Злокачественные новообразования.
- Ожирение.
- Нарушения углеводного и белкового обмена.
- Внутренние инфекции.
- Прием гормональных, антигипертензивных медикаментов.
В результате негативных факторов в толще вен, образуется тромб – это сгусток крови, который в 10-15% случаев закупоривает просвет сосуда. Чаще всего тромб локализуется в голени.
Первые дни он слабо прикреплен к стенкам сосудов, может оторваться и мигрировать по кровяному руслу. Вокруг сгустка вена начинается воспаляться, что приводит к возникновению тромбофлебита. Воспалительный процесс приводит к образованию новых тромбов выше по ходу пролегания вены.
Симптомы
Любая диагностика тромбоза глубоких вен нижних конечностей (ТГВ) включает в себя сбор анамнеза у пациента. Зачастую патология протекает бессимптомно. В некоторых случаях больной жалуется на:
- Боль в конечности при физических нагрузках и в состоянии покоя.
- Односторонний отек лодыжек.
- Тяжесть в ногах.
- Чувство покалывания в нижних конечностях.
- Приобретение кожей характерного блеска, ее истончение.
- Существенную разницу температур конечностей – пораженная лодыжка, как правило, значительно холоднее.
При остром течении заболевания к признакам присоединяется повышенная температура тела, слабость. Конечность сильно отекает, появляются резкие боли. Данные признаки не помогут в дифференциальной диагностике тромбоза, так как являются общими для многих болезней сердечно-сосудистой системы человека.
Только флеболог с точностью знает, как распознать тромбоз. Для этого используются различные методы диагностики. Выявление болезни – процесс нелегкий, но вы должны придерживаться рекомендаций доктора, выполнять все назначения, пройти анализы и обследования.

Методы диагностики
Специалист подскажет вам, как с точностью и на ранней стадии определить тромбоз нижних конечностей. В настоящее время существует множество способов распознавания острого и хронического тромбоза.
- Опрос и осмотр пациента.
- Проведение специалистом функциональных проб.
- Методы инструментальной диагностики инвазивные и малоинвазивные.
На этапе опроса врач старается определить, есть ли у больного предрасположенность к патологиям сосудов. Страдал ли человек варикозным расширением вен, не получал ли травмы ног.
Также специалисту важно узнать, какие сопутствующие острые или хронические заболевания есть у больного. Ведь некоторые из них способны спровоцировать тромбоз. Но даже по наличию нескольких симптомов врач не может поставить диагноз.
Для дифференциальной диагностики пациенту назначаются такие анализы, как:
- Общий анализ крови. Он покажет наличие воспаления, уровень тромбоцитов, лейкоцитарную формулу.
- Коагулограмма. Биохимический анализ крови необходим для определения уровня свертываемости крови, ее ферментов и соотношения белков, что также немаловажно при наличии процесса тромбообразования в организме. Также исследование Д-димера является показательным, так как его уровень на протяжении 7 дней остается высоким при наличии тромбов в организме.
- Исследование на онкомаркеры. Необходимо если у пациента в анамнезе были злокачественные новообразования или же у него генетическая предрасположенность к ним.
Функциональные пробы
Данные исследования проводятся медицинским работником для подтверждения диагноза. Они являются вспомогательными, но широко применяются докторами.
Ознакомившись с ними, вы будете знать, как распознать тромбоз в домашних условиях. Но учтите, что все пробы должен проводить врач, они созданы для помощи диагностирования в условиях без аппаратуры.

- Проба Хоманса – человек лежит на спине, ноги полусогнуты в коленях, необходимо согнуть стопу. Признаки: побледнение голени, возникновение резкой боли.
- Проба Ловенберга – делается манжетой от тонометра, она накладывается выше колена. Признаки: при величине 80-100 мм рт. ст появляется боль в голени.
- Маршевая проба – на ногу от стопы до бедра накладывается эластичный бинт. Больного просят походить по комнате несколько минут. Признаки: боль – распирающая голень.
- Проба Пратта – в положении лежа конечность приподнимается, медработник массажными движениями опустошает подкожные вены. Надевается от стопы до бедра эластичный бинт. Больного просят немного походить. Признаки: отек лодыжек, болезненные ощущения в икроножной области.
Учитывайте, что как можно точнее диагностировать тромбоз подскажет только лечащий врач. Если у вас есть подозрение на процесс острого тромбообразования, присутствует головокружение, острая боль в конечностях и слабость, нужно вызвать скорую неотложную помощь.
Инструментальная диагностика
Широко применяется ультразвуковая диагностика острых венозных тромбозов, допплерография, ангиография, дуплексное и радионуклидное сканирование, импедансная плетизмография.
Только ваш лечащий врач, подскажет вам, какой метод в вашем случае будет наиболее информативный. Рассмотрим методики более подробно.
Ультразвуковая допплерография сосудов – способ обследования вен с помощью Допплера. Данное исследование проводится во многих клиниках. Оно информативно, безболезненно, определяет состояние сосудистых стенок, проверяет скорость кровотока в венах. Отражение ультразвука позволяет узнать, где нарушено кровообращение.
Методику нельзя назвать новой, но она используется повсеместно. Результаты расшифровывает флеболог. К сожалению, многое зависит от технических параметров самого аппарата УЗИ и квалификации медицинского специалиста проводящего исследование.
Различие между обычным ультразвуковым исследованием и допплерографией заключается в том, что в первом случае не оценивается кровоток. Но, зато специалисту дается исчерпывающая информация о наличии и локализации патологических очагов, состоянии сосудистых клапанов и стенок.
Метод дает возможность увидеть вены не только на определенном участке тела, но и просмотреть в них кровоток. Различают первичный скрининг и более тщательное исследование. Флеболог получит информацию о том:
- Есть ли тромбоз.
- Существует ли вероятность отрывания тромба и как он прикреплен к стенке сосуда.
- Где именно произошло тромбооразование и какой возраст патологии.
В процессе обследования выясняется вязкость крови, скорость ее движения, оценивается состояние лимфатической системы конечностей. Многое зависит от опыта специалиста проводящего дуплексное сканирование.
Характерной особенностью метода является возможность отличить новые тромбы от более старых. По результатам исследований можно с точностью поставить диагноз ТГВ.
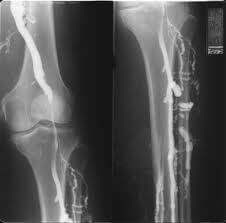
Методика рентгеноскопического исследования в комбинации с введением в сосуды контрастного вещества. Позволяет судить о состоянии сосудов, их проходимости. Исследование выявляет пораженные участки вен и в данном случае называется флебография.

В вену стопы или бедренную вводится рентгеноконтрастное вещество, затем делается серия снимков. В местах закупорки контраст будет накапливаться.
Флебография не является исследованием первого ряда, так как требует специального оснащения. К тому же существует риск негативной реакции организма на вводимое вещество.
- Выявляет наличие тромба, его размер и локализацию.
- Выявляет степень сужения вены.
- Позволяет получить трехмерное изображение сосуда.
- Дает информацию о наличии новообразований сдавливающих вены.
МРТ очень информативное обследование, но у него существует ряд противопоказаний: клаустрофобия, наличие металлических имплантов, кардиостимулятора, инсулиновых помп.
Данные метод по технологии выполнения аналогичен ангиографии. Но вместо контрастного вещества используется радиоактивный изотоп – меченый альбумин. Такое сканирование является эталонным, не вызывает негативных реакций со стороны организма. Используется данный способ диагностики при неясных результатах других исследований.
Методика недешевая, но информативная и безболезненная. В результате диагностики выявляется наличие воспаления или повреждения вен, сгустков крови. Врачу дается полная информация о состоянии клапанов и стенок сосудов. Снимки выводятся на монитор компьютера, их можно распечатать и записать на диск.
КТ требует предварительной подготовки. Пациенту нельзя накануне употреблять лекарства, влияющие на свертываемость, циркуляцию крови. За 6 часов до исследования нельзя кушать. Парентерально вводится контрастное вещество и делается диагностика. В среднем процесс занимает 15-20 минут.
Заключение
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
Существует множество различных методик диагностики глубокого тромбоза вен нижних конечностей. Они отличаются по способу проведения исследования и конечному результату.
Только ваш лечащий врач подскажет вам, какое обследование информативно в вашем случае. Иногда необходимо использовать несколько видов обследования для получения более точной картины заболевания.



Люди, страдающие варикозным расширением вен на ногах (часто это состояние называют варикозной болезнью) сталкиваются с одним крайне неприятным осложнением – это тромбоз глубоких вен (ТГВ). Хотя тромбы могут образоваться где угодно, в области нижних конечностей они бывают намного чаще. В этом случае говорят о тромбозе вен нижних конечностей – это серьезное состояние, которое возникает, когда внутри вены, расположенной глубоко в теле, образуется тромб, перекрывающий кровоток. Тромб – это сгусток крови, который превратился в твердую, плохо растворимую пробку, закупоривающую вену.
Сгустки крови внутри глубоко расположенных вен обычно образуются на бедре или голени, но они могут развиваться и в других областях вашего тела (включая руки, грудную клетку, мозг и сердце). Другие названия, связанные с этим состоянием, могут включать такие термины как тромбоэмболия (обычно в связи с повреждением легочной артерии), посттромботический синдром и постфлеботический синдром.
Симптомы тромбоза вен нижних конечностей
Согласно данным специалистов из разных стран, симптомы тромбоза вен нижних конечностей проявляются примерно у половины людей с этим заболеванием. У остальных тромбы, хотя образуются, но не дают о себе знать какими-либо изменениями или признаками. Общие симптомы и жалобы у тех, кто столкнулся с тромбами в венах, включают в себя:
-
отек в ноге, преимущественно в зоне лодыжки или голени – обычно он возникает только на одной стороне;
спазматическая или постоянная боль внутри пораженной конечности, которая обычно начинается в голени и распространяется на стопу;
сильные, необъяснимые боли в ноге и лодыжке;
появляется измененный участок кожи, который ощущается теплее, чем кожа на окружающих участках;
Люди могут не ощущать никаких симптомов, и даже не узнать, что у них тромбы внутри глубоких вен, пока им не потребуется экстренное лечение легочной эмболии (образование сгустка крови в легких).
Тромбоэмболия легочной артерии может формироваться в ситуации, когда сгусток крови, образующийся в венах на ногах, переместился из ноги в сосуды легкого. Когда артерия внутри легкого блокируется, возникает резкое нарушение кровотока в определенной части легочной ткани. Это жизнеугрожающее состояние, которое требует оказания неотложной помощи. Без немедленного удаления тромба пациент может погибнуть.
Лечение тромбоза вен нижних конечностей
Врач-флеболог или сосудистый хирург будет оценивать вашу историю болезни, чтобы выявить возможные факторы риска тромбозов, а затем проведет тщательный медицинский осмотр. Этого недостаточно для постановки диагноза, поэтому специалист назначит один или несколько диагностических тестов для выявления или исключения тромбоза внутри вен на ноге. Эти тесты включают в себя:
Ультразвуковое сканирование. Это наиболее часто используемый тест для диагностики ТГВ. Ультразвук использует неслышимые ухом звуковые волны, чтобы создать изображение ваших артерий и вен на мониторе компьютера, и увидеть, как по венам и артериям течет кровь, где есть препятствие.
Если образовался тромб, врач сможет увидеть прерывание кровотока, что помогает поставить диагноз.
Флебограмма. Если УЗИ не дает точных результатов, врач может назначить вам венограмму. Во время этого теста в вену вводится краситель. Затем, выполняется рентгеновский снимок на области, где врач подозревает наличие ТГВ. Краска делает вену более заметной, так что прерванный кровоток будет легко выявить.
D-димерный тест. Анализ крови на D-димер измеряет наличие вещества, которое выделяется при распаде сгустка крови. Если уровни вещества высоки, и у вас есть факторы риска ТГВ, у вас, вероятно, есть тромбы в сосудах. Если уровни в норме и факторы риска низкие, скорее всего, тромбов нет.
Другие тесты также могут быть использованы для диагностики ТГВ. Иногда врачи назначают целый ряд биохимических анализов и КТ, МРТ для выявления тромбозов.
ТГВ – это очень серьезное заболевание. Немедленно сообщите своему врачу, если вы обнаружили симптомы ТГВ, или обратитесь в ближайшее отделение неотложной помощи. Медицинский работник может оценить ваши симптомы и определить наличие проблемы.
Лечение тромбоза вен нижних конечностей направлено на предотвращение роста сгустка. Кроме того, оно может помочь предотвратить легочную эмболию, существенно уменьшить риск появления еще большего количества тромбов. Возможно медикаментозное и хирургическое лечение болезни.
Медикаменты. Лечащий врач может назначить препараты, разжижающие кровь, такие как Гепарин, Варфарин, Эноксапарин или Фондапаринукс. Они затрудняют свертывание крови, уменьшают размер имеющихся тромбов и снижают вероятность того, что будут образовываться новые сгустки. Если разжижители крови не помогают, или развилась тяжелая форма ТГВ, ваш врач может использовать тромболитические препараты. Они приводят к разрушению (растворению) сгустков. Препараты вводятся внутривенно.
Компрессионные чулки. Если у вас высокий риск развития ТГВ, ношение компрессионных чулок устраняет патологический отек ног, понижая риски формирования тромбов. Компрессионные чулки покрывают область чуть ниже колена или достают до бедра. Лечащий врач может порекомендовать их ежедневное ношение.
Кава-фильтры. Возможно, вам понадобится установить фильтр в крупную брюшную вену, которая называется полой веной, если вы не можете принимать разжижители крови. Эта форма лечения помогает предотвратить легочную эмболию, предупреждая попадание сгустков в легкие. Но постановка фильтров – это тоже риск. Если их оставить слишком долго, они могут вызвать ТГВ. Фильтры следует использовать в течение кратковременного периода, пока риск тромбоэмболии не уменьшится, и можно будет использовать препараты для разжижения крови.
Хирургическое лечение ТГВ. Врач может предложить операцию по удалению тромба на ноге. Обычно это рекомендуется только в случае очень больших сгустков крови или тромбов, которые вызывают серьезные проблемы, например, повреждение ткани. Во время хирургической тромбэктомии или операции по удалению тромба хирург сделает разрез в кровеносном сосуде. Он найдет и уберет сгусток, затем восстановит кровеносный сосуд и ткани. В некоторых случаях врачи могут использовать небольшой раздувающий баллон, чтобы держать кровеносный сосуд открытым, пока они удаляют сгусток. Когда тромб найден и удален, шарик удаляется вместе с ним.
Хирургия не лишена риска, поэтому многие врачи будут использовать это лечение только в тяжелых случаях. Риски включают инфекцию тканей, повреждение кровеносного сосуда и чрезмерное кровотечение.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере

Введение
Острые тромбозы глубоких вен и тромбофлебиты поверхностных вен нижних конечностей являются распространенными заболеваниями и встречаются у 10–20% населения, осложняя в 30–55% случаев течение варикозной болезни [2]. В подавляющем большинстве случаев тромбофлебиты локализуются в поверхностных венах. Тромбоз глубоких вен нижних конечностей развивается в 5–10% случаев [3]. Крайне опасная для жизни ситуация возникает при флотирующем тромбе в связи с развитием тромбоэмболии легочной артерии (ТЭЛА). Флотирующая верхушка тромба имеет высокую подвижность и расположена в интенсивном потоке крови, что препятствует ее адгезии к стенкам вены. Отрыв венозного тромба может вести к массивной тромбоэмболии (немедленная смерть), субмассивной ТЭЛА (выраженная гипертензия в малом круге кровообращения со значениями давления в легочной артерии 40 мм рт.ст. и выше) или тромбоэмболии мелких ветвей легочной артерии с клиникой дыхательной недостаточности и так называемой инфаркт–пневмонии [4]. Флотирующие тромбы встречаются примерно в 10% всех острых венозных тромбозов. Тромбоэмболия легочной артерии в 6,2% случаев приводит к летальному исходу [5].
Не менее важное значение имеют другие последствия тромбоза вен нижних конечностей, который через 3 года в 35–70% приводит к инвалидности, обусловленной хронической венозной недостаточностью на фоне посттромбофлебитического синдрома [6].
Венозные тромбозы полиэтиологичны. В патогенезе тромбообразования имеют значение нарушения структуры венозной стенки, замедление скорости кровотока, повышение коагуляционных свойств крови (триада Вирхова) и изменение величины электростатического потенциала между кровью и внутренней стенкой (Z потенциал) [1].
По этиологии выделяют венозные тромбозы:
• застойные (при варикозной болезни вен нижних конечностей, вследствие экстравенозной компрессии вен и интравенозного препятствия току крови);
• воспалительные (постинфекционные, посттравматические, постинъекционные, иммунно–аллергические);
• при нарушении системы гемостаза (при онкологических заболеваниях, болезнях обмена веществ, патологии печени).
По локализации:
• тромбофлебит поверхностных вен нижних конечностей (основного ствола большой, малой подкожных вен, притоков подкожных вен и их сочетания);
• тромбоз глубоких вен нижних конечностей (берцово–подколенный сегмент, бедренный сегмент, подвздошный сегмент и их сочетания).
По связи тромба со стенкой вены возможны варианты:
• окклюзивный тромбоз,
• пристеночный тромбоз,
• флотирующий,
• смешанный.
Клиническая картина тромбоза и тромбофлебита вен нижних конечностей
Острый тромбофлебит поверхностных вен нижних конечностей чаще развивается в большой, нежели в малой, подкожной вене и ее притоках и является, как правило, осложнением варикозного расширения вен. Для него типична выраженность местных воспалительных изменений в области пораженных подкожных вен, поэтому диагностика его проста и доступна. Спонтанный тромбофлебит без расширения вен нередко является следствием гинекологической патологии или первым симптомом злокачественного новообразования органов желудочно–кишечного тракта, предстательной железы, почек и легких. Первым проявлением заболевания служит боль в тромбированном участке вены. По ходу уплотненной вены появляется гиперемия кожи, инфильтрация окружающих тканей, развивается картина перифлебита. Пальпация тромбированного участка вены болезненна. Возможно ухудшение общего самочувствия, проявляющееся симптомами общевоспалительной реакции – слабость, недомогание, озноб, повышение температуры тела до субфебрильных цифр, а в тяжелых случаях до 38–39°С. Регионарные лимфатические узлы обычно не увеличены.
Наиболее характерным клиническим признаком острого тромбоза глубоких вен нижних конечностей является внезапно возникающая боль, усиливающаяся при физическом напряжении (ходьбе, стоянии). Затем возникает отек тканей, сопровождающийся чувством распирания и тяжести в конечности, повышением температуры тела. Кожные покровы дистальнее места тромбоза обычно цианотичны, блестящие. Температура пораженной конечности выше на 1,5–2°С по сравнению со здоровой. Пульсация периферических артерий не нарушена, ослаблена или отсутствует. На 2–3–й день от начала тромбоза появляется сеть расширенных поверхностных вен.
Тромбоз глубоких вен при вовлечении в процесс только вен икроножных мышц или 1–2 глубоких магистральных вен сопровождается стертой клинической картиной. Единственным признаком тромбоза в таких случаях служат боль в икроножных мышцах и незначительный отек в области лодыжки.
Клинические проявления тромбофлебита поверхностных вен нижних конечностей и тромбоза глубоких вен не всегда специфичны. У 30% больных с поверхностным тромбофлебитом истинная распространенность тромбоза на 15–20 см превышает клинически определяемые признаки тромбофлебита. Скорость нарастания тромба зависит от многих факторов и в некоторых случаях она может достигать 20 см в сутки. Момент перехода тромбоза на глубокие вены протекает скрытно и далеко не всегда определяется клинически [7].
Поэтому, помимо данных общеклинического обследования, наличие тромбоза вен нижних конечностей подтверждается на основании специальных методов диагностики.
Методы диагностики тромбозов глубоких и тромбофлебитов поверхностных вен нижних конечностей
В тех случаях, когда ультразвуковые методы недоступны либо малоинформативны (тромбоз илеокавального сегмента, особенно у тучных больных и у беременных), применяют рентгенконтрастные методы. В нашей стране наибольшее распространение получила ретроградная илиокаваграфия. Подключичным или яремным доступом диагностический катетер проводится в нижнюю полую и подвздошные вены. Вводится контрастное вещество и выполняется ангиография. При необходимости из этого же доступа можно выполнить имплантацию кава–фильтра. В последние годы начали применяться малоинвазивные рентгенконтрастные методики – спиральная компьютерная томоангиография с 3D–реконструкцией и магнитно–резонансная томоангиография.
Из лабораторных исследований заподозрить венозный тромбоз позволяет обнаружение критических концентраций продуктов деградации фибрина (D–димер, РФМК – растворимые фибрин–мономерные комплексы). Однако исследование не специфично, поскольку РФМК и D–димер повышаются и при ряде других заболеваний и состояний – системные болезни соединительной ткани, инфекционные процессы, беременность и т.д.
Лечение больных с тромбофлебитами и тромбозами вен нижних конечностей
Лечение больных с тромбофлебитами и тромбозами вен нижних конечностей должно быть комплексным, включать консервативные и хирургические методы.
С ноября 2008 г. по октябрь 2009 г. в ГКБ №15 им. О.М. Филатова на стационарном лечении находились 618 пациентов с острой патологией вен нижних конечностей. Из них мужчин – 43,4% (n=265), женщин – 66,6% (n=353), Средний возраст составил 46,2 лет. Восходящий тромбофлебит большой подкожной вены отмечался у 79,7% (n=493), тромбоз глубоких вен нижних конечностей – у 20,3% (n=125) пациентов.
Всем пациентам проводилась консервативная терапия, направленная на улучшение микроциркуляции и реологических свойств крови, угнетение адгезивно–агрегационной функции тромбоцитов, коррекцию венозного кровотока, оказание противовоспалительного и десенсибилизирующего действия. Основными задачами консервативного лечения является профилактика продолженного тромбообразования, фиксация тромба к стенкам сосуда, ликвидация воспалительного процесса, а также воздействие на микроциркуляцию и тканевой обмен. Важным условием лечения является обеспечение конечности функционального покоя и профилактика тромбоэмболических осложнений. С этой целью больным в раннем периоде заболевания назначается постельный режим с возвышенным положением нижней конечности. При тромбозе глубоких вен голени длительность постельного режима составляет 3–4 суток, при подвздошно–бедренном тромбозе – 10–12 суток.
Однако основной является антикоагулянтная терапия при строгим лабораторном контроле показателей системы гемостаза. В начале заболевания применяются прямые антикоагулянты (гепарин или гепарин низкомолекулярной массы – фраксипарин). Чаще всего применяется следующая схема гепаринотерапии: 10 тыс. ЕД гепарина внутривенно и по 5 тыс. ЕД внутримышечно каждые 4 ч в первые сут, на вторые сут – по 5 тыс. ЕД каждые 4 ч, в дальнейшем по 5 тыс. ЕД гепарина каждые 6 ч. К окончанию первой недели лечения пациент переводится на непрямые антикоагулянты (блокаторы синтеза витамин К–зависимых факторов свертывания крови): за 2 дня до отмены гепаринотерапии пациентам назначаются непрямые антикоагулянты, а суточная доза гепарина снижается в 1,5–2 раза за счет уменьшения разовой дозы. Эффективность гепаринотерапии контролируется такими показателями, как время кровотечения, время свертывания и активированное частичное тромбопластиновое время (АЧТВ), антикоагулянтной терапии непрямыми антикоагулянтами – протромбиновый индекс (ПТИ), международное нормализованное отношение (МНО).
Для улучшения микроциркуляции и реологических свойств крови, все пациенты получали внутривенное введение пентоксифиллина (оригинальный препарат Трентал® компании Санофи–Авентис) 600 мг/сут., который является производным метилксантина. В настоящее время препарат является одним из наиболее часто и успешно используемых препаратов в ангиологической практике, включен в стандарты лечения больных с венозной и артериальной патологией. В результате применения пентоксифиллина отмечают улучшение микроциркуляции и снабжения тканей киcлородом. Механизм действия пентоксифиллина связывают с угнетением фосфодиэстеразы и накоплением цАМФ в клетках гладкой мускулатуры сосудов, в форменных элементах крови. Пентоксифиллин тормозит агрегацию тромбоцитов и эритроцитов, повышает их гибкость, снижает повышенную концентрацию фибриногена в плазме и усиливает фибринолиз, что уменьшает вязкость крови и улучшает ее реологические свойства. Кроме того, пентоксифиллин оказывает cлабое миотропное сосудорасширяющее действие, несколько уменьшает общее периферическое сосудистое сопротивление и обладает положительным инотропным эффектом. Также установлено, что препарат подавляет цитокин–опосредованную активацию нейтрофилов и адгезию лейкоцитов к эндотелию, снижает выделение свободных радикалов кислорода [9].
Оперативное лечение необходимо при возникновении риска развития тромбоэмболии легочной артерии.
При остром тромбофлебите поверхностных вен показания к хирургическому лечению возникают при росте тромба по большой подкожной вене выше уровня средней трети бедра. Классическим вариантом оперативного пособия является операция Троянова–Тренделленбурга или ее модификация – кроссэктомия. Операция Троянова–Тренделленбурга заключается в приустьевой перевязке большой подкожной вены и пересечении ее ствола в пределах раны, что предотвращает распространение тромботического процесса на бедренную вену. Кроссэктомия отличается тем, что дополнительно выделяются и перевязываются все приустьевые притоки большой подкожной вены, в результате чего устраняется возможность рефлюкса через сафено–феморальное соустье. Оперативное лечение в виде кроссэктомии выполнено 85,4% (n=421) пациентов. Операция Троянова–Тренделленбурга не выполнялась. У 7,4% (n=31) больных во время операции необходимо было выполнение тромбэктомии из общей бедренной вены при наличии УЗИ–признаков пролабирования головки тромба через сафено–феморальное соустье. Летальных исходов у этих пациентов не отмечалось.
Показанием к хирургическому лечению пациентов с острыми тромбозами глубоких вен нижних конечностей является наличие признаков флотации головки тромба, выявленное при ультразвуковом исследовании. Флотирующий характер тромбоза верифицирован у 29,6% (n=37) больных. Выбор операции зависит от уровня проксимальной границы тромба. Поражение глубоких вен голеней наблюдалось у 14,4% (n=18), вен подколенно–бедренного сегмента – у 56,8% (n=71), подвздошных вен – у 23,2% (n=29), нижней полой вены – у 5,6% (n=7) пациентов. Оперативное лечение выполнено 48,6% (n=18) пациентов. Перевязка бедренной вены выполнена 30% (n=6) пациентов при выявлении флотирующего тромба в подколенной вене. У 44,4% (n=8) больных произведена эмболэктомия из общей бедренной и перевязка бедренной при верификации наличия флотирующего тромба в общей бедренной вене. Кава–фильтр в нижнюю полую вену установлен 25,6% (n=4) пациентов с флотирующим тромбозом подвздошных вен или нижней полой вены ниже уровня почечных вен. Случаев летальности у оперированных больных с тромбозами глубоких вен нижних конечностей не отмечалось. В группе больных с консервативной терапией тромбоза глубоких вен нижних конечностей умерло 4 пациента (3,2%).
В настоящее время проблема лечения пациентов с тромбофлебитами и тромбозами вен нижних конечностей является актуальной. Это связано с преимущественным возникновением заболеваний в работоспособном возрасте, частой инвалидизацией пациента, особенно после перенесенного тромбоза глубоких вен вследствие развития постромбофлебитического синдрома, риском летального исхода при развитии ТЭЛА. Всем пациентам необходима консервативная терапия, основу которой составляют анткоагулянтные препараты, препятствующие прогрессированию процесса или развитию ретромбоза. Для улучшения микроциркуляции и реологических свойств крови пациентам необходимо применение пентоксифиллина в дозировке 600 мг/сут., который обусловливает скорое уменьшение или исчезновение отека, болей в пораженной конечности. Оперативные методы лечения показаны при наличии угрозы ТЭЛА. При этом у пациентов с восходящим тромбофлебитом вен нижних конечностей необходимо выполнение кроссэктомии. Выбор операции при наличии флотирующего тромба в глубоких венах нижних конечностях зависит от уровня проксимальной границы тромбоза и включает в себя перевязку бедренной вены, эмболэктомию из общей бедренной с перевязкой бедренной вены, имплантацию кава–фильтра в нижнюю полую вену. Следует отметить, что все пациенты с выявленным тромбозом глубоких вен нижних конечностей должны рассматриваться, как больные с высоким риском развития ТЭЛА (даже при отсутствии признаков флотации головки тромба) и получать адекватную терапию в сочетании с контрольными УЗАС.
Читайте также:


