Тройная остеотомия коленного сустава
Показания к операции
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В клинической практике остеотомии чаще всего используют для коррекции осевых и торсионных деформаций нижних конечностей. Такие операции делают при дисплазии тазобедренных суставов, несоответствии длины ног, плоскостопии, вальгусной деформации стопы, искривлениях верхних конечностей и позвоночника. Во время хирургических вмешательств хирурги могут распиливать длинные трубчатые кости, позвонки, кости таза или стопы.
Преимущества корригирующей остеотомии
В ходе вмешательства хирурги разделяют кость на части с помощью пилы, сверла или долота. Все манипуляции они выполняют в соответствии с четким предоперационным планом. Во время подготовки к хирургическому вмешательству врачи создают оптимальную схему коррекции имеющихся дефектов. Естественно, подобная тактика позволяет добиться хороших функциональных результатов.
Видео на английском, но очень информативное:
При остеотомии хирурги не трогают здоровые суставы. Это позволяет сохранить их функции и избежать осложнений, связанных со вскрытием синовиальной полости. Если же сустав поврежден, репозиция костей поможет затормозить его разрушение. К примеру, остеотомия способна задержать развитие деформирующего артроза, отстрочить операцию на суставе на 10-15 лет.
При наличии тяжелого остеоартроза или слабости связочного аппарата одной остеотомии бывает недостаточно. Поэтому для достижения нужного эффекта врачи дополняют ее реконструктивными операциями на связках, артродезированием или другими манипуляциями.
Например, при плоскостопии корригирующую остеотомию стопы нередко комбинируют с пластикой длинной плантарной связки и артродезом подтаранного сустава.
Подготовка к операции
Во время предоперационной подготовки врачи обследуют пациента и подбирают для него оптимальный план лечения. После этого специалисты обязательно согласовывают его с самим больным. Перед хирургическим вмешательством каждый человек проходит полноценное обследование.
Перечень необходимых анализов и исследований:
- общий анализ крови и мочи;
- определение группы крови, резус-фактора;
- анализы крови на RW и HbAg;
- коагулограмма;
- биохимический анализ крови;
- ЭКГ;
- рентгенография в 2-х проекциях;
- магнитно-резонансная томография (МРТ) пораженного сегмента;
- консультации невропатолога, кардиолога, эндокринолога, аллерголога и других нужных специалистов.

Во время ожидания операции врачи советуют пациентам выполнять специальные упражнения. Они помогают растянуть и укрепить мышцы, что дает возможность избежать появления контрактур в послеоперационном периоде.
Некоторые врачи отказываются оперировать пациентов с выраженным ожирением. Причина – высокий интраоперационный риск, сложности при реабилитации и высокая вероятность осложнений. Таких больных обычно оперируют после того, как они похудеют.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Пациента госпитализируют в стационар за 1 день до операции. Там он общается с лечащим врачом, подписывает информированное согласие на проведение анестезии и выполнение хирургического вмешательства. После этого больному назначают необходимые препараты, которые тот принимает под контролем медперсонала.
Вечером накануне операции человеку запрещают кушать. Утром его просят снять все украшения. Непосредственно перед хирургическим вмешательством больного переодевают в стерильную одежду и отводят в операционную.
Ход операции
Остеотомию могут выполнять под общей или местной регионарной анестезией. Выбор метода обезболивания зависит от объема хирургического вмешательства, общего состояния здоровья человека и некоторых других факторов.
Операцию начинают с послойного рассечения мягких тканей. Получив доступ к нужной кости, хирург распиливает ее. После этого он фиксирует костные фрагменты с помощью систем наружной (аппарат Илизарова) или внутренней фиксации (накостные пластины, винты). Перед ушиванием раны врачи нередко проводят контрольное рентгенологическое исследование. Оно необходимо для подтверждения корректной фиксации кости.
Операция длится от 60 до 120 минут.
Реабилитация после корригирующей остеотомии
После хирургического вмешательства человек остается в стационаре на протяжении 3-7 дней. В послеоперационном периоде ему регулярно обрабатывают рану, дают обезболивающие средства, проводят антибиотикопрофилактику и профилактику тромбоэмболических осложнений. Также медперсонал следит за тем, чтобы пациент начал как можно раньше вставать с постели.
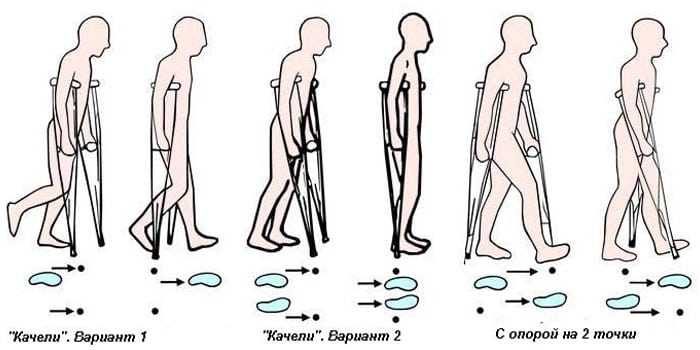
После выписки из стационара больной отправляется домой. Там он продолжает принимать назначенные врачом препараты. Передвигается он с помощью костылей. Швы пациенту снимают на 10-14 день после операции. После остеотомии человек должен пройти полноценную реабилитацию.
Наиболее частые осложнения
Распиливание костей – это серьезное вмешательство, выполнение которого сопряжено с немалым риском. Нежелательные осложнения могут развиваться во время проведения манипуляции или уже в восстановительном периоде. Многие из них тяжело поддаются лечению.
Таблица 1. Возможные осложнения
Возможные альтернативы
К сожалению, многие заболевания можно вылечить лишь с помощью корригирующей остеотомии. Это касается врожденной дисплазии тазобедренных суставов, O- и X-образной деформации нижних конечностей, тяжелого кифоза, лордоза, сколиоза. А вот при лечении плоскостопия, вальгусной деформации стопы остеотомию можно заменить другими видами вмешательств. Проблема лишь в том, что они, скорее всего, будут менее эффективными.
Остеотомия – это наиболее эффективный метод хирургического лечения многих заболеваний опорно-двигательного аппарата.
TPLO (Tibial Plateau Leveling Osteotomy). В чем заключается метод?
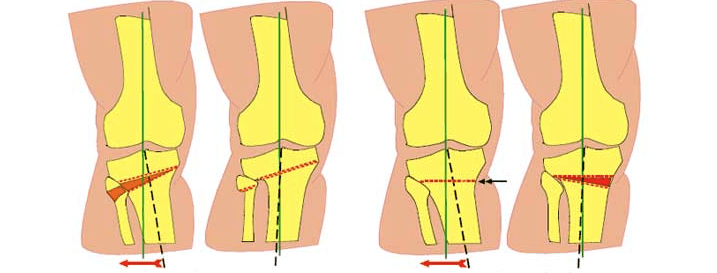
TPLO, метод также известный как выравнивание плато большеберцовой кости посредством остеотомии. Это хирургическая процедура, смысл которой в изменении положения верхней части голени и создании, таким образом, нового угла взаимоположения оси большеберцовой кости и ее суставной поверхности (см рис.).
Новый угол создается в коленном суставе для того, чтобы предотвратить скольжение бедренной кости относительно большеберцовой кости. Так как именно это соскальзывание, после разрыва передней крестовидной связки (крестовидная связка нейтрализует наклон и не дает соскальзывать) и приводит к хроническому растяжению при опоре, что дает хроническое воспаление коленного сустава, и далее боль, хромоту, сниженную функциональность конечности. TPLO для собак достаточно травматичная процедура, так как она включает хирургическое разрезание изогнутой осцилляторной пилой кости, и, как и после большинства операций, существует риск оперативных и послеоперационных осложнений, которые должны быть приняты во внимание.
Как выполняется процедура TPLO?
Прежде всего, проводится инспекция коленного сустава на открытом суставе или артроскопически, при которой удаляются оставшиеся разорванные концы передней крестообразной связки, также удаляются остеофитозные разрастания в суставе, которые обычно формируются при застарелом разрыве связки. Далее, проверяются латеральный и медиальный мениски на наличие признаков повреждения. Медиальный мениск повреждается в половине случаев разрыва передней крестовидной связки и, в случае обнаружения его повреждения, удаляется его фрагментированная часть. Эти мероприятия в суставе очень важны для устранения всех факторов сохранения боли и воспаления в суставе, так как боль и соответствующая хромота у собаки при разрыве передней крестовидной связки обусловлена нескольким причинами: 1. нестабильностью сустава, 2.хроническим воспалением сустава из-за десмоидита разорванной связки, 3. нестабильностью мениска (при его разрыве) и 4. раздражением капсулы сустава остеофитами. В процессе хирургического лечения все факторы должны быть исправлены. Исследования показали, что собаки с частичным удалением мениска имеют меньше осложнений в послеоперационном периоде, чем в случаях с полным удалением мениска.
После того, как врач устраняет все вышеуказанные факторы из самой полости сустава и исследованы мениски, начинается остеотомия. Остеотомия означает разрезание кости. В первой части процедуры TPLO у собаки хирург делает изогнутый разрез в верхней части голени кости, чтобы сделать всю верхнюю часть сустава подвижной. Затем плато большеберцовой кости поворачивается вдоль изогнутой линии остеотомии для того, чтобы выровнять наклон и сделать угол между двумя линиями 90 гр (см. рис). Плато большеберцовой кости фиксируется в исправленном положении набором из специальной пластины и винтов. Это необходимо для последующего заживления созданного разреза в своем новом положении. Доктор Слокум, создатель процедуры TPLO рекомендует восстановленное большеберцовый угол плато до 5 градусов, но исследования показали, что собаки с вновь созданным уклоном от 2 до 14 градусов демонстрируют хорошие результаты, после операции.
Использованные пластины обычно не удаляются в будущем, так как в большинстве случаев не доставляют проблем.
TPLO у собаки, сроки восстановления
Собаки, после операции TPLO операцию обычно начинают опираться на оперированную конечность уже в течение первой недели, после операции. Далее, в течение каждой недели реабилитации, опороспособность постепенно увеличивается, и хромота уменьшается.
Полное восстановление происходит в среднем в течение 6-9 недель. В течение этого периода, не смотря на уменьшение хромоты, требуется ограничение нагрузки, так как необходимо не менее 1,5 мес. для заживления созданной травмы кости (заживление перелома). Как и при всех хирургических операциях направленных на лечение последствий разрыва передней крестовидной связки у собак, сроки восстановления варьируют от собаки к собаке, но всегда важно обеспечить постепенное увеличение нагрузки в течение нескольких месяцев, чтобы избежать повторную травму оперированного сустава или разрыв передней крестовидной связки на другой конечности собаки, что нередко случается.
Как вылечить артроз коленного сустава у молодых и активных
Признаки артроза коленного сустава есть на рентгенограммах примерно у 75% пациентов в возрасте старше 50 лет. Половина из них испытывает постоянные или периодические боли и в разной мере выраженное ограничение движений.
Остеотомия в области коленного сустава — очень важный метод лечения артроза коленного сустава, особенно на его начальных проявлениях и у молодых пациентов. Если артроз коленного сустава (гонартроз) является следствием искривлением оси нижней конечности в результате травмы или какого-либо заболевания, то проведение остеотомии еще более оправданно. Достижения современной медицины позволяют нам не только восстановить ось конечности, но и одновременно выполнить пластику связок коленного сустава при нестабильности. В этом разделе мы попытаемся ответить на наиболее частые вопросы наших пациентов по поводу артроза коленного сустава и роли корригирующих остеотомий в его лечении.
Коленный сустав, наряду с тазобедренным, является одним из самых крупных суставов человеческого организма. Нельзя не отметить тот факт, что коленный сустав — один из наиболее сложных суставов опорно-двигательного аппарата человека. Полноценная функция колена обеспечивает одно из самых важных достоинств человека — беспрепятственное передвижение. Нагрузка в коленном суставе при ходьбе составляет около четырех весов тела человека, а при беге нагрузка на суставной хрящ достигает семи весов тела.
Деформация и изменение оси нижней конечности на уровне колена ведут к неправильному перераспределению нагрузки в коленном суставе. Вследствие неравномерной перегрузки одного из отделов происходит ускорение истирания хряща коленного сустава с уменьшением его высоты и полным разрушением в итоге. По мере уменьшения высоты хряща в колене смещение оси конечности происходит всё больше и больше. В результате ось конечности значительно отклоняется от центра сустава в сторону пораженного отдела. Неравномерная нагрузка в коленном суставе приводит к формированию болевого синдрома и ограничению подвижности в колене.
Причины нарушений оси различные. Они могут быть врожденными или приобретенными в течение жизни. Наиболее часто деформации возникают вследствие неправильно сросшихся переломов костей, остеонекроза, при ревматоидном артрите, нестабильности коленного сустава после разрыва связок и даже из-за удаления менисков коленного сустава.
Показания к операции по коррекции оси конечности выставляются на основании клинических и рентгенологических признаков. Врач-ортопед подробно разъясняет пациенту все плюсы и минусы хирургического вмешательства, а также другие доступные методы консервативного и оперативного лечения.
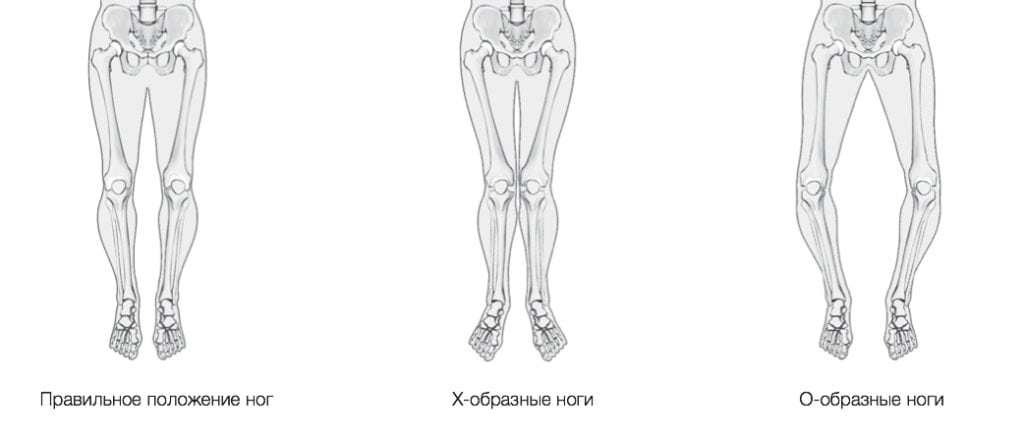
Наиболее частое показание к корригирующей остеотомии — это варусная деформация коленного сустава (О-образная деформация ног). При такой деформации наиболее сильно повреждается хрящ медиального отдела сустава, а также внутренний мениск.
Самым оптимальным кандидатом к корригирующей остеотомии большеберцовой кости является молодой пациент с деформацией нижней конечности без сильного болевого синдрома, а лучше всего — вообще без проявлений артроза коленного сустава.
Эндопротезирование коленного сустава в настоящее время стало рутинной операцией. Такой прогресс стал возможен благодаря усовершенствованию инструментов и техники операции. В последние годы стало окончательно ясно, что замена коленного сустава на искусственный — отличная операция, которая восстанавливает функцию разрушенного сустава. В то же время у пациентов молодого возраста всё же следует применять более малоинвазивные органосохраняющие операции, такие, например, как корригирующая остеотомия. Эндопротез коленного сустава — всё-таки крупное металлическое инородное тело, которое при ряде осложнений может привести пациента к тяжелой инвалидности. В таких случаях пути назад уже не будет. По мнению многих исследователей и нашему опыту, при лечении молодых физически активных пациентов с артрозом коленного сустава более оптимальным является выполнение корригирующей остеотомии, нежели эндопротезирование.
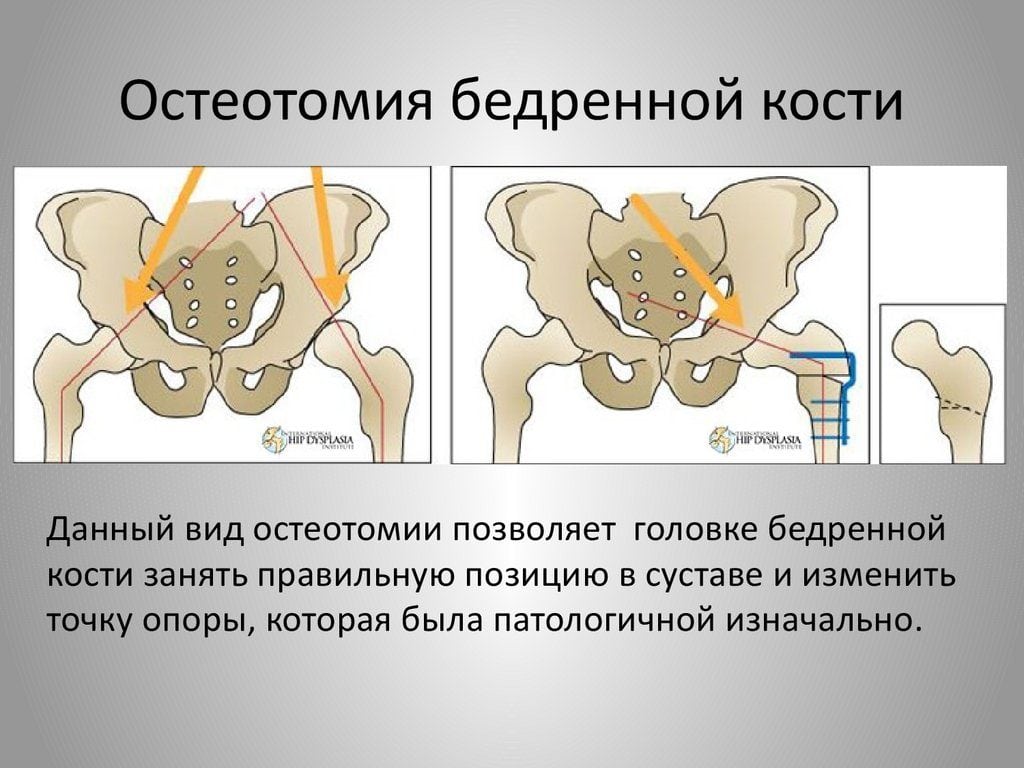
Целью остеотомии большеберцовой кости является механическая разгрузка пораженной части коленного сустава для уменьшения болевого синдрома. При О-образной деформации ось смещается от пораженного внутреннего отдела коленного сустава к наружному. В свою очередь, при Х-образной деформации целью операции является снижение нагрузки на наружный отдел сустава путем ее переноса на внутренний. Корригирующая остеотомия может отсрочить выполнение эндопротезирования коленного сустава, что имеет особенно важное значение для пациентов молодого возраста.
Многочисленные клинические наблюдения и наш собственный опыт показали, что данная операция дает хорошие ближайшие и отдаленные результаты. Однако успех операции очень сильно зависит от правильного выбора угла коррекции и точности ее выполнения. Выполнение этих условий, в свою очередь, напрямую зависят от опыта хирурга, выполняющего операцию, и качества имплантов, фиксирующих кости после операции.
Решая вопрос об операции, необходимо выявить все заболевания, которые могут привести к замедлению сращения кости: сахарный диабет, атеросклероз сосудов нижней конечности, злоупотребление никотином, системные заболевания. Наличие, например, остеопороза и ревматоидного артрита могут быть противопоказанием к операции.
Определенное значение имеет вес тела пациента.
Ученые установили, что исходы корригирующей остеотомии у пациентов с индексом массы тела меньше 30 намного лучше, чем результаты таких же операций у пациентов с избыточным весом.
При выборе между остеотомией и эндопротезированием коленного сустава основополагающим является уровень физической активности пациента. Если речь идет о сохранении высокого уровня физической активности, спортивных нагрузок после операции, то на первом этапе следует подумать о корригирующей остеотомии как об органосохраняющей операции.
Целью корригирующей остеотомии большеберцовой кости является разгрузка дегенеративно измененного, чаще всего внутреннего отдела коленного сустава.
Остеотомию большеберцовой кости применяют многие десятки лет. Для фиксации кости в правильном положении раньше использовали гипсовую повязку. Однако при таком методе фиксации было большое количество неудовлетворительных результатов.
С появлением новых современных имплантов (винтов и пластин) данная методика операции переживает второе дыхание.
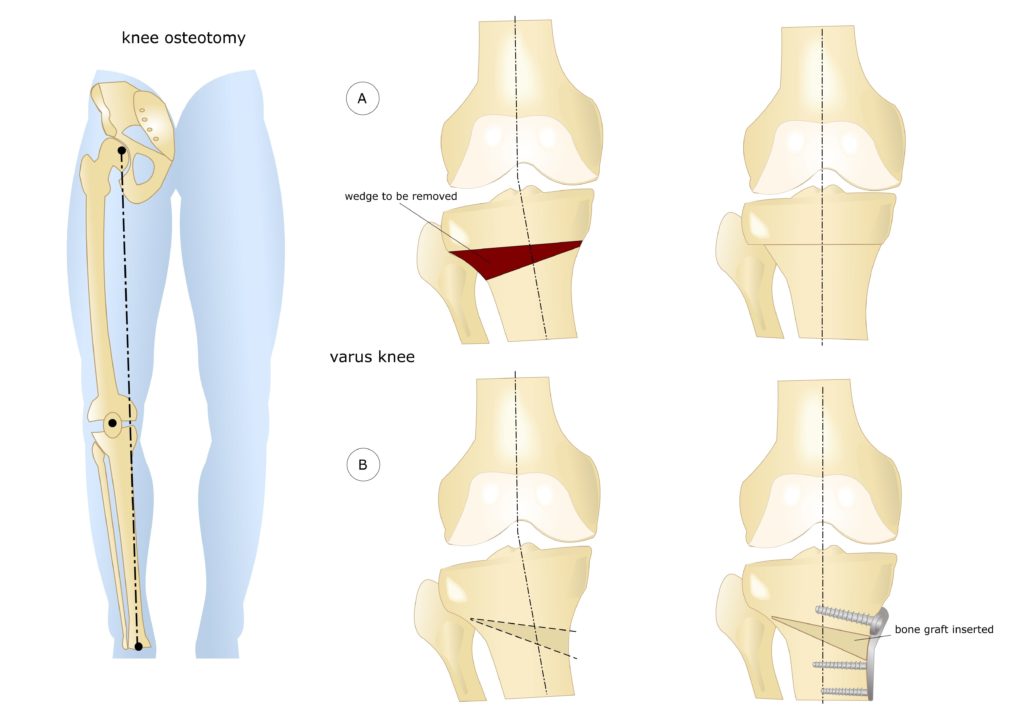
Методика корригирующей остеотомии подразумевает образование клиновидной щели в большеберцовой кости. Хирург в зависимости от угла необходимой коррекции может увеличивать или уменьшать размер щели. Чем больше деформация, тем шире должна быть щель.
Щель плотно забивается, костный аутотрансплантат увеличивает стабильность в области остеотомии. Трансплантат забирают из крыла подвздошной кости пациента.
Далее место остеотомии фиксируется пластиной специальной конструкции.
Иногда для фиксации костей после остеотомии используется аппарат внешней фиксации, например Илизарова. Преимуществами метода являются возможность ранней полной нагрузки на конечность и возможность операции сразу на двух ногах. К недостаткам относятся необходимость ношения аппарата внешней фиксации 2-3 месяца, связанное с этим отсутствие комфорта, боль в месте проведения спиц, а также риск развития инфекции и воспаления кости (остеомиелита)
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Корригирующая остеотомия большеберцовой кости для лечения артроза — от 79000 до 99000 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция по устранению деформации в области коленного сустава
- Расходные материалы
- Специальная пластина и винты для операции от ведущих зарубежных производителей
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
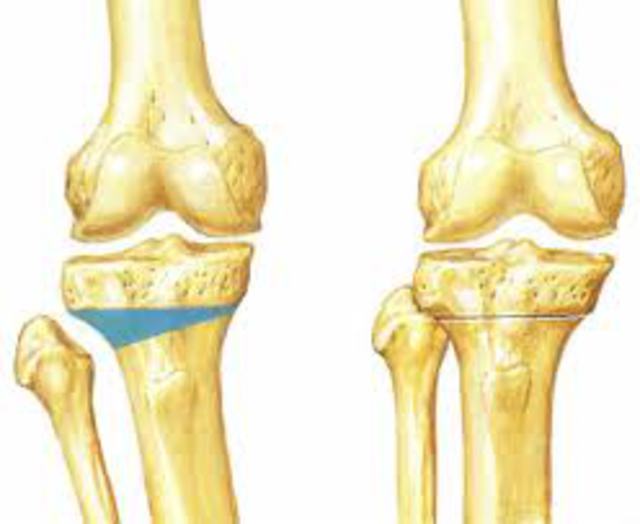
Корригирующая остеотомия коленного сустава является проверенным методом хирургического лечения деформаций большеберцовой и бедренной костей. Эта операция снижает нагрузку на суставные поверхности, устраняет уже имеющиеся патологии и замедляет дегенерацию нижней конечности.
Схематичное изображение проведения операции.
Что такое остеотомия коленного сустава?
Корригирующая остеотомия коленного сустава — операция, устраняющая врожденные и приобретенные костные деформации. Во время хирургического вмешательства врач иссекает заранее обозначенный участок костной ткани и соединяет свободные фрагменты костей имплантатами. В результате ось механической нагрузки переносится на здоровый участок сустава. Операция проводится под полной или спинальной анестезией. После лечения ортопед фиксирует нижнюю конечность пациента гипсовой повязкой на время восстановления. Проводится реабилитация.
Остеотомия с металлоконструкцией.
Описанный метод коррекции традиционно сравнивается с эндопротезированием коленного сустава. Остеотомия — менее травматичный способ лечения. Эта медицинская манипуляция отлично подходит молодым пациентам, страдающим от поздних стадий гонартроза. Выбор остеотомии в качестве способа восстановления подвижности нижней конечности позволяет отсрочить проведение эндопротезирования на длительный срок.
Остеотомия применяется на протяжении двух веков. После открытия методов заместительной артропластики это оперативное вмешательство отошло на второй план, однако такой способ лечения применяется до сих пор. В начале 21 века были разработаны современные способы закрепления костных участков, уменьшающие длительность реабилитации.

Показания к операции
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
В каких случаях остеотомия не поможет?
Эффективность лечения зависит от возраста, пола и массы тела пациента. Неудовлетворительные результаты операции могут быть обусловлены пожилым возрастом больного, значительным поражением костей и разрушением гиалинового хряща.
Состояния, при которых проведение вмешательства нецелесообразно:
- ревматоидный артрит;
- остеопороз;
- внесуставные патологии;
- недостаток кровоснабжения нижней конечности;
- нарушение роста костной ткани;
- отсутствие мениска;
- выраженное ожирение (ИМТ: 40 и выше).
При неправильной оценке показаний остеотомия может ускорить дегенерацию коленного сустава. Перед лечением врачи проводят лабораторные исследования, получают снимки нижней конечности на протяжении и назначают дополнительные диагностические манипуляции.
Виды хирургических техник
Вмешательства классифицируют по месту проведения, способу иссечения тканей и характеру костной пластики. Исправляется структура большеберцовой или бедренной кости. Классификация по характеру пластики включает открытую, закрытую, латеральную и прямую остеотомии. Коррекция большеберцовой кости может быть высокой или низкой. Конкретная хирургическая техника подбирается врачом индивидуально по результатам предварительного обследования.
Основные виды остеотомии:
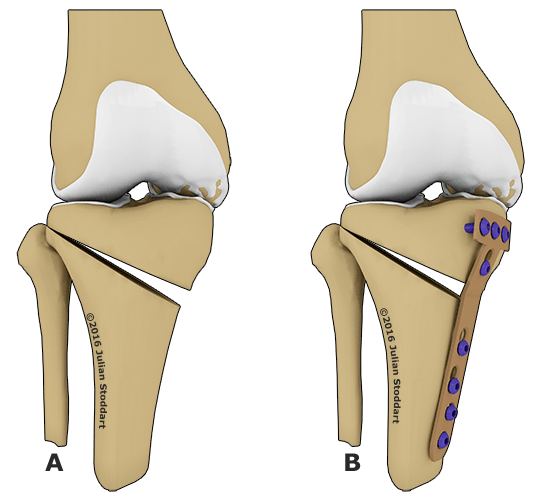
- Клиновидная закрытая. Разрез кожи производится в латеральной или передней области колена для доступа к верхнему эпифизу большеберцовой кости или нижнему эпифизу бедренной кости. После иссечения ткани свободные поверхности кости фиксируют металлическими пластинами или скобами.
- Клиновидная открытая. После разреза кожи в передней или боковой области колена проводится неполная остеотомия. Концевой отдел большеберцовой кости разъединяется на две части с формированием диастаза. Далее костные участки соединяют металлической пластиной и аутотрансплантатом из таза пациента.
Остеотомия коленного сустава: визуальное изображение процедуры.
Костная ткань удаляется с помощью остеотома. Для предотвращения повреждения сосудов и нервов, проходящих через коленный сустав, коррекция проводится под контролем флуороскопа или рентгеновского аппарата. После пластики кожный покров сшивается, и нижняя конечность фиксируется гипсовой повязкой или шиной.
Не существует единого метода оперативного вмешательства, подходящего при любых показаниях. При выборе хирургической техники врач учитывает запланированный угол коррекции. Методы визуализации помогают точнее восстанавливать ось нижней конечности. В современной ортопедии чаще всего проводится открытая клиновидная остеотомия большеберцовой кости выше уровня бугристости.
Реабилитация
Результаты лечения в долгосрочном периоде зависят от реабилитационных мероприятий. После хирургического вмешательства врач проводит контрольные обследования и подбирает методы восстановления подвижности коленного сустава. Цели реабилитации включают устранение боли, предупреждение послеоперационных осложнений и восстановление мышечного аппарата нижней конечности.
- Физиотерапия: электростимуляция, криотерапия и тепловое воздействие. Физическая терапия облегчает боль и уменьшает отечность тканей в послеоперационном периоде.
- Лечебный массаж. Мануальная терапия улучшает кровоток в тканях, облегчает боль и нормализует мышечный тонус.
- Лечебная физкультура. Упражнения можно проводить в домашних условиях. Главной задачей является восстановление сгибательных и разгибательных движений в коленном суставе.
- Ортопедическая реабилитация для предупреждения рецидива болезни. Пациенту рекомендуется носить наколенник или эластичный бинт для фиксации сустава. В первое время после операции необходимо использовать трость и носить обувь с ортопедическими стельками для снижения нагрузки на суставные поверхности.
Схема реабилитации составляется ортопедом и врачом ЛФК. Подбирается медикаментозная терапия. Полное восстановление двигательной активности происходит в течение года.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А. Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза. Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
Цены на остеотомию коленного сустава
Стоимость лечения зависит от квалификации врача, хирургической техники и диагноза.
- Москва: от 7 до 22 тысяч рублей.
- Санкт-Петербург: от 10 до 23 тысяч рублей.
- Средняя цена по России — 15 тысяч рублей.
Информацию о ценах необходимо уточнять в конкретной клинике.
Тройная остеотомия большеберцовой (ТТО) является хирургической процедурой , используемой для лечения собак , которые полностью или частично разорванных в черепной крестообразной связку в одном или обеих из их коленных . Краниальная крестообразная связка (циклическая) представляет собой связку , соединяющая бедренную кость с берцовой костью , который функционирует , чтобы стабилизировать собачий коленным сустав от силы положить на него во время физических упражнений и веса подшипника.
содержание
- 1 Коленный сустав в собаке
- 2 черепной крестообразной связки
- 3 менисков
- 4 Хирургическое обоснование
- 5 Хирургическая техника
- 6 Альтернативные процедуры
- 7 Ссылки
Коленный сустав в собаке
Коленный сустав зависит исключительно от структуры мягких тканей для ее целостности; Таким образом, она отличается от локтя или тазобедренного сустава, которые имеют много параллельных поверхности и совместных переплетенную структуру к соединениям, которые дают им присущей стабильность и почти эффект вакуума, который держит суставные поверхности вместе.
Наряду с циклическим, другими структурами мягких тканей стабилизирующих коленными являются хвостовой крестообразной связкой и два мениска , все из которых являются внутрисуставными ( в пределах сустава), а две боковых связок (внешние по отношению к суставу). Мышечный тонус через четырехглавой мышцы , подколенного сухожилия и икроножных мышц играют значительную роль в силах , действующих на сустав.
Черепно крестообразной связки
Циклический состоит из двух полос, в craniomedial группы и caudolateral группы. Он функционирует , чтобы остановить черепное (переднее) движение большеберцовой кости по отношению к бедренной кости, гиперэкстензиям в коленном суставе и внутреннего вращение берцовой кости. Черепной крестообразной связки , как полагают , чтобы быть в состоянии противостоять силе , эквивалентную четыре раза больше веса собаки , прежде чем она разрывает, но часто связки ослаблены артрита , который присутствует в суставе. Артрит выводит воспаление сустава; в этом состоянии есть производство в суставной жидкости , которая является менее вязкой и , следовательно , в меньшей степени способен поглощать шок , чем нормальные жидкости. Другая роль суставной жидкости заключается в обеспечении питания хряща и крестообразных связок. Ситуация немного напоминает сценарий курицы и яйцо: это, как правило , принято считать , что циклическая разрывает потому , что артрит вызвал связку ослабить из - за плохие совместные свойства жидкости, но что вызывает артрит в первую очередь - частичная крестообразная слеза?
Ситуация неоднородна, наблюдаемые в человеческих спортсменах, где перенапряжение сустава растягивает циклический на провал, и замена связки с фасцией протезом имеет хороший прогноз для возвращения к полной функции.
менисков
Мениски являются другими внутрисуставными структурами , которые помогают стабилизировать сустав и помогают распределить нагрузку равномерно по всей поверхности; это серповидные диски хрящей , обращенные друг к другу из стороны в сторону поперек шва. Они толще на внешней стороне и с тонким внутренним аспектом , и они также имеют нервные волокна , которые помогают рассказать мозг , сколько нагрузки становится передаются через соединение. Медиальный (внутренний) мениск часто повреждаются с давним разрывом крестообразной связки , потому что она прочно прикреплена к большеберцовой кости и получает подавлено во время аномального черепного движения голени. Боковой (снаружи) мениск более прочно прикреплен к бедренной кости и не помялся.
Хирургическая обоснование
Тройной остеотомии большеберцовой кости была разработана в Новой Зеландии ветеринарной ортопедической специалист д - р Брюс Уоррик, в то время как он работал в Аделаиде , Южная Австралия . Путем изменения геометрии сил гравитации и мышечных сокращений , которые действуют на коленном во время весового, она направлена , чтобы нейтрализовать усилие сдвига , которое вызывает черепное движение берцовой кости относительно бедренной кости.
Это усилие сдвига развивается , так как собачья большеберцовая плато - вес , несущий аспект совместного - наклонена каудально (вниз по направлению к задней части сустава) и существует острый угол между большеберцовым плато склоном и связкой коленной чашечки . В процедуре ТТО, голень имеет три остеотомии (врежутся в кости с костной пилой) , выполненной на ней с целью перепрофилирования большеберцового наклона плато , так что он в конечном счете , становится совмещенным под прямым углом к надколеннику связке вместо наклонного в обратном направлении. По достижении этого, поперечные силы внутри сустава нейтрализованы и соединение является стабильным как собаки весом медведей.
Соединение не стабильно, однако, когда он физически манипулировать, пытаясь переместить берцовую кость краниально .Это контрастирует с предыдущими методами ремонта циклического , которые , направленными на обеспечение стабильности в сустав путем замены связки либо с фасциальным трансплантатом внутри сустава, или с использованием протезов из нейлона помещенной снаружи от боковой Fabella в отверстие , просверленное в гребня большеберцовой кости.
Процедура ТТО была разработана как гибрид двух ранее доступных ортопедических процедур, то большеберцовой бугристости продвижение (ТТА) и большеберцового плато выравнивания остеотомии (TPLO). TTA обезвреживает усилие сдвига внутри коленного сустава, продвигая большеберцовой бугристости до плато большеберцовой кости не находится под прямым углом к коленной связки. TPLO обезвреживает усилие сдвига путем поворота большеберцового плато так , чтобы она примерно горизонтально по отношению к продольной оси большеберцовой кости. ТТО сочетает в себе обе эти процедуры и как таковые менее радикальные изменения , чем либо требуется.
Хирургическая техника
Тройная остеотомия большеберцовой кости включает в себя удаление небольшого горизонтальный клина кости (в среднем 16 градусов) на полпути вдоль вертикальной остеотомии в бугристости большеберцовой кости. Во-первых, удалив клин кости, большеберцовой кости плато выравнивается. Во-вторых, как горизонтальный дефект создается путем удаления клина замкнута вниз, большеберцовой бугристости сам по себе передовые на несколько миллиметров. Это сопоставимо с в среднем на 20 градусах плато выравнивания, требуемое для TPLO и 9-12mm из большеберцовой бугристости продвижения с ТТОЙ.
Возврат к нормальной функции быстрой, при этом большинство собак, имеющих хорошее применение ноги и нормального появления походки в течение 3-4 месяцев; долгосрочное развитие артрита является минимальным.
Читайте также: