Травматолог лечение коленного сустава

Повреждение ноги сразу громко заявляет о себя резкой болью, отеком и скованностью движений. Столь яркая симптоматика сигнализирует о том, что визит к травматологу нельзя откладывать. Специалисты клиники Доктора Глазкова предлагают пациентам эффективное лечение любых повреждений колена. На приеме врач установить вид и степень повреждения ноги, назначит подходящую терапию и выдаст рекомендации относительно дальнейшей реабилитации. Клиника работает в Москве, но готова принять пациентов со всех регионов.
Травмы коленного сустава виды
Травма коленного сустава лечение напрямую зависит от характера повреждений и степени их тяжести. Травматологи квалифицируют повреждения по нескольким видам. 
Любая из таких травм негативно сказывается на самочувствии человека, доставляя пациенту боль и дискомфорт, а также сковывает движения, мешая вести привычный образ жизни. Чтобы назначить адекватное лечение, медики клиники Доктора Глазкова проводят ряд диагностических мероприятий, включающих:
- рентгенологическое обследование;
- МРТ;
- пальпация;
- артроскопию;
- ультразвуковое исследование суставов.
Установить правильный диагноз, когда подозревается травма связок коленного сустава или другое повреждение, можно только при комплексном обследовании ноги. Специалисты отмечают, что, чем раньше пациент обратится в клинику, тем ниже риск осложнений и негативных последствий в период реабилитации.
Травма коленного сустава симптомы
Травма мениска коленного сустава - одно из самых частных явлений во врачебной практике травматологов. Такая статистики объясняется высокими нагрузками на эту часть опорно-двигательной системы и особенностями строения скелета. Несмотря на частоту диагностирования, повреждения чаще всего носят легкий характер. Большинство повреждения человек получает в повседневной жизни. Травмы коленных суставов реабилитация может проводиться амбулаторно после оказания первой помощи в травмпункте.
Помимо прочего, колени нередко страдают во время спорта. При этом характерно, что тяжесть и тип повреждений могут разниться. Наиболее часто врачи ставят диагноз закрытая травма коленного сустава в результате:
- падений;
- неправильного выполнения спортивных упражнений;
- чрезмерных нагрузок на опорно двигательный аппарат;
- автодорожных происшествий;
- несчастных случаев на производстве.
Процент внутрисуставных переломов сустава тоже высокий. При постановке такого диагноза, назначается амбулаторное лечение с применением восстанавливающих препаратов и выполнением процедур физиотерапии. В большинстве случаев нарушение коленного сустава, медики дают благоприятный прогноз на полное восстановление.
Боль в коленном суставе травма ушиб

Диагноз подразумевает отсутствие признаков нарушение целостности, повреждение распространяется только на мягкие ткани. Для заключения проводится диагностика травм коленного сустава стандартными методами. Нельзя недооценивать такие повреждения, ведь даже при незначительных ушибах страдают внутрисуставные элементы, что провоцирует травма коленного сустава гемартроз. Если вовремя не заметить нарушение, пациенту грозит развитие сложного воспалительного процесса и сепсис. После поступления пострадавшего в клинику Доктора Глазкова, медики вначале исключают более серьезные повреждения колена, после чего назначают адекватное лечение, подходящее конкретному пациенту. Травмы и заболевания коленного сустава имеют такую симптоматику:
- острая или ноющая боль;
- легкая либо умеренная отечность;
- кровоподтеки;
- частичная ограниченность движений.
При этом пальпация ушибленного места не доставляют пациенту дискомфорта. В некоторых случаях, в суставе скапливается кровь. Важно сразу исключить этот симптом, чтобы предотвратить развитие гамартроза, при наличии которого невозможно обойтись без пункции.
Гемартроз. Терапевтические мероприятия
Гемартроз удается выявить уже на первом этапе обследования во время проведения УЗИ диагностики, рентгенографии или КТ. При постановке такого заключения, пациенту будет незамедлительно предоставлена первая медицинская помощь. Для этого выполняется пункция — выкачивание жидкости из структуры суставных тканей. Если степень повреждения ноги носит легкий характер, человеку просто рекомендуют двигательный покой. В случае более сложных повреждений, травматолог может принять решение о накладывании гипса. Несколько первых дней после повреждения, пациенту рекомендуют прикладывать холод к ушибленному месту, вне зависимости от причины травмы коленного сустава. Далее составляют график повторных осмотров, при необходимости, проводят пункцию вторично. Особо актуальны проблема для тех, у кого получена травма коленного сустава при беге в результате сильного механического воздействия.
Травма связок коленного сустава лечение
- Травма боковой связки коленного сустава, отвечающего за то, чтобы голень не смещалась наружу. Спортивные травмы коленного сустава часто затрагивают именно внутреннюю связку. Травма внутренней боковой связки бывает частичной или полной, исходя из чего, пациенту назначают подходящие терапевтические меры.
- Травмы крестообразных связок коленного сустава встречается реже остальных видов, возникает, как результат форсированного смещения голени назад.
- Травма мениска коленного сустава симптомы проявляют себя ярче, чем в остальных случаев. Сустав теряет возможность нормально выполнять функцию амортизации. Травма коленного сустава разрыв мениска чаще всего диагностируется при кручении на голени при выполнении сложных спортивных упражнений.

Непосредственно в момент получения одной из вышеперечисленных травм, пострадавший ощущает резкую боль, люди с низким болевым порогом могут испытать даже болевой шок. Разрыв связок часто может сопровождаться характерным щелчком. Еще до обращения в клинику Доктора Глазкова, пациент самостоятельно замечает нестабильность коленной чашечки, чувствует смещение голени.
Травма коленного сустава разрыв связок осмотр и диагностика
Травма коленного сустава растяжение связок подразумевает сложную диагностику в условиях профильной клиники. Пальпация поврежденного места доставляют пациенту сильнейшую боль, поэтому для проведения комплексного обследования, специалиста клиники Доктора Глазкова используют анестезию. Во время ощупывания и проведения УЗИ, КТ, после применения анальгетиков, человек не чувствует даже малейшего дискомфорта. После снятия первых признаков растяжения, сохраняется чувство нестабильности. Чтобы не допустить усугубления нарушений связок, больному рекомендуют фиксировать ногу.
Травмы сухожилий коленного сустава усложняются тем, что при длительном восстановлении у многих пациентов отмечаются признаки посттравматического артроза. Чтобы не допустить столь неприятных осложнений, важно не пропускать сеансы лечебной физиотерапии и соблюдать все рекомендации лечащего врача в период реабилитации.
Травма связок коленного сустава симптомы и диагностика

Наиболее распространенным методом определения типа и степени повреждения суставов, является рентгенологическое исследование. Также широко используется МРТ, во время проведения, которого можно выявить нарушения целостности одной или нескольких связок.
В самых сложных случаях специалисты клиники доктора Глазкова используют артроскопическое исследования, позволяющее, не только установить правильный диагноз, но и реализовать некоторые терапевтические меры. Травма мениска коленного сустава лечение обычно имеет такую схему:
- пункция;
- наложение гипса на срок около месяца;
- отклонение ноги в травмированную сторону (при необходимости);
- лечебная физкультура и мануальная терапия после снятия гипса.
Травма мениска коленного сустава операция требуется только в случае полного разрыва. В период реабилитации назначаются стандартные терапевтические методы, как и при других видах повреждений. Часто в период восстановления пациент испытывает сильные боли, поэтому без применения анальгетиков не обойтись. Также в обязательном порядке специалист назначает прием антибиотиков, необходимых, чтобы исключить развитие воспалительного процесса.
Профилактика осложнений
Спортивные травмы коленного сустава лечение обязательно включает занятия лечебной физкультурой с минимальными нагрузками. Это нужно, чтобы сохранять тонус мышц и двигательную активность. Кроме того, пациенту назначают курсы лечебного массажа. Если своевременного обратиться за квалифицированной медицинской помощью и соблюдать все рекомендации лечащего врача, то травма надколенника коленного сустава и другие повреждения удастся полностью излечить, не рискуя получить осложнения в виде хромоты и прочих неприятных сюрпризов. Специалисты клиники Доктора Глазкова во время работы с пациентами используют современные эффективные методы, поэтому прогнозы лечения почти всегда положительные.
Разрыв мениска коленного сустава.
Мениск – это хрящеподобная прокладка полулунной формы внутри коленного сустава. Функцией его является амортизация нагрузок, стабилизация сустава, чувствительная функция. Мениски располагаются на поверхности большеберцовой кости с наружной стороны сустава (латеральный мениск) и с внутренней стороны (медиальный мениск).
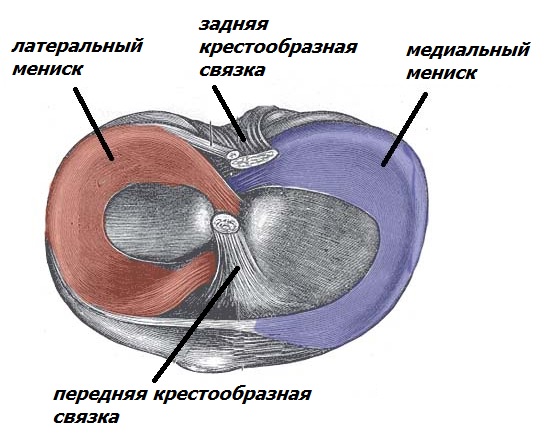
Повреждение мениска является самой частой травмой коленного сустава. Его разрывы могут происходить при ротационных движениях в коленном суставе или при резком сгибании и резком выпрямлении ноги.
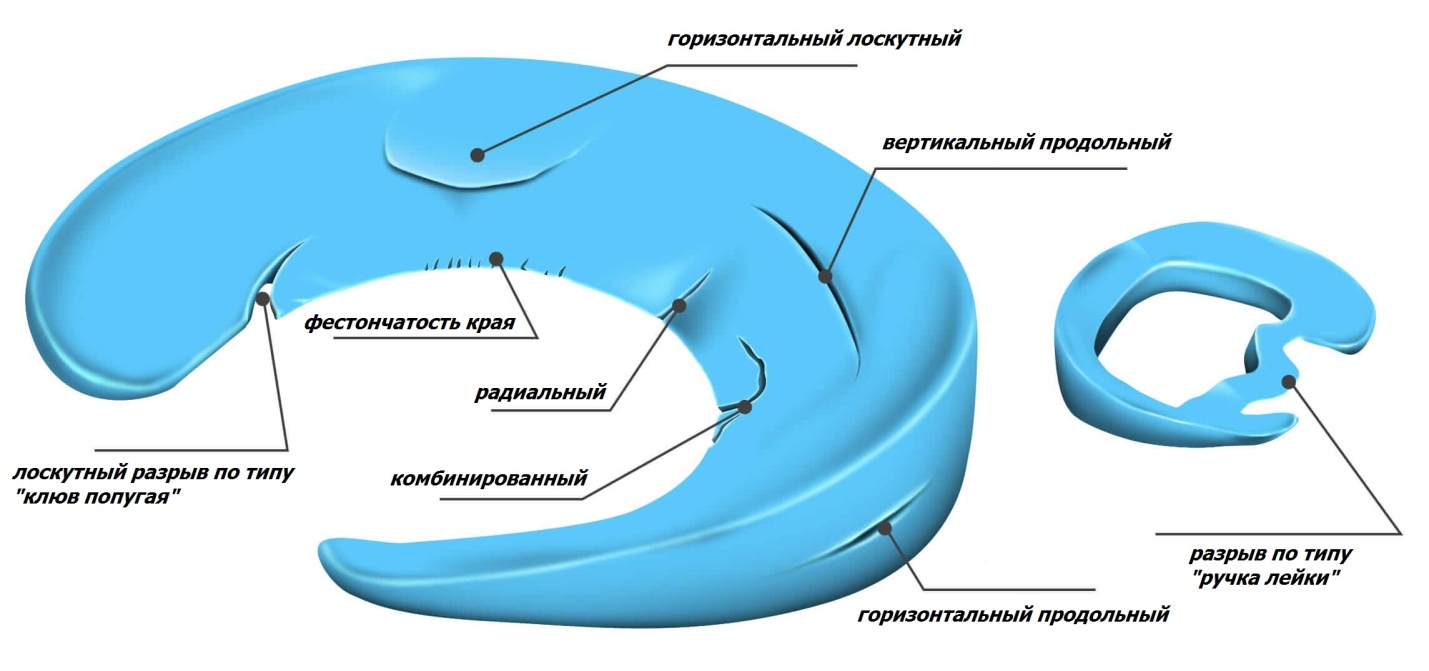
Виды разрывов достаточно разнообразны. Мениск может расслоиться, порваться вдоль или поперек, а также может быть комбинация повреждений. Оторванная часть мениска может смещаться при движениях и блокировать коленный сустав. Постоянное перемещение фрагмента мениска вызывает щелчки в суставе и хруст, сопровождаясь простреливающей болью. При стабильных разрывах без смещения фрагмента боль в суставе постоянная ноющая, усиливающаяся при физических нагрузках.
Заподозрить разрыв мениска можно на основании жалоб пациента, анамнеза травмы и проведении клинического осмотра, выявив положительные симптомы и тесты при осмотре коленного сустава. Однако, подтвердить диагноз следует данными магнитно-резонансной томографии. Показания к операции выставляются с учетом МРТ исследования, где визуализируется характер и вид повреждения мениска, локализация разрыва.
В последнее время основным методом оперативного лечения разрывов мениска является артроскопия. Открытые операции слишком травматичны и не приносят желаемого результата. Во время артроскопической операции выполняются 2-3 прокола по 5мм в области коленного сустава. В полость сустава вводится камера и мини-инструменты для обработки мениска. В зависимости от характера повреждения поврежденная часть мениска резецируется (частично иссекается) или по возможности сшивается.
В послеоперационном периоде пациент может сразу наступать на ногу при резекции мениска или назначается ходьба с костылями без опоры на ногу при шве мениска. Сроки ограничения нагрузки назначаются непосредственно после вмешательства и зависят от выполненной операции, характера повреждения мениска, активности пациента, его возраста и возможных сопутствующих повреждений в суставе.
Разрыв передней крестообразной связки.
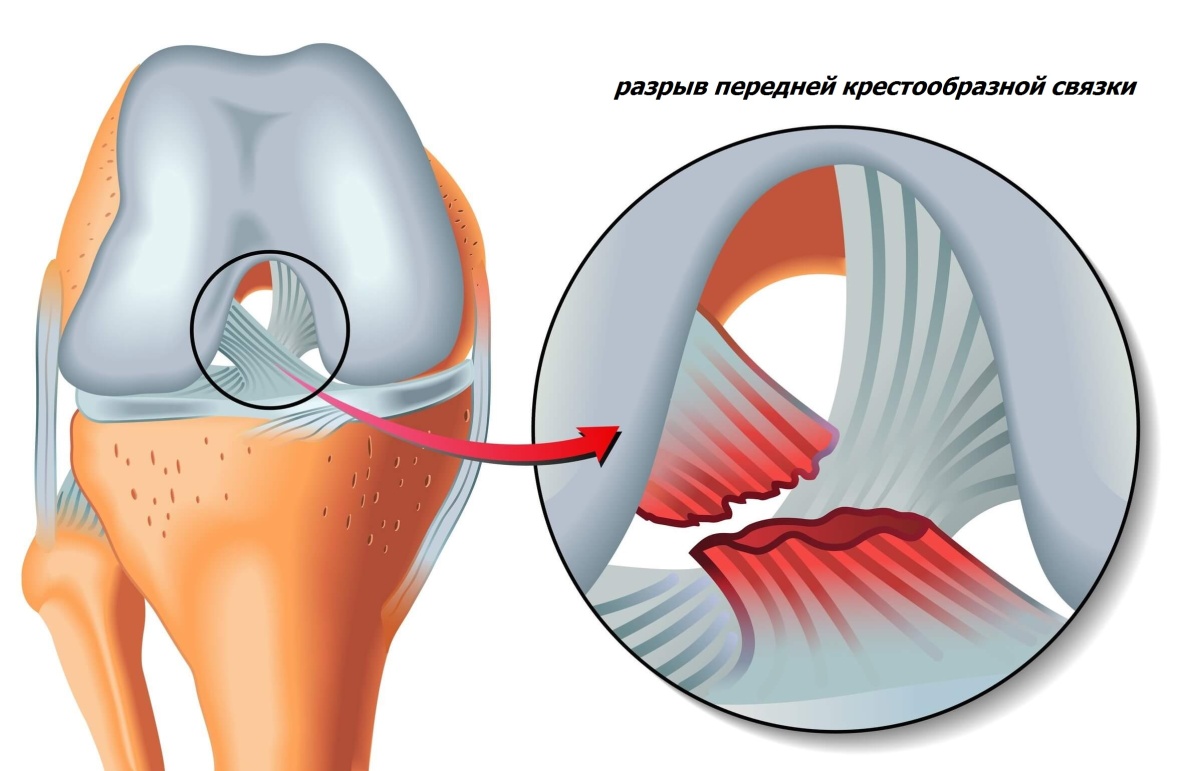
Связки придают стабильность коленному суставу и удерживают его в правильном положении во время движений. Наиболее часто повреждаемой связкой, требующей оперативного вмешательства, является передняя крестообразная связка (ПКС). Данная связка представляет собой прочный тяж соединительной ткани, который направляется от передней поверхности голени к задней поверхности межмыщелковой вырезки наружного мыщелка бедра. ПКС обеспечивает передне-заднюю, ротационную стабильность, является важным элементом проприоцепции в чувствительной цепи (проприоцепция – способность воспринимать положение и перемещение в пространстве собственного тела или его отдельных сегментов).
Клиническими проявлениями разрыва ПКС являются: боль, ограничение движений в коленном суставе, отек, гемартроз (кровь в суставе), покраснение области сустава. При небольших повреждениях данные проявления минимальны, отек и гемартроз могут не развиваться. При осмотре врач проверяет состоятельность связочного аппарата, выполняя некоторые тесты на стабильность сустава.
Выделяются несколько степеней разрыва ПКС, исходя из количества поврежденных волокон и величины смещения голени:
- I степень – частичный разрыв, при котором повреждается незначительная часть волокон, а общая анатомия ПКС сохраняется. Такую степень повреждения еще называют растяжением, но данный термин не совсем корректен, так как связка не растягивается, а происходит неполный разрыв ее волокон.
- II степень – повреждение около 50% волокон, но анатомическая целостность еще сохраняется, при этом длина связки увеличивается. Нестабильность 1+.
- III степень – полный разрыв, нарушение целостности всех волокон, что приводит к нарушению анатомии ПКС и нарушению функций сустава. Нестабильность от 2+ до 3+.
Для инструментальной диагностики используется рентгенография с целью исключить возможную костную патологию, а для непосредственной визуализации связочного повреждения применяется МРТ. Сравнивая клинические проявления с результатами исследований принимается решение о необходимости операции.
В послеоперационном периоде рекомендуется ходьба с костылями без опоры на ногу в течение 2-3 недель, фиксация коленного сустава в туторе (ортез, который не дает согнуть колено), компрессионные чулки, занятия с реабилитологом, курс антибиотиков, обезболивающие и противовосталительные препараты.
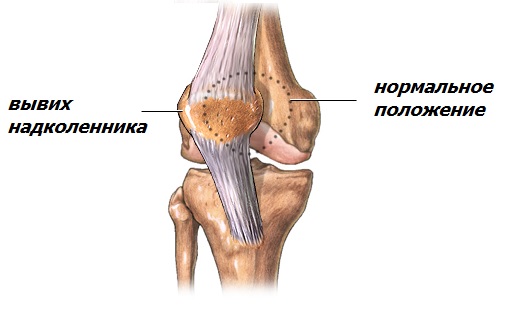
Вывих надколенника.
Во время сгибания и разгибания в коленном суставе надколенник движется по блоку бедренной кости, как поезд по рельсам. Однако, существуют причины для неправильного движения и поезд сходит с рельсов – происходит вывих надколенника.
Причины: неправильное развитие блока и мыщелков бедренной кости, анатомические нарушения, разрыв медиального удерживателя надколенника, patella alta (высокое положение надколенника из-за избыточно длинной собственной связки надколенника), слабость 4-хглавой мышцы, неправильное положение бугристости большеберцовой кости.
Применяется большой комплекс консервативного лечения для коррекции анатомических нарушений с хорошим результатом лечения. Но при отсутствии эффекта или при большом количестве вывихов показано оперативное лечение.
Существуют открытые и артроскопические методики стабилизации надколенника, которые определяются на основании обследования и причин нестабильности. Для диагностики важны рентгенограммы коленных суставов в 2-х стандартных проекциях и аксиальной (skyline view), МРТ, а также может понадобиться компьютерная томография (КТ).
После операции назначается ношение специального ортеза, ограничивающего движения в коленном суставе, ходьба с костылями, занятия с реабилитологом, ЛФК и ФЗТ.
Восстановление функции сустава можно ожидать через 2 месяца с момента операции, возврат к спорту ближе к 4 месяцам.
Повреждения хряща травматического генеза.
Во время травмы коленного сустава связочный аппарат и мениски в силу своей растяжимости могут не пострадать. А вот наоборот твердые структуры, такие как хрящ, могут разрушиться. Хрящевая ткань является очень трудной в восстановлении, и поэтому при возникновении дефектов прибегают к пластическим операциям. Дефекты хряща площадью до 1-1,5см 2 в не нагружаемых поверхностях сустава и с хорошим хрящевым бортиков вокруг чаще всего подвергаются туннелизации или микрофрактурированию. Свободные фрагменты удаляются, дефект зачищается до кости (освежается) и по всей его площади формируются каналы для возможного поступления крови из костного мозга. Данная методика обеспечивает регенеративный васкулярный ответ, способствуя заполнению дефекта фиброзно-хрящевым рубцом.
Дефекты в нагружаемых зонах могут рассматриваться показанием для мозаичной хондропластики. С помощью специального инструментария с донорских мест забираются цилиндрические столбики высотой около 2см и диаметром 6-8мм, состоящие из здорового хряща и подлежащей кости. Данные столбики помещаются на место дефекта после соответствующей подготовки и как мозаика заполняют необходимое пространство. Возможности методики ограничены размерами самого дефекта и количеством донорского материала. Наилучшие результаты отмечаются при величине дефекта не более 3см 2 .
Альтернативной методикой, которая может закрыть большие дефекты, считается имплантация коллагеновой матрицы. Дефект также освежается и в нем выполняются каналы для выхода на поверхность крови и элементов костного мозга. Для их удержания на поверхности дефекта и нужна данная матрица, которая может быть приклеена специальным медицинским клеем или пришита по периметру к здоровому хрящу. Пропитанная элементами костного мозга матрица будет основой для заполнения пространства фиброзно-хрящевым рубцом.
Методики хондропластики в основном подразумевают открытое оперативное лечение, т.е. с выполнением разреза. Тогда как туннелизация небольших дефектов производится артроскопически.
После завершения столь сложных операций требуется проведение грамотного реабилитационного периода восстановления. Длительность ограничения осевой нагрузки на конечность и ходьба с костылями составляет до 12 недель. В этот период назначается пассивная разработка движений под контролем реабилитолога, комплекс физиотерапевтических программ, медикаментозная терапия для стимуляции регенерации тканей. Дополнительно для поддержания жизнеспособности трансплантата рекомендуются внутрисуставные инъекции PRP, SVF, BMAC. Для защиты хряща в дальнейшем применяются инъекции препаратов гиалуроновой кислоты.
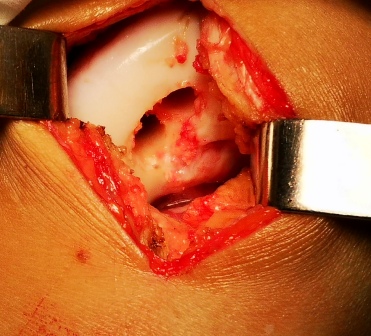
Подготовленные каналы для донорских столбиков
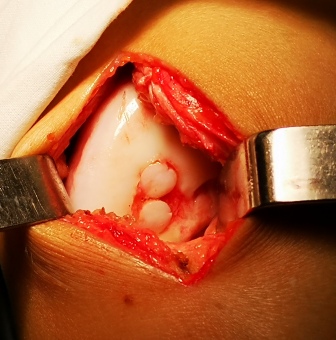
Установленные в дефект столбики.
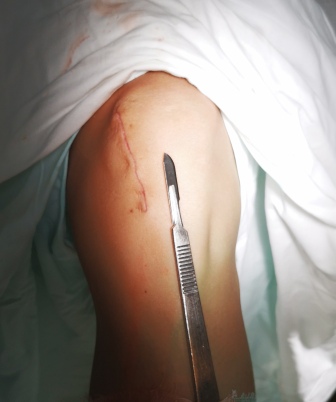
Косметический шов после мозаичной хондропластики.
Деформирующий артроз коленного сустава (гонартроз).
Это дегенеративно-дистрофическое заболевание, которое поражает хрящ, покрывающий бедренную и большеберцовую кости в коленном суставе. Заболевание характеризуется постоянным прогрессированием и приводит к постепенному поражению всего сустава, при этом происходит поражение кости с ее патологическим разрастанием и уплотнением. Данные процессы затруднят нормальную ходьбу и постепенно ведут к инвалидности.
На рентгенограммах изменений не выявляется.
Боли становятся более интенсивные, усиливаются при нагрузках. Отдых помогает избавиться от болей, но при начале движений они вновь возникают. Наиболее характерная локализация болей это внутренняя сторона коленного сустава.
Визуально сустав увеличивается в объеме из-за отека и скопления жидкости внутри сустава. Движений в суставе постепенно ограничиваются, человек ходит на полусогнутых. При движениях ощущается хруст.
На рентгенограммах минимальные изменения в виде сужения суставной щели и наличия мелких остеофитов.
На этой стадии боли уже постоянные не только при движении, но и в покое. В ночное время пациенты долго ищут положение, чтобы уложить конечность и облегчить боль.
Сустав резко деформирован и увеличен в размерах, формируются Х- или О-образные деформации ног. Объем движений резко ограничен, нога полностью не выпрямляется. Для ходьбы требуется трость или костыли, походка становится неустойчивой.
На рентгенограммах умеренное сужение суставной щели, множественные остеофиты на краях суставных поверхностях, субхондральный остеосклероз.
Движения в суставе практически отсутствуют на фоне значительной деформации. Нога приобретает вынужденное положение. Опороспособность резко снижена.
На рентгенограммах грубые массивные остеофиты, суставная щель практически не определяяется, эпифизы костей, образующих сустав, деформированы, резко уплотнены.
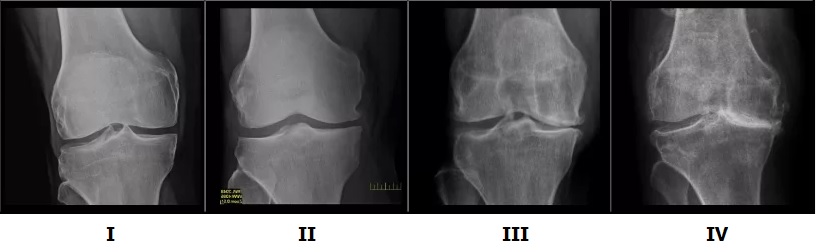
В начале заболевания хорошо действуют методы консервативного лечения. Но нужно сразу отметить, что лечение артроза это длительный период и подход должен быть комплексным. В первую очередь подбирается обезболивающая и противовоспалительная терапия, ограничиваются нагрузки. После стихания болевого синдрома назначается лечебная физкультура и физиотерапия, корректируется двигательный режим. Особое место уделяется нормализации питания и снижению веса. Как только признаки отека сустава и синовита проходят (через 1-2 недели) можно рекомендовать внутрисуставные инъекции обогащенной тромбоцитами плазмы (PRP) и препаратов гиалуроновой кислоты.
Для предотвращения возможных обострений рекомендуется санаторно-курортное лечение, динамическое наблюдение у ортопеда. Для поддержания жизнеспособности сустава целесообразно сохранять правильный двигательный режим и здоровое питание, повторять курсы внутрисуставных инъекций обогащенной тромбоцитами плазмы (PRP) и препаратов гиалуроновой кислоты.
В последнее время для лечения деформирующего артроза активно применяется методика введения в сустав стромально-васкулярной фракции (SVF), а для лечения развивающегося асептического некроза кости на фоне артроза – введение концентрата костного мозга (BMAC).
III и IV стадии артроза плохо поддаются консервативному лечению. Поэтому для лечения данной патологии предложены хирургические методы. С целью исправления деформации конечности применяется корригирующая остеотомия кости при относительно сохранном суставе. А уже при IV стадии и выраженном разрушении суставных поверхностей показано только эндопротезирование коленного сустава.
Еще месяц назад не знала что такое разрыв мениска, папа на работе резко встал с коленок, после чего резко заболела нога. В травмпункте просто гель от боли выписали:( В итоге сами рентген сделали и пошли к травматологу, который отправил на МРТ и по нему уже подтвердили разрыв мениска. Сейчас пропили таблетки и проделали уколы, записались на операцию, а пока ждем ходит в бандаже и с палочкой.
Дочка занималась 5 лет хоккеем, была вратарем команды. Очень интенсивные тренировки, постоянные ушибы колен сделали свое дело. Потеря в росте полтора сантиметра это не так страшно, а вот постоянные боли и воспаления - это ужасно. Очень жалею, что разрешила заниматься ей этим видом спорта.
Интересная статья. У меня у тети такая проблема оказалась. Хорошо, что врачи смогли диагностировать на 1 стадии - есть все шансы не запустить болезнь. Сейчас она принимает специальные таблетки, опять же, лечебную физкультуру практикует.
У моей мамы в 40 лет заболели колени. Сейчас ей 78, и она ходит с трудом, хотя постоянно делает уколы, втирания, компрессы и занимается особой гимнастикой, даже в стену вбили крюки и навесили что-то типа эспандеров для этого. Мне уже 50, и последние 10 лет я чувствую, как год за годом мои колени всё хуже и хуже. Постоянный хруст при ходьбе, регулярно болит левое. Но я не очень-то обращала на это внимание, и так забот по жизни много. Всё думала — вот, с завтрашнего дня начну каждое утро приседать.
Прочитала статью и ужаснулась. Это какие же сложные и травматичные операции! Нет уж, пойду прямо сейчас делать зарядку. И в бассейн запишусь. И надо будет запланировать визит к ортопеду. Спасибо, доктор, за "волшебный пинок".
Моя дочь с 8 лет занимается акробатикой, естественно постоянно тренируется, растягивается и т.д. И вот как-то раз она мне говорит, что у неё болят коленки, ну сначала мы не обратили особого внимания, так как такое часто бывает. Но боль очень долго не проходила, поэтому мы поехали и сделали рентген. Оказалось у неё был разрыв мениска.
В итоге: Она перестала какое то время заниматься акробатикой, пока все не нормализовалось.
Как вылечить артроз коленного сустава у молодых и активных
Признаки артроза коленного сустава есть на рентгенограммах примерно у 75% пациентов в возрасте старше 50 лет. Половина из них испытывает постоянные или периодические боли и в разной мере выраженное ограничение движений.
Остеотомия в области коленного сустава — очень важный метод лечения артроза коленного сустава, особенно на его начальных проявлениях и у молодых пациентов. Если артроз коленного сустава (гонартроз) является следствием искривлением оси нижней конечности в результате травмы или какого-либо заболевания, то проведение остеотомии еще более оправданно. Достижения современной медицины позволяют нам не только восстановить ось конечности, но и одновременно выполнить пластику связок коленного сустава при нестабильности. В этом разделе мы попытаемся ответить на наиболее частые вопросы наших пациентов по поводу артроза коленного сустава и роли корригирующих остеотомий в его лечении.
Коленный сустав, наряду с тазобедренным, является одним из самых крупных суставов человеческого организма. Нельзя не отметить тот факт, что коленный сустав — один из наиболее сложных суставов опорно-двигательного аппарата человека. Полноценная функция колена обеспечивает одно из самых важных достоинств человека — беспрепятственное передвижение. Нагрузка в коленном суставе при ходьбе составляет около четырех весов тела человека, а при беге нагрузка на суставной хрящ достигает семи весов тела.
Деформация и изменение оси нижней конечности на уровне колена ведут к неправильному перераспределению нагрузки в коленном суставе. Вследствие неравномерной перегрузки одного из отделов происходит ускорение истирания хряща коленного сустава с уменьшением его высоты и полным разрушением в итоге. По мере уменьшения высоты хряща в колене смещение оси конечности происходит всё больше и больше. В результате ось конечности значительно отклоняется от центра сустава в сторону пораженного отдела. Неравномерная нагрузка в коленном суставе приводит к формированию болевого синдрома и ограничению подвижности в колене.
Причины нарушений оси различные. Они могут быть врожденными или приобретенными в течение жизни. Наиболее часто деформации возникают вследствие неправильно сросшихся переломов костей, остеонекроза, при ревматоидном артрите, нестабильности коленного сустава после разрыва связок и даже из-за удаления менисков коленного сустава.
Показания к операции по коррекции оси конечности выставляются на основании клинических и рентгенологических признаков. Врач-ортопед подробно разъясняет пациенту все плюсы и минусы хирургического вмешательства, а также другие доступные методы консервативного и оперативного лечения.
Наиболее частое показание к корригирующей остеотомии — это варусная деформация коленного сустава (О-образная деформация ног). При такой деформации наиболее сильно повреждается хрящ медиального отдела сустава, а также внутренний мениск.
Самым оптимальным кандидатом к корригирующей остеотомии большеберцовой кости является молодой пациент с деформацией нижней конечности без сильного болевого синдрома, а лучше всего — вообще без проявлений артроза коленного сустава.
Эндопротезирование коленного сустава в настоящее время стало рутинной операцией. Такой прогресс стал возможен благодаря усовершенствованию инструментов и техники операции. В последние годы стало окончательно ясно, что замена коленного сустава на искусственный — отличная операция, которая восстанавливает функцию разрушенного сустава. В то же время у пациентов молодого возраста всё же следует применять более малоинвазивные органосохраняющие операции, такие, например, как корригирующая остеотомия. Эндопротез коленного сустава — всё-таки крупное металлическое инородное тело, которое при ряде осложнений может привести пациента к тяжелой инвалидности. В таких случаях пути назад уже не будет. По мнению многих исследователей и нашему опыту, при лечении молодых физически активных пациентов с артрозом коленного сустава более оптимальным является выполнение корригирующей остеотомии, нежели эндопротезирование.
Целью остеотомии большеберцовой кости является механическая разгрузка пораженной части коленного сустава для уменьшения болевого синдрома. При О-образной деформации ось смещается от пораженного внутреннего отдела коленного сустава к наружному. В свою очередь, при Х-образной деформации целью операции является снижение нагрузки на наружный отдел сустава путем ее переноса на внутренний. Корригирующая остеотомия может отсрочить выполнение эндопротезирования коленного сустава, что имеет особенно важное значение для пациентов молодого возраста.
Многочисленные клинические наблюдения и наш собственный опыт показали, что данная операция дает хорошие ближайшие и отдаленные результаты. Однако успех операции очень сильно зависит от правильного выбора угла коррекции и точности ее выполнения. Выполнение этих условий, в свою очередь, напрямую зависят от опыта хирурга, выполняющего операцию, и качества имплантов, фиксирующих кости после операции.
Решая вопрос об операции, необходимо выявить все заболевания, которые могут привести к замедлению сращения кости: сахарный диабет, атеросклероз сосудов нижней конечности, злоупотребление никотином, системные заболевания. Наличие, например, остеопороза и ревматоидного артрита могут быть противопоказанием к операции.
Определенное значение имеет вес тела пациента.
Ученые установили, что исходы корригирующей остеотомии у пациентов с индексом массы тела меньше 30 намного лучше, чем результаты таких же операций у пациентов с избыточным весом.
При выборе между остеотомией и эндопротезированием коленного сустава основополагающим является уровень физической активности пациента. Если речь идет о сохранении высокого уровня физической активности, спортивных нагрузок после операции, то на первом этапе следует подумать о корригирующей остеотомии как об органосохраняющей операции.
Целью корригирующей остеотомии большеберцовой кости является разгрузка дегенеративно измененного, чаще всего внутреннего отдела коленного сустава.
Остеотомию большеберцовой кости применяют многие десятки лет. Для фиксации кости в правильном положении раньше использовали гипсовую повязку. Однако при таком методе фиксации было большое количество неудовлетворительных результатов.
С появлением новых современных имплантов (винтов и пластин) данная методика операции переживает второе дыхание.
Методика корригирующей остеотомии подразумевает образование клиновидной щели в большеберцовой кости. Хирург в зависимости от угла необходимой коррекции может увеличивать или уменьшать размер щели. Чем больше деформация, тем шире должна быть щель.
Щель плотно забивается, костный аутотрансплантат увеличивает стабильность в области остеотомии. Трансплантат забирают из крыла подвздошной кости пациента.
Далее место остеотомии фиксируется пластиной специальной конструкции.
Иногда для фиксации костей после остеотомии используется аппарат внешней фиксации, например Илизарова. Преимуществами метода являются возможность ранней полной нагрузки на конечность и возможность операции сразу на двух ногах. К недостаткам относятся необходимость ношения аппарата внешней фиксации 2-3 месяца, связанное с этим отсутствие комфорта, боль в месте проведения спиц, а также риск развития инфекции и воспаления кости (остеомиелита)
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Корригирующая остеотомия большеберцовой кости для лечения артроза — от 79000 до 99000 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция по устранению деформации в области коленного сустава
- Расходные материалы
- Специальная пластина и винты для операции от ведущих зарубежных производителей
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также:


