Тендопериостопатия нижнего полюса надколенника

Тендопериостопатия представляет собой поражение участка сухожилия, примыкающего непосредственно к кости. Имеет отношение к сфере ортопедии и ревматологии. Является профессиональным заболеванием работников цирка, балета. Возникает у людей, чья трудовая деятельность связана со значительными физическими нагрузками, и у спортсменов. На руках тендопериостопатия в 90% случаев локализована в области плечевого сустава, на ногах – вблизи надколенника. Ощущая боль внутри суставов, нужно посетить врача: для выявления причины дискомфорта предстоит пройти диагностику.
Причины
Вследствие систематического перенапряжения участка вплетения сухожильного волокна в надкостницу или кость, происходит изменение местной микроциркуляции внутри тканей. Это приводит к нарушению окислительно-восстановительного процесса, обусловливает снижение метаболизма в них.
Факторы, предрасполагающие к развитию тендопериостопатии, немногочисленны:
- Перенесенные травмы опорно-двигательного аппарата.
- Изнурительный физический труд с нагрузкой на определённом сегменте конечности (например, на плече или на колене).
- Ненормированные спортивные тренировки (резкое превышение нагрузки, допустимой для определённого человека).
- Особенности профессии (балерины, артисты цирка).
- Приём лекарственных препаратов определённых фармацевтических групп (например, барбитуратов).
- Недавние или текущие воспаления суставов.
Состояние иммунитета не влияет на риск развития тендопериостопатии. Но вероятность появления патологии возрастает при наследственной предрасположенности к заболеваниям опорно-двигательного аппарата.
Симптомы
Место, где сухожилие прикрепляется к кости, чувствительно к любому превышению физической нагрузки. Если подвергать себя таковой, указанный участок опорно-двигательного аппарата отреагирует воспалительным процессом и микроразрывами.

Общие клинические проявления тендопериостопатии:
- Боль (в отягощённых клинических случаях тяжело поддаётся купированию анальгетиками).
- Трудности с функционированием руки или ноги (в зависимости от локализации тендопериостопатии). Ограничение отведения локтя или сгибания-разгибания колена.
- Припухлость мягких тканей, покраснение или посинение.
Поскольку перечисленные симптомы исключают возможность полноценного отдыха, у пациента возникает бессонница. В дальнейшем это приводит к развитию раздражительности, апатии, депрессии.
Существует тендопериостопатия пяточного бугра, коленного сустава (верхнего и нижнего полюса надколенника), плечевой кости, седалищного бугра, бедренной кости (большого и малого вертела).
В зависимости от степени поражения тканей классифицируется на лёгкую, среднюю и тяжёлую форму.
Патология может развиваться с нарушением функциональной способности сустава или без этого явления. Оба случая также создают классификацию тендопериостопатии.
Диагностика
При подозрении на развитие тендопериостопатии пациента направляют на диагностику. Её результат позволяет в точности определить наличие заболевания сухожилий, исключить присутствие других патологий, похожих по клиническим проявлениям. Информативным видом диагностики признано рентгенологическое исследование. Процедура позволяет визуализировать на снимке следующие изменения:
- Полосы кальциевых отложений на участке прикрепления сухожилия к коже (один из признаков воспаления).
- На надкостнице выявляют неровности.
- Если происходили микроразрывы сухожилий, исследование обнаружит скопления крови.
- При скоплении жидкости вблизи связок симптом хорошо определяется на снимке.
Если после проведения рентгенологического исследования не удалось в точности определить проблему со здоровьем, пациента направляют на прохождение МРТ. Метод сложной лучевой визуализации выявляет наличие воспалительного процесса, скопление жидкости или крови, изменение структуры сухожилий.
Лабораторное исследование – не основной, а дополнительный вид диагностики. В крови выявляют повышение СОЭ, количества лейкоцитов. Такие ответы клинического исследования указывают на наличие активного воспалительного процесса.
Лечение
Включает обеспечение медикаментозного воздействия и прохождение физиотерапевтических процедур, реже – оперативное вмешательство.
Лекарственная терапия предполагает введение:
- Противовоспалительных средств нестероидного свойства. Назначают Вольтарен, Диклофенак, Ибупрофен. Препараты этой группы показаны как для системного (внутримышечного) введения, так и для местного использования (в виде пластыря, крема).
- Гормональных веществ (глюкокортикостероидов) – Преднизолона, Гидрокортизона. Обычно эти лекарства вводят внутрь сустава, но в случае тендопериостопатии такое действие может спровоцировать неблагоприятные последствия. Гормоны нужно использовать исключительно внутримышечно, отдавая предпочтение легкорастворимым формам.
- Анальгетиков. Пациенту вводят Дексалгин, Кетанов или их аналоги.
- Хондропротекторов. Применяют Хондроитина сульфат, Глюкозамин или Алфлутоп.
- Витаминов. Предпочтительно использовать комплексы витаминов группы B – Нейрорубин, Неуробекс.
- Препаратов, предназначенных для улучшения кровоснабжения воспалённого участка. Терапевтической эффективностью характеризуется Пентоксифиллин (его назначают внутривенно-капельно).
Регулярное обезболивание пациента может привести к развитию гастропатии (болям в желудке, изменению его состояния и функции). Поэтому для защиты пищеварительного тракта одновременно пациенту назначают Омез или его аналоги.
Дополнительные виды препаратов назначают с учётом индивидуального клинического случая.

Оперативное лечение при тендопериостопатии выполняют вдвое реже, чем консервативный вид лечения. Основное показание для хирургического вмешательства – активное потребление анальгетиков, сохранение болевого синдрома, нетрудоспособность пациента.
Из физиотерапевтических методов эффективностью характеризуется ударно-волновая терапия.
Ударные волны генерирует специальный пневматический источник. Основной вид используемой среды – сжатый воздух. Внутри манипулятора он принимает форму импульсов, которые распределяют звуковые волны низкой энергии.
Воздействие направляют непосредственно на очаг поражения. В определении эпицентра воспалительного процесса ориентируются на результат предварительно проведенного рентгенологического исследования.
Преимущества лечения ударно-волновой терапией:
- Снижение болевых ощущений и расслабление поражённого участка тела. Благодаря этому качеству, удаётся меньше принимать анальгетики, и минимизировать нагрузку на желудок.
- Повышение степени кровоснабжения поражённых тканей за счёт расширения просвета капиллярной сетки, пролегающей вблизи очага воспаления.
- Постепенное разрушение кальциевых отложений, нормализация структуры сухожилий.
- Повышение выработки синовиальной жидкости.
- Купирование воспалительного процесса, профилактика вовлечения в него новых участков тканей.
- Устранение отёка в области поражения, что снимает нагрузку на сухожилие и постепенно восстанавливает двигательную активность.
Метод проведения ударно-волновой терапии не имеет недостатков, но содержит некоторые противопоказания. Прохождение процедуры невозможно для пациентов с установленным кардиостимулятором, при наличии опухолевых процессов, заболеваний сердца и кровеносных сосудов. Другие ограничивающие факторы – аутоиммунные патологии, гемофилия, нарушение целостности сухожилий.
Особенность подготовки к проведению ударно-волнового воздействия – за 14 дней до начала курса физиотерапевтических процедур следует прекратить приём лекарств. В среднем пациенту нужно до 7 сеансов рассматриваемой манипуляции. Но во всех случаях длительность лечения определяет только врач – с учётом степени тяжести патологии, выраженности симптомов. Рекомендуемый интервал между сеансами ударно-волновой терапии – 1 процедура в 5-7 дней.
Тендопериостопатии – это заболевание, устранение которого требует комплексного подхода. Он включает воздействие лекарствами и прохождение курса физиотерапевтических процедур (эффективностью обладает ударно-волновая терапия).
Эксперт статьи:
Медицинский опыт более 40 лет
- Клиника на Краснопресненской +7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской +7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
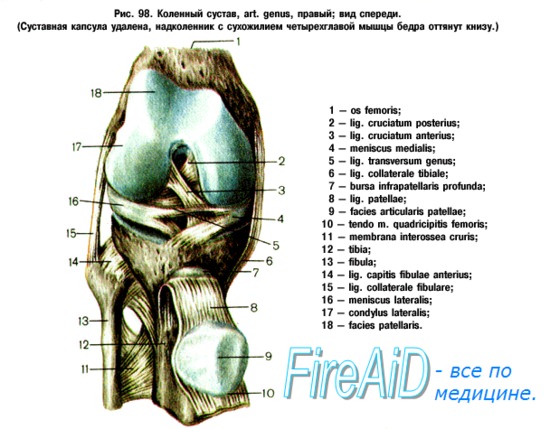
Тендопериостопатия основания надколенника клинически проявляется местной болезненностью нижнего полюса надколенника, припухлостью как за счет мягких тканей, так и надкостницы в виде плотных неровностей на последней. Тендопериостопатия основания надколенника часто сочетается с хронической травматизацией поднадколенникового жирового тела. В этом случае по обе стороны от связки надколенника видны округлой формы выбухания, при пальпации плотные, резко болезненные, при сгибании голени эти образования исчезают, при разгибании они вновь появляются, а при надавливании на них появляется болезненность.
При хронической микротравме области пяточного сухожилия у танцовщиков классического танца и исполнителей народных танцев при частых и резких приседаниях и вставаниях возникает боль в пяточном сухожилии, чаще в средней его части. Это паратенонит пяточного сухожилия, когда в патологический процесс вовлекаются околосухожильные ткани — паратенон (сухожильное влагалище) и предсухожильная клетчатка.
Паратенонит развивается постепенно, возникает перегрузка паратенона и жировой ткани, продуцируется жидкость, кровь при микронадрывах, выпадает фибрин и образуется спаечный процесс между сухожилием и паратеноном, последний уплотняется. Подобные паратенониты (как их еще называют теносиновиты, тендовагиниты) возникают у балерин на тыле стопы в области сухожилий-разгибателей, в области латеральной лодыжки (влагалище малоберцовых мышц), с внутренней поверхности голеностопного сустава (влагалище большеберцовой мышцы и сгибатели пальцев).
Клинически паратенонит проявляется болью в околосухожильной ткани, в последующем появляется продолговатая опухоль мягкоэластической консистенции, а вокруг пяточного сухожилия образуется муфтообразное утолщение, болезненное при пальпации, плотное.
При отсутствии специализированного наблюдения за артистами балета, недостаточно квалифицированном лечении или в случае, когда артист балета продолжает танцевать с болевым синдромом, в области прикрепления сухожилия или связки, или средней их части может наступить патологический отрыв или разрыв связки надколенника, сухожилия прямой мышцы бедра, длинной головки двуглавой мышцы плеча, пяточного сухожилия и др.
При патологическом изменении сухожилия достаточно небольшого усилия, чтобы возникли боль, хруст, деформация этого участка, нарушение функции конечности. Клинически в момент разрыва возникают боль, отек, на следующий день появляется кровоподтек синего цвета, пальпируется дефект тканей в месте поврежденного сухожилия.
При осмотре патологических разрывов сухожилий на операционном столе определяются признаки дегенеративного их изменения, слабое кровоизлияние, концы сухожилий плотные, иногда омозолелые, что подтверждает длительную постоянную микротравматизацию этого органа. У артистов балета наблюдается продольное разволокнение пяточного сухожилия, расхождение волокон, кровотечение скудное, наблюдаются участки желтого цвета (следы бывших кровоизлияний).
Патологическому разрыву подвергается сухожилие длинной головки двуглавой мышцы плеча на почве перегрузки и хронической микротравмы. Чаще происходит отрыв сухожилия от проксимального места прикрепления у суставной впадины.
Патологический отрыв связки надколенника происходит от основания надколенника. Возникает боль, пострадавший не может самостоятельно разогнуть голень; пальпируется западение в области повреждения связки.
Хронической травматизации подвергаются и такие анатомические образования, как бурсы (сумки), располагающиеся у мест прикрепления связок и сухожилий к кости. Чаще всего у артистов балета хронической травматизации подвергаются подиадколенниковая слизистая сумка коленного сустава и пяточная сумка. Их травматизация связана с такими профессиональными движениями, как глубокое приседание, сгибание и разгибание голени в быстром темпе, вставание на пальцы и полупальцы и др.
Это приводит к выделению большого количества жидкости в полость сумки, повышению вязкости жидкости, попаданию форменных элементов крови в полость микротравматизации, выпадению фибрина, что ведет к уплотнению стенок сумки. Стенки становятся плотными, малоэластичными, давят на окружающие ткани, вызывая вторичные изменения в кости и постепенно усиливая болевой синдром.
В месте прикрепления пяточного сухожилия к пяточному бугру по передней поверхности имеется синовиальная сумка пяточного сухожилия. В норме она не пальпируется. При хронической ее травматизации в полости накапливается жидкость, стенки уплотняются, они уже не способны всасывать жидкость, последняя становится вязкой, выпадает фибрин, который еще больше уплотняет сумку.
Клинически определяется выбухание округлой формы около пяточного сухожилия, при пальпации болезненное, тугоэластической консистенции. Этот процесс длительный, боли постоянные, снижают исполнительское мастерство. Проводимое консервативное лечение порою не дает желаемого успеха и тогда приходится решать вопрос об оперативном удалении патологически измененной пяточной сумки.

Это – патологический процесс, который представлен асептическим воспалительным процессом непосредственно в самом сухожилии и сухожильном влагалище. Провоцирующим фактором при этом заболевании служит сильное перенапряжение или травматизация.
В структуре и функции мышцы в целом большое значение имеют различные соединительнотканные образования, осуществляющие в мышце опорную функцию. Эти образования вместе с сухожилиями, апоневрозами и зонами прикрепления мышц и сухожилий к костям называют миоэнтезическим аппаратом. Его заболевания — один из наиболее распространенных видов патологии опорно-двигательного аппарата, встречающихся у спортсменов. Они возникают при многократной или повторной перегрузке.
К этим заболеваниям, которые могут быть как острыми, так и хроническими, относятся: паратенонит, тендовагинит, тендинит.
Паратенонит — заболевание околосухожильной клетчатки воспалительного характера. Оно возникает вследствие травмирования околосухожильной клетчатки сухожилием. Острый паратенонит развивается в течение одной тренировки или соревнования. Он может наблюдаться даже у подготовленных спортсменов, если условия тренировки непривычны: тяжелый сыпучий грунт при беге, сильная отдача или плохое скольжение при ходьбе на лыжах, охлаждение и т. п. При этом заболевании возникают умеренные боли в области сухожилий. При выраженных воспалительных изменениях околосухожильной клетчатки движения сопровождаются, кроме боли, хрустом (крепитацией). Этот хруст особенно легко улавливается, если положить пальцы на больное место. Такой паратенонит называют крепитирующим. Хронический паратенонит развивается медленно, исподволь, но в этом случае патологические изменения в тканях более выражены. Воспалительный процесс в околосухожильной клетчатке нередко приводит к срастанию ее с сухожилием. Спаявшийся с сухожилием участок перемещается вместе с ним при движении и травмирует неизменную часть клетчатки. Это постепенно вовлекает в патологический процесс все новые ее слои.
Тонкости болезни
Этот патологический процесс в основном относится к группе профессиональных заболеваний опорно-двигательной системы.
Этиологическими факторами можно назвать:
- Хроническая травматизация мышечной ткани.
- Перенапряжение сухожилий и окружающей клетчатки, стенозирующие лигаментиты.
- Повторение однотипных двигательных актов ступней либо пальцами, с частотой 50 – 60 раз в минуту. Причем переход между ритмом, скоростью и характеристикой выполняемых движений проводятся в резком темпе.
Локализация патологического процесса:
- Передняя поверхность голени. Статистически занимает около 10 – 20% выявленных случаев.
- Бедро повреждается в крайне редких явлениях.
- Зона Ахиллова сухожилия. Занимает примерно 15%.
Паратенониту свойственен профессиональный характер. Следовательно, группу риска составляют работники следующего перечня профессий:
- Шлифовщик и полировщик.
- Стенографист, машинистка, швея.
- Специалисты на педальных устройствах.
- Гладильщица.
- Доярки с ручным доением.
- Слесарь, токарь, плотник, кузнец.
Некоторые источники связывают подобное заболевание с метеорологическими факторами (увеличеснная влажность, повышенная температура в производственном цехе), которые оказывают определенное влияние на патологический процесс. Однако, все же на развитие патологического процесса влияет все же динамика двигательных актов, а метеоусловия выступают как усугубляющий фактор.
Симптомокомплекс
Главными проявлениями крепитирующего тендовагинита являются такие признаки:
- Болевые ощущения в зоне поврежденного сухожилия разной степени тяжести и характера в зависимости от индивидуального порога болевой чувствительности больного.
- Припухлости вплоть до гематомы.
- Хруст в сухожилии. Это и есть названиеобразующий симптом.
- Жалобы на слабость в травмированной конечности. Привычные движения осуществляются с приложением значительных усилий.

Тендовагинит означает воспаление сухожильных влагалищ— особых образований, окружающих сухожилия (в области стопы и кисти), которые предотвращают их трение об окружающие ткани. При перегрузках синовиальные оболочки, выстилающие внутреннюю поверхность влагалищ, травмируются, воспаляются, и образующийся при этом отек затрудняет скольжение сухожилия. Появляются боли и ограничение движений.
Тендинит — заболевание сухожилия вследствие постоянных длительных его перенапряжений, приводящих к патологическим изменениям, а в дальнейшем — к надрывам и разрывам сухожилия. Появляются боли, возникающие даже при незначительной нагрузке (например, при ходьбе в случае тендинита ахиллова сухожилия).
Крепитирующий паратенонит предплечья
Это асептическое, серозно-геморрагическое воспаление рыхлой соединительной ткани. Оно характеризуется четырьмя симптомами: болью, припухлостью, крепитацией и снижением функции кисти. Возникает паратенонит чаще остро, после непривычной, чрезмерно интенсивной или слишком продолжительной работы, с напряжением кисти (выкручивание белья, работа с гаечным ключом, рычагами и т. п.). Наблюдается заболевание и после гриппа, ревматоидной инфекции и т. д.

Распознать профессиональный крепитирующий паратенонит предплечья нетрудно в острой фазе, когда имеются четыре основных симптома, а при затянувшемся заболевании нужно дифференцировать от специфических и ревматоидных тендовагинитов, миозита, неврита кожной ветви лучевого нерва и стенозирующего лигаментита I тыльного запястного канала, от дегенеративно-дистрофических заболеваний луче-запястного сустава. Тщательно собранный анамнез, обследование больного, рентгенография почти всегда способствуют уточнению диагноза. Профессиональный крепитирующий паратенонит чаще наблюдается у молодых, нетренированных рабочих, иногда и мастеров, имевших перерыв в работе или изменение в нормах, технологии и ритме производства.
Лечение профессионального крепитирующего паратенонита предплечья достаточно разработано. В остром периоде заболевания основным и обязательным способом является иммобилизация, обеспечивающая полный покой конечности.

Рекомендуется придерживаться следующей схемы лечения. С установлением диагноза производится новокаиновая блокада на предплечье в зоне наибольшей болезненности, накладывается гипсовая повязка, от дистальных фаланг до локтя при функциональном положении пальцев, с фиксированным отведенным и противопоставленным первым пальцем. Через два дня в случае стойких болей, отека и крепитации повторяется блокада, внутрь назначается метиндол или бутадион — 2—3 раза в день. С 3—4-го дня применяется тепло: грелка, соллюкс, УВЧ-терапия; с 5—6-го дня — кратковременные активные и пассивные движения в лучезапястном суставе и пальцами; на 6—7-й день гипсовая лонгета удаляется и увеличивается объем движений, не связанных с напряжением. На 8—9-й день при исчезновении симптомов заболевания можно выписать пациента по профбольничному листку на облегченную работу на 3—5 дней (в зависимости от характера работы) и лишь после этого, при хорошем самочувствии допустить к основной работе. При этом необходимо обучить пациента ежедневной санации рук, расслаблению мышц и соблюдению ритма движений и микроотдыха. Средняя продолжительность нетрудоспособности при остром профессиональном паратеноните — 10— 20 дней. Все авторы, изучавшие это заболевание, отмечают склонность к рецидивам (16—20%), если лечение было кратковременным, иммобилизация руки недостаточно продолжительной или неправильно выполненной и если больной сразу выписан на работу, требующую напряжения руки. Для профилактики рецидива крепитирующего паратенонита рекомендуется рабочим надевать на предплечье эластичную манжетку, что приводит к значительному снижению заболеваемости паратенонитом. Схема лечения крепитирующего паратенонита в острой фазе не утратила значения, но следует учитывать общее состояние здоровья пациента, а также не отказываться от сочетанной терапии с применением энзимов и других противовоспалительных факторов.
Тендопериостопатия основания надколенника.
Тендопериостопатия основания надколенника клинически проявляется местной болезненностью нижнего полюса надколенника, припухлостью как за счет мягких тканей, так и надкостницы в виде плотных неровностей на последней. Тендопериостопатия основания надколенника часто сочетается с хронической травматизацией поднадколенникового жирового тела.
В этом случае по обе стороны от связки надколенника видны округлой формы выбухания, при пальпации плотные, резко болезненные, при сгибании голени эти образования исчезают, при разгибании они вновь появляются, а при надавливании на них появляется болезненность. При хронической микротравме области пяточного сухожилия у танцовщиков классического танца и исполнителей народных танцев при частых и резких приседаниях и вставаниях возникает боль в пяточном сухожилии, чаще в средней его части. Это паратенонит пяточного сухожилия, когда в патологический процесс вовлекаются околосухожильные ткани — паратенон (сухожильное влагалище) и предсухожильная клетчатка.
Паратенонит развивается постепенно, возникает перегрузка паратенона и жировой ткани, продуцируется жидкость, кровь при микронадрывах, выпадает фибрин и образуется спаечный процесс между сухожилием и паратеноном, последний уплотняется. Подобные паратенониты (как их еще называют теносиновиты, тендовагиниты) возникают у балерин на тыле стопы в области сухожилий-разгибателей, в области латеральной лодыжки (влагалище малоберцовых мышц), с внутренней поверхности голеностопного сустава (влагалище большеберцовой мышцы и сгибатели пальцев).
Клинически паратенонит проявляется болью в околосухожильной ткани, в последующем появляется продолговатая опухоль мягкоэластической консистенции, а вокруг пяточного сухожилия образуется муфтообразное утолщение, болезненное при пальпации, плотное. При отсутствии специализированного наблюдения за артистами балета, недостаточно квалифицированном лечении или в случае, когда артист балета продолжает танцевать с болевым синдромом, в области прикрепления сухожилия или связки, или средней их части может наступить патологический отрыв или разрыв связки надколенника, сухожилия прямой мышцы бедра, длинной головки двуглавой мышцы плеча, пяточного сухожилия и др.
При патологическом изменении сухожилия достаточно небольшого усилия, чтобы возникли боль, хруст, деформация этого участка, нарушение функции конечности. Клинически в момент разрыва возникают боль, отек, на следующий день появляется кровоподтек синего цвета, пальпируется дефект тканей в месте поврежденного сухожилия.
При осмотре патологических разрывов сухожилий на операционном столе определяются признаки дегенеративного их изменения, слабое кровоизлияние, концы сухожилий плотные, иногда омозолелые, что подтверждает длительную постоянную микротравматизацию этого органа. У артистов балета наблюдается продольное разволокнение пяточного сухожилия, расхождение волокон, кровотечение скудное, наблюдаются участки желтого цвета (следы бывших кровоизлияний). Патологическому разрыву подвергается сухожилие длинной головки двуглавой мышцы плеча на почве перегрузки и хронической микротравмы. Чаще происходит отрыв сухожилия от проксимального места прикрепления у суставной впадины.
Патологический отрыв связки надколенника происходит от основания надколенника. Возникает боль, пострадавший не может самостоятельно разогнуть голень; пальпируется западение в области повреждения связки. Хронической травматизации подвергаются и такие анатомические образования, как бурсы (сумки), располагающиеся у мест прикрепления связок и сухожилий к кости. Чаще всего у артистов балета хронической травматизации подвергаются подиадколенниковая слизистая сумка коленного сустава и пяточная сумка. Их травматизация связана с такими профессиональными движениями, как глубокое приседание, сгибание и разгибание голени в быстром темпе, вставание на пальцы и полупальцы и др. Это приводит к выделению большого количества жидкости в полость сумки, повышению вязкости жидкости, попаданию форменных элементов крови в полость микротравматизации, выпадению фибрина, что ведет к уплотнению стенок сумки. Стенки становятся плотными, малоэластичными, давят на окружающие ткани, вызывая вторичные изменения в кости и постепенно усиливая болевой синдром.
Лечебные мероприятия
Паратенонит – болезнь, которая характеризуется высоким риском рецидивного повторения. Таким образом, травмированным с таким диагнозом рекомендуется как строго соблюдать поставленный курс лечения, так и выполнять профилактические меры в будущем.
В случае несвоевременного начала терапии паратенонита, либо больной игнорировал рекомендации врача, патологический процесс может принять тенденцию к прогрессированию и перехода в хроническую форму течения. В последнем варианте пациенту нужно придерживаться выполнения профилактических мероприятий с целью избегания обострения болезни. Здесь тогда пациентам иногда требуется смена места работы.
Продолжительность терапии занимает в среднем 12-15 дней. Мероприятия, позволяющие восстановить нормальную функцию сухожилия, выглядит следующим образом:
- Иммобилизация травмированной конечности посредством съемной лонгеты. Гипсовая лонгета выполняется из 10-12 слоев.
- Новокаиновые блокады, курсовое лечение. При локализации в области ахиллова сухожилия осуществляют блокаду мышечных волокон голени. Курс включает 2-3 блокады через день. С этой целью применяют от 8 до 10 мл 0,5% раствора новокаина.
- Спустя четыре дня при необходимости с целью более быстрого восстановления назначается физиотерапия:
- Согревающий компресс, грелка.
- УВЧ-терапия.
- Парафиновые аппликации (4-6 сеансов). Проводится при снятой гипсовой лонгете.
При соблюдении всех врачебных требований практически полное исчезновение признаков наблюдается восьмой или девятый день лечения.
В случае необходимости возврата к прежней работе, учитывая показатели восстановления, врач позволяет больному приступить к работе с седьмого дня при условии применения облегченного варианта работы.
Исключительно спустя пятнадцать дней после выписки рекомендуется приступать к основному типу профессиональной деятельности.
Профилактические мероприятия
В клинической травматологии существует ряд рекомендаций по вопросу профилактики получения травмы, приводящей к паратенониту:
- В случае монотонной и стереотипной трудовой деятельности рекомендуется использовать интервальные паузы между выполняемыми движениями. Отдыхать необходимо в течение 5-10 минут. Рекомендуемый интервал между перерывами – примерно 50 минут.
- После длительного перестоя нагрузка должна увеличиваться постепенно – примерно за три-пять дней.
- Выполнение производственной гимнастики.
В случае принадлежности к группе риска рекомендуется использовать ношение специальных повязок.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Из этой статьи вы узнаете: что такое тендинит собственной связки надколенника, где находится эта связка, причины патологии. Острая и хроническая формы болезни, симптомы, лечение и прогноз.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).

Схематичное изображение тендинита собственной связки надколенника
В группу риска входят:
- Люди, которые испытывают повышенные нагрузки на ноги и коленные суставы – спортсмены, профессионально занимающиеся бегом или прыжками.
- Мужчины и женщины после 40 лет – вследствие возрастных изменений связок (в том числе и связки надколенника).
Патология одинаково распространена среди представителей обоих полов:
- у мужчин тендинит встречается преимущественно в возрасте 16–40 лет из-за спортивного образа жизни;
- у женщин – после 40–45 лет в связи со снижением уровня половых гормонов, из-за чего ослабляются связки.
Обычно от заболевания страдает только одна нога, которая является толчковой. У правшей – правая нога, у левшей – левая. Однако встречаются и случаи двустороннего тендинита связки надколенника.
Заболевание может привести к серьезным изменениям связки или даже к ее разрыву. Поэтому при первых же симптомах следует обратиться к спортивному врачу, травматологу или ортопеду.
При своевременном начале лечения воспаление устраняют и полностью избавляются от негативных проявлений болезни.
Причины заболевания и факторы риска

Анатомия коленного сустава. Нажмите на фото для увеличения
Связка испытывает умеренные нагрузки при ходьбе, сильные – при беге и прыжках. Чрезмерные физические нагрузки приводят к регулярным микроповреждениям связок.
Основной фактор, запускающий механизм развития тендинита, – профессиональный спорт. Тендиниту собственной связки надколенника более всего подвержены люди, которые постоянно испытывают нагрузки на ноги: футболисты, хоккеисты, баскетболисты, волейболисты, прыгуны, бегуны, велосипедисты.
Спортсмены, чья деятельность связана с нагрузками на руки (теннисисты) страдают от латерального тендинита – воспаления связки локтя.

Связочный аппарат локтя. Нажмите на фото для увеличения
Развитие тендинита связки надколенника провоцируют:
- чрезмерно длительные спортивные тренировки, резкое увеличение длительности или интенсивности занятий;
- бег по твердым поверхностям (асфальту), повышенные нагрузки на четырехглавую мышцу бедра;
- чрезмерные нагрузки на коленный сустав, окружающие его сухожилия и связки (синдром перетруженности колена);
- многократные микротравмы при беге и прыжках, неоднократные растяжения, ригидность мышц (повышение тонуса мышц, затрудняющее их подвижность);
- возрастные изменения в организме после 40 лет: снижение кровоснабжения связок и невозможность справиться с повседневными нагрузками;
- заболевания, связанные с патологиями соединительной ткани: сахарный диабет, почечная недостаточность в хронической форме, ревматоидный артрит (аутоиммунное воспаление суставов), системная красная волчанка (аутоиммунное заболевание с поражением суставов, глаз, кожи, сердца);
- длительное лечение с использованием глюкокортикостероидных препаратов (средств на основе гормонов коры надпочечников: Дексаметазон, Преднизолон, Гидрокортизон).
Три типа патологии
В зависимости от причин тендинита собственной связки надколенника выделяют 3 его разновидности:
Его развитие обусловлено повышенной физической нагрузкой, неоднократными микротравмами и растяжениями, которые сам человек может и не замечать.
Связка обычно воспаляется в верхней части – в месте ее крепления к надколеннику. Реже воспаляется нижняя часть связки. 
Тендинит механического происхождения
Дегенеративный вид тендинита связки надколенника – заболевание, возникающее в связи с возрастными изменениями.
Из-за старения организма связка хуже снабжается кровью и перестает справляться с повседневными нагрузками. В результате возникают микротравмы и растяжения.

Пластика передней крестообразной связки. Нажмите на фото для увеличения
Читайте также:


