Судороги в ноге ишиас
Содержание
Знать врага в лицо: что такое ишиас?
Позвоночник – один из критически важных элементов организма. Будучи основой всей опорно-двигательной системы, он в то же время выполняет защитную функцию: предохраняет спинной мозг и объединяет нервные окончания, ведущие ко всем органам нашего тела.
Самый крупный нерв называется седалищным. Он начинается в поясничном отделе позвоночника и проходит по обеим ногам до пальцев стоп. Таким образом, именно седалищный нерв отвечает за рефлексы и чувствительность ног, и любые его повреждения могут привести к онемениям, мышечной атрофии, болям в спине и пояснице, хромоте и даже обездвиживанию.
Ишиас – это заболевание седалищного нерва, обусловленное его раздражением, воспалением и защемлением. При этом сам ишиас отдельной болезнью не является – он возникает как ответная реакция на нарушения в работе организма, вызванные как внешними, так и внутренними факторами.
Причины: отчего возникает защемление седалищного нерва?
Наиболее распространенная причина ишиаса – повреждения и заболевания позвоночника, такие как межпозвонковая грыжа, остеохондроз, спондилолистез (смещение одного из позвонков), остеофиты (костные наросты на позвоночнике) и другие патологические процессы.
Однако защемление может быть спровоцировано и другими причинами:
- травмы, сильная и резкая нагрузка на позвоночник (особенно после длительного состояния покоя);
- новообразования и опухоли;
- инфекция и переохлаждение;
- гормональные нарушения;
- восстановление после операций, беременность.
В любом случае, не зависимо от причины болезни, ишиас сам по себе не является диагнозом – скорее, это симптом, указывающий на неполадки или перестройки в организме, к которым позвоночник оказался не готов.

Симптомы: как распознать ишиас?
Клиническая картина заболевания седалищного нерва может различаться в зависимости от причины, стадии развития и индивидуальных особенностей организма. Тем не менее есть стандартный набор симптомов, проявляющихся в той или иной степени практически у каждого, кто сталкивался с этим недугом.

Первая помощь: что делать, если приступ застал вас врасплох?
Прежде всего, обеспечьте себе покой: примите горизонтальное положение, лягте на спину на ровную жесткую поверхность, ноги согните в коленях. Любые движения сведите к минимуму. Если приступ не проходит в течение нескольких минут, а характер боли только усиливается, используйте обезболивающие и противовоспалительные средства: мази и таблетки.
Прогрессирование болезни: чем опасен ишиас?
Защемление седалищного нерва опасно, в первую очередь, возможными осложнениями со стороны разных систем организма и, прежде всего, позвоночника. Дело в том, что при поражении нерва нарушается чувствительность, которая впоследствии может привести к полной атрофии и параличу мышц.

Болезнь невралгический ишиас: диагностика
Главное при защемлении нерва – определить причину заболевания. Произвести грамотную диагностику и составить программу лечения поможет врач-невропатолог. Он сможет установить наличие воспаления, провести классификацию расстройств, зафиксировать характеристики болей.
Для идентификации природы ишиаса рекомендуется рентгенографическое обследование или томография (компьютерная либо магнитно-резонансная). Рентген позволит выявить патологии позвонков и межпозвоночных дисков, а определить причины ишиаса, скрытые в мягких тканях, поможет МРТ. Необходимый тип обследования назначает только врач – с учетом первичной диагностики и существующих противопоказаний.
Существует еще один вид обследования – электронейромиография (ЭНМГ) – стимуляция нерва электрическим импульсом для оценки общего состояния мышц и нервных окончаний. Обычно его рекомендуют при нарушениях координации и чувствительности.
Способы лечения: как бороться с ишиасом?
На начальных этапах с болезнью эффективно справляются медикаменты: обезболивающие и нестероидные противовоспалительные средства, анальгетики, которые блокируют болевые ощущения и снижают воспаление; миорелаксанты, нормализующие мышечный тонус и устраняющие спазм; хондропротекторы, призванные укрепить и восстановить хрящевую ткань.
Способы лечения ишиаса напрямую зависят от стадии заболевания и причин, его спровоцировавших.
Комплекс процедур при защемлении нервов
Для наилучшего эффекта лечения ишиаса рекомендуется комплексная терапия, которая, наряду с лекарственными препаратами, может включать растирания, массажи, мануальную и физиотерапию, а также другие методы, оказывающие общеукрепляющее действие и восстановление мышечного тонуса.

Массаж и мануальная терапия
Многие считают, что при ишиасе массаж противопоказан – и это опасение абсолютно беспочвенно! Наоборот, правильно сделанный массаж улучшает циркуляцию крови, в том числе способствует ее притоку к поврежденным нервным окончаниям, нормализует мышечный тонус, снижает воспаление, уменьшает боль и дискомфорт.
Как сделать массаж самостоятельно при помощи профессионального массажера Drevmass, смотрите здесь :
Гимнастика при ишиасе
Активность – залог здоровья и хорошего самочувствия, и заболевания седалищного нерва не должны стать ограничением для ведения активного образа жизни. Нередко при ишиасе врач рекомендует кинезиотерапию – лечение движением – определенный вид гимнастики и ЛФК, который применяется в медицинских учреждениях под контролем специалистов.
Так, некоторые виды упражнений при ишиасе вполне можно выполнять самостоятельно в домашних условиях. Но будьте осторожны: при любом усилении болезненных ощущений немедленно прекратите упражнение!
- Наклоны
Встаньте ровно, ноги на ширине плеч, руки на пояс или вдоль корпуса. Делайте поочередные наклоны в стороны, при этом старайтесь задержаться в крайнем положении на две-три секунды. Повторите по пять раз вправо и влево. - Повороты
Сядьте на стул или на пол (ноги согните в коленях, сядьте на пятки), спину выпрямите, лопатки сведите к центру. Выполняйте повороты (развороты) корпуса – по пять раз в каждую сторону. - Подъемы ног
Ложитесь на спину, руки вдоль тела. Согните в колене левую ногу и подтяните к себе, задержите на десять секунд, верните в исходное положение. Проделайте то же для правой ноги. Затем прямую левую ногу поднимите вверх (до угла 90 градусов к полу или настолько, насколько позволяет физическая подготовка). Пауза в десять секунд – смена ноги. Полный цикл упражнения повторите пять раз. - Подъемы корпуса
Ложитесь на живот, руки согните в локтях (как если бы вы собрались отжиматься). Отталкиваясь ладонями от пола, поднимите корпус вверх. Таз при этом должен остаться на полу. Зафиксируйте себя в крайнем положении на десять секунд, затем опустите обратно. Пять повторов.
Разумеется, во время обострения вам нужно минимизировать движения и обеспечить покой. Однако в период ремиссии вполне возможно продолжать полноценно жить и даже выполнять несложные физические упражнения, наполняя клетки кислородом и поддерживая мышцы в тонусе.

Физиотерапия и нетрадиционные методы
При ишиасе могут быть полезны самые разные процедуры, которые не только снимают спазм и болевые ощущения, но и оказывают общее оздоровительное воздействие. Среди наиболее часто рекомендуемых: электрофорез, лазерная, магнитная и ультравысокочастотная терапия (УВЧ), акупунктура.
Самым большим и длинным нервом в человеческом организме считают седалищный. Он находится в нижней области спины, направляется в сторону ягодиц и заканчивается в ногах. В силу некоторых причин на седалищный нерв оказывается давление, развивается воспалительный процесс, и пациента мучают боли.
Причины недуга
Воспаление седалищного нерва (другое название – ишиас) не относится к самостоятельным заболеваниям. Обычно оно возникает как признак другой болезни. Вызвать появление такого симптома способны следующие факторы:
- Межпозвоночная грыжа.
- Тяжелая форма остеохондроза позвоночника.
- Травма опорно-двигательного аппарата.
- Переохлаждение организма.
- Новообразования в позвонках.
- Артрит суставов.
- Гинекологические патологии.
- Инфекционные болезни.
- Вынашивание ребенка.
- Проблема со стулом в виде запора.
- Чрезмерные физические нагрузки.

Симптомы защемления
Главный признак ущемления седалищного нерва – сильный болевой синдром, затрагивающий поясничный отдел бедро и ягодицу. Боль способна отдавать в голень и даже ступни. Болезненность имеет разный характер: острый, ноющий, пульсирующий. Это зависит от интенсивности развития недуга. Также могут возникнуть кратковременные болевые приступы во всем теле.
Пациент отмечает онемение ног, чувство жжения или покалывания в ягодицах и бедрах. Неприятные ощущения становятся сильнее, когда человек сидит. В лежачем положении симптомы беспокоят не так выраженно.
Также усиление боли бывает при любой двигательной активности, даже при кашле. Пациенту становится трудно ходить, ухудшается качество его жизни. При несвоевременной терапии появляется слабость в мышцах, которая способна привести к негативным последствиям.
Диагностика
Когда воспален седалищный нерв, перед назначением лечения проводится обследование, чтобы выявить причину возникновения боли. Оно должно быть комплексным и тщательным, потому что вызвать защемление способны разные патологии.

Требуется посетить невролога, который проведет осмотр, оценит рефлексы нижних конечностей, чувствительность кожи. Исходя из этого поставит предварительный диагноз. Для уточнения пациенту понадобится пройти:
- Рентгенографию для проверки наличия заболеваний позвоночника.
- Компьютерную томографию.
- Радиоизотопное сканирование позвонков.
- МРТ пояснично-крестцового отдела позвоночника.
Также назначаются лабораторные исследования крови и мочи для оценки общего состояния здоровья человека.
Неотложные манипуляции при защемлении
Если пациента внезапно настигла боль в области седалищного нерва, требуется проведение правильной первой помощи. Нужно вызвать доктора, а до его приезда выполнить следующие действия:
- Попросить человека лечь животом вниз на твердую и ровную поверхность.
- Под грудь положить валик.
- Накрыть пациента легким одеялом.
Не разрешается прикладывать к больному месту грелку: она усугубит отечность и развитие воспалительного процесса, что усилит болезненность.
Способы борьбы с патологией
Лечение защемления нерва седалищного носит комплексный характер. Тактику оздоровительных мероприятий разрабатывает лечащий доктор на основе данных диагностики.

При лечении ишиаса применяют много различных средств: таблетки, инъекции, мази. Главная цель медикаментов – устранить патологический процесс и болевые ощущения.
Защемление седалищного нерва часто сопровождается напряжением мышц ног и поясницы. Поэтому врачи назначают миорелаксанты, которые расслабляют ткани. В первые дни делают инъекции с таким лекарством, а затем пациенты принимают его в форме таблеток.
Доза подбирается лечащим врачом в индивидуальном порядке, исходя из степени мышечного недуга. Длительность использования также определяется специалистом.
Эти средства предназначены для устранения болевого симптома. Выпускаются они в любых лекарственных формах. При сильно выраженной боли колют инъекции, при слабых принимают таблетки или наносят мази.
Витаминные комплексы назначаются для укрепления иммунной системы. Рекомендуется прием компонентов групп B, E, D и C. Для каждого пациента подбирается отдельный препарат в зависимости от степени недуга, состояния организма.
Эффективно и лечение воспаления седалищного нерва уколами. Для инъекций могут назначаться разные средства. Это зависит от стадии развития патологии, общего состояния человека, наличия других заболеваний и прочих факторов.
Рекомендуются следующие уколы при защемлении седалищного нерва:
Кроме лекарственных препаратов доктора назначают витамины в виде инъекций. Непосредственное введение в кровь предпочтительнее, потому что вещества всасываются намного быстрее и в большей степени. Терапия уколами длится не более 3 дней, после чего пациент переходит на таблетки или местные средства.

Для терапии воспаления нерва седалищного назначаются не только лекарственные препараты, но и физиопроцедуры. Пациентам рекомендуется посещать сеансы:
- электрофореза;
- фонофореза;
- магнитотерапии;
- лазерного лечения.

Методики помогают устранить болевой синдром, расслабить мышечные ткани, подавить развитие недуга. Для избавления от патологического процесса требуется около 15 процедур.
Лечебная физкультура при ишиасе требуется для устранения болевых ощущений, предотвращения повторного проявления недуга, снятия воспаления, избавления от патологий позвоночника или мышц. Разрабатывает комплекс ЛФК специалист с учетом степени развития болезни. Сначала пациенты делают упражнения под наблюдением инструктора, а затем в домашних условиях.
Гимнастика проводится каждый день по 2-3 раза. Движения должны быть медленными, плавными. Нельзя допускать резкости действий, чтобы не раздражать седалищный нерв и не перенапрягать мышцы ног.
Запрещается проводить лечебную физкультуру людям с обострением хронических патологий, развитием гнойных процессов в организме, высокой температурой тела, сильной болью в пораженной области.
Также вместе с ЛФК назначают массаж нижних конечностей и спины. Процедура помогает ослабить болезненность. Проводят при разных степенях развития недуга. При выраженных болях используют легкие движения, чтобы избежать раздражения седалищного нерв. При затихании симптома разрешается переходить к более интенсивному массажу.
Оперативное вмешательство при ишиасе назначают редко. Показанием к операции является отсутствие результата от консервативного метода лечения. Для устранения воспаления нерва седалищного проводят микродискэктомию и дискэктомию. В процессе таких методик нерв удаляется полностью или частично.

При защемлении седалищного нервного окончания активно применяют народные средства. Их существует очень много, что позволяет подобрать для каждого пациента подходящий рецепт. Проводить лечение домашними методами можно с разрешения лечащего доктора.
Из наиболее эффективных средств народной медицины выделяют пчелиный воск. Его разогревают на водяной бане, чтобы размягчить, затем делают лепешку и прикладывают ее к пораженному месту. Сверху обматывают полиэтиленом и перебинтовывают, оставляя на ночь. Проводить лечение воском надо 7 дней.
Также хорошо помогает растирание больного участка тела настойкой, сделанной из почек сосны или ели. Для приготовления средства в пятисотмиллилитровую банку кладут растения, заливают водкой, дают настояться в течение недели в темном месте. 2 раза в день этой настойкой растирают пораженную область.
Доктора советуют пациентам с воспалительным процессом седалищного нерва заняться йогой. Применяемые позы направлены на растяжение мышечных тканей, предотвращение защемления нервных корешков. Упражнения выполняют плавно и медленно, следя за дыханием.
Проводить занятия следует на коврике. В первую очередь делают упражнения для вытягивания мышечных тканей позвоночника. Для это применяют следующие действия:
- Перекатываются по полу, подтянув ноги к груди и обхватив их руками.
- Прижимают согнутую в колене ногу к грудной клетке и тянутся к ней лбом, задерживаясь на несколько секунд.
После этого переходят к более сложным позам. Рекомендуется также делать упражнения, направленные на укрепление мышц позвоночника. Они включают в себя наклоны, прогибы спины и прочее. В процессе выполнения важно следить за правильностью дыхания.

Благодаря этой техники нормализуется кровоток, улучшается деятельность нервных окончаний. Уже после первого сеанса пациенты ощущают облегчение. Но для устранения защемления нерва требуется пройти весь курс терапии.
Борьба с патологией при вынашивании ребенка
Лечение ишиаса в период беременности проводится с помощью следующих методик:
- Прием нестероидных противовоспалительных средств, обезболивающих препаратов.
- Физиотерапия.
- Массаж.
- Мануальное лечение.
- ЛФК.
Трудности в лечении женщин, вынашивающих ребенка, состоят в том, что выявить причину воспаления нерва (седалищного) не так просто. Ведь во время беременности запрещается проводить рентгеновское исследование, томографию. Также сложность терапии заключается в том, что многие медикаменты принимать будущим мамам нельзя.
Предупреждение недуга

Предотвратить развитие ишиаса можно с помощью поддержания мышц позвоночника в тонусе. Для этого достаточно ежедневно выполнять простой комплекс упражнений. Если у пациента сидячая работа, то нужно делать перерыв каждый час и выполнять зарядку.
Также требуется избегать переохлаждения и п
овреждений позвоночного столба, своевременно лечиться при патологиях опорно-двигательного аппарата.
Воспаление нерва седалищного – неопасный, но очень болезненный недуг. Но это не значит, что его можно игнорировать. При возникновении болевых ощущений следует посетить доктора.
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
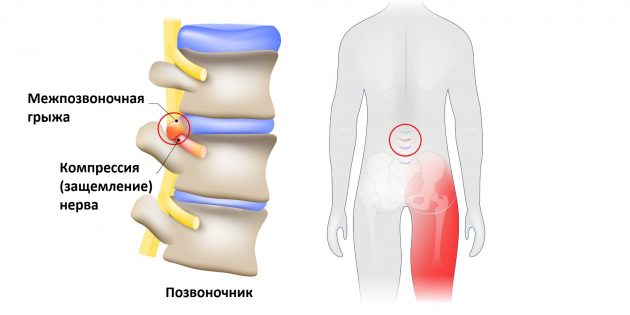
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
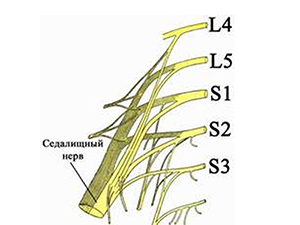
Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.

Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Читайте также:


