Субкортикальная киста коленного сустава что это такое
Из этой статьи вы узнаете про кисту коленного сустава, что это за образование, какие существуют виды патологии, насколько они опасны. Причины, симптомы и лечение.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Кистой называют полость, окруженную оболочкой и наполненную жидкостью. Это доброкачественное образование, с четкими границами, упругое при надавливании.
Выделяют семь разновидностей кист коленного сустава:
- Киста Бейкера, располагается сзади, в области подколенной ямки и является выпячиванием (грыжей) межсухожильной сумки, расположенной между сухожилиями икроножной и полуперепончатой мышц.


Нажмите на фото для увеличения

Нажмите на фото для увеличения

Субхондральная возникает из-за дегенеративно-дистрофического перерождения (старения) хрящевой ткани и представляет собой небольшую полость (0,5–1,5 см) на границе перехода костной ткани в хрящевую.

Вокруг коленного сустава – 13 крупных и мелких сумок (бурс). При определенных условиях (травмы, заболевания) каждая может наполниться синовиальной жидкостью (или кровью) и воспалиться. Чаще других возникает подколенная киста Бейкера (38 %).
Доброкачественные новообразования в области коленного сустава появляются по сходным причинам (повреждения, патологические процессы) и протекают с похожими симптомами – при увеличении размера начинают сдавливать прилегающие ткани, вызывая боль, нарушения кровоснабжения, недостатки иннервации (сбой в работе нервных окончаний).
Это делает образования в области коленного сустава опасными – они могут спровоцировать варикоз (расширение вен), мышечную атрофию (слабость), разрыв связок и менисков, появление деформирующего артроза (разрушение сустава).
Иногда кисты проходят сами, без лечения (ганглиевые), но чаще требуется пункция или хирургическое удаление оболочки. В 90 % случаев образования излечиваются полностью и без последствий для колена.
При подозрении на патологию обращаются к врачу-ортопеду, травматологу.
Причины кистозных образований
Причинами формирования кистозных образований являются повреждения тканей коленного сустава из-за:
- травм, ударов, ушибов, переломов;
- разрывов и растяжений менисков, связок;
- чрезмерного напряжения, нагрузки на колено;
- синовитов, бурситов (воспаление синовиальной оболочки суставной и околосуставных сумок);
- артритов (воспаление тканей сустава);
- артрозов (хроническая болезнь с изменением формы суставных поверхностей);
- новообразований (опухоли).
Если причина неизвестна – образование считают идиопатическим (возникшим без определенных причин).

Нажмите на фото для увеличения
Характерные симптомы
Небольшая киста колена обычно протекает бессимптомно, не доставляет никаких неудобств и обнаруживается случайно (при МРТ-исследованиях по поводу других патологий).
Увеличение размера сопровождается появлением округлого упругого выпячивания любой локализации (сбоку, спереди, сзади, под коленом), дискомфорта, болевых ощущений.

Выпячивание кисты сбоку колена
Человеку больно и сложно выполнять определенные движения, например, киста подколенной ямки затрудняет сгибание и разгибание ноги. Ее рост сопровождается покалыванием и нарушениями чувствительности стопы, болями в голени, скованностью колена.
Общие симптомы, по которым можно заподозрить кисту коленного сустава:
- округлое выпячивание, упругое при надавливании (исключение – ганглиевые внутрисуставные, внутрикостные и субхондральные кисты);
- распирание, дискомфорт, боль при выполнении определенных движений и нагрузке (сгибание, разгибание сустава, вращение голени, перенос веса на ногу);
- скованность, недостатки подвижности, вызванные увеличением кисты или болью, которую причиняют движения.
Какими могут быть последствия? Быстро растущая киста вызывает:
- Отсутствие чувствительности, онемение ноги ниже колена.
- Воспаление и отек тканей голени и колена (при разрыве оболочки).
- Мышечную атрофию (снижение силы и уменьшение объема мышц бедра и голени).
- Варикоз, застой крови.
- Артроз.
Диагностика
Небольшие кисты часто диагностируют случайно – они не доставляют неудобств и не заметны.
Крупные выпячивания, которые меняют очертания сустава, легко диагностируют в ходе осмотра.
Дополнительные исследования назначают, чтобы исключить осложнения (артроз колена) и выяснить причину, по которой образовывается грыжевое выпячивание.
Какие исследования может назначить врач:
- рентгенографию (выявляют изменения суставных поверхностей колена и надколенника, наличие внутрикостных ганглиевых и субхондральных кист);
- УЗИ или МРТ (определяют степень повреждения околосуставных тканей, место локализации образования);
- исследование содержимого (извлекают пункцией и определяют характер жидкости, состояние оболочки, возбудителя при инфекционном процессе).
Если выпячивание расположено не снаружи, а внутри (ганглиевая киста коленного сустава), применяют артроскопию – метод исследования с введением в полость сустава специального зонда с оптическим прибором на конце.

Артроскопия коленного сустава
Методы лечения
Небольшие кисты можно лечить консервативными методами, крупные – только пункцией (удалением жидкости) или операцией (иссечением оболочки). В 90 % случаев грыжевые выпячивания излечиваются полностью и без последствий.

Пункция коленного сустава
Экстренное лечение требуется:
- если образование нагноилось (гнойное воспаление из-за проникновения возбудителей в полость);
- если появилась угроза разрыва оболочки.
Консервативно лечат мелкие образования и кисты после пункции (лечащий врач извлекает жидкость через небольшой прокол). После пункции сустав обездвиживают (на срок от 7 до 14 дней, наступать можно – сгибать в колене нельзя) и назначают:
- Противовоспалительные гормональные (Гидрокортизон) и негормональные средства (Нимесил, Диклофенак) в уколах и таблетках.
- Антибиотики сразу после пункции и курсом при гнойном воспалении.
- Противовоспалительные мази (Вольтарен, Индометацин) и компрессы с Димексидом.
- Физиотерапевтические процедуры (электрофорез с Гидрокортизоном, магнитотерапию, лазеротерапию).
Обязательное условие – устранение причины появления кисты. Например, при подагрическом артрите назначают Аллопуринол, при аллергическом – антигистаминные препараты (Супрастин).
Если пункция и лечение медикаментами не принесли результатов
Отслоение и удаление оболочки
Киста быстро растет
Перевязывание питающей ножки, которая объединяет кисту с суставной сумкой (при необходимости)
Появились признаки сдавления окружающих тканей (покалывание, онемение, отек)
Восстановление или удаление тканей (параменисковая киста коленного сустава протекает с вовлечением связок и прикапсулярной зоны)
При остром гнойном воспалении
Хирургическое вмешательство осуществляют 2 способами:
- полостным (рассекают, а затем ушивают ткани над кистой);
- малоинвазивным, артроскопическим (оптический зонд и другие инструменты вводят в полость через небольшие проколы).
После операции колено обездвиживают – его нельзя сгибать от 7 до 14 дней (иногда больше), назначают курс антибиотиков и противовоспалительных мазей, таблеток, физиотерапию, лечебную гимнастику (консервативное лечение).
Для восстановления после операции достаточно от 2 до 4 недель.

Полостная операция по удалению кисты коленного сустава. Нажмите на фото, чтобы увидеть его в четком варианте
Как лечить кисту колена народными средствами:
- Настойка на золотом усе (Каллизии душистой). Возьмите банку объемом 3 литра, на 3/4 заполните ее листьями и побегами золотого уса, залейте водкой. Через 3 недели настойку можно втирать в коленный сустав или использовать для компресса (смочите бинт, сложенный вчетверо, спиртовой настойкой и приложите к колену на 2 часа, под компрессную бумагу).
- Настой на чистотеле. Листья и побеги чистотела порубите, 2 столовые ложки залейте кипятком (100 мл). После остывания делайте с настоем компресс (на 2 часа 1 раз в 2 дня).
![]()
Растение чистотел![]()
Настой на чистотеле - Аппликации с глиной. Возьмите любую косметическую глину, разведите до консистенции сметаны крепким отваром ромашки (столовая ложка на 100 г кипятка, настоять под крышкой до остывания). Добавьте половину чайной ложки морской соли (на 100 г глины), обмажьте колено, закройте целлофановым пакетом и оставьте на 2–3 часа.
Народное лечение кисты на коленном суставе имеет смысл, пока выпячивание небольшое.
Профилактика
Что нужно сделать, чтобы предотвратить возникновение кистозных образований колена:
- не переохлаждайтесь и не носите неудобную обувь;
- следите за собственным весом;
- не нагружайте сустав, если планируется серьезная физическая работа – надевайте наколенники, фиксаторы;
- введите в рацион продукты, богатые витаминами, микроэлементами;
- регулярно выполняйте комплекс физических упражнений для укрепления мышц и связок колена;
- лечите болезни, которые могут спровоцировать повреждение тканей сустава, стать причиной формирования кисты.
Прогноз
Киста колена – не редкое заболевание:
- чаще других разновидностей диагностируют подколенную кисту Бейкера (38 % случаев);
- киста наружного (латерального) мениска является более распространенной, чем внутреннего (медиального) мениска в соотношении 5:1;
- реже всех видов диагностируют ганглиевые образования – всего в 2 %.
Некоторые новообразования не нуждаются в лечении и могут пройти сами (ганглиевые), другие приходится лечить в обязательном порядке. Наиболее результативный способ лечения – хирургический, удаление дает 90%-ю гарантию полного выздоровления. После консервативной терапии киста часто рецидивирует (в 60 % случаев).
На восстановление после хирургического вмешательства и консервативного лечения уходит до 4 недель (иногда больше).
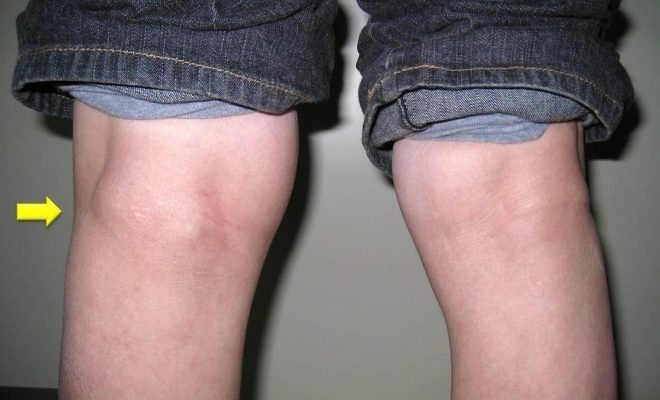
Скопившаяся жидкость на задней стенке коленного сустава становится причиной формирования кисты. Основные признаки – небольшая припухлость и невыраженные ямки. Киста коленного сустава лечится, причем к решению проблемы нужен особый подход.
Больше значение приобретает профилактика, которая должна быть правильной. Это особенно касается тех людей, которые уже ранее сталкивались с заболеваниями опорно-двигательного аппарата.
- Причины кист
- Классификация образований в суставе колена
- Симптомы
- Диагностика
- Лечение
- Реабилитация после операции
- Профилактика
Причины кист
Основная причина появления кисты – накопление в полости сустава жидкости. Это становится основой для формирования образования.
Чрезмерное количество жидкости появляется из-за полученных травм, чрезмерных нагрузок. Нередко осложнения возникают в результате развития артроза. Ушиб коленной чашечки и разрыв меникса во многих случаях провоцируют негативное течение.
Периартрит, артрит и прочие процессы, деформирующие полость сустава, связок и костной ткани могут стать проблемой, спровоцировавшей появление кисты.
Также в этом процессе большую роль отводят воспалительным процессам, возникающим из-за ранее перенесенной острой вирусной инфекции. Продолжительные бронхиты, которые длительное время не лечились или не подвергались эффективной терапии, также связываются с появлением кист в коленных составах.
Классификация образований в суставе колена
Опухоль может появляться в разных местах полости чашечки. От того, к какому типу относят образование, зависит и симптоматика, поэтому на предварительном этапе можно установить разновидность недуга.
В медицинской практике используется следующая классификация:
- Киста Бейкера. Болезненный процесс. При этом проблемная зона остается мягкой, гибкой, во время ходьбы адаптируется к движениям, но создает значительный дискомфорт в движении. Киста Бейкера встречается чаще всего. Локализация – коленная ямка, расположенная с задней стороны ноги.
- Ганглиевый тип кисты. Притока, сухожильное влагалище, суставная капсула, жидкость – содержимое образований. Внешне это объемные округлые капсулы, которые характеризуются твердой структурой. Чаще их несколько, они создают рельеф на поверхности кожи. При нажатии чувствуется боль. Ганглиевая киста обычно появляется у женщин – ее формирование может стать последствием нарушения обменных процессов и чрезмерной нагрузки на ноги. Гигрома, которую вовремя не вылечили, может способствовать развитию варикоза.
- Киста меникса. Меникс отвечает за амортизацию сустава при движении. При появлении жидкости, ткани подвергаются растяжению. Это становится причиной для развития образования. Установить заболевание без гистологического исследования сложно. Боли и дискомфорта в первое время нет, но при постепенном развитии начинает ощущаться уплотнение.
- Синовиальная киста. Этот вид образования плохо изучен, причины развития не установлены, а безоперационные методики не являются эффективными.
К лечению каждого типа кисты может подбираться разный подход – эффективность методик определяет врач после диагностики.
Симптомы
Признаки кисты в коленном составе и ее проявления могут выглядеть так:
- Дискомфорт. Образование давит на здоровые ткани, что особенно чувствуется во время движения. Человеку тяжелее ходить, внимание постоянно обращается на колено.
- Скованность и боль. Некоторые движения уже не удается выполнять так, как это было раньше. Нога хуже сгибается, появляется болевой синдром.
- Икроножные мышцы начинают болеть. Мышечные ткани и суставы тесно связаны. Нередко неприятные ощущения отдают на мышцу.
- Припухлость, бугристость, которая при пальпации помогает установить неоднородность внутренних тканей. Размеры образований могут отличаться, как и их количество.
Симптоматика может быть более широкой. При воспалении у человека периодически поднимается температура, чувствуется слабость, ноги ноют, ходить тяжелее в целом, а не только из-за деформации тканей в проблемном месте.
Симптомы могут усиливаться или снижаться в интенсивности в зависимости от общего самочувствия, погодных условий, развития других недугов.
Диагностика
Какие показатели необходимо определить при проведении диагностики:
- где сформирована киста – точное место;
- форма образования;
- состав жидкости;
- размер.
Получить образец жидкости удается с помощью проведения пункции в колене ноги. Такое исследование особенно точно помогает определить состав проблемного формирования.
Исследования крови и мочи помогут определить, есть ли в организме воспалительный процесс, какое в целом состояние здоровья у пациента.
Аппаратные исследования – МРТ и УЗИ – устанавливают место образования, точный размер, возможные осложнения, степень развития и роста. С помощью таких методик диагностики удается точно определить тип заболевания.
Артроскопия назначается, когда результат других методов диагностики спорный или недостаточно информативный. Делается разрез и проводится осмотр с помощью медицинской трубки.
Лечение
Воспаление и боль – проблемы, которые можно решить посредством назначения противовоспалительных и обезболивающих препаратов. Их подбирает врач. Также специалист назначает диагностику, на основании которой определяет тип образования.
Лечение любой кисты коленного сустава будет эффективным после проведения хирургического вмешательства. Методик такового существует несколько – их практикуют в современных клиниках.
- В несложных случаях может проводиться пункция. Врач откачивает жидкость с проблемного места. Такой метод хирургической терапии считается самым быстрым, безболезненным и не требующим длительную реабилитацию.
- Физиотерапия – лечебная физкультура, ЛФК, прием противовоспалительных лекарств. Физиотерапию внедряют при невыраженной проблеме – начальной стадии развития.
- Если пока неизвестно, что делать с образованием, назначаются витаминные комплексы, поддерживающая физкультура. СУФ-облучение помогает облегчить процесс подготовки и послеоперационный период, низкоинтенсивная УВЧ терапия активно снимает воспаление.
- Сероводородные ванны улучшают кровообращение, а это позволяет лучше питать ткани и запускать естественные восстановительные процессы в организме.
- Лечение народными средствами практически не приносит эффект и может повлечь осложнения, а главное, потерю драгоценного времени.
- В сложных случаях назначается рассечение опухоли с удалением содержимого. Это помогает вылечить кисту любой степени развития. Процедуры проводятся в стационарных условиях, требуется реабилитация и неподвижность сустава.
Традиционные методы считаются самыми эффективными, их внедряют в комплексе для достижения максимального результата. Народные методики воздействия – примочки, компрессы, применение лекарственных трав. Особое внимание уделяется настойке золотого уса – ее считают эффективной для снятия воспаления и уменьшения болевого синдрома.
Реабилитация после операции
Во время реабилитации после операции коленного сустава необходимо сохранять покой. Нельзя ходить, перемещаться. Двигательную активность нужно восстанавливать постепенно, только под контролем врача. Первую неделю пациент обычно проводит в стационаре, но после легкой пункции (откачки жидкости) этот период может быть уменьшен.
Хирург назначает компрессионные повязки, которые помогают фиксировать положение ноги и позволяют ускорить процесс выздоравливания. Обязательно после проведенной операции пациент проходит терапию, включая медикаментозную и физиотерапевтическую. ЛФК и тренировки, назначенные врачом, будут эффективными.
Процесс реабилитации длится от одного до нескольких месяцев, но о полном выздоровлении говорить сложно, не зная особенностей течения заболевания и состояния здоровья пациента.
Профилактика
Основная профилактика – отказ от изматывающей физической активности и действий, которые могут привести к травмам. Обменные процессы также нужно контролировать. Артроз, артрит и другие недуги составов необходимо своевременно диагностировать и лечить, оказывая активное поддерживающее воздействие.
Достаточная активность, здоровый образ жизни, правильная ходьба, которая не нарушает структуру сустава и не способствует его разрушению, поможет снизить вероятность формирования кисты в его полости.
Что такое
Копчиковая киста относится к числу врождённых аномалий. Заболевание связано с наличием небольшого образования вытянутой формы.
Оно имеет вид полости, расположенной в подкожном слое немного выше анального отверстия. Изнутри это полость выстлана эпителием, снабженным железами. Патология развивается в период эмбрионального развития.
Она может не доставлять больному никаких неудобств, до тех пор, пока продукты жизнедеятельности желез беспрепятственно выводятся из организма. Но под влиянием неблагоприятных обстоятельств происходит закупорка протоков, из-за чего отходы начинают скапливаться и воспаляться.
Это заболевание относится к числу достаточно редких. Присуще оно в основном мужскому полу. У женщин копчиковую кисту обнаруживают в несколько раз реже.
Клинические проявления
- Нехарактерны
- Болевой синдром
- Припухлость.
Образование аневризмальных кист у девочек чаще связано с половым созреванием и становлением менструальной функции. В этот период идет становление гормональной системы и нарушение механизмов свертывания крови, что оказывает влияние на кровоснабжение костной ткани.
Иногда костные патологические очаги никак не проявляются, а обнаруживаются случайно при проведении рентгенологического исследования или при переломе. Но при достижении больших размеров новообразование сопровождается отеком конечности, болью неопределенного характера, усиливающейся при движении и играх.
При осмотре определяется расширение подкожных вен, покраснение и повышение местной температуры, ограничение движения в рядом расположенном суставе. Если киста расположена в позвонке, могут наблюдаться неврологические симптомы от сдавления опухолью нервных корешков. При локализации в трубчатых костях нарушается функция опоры.
Проявление кисты может быть связано с переломом, который возник от незначительной травмы среди полного здоровья ребенка.
При рентгенологическом исследовании определяется крупный очаг до 20 см в диаметре, выходящий за пределы кости, но отграниченный надкостницей. Также определяются полости и разрушение костной ткани.
Диагноз основывается на клинических данных, рентгенологическом исследовании. Для уточнения характера новообразования проводят УЗИ, КТ, МРТ, ангиографию, пункционную трепанобиопсию пораженного участка, цитологический анализ внутриполостной жидкости.
Классификация
Кисты, формирующиеся в пояснично-крестцовом отделе позвоночника, очень разнообразны. Чтобы понимать, что они собой представляют, необходимо рассмотреть существующие разновидности.
Стенки такого новообразования представлены паутинной оболочкой спинного мозга. Может располагаться в разных отделах позвоночника, но обычно ее обнаруживают в пояснично-крестцовой зоне.
Такая опухоль развивается вследствие полученных травм. Параартикулярная (паравертебральная) киста копчика может быть двух видов: ганглионарная и синовиальная. Они различаются в наличии либо отсутствии синовиального эпителия.
Данная разновидность опухоли формируется внутри кости. Содержимое ее представлено венозной кровью. Аневризмальная киста может стать причиной разрушения костей.
Это ещё одна разновидность костной кисты. Формируется солитарная опухоль в длинных трубчатых костях. Отдельным ее типом является субкортикальная опухоль, которая появляется под костной оболочкой.
Такой тип новообразования формируется во внутренних слоях тканей. Дермоидная киста имеет вид небольшой и плотной капсулы.
Это разновидность патологии характеризуется расположением под поверхностью кожи. Иначе она называется эпителиальный копчиковый ход.
Данный вид патологии представляет собой ее острую форму, разбившийся вследствие инфекции. Можно сказать, что это нагноившаяся копчиковая киста.
По форме протекания болезни ею можно разделить на неосложненную (неблагоприятная симптоматика отсутствует), острую (сопровождается инфекционно-воспалительные процессом и интенсивным образованием гноя) и хроническую.
Прогноз при костной кисте
Прогноз при костной кисте зачастую благоприятный. После того как полость редуцировалась (уменьшилась или даже заросла), наступает полное выздоровление, при этом трудоспособность пациента в отдаленном периоде не страдает. Иногда возможно возникновение рецидивов.
Отдаленные негативные последствия могут возникнуть в виде контрактур и/или массивного разрушения костной ткани.
Но при своевременном выявлении и лечении, скрупулезном соблюдении врачебных рекомендаций такие последствия развиваются редко.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
Прогноз заболевания благоприятный. Трудоспособность не страдает. Но при отсутствии адекватного лечения и неполном хирургическом удалении кисты возможен ее рецидив, активный рост с разрушением кости. В следствие возможны деформация и укорочение конечности с нарушением ее функции.
- Склонность к быстрому росту приводит к возникновению патологических переломов.
а-dАневризмальная киста кости в проксимальной части правого бедра у мужчины 26 лет: a) На рентгенограмме проксимальной части правого бедра в прямой проекции определяется географическое, четко ограниченное, остеолитическое поражение;
b) На КТ (фронтальная плоскость) виден лизис кости с эндостальной зазубренностью; c)МРТ, Т1 -взвешенная последовательность. Опухоль гипоинтенсивная по отношению к МР- сигналу от костного мозга, в норме содержащего жир; d) МРТ, последовательность STIR. Интенсивность сигнала и наличие перегородок является типичным для аневризматической кисты кости.
Аневризматическая киста кости на рентгенограмме седалищной кости слева у мужчины 45 лет. Поражение в виде пузыря и лизис кости.
Причины
Причины возникновения патологии необходимо знать для того, чтобы избежать ее развития.
Появление кисты копчика обусловлено двумя обстоятельствами: особенностями эмбрионального развития, во время которого она формируется, и неблагоприятными факторами, ведущими к обострению и возникновению ухудшений.
При отсутствии травмирующих воздействий это заболевание может не проявиться в течение всей жизни. Для этого обязательно необходимо присутствие вторичных факторов.
Получение травм в этой области приводит к нарушениям в структуре подкожно-жировой клетчатки, из-за чего могут образовываться новые ткани. При слабом иммунитете это может стать причиной обострения.
Из-за избыточного выделения пота поверхностные ткани загрязняются, что может вызвать закупорку протока. Недостаточная гигиена способствуют этому, в результате чего начинается загнивание, что и приводит к болезни.
Оно ведет к некрозу жировой ткани. Из-за этого освобождаются значительные участки, которая со временем заполняет межклеточная жидкость.
Такая особенность препятствует борьбе организма с неблагоприятными обстоятельствами. Лейкоцитарные клетки утрачивают способность различать здоровые и патологические ткани, что способствует развитию новообразований.
Из-за него возникает угроза защемление нервных корешков и тканей, расположенных рядом с позвоночником. Это может стать причиной некроза, после которого кистозная полость увеличивается и наполняется жидкостью.
В связи с этим в области между ягодицами могут накапливаться загрязнения, которые могут проникнуть в полость кисты и вызвать воспалительный процесс.
Симптомы
Этому заболеванию присуще бессимптомное протекание на протяжении длительного промежутка времени. Иногда могут присутствовать зуд в области между ягодицами. Патологические проявления начинают возникать лишь на этапе, когда киста сильно увеличивается.
Они возникают в межъягодичной зоне. Поначалу больной чувствует дискомфорт во время ходьбы, будто в этой области находится нечто инородное. По мере разрастания неоплазии боль усиливается.
Кожа в указанном месте краснеет. Сначала изменения затрагивают небольшой участок, но площадь его быстро увеличивается. Также появляется припухлость, вызванная отёком. Со временем этот участок уплотняется.
Прогрессирование патологии приводит к нагноению, из-за чего возможны головные боли и гипертермия. Кроме этого, из отверстия начинает выделяться гной.
Патологическое содержимое оказывает воздействие на весь организм в целом. Это приводит к общей слабости, повышенной утомляемости, головокружениям. У некоторых пациентов бывают приступы тошноты и рвота.
Ее присутствие обусловлено сильной болью и другими негативными симптомами.
Профилактика
Так как причины развития костных кист неизвестны, специфические методы профилактики отсутствуют. Снизить риск развития данных образований можно, соблюдая следующие рекомендации:
- предупреждение любых сосудистых нарушений, так как они могут привести к ухудшению местного кровотока с последующим формированием костной кисты, а если такие нарушения уже возникли – их своевременные выявление и лечение;
- профилактика остеомиелита, его своевременные диагностика и ликвидация;
- избегание влияния негативных физических и химических факторов;
- выявление и купирование гормональных нарушений, которые могут спровоцировать развитие костной кисты.
- Лучевая терапия в краснодарском крае
- Какой пса должен быть после лучевой терапии при рпж — LiveAcademy
- При лучевой терапии боли усиливаются
- Лучевое лечение злокачественных новообразований || Фиксирующие устройства для лучевой терапии
Диагностика
Это заболевание отличается очень характерными симптомами, поэтому предполагаемый диагноз обычно подтверждается. Для этого используют такие процедуры, как:
- Визуальный осмотр.
- Ректальное исследование.
- Фистулография. Посредством этой методики определяют местонахождение и особенности новообразования.
- УЗИ. С его помощью тоже удается определить локализацию и размеры кисты. Но для правильной расшифровки результатов необходим достаточно высокий уровень квалификации специалиста.
- МРТ или компьютерная томография.
На основе всего этого делают выводы о диагнозе и возможных рисках. После этого лечащий врач назначает лечение.
Лечение
Использование консервативной терапии в отношении этой патологии малоэффективно. Принимая лекарственные препараты, нельзя полностью удалить неоплазию. Поэтому медикаментозное воздействие направлено на купирование болевого синдрома и устранение воспалительного процесса.
Очень важно побороть воспаление перед проведением операции. Для этого больному рекомендуют прием антибиотиков и противовоспалительных средств.
От болей помогают анальгетики. Назначить их должен специалист с учетом индивидуальных особенностей организма и клинической картины. После хирургического удаления кисты препараты помогают ускорить процесс регенерации и предупредить повторное инфицирование, из-за которого возможен рецидив.
Основным методом лечения является хирургическое удаление новообразования. Известно несколько способов проведения такой операции. Выбор осуществляется согласно клинической картине.
Во время процедуры вместо скальпеля используется лазерный луч, с помощью которого послойно растекается кожа и жировая клетчатка. Далее осуществляют иссечение новообразования.
Преимуществом метода является возможность совершения точных действий за счёт бескровного проведения, поскольку сосуды под лазерным лучом запаиваются. Также это снижает риск послеоперационных осложнений.
В ходе такой операции аномальные клетки выпариваются радиоволновым ножом. Такое воздействие осуществляется бесконтактным путем, что практически ликвидирует риск травмирования.
Моментальная коагуляция сосудов обеспечивает обеззараживания рабочей поверхности. Восстановление после такого вмешательства занимает очень мало времени.
Ее проводят под наркозом, вырезая патологическое новообразование. Вмешательство является несложным и занимает около часа. Осуществлять его могут несколькими способами.
Такой метод воздействия необходимо применять при обширном нагноении. На первом этапе осуществляют удаление гноя и дренирование. После антибактериальной терапии проводят удаление кистозного образования.
Это вмешательство подразумевает удаление кисты с последующим вышиванием раневой поверхности. Для выведения патологических выделений устанавливается дренаж. Метод используют только при отсутствии воспалительного процесса. Его недостатком является значительный риск рецидива патологии.
Способ применяют во время ремиссии, если отсутствует нагноение. Электронож с помощью зонда вводят в пищевой канал и производят иссечение патологического новообразования. Необходимость в накладывании швов при такой операции отсутствует, поскольку она является малокровной.
При использовании этого метода вероятность рецидивов значительно ниже, чем во всех иных случаях. После удаления кисты швы не накладывают, позволяя ране затягиваться естественным путем. Это обеспечивает отток гноя и крови и препятствует развитию инфекционного процесса. Недостаток методики в длительном периоде восстановления.
Лечение кисты коленного сустава традиционными и народными средствами
Киста Бейкера – вторичное заболевание, являющееся следствием перенесенных травм, а также разного рода воспалительных процессов в области коленного сустава. Данное заболевание характеризуется развитием доброкачественного новообразования в задней части коленного сустава (подколенной ямке), что можно увидеть на фото кисты Бейкера коленного сустава. Содержание:
- Симптомы и диагностика кисты Бейкера
- Методы лечения кисты Бейкера
- Применение средств народной медицины при лечении кисты Бейкера
Размеры новообразования могут составлять от 2 до 150 мм, причем, чем больше киста, тем больше ощущение дискомфорта, которое она доставляет. Таким образом, можно сделать вывод, что на начальных этапах заболевание протекает бессимптомно. Прежде чем делать выводы о том, каким должно быть правильное лечение кисты коленного сустава, необходимо выяснить причины ее возникновения, а также симптоматику и нужные меры для постановки диагноза.
Киста Бейкера может развиться у людей разных возрастных групп, но чаще всего это заболевание бывает у людей старше сорока лет. У детей, подростков и молодых людей причинами возникновения кисты коленного сустава чаще всего являются перенесенные травмы. Вообще причин развития заболевания несколько:
- перенесенные ранее заболевания (артрит, артроз),
- травмы и повреждения коленного сустава,
- хроническое воспаление в области синовинальной оболочки (синовит).
Помимо вышеперечисленных причин, следует учесть, что в редких случаях киста может возникнуть без перенесенных травм, воспалительных процессов в области сустава или прочих заболеваний. Из этого следует, что явные причины кисты коленного сустава иногда отсутствуют.
Как уже говорилось выше, на начальных этапах развития киста коленного сустава не причиняет никакого дискомфорта человеку, то есть заболевание протекает бессимптомно. На более поздних стадиях, когда новообразование достигает уже зрительно различимых размеров, могут возникать следующие симптомы:
- ярко выраженное ощущение боли в области коленного сустава;
- вынужденное снижение подвижности колена, а также сопутствующее ему ощущение скованности, чаще всего возникающее по утрам;
- усиление болевых ощущений при увеличении нагрузки на больную конечность, а также при сгибе колена;
- появление в подколенной ямке опухоли, заметной невооруженным глазом.
Диагностика кисты Бейкера, как и диагностика большинства других заболеваний, проводится в несколько этапов.
- Начинается все, естественно, с консультации врача. Предположительный диагноз, как правило, ставится уже в это время. Во время беседы больной рассказывают врачу о причинах беспокойства и болевых ощущениях. Здесь необходимо учесть все симптомы кисты коленного сустава. В данное мероприятие включен также осмотр пациента, поскольку возможно выявление незаметной визуально кисты посредством пальпации.
- Следующий этап диагностики заключается в компьютерных исследованиях – это МРТ (магнитно резонансная томография). С помощью МРТ можно выявить наличие кисты, просмотреть ее структуру, а также обследовать мениск на предмет повреждений.
- Помимо этого, возможно применение рентгеноскопии, причем данная процедура не способна выявить кисту, но с ее помощью возможно определение наличия заболеваний, являющихся причиной развития новообразования коленного сустава.
- При лабораторных исследованиях у больного производится забор синовинальной жидкости. Также иногда бывает необходим анализ крови, способный выявить наличие в организме воспалительных процессов.
После постановки диагноза на фоне всех необходимых исследований, остро встает вопрос о выборе метода лечения кисты коленного сустава. При наличии данного заболевания возможны два варианта лечения.
При данном методе применяются пункции. С помощью шприца с большой иглой из кисты производится забор синовинальной жидкости. После того, как жидкость была удалена из новообразования, в него вводится противовоспалительное средство. Помимо пункций, больному часто назначают противовоспалительные препараты в форме таблеток и инъекций. Это необходимо в случае возникновения очагов воспаления после пунктирования кисты коленного сустава. Также возможно применение физиотерапии, которая благотворно влияет на восстановительный процесс.
Консервативный метод лечения новообразований в подколенной ямке не всегда оказывается эффективным. В случае повторного возникновения кисты Бейкера процедуру пунктирования проводят снова. Если несколько курсов консервативного лечения не приносят необходимого результата, остро встает вопрос об оперативном вмешательстве.
Осложнения
Патология не только доставлянт значительный дискомфорт своему обладателю. Также она опасна своими осложнениями. К ним относятся:
- экзема;
- распространение грибковой инфекции; образование вторичных копчиковых свищей;
- нарушения функционирования репродуктивной системы и кишечника, обусловленные инфекцией и давлением разросшегося новообразования;
- абсцесс;
- перитонит;
- сепсис;
- развитие остеомиелита.
Избежать перечисленных и иных проблем поможет внимательное отношение к своему здоровью и начатое вовремя лечение.
Читайте также:




